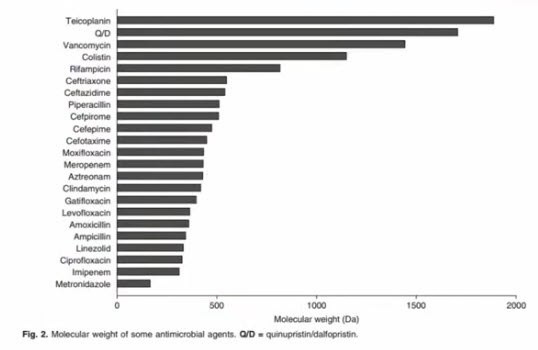
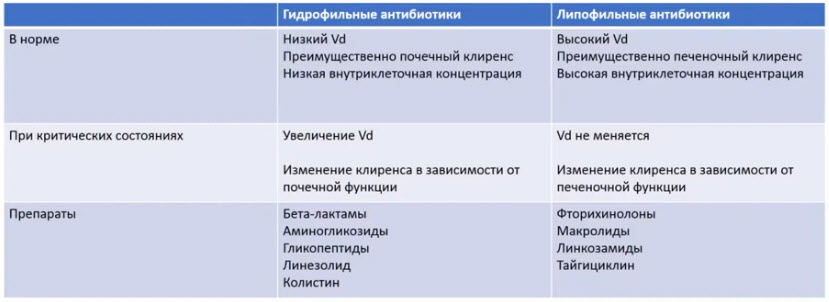
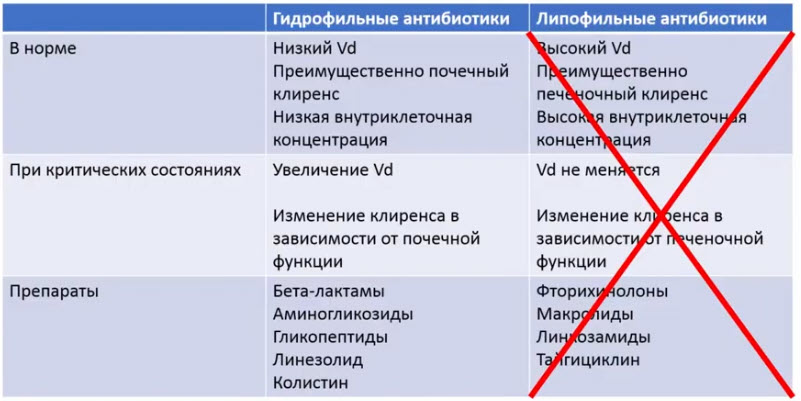
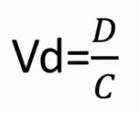Лекция для врачей "Подходы к лечению проблемных инфекций (инфекция в отделении реанимации)". Лекцию для врачей проводит Заместитель директора по научной работе НИИ антимикробной химиотерапии ФГБОУ ВО «Смоленский государственный медицинский университет» Минздрава России, г. Смоленск к.м.н. Дехнич Андрей Владимирович
На лекции рассмотрены следующие вопросы:
- Что такое «полирезистентный возбудитель»?
- Четкого определения термина «полирезистентный возбудитель» нет
- Множественная резистентность (MDR), экстремальная резистентность (XDR), панрезистентность (PDR): определение
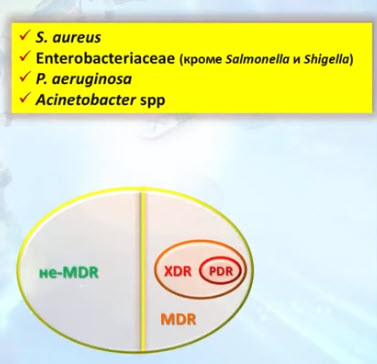
- Термины множественная и экстремальная резистентность постепенно уходят в историю
- Причины:
- Большинство клинических лабораторий технически не могут определять чувствительность ко всему необходимому спектру антибиотиков
- Появление новых антибиотиков
- Изменение критериев интерпретации результатов определения чувствительности
- Различия между биологической и «формальной» резистентностью
- Причины:
- Какая терминология наиболее приемлема для обозначения «проблемности» возбудителя с точки зрения антибиотикорезистентности?
- Проблемные резистентные возбудители
- Enterobarterales. продуцирующие карбапенемазы (СРЕ)
- Enterobarterales, продуцирующие бета-лактамазы расширенного спектра (ESBL)
- Pseudomonas aeruginosa, устойчивые к карбапенемам (CRPa, включая штаммы продуцирующие карбапенемазы)
- Acinetobacter baumannii complex, устойчивые к карбапенемам (CRAb. включая штаммы продуцирующие карбапенемазы)
- Stenotrophomonas maltophilia, устойчивые к триметоприму/сульфаметоксазолу
- Burkholderia cepacia complex г Staphylococcus spp., устойчивые к бета-лактамным антибиотикам, за исключением анти-MRSA цефемов (MRS)
- Enterococcus spp., устойчивые к ванкомицину (VRE)
- В дальнейшем перечень ПРВ может быть изменен с учетом актуальных эпидемиологических данных о состоянии антибиотикорезистентности
- Проблемные резистентные возбудители
- Enterobacterales, продуцирующие р-лактамазы расширенного спектра (англ.-ESBL, рус.-БЛРС) - «ESBL-Е»
- Вопрос: Какие антибиотики предпочтительнее для терапии инфекций за пределами мочевых путей, вызванных ESBL-E?
- Рекомендации: карбапенемы
- Обоснование: Карбапенемы рекомендованы в качестве первой линии терапии на основании одного крупного многоцентрового исследования инфекций кровоток меропенем vs. пиперациллин/тазобактам (3 дневная летальность). Эксперты посчитали возможным перенести эти результаты на инфекции других локализаций.
- Возможности ступенчатой терапии «не-ИМП» ESBL-E инфекций не определены. Однако есть данные о возможности ступенчатой терапии при инфекциях кровотока, вызванных энтеробактериями после учета дополнительных факторов, таких как чувствительность возбудителя и состояние пациента ». Учитывая биодоступность и сывороточные концепции после перорального приема фторхинолонов и ко-тримоксазола, эти препараты могут являться опцией для перевода на пероральную терапию при ESBL-E инфекциях в случае если
- 1) возбудитель чувствителен к данному препарату
- 2) пациент гемодинамически стабилен
- 3) достигнут контроль очага инфекции и
- 4) нет потенциальных проблем с абсорбцией в ЖКТ
- Не рекомендуется перевод на пероральную терапию нитрофурантоином и фосфомицином - крайне низкие сывороточные к-ции, доксициклином и амоксициллином/клавуланатом - недостаточные сывороточные к-ции
- Enterobacterales, продуцирующие бета-лактамазы расширенного спектра (англ.-ESBL, рус.-БЛРС) - «ESBL-Е»
- Может ли применяться пиперациллин/тазобактам при ESBL-E инфекциях в случае чувствительности к нему возбудителя?
- Рекомендации: Не рекомендуется применять пиперациллин/тазобактам для терапии ESBL-E инфекций даже в случае сохранения чувствительности к нему. Но в случае, если пип./таз. назначен для эмпирической терапии цистита и терапия клинически эффективна, то смена терапии не требуется
- Обоснование: Пип./таз. может быть in vitro активен в отношении многих штаммов ESBL-E. Однако в рандомизированном контролируемом исследовании при ESBL-E инфекциях кровотока пип./таз. уступал карбапенемам
- Реальная эффективность пип./таз. при серьезных ESBL-E инфекциях может быть неприемлемой при повышенной экспрессии ESBL и/или продукции нескольких бета-лактамаз. Кроме того, имеет место плохая воспроизводимость результатов определения МПК у продуцентов ESBL
- Комбинации ЦС-3-4 + сульбактам?
- Да, конечно, цефалоспорины 3-4 поколения стабильны к ОХА-48 карбапенемазам

- Enterobacterales, продуцирующие бета-лактамазы расширенного спектра (англ.-ESBL, рус.-БЛРС) - «ESBL-E»
- Вопрос: Может ли применяться цефепим при ESBL-E инфекциях в случае чувствительности к нему возбудителя?
- Рекомендации: Не рекомендуется применять цефепим для терапии ESBL-E инфекций даже в случае сохранения чувствительности к нему. Но в случае, если цефепим назначен для эмпирической терапии цистита и терапия клинически эффективна, то смена терапии не требуется
- Обоснование: Наблюдательные исследования и подгрупповой анализ у 23 пациентов в рандомизированном исследовании при сравнении исходов терапии цефепимом и карбапенемами показывали либо отсутствие различий между группами терапии, либо худшие результаты при лечении цефепимом. Определение МПК цефепима для продуцентов ESBL показывает низкую воспроизводимость
- Enterobacterales, продуцирующие бета-лактамазы расширенного спектра (англ.-ESBL, рус.-БЛРС) - «ESBL-E»
- Вопрос 6: Какие антибиотики предпочтительны при инфекциях, вызванных нечувствительными к цефтриаксону изолятами E.coli, К.pneumoniae, K.oxytoca, или P.mirabilis, если фенотипический тест(ы) на продукцию ESBL отрицательный?
- Рекомендации: Выбор терапии может основываться на результатах определения чувствительности к конкретным препаратам
- Carbapenem-Resistant Enterobacterales (CRE)
- Карбапенеморезистентные enterobacterales - «CRE»
- Вопрос: Какие антибиотики предпочтительнее для терапии пиелонефрита и осложненных ИМП, вызванных CRE?
- Рекомендации: Цефтазидим-авибактам, меропенем-ваборбактам, имипенем-релебактам, цефидерокол рекомендованы при пиелонефрите и осложненных ИМП, вызванных энтеробактериями, устойчивыми к эртапенему и меропенему. При устойчивости к эртапенему и чувствительности к меропенему в случае отсутствия продукции карбапенемаз или отсутствии результатов детекции карбапенемаз - предпочтительна продленная инфузия меропенема
- Карбапенеморезистентные enterobacterales - «CRE»
- Вопрос: Какие антибиотики предпочтительны при терапии не-ИМП инфекций, вызванных CRE устойчивыми и к эртапенему, и к меропенему, когда результаты детекции карбапенемаз недоступны, либо отрицательны?
- Рекомендации: Цефтазидим-авибактам, меропенем-ваборбактам, имипенем-релебактам
- Карбапенеморезистентные enterobacterales- «CRE»
- Вопрос: Какие антибиотики предпочтительны при терапии не-ИМП инфекций, вызванных CRE, продуцирующими карбапенемазы?
- Рекомендации: Цефтазидим-авибактам, меропенем-ваборбактам, имипенем-релебактам предпочтительны при инфекциях, вызванных продуцентами КРС карбапенемаз. Цефтазидим-авибактам в комбинации с азтреонамом или монотерапия цефидероколом, предпочтительны при инфекциях, вызванных продуцентами NDM и других металло-бета-лактамаз
Цефтазидим-авибактам предпочтителен при инфекциях, вызванных продуцентами ОХА-48 карбапенемаз
- Карбапенеморезистентные enterobacterales - «CRE»
- Вопрос: Какова роль полимиксинов в терапии инфекций, вызванных CRE?
- Рекомендации: Следует избегать применения полимиксина В и колистина при лечении инфекций, вызванных CRE. Колистин может рассматриваться как препарат «последнего выбора» при неосложненном цистите, вызванном CRE
- Карбапенеморезистентные enterobacterales - «CRE»
- Вопрос: Какова роль комбинированной терапии при инфекциях, вызванных CRE?
- Рекомендации: Рутинное использование комбинированной антибиотикотерапии (напр. бета-лактам плюс аминогликозид, фторхинолон или полимиксин) не рекомендуется при инфекциях, вызванных CRE
- Проблемная резистентная P.aeruginosa (DTR-P.ae)
- Вопрос: Какие антибиотики предпочтительнее для терапии пиелонефрита осложненных ИМП, вызванных DTR-P.ae?
- Рекомендации: Цефтолозан/тазобактам, цефтазидим/авибактам, имипенем/релебактам, цефидерокол
- Проблемная резистентная P.aeruginosa (DTR-P.ae)
- Вопрос: Какие антибиотики предпочтительнее для терапии инфекций за пределами мочевых путей, вызванных DTR-P.ae?
- Рекомендации: Монотерапия цефтолозаном/тазобактамом, цефтазидимом/авибактамом, имипенемом/релебактамом
- A. baumanii: “чувствительность” к ЦС
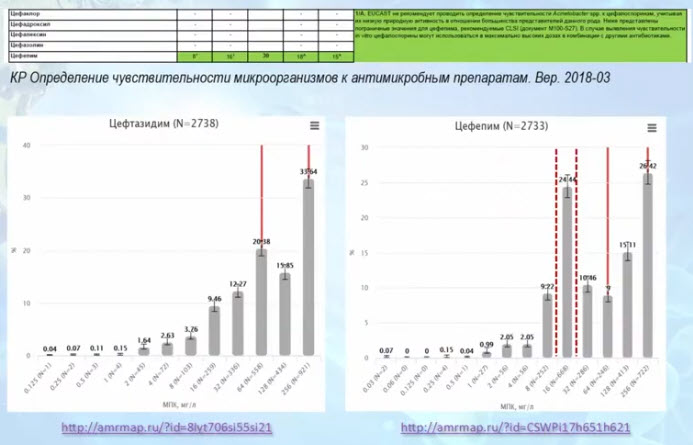
- A. baumanii: чувствительность к сульбактаму

- Определение чувствительности
- Тигециклин - нет критериев интерпретации нужно ли знать МПК?
- Ассоциированная устойчивость нозокомиальных изолятов A. baumannii (п=2000, 2015-2018 гг.)
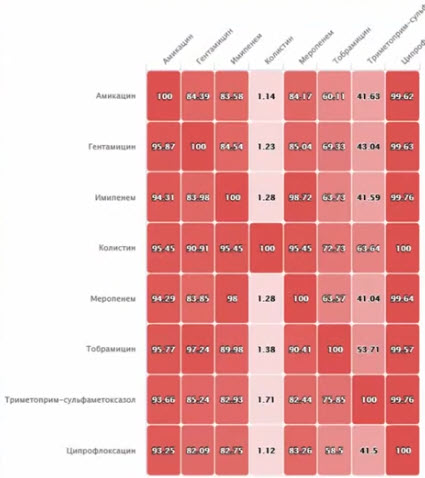
- Сценарий 1. Устойчивость ко всем доступным АБ, кроме колистина
- Монотерапия полимиксинами или Полимиксин + другой АБ?
- Сценарий 2. Устойчивость карбапенемам, чувствительность к колистину + к аминогликозиду и/или ко-тримоксазолу и/или ципрофлоксацину
- Stenotrophomonas maltophilia
- S. maltophilia: динамика чувствительности к ко-тримоксазолу в РФ
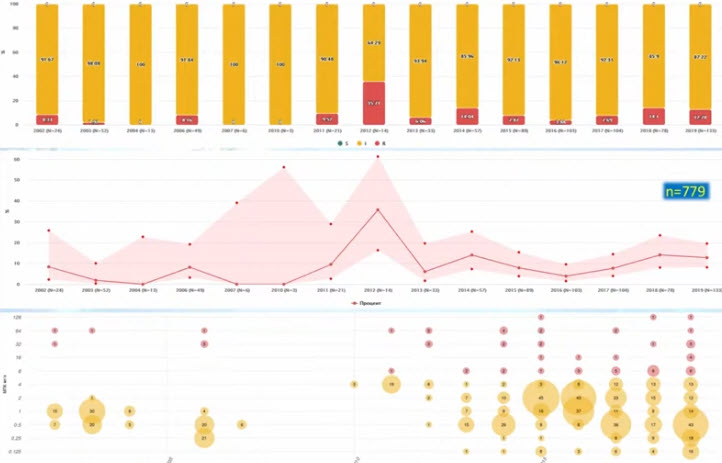
- S. maltophilia: некоторые нюансы определения чувствительности к ко-тримоксазолу
- Вероятность интерпретации результата определения чувствительности как «чувствительный» к ко-тримоксазолу корректны в =99% для приборов MicroScan, Phoenix, а также градиентных полосок Etest и Liofilchem
- Для Vitek 2 в =20% случаев чувствительные к ко-тримоксазолу изоляты интерпретируются как резистентные (если штамм интерпретирован как резистентный - необходимо подтверждение например с использованием ДДМ или градиентных полосок)
- Ко-тримоксазол vs. Фторхинолоны при инфекциях, вызванных S.maltophilia: систематический обзор и мета-анализ
- 663 пациента, 332 (50.1%) - ко-тримоксазол, 331 (49.9%) - фторхинолоны
- 3 когортных исследования непосредственно сравнивали эффект 2 препаратов, дизайн остальных 11 исследований решал другие задачи
- Левофлоксацин и Ципрофлоксацин были наиболее часто применявшимися ФХ: 187/331 (56.5%) и 114/331 (34.4%), соответственно
- Общая летальность - 29.6%
- Терапия ФХ была ассоциирована с более высокой выживаемостью (ОШ 0,62,95% ДИ 0,39-0,99) по сравнению с ко-тримоксазолом, при низкой гетерогенности (
 = 18%)
= 18%) - При анализе отдельно по ципрофлоксацину (ОШ 0.44, 95% ДИ 0.17-1.12) и левофлоксацину (ОШ 0.78, 95% CI 0.48-1.26) значимая разница по выживаемости в сравнении с ко-тримоксазолом не достигнута
- Вывод: возможно ФХ лучше, но нужны дополнительные исследования
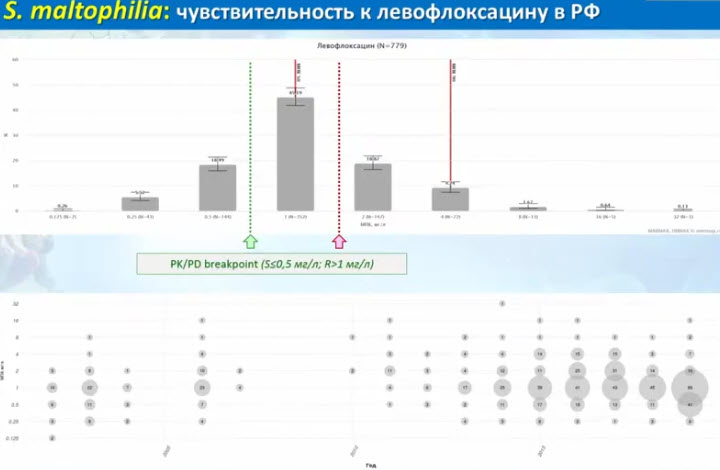
- S. maltophilia: чувствительность к левофлоксацину в РФ
- Оценка активности ко-тримоксазола, миноциклина, тигециклина, моксифлоксацина, цефтазидима и их комбинаций в отношении чувствительных и устойчивых к ко-тримоксазолу изолятов S.maltophilia
- Выводы авторов:
- Ко-тримоксазол и миноциклин могут расцениваться как «первая линия» терапии инфекций, вызванных S. maltophilia
- Тигециклин, моксифлоксацин, левофлоксацин, тикарциллин/клавуланат могут рассматриваться как альтернативные варианты терапии
- Цефтазидим, колистин, хлорамфеникол не являются адекватными опциями терапии
- Наши результаты свидетельствуют, что монотерапия может быть не оптимальна при инфекциях, вызванных S. maltophilia, особенно у пациентов с иммуносупрессией. Комбинированная терапия, в особенности ко-тримоксазол + моксифлоксацин, выглядит более предпочтительным терапевтическим подходом
- Необходимы дальнейшие исследования на животных моделях и в клинических условиях для подтверждения результатов данного исследования
- Выводы авторов:
- Можем ли мы оценить чувствительность S.maltophilia к антибиотикам кроме ко-тримоксазола и если да, то как?
- Тигециклин в терапии ВАП, вызванной S. maltophilia: многоцентровое ретроспективное когортное исследование
- Выводы исследователей
- В сравнении с фторхинолонами, терапия стандартными дозами тигециклина сопровождалась худшими исходами, включая клиническую и микробиологическую эффективность, но не статистически значимую разницу в 28-дневной летальности
- Мы рекомендуем ПРОТИВ использования стандартных доз тигециклина в терапии ВАП, вызванной S.maltophilia, по крайней мере пока не будут получены убедительные клинические доказательства обратного
- Выводы исследователей
- Stenotrophomonas maltophilia: активность колистина в комбинации с тигециклином или рифампицином
- 17 клинических изолятов
- 7 изолятов из окружающей среды
- Оценка in vitro синергизма с использованием ДДМ и метода микроразведений
- Оценка генов вирулентности
- Оценка in vivo синергизма на личинках Galleria mellonella
- Выраженный синергизм для комбинации колистина с рифампицином или тигециклином in vitro и простой модели in vivo
- Обе комбинации превосходили отдельно каждый из антибиотиков, комбинация колистин+рифампицин была наиболее бактерицидной
- Азтреонам + препарат, содержащий ингибитор бета-лактамаз
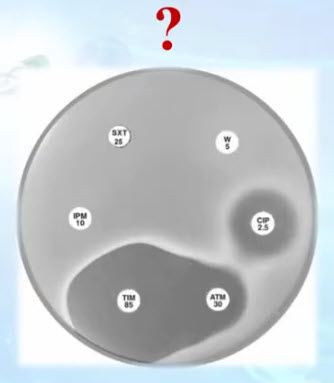
- S. maltophilia: чувствительность к азтреонаму/авибактаму в РФ
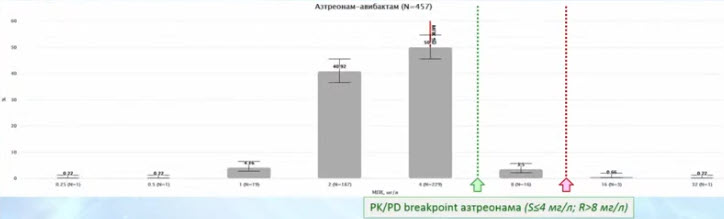
- S. maltophilia: выводы по выбору АМТ
- Для каждого из нижеприведенных пунктов убедительные доказательства отсутствуют!
- Если это моноинфекция и изолят чувствителен к ко-тримоксазолу - используйте монотерапию ко-тримоксазолом или (?) комбинацию ко-тримоксазола с другим АБ при тяжелом состоянии пациента или нейтропении
- Комбинации с ко-тримоксазолом, вероятно имеющие наибольшую вероятность синергизма: тикрциллин/клавуланат, фторхинолон, глицилциклин или миноциклин, азтреонам/авибактам
- Если изолят устойчив к ко-тримоксазолу, возможные компоненты комбинированной терапии: тикрциллин/клавуланат, фторхинолон, глицилциклин или миноциклин, азтреонам/авибактам, полимиксин+рифампицин
- Вероятно имеет смысл (?) определение МПК для АМП кроме ко-тримоксазола, определенный интерес может (?) представлять определение синергизма между отдельными АМП ДДМ
- Возможные перспективы: азтреонам/авибактам, цефидерокол, новые полимиксины и монобактамы
- Для каждого из нижеприведенных пунктов убедительные доказательства отсутствуют!
- Вы уверены что «факторы риска» работают универсально?
- Основной фактор риска - локальная эпидемиология!
- Как выбрать оптимальный режим стартовой эмпирической терапии?
- Структура возбудителей инфекции (локализация/отделение/стратификация)
- In vitro чувствительность возбудителей инфекции (локализация/отделение/стратификация)
- Представление о том, насколько тот или иной режим терапии формально может быть эффективен исходя из in vitro чувствительности в конкретном отделении при конкретной локализации, возможно с учетом дополнительных факторов стратификации пациента

- Как выбрать оптимальный режим стартовой эмпирической терапии?

- Нам нужно
- Хорошая микробиология для получения адекватных данных по локальной эпидемиологии возбудителей и их чувствительности к антибиотикам
- Адекватная оценка факторов риска отдельных возбудителей и критичности состояния пациента
- Больше специалистов в области антибиотикотерапии, микробиологической диагностики и инфекционного контроля
- Обеспечение постоянного наличия достаточного перечня антибиотиков (качество???)