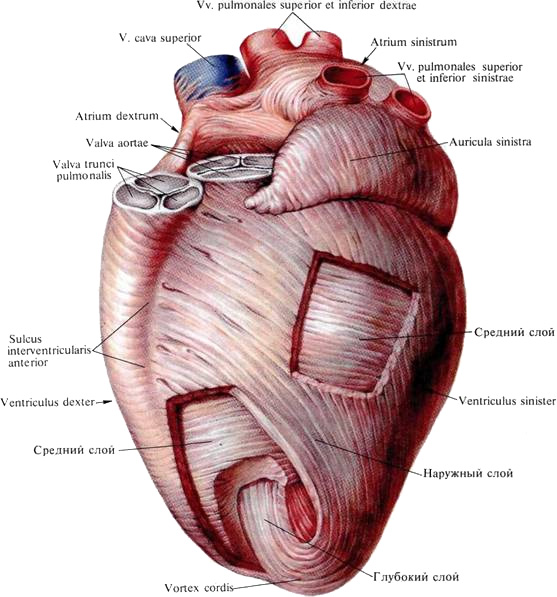
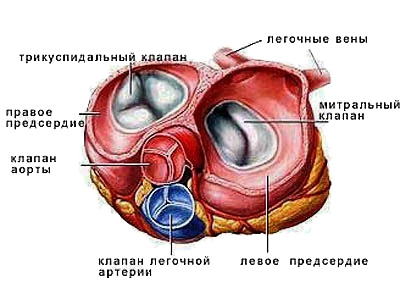
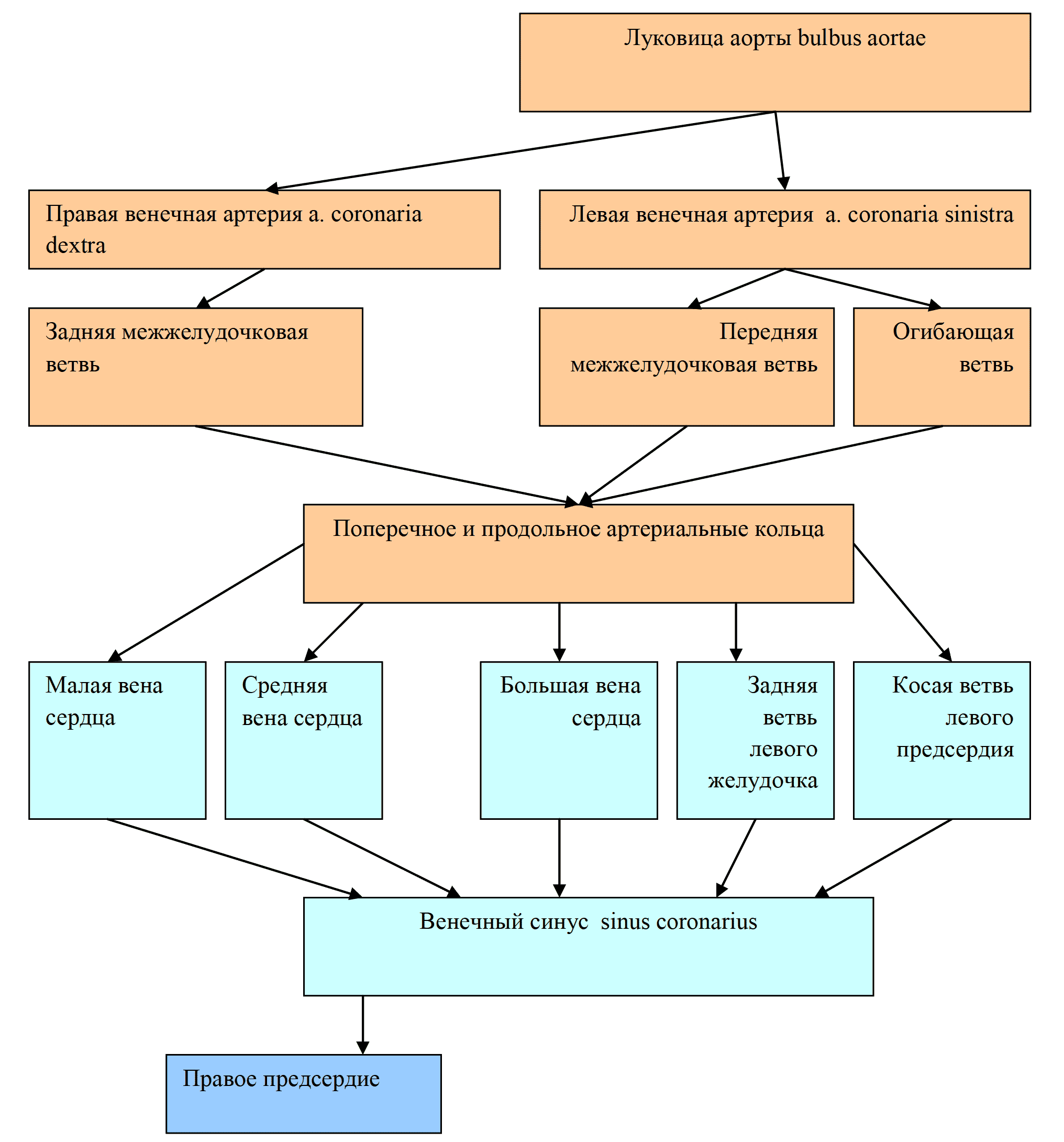
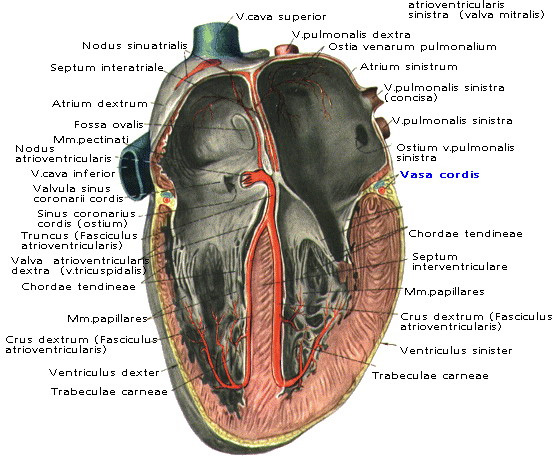
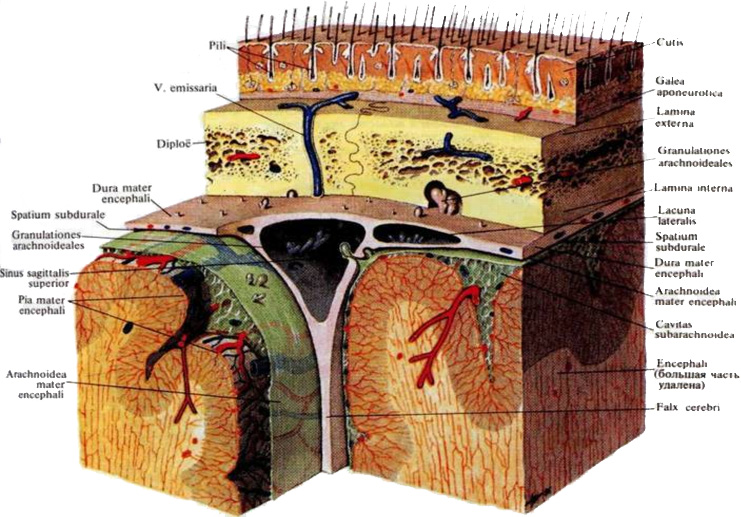
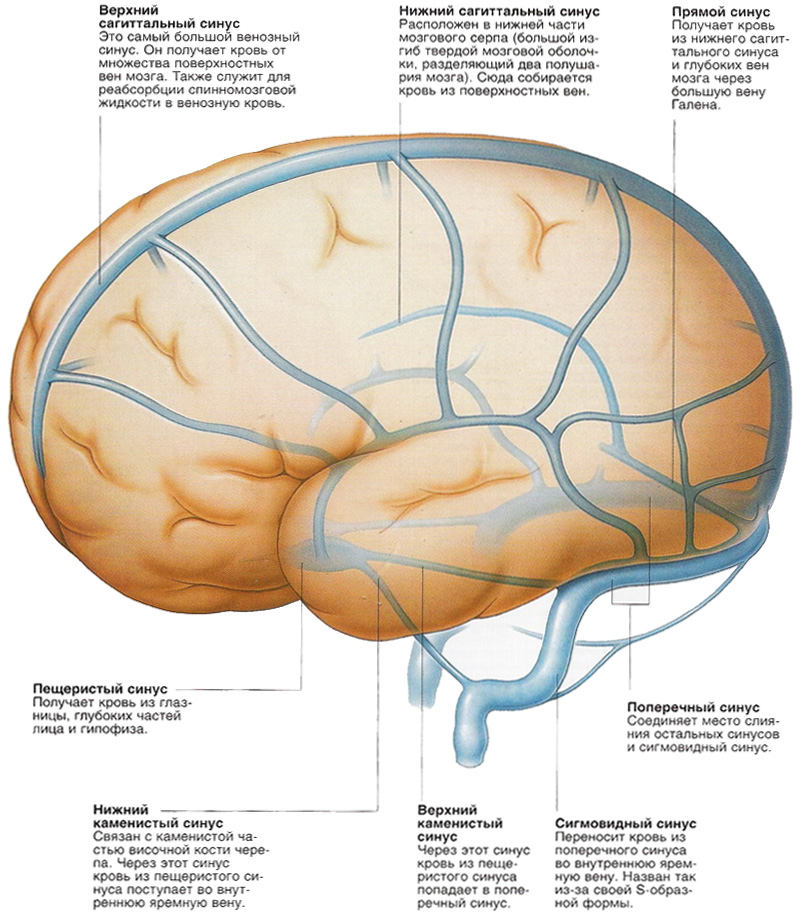
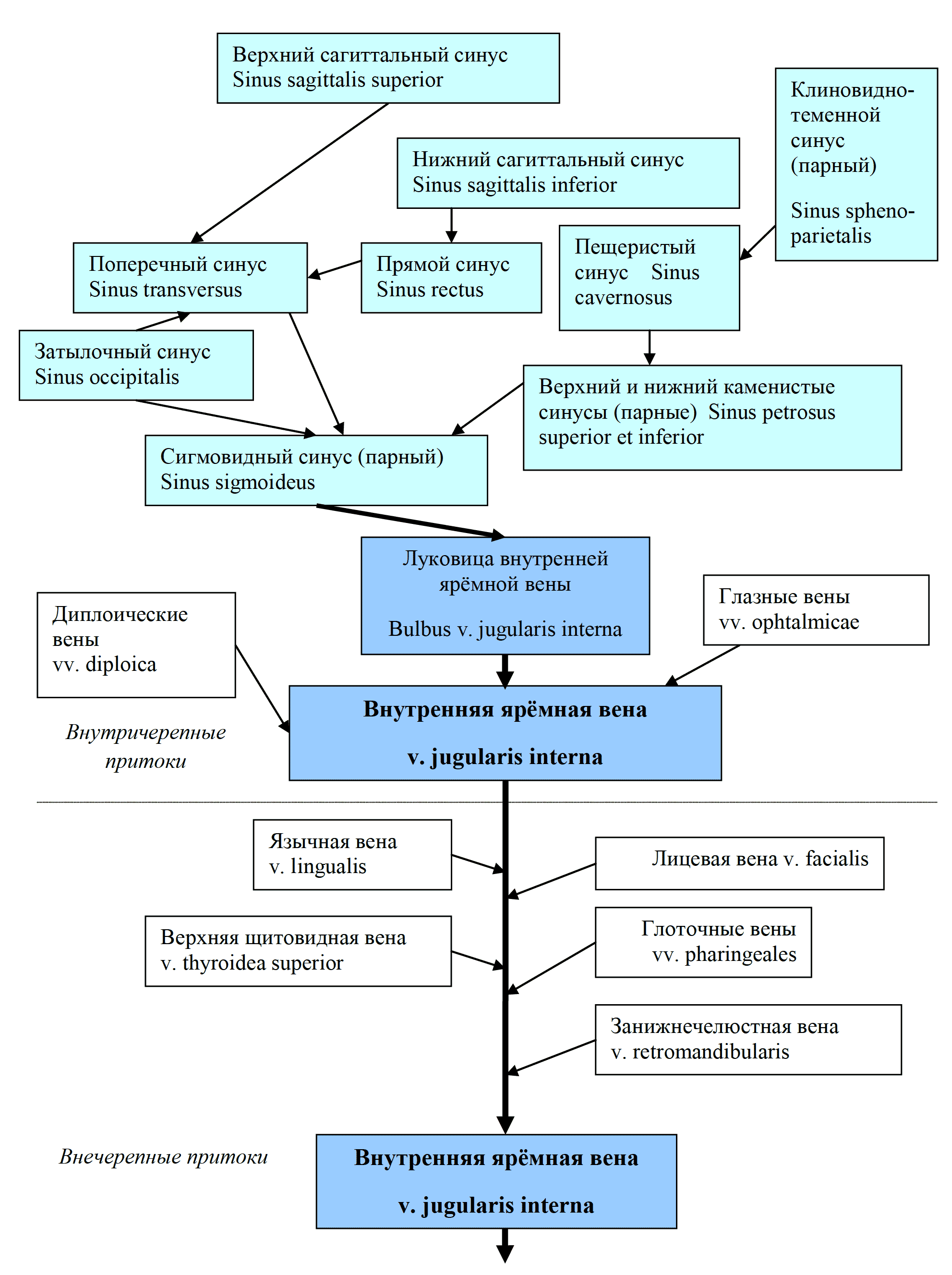
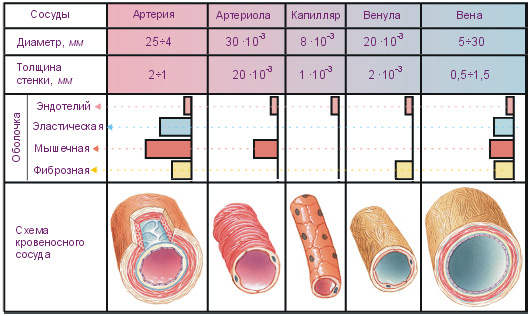
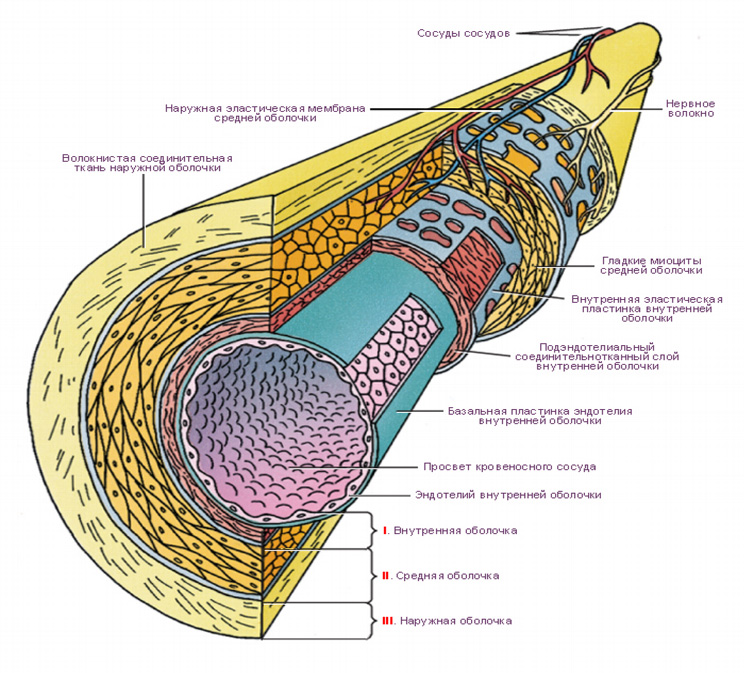
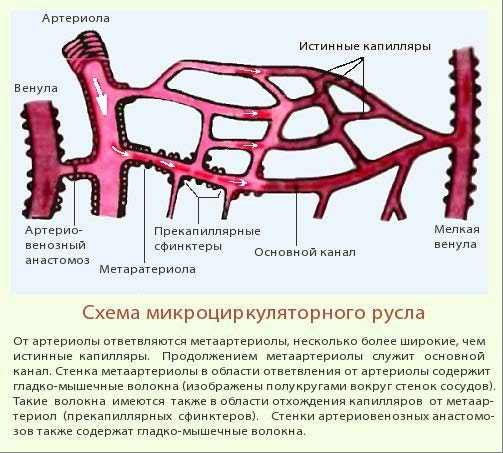
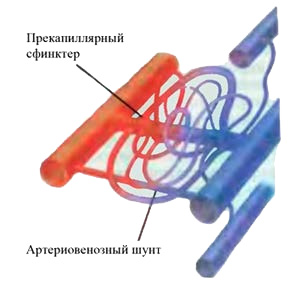
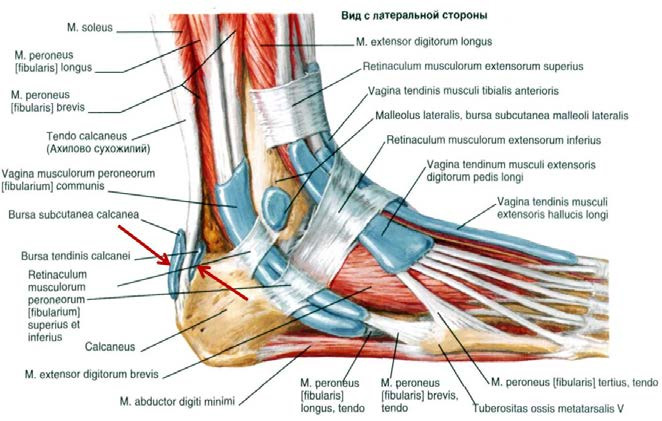
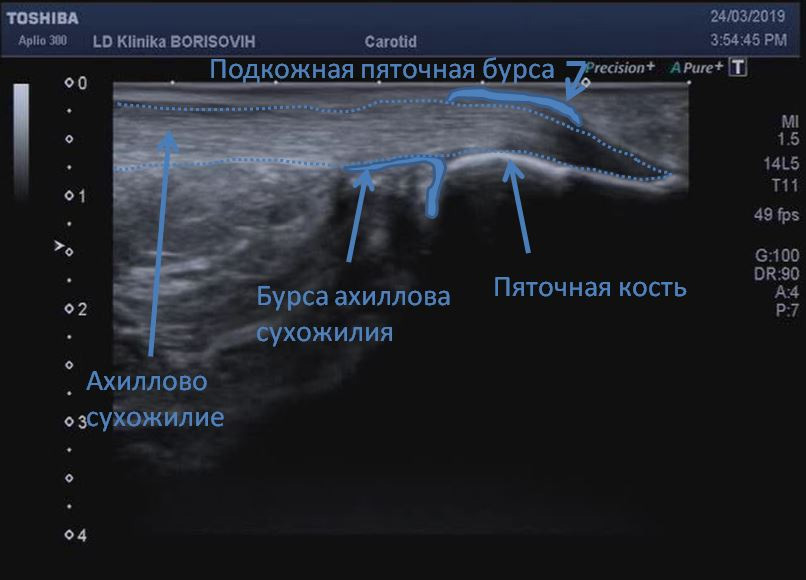
Лекция для врачей "Строение кровеносных сосудов. Функциональные различия. Анатомия". Авторы лекции для врачей А. Е. Хомутов, Е. В. Крылова, С. В. Копылова
Лимфатическая система
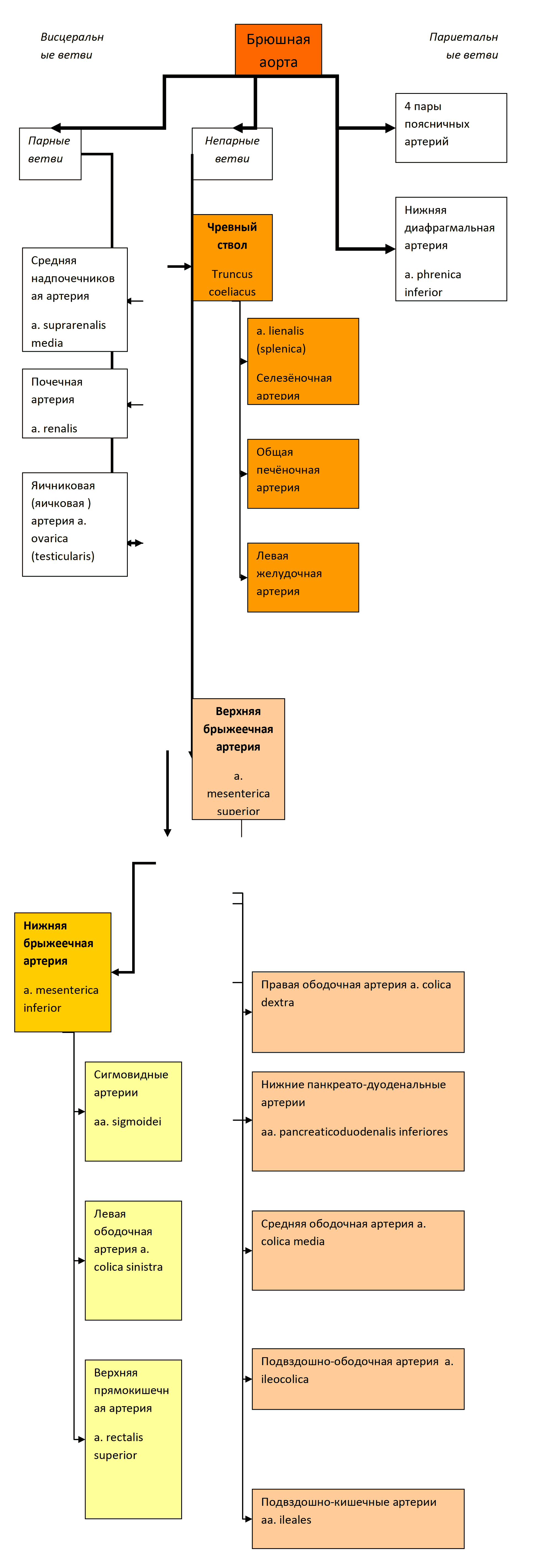
Известно, что питательные вещества и кислород приносятся к тканям по артериальным сосудам, а продукты обмена и углекислый газ – выносятся по венозным. Но сколько бы ни было кровеносных капилляров, их всё равно недостаточно для контакта с каждой клеткой тела. Кроме того, клеток, удаленных от капилляров, намного больше, чем непосредственно прилегающих к ним. Поэтому обмен веществ протекает на уровне внутренней среды организма, представленной коллоидным раствором (рис. 43), в который включаются гликолипиды, мукополисахариды, гормоны и кристаллоиды.
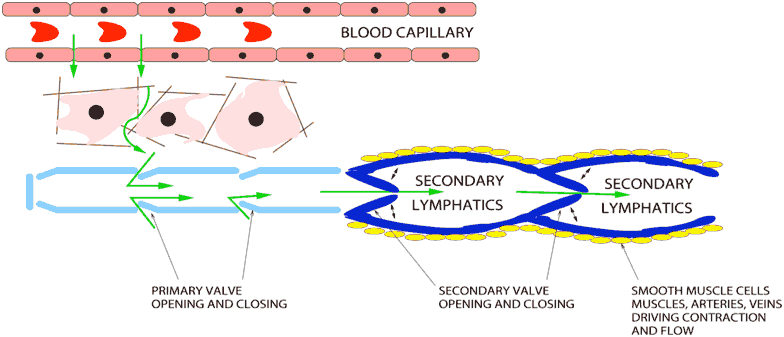
Рис. 43 Пути оттока лимфы
Плазма и эритроциты артериальной крови отдают приносимые молекулы через стенки капилляров межклеточному веществу, которое через мембраны клеток пересылает их во внутриклеточную жидкость. Продукты обмена возвращаются в обратном порядке.
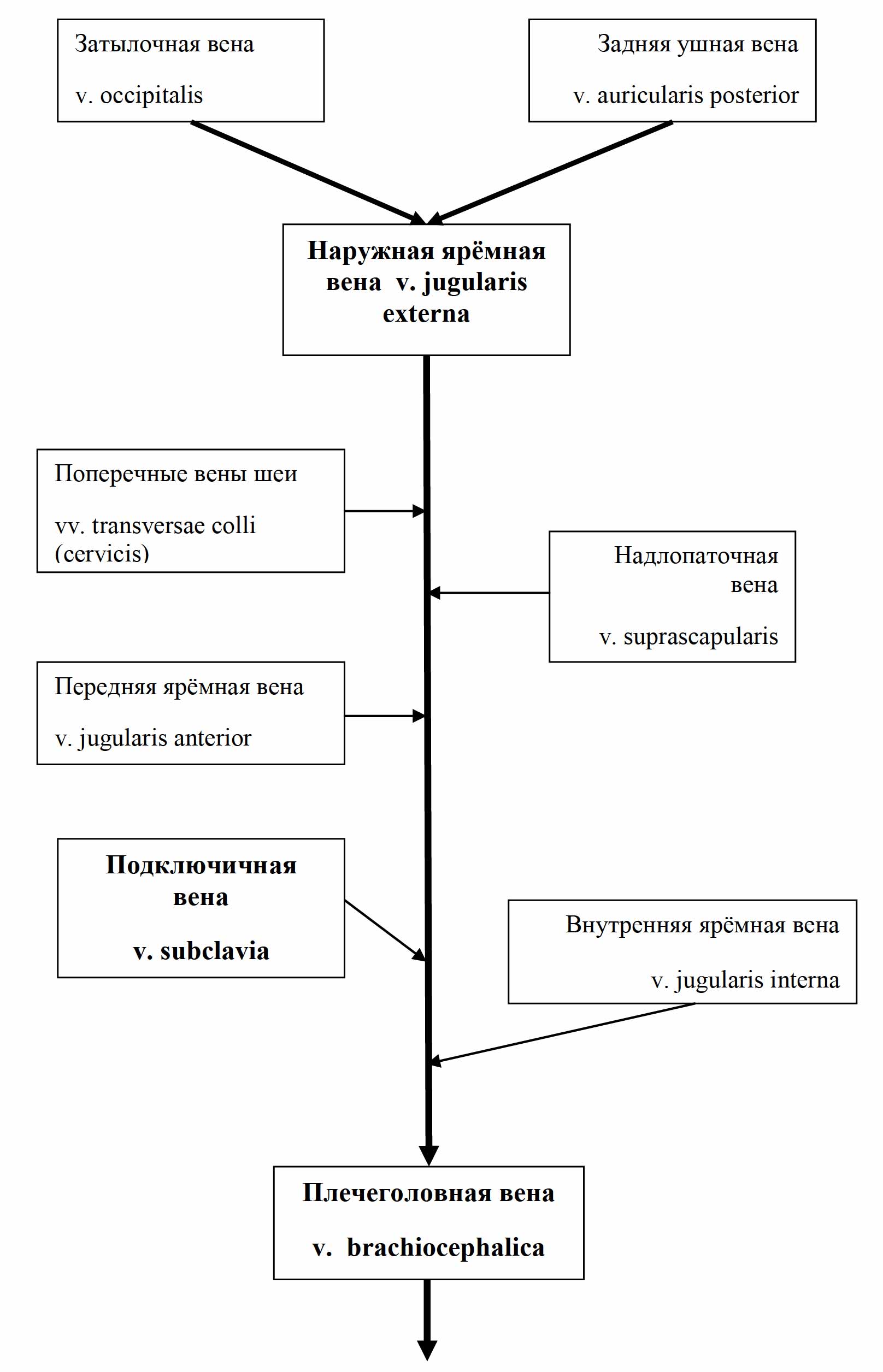
На уровне тканевого (межклеточного) вещества начинается новая, параллельная венозной, система выведения «отработанных» веществ – лимфатическая система. Эта система включает разветвленные в органах и тканях капилляры, которые, в отличие от кровеносных, начинаются слепо, лимфатические сосуды, стволы и протоки, по которым лимфа от места своего образования течёт к месту слияния внутренней яремной и подключичной вен.
Лимфа представляет собой прозрачную бесцветную жидкость щелочной реакции невысокой относительной плотности, близкая по составу к плазме крови. Поэтому слово лимфа переводится с лат. как lympha – чистая вода. Через 6-7 часов после употребления пищи лимфа напоминает по виду молоко – белое и непрозрачное. Дело в том, что из кишечника белки и углеводы всасываются в кровь, а липиды – в лимфокапилляры ворсинок кишечника. Мельчайшие капельки эмульгированных липидов время от времени делают лимфу белой. Объем лимфы в организме составляет 1-2л. Белков в лимфе немного, в 3-4 раза меньше, чем в крови. В основном это фибрин, и лимфа при стоянии свертывается. Но за сутки от 50 до 100% плазменного белка поступает в тканевую жидкость, и именно лимфатическая система возвращает его в кровеносную систему. По количеству анионов (Cl-), катионов (Na+, K+, Ca2+, Mg2+), гидрокарбоната и фосфатов лимфа близка к сыворотке крови. Правда, от разных органов лимфа оттекает различного состава. Например, в печени – главном поставщике пептидов в организме – в лимфе повышается концентрация белка, а эндокринные железы нагружают свои лимфокапилляры гормонами. Вязкость лимфы невелика, но она может свертываться, хотя и медленнее, чем кровь.
Основные функции лимфы – защитная и трофическая. Лимфокапилляры легко поглощают бактерии, органические и неорганические частицы, проникающие в организм через кожу и слизистые, а также клетки злокачественных опухолей. Яды и бактериальные токсины из кишечника нейтрализуются в лимфатических узлах. Значительная часть жира из кишечника всасывается в лимфу.
К органам лимфатической системы относят: лимфатические капилляры, внутриорганные и внеорганные лимфатические сосуды, лимфатические стволы, лимфатические узлы, главные лимфатические протоки и лимфоэпителиальные органы. Все отделы системы взаимосвязаны друг с другом и образуют систему образования и оттока лимфы, в отличие от кровеносной системы, где происходит обращение крови в замкнутой системе. Лимфа же образуется в тканях и вливается в кровоток системы верхней полой вены (рис. 44).
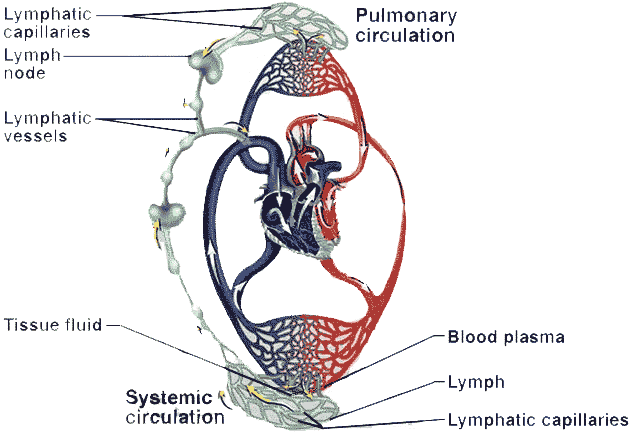
Рис. 44 Схема сосудистой системы человека – взаимосвязь кровеносного и лимфатического русла
Органы лимфатической системы
Лимфатические капилляры
Тканевая жидкость поступает в лимфокапилляры, просвет которых шире, чем кровеносных, и стенка состоит только из эндотелия с прослойками основного вещества соединительной ткани. Диаметр лимфатических капилляров составляет 5-300 мкм. Это начальное звено лимфатической системы. Лимфатические капилляры имеются во всех органах и тканях человека, кроме головного и спинного мозга, их оболочек, глазного яблока, внутреннего уха, эпителиального покрова кожи и слизистых оболочек, хрящей, паренхимы селезёнки, костного мозга и плаценты. При соединении друг с другом они образуют в органах и тканях замкнутые лимфокапиллярные сети. Лимфатические капилляры ориентированы в направлении пучков соединительной ткани, между которыми они залегают. Такая тесная связь способствует раскрытию просвета капилляров, особенно при отёках соответствующих тканей. Это позволяет отрегулировать дренаж в ткани (рис. 45). Эндотелий лимфатических капилляров резорбирует крупномолекулярные коллоидные растворы.
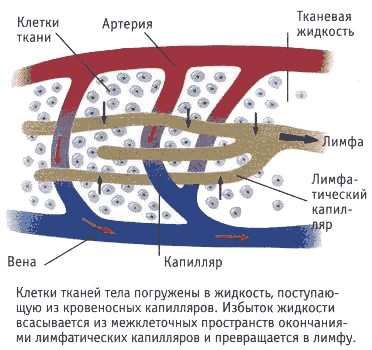
Рис. 45 Лимфатические капилляры в тканях
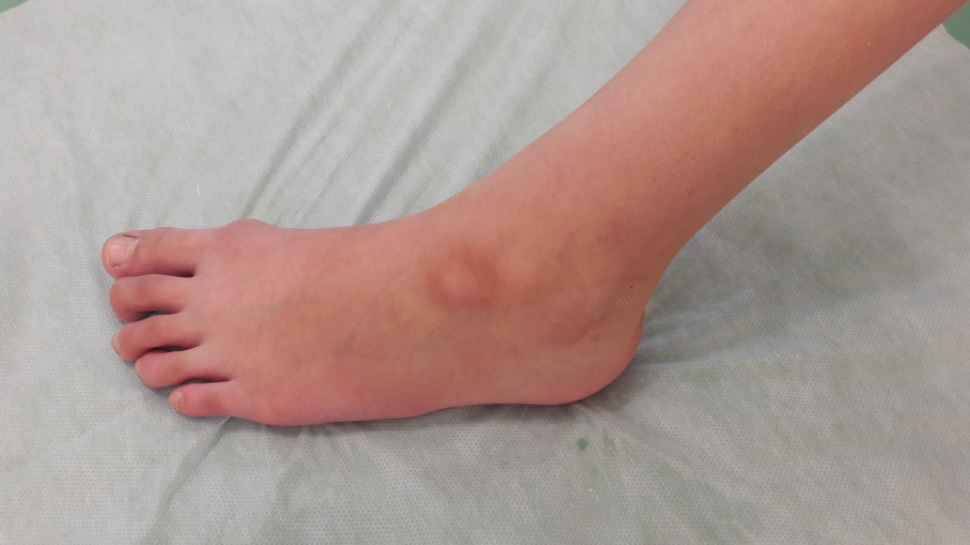
Застой лимфы возникает из-за появления какого-либо местного препятствия её отведения по лимфатической системе. Это может быть травма с нарушением путей оттока, или заражение экзотическими паразитирующими червями типа ришты, забивающими лимфатические протоки. Развивается заболевание – элефантизм, или “слоновая болезнь” (рис. 46).
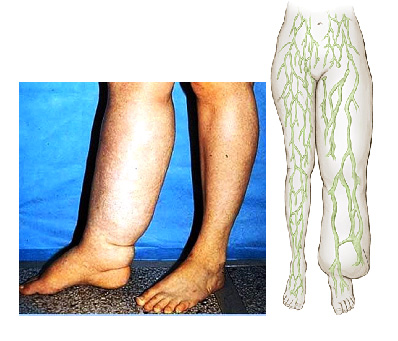
Рис. 46 Лимфедема
При слиянии лимфатических капилляров образуются лимфатические сосуды. Стенки их более толстые и имеют 2-3 оболочки из эндотелия, эластических и коллагеновых волокон и гладких миоцитов. Лимфатические сосуды снабжены парными полулунными клапанами, которые придают им чёткообразный вид. Клапаны пропускают лимфу только в одном направлении – от периферии к лимфатическим узлам, стволам и протокам. Особенно много клапанов в сосудах нижних конечностей и таза.
Клапаны лимфатических сосудов обычно имеют 2 створки, при сокращении они проталкивают лимфу в следующий сегмент сосуда. Скорость таких сокращений 8-10/мин.
Интраорганные лимфатические сосуды образуют различной густоты сплетения в органах, а по выходе из органа достигают регионарных лимфатических узлов и называются экстраорганными.
Лимфатические стволы и протоки
По диаметру и толщине стенок они превосходят лимфатические сосуды. Их стенки богато иннервированы и обладают собственными моторными возможностями: в грудном протоке внутренняя оболочка содержит продольно ориентированные пучки мышечных волокон, в средней оболочке – спирально и продольно расположенные волокна. В стенках протоков также могут располагаться и сосуды сосудов.
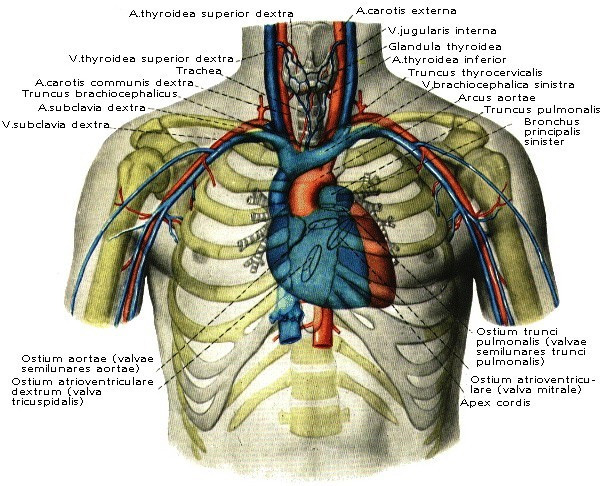
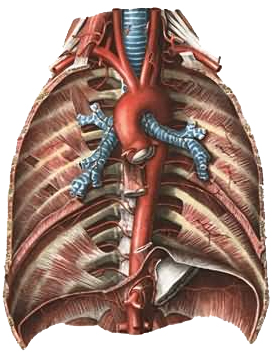
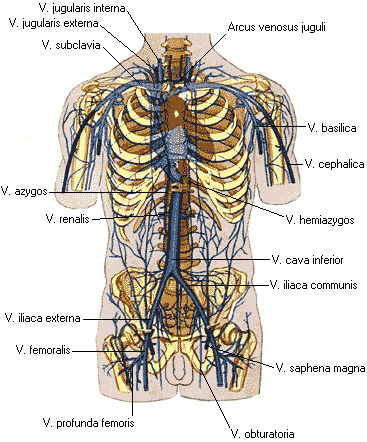
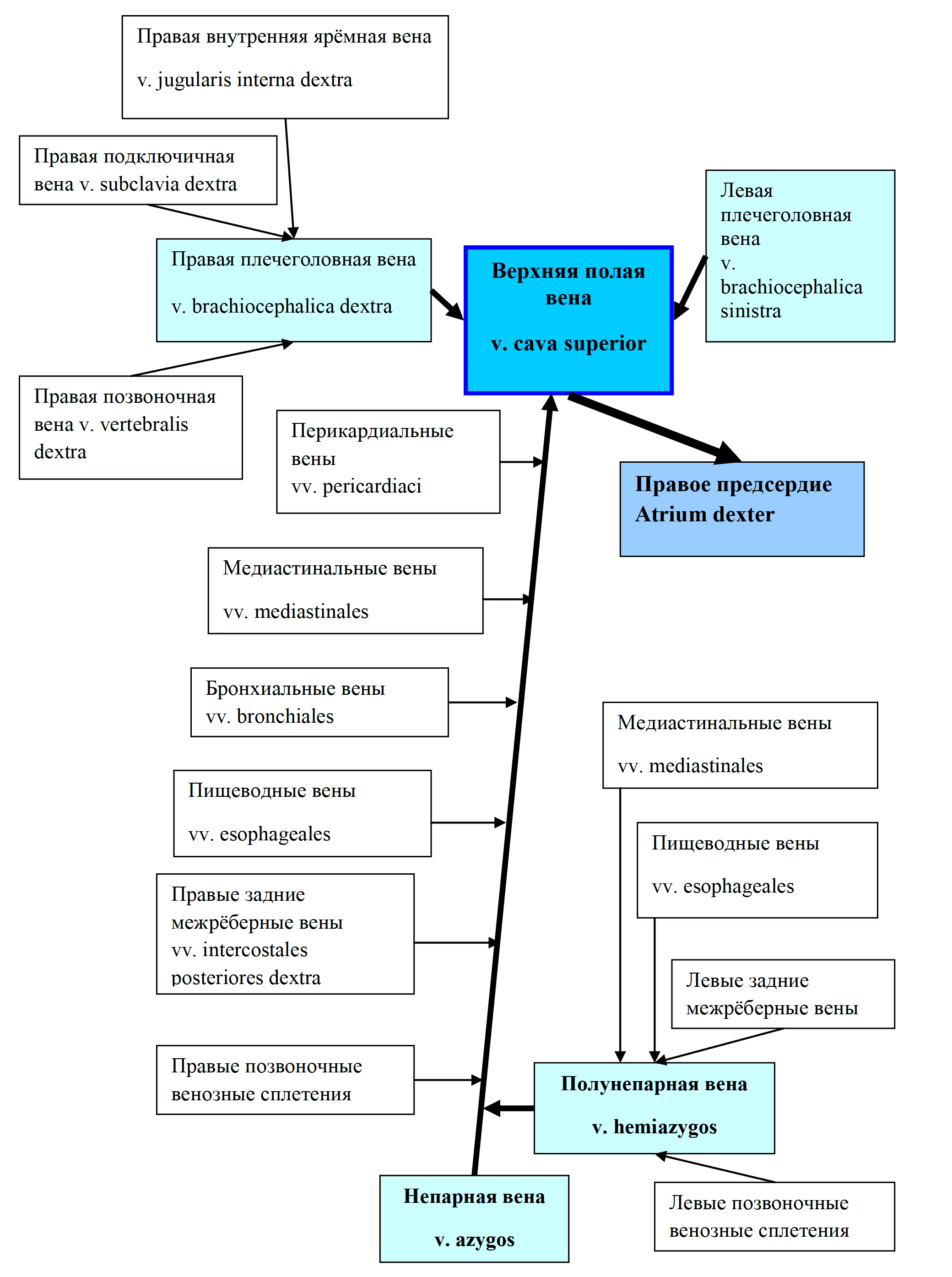
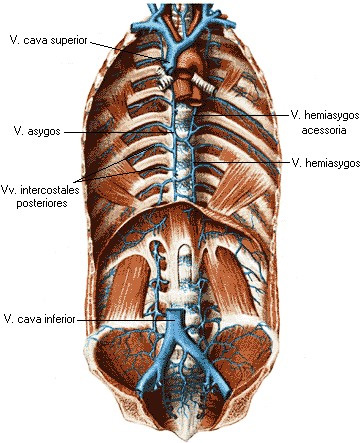
Грудной проток собирает лимфу от 2/3 тела, прошедшую через лимфатические узлы от нижних конечностей и таза, брюшной стенки и органов брюшной полости, левой половины груди, шеи и головы и от левой верхней конечности. В нем выделяют брюшную, грудную и шейную части (рис. 47). Длина грудного протока 35-45см. Шейная часть протока впадает в венозный угол между v. jugularis interna sinistra et v. subclavia sinistra. Движение лимфы по протоку осуществляется за счет присасывающего действия отрицательного давления в грудной полости, прессорного действия диафрагмы и клапанов.
Правый лимфатический проток (рис. 47) короткий, длиной 1-1,5 см и диаметром до 2 мм, залегает в правой надключичной ямке и впадает в правый венозный угол – место слияния v. jugularis interna dextra et v. subclavia dextra. Собирает лимфу от правой верхней конечности, правой половины головы и шеи и правой половины грудной клетки.
Рис. 47 Схема образования правого и грудного лимфатических протоков
Лимфатические узлы (nodi lymphatici) представляют округлые или овальные образования диаметром 1-22 мм (рис. 48). Лимфатический узел покрыт соединительнотканной капсулой с гладкими миоцитами, соединенной с радиальными трабекулами его паренхимы. Участки между трабекулами и капсулой заполнены ретикулярной тканью, клетки которой формируют лимфатические фолликулы. В ретикулярной ткани образуются малые лимфоциты. Они вымываются лимфой и выводятся из лимфатического узла. Между капсулой и ретикулярной тканью трабекул имеются щелевидные полости – синусы – краевые, промежуточные и конечные. Стенки синусов выстланы эндотелием, а через полости синусов перекидываются отростки ретикулярных клеток.
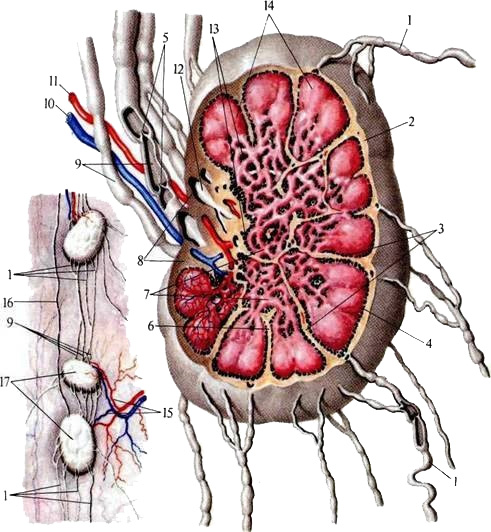
Рис. 48 Строение лимфатического узла (схема)
1 - Приносящие лимфатические сосуды; 2 - капсула; 3 – перекладины; 4 – краевой синус; 5 – клапаны; 6 – промежуточный синус; 7 – мякотные шнуры; 8 – ворота лимфатического узла; 9 – выносящие лимфатические сосуды; 10 – вена; 11- артерия; 12 – конечный синус; 13 – мозговое вещество; 14 – корковое вещество; 15 – артерия и вена лимфатических узлов; 16 – приносящие сосуды; 17 – лимфатические узлы.
Со стороны выпуклой части лимфатического узла входят 1-4 приносящих лимфатических сосуда; притекающая лимфа фильтруется по краевым, а затем по промежуточным синусам, и выходит в выносящий лимфатический сосуд через конечный синус.
На срезе узла можно видеть на периферии корковое вещество, состоящее из лимфатических узелков, и центральное вещество, образованное тяжами и синусами. Между ними лежит паракортикальная зона. Она заселена преимущественно Тлимфоцитами. В-лимфоциты содержатся в большей части коркового вещества и в мозговых тяжах. В ячейках ретикулярной ткани лежат лимфоциты, лимфобласты, макрофаги, плазмоциты и другие клетки.
Таким образом, лимфа проходит через ряд лимфоузлов, расположенных последовательно в виде цепочки. Затем лимфатические сосуды формируют грудной и правый лимфатический протоки. Лимфатические узлы очищают лимфу от взвеси микробов, частиц, токсичных веществ, в них задерживаются раковые клетки. При воспалении и бактериемии лимфатические узлы увеличиваются и уплотняются. При этом ретикулярные клетки превращаются в плазматические, способные вырабатывать антитела. При интоксикации организма макрофаги центральной зоны (герминативного центра) фагоцитируют антигены и погибающие или видоизменённые клетки и стимулируют образование лимфоцитов. При ослаблении инфекционного процесса узелки уменьшаются до исходной величины в 2-3 раза, образовавшиеся в узелках В-лимфоциты мигрируют в мозговые тяжи и превращаются в плазмоциты, продуцирующие антитела. Часть лимфоцитов превращается в клетки иммунной памяти и с током лимфы или через вены переходят в кровоток.
Лимфоэпителиальные органы
Тимус, или вилочковая железа
Тимус – thymus – образован лимфатической и эпителиальной тканями, состоит из 2 асимметричных частей, соединенных друг с другом (рис. 49). У новорожденных имеет массу 10-15г, в 14-15 лет – 25-37г, а затем масса и размеры железы уменьшаются до 5-6 г.
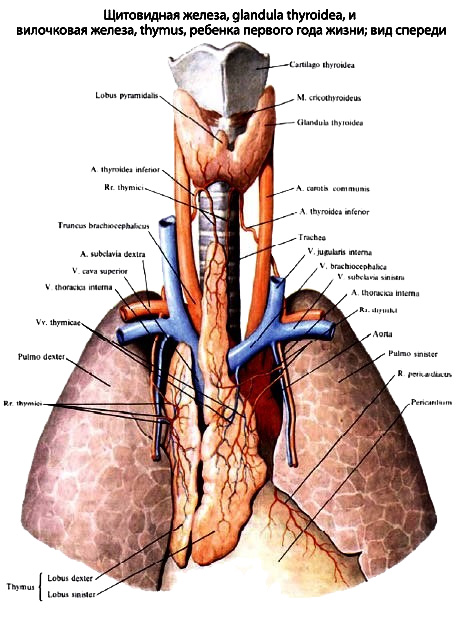
Рис. 49 Тимус и щитовидная железа ребенка
Тимус имеет дольчатое строение и покрыт соединительнотканной капсулой с междольчатыми прослойками, в которых проходят кровеносные и лимфатические сосуды. Дольки образованы эпителиоретикулярными клетками. Центральные отделы долек называются мозговым веществом, а на периферии железы располагается плотный слой коркового вещества (рис. 50). В корковом и мозговом веществе образуются малые лимфоциты, поступающие в крово- и лимфоток. В корковом веществе есть гранулоциты, тучные клетки, лимфобласты и макрофаги. Клетки стромы коркового вещества выделяют тимозин, который стимулирует деление лимфобластов – предшественников Тлимфоцитов. Окончательное созревание Т-лимфоцитов происходит в периферических лимфоидных органах, куда они доставляются кровотоком. В мозговом веществе располагаются клетки кожного типа, предположительно осуществляющие эндокринную функцию. В нем меньше лимфоцитов, чем в корковом слое. Здесь имеются особые слоистые эпителиальные тельца, количество которых увеличивается с возрастом.
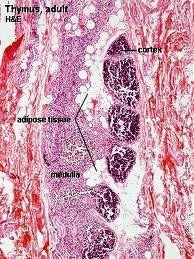
Рис. 50 Строение тимуса
Вилочковая железа располагается в переднем средостении, спереди граничит с грудиной, сзади с перикардом, лёгочным стволом и верхней полой веной, снизу достигает границы IV ребра. Довольно часто железа выходит на шею до уровня перешейка щитовидной железы.
Вилочковая железа – важный орган, где во внутриутробном периоде и после рождения происходит бурное развитие лимфоидных клеток, которые являются предшественниками плазматических клеток и, так же, как и малые лимфоциты, продуцируют антитела.
Селезенка
Селезёнка – lien (splen) – кроветворный орган, в котором образуются лимфоциты. Кроме того, в её кровеносных сосудах задерживаются эритроциты, которые могут по мере необходимости поступать в селезёночную вену. Поэтому величина селезёнки может изменяться в зависимости от кровенаполнения. В среднем её длина составляет 10-15см, ширина – 7-9см, толщина – 4-6см, масса около 200г. Селезёнка расположена в брюшной полости, в левой подреберной области на уровне IX-XI ребер. Соприкасается с диафрагмой, сводом желудка, левым надпочечником и почкой, передним концом – с поперечной ободочной кишкой. Диафрагмальная поверхность селезенки выпуклая, на вентральной поверхности различают ворота, через которые в селезёнку входят 6-8 ветвей селезёночной артерии и выходят вены (рис. 51). Селезенка со всех сторон, за исключением ворот, покрыта брюшиной и фиксируется связками, идущими к желудку, диафрагме и левому изгибу ободочной кишки.
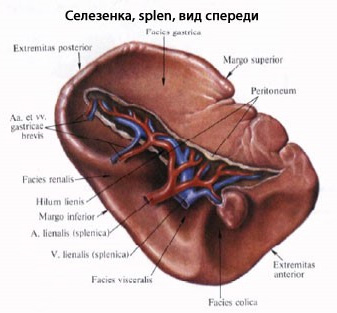
Рис. 51 Селезенка
Селезёнка покрыта капсулой, состоящей из коллагеновых и эластиновых волокон, в которой присутствуют гладкие мышечные клетки. От капсулы внутрь органа (рис. 52) проникают перегородки – трабекулы, по которым проходят ветви селезёночной артерии. Артерии распадаются на сеть синусоидных капилляров, способных депонировать кровь в состоянии покоя. Между кровеносными капиллярами и синусоидами находится красная и белая пульпа. Белая пульпа – это скопления лимфоцитов и лимфоидных фолликулов в виде муфт вокруг мелких артерий. Они являются местом развития лимфоцитов, которые, созревая, переходят в кровеносное русло. Красная пульпа заполняет все пространство между фолликулами, синусоидами и трабекулами. Она состоит из ретикулярной ткани, в которой содержатся клетки крови и соединительной ткани. Её функция – уничтожение отживших клеток крови, депонирование крови и возобновление кроветворения у взрослого человека вовремя некоторых заболеваний. Железо гемоглобина из разрушенных эритроцитов направляется по венам в печень, где служит материалом для синтеза желчных пигментов. Антитела, образованные лимфоцитами, обезвреживают антигены, попавшие в кровь.
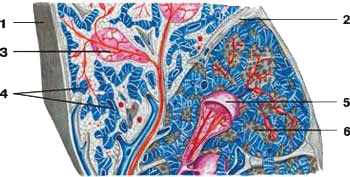
Рис. 52 Строение селезенки
1 — фиброзная оболочка; 2 — трабекула селезенки; 3 — лимфоидные фолликулы селезенки; 4 — венозные синусы; 5 — белая пульпа; 6 — красная пульпа
Костный мозг
Костный мозг (medulla ossium) (рис. 53) является главным органом кроветворения. У новорожденных он заполняет все костномозговые полости и характеризуется красным цветом (medulla ossium rubra). По достижении 4-5 лет в диафизах трубчатых костей красный костный мозг замещается жировой тканью и приобретает желтый оттенок (medulla ossium flava). У взрослого человека красный костный мозг сохраняется в эпифизах длинных костей, коротких и плоских костях. Его общая масса достигает 1,5 кг.
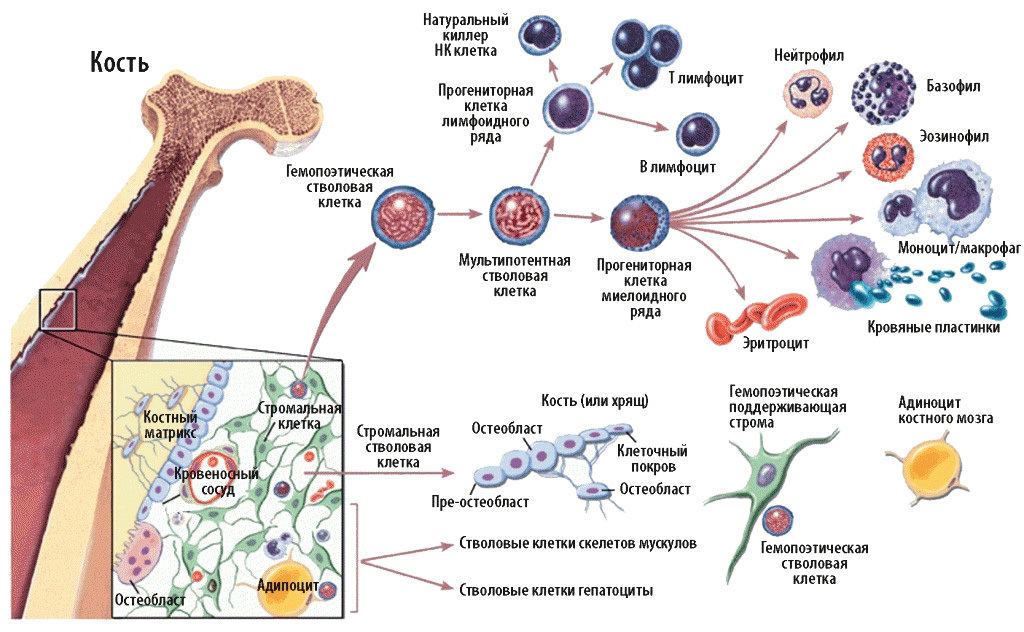
Рис. 53 Кроветворение в красном костном мозге
Красный костный мозг образуется миелоидной тканью, в которой содержатся стволовые кроветворные клетки. Данные клетки являются родоначальниками всех форменных элементов крови и с ее током попадают в органы иммунной системы, где осуществляется их дифференцирование. Часть стволовых клеток попадает в вилочковую железу, где они дифференцируются как Т-лимфоциты, то есть тимусзависимые. В дальнейшем они расселяются по определенным участкам, называемым тимусзависимыми зонами лимфатических узлов и селезенки. Т-лимфоциты разрушают отжившие или злокачественные клетки, а также уничтожают чужеродные клетки, то есть обеспечивают клеточный и тканевый иммунитет.
Оставшаяся часть стволовых клеток попадает в другие органы иммунной системы, где они дифференцируются как клетки, принимающие участие в гуморальных реакциях иммунитета, то есть В-лимфоциты, или бурсозависимые. Наименование этих клеток идет от названия присутствующей у птиц сумки (bursa) Фабрициуса, представляющей собой скопление лимфатической ткани в стенке клоаки. Предполагается, что у человека подобная сумка либо может располагаться в костном мозге, либо ее представляют групповые лимфоидные узелки подвздошной кишки и червеобразного отростка. В-лимфоциты являются родоначальниками клеток, вырабатывающих антитела, или иммуноглобулины, и расселяются в бурсозависимых зонах периферических органов иммунной системы.
Лимфоидная ткань дыхательной и пищеварительной систем
Скопление лимфоидной ткани, содержащей на фоне диффузно расположенных клеточных элементов фолликулы, представляющие собой более плотное (узелковое) скопление клеток, называется миндалинами (tonsillae). Миндалины, располагающиеся в начальных отделах дыхательной и пищеварительной трубок, представлены язычной, глоточной и небной миндалинами. Миндалины, залегающие в области устья слуховой трубы, называются трубными.
Небная миндалина (tonsilla palatina) парная. Она располагается в миндаликовой ямке, представляющей собой небольшое углубление между небно-гортанной и небноязычной складками полости рта, и прикрепляется к ней своим латеральным краем. На свободной медиальной поверхности располагается до 20 крипт, представляющих собой углубления в слизистой оболочке. В рабочей ткани небной миндалины содержатся лимфоидные узелки. Лимфоциты свободно перемещаются из толщи миндалины в ее слизистую оболочку и на свободную поверхность. Форма небной миндалины обусловила название органа, так как напоминает миндальный орех.
Язычная миндалина (tonsilla lingualis) находится под эпителием слизистой оболочки корня языка. Лимфоидные узелки язычной миндалины имеют светлые центры и образуют около 80-90 бугорков на поверхности корня языка, приподнимая его слизистую оболочку. Между бугорками располагаются крипты, в которые открываются выводные протоки слизистых желез языка.
Глоточная миндалина (tonsilla pharyngealis), которая также называется аденоидной, залегает в верхней части задней стенки глотки и в области свода глотки. Слизистая оболочка, покры-вающая глоточную миндалину, образует множественные поперечные складки, в борозды между которыми открываются выводные протоки глоточных желез. Под эпителием слизистой оболочки в диффузной по своему характеру лимфоидной ткани сосредоточены лимфоидные узелки.
Трубная миндалина (tonsilla tubaria) парная. Она располагается позади устья глоточного отверстия слуховой трубы в слизистой оболочке носовой части глотки. В месте ее залегания образуется трубный валик. Количество лимфоидных узелков в лимфоидной ткани трубной миндалины незначительно.
Групповые лимфоидные узелки червеобразного отростка (noduli lymphatici aggregati appendicis vermiformis) находятся в слизистой оболочке и подслизистой основе стенки аппендикса и образуют практически единый слой. Групповые лимфоидные узелки состоят из одиночных лимфоидных узелков, располагающихся, как правило, в 2-3 ряда. Общее число одиночных узелков достигает 500. В возрасте 16-18 лет количество узелков уменьшается, что объясняется возрастными изменениями, а после 60 лет узелки становятся единичными.
Групповые лимфоидные узелки подвздошной кишки (noduli lymphatici aggregati) располагаются на противобрыжеечной стороне подвздошной кишки, в слизистой оболочке и подслизистой основе. Их количество варьируется от 30 до 40 штук, а длина - от 0,5 до 8см. Они имеют уплощенную вытянутую форму, располагаются продольной осью вдоль оси кишки и образуют выпуклости, приподнимая слизистую оболочку. По этой причине слизистая оболочка прямой кишки, покрывающая групповые лимфоидные узелки, лишена складок и характеризуется более светлой окраской. Лимфоидная ткань групповых узелков образована одиночными лимфоидными узелками. С возрастом число групповых лимфоидных узелков и их размер уменьшаются, а образуемые ими выпуклости становятся менее отчетливыми. К старости лимфоидная ткань групповых лимфоидных узелков приобретает диффузный характер.
Одиночные лимфоидные узелки подвздошной кишки (noduli lymphatici solitarii) располагаются в слизистой оболочке и подслизистой основе стенок дыхательной трубки (гортань, трахея, бронхи), пищеварительной трубки (глотка, пищевод, желудок, тонкая и толстая кишки) и в желчном пузыре. Одиночные лимфоидные узелки окружены ретикулярными волокнами, которые отделяют их от прилежащих тканей.