Лекция для врачей "Стандартные эхокардиографические позиции. Основы эхокардиографии". Лекцию для врачей проводит профессор В. А. Изранов.
На лекции рассмотрены следующие вопросы:
- Эхокардиографические доступы
- 1. Субкостальный
- 2. Апикальный
- 3. Парастернальный
- 4. Супрастернальный
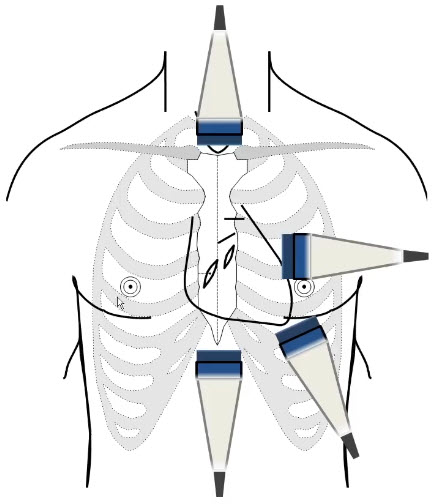
- Основные плоскости сканирования
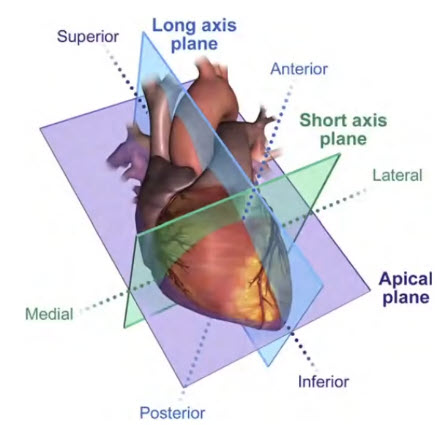
- Возможные доступы при ТТ ЭхоКГ
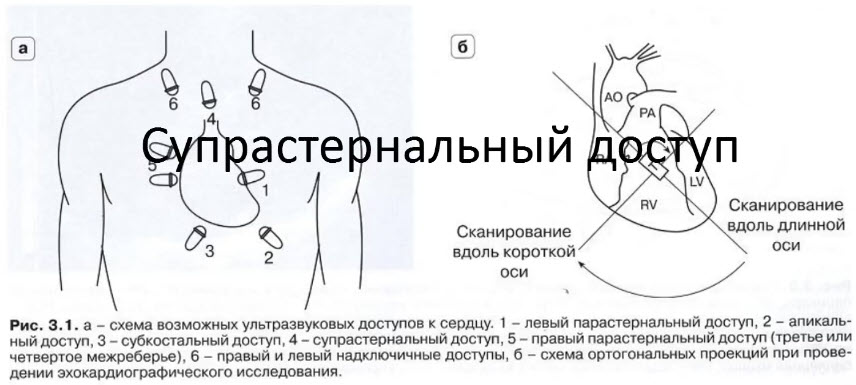
- Супрастернальный доступ
- Парастернальный доступ
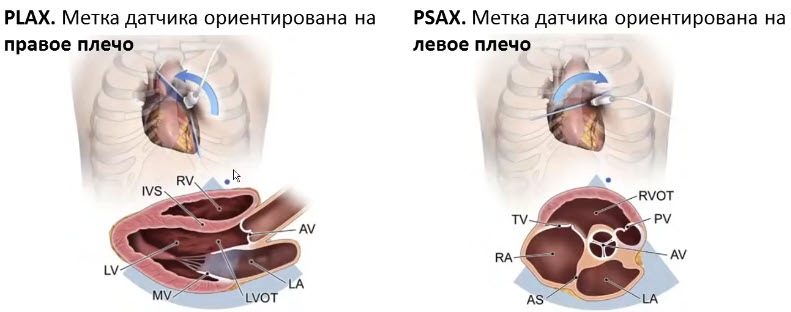
- PLAX (Parasternal long axis view - парастернальная позиция, длинная ось левого желудочка)
- Датчик во II - IV межреберье слева от грудины. Метка датчика ориентирована на правое плечо
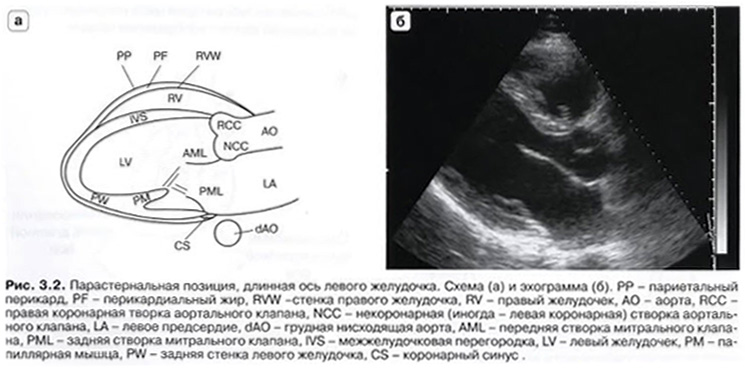
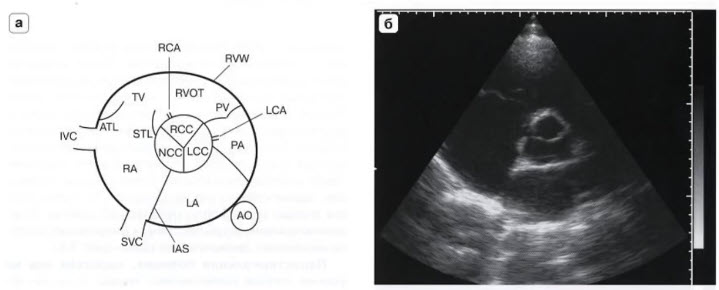
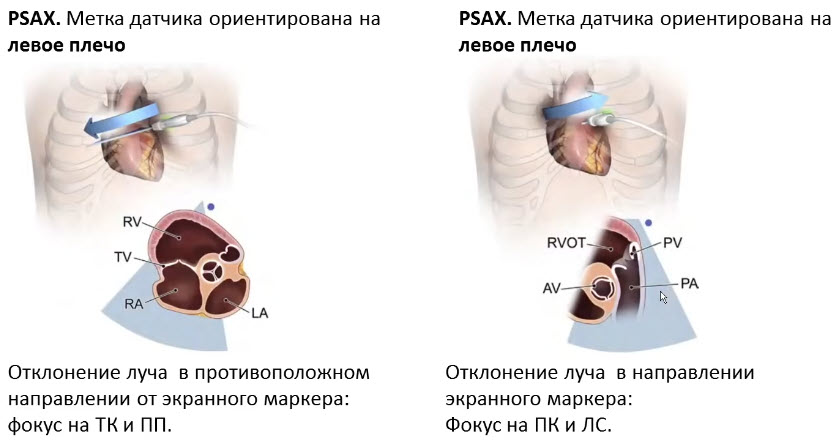
- PSAX (Parasternal short axis view - парастернальная позиция, короткая ось на уровне аортального клапана)
- Датчик во II - IV межреберье слева от грудины. Метка датчика ориентирована на левое плечо пациента
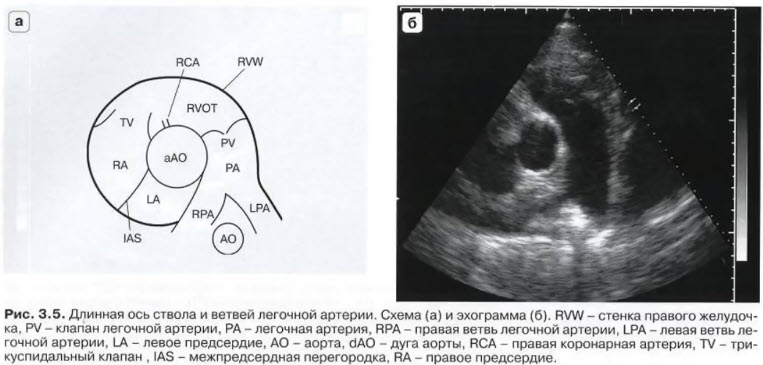
- PSAX focus on PV and PA - парастернальная позиция, длинная ось ствола и ветвей легочной артерии
- Датчик во II - IV межреберье слева от грудины. Метка датчика ориентирована на левое плечо пациента. Отклонение луча в направлении экранного маркера
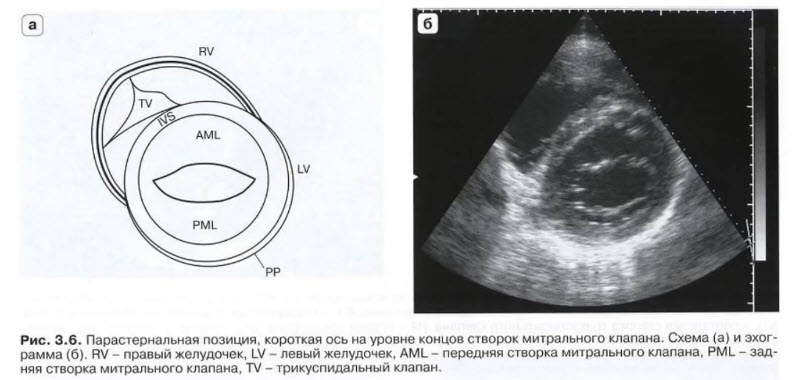
- PSAX level of MV - парастернальная позиция, короткая ось на уровне митрального клапана
- Датчик во II - IV межреберье слева от грудины. Метка датчика ориентирована на левое плечо пациента
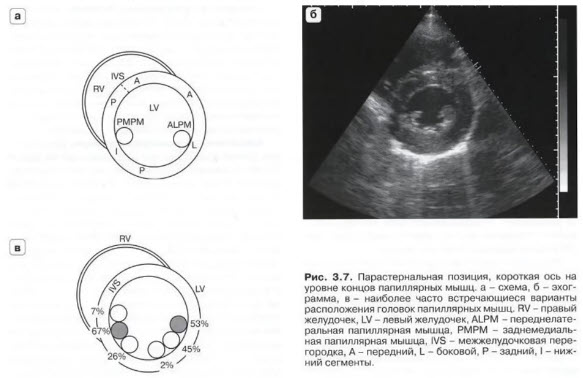
- PSAX level of PM - парастернальная позиция, короткая ось на уровне папиллярных мышц
- Датчик во II - IV межреберье слева от грудины. Метка датчика ориентирована на левое плечо пациента
- Апикальный доступ
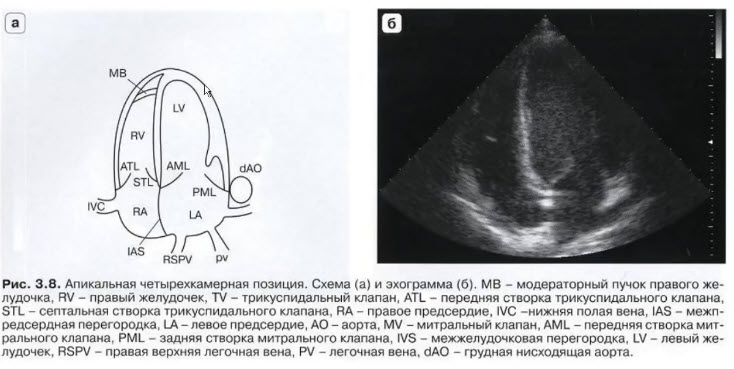
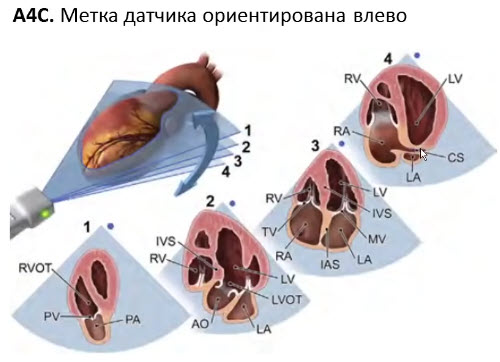
- А4С apical 4 chamber view - апикальная четырехкамерная позиция
- Датчик в проекции верхушечного толчка. Метка датчика ориентирована на левую боковую сторону пациента
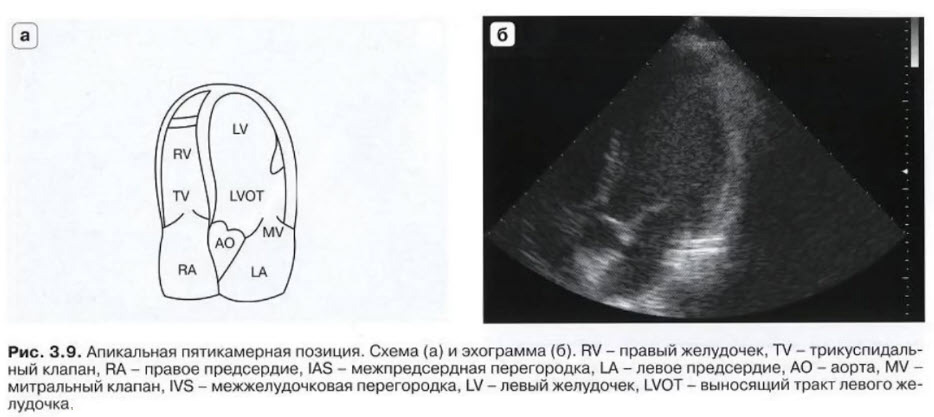
- А5С apical 5 chamber view - апикальная пятикамерная позиция
- Датчик в проекции верхушечного толчка. Метка датчика ориентирована на левую боковую сторону пациента. Плоскость УЗ луча отклоняется вперед
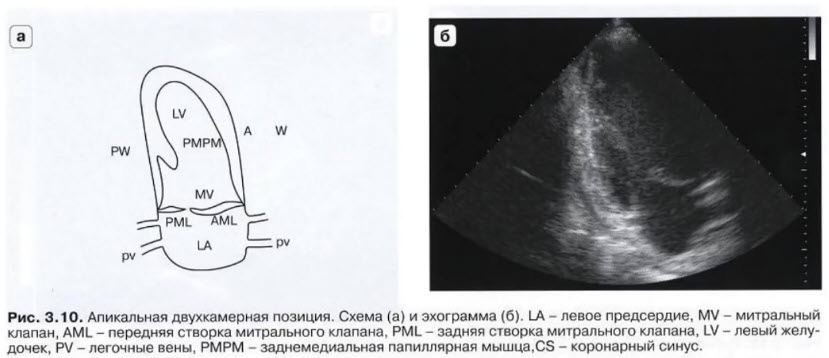
- А2С apical 2 chamber view - апикальная двухкамерная позиция
- Датчик в проекции верхушечного толчка. Метка датчика исходно ориентирована на левую боковую сторону пациента. Затем плоскость УЗ луча поворачивается против часовой стрелки, до исчезновения правых отделов сердца.
- АЗС
- apical 3 chamber view - апикальная длинная ось ЛЖ
- Датчик в проекции верхушечного толчка. Из двухкамерной апикальной позиции плоскость датчика разворачивают на 30 градусов против часовой стрелки до появления аортального и митрального клапана
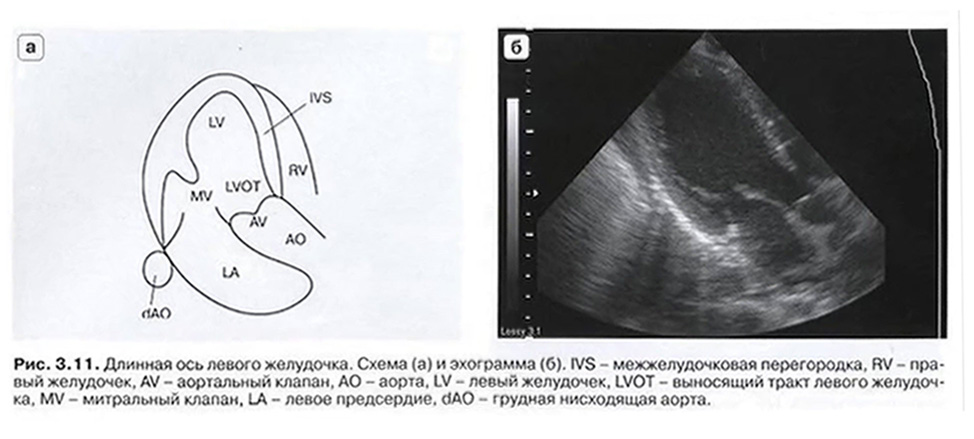
- Субкостальный доступ
- SC - subcostal view - субкостальный доступ, длинная ось НПВ
- Датчик под мечевидным отростком. Метка датчика ориентирована вверх
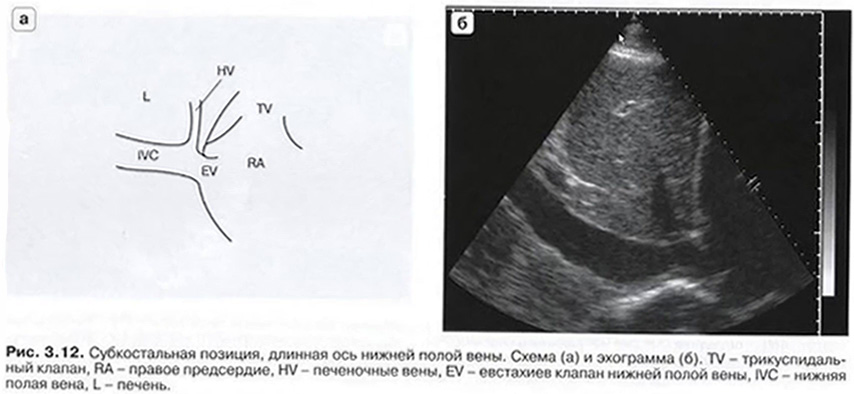
- SSN suprasternal view - супрастернальная позиция, длинная ось дуги аорты
- Датчик над рукояткой грудины. Метка датчика ориентирована на 1 час
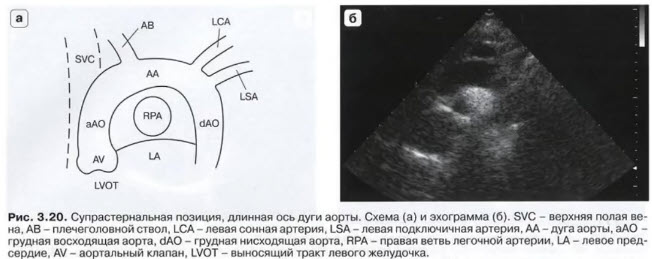
- Виды манипуляций датчиком
- Вращение (rotation)
- Датчик сохраняет стационарное положение в одной точке на поверхности грудной клетки, а метка датчика перемещается в результате вращения вокруг оси, совпадающей с центральным лучом датчика
- Голубая точка (экранный маркер аппарата) отображает положение метки датчика на изображении
- В PLAX экранный маркер указывает ориентацию метки датчика на верхнюю часть изображения (основание сердца, восходящая аорта)
- В PSAX экранный маркер указывает расположение метки датчика на латеральную часть изображения
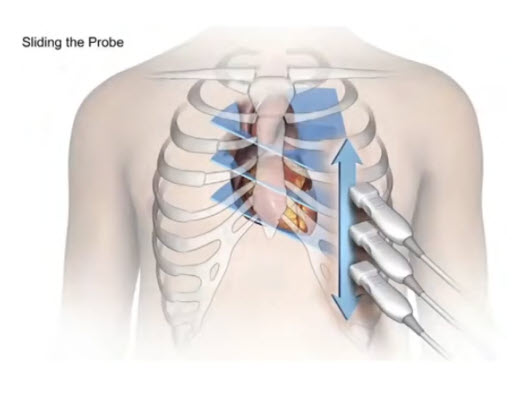
- Скользящие движения (sliding)
- Датчик перемещается (скользит) по межреберьям, не изменяя направления плоскости сканирования, но изменяя уровень среза
Преимущественно используется для выведения различных уровней сечения PSAX
- Датчик перемещается (скользит) по межреберьям, не изменяя направления плоскости сканирования, но изменяя уровень среза
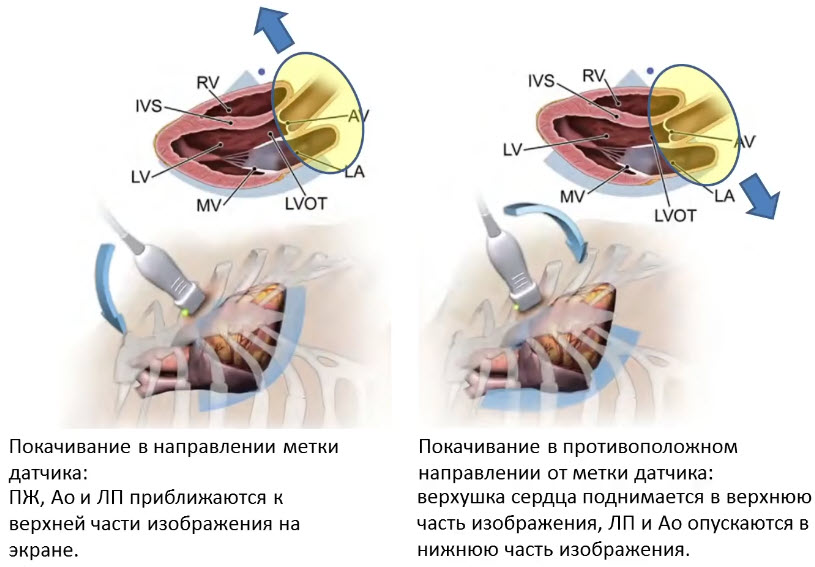
- Покачивание (rocking)
- Отклонение угла направления луча (angling)
- Датчик сохраняет стационарное положение в одной точке на поверхности грудной клетки, а направление луча отклоняется относительно экранного маркера
- Наклонные движения (tilting)
- Датчик сохраняет одно и то же положение на поверхности грудной клетки и ту же ориентацию оси по отношению к сердцу, но веерообразно перемещает плоскость сканирования сердца
- Рекомендованная литература
Книга "Эхокардиография от Рыбаковой" - М. К. Рыбакова, В. В. Митьков

Данное издание представляет собой практическое руководство по эхокардиографии, в котором отражены все современные технологии, применяемые в настоящее время. Исключительный интерес для специалистов представляет CD-ROM с подборкой видеоклипов по всем основным разделам, включающих редкие случаи диагностики.
Особенность издания - попытка объединить и сравнить результаты эхокардиографического исследования сердца и паталогоанатомический материал по всем основным разделам.
Большой интерес представляют разделы, содержащие новые технологии исследования, такие как трех- и четырехмерная реконструкция сердца в реальном времени, тканевая допплерография. Большое внимание уделено также классическим разделам эхокардиографии – оценке легочной гипертензии, клапанных пороков сердца, ишемической болезни сердца и ее осложнений и т.д.
В книге представлены огромный иллюстративный материал, большое количество схем и рисунков, приведены алгоритмы тактики проведения исследования и диагностики по всем разделам эхоКГ.
Руководство помогает разрешить спорные и злободневные вопросы, позволяет ориентироваться в расчетах и измерениях, содержит необходимую справочную информацию.
Книга написана сотрудниками кафедры ультразвуковой диагностики ГБОУ ДПО «Российская медицинская академия последипломного образования'' Министерства здравоохранения Российской Федерации» (база – ГКБ им. С.П. Боткина, Москва).
Издание предназначено для специалистов эхокардиографии, врачей ультразвуковой и функциональной диагностики, кардиологов и терапевтов.
Купить книгу "Эхокардиография от Рыбаковой" - М. К. Рыбакова, В. В. Митьков
Книга "Эхокардиография в таблицах и схемах" - М. К. Рыбакова
Данная книга содержит большое количество схем и таблиц по всем основным вопросам трансторакального эхокардиографического исследования, помогает разрешить спорные и злободневные вопросы эхокардиографии, позволяет ориентироваться в расчетах и измерениях, содержит необходимую справочную информацию. Подробно описаны нормальная анатомия и физиология сердца, патология клапанного аппарата, мокарда, перикарда, плевральных полостей, аорты, протезированных клапанов сердца, приведены стандартные позиции эхокариографического исследования и расчеты. Особый интерес могут вызвать разделы, посвященные диагностике врожденных пороков сердца у взрослых, объемных образований сердца и средостения и дифференциальной диагностике в эхокардиографии.
Книга УЗИ предназначена для специалистов эхокардиографии, ультразвуковой и функциональной диагностики УЗИ, кардиологов, терапевтов и студентов медицинских вузов.
Купить книгу "Эхокардиография в таблицах и схемах" - М. К. Рыбакова
Книга "Дифференциальная диагностика в эхокардиографии". Издание 2-е. с DVD-ROM - Митьков В. В., Рыбакова М. К.

Книга написана сотрудниками кафедры ультразвуковой диагностики Российской медицинской академии последипломного образования (база — ГКБ им. С.П. Боткина, Москва) и является 2-м, переработанным и дополненным изданием. Книга является уникальным изданием благодаря представленному дифференциально-диагностическому эхокардиографическому ряду, подкрепленному видеоматериалами и иллюстрациями, которые помогают систематизировать, классифицировать и провести дифференциальную эхокардиографическую диагностику.
Помимо эхограмм, во 2-е издание включены схемы, которые помогают научиться распознавать признаки той или иной патологии сердца или совокупность признаков и оценить характер нарушения гемодинамики, а также в главе 10 добавлен дифференциально-диагностический раздел, посвященный применению контрастных веществ. Книга включает все основные разделы современной кардиологии с позиции дифференциальной диагностики. Прилагаемый диск включает обширный видеоматериал по всем основным разделам с комментариями к нему.
Издание предназначено для специалистов эхокардиографии, врачей ультразвуковой и функциональной диагностики, кардиологов и терапевтов и вызовет интерес как у специалистов со стажем, так и у начинающих эхокардиографистов и студентов медицинских вузов.
Книга "Клиническая эхокардиография" - Шиллер Н. Б., Осипов М. А.

Книга "Клиническая эхокардиография" написана американским и отечественным специалистами, это самое популярное в России руководство по эхокардиографии. Книга предназначена и для тех кардиологов, которые лишь начинают осваивать эхокардиографию, и для тех, кто уже давно ею занимается.
Изучив руководство, врач сможет выполнять эхокардиографические исследования на самом современном уровне – так, как это делают в Лаборатории эхокардиографии Калифорнийского университета в Сан-Франциско.
Купить книгу "Клиническая эхокардиография" - Шиллер Н. Б., Осипов М. А.
Книга "Эхокардиография при врожденных пороках сердца у взрослых" - М. К. Рыбакова, В. В.Митьков
Диагностика врожденных пороков сердца – один из самых сложных разделов в кардиологии и эхокардиографии. Благодаря современным технологиям в эхокардиографии и пренатальной диагностике сердца плода диагностика врожденных пороков сердца стала более ранней, что способствовало существенному сокращению числа взрослых пациентов с данной патологией. Однако и в настоящее время можно встретить пациентов с различными врожденными пороками сердца даже в весьма почтенном возрасте.
Данное издание содержит историю описания того или иного врожденного порока, подробный анализ гемодинамики, особенностей эхокардиографической диагностики. Книга написана сотрудниками кафедры ультразвуковой диагностики Российской медицинской академии непрерывного последипломного образования (база – ГКБ им. С.П. Боткина, Москва) и включает все основные врожденные пороки сердца у взрослых с позиции эхокардиографии. Большое внимание уделено также дифференциальной диагностике в эхокардиографии при подозрении на врожденный порок сердца у больного, особенностям исследования сердца у детей и подростков, малым аномалиям развития сердца. Издание содержит большое количество иллюстраций и схем, а также примеры эхокардиографических заключений.
Предназначено для специалистов эхокардиографии, врачей ультразвуковой и функциональной диагностики, кардиологов и терапевтов.