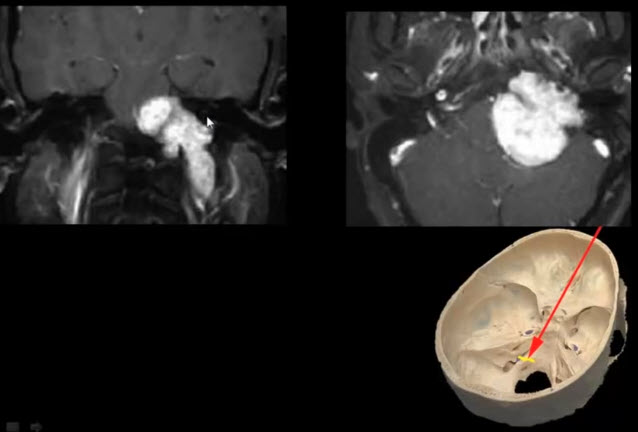
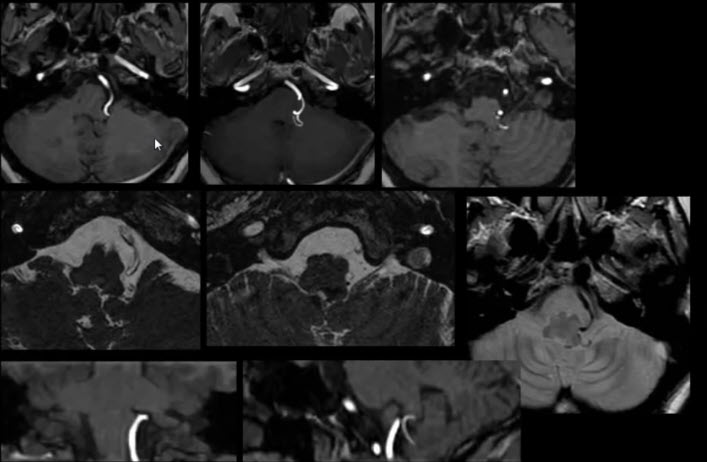
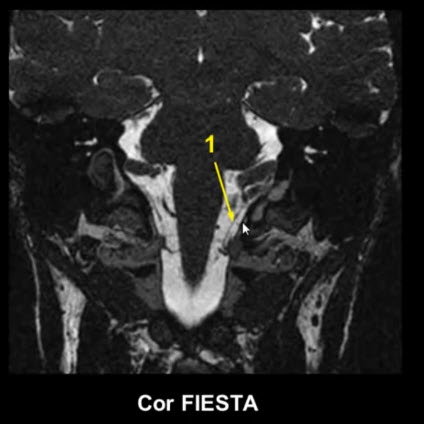
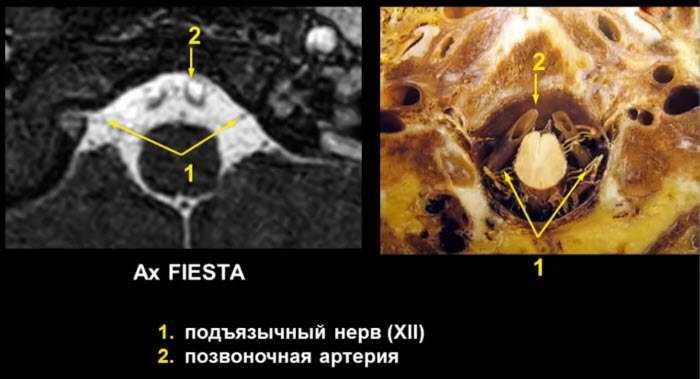
1 вариант объяснения "Пальпация щитовидной железы".
2 вариант объяснения "Пальпация щитовидной железы".
3 вариант объяснения "Пальпация щитовидной железы".
4 вариант объяснения "Пальпация щитовидной железы".
5 вариант объяснения "Пальпация щитовидной железы".
6 вариант объяснения "Пальпация щитовидной железы".
Анатомия щитовидной железы
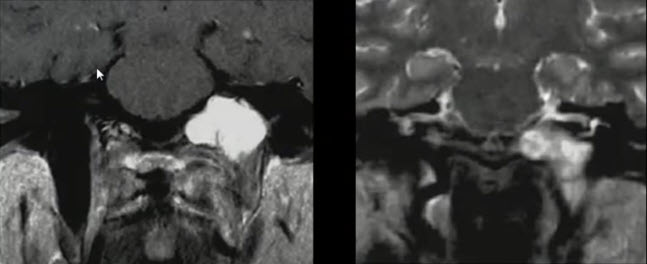
Щитовидная железа, glandula thyroidea, - непарный орган, расположенный в области шеи (рис. 2).
I. Голотопия: железа находится в передней области шеи; в редких случаях возможна загрудинная (ретростернальная) локализация щитовидной железы.
II. Скелетотопия:
- перешеек находится спереди первых двух полуколец трахеи, нередко - на уровне дуги перстневидного хряща;
- верхушка пирамидальной доли достигает середины щитовидного хряща; она может распространяться до подъязычной кости;
- правая и левая доли сверху доходят до верхнего края щитовидного хряща, снизу - до уровня 5-6 полуколец трахеи; в целом железа проецируется на уровне IV-VI шейных позвонков.
III. Синтопия:
- спереди железы находятся мышцы, лежащие ниже подъязычной кости (mm. sternohyoidei, sternothyroidei, thyrohyoidei, omohyoidei), поверхностный и предтрахейный листки собственной фасции шеи, а также внутришейная фасция;
- медиально к долям прилежат щитовидный хрящ и 5-6 верхних полуколец трахеи;
- сзади доли доходят до пищевода, прикрывая бороздку между пищеводом и трахеей, в которой располагается возвратный гортанный нерв, n. laryngeus recurrens;
- с наружной стороны к долям примыкает сосудисто-нервный пучок шеи (а. carotis communis, v. jugularis interna et n. vagus).
IV. Макроскопическое строение:
Доли щитовидной железы:
1. Левая доля, lobus sinister.
2. Правая доля, lobus dexter.
3. Перешеек щитовидной железы, isthmus glandulae thyroideae, спереди соединяет правую и левую доли.
4. Пирамидальная доля, lobus pyramidalis, - узкий отросток, в 10-30% случаев отходящий вверх от перешейка железы.
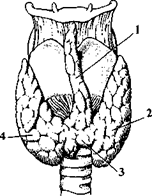
Рис. 2. Щитовидная железа. 1 - lobus pyramidalis; 2 - lobus sinister; 3 - isthmus; 4 - lobus dexter.
Доли имеют расширенное основание (basis lobus dexter et basis lobus sinister), и заостренную верхушку (apex lobus dexter et apex lobus sinister).
Поверхности щитовидной железы:
1. Наружная (передне-латеральная) поверхность, facies externa (anterolateralis).
2. Внутренняя (задне-медиальная) поверхность, facies interna (posterolateralis).
2. Задняя поверхность, facies posterior.
V. Микроскопическое строение:
- железа имеет наружную и внутреннюю соединительнотканные капсулы, между которыми находится рыхлая клетчатка, сосуды и нервы;
- наружная капсула представлена висцеральной пластинкой внутришейной фасции, внутренняя - собственная капсула;
- щитовидная железа фиксирована к гортани посредством срединной и латеральных щитогортанных связок, ligg. thyrolaryngea medianum et lateralia-,
- тонкая фиброзно-эластическая внутренняя капсула отдает внутрь железы перегородки - трабекулы, в толще которых проходят нервы, кровеносные и лимфатические сосуды; эти перегородки составляют строму железы;
- структурно-функциональной единицей щитовидной железы является фолликул (около 30 млн.);
- фолликул представляет собой полость круглой или овальной формы (рис. 3), стенки которой состоят из одного слоя эпителиальных клеток - тироцитов;
- совокупность фолликулов составляет паренхиму железы;
- фолликулы заполнены своеобразной густой массой - коллоидом, содержащим белок -тироглобулин;
- средний диаметр фолликулов около 50 мкм;
- снаружи фолликулы оплетены сетью кровеносных и лимфатических капилляров;
- группа из 20-40 фолликулов вместе с межфолликулярной соединительной тканью, сетью кровеносных и лимфатических сосудов составляет дольку железы;
- дольки отделяются соединительнотканными тяжами;
- парафолликулярные клетки (С-клетки) располагаются или около фолликулов, или между фолликулами; они лежат поодиночно или мелкими группами и составляют 0,1% от общего числа клеток щитовидной железы.
Гормоны щитовидной железы
Различают тиреоидные гормоны щитовидной железы (тироксин и трийодтиронин) и кальцитонин:
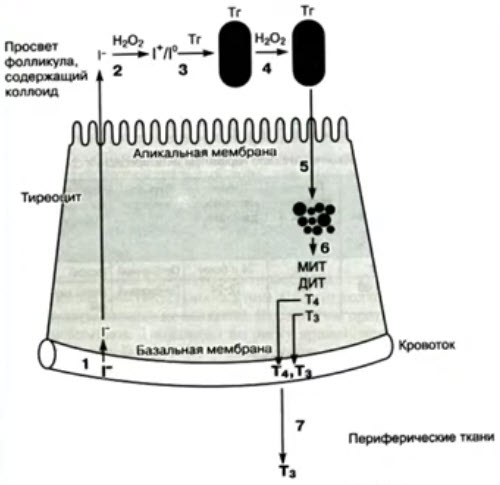
- тиреоидные гормоны щитовидной железы: тироксин (тетрайодтиронин, Т4) и трийодтиронин (Т3) вырабатываются тироцитами и содержат йод; они регулируют обмен веществ;
- в норме железа поглощает около 50% поступающего в организм йода, который используется для синтеза тиреоидных гормонов;
- щитовидная железа обмен йода не регулирует - йод является обязательным компонентом молекулы тиреоидных гормонов;
- трийодтиронин почти в пять раз активнее тироксина;
- тиреоидные гормоны оказывают выраженное регулирующее влияние на основные функции организма: его рост, развитие и обмен веществ; они стимулируют рост и половое развитие, усиливают энергетический обмен клеток и основной обмен, оказывают стимулирующее действие на центральную нервную систему;
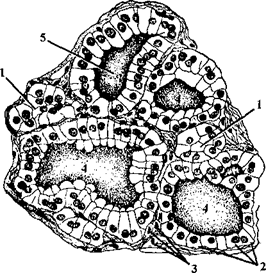
Рис. 3. Строение щитовидной железы. 1 - спавшийся (неактивный) фолликул; 2 -тироциты (фолликулярные клетки); 3 - парафолликулярные клетки; 4 - коллоид; 5 - активный фолликул.
- кальцитонин (тирокальцитонин) вырабатывается парафол-ликулярными клетками; он угнетает резорбтивную активность остеокластов; при этом функция остеобластов повышается и они поглощают кальций из крови (в результате концентрация кальция в крови уменьшается, а в костях - увеличивается).
Нарушения функции щитовидной железы
Гипертиреоз - увеличение функции щитовидной железы:
- при гипертиреозе размеры щитовидной железы могут быть обычными, увеличенными и, гораздо реже, - уменьшаются;
- при гиперфункции усиливается выведение гормонов из коллоида в кровь; при этом коллоид разжижается, количество его невелико, эпителий стенки фолликула становится высоким, призматическим;
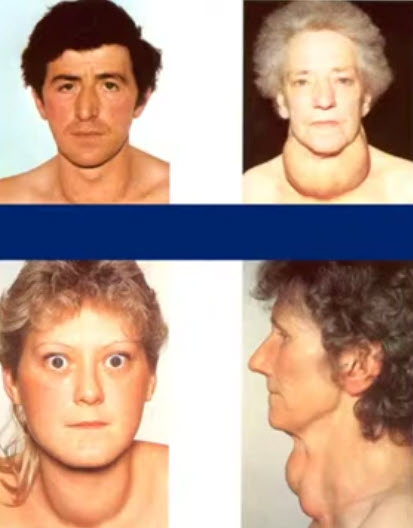
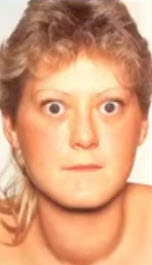
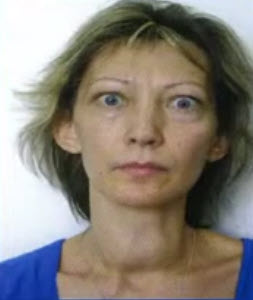
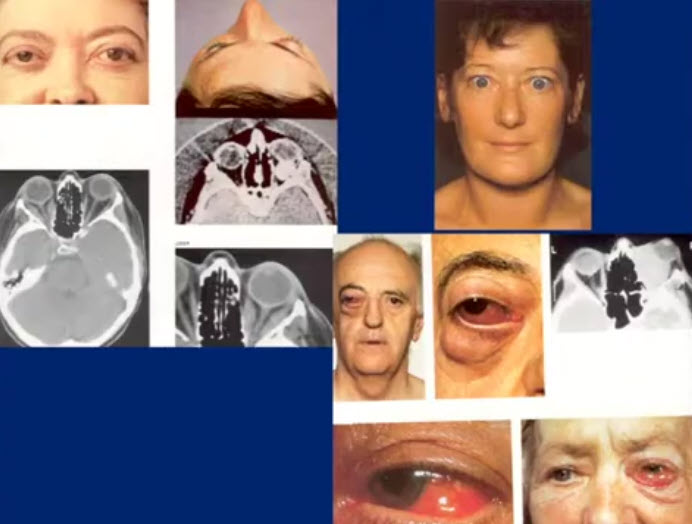
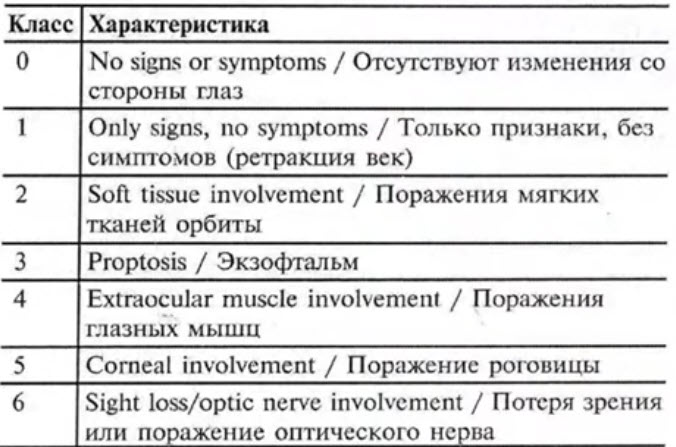
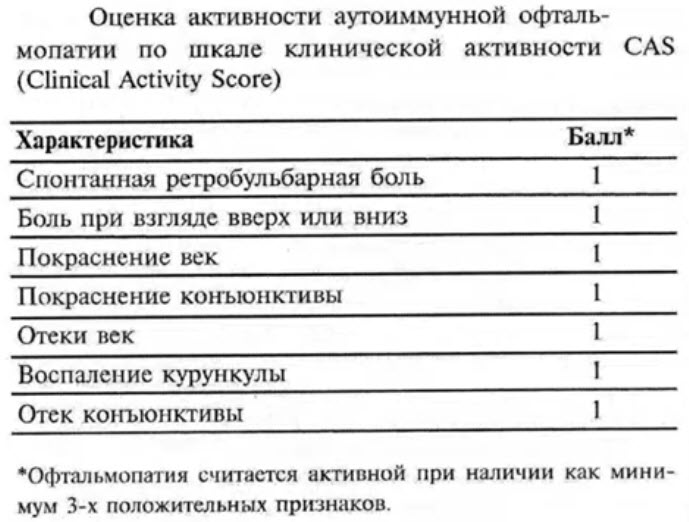
- сильно выраженный гипертиреоз приводит к токсическим эффектам (тиреотоксикоз - Базедова болезнь), которые сопровождаются выраженным усилением обмена веществ, приводящим к уменьшению массы тела, экзофтальму, увеличению частоты сердечных сокращений, возрастанию величины артериального давления, повышенной раздражительности.
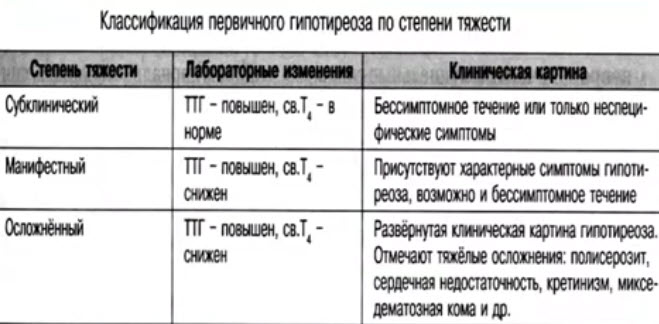
Гипотиреоз - снижение функции щитовидной железы:
- при гипофункции задерживается выведение гормона; при этом фолликулы обычно имеют большие размеры, в полости фолликула коллоида много, он густой, не имеет резорбционных вакуолей;
- гипотиреоз, возникший в детском возрасте, приводит к развитию заболевания, называемого кретинизмом (наблюдается умственная отсталость, задержка роста и полового созревания);
- гипотиреоз у взрослого человека вызывает микседему (слизистый отек), что выражается снижением основного обмена, нарушением белкового обмена и выраженным отеком тканей.
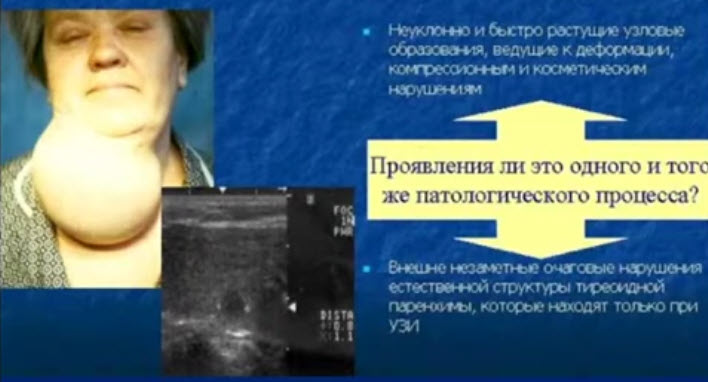
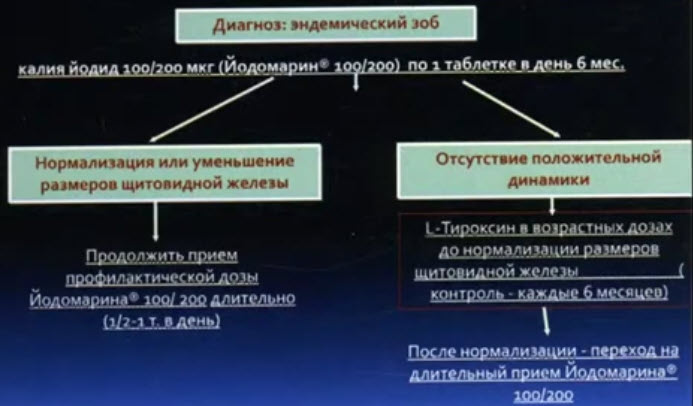
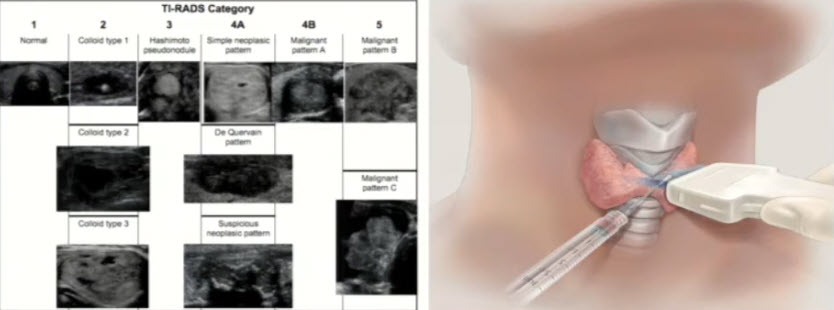
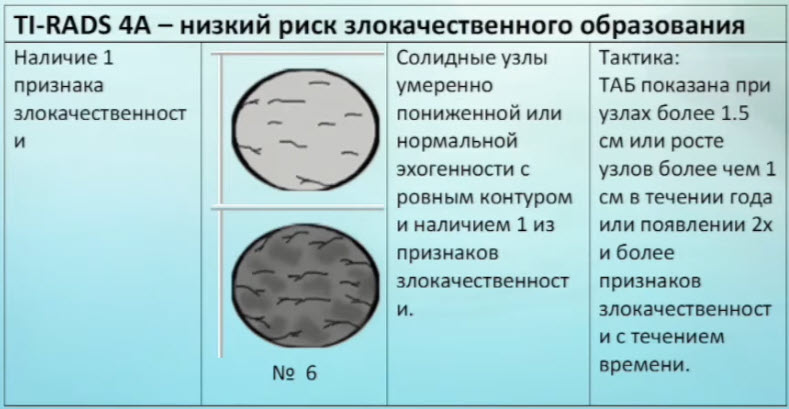
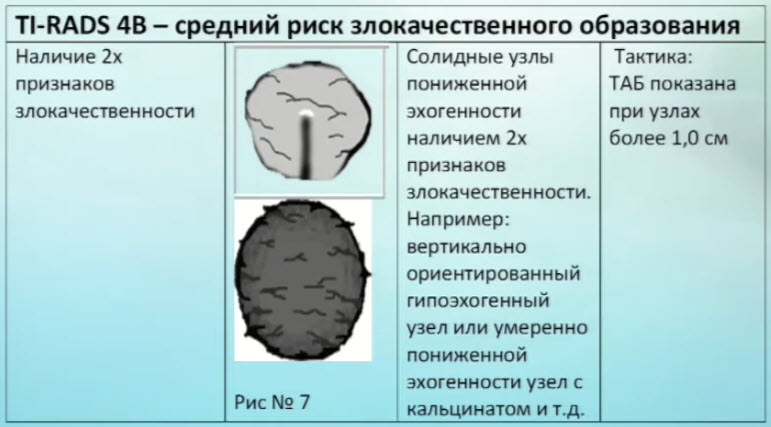
Зоб - это увеличение размеров щитовидной железы:
1 - эутиреоидный зоб - функция железы при этом не изменена;
2 - гипотиреоидный зоб - функция щитовидной железы снижена;
3 - гипертиреоидный зоб - функция щитовидной железы увеличена.
Эмбриогенез щитовидной железы:
- зачаток щитовидной железы появляется у зародыша на 3-й неделе внутриутробной жизни в виде непарного выпячивания вентральной стенки глотки между первой и второй парами жаберных карманов;
- в данном месте у корня формирующегося языка от этого выпячивания в глубь мезенхимы начинает расти эпителиальный тяж - будущий щитоязычный проток, ductus thyroglossus;
- этот проток на дистальном конце раздваивается, образуя парные утолщения - зачатки долей щитовидной железы;
- щитовидная железа вначале закладывается как экзокринная железа;
- на 6-й неделе эпителиальный тяж отшнуровывается от глотки и теряет свой просвет, а его дистальная часть сохраняется между быстро разрастающимися боковыми утолщениями (зачатки долей) в виде перешейка и соединяет доли формирующейся железы;
- после редукции ductus thyroglossus, соединявшего железу с корнем языка, остается рудиментарное образование - foramen caecum;
- в течение 3-го месяца по ходу эпителиальных тяжей образуются перетяжки, по мере углубления которых появляются отдельные фолликулы;
- в конце 3-го месяца эпителий фолликулов дифференцируется и его фолликулярные эндокриноциты (тироциты) начинают вырабатывать гормоны, которые накапливаются в полости фолликула;
- в процессе развития железы наряду с дифференцировкой эпителия происходит разрастание мезенхимы, преобразующейся в соединительную ткань; формируется строма железы, содержащая густую сеть капилляров; в строму проникают нервные волокна;
- в зачаток железы врастают производные 5-й пары жаберных карманов - парафолликулярные клетки, вырабатывающие кальцитонин.
VI. Кровоснабжение:
1 .Артерии:
- a. thyroidea superior из а. carotis externa;
- a. thyroidea inferior из tr. thyrocervicalis из a. subclavia;
- a. thyroidea ima (безымянная щитовидная артерия) et a. thyroidea impar (непарная щитовидная артерия) непостоянны; они отходят или от а. subclavia, или от tr. brachoicephalicus, или от arus aortae.
2. Вены: отток крови происходит по соименным венам соответственно в v.jugularis interna (v. thyroidea superior) и в v. brachiocephalica (у. thyroidea inferior, vv. thyroideae impar et ima).
VIL. Иннервация щитовидной железы: по ходу органа нервные волокна формируют так называемое сплетение щитовидной железы,plexus thyroideus:
а) афферентная и парасимпатическая иннервация обеспечиваются волокнами n. laryngeus superior et п. laryngeus inferior (ветвь n. laryngeus recurrens) - ветви n. vagus;
б) симпатическая иннервация обеспечивается от ganglion cervicale médius и, в меньшей степени, oiganglia cervicalia superius et inferius truncus sympathicus, преимущественно по ходу артерий, васкуляризирующих железу.
VIII. Лимфоотток: лимфа оттекает преимущественно в nodi lymphatici trachéales, cervicales anteriores et profundi, médiastinales anteriores.