Лекция для врачей "УЗИ молочных желез. Практическое занятие. Методика проведения УЗИ молочных желез". Лекцию для врачей проводит профессор В. А. Изранов
УЗИ молочных желез. Тестовые вопросы с ответами. Тестовые задачи с ответами
Дополнительный материал
Методика проведения УЗИ молочных желез
Автор: Фисенко Е.П. – д. м. н., главный научный сотрудник ФГБНУ «РНЦХ им. акад. Б.В. Петровского», эксперт ГБУЗ «НПКЦ ДиТ ДЗМ»
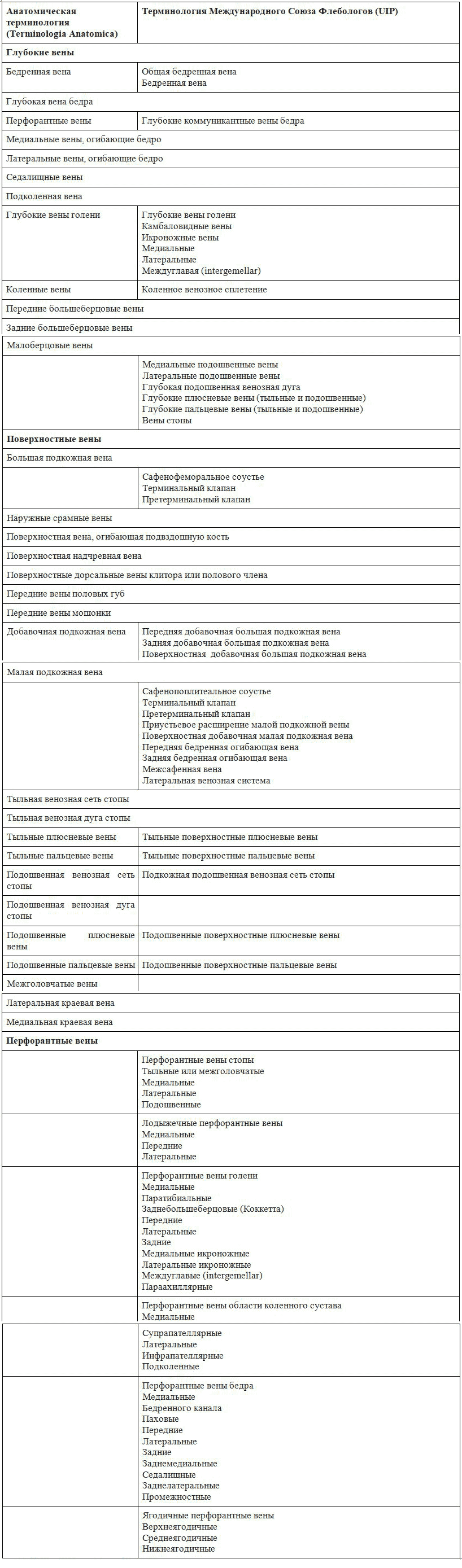
Обозначения и сокращения
МРТ – магнитно-резонансная томография
РМГ – рентгеновская маммография
УЗИ – ультразвуковое исследование
ЦДК – цветовое допплеровское картирование
ЭК – энергетическое картирование
Введение
Ультразвуковое исследование (УЗИ) прочно вошло в алгоритм инструментального исследования молочных желез у всех групп населения, что связано с широким оснащением медицинских учреждений современной ультразвуковой техникой, с безвредностью и доступностью метода, а также с достаточно простой техникой выполнения УЗИ железы. Однако интерпретацию полученных результатов считают одним из наиболее сложных разделов в этой области инструментальной диагностики, т.к. изменения структуры ткани железы у женщин зависят от возраста, массы тела, физиологических изменений органов женской половой, эндокринной систем, гормонального статуса и др.
Наиболее важной задачей УЗИ является поиск предраковых заболеваний и выявление рака молочной железы, особенно на ранних стадиях развития, т.к. это заболевание сохраняет свои лидирующие позиции в общей структуре онкологических заболеваний России (21,1%), составляя 11,6% у обоих полов и тенденция к его омоложению стремительно нарастает.
Преимуществом УЗИ является хорошая визуализация железистой ткани. Поэтому в алгоритме инструментального исследования молочной железы у женщин детородного возраста с хорошо развитой железистой тканью УЗИ стоит на первом месте. Качество УЗИ снижается практически в два раза в период замещения железистой ткани жировой, т.е. при развитии инволютивных изменений. Поэтому у женщин старших возрастных групп, особенно в климактерическом периоде, исследование молочных желез следует начинать с рентгеновской маммографии, а УЗИ использовать в качестве дополняющего метода.
Пациентов на инструментальное исследование, в т.ч. на УЗИ, направляет врач-маммолог, онколог, хирург или гинеколог. Врачи ультразвуковой диагностики должны работать в тесном контакте с клиницистами и врачами-рентгенологами.
Показания к проведению УЗИ молочной железы
- выявление пальпируемого образования в молочной железе;
- выявление уплотнений в молочной железе;
- воспалительные заболевания и травмы молочной железы;
- наличие болевого синдрома в области молочной железы; • выявление увеличенных подмышечных лимфоузлов;
- состояние после эндопротезирования молочной железы;
- наличие рака молочной железы у ближайших родственников по женской линии (у мужчин – по мужской);
- канцерофобия;
- сомнительные или неясные результаты рентгеновской маммографии;
- выполнение пункционной биопсии под контролем ультразвука.
Алгоритм выполнения инструментального исследования молочных желез
До 40 лет обследование женщин целесообразно начинать с УЗИ. В случае неясных и сомнительных результатов, при подозрении на опухоль следует дополнительно проводить рентгеновскую маммографию и биопсию.
После 40 лет желательно выполнять и рентгеновскую, и ультразвуковую маммографии. Очередность инструментального обследования зависит от величины молочной железы и выраженности мастопатии. Чаще первоначально проводится рентгеновское исследование молочной железы с последующим досмотром с помощью УЗИ. В этих случаях эхография является дополняющим и уточняющим методом. Следует помнить, что результаты УЗИ зависят от класса используемой диагностической аппаратуры, от возраста и гормонального статуса пациентки, от объема молочной железы и от квалификации врача, проводящего исследование. Нерожавшие пациентки с небольшим объемом молочных желез, т.е. представленными в основном железистой тканью, могут представлять исключение из основного алгоритма и более длительно наблюдаться с помощью УЗИ.
После 50 лет при выраженном инволютивном процессе возможно ограничить обследование только проведением рентгеновской маммографии. В неясных случаях обязательно присоединение УЗИ. Во всех сомнительных случаях проводится пункционная биопсия с последующей морфологической оценкой материала.
Сочетание рентгеновской и ультразвуковой маммографии позволяет компенсировать недостатки одного метода преимуществами другого и повысить качество диагностического процесса.
Варианты УЗИ молочной железы
Стандартное УЗИ молочной железы включает в себя традиционное сканирование в В-режиме (режим серой шкалы) и обязательное выполнение УЗИ в режиме цветового (ЦДК) или энергетического картирования (ЭК).
В понятие мультипараметрическое УЗИ входит УЗИ с применением не менее трех методик, т.е. к стандартному УЗИ присоединяют эластографию, спектральный анализ кровотока, контрастно усиленное УЗИ и др. Присоединение новейших технологий может приводить к увеличению времени исследования пациента, а также к более высокой стоимости УЗИ. Это следует учитывать при составлении плана обследования пациента, реально оценивая возможности имеющейся в наличии аппаратуры, а также задачи исследования, поставленные клиницистом.
Подготовка к выполнению УЗИ молочных желез
Специальной подготовки к УЗИ молочной железы не требуется. Исследование проводится до 10 дня менструального цикла. Исследование выполняют обычно в положении пациента лежа на спине с последующим поворотом на бок для дополнительного осмотра контрлатеральных квадрантов. Возможно проведение исследования в положении сидя с запрокинутыми за голову руками (удобно проводить УЗИ в данном положении пациенток с небольшим объемом молочных желез) и досмотром нижних квадрантов (при необходимости) в положении на спине.
УЗИ молочных желез производится линейными датчиками с частотой 9,0– 13,0 МГц и не требует применения каких-либо дополнительных приспособлений. Выбирается программа исследования поверхностно расположенных органов Small Рarts или Breast. Исследование необходимо выполнять при большом увеличении изображения. Применение конвексных датчиков частотой 3,0–3,5 МГц может быть оправдано только для получения общей эхограммы процессов, локализующихся на глубине, и их измерения. В иных случаях исследование и интерпретация изображения, полученного низкочастотными датчиками, нецелесообразно и неинформативно.
Описание локализации выявленной патологии
Для удобства описания локализации выявленной патологии каждая молочная железа разделена условно на четыре квадранта (верхне-наружный, верхне-внутренний, нижне-наружный и нижне-внутренний) и на 12 секторов по принципу циферблата часов, т.е. каждый квадрант подразделяется еще на три сектора (Приложение 1). Это важно для динамического наблюдения, особенно при образованиях или зонах неоднородности малых размеров.
Можно указывать место расположения объекта интереса относительно соска, ареолы или основания железы:
- относительно соска: непосредственно за соском, на глубине … см от соска, кнаружи от соска и т.д. (т.е. когда обычно небольшой объект располагается в непосредственной близости к соску);
- относительно ареолы: по краю ареолы, рядом с ареолой, на расстоянии … см от ареолы, обязательно указывая при этом квадрант и сектор по циферблату часов;
- относительно основания железы: по краю железы, на расстоянии … см от основания железы (+ квадрант и сектор). Это важно использовать особенно в крупных молочных железах;
- в крупных железах часто приходится описывать глубину расположения объекта по зонам: передняя (за субареолярной областью), центральная и задняя, доходящая до основания железы. Как правило, такое описание принято в рентгенологии, но возможно применять его и в эхографии (Приложение 2).
Техника выполнения УЗИ молочных желез
Молочные железы исследуют по очереди. Начинать исследование необходимо с одноименной (правой/левой) подмышечной области (см. раздел «УЗИ зон лимфооттока молочной железы»), т.к. УЗИ этих зон входит обязательной частью в УЗИ молочных желез.
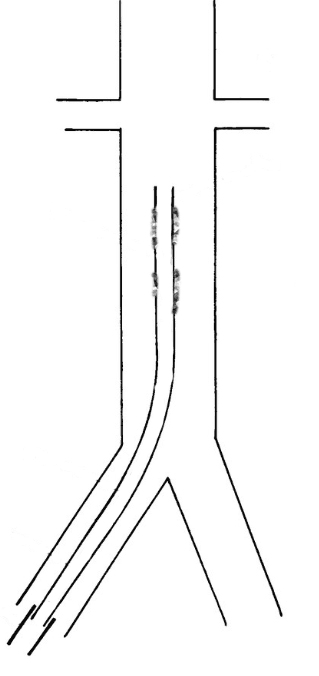
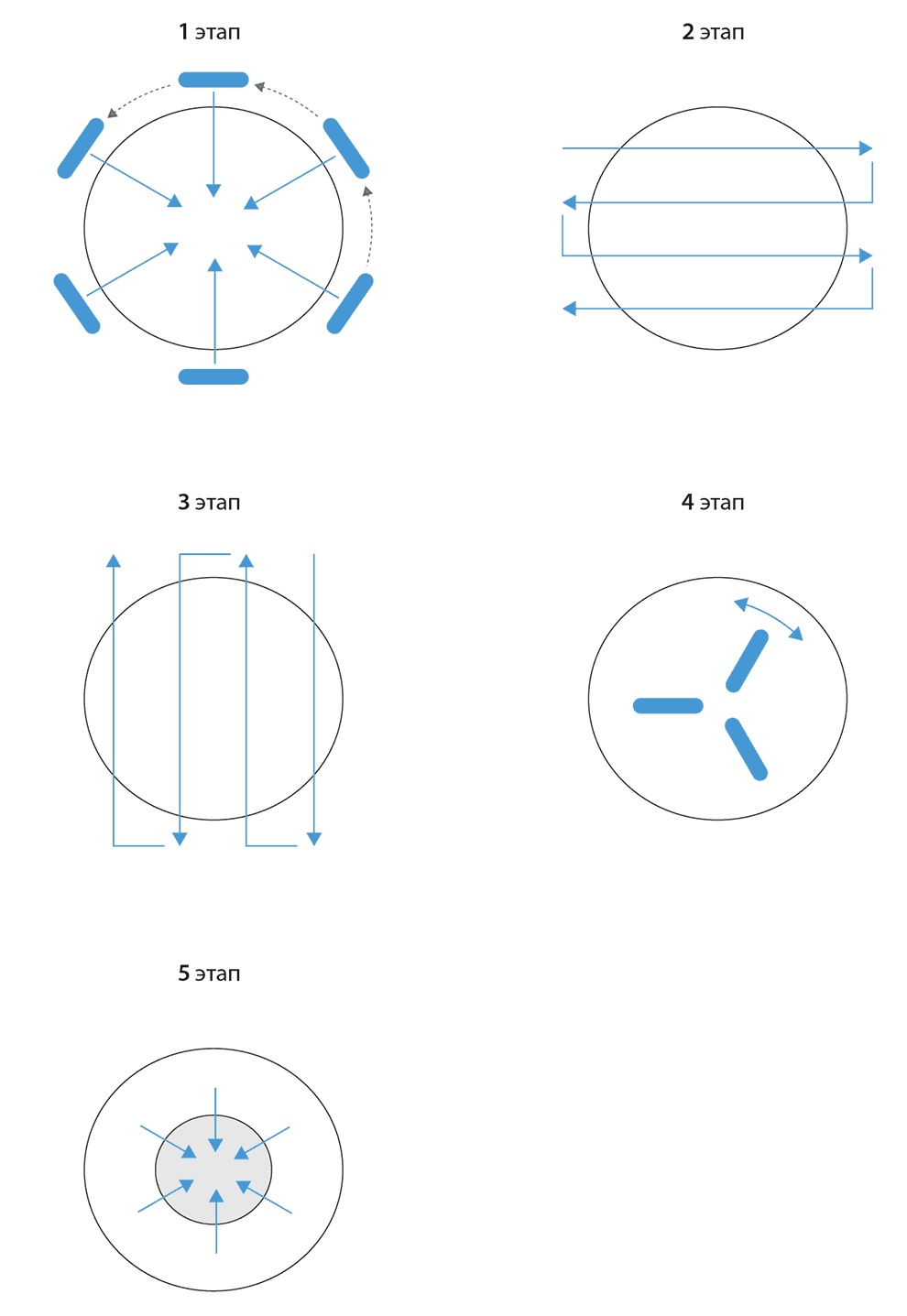
После осмотра подмышечной области начинают исследование непосредственно молочной железы. Датчик устанавливается обычно у основания железы в верхне-наружном квадранте на 1–2 часах параллельно основанию железы и медленно перемещается к соску. Далее его возвращают вновь к основанию железы, переместив на 1,0 см против (или по ходу) часовой стрелки, и опять выполняют сканирование от основания железы к соску. Постепенно веерообразно передвигая датчик по циферблату часов против (или по ходу) часовой стрелки, осматривают все квадранты, завершая осмотр на 1–2 часах, т.е. откуда начат осмотр. Далее по аналогичной схеме изучают части молочной железы, расположенные за ареолой и соском (субареолярная зона). После этого дополнительно произвольными сканами, в т.ч. радиальными (тангенциальными, когда датчик располагается радиально от соска к основанию железы – вдоль протоков) осматривают выявленную в ходе УЗИ зону интереса (Приложение 3). Важно выработать четкую, повторяемую технику осмотра, чтобы при повторных УЗИ выполнять ее аналогично предыдущим.
При осмотре женской молочной железы гель можно наносить непосредственно на кожу в достаточном количестве для осмотра больших площадей. Для осмотра детской и мужской железы необходимо на центральную часть рабочей поверхности ультразвукового датчика нанести большое количество геля, легко без нажима поставить датчик на область соска, за которым будет визуализироваться железа. Далее досматриваются субареолярные зоны так же, как и в женской молочной железе.
Методика допплерографии сосудов молочной железы
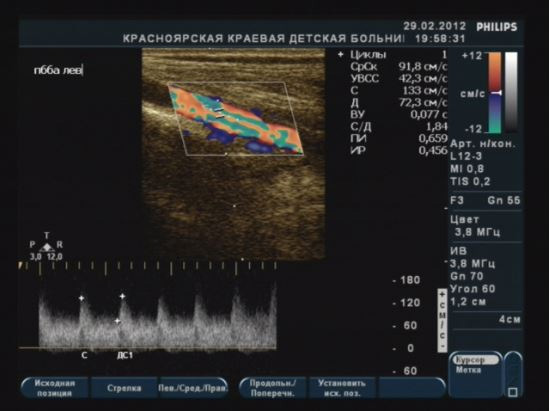
Выбирается программа для допплеровского исследования поверхностных структур Small Parts или Breast. Степень усиления (общая и по глубине) устанавливается чуть меньше той, при которой возникают артефакты цветного допплеровского изображения. Это обеспечивает наибольшую чувствительность для выявления мелких сосудов с малой скоростью кровотока. «Окно» цветового допплеровского изображения устанавливается произвольно. Для оценки сосудистого рисунка (т.е. изображения срезов кровеносных сосудов железы) ткани молочной железы или образования с окружающими тканями площадь цветового допплеровского изображения следует выбирать максимальную. Для проведения спектрального анализа кровотока «окно» следует уменьшить до минимума и использовать режим RES (region estimation size) или Zoom (для увеличения изображения без потери его качества и повышения чувствительности диагностического прибора). Выставляется угол сканирования (от 30 до 60, что важно для исключения ошибок в расчетах скорости кровотока). Без учета угла падения луча можно изучать только уголнезависимые параметры (индексы кровотока: RI и PI).
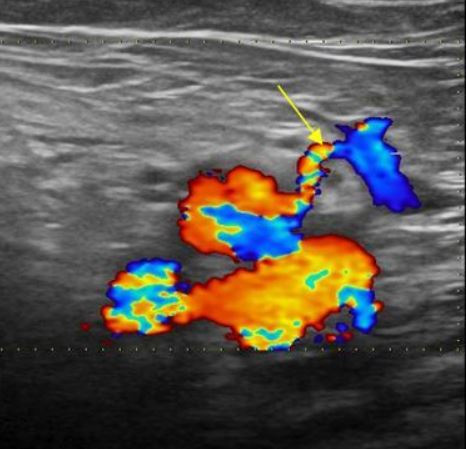
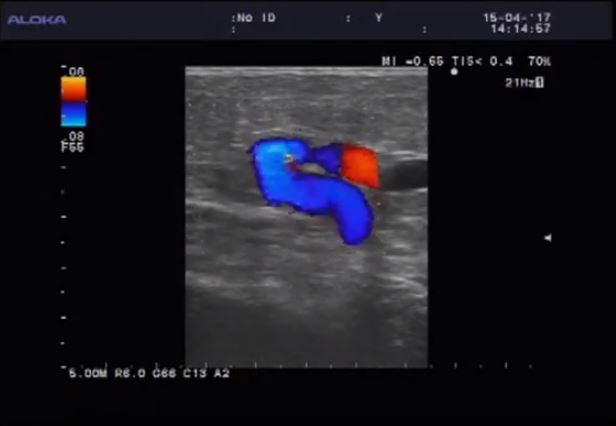
Цветовое допплеровское картирование (ЦДК) позволяет оценить состояние сосудистого рисунка ткани обеих молочных желез, его симметричность по квадрантам и сосудистый рисунок в области выявленной патологии, что является обязательной методикой УЗИ молочных желез.
Для определения сосудистого рисунка ткани исследование молочных желез проводится аналогично В-режиму, после его завершения. Движение датчика должно быть более медленным, чтобы не вызвать появления цветовых артефактов.
В норме в ткани молочной железы наблюдаются единичные цветовые точки/пятна, равномерно распределенные по всем квадрантам железы (0–3 на 4 кв. см), представляющие собой различные срезы артериальных и венозных сосудов, диаметром и протяженностью не более 2–3 мм.
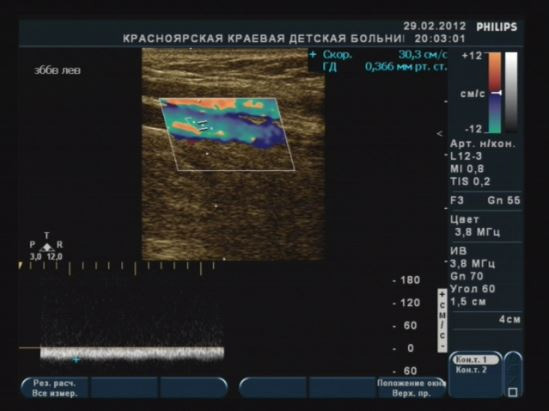
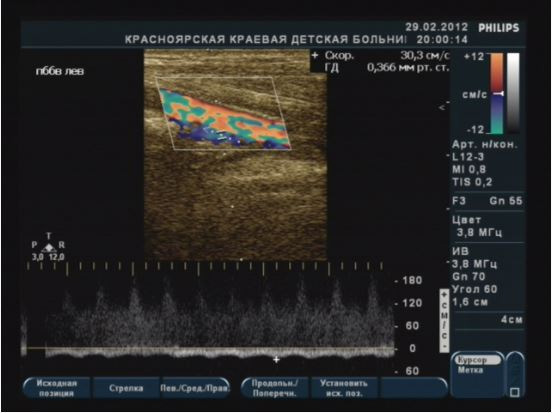
При определенных состояниях может определяться усиление сосудистого рисунка (васкуляризации) в виде неравномерного увеличения количества регистрируемых цветовых сигналов (более 4–5 на площади 4 кв. см) с диаметром и протяженностью визуализации более 3–4 мм, которые могут сливаться между собой, образуя цветные пятна различной формы и величины:
- диффузное усиление сосудистого рисунка, т.е. равномерное увеличение количества регистрируемых цветовых сигналов по квадрантам в обеих молочных железах; выявляется при беременности и лактации;
- локальное усиление сосудистого рисунка в основном связано с развитием воспалительных и пролиферативных процессов в молочной железе и является неблагоприятным допплерографическим признаком. При спектральном анализе кровотока в зоне усиленного сосудистого рисунка определяется повышение максимальной скорости кровотока в собственных сосудах молочной железы.
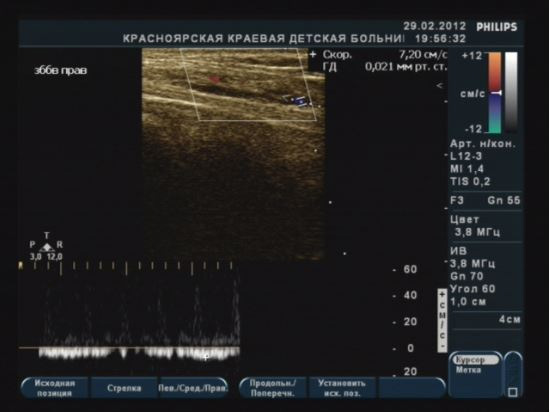
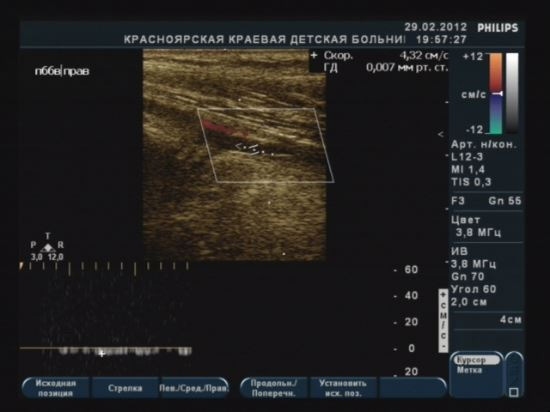
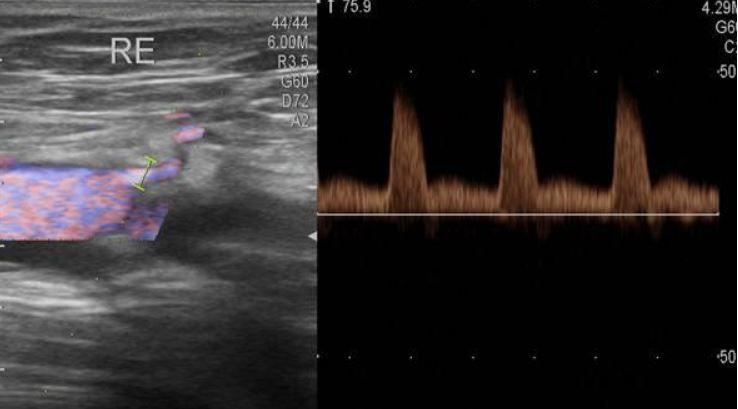
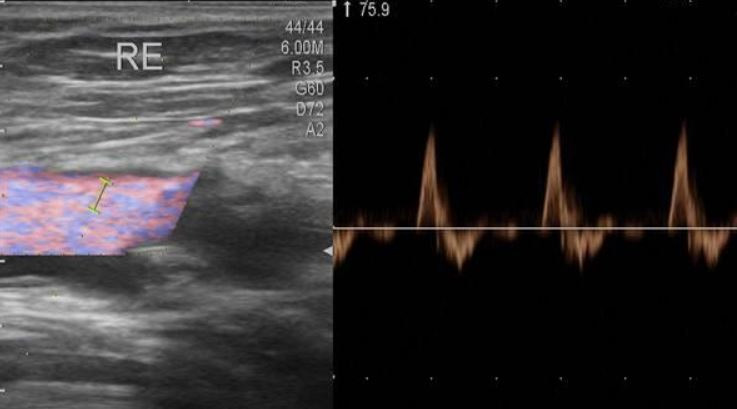
Спектральная допплерография (спектральный анализ кровотока) – исследование кровотока в собственных сосудах молочной железы проводится в зоне выявленной патологии; является дополнительной методикой. Проводится по дополнительным показаниям или в научных целях. Положение датчика произвольное, зависит от хода исследуемого сосуда. Необходима коррекция угла (до 60). В норме в собственных сосудах молочной железы максимальная скорость кровотока составляет 0,12–0,15 м/с.
При выявлении объемного образования спектральный анализ кровотока проводится в собственных артериях железы, расположенных на расстоянии 1–2 см от образования и дополнительно в артериях, расположенных на границе образования с тканью молочной железы (пограничные артерии), а также во внутриопухолевых артериях.
Как во всех паренхиматозных органах в молочной железе кровоток в собственных ее артериях сохраняется на протяжении всего сердечного цикла. Имеются отчетливые систолическая и диастолическая составляющие.
Эластография/метрия
Является дополнительной методикой. Проводится по показаниям или в научных целях. Возможность выполнения данной методики зависит от укомплектованности УЗ-сканера. С помощью данного метода определяют жесткость выявленных объектов относительно окружающих тканей молочной железы, а также их площадь.
Существует несколько видов определения жесткости тканей: метод механической компрессии и метод сжатия сдвиговой волной. В первом варианте существует возможность, помимо визуальной оценки, высчитывать коэффициент жесткости. Во втором случае есть возможность определения еще и скоростных показателей.
Компрессионная эластография. Необходимо объект интереса располагать в центре окна цветового картирования таким образом, чтобы была возможность захвата достаточного количества референтной ткани для сравнения и последующей оценки величины коэффициента деформации (Strain Ratio, SR). В качестве референтной ткани обычно используется жировая ткань. Расположение датчика должно быть перпендикулярно исследуемой зоне. Легкими вибрирующими движениями производится компрессия (смещение ткани – не более 1–2 мм). Оценку цветовой карты желательно выполнять в момент декомпрессии. Цветовая картина должна быть стабильная. Картирование мягких тканей чаще производится теплыми оттенками спектра (красные – зеленые), картирование жестких тканей – холодными оттенками спектра (синие). В ряде диагностических систем цветовая гамма имеет противоположные значения: красными оттенками отмечается повышение жесткости тканей, синими – мягкие ткани. В приборах заложена возможность ручной настройки цветовой шкалы жесткости тканей.
Эластография сдвиговой волной. Расположение датчика должно быть перпендикулярно исследуемой зоне. Объект интереса помещается в центр окна цветового картирования с достаточного количества референтной ткани. В момент проведения исследования компрессия не производится, датчик устойчиво фиксирован в зоне исследования. Обычно цветовая шкала в зоне жестких тканей соответствует красным, теплым оттенкам спектра, в зоне мягких тканей – синим, холодным оттенкам спектра.
УЗИ с введением контрастных препаратов
Является дополнительной методикой. Проводится по показаниям или в научных целях. Возможность выполнения данной методики зависит от укомплектованности УЗ-сканера. УЗИ с контрастным усилением проводят в режиме двойного экрана и ориентируются на изображение в режиме «серой шкалы», а оценку динамики контрастирования оценивают при повторных осмотрах видеозаписи.
С помощью данного метода определяют васкуляризацию выявленных объектов, т.к. контрастное вещество (соновью – на сегодняшний день единственный разрешенный в России для введения при УЗИ) распространяется только по сосудистому руслу. Определяют время начала появления и вымывания контраста, равномерность заполнения контрастом объекта, формирующийся рисунок объекта и т.д.
УЗИ зон регионарного лимфооттока молочной железы
УЗИ подмышечных лимфатических узлов входит в обязательный алгоритм УЗИ молочных желез. Датчик устанавливается высоко у основания подмышечной впадины и продвигается вниз до основания железы сначала по передней, далее по средней и также по задней подмышечным линиям, завершая осмотром аксиллярной области от передней до задней подмышечной линии. С исследования подмышечных областей мы начинаем УЗИ. И в случае, если никаких образований, подозрительных на злокачественный процесс не обнаружено, другие зоны лимфооттока не осматриваются (Приложение 4).
При обнаружении опухолевого процесса, отнесенного к BI-RADS 4 или BIRADS 5, необходимо провести осмотр всех оставшихся зон лимфооттока: межмышечные, парастернальные, под- и надключичные.
Межмышечные лимфоузлы (непостоянные) располагаются между листками большой и малой грудными мышцами по ходу латеральной грудной артерии.
Под- и надключичные лимфоузлы исследуются в одноименных областях (положение датчика параллельно ключице).
Для поиска парастернальных лимфоузлов изучается симметричность строения парастернальных областей в межреберных промежутках (положение датчика перпендикулярно грудине). Далее осуществляется продольное сканирование этих областей по ходу внутренней грудной артерии.
Параметры оценки молочных желез при УЗИ
В В-режиме первоначально оценивают:
- толщину кожи и подкожной клетчатки, их равномерность;
- состояние выводных млечных протоков, их диаметр;
- структуру ткани железистого треугольника с определением зон неоднородности / объемных образований;
- состояние ретромаммарного пространства;
- состояние регионарных лимфоузлов.
В режиме ЦДК оценивают:
- состояние сосудистого рисунка ткани обеих молочных желез, его симметричность по квадрантам;
- состояние сосудистого рисунка выявленных зон неоднородности / объемных образований;
- состояние сосудистого рисунка выявленных лимфатических узлов.
Параметры оценки молочных желез при УЗИ
При УЗИ проводят послойное изучение и описание мягких тканей молочной железы, которая состоит из четырех видов тканей: жировой, железистой (собственно паренхимы) и двух видов соединительной ткани (внутридольковой и стромы). В связи с этим УЗ-картина молочной железы очень «пестрая». В зависимости от возраста, массы железы и фазы менструального цикла меняется соотношение железистой, жировой и соединительной тканей и, соответственно, меняется эхограмма железы.
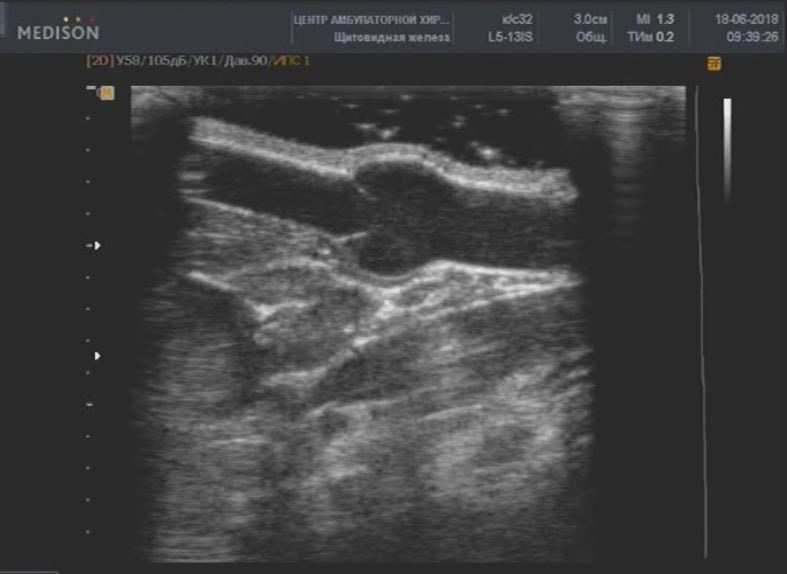
В зрелой молочной железе кожа, покрывающая молочную железу, визуализируется в виде тонкого гиперэхогенного эхо толщиной до 0,1–0,2 см. Важна не сама толщина, а ее равномерность во всех квадрантах железы. За ней определяется подкожно-жировая клетчатка сниженной эхогенности, более узкая у соска и постепенно расширяющаяся к основанию железы. Край клетчатки имеет вид фестонов, разделенных гиперэхогенными тонкими тяжами – связками Купера (Приложение 5, 6, рисунок 6.1).
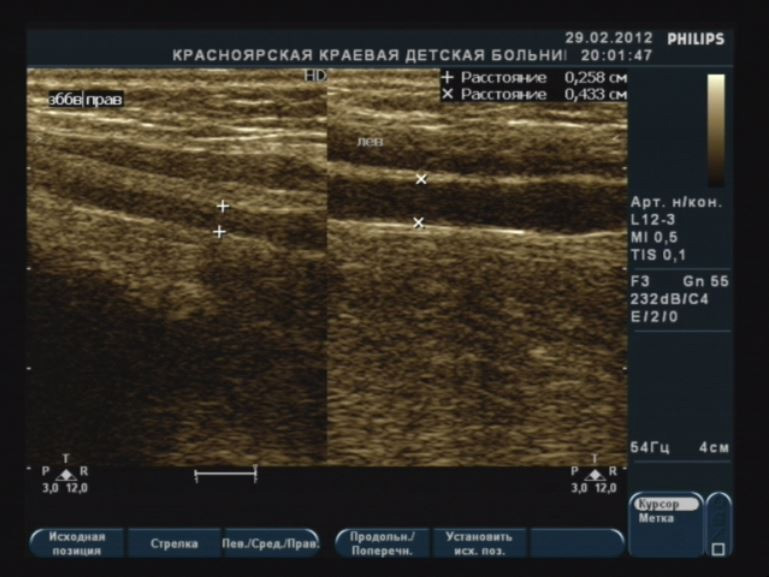
Сосок на эхограммах выглядит как гипоэхогенное гомогенное образование, дающее за собой латеральные тени и небольшой эффект дорзального ослабления ультразвука с формированием акустической тени за счет наличия соединительнотканных и мышечных компонентов, что в ряде случаев приводит к ошибочной трактовке его изображения как «объемное образование». За соском определяются выводные протоки (Приложение 6, рисунок 2А) в I фазу менструального цикла диаметром не более 0,22–0,25 см (на аппаратуре среднего класса могут быть не видны).
Центральные отделы железы составляет железистый треугольник. Морфологической единицей молочной железы являются альвеолы, переходящие в тонкий проток. Величина этих структур меняется в зависимости от гормональной фазы. Функциональной единицей молочной железы является долька, содержащая один проток. 150–200 альвеол объединены в дольки с общим протоком более крупного размера. Множество долек образуют долю, которых в молочной железе может быть от 15 до 24. В свою очередь, доли формируются в железистое тело (железистый треугольник). Доли радиально расположены, имеют форму пирамиды, их вершины с выводными протоками направлены к соску. Перед вступлением в сосок выводные протоки образуют веретенообразные расширения – млечные синусы. Дифференцировать отдельные дольки и доли при проведении УЗИ не представляется возможным.
В целом железистый треугольник представлен на эхограммах неоднородным ячеисто-трабекулярным массивом, заключенным в соединительнотканную капсулу. При помощи наружного листка капсулы железа фиксируется к ключице. От внутренней поверхности капсулы в толщу железы направляются междолевые перегородки. От передней поверхности к коже идут соединительнотканные отростки – связки Купера, пронизывающие подкожно-жировую клетчатку. Место прикрепления связки Купера к железистым структурам носит название гребень Дюрета.
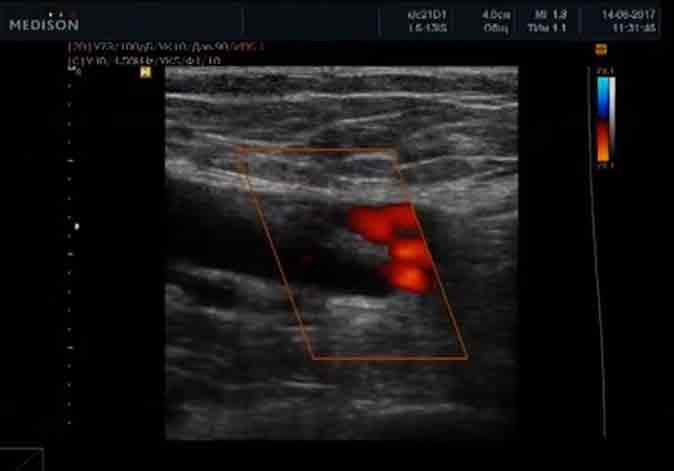
При ЦДК в ткани железы определяется нормальный сосудистый рисунок в виде срезов сосудов, представленных единичными цветовыми паттернами, диаметром и протяженностью не более 0,2–0.,3 см, равномерно представленными во всех квадрантах молочной железы (Приложение 6, рисунок 6.2Б). В собственных артериях молочной железы определяется паренхиматозный тип кровотока. В норме Vmax в собственных артериях молочной железы составляет 0.13±0.03 м/с. По данным УЗИ в В-режиме собственные сосуды железы не визуализируются, и оценить в них кровоток не представляется возможным.
За задним листком капсулы молочной железы располагается ретромаммарное пространство, выполненное гипоэхогенной жировой тканью, за которой расположены мышцы, представленные на эхограммах слоистыми гипоэхогенными структурами, ребра, дающие за собой акустические тени, и плевра.
Во II фазе под влиянием половых гормонов по данным ЦДК не отмечается отчетливого усиления кровоснабжения ткани, а также достоверного повышения скорости кровотока в собственных артериях молочной железы. Происходит повышение гидрофильности тканей и концентрация жидкости в жировых и соединительнотканных элементах, что приводит к неравномерному снижению эхогенности ткани железы (на этом фоне четче выявляются гиперэхогенные стромальные элементы), к расширению протоков. Эти изменения могут симулировать картину фиброзно-кистозной мастопатии или объемных образований молочной железы. Чтобы избежать ошибки необходимо проводить УЗИ молочной железы в первую фазу менструального цикла.
В ходе эмбрионального развития могут формироваться добавочные молочные железы (полимастия), лежащие отдельно от ее основной массы, чаще располагающиеся в подмышечной впадине. Их размер может меняться по фазам менструального цикла. По структуре близки к ткани молочной железы, но могут быть более однородными и в этом случае ошибочно приняты за патологически измененные подмышечные лимфатические узлы.
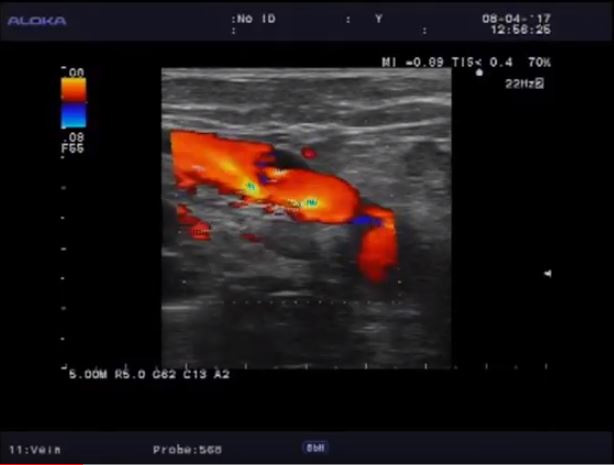
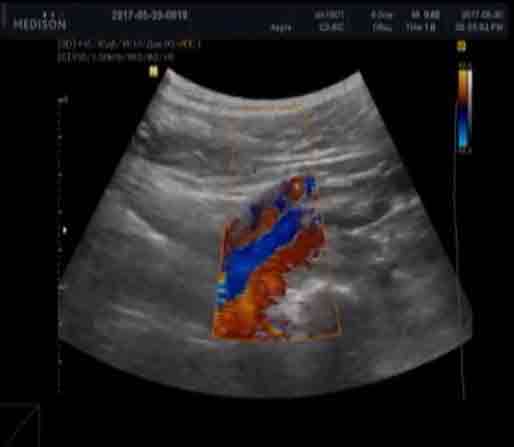
При беременности идет подготовка к функции лактации. Увеличивается число альвеол и объем железистых долек. Молочная железа увеличивается в объеме. Уменьшаются жировые прослойки и объем подкожножировой клетчатки. Гидрофильность тканей возрастает, что ведет к общему снижению эхогенности органа. На эхограмме подчеркнуто ячеистое строение молочной железы: гиперэхогенная строма обрамляет гипоэхогенные железистые дольки (Приложение 7, рисунок 7.1А). Усиливается кровоснабжение железы. При ЦДК определяется диффузное усиление сосудистого рисунка ткани железы (Приложение 7, рисунок 7.1Б), расширенные подкожные вены. Скорости кровотока могут превышать нормальные значения. На последних сроках беременности эхогенность ткани молочной железы может повышаться, и ее структура становится более однородной.
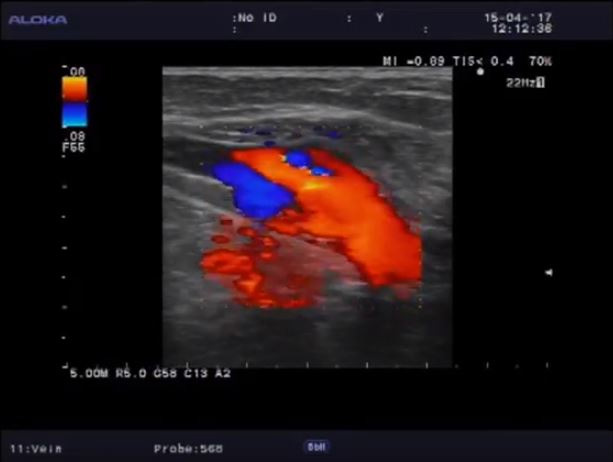
При лактации увеличивается количество секретирующих долек, идет их гиперплазия. При УЗИ сохраняется ячеистый вид железы, определяются расширенные ацинусы. Эхогенность железы может в целом снижаться. Лоцируются жидкостные скопления (лактостазы) в различных квадрантах железы. При ЦДК сохраняется диффузное усиление сосудистого рисунка ткани. Продвижение молока по расширенным млечным протокам может вызвать появление дополнительных цветных сигналов.
В период инволюции происходит пластообразное отложение жира начиная от основания железы. Атрофируется железистая ткань, дольки замещаются жировой тканью. Подкожная клетчатка становится многослойной, толщина ее увеличивается. Уплотняются стромальные элементы, эхогенность их повышается (Приложение 8, рисунок 8.1А). В связи с этим за связками Купера, особенно в проекции гребня Дюрета, могут определяться акустические тени (Приложение 8, рисунок 8.1Б). Возможно выявление расширенных протоков за соском свыше 0,3 см.
После 30 лет на фоне железистой ткани можно визуализировать отдельные гипоэхогенные жировые доли (замещенные железистые доли), окруженные неизмененными мелкосетчатыми или ячеистыми тканями железистого треугольника. После 40 лет количество замещенных долей значительно увеличивается. Сохранные фрагменты железистого треугольника утрачивают свою ячеистость за свет фиброзных изменений и уплотнения стромальных элементов. Если они преобладают в структуре железы, в целом эхогенность железы будет повышенной. В последующем происходит дальнейшее увеличение объема жировой ткани в структуре молочных желез. Атрофированная железистая ткань и зоны фиброза определяются в виде гиперэхогенных островков или тяжей. При этом эхогенность железы в целом снижается. При полной инволюции четче видна гиперэхогенная соединительнотканная тяжистость. Молочная железа имеет вид «слоистого пирога». Замещенная ткань железистого треугольника может сливаться с изображением подкожной клетчатки и ретромаммарного пространства. При ЦДК сосудистый рисунок остается нормальным, не усилен. Единичные сосуды могут лоцироваться протяженностью более 0,5 см.
При неполной инволюции наряду с гиперэхогенными фрагментами атрофированной железистой ткани и фиброза лоцируются гипоэхогенные участки замещенных долек. Может появиться рисунок «псевдодольчатости». Картина очень пестрая, где зоны сниженной эхогенности прерываются множественными гиперэхогенными участками и включениями (Приложение 8, рисунок 8.2).
В такой неоднородной железе довольно сложно выявить образование, особенно малых размеров. Именно поэтому в период инволютивных изменений УЗИ молочной железы проводят только после рентгеновской маммографии в качестве дополнительного метода исследования.
Детская молочная железа состоит в основном из жира, соединительной ткани и единичных млечных протоков, которые невозможно визуализировать при УЗИ. Молочные железы у девочек и мальчиков схожи по строению. Кожа, покрывающая железу, очень тонкая (0,1–0,15 мм), подкожная клетчатка слабо выражена. Неправильной треугольной формы железа расположена за небольшим соском. Ткань ее неравномерно сниженной эхогенности, прерывается гиперэхогенными тонкими тяжами (Приложение 9, рисунок 9.1А). При ЦДК возможна визуализация единичных срезов кровеносных сосудов с помощью высокочастотных датчиков. Подкожно-жировая клетчатка и ретромаммарное пространство развиты слабо.
Ювенильная (пубертатная) молочная железа – процесс телархе (этап полового созревания у девочек, сопровождающийся ростом и созреванием молочных желез). Как правило, железы развиваются одна за другой. Под влиянием половых гормонов начинается аллометрический рост, т.е. меняется структура железы: протоки удлиняются, разветвляются, формируются альвеолы и железистые дольки. Контуры железы становятся неровными, с гипоэхогенными трубчатыми выпячиваниями (Приложение 9, рисунок 9.1Б). Внутри каждой железы созревание идет неравномерное, что приводит к формированию в железистом треугольнике зон неоднородности, за счет появления гипо- и гиперэхогенных участков неправильной формы. Отмечается неровный волнистый край подкожной клетчатки. При этом могут формироваться отграниченные участки по типу жировых долек, симулирующие новообразование молочной железы. Полипозиционное сканирование позволяет определить связь этой зоны с подкожной клетчаткой и исключить опухолевый процесс. При ЦДК сосудистый рисунок железы не усилен. Подкожножировая клетчатка и ретромаммарное пространство развиты слабо.
Мужская грудная железа состоит из жировой, соединительной ткани и небольшого количества железистой ткани, лишенной протоков (протоки рудиментарны). Зоны лимфооттока мужской грудной железы соответствуют женской молочной железе.
Располагается за небольшим соском, имеет неправильную треугольную форму. Связки Купера в мужской железе отсутствуют. Протоки не визуализируются. Эхогенность железы неравномерно понижена, лоцируются гиперэхогенные тяжистые включения.
С возрастом эхогенность мужской грудной железы снижается из-за преобладания жировой ткани. За соском может визуализироваться гиперэхогенная зона фиброза. При ЦДК высокочастотными датчиками определяются единичные срезы кровеносных сосудов. Скорость кровотока в них достигает 0,08–0,15 м/с.
Нормальная ультразвуковая картина лимфоузлов в зонах лимфооттока молочной железы
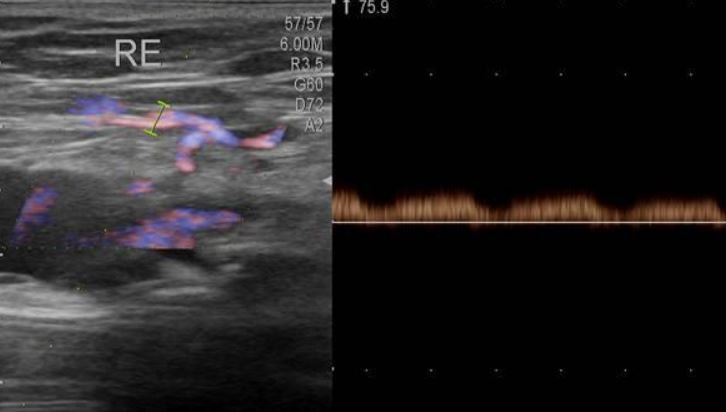
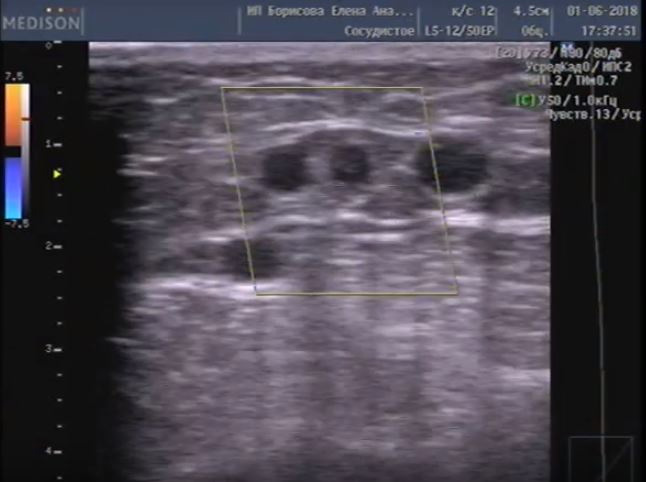
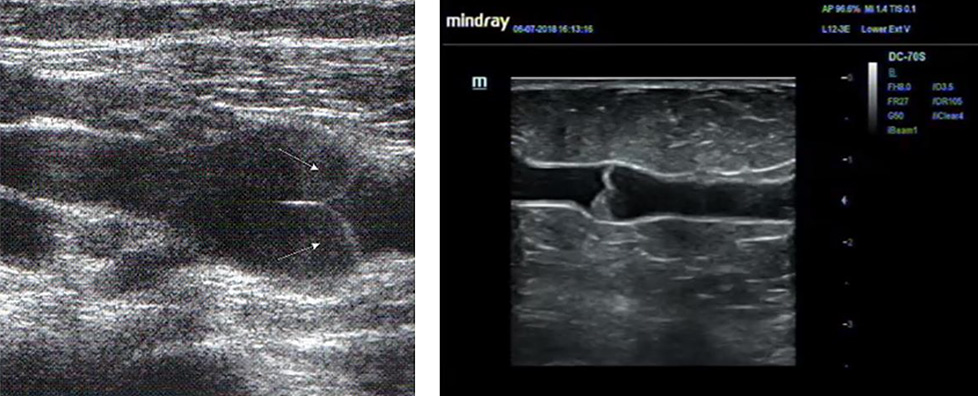
В норме в подмышечных областях у женщин могут визуализироваться неизмененные лимфатические узлы. Они представляют собой овальное образование, размером обычно не более 2,0 см, с четким и ровным контуром, окруженное гиперэхогенной капсулой. Его периферическая более тонкая часть гипоэхогенная, центральная часть (синус) – гиперэхогенная. Соотношение периферии к синусу соотносится примерно как 1:2. При ЦДК в единичных случаях можно визуализировать кровеносные сосуды в области ворот лимфоузла (Приложение 10, рисунок 10.1).
В других зонах лимфооттока молочной железы (межмышечные, парастернальные, под- и надключичные) при УЗИ в норме лимфатические узлы не должны визуализироваться.
Следует помнить о возможности наличия как в женской, так и мужской молочных железах единичных интрамаммарных лимфатических узлов.
Стандартное (краткое) описание УЗИ молочной железы
Полный бланк протокола УЗИ молочной железы – см. приложение 11.
В молочных железах преобладает железистая (жировая) ткань (или смешанный тип строения). Выводные протоки не расширены. Объемные образования не определяются. При ЦДК сосудистый рисунок ткани не усилен. Регионарные лимфоузлы не визуализируются.
Ультразвуковое заключение.
- Ультразвуковой патологии со стороны молочных желез в настоящее время не выявлено.
- УЗ-картина молочной железы соответствует возрасту (возрастным изменениям).
Приложение 1 Схема обозначения квадрантов молочной железы и секторов по принципу циферблата часов
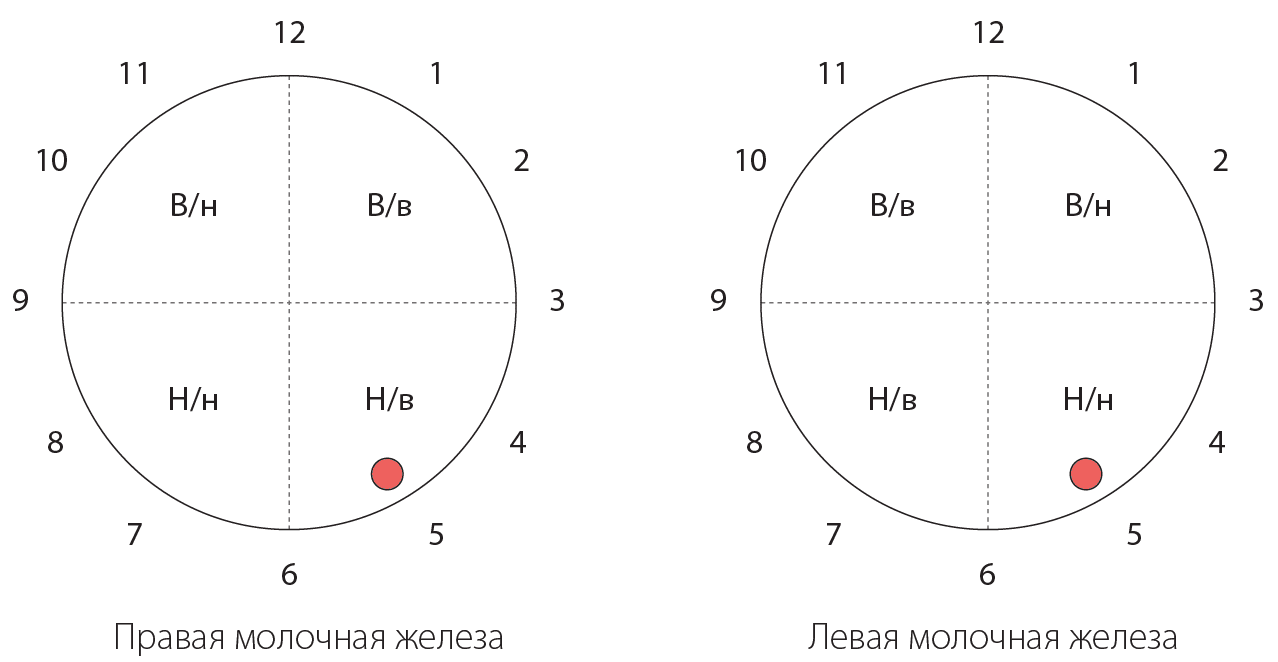
Пример. Правая молочная железа. Объемное образование расположено в нижне-внутреннем квадранте на 5 часах.
Левая молочная железа. Объемное образование расположено в нижне-наружном квадранте на 5 часах.
Приложение 2 Условное обозначение зон молочной железы в зависимости от глубины залегания процесса
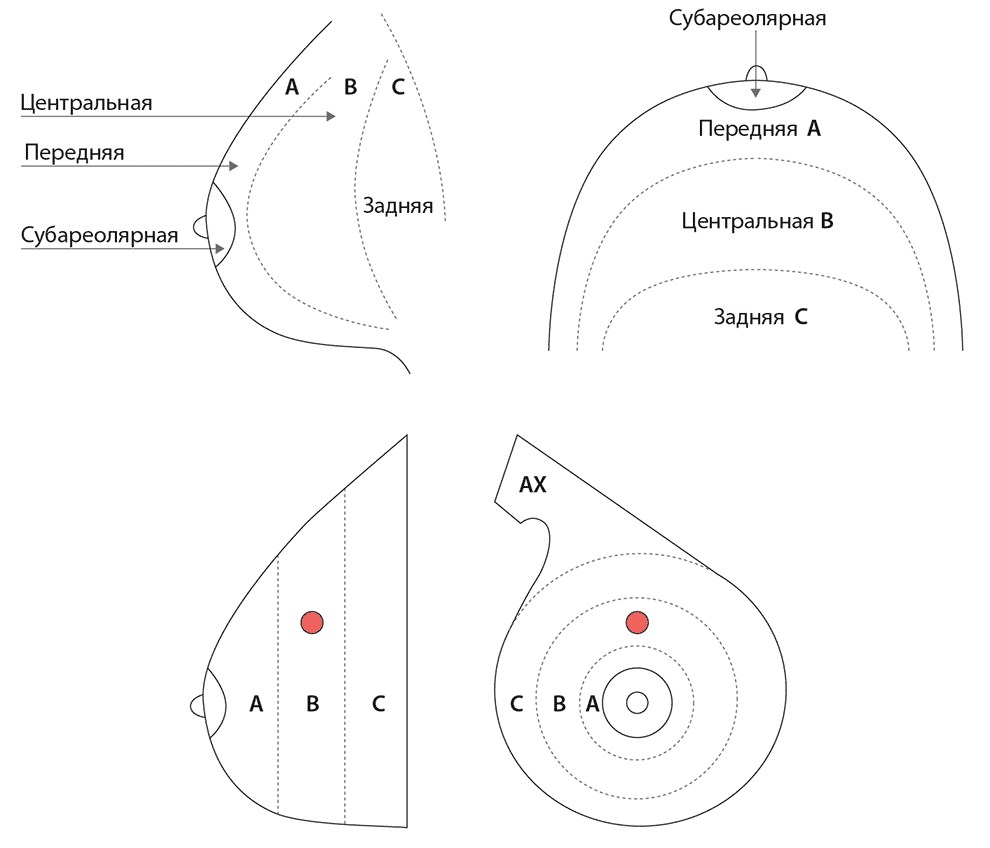
Пример. Правая молочная железа. Объемное образование расположено на границе верхних квадрантов, на 12 час., в центральной зоне (зона В).
Приложение 3. Этапы последовательного УЗИ молочной железы
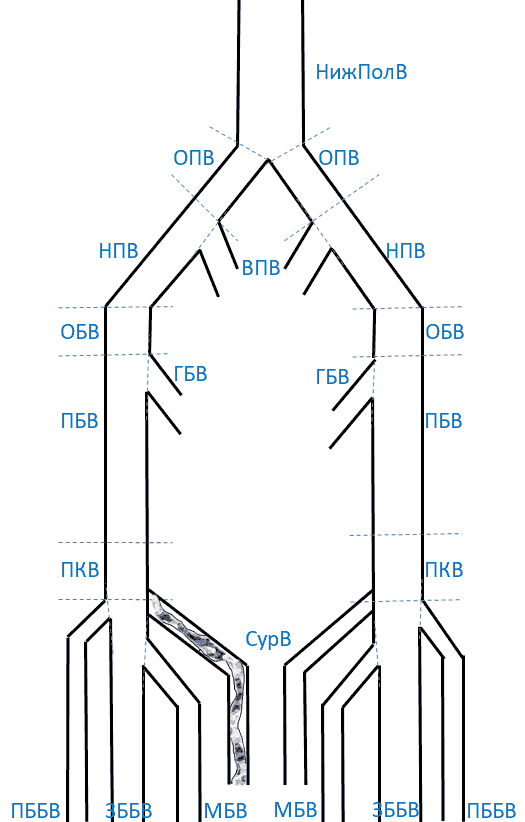
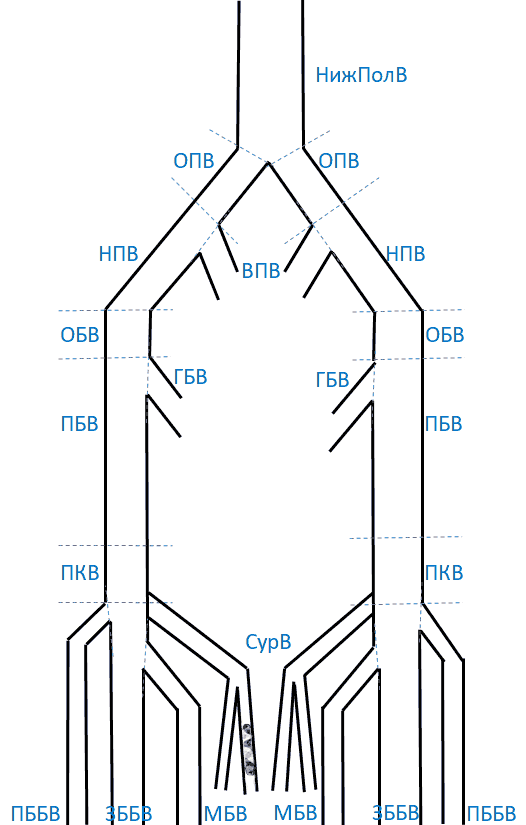
Приложение 4. Зоны лимфооттока молочной железы
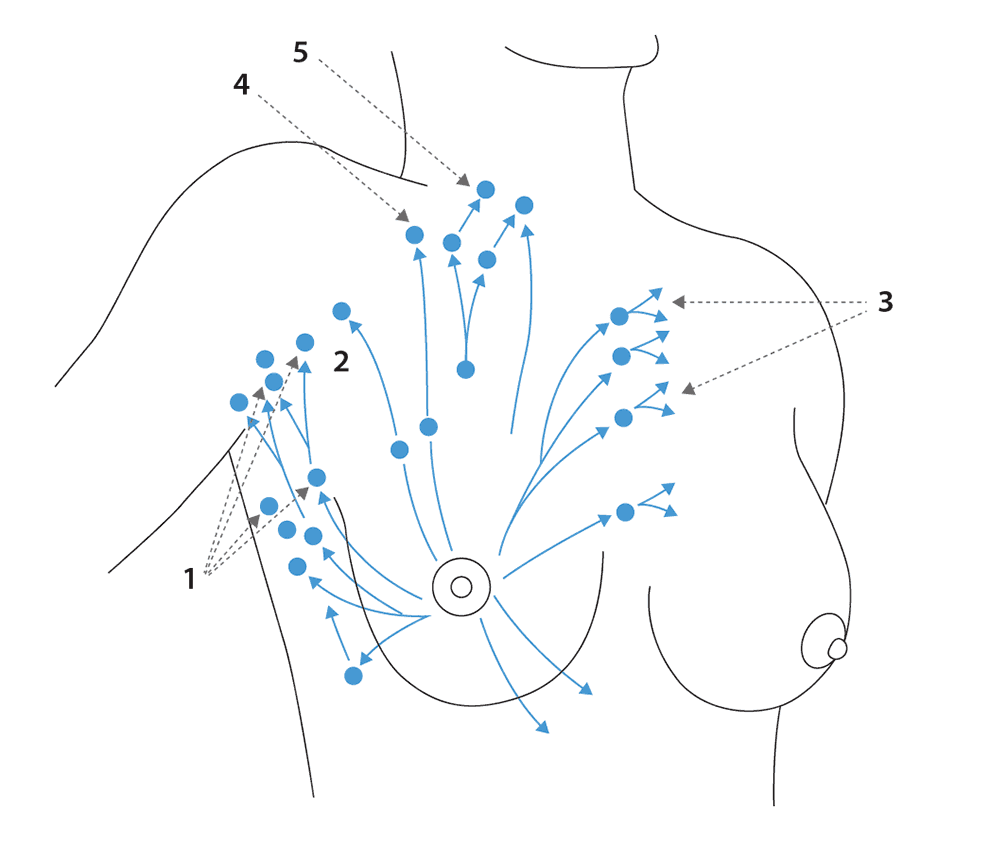
1. Подмышечные лимфоузлы
2. Межмышечные (пекторальные)
3. Парастернальные
4. Подключичные
5. Надключичные
Приложение 5 Схема строения молочной железы
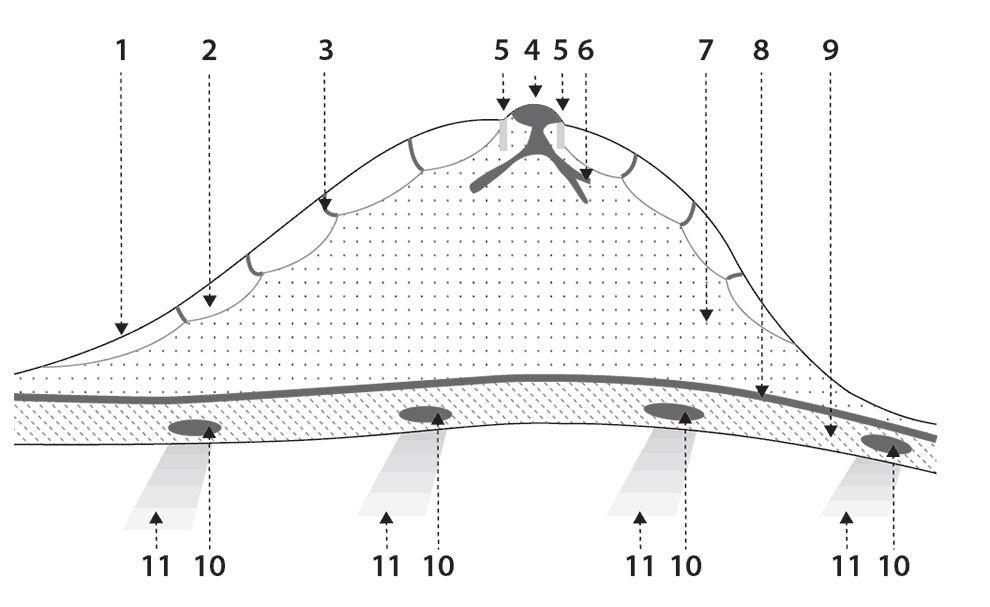
1. Кожа
2. Подкожная жировая клетчатка
3. Связки Купера
4. Сосок
5. Акустические тени за соском
6. Выводные протоки
7. Железистый треугольник
8. Жировая ткань ретромаммарного пространства
9. Грудные мышцы
10. Ребро
11. Акустическая тень от ребра
Приложение 6. Ультразвуковая картина молочной железы в норме
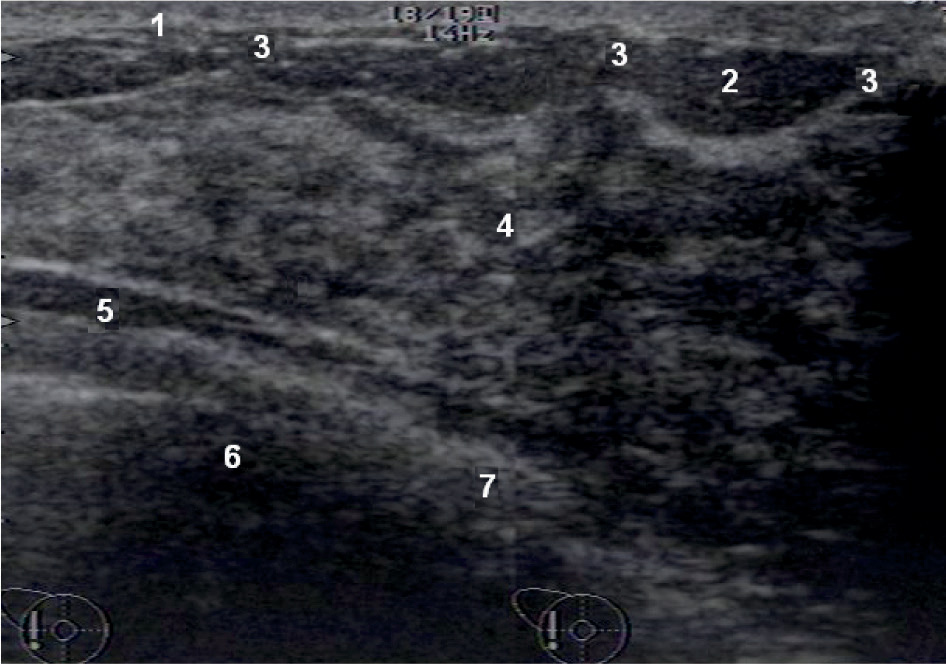
Рисунок 6.1 – УЗИ. Эхограмма молочной железы детородного возраста в норме (В-режим): 1 – Кожа. 2 – Подкожно-жировая клетчатка. 3 – Связки Купера. 4 – Железистый треугольник. 5 – Жир ретромаммарного пространства. 6 – Ребро. 7 – Грудные мышцы.
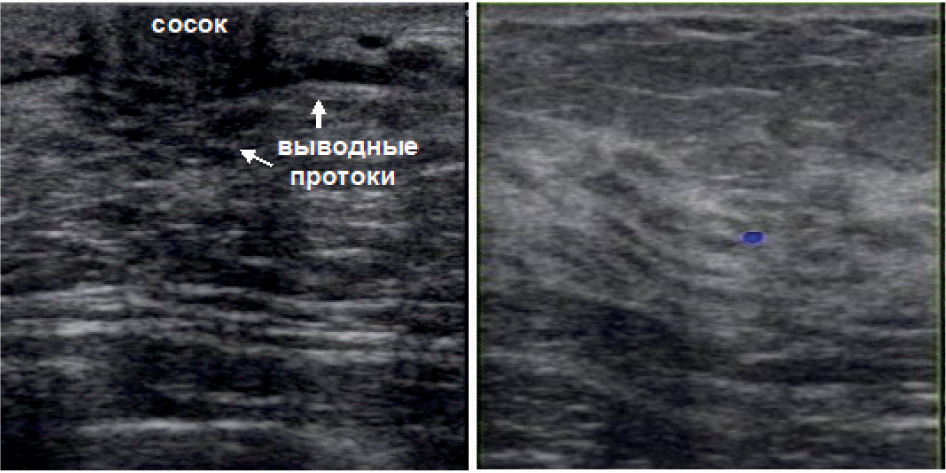
Рисунок 6.2 – Эхограмма молочной железы детородного возраста в норме. А – УЗИ в В-режиме. Область соска. Б – Режим ЦДК. Нормальный сосудистый рисунок ткани молочной железы.
Приложение 7. Физиологические изменения молочной железы
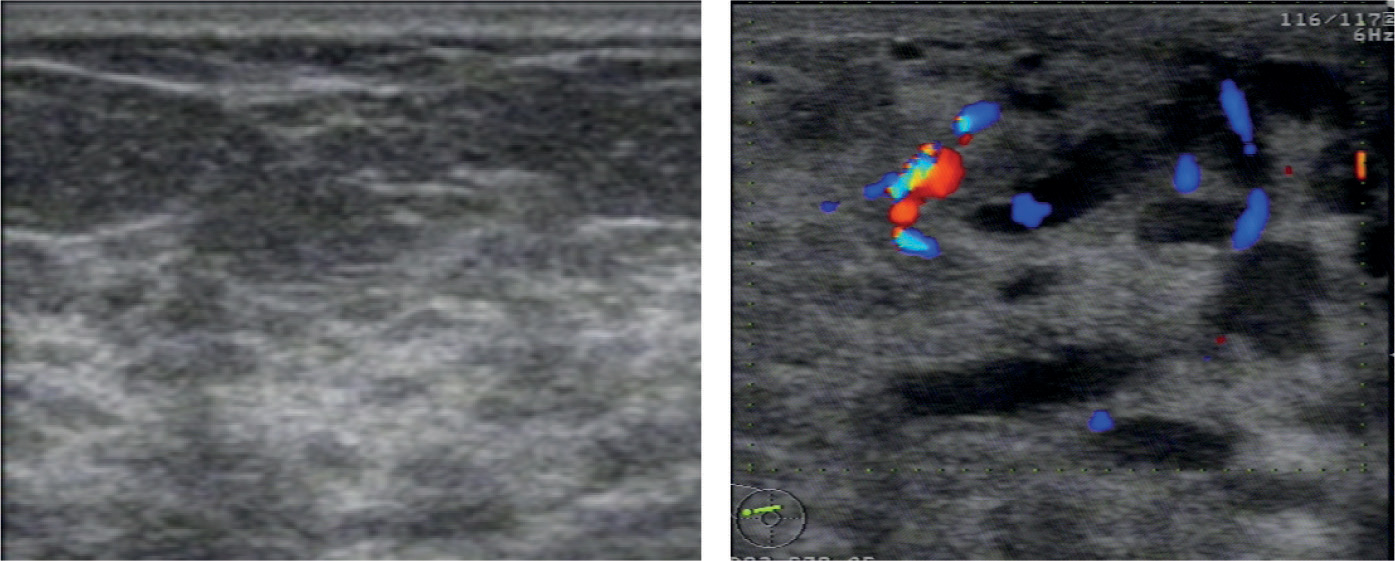
Рисунок 7.1 – УЗИ молочной железы А – Беременность 18 недель. «Ячеистый» вид молочной железы. Б – Период лактации: расширены выводные протоки. При ЦДК – диффузное усиление сосудистого рисунка ткани железы.
Приложение 8. Инволютивные изменения молочной железы
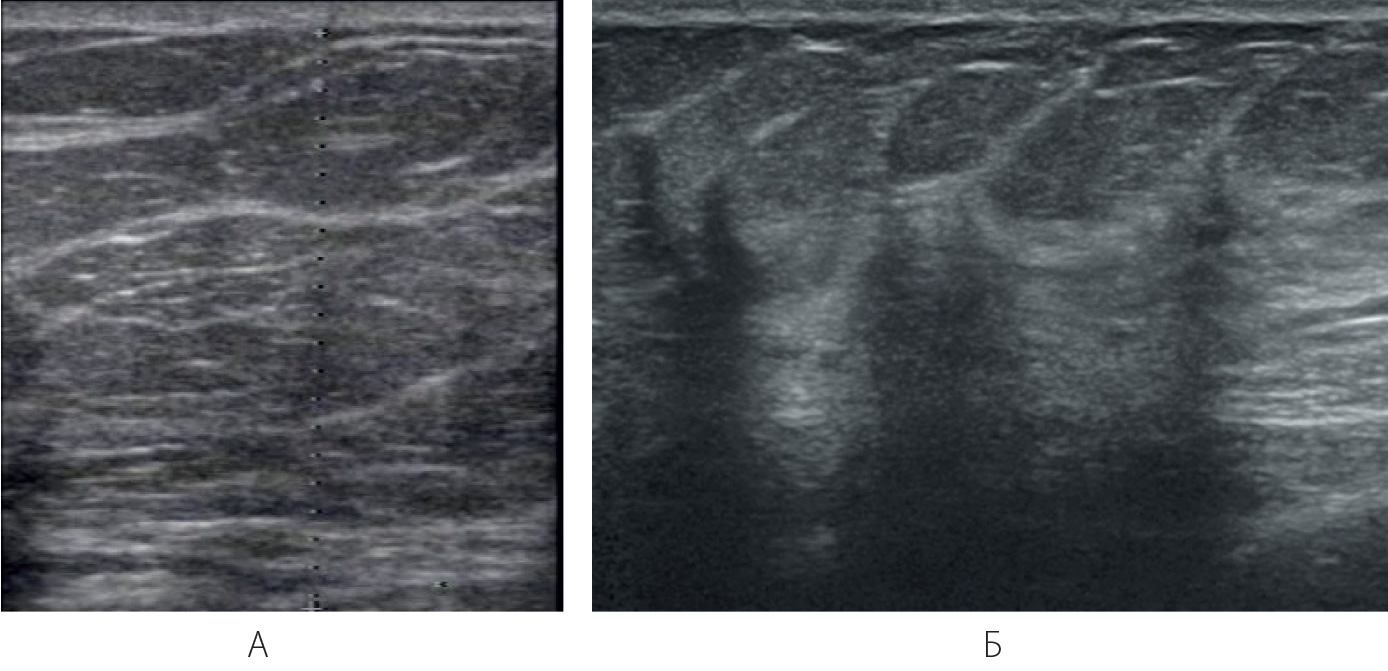
Рисунок 8.1 – УЗИ. В-режим. Инволютивные изменения молочных желез. А – Полная инволюция молочной железы. Б – Акустические тени, идущие от уплотненных тканей в области гребней Дюрета.
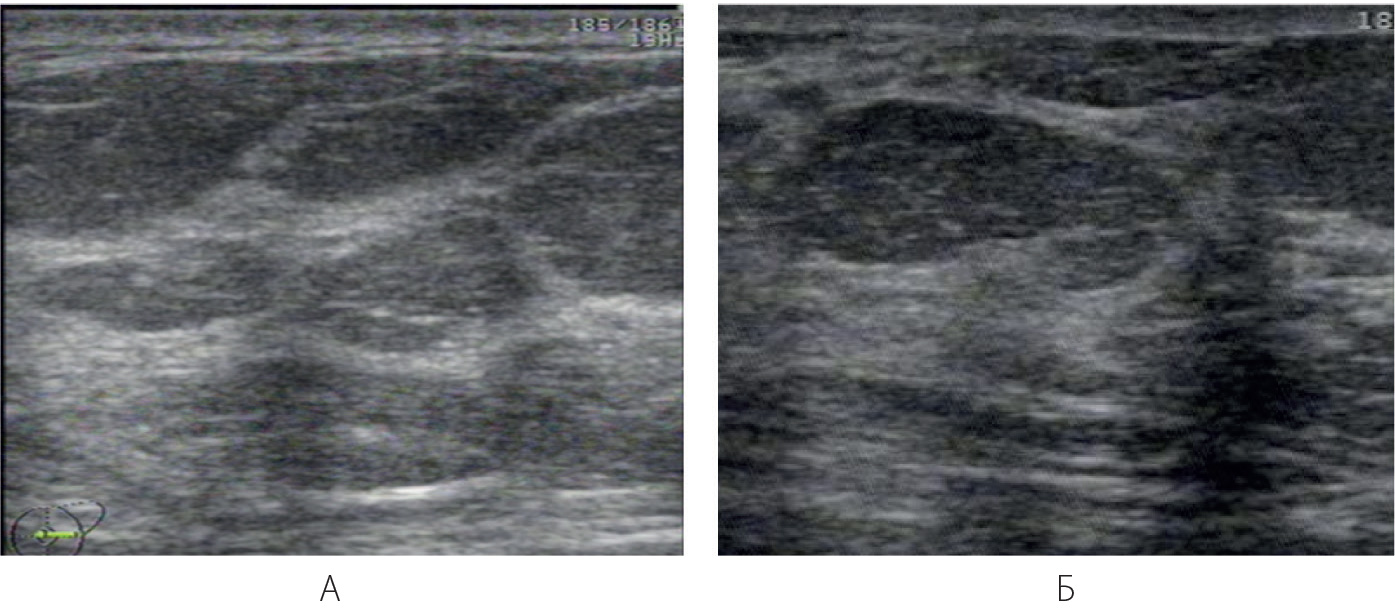
Рисунок 8.2 – УЗИ. Неполная инволюция молочных желез. В-режим А – Утолщение связок Купера и стромальной соединительной ткани (42 года).
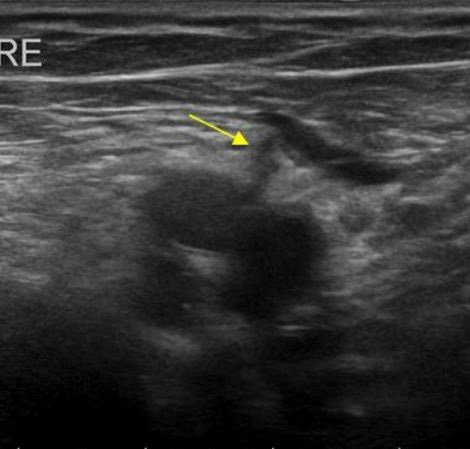
Б – 48 лет. Псевдодольчатость в области замещенной железистой дольки (обозначена стрелками).
Приложение 9. Детская молочная железа
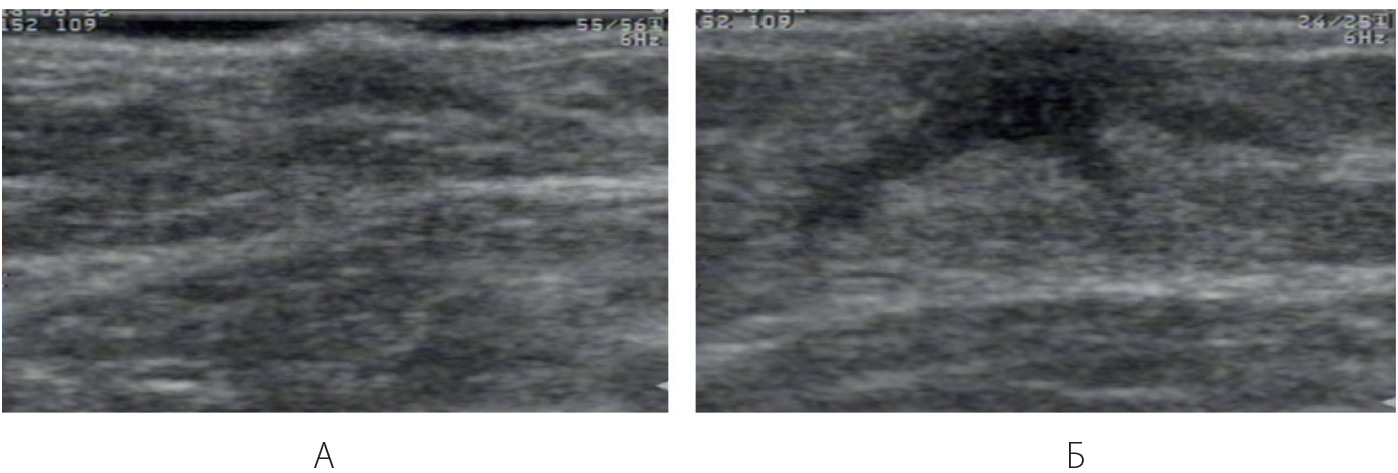
Рисунок 9.1 – УЗИ. В-режим. Детская молочная железа, девочка 10 лет: А – Левая молочная железа в состоянии покоя. Б – Правая детская молочная железа в процессе телархе.
Приложение 10. Ультразвуковая картина лимфатических узлов в норме
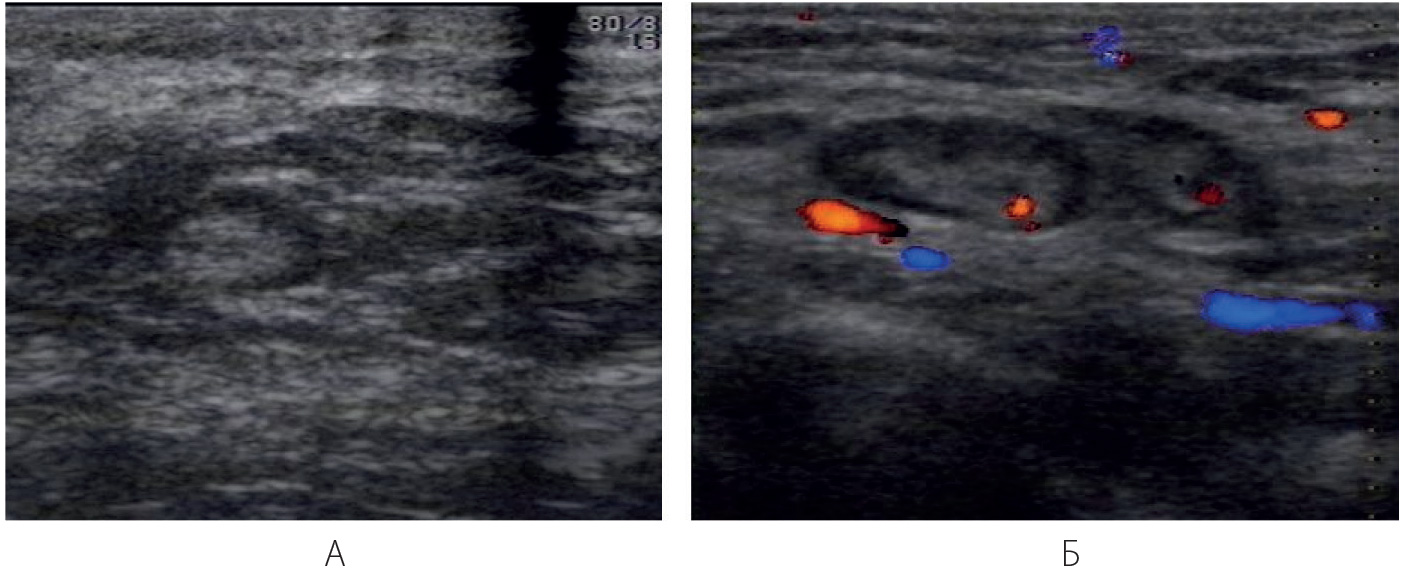
Рисунок 10.1 – Эхограмма лимфатических узлов: А – Нормальный интрамаммарный лимфоузел. В-режим. Б – Режим ЦДК. Подмышечные лимфоузлы в норме.
Приложение 11. Развернутый протокол ультразвукового исследования молочной железы


УЗИ молочных желез. Тестовые вопросы с ответами. Тестовые задачи с ответами