Лекция для врачей "Клещевой энцефалит: симптомы, лечение, профилактика" (отрывок из книги "Нервные болезни (учебное пособие)" - Скоромец А. А., Скоромец А. П., Скоромец Т. А.)
Клещевой энцефалит
Вызывается фильтрующимся нейротропным вирусом клещевого энцефалита. Его клиническая картина впервые описана А. Г. Пановым. Вирус хорошо сохраняется при низких температурах и легко разрушается при нагревании свыше 70°С. Отечественными вирусологами Л. А. Зильбером, М. П. Чумаковым, А. К. Шубладзе и др. выделено большое количество штаммов вируса клещевого энцефалита (в иностранной литературе его обоснованно называют русским энцефалитом), изучены его свойства, установлены способы передачи человеку. Передатчиками вируса и резервуаром его в природе являются иксодовые клещи (Ixodes persulcatus). Относится к арбовирусным инфекциям (arboviruses — термин состоит из первых слогов английских слов artropodan borne viruses, что по-русски обозначает «вирусы, передаваемые членистоногими». К кровососущим членистоногим относятся клещи, комары, москиты, мокрецы).
Сезонность заболевания обусловлена биологией клещей, появляющихся в весенне-летний период в больших количествах. Заболевание встречается во многих регионах: на Дальнем Востоке, в Сибири, на Урале, в Казахстане, Белоруссии, Прибалтике, Закарпатской, Ленинградской и Московской областях.
Вирус попадает в организм человека двумя путями: через укус клеща и алиментарно. Алиментарное заражение происходит при употреблении сырого молока, а также молочных продуктов, приготовленных из молока зараженных коров и коз. При укусе клеща вирус сразу попадает в кровь. Однако при обоих способах заражения вирус проникает в нервную систему гематогенно и по периневральным пространствам. Вирус обнаруживается в ткани мозга через 2—3 дня после укуса, а максимальная концентрация его отмечается уже к 4-му дню. В первые дни болезни вирус может быть выделен из крови и цереброспинальной жидкости. Инкубационный период при укусе клеща длится 8—20 дней, при алиментарном способе заражения — 4—7 дней. Длительность инкубационного периода и тяжесть течения заболевания зависят от количества и вирулентности вируса, а также от иммунореактивности организма человека. Многочисленные укусы клещей опаснее единичных. Течение и форма заболевания зависят, кроме того, от географических особенностей. Так, клещевой энцефалит на Дальнем Востоке, в Сибири и на Урале протекает значительно тяжелее, чем в западных областях России и странах Восточной Европы.
Патоморфология. При микроскопии мозга и оболочек обнаруживаются их гиперемия и отек, инфильтраты из моно- и полинуклеарных клеток, мезодермальная и глиозная реакции. Воспалительно-дегенеративные изменения нейронов локализуются преимущественно в передних рогах шейных сегментов спинного мозга, ядрах продолговатого мозга, моста мозга, коре большого мозга. Характерны деструктивные васкулиты с некротическими очажками и точечными геморрагиями. Для хронической стадии клещевого энцефалита типичны фиброзные изменения оболочек головного мозга с образованием спаек и арахноидальных кист, выраженная пролиферация глии. Самые тяжелые, необратимые поражения возникают в клетках передних рогов шейных сегментов спинного мозга.
Клиническая картина. При всех клинических формах заболевание начинается остро, с подъема температуры до 39—40°С и выше, озноба, сильной головной боли, повторной рвоты. Характерны ломящие боли в пояснице, икрах, мышечные и корешковые боли. Редко удается выявить продромальный период, во время которого больные жалуются на недомогание, общую слабость, умеренную головную боль.
В первые дни заболевания обычно отмечаются гиперемия кожных покровов, инъекция склер, возможны желудочно-кишечные расстройства (жидкий стул, боли в животе), реже боль в горле. Самая высокая температура отмечается на 2-е сутки заболевания и может оставаться высокой еще в течение 5—8 дней. Однако в большинстве случаев температурная кривая носит двугорбый характер, с интервалом 2—5 сут. между первым и вторым подъемом, с последующим быстрым снижением и длительным субфебрилитетом. Второй подъем температуры соответствует проникновению вирусов в нервную систему и развитию неврологических симптомов.
С первых дней болезни обычно бывают выражены общемозговые симптомы (головная боль, рвота, эпилептические припадки), расстройства сознания различной глубины вплоть до комы, менингеальные симптомы (общая гиперестезия, ригидность шейных мышц, симптомы Кернига и Брудзинского). У многих больных отмечаются выраженные психические расстройства — бред, зрительные и слуховые галлюцинации, возбуждение или депрессия.
Неврологические симптомы клещевого энцефалита многообразны. В соответствии с их преобладанием и выраженностью выделяют следующие клинические формы: полиоэнцефаломиелитическую, полиомиелитическую, менингеальную, менингоэнцефалитическую, энцефалитическую, стертую, полирадикулоневритическую.
Наиболее типичной является полиоэнцефаломиелитическая (полиомиелитическая) форма клещевого энцефалита. У таких пациентов на 3—4-й день болезни развиваются вялые парезы или параличи мышц шеи, плечевого пояса, проксимальных отделов верхних конечностей (вследствие поражения клеток передних рогов шейных сегментов спинного мозга). Развивается типичная картина «свисающей головы». Часто вялым параличам сопутствуют бульбарные нарушения из-за поражения ядер черепных нервов в стволе мозга. Иногда наблюдается восходящий паралич Ландри с распространением слабости с нижних на верхние конечности, мышцы туловища, дыхательную мускулатуру, мышцы гортани и дыхательный центр.
Менингеальная форма клещевого энцефалита проявляется в виде острого серозного менингита с выраженными общемозговыми и менингеальными симптомами. В цереброспинальной жидкости отмечаются характерное повышение давления (до 500 мм вод.ст.), смешанный лимфоцитарно-нейтрофильный плеоцитоз (до 300 клеток в 1 мкл).
Энцефалитическая форма характеризуется сочетанием общемозговых и очаговых симптомов. В зависимости от преимущественной локализации патологического процесса возникают бульбарные, понтинные, мезэнцефалические, подкорковые, капсулярные, полушарные синдромы. Возможны нарушения сознания, часты эпилептические припадки.
Стертая форма характеризуется развитием общеинфекционных симптомов без симптомов органического поражения нервной системы. У части таких больных возможно появление менингеальных симптомов. Однако цереброспинальная жидкость обычно бывает не изменена. Стертая форма клещевого энцефалита симулирует легкое интеркуррентное заболевание с катаральными явлениями и общим недомоганием.
Полирадикулоневритическая форма протекает с признаками поражения корешков и нервов.
Для клещевого энцефалита характерно наличие хронических протекающих прогредиентно форм заболевания. Среди таких вариантов энцефалита изредка встречается кожевниковская эпилепсия. Клиническая картина ее характеризуется постоянными миоклоническими подергиваниями в определенных группах мышц; на этом фоне периодически возникают развернутые эпилептические припадки с клонико-тоническими судорогами и потерей сознания. Кожевниковская эпилепсия может сочетаться с другими очаговыми симптомами клещевого энцефалита (вялые парезы мышц верхних конечностей и шеи). Течение кожевниковской эпилепсии может быть прогрессирующим (с распространением миоклоний на другие мышцы и учащением больших эпилептических припадков), ремиттирующих (с ремиссиями различной длительности и стабильным (без выраженной прогрелиентности). При кожевниковской эпилепсию основные патоморфологические изменена деструктивного характера обнаруживаются в III—IV слоях двигательной зоны корь большого мозга.
Прогредиентное течение может иметь полиомиелитическая форма клешневого энцефалита с нарастанием вялого парез; и атрофии мышц или появлением новы: парезов в разные сроки после перенесенной острой фазы заболевания. Клинически; картина этого варианта напоминает боковой амиотрофический склероз.
Течение и прогноз. Симптомы болезни нарастают в течение 7—10 дней. Затем очаговые симптомы начинают ослабевать, постепенно исчезают общемозговые и менингеальные симптомы. При менингеальной форме выздоровление наступает через 2—3 нед. без последствий. Может оставаться в течение нескольких месяцев астенически синдром. При полиомиелитической форм полного выздоровления без неврологических расстройств не бывает, сохраняются атрофические парезы и параличи преимущественно шейных миотомов (рис. 14.1).
При энцефалитической форме нарушенные функции восстанавливаются медленно. Период восстановления может протекать от нескольких месяцев до 2—3 лет. Наиболее тяжелое течение наблюдается при менингоэнцефалитической форме с бурным началом, быстро наступающим коматозным состоянием и летальным исходом. Высокая летальность (до 25%) отмечается при энцефалитической и полиомиелитической формах с бульбарными нарушениями.
В последние десятилетия в связи с широкими профилактическими мероприятиями течение клещевого энцефалита изменилось. Тяжелые формы стали наблюдаться значительно реже. Преобладают менингеальные истертые формы с благоприятным исходом.
Диагноз и дифференциальный диагноз. В диагностике клещевого энцефалита большое значение имеют анамнестические данные: пребывание в эндемическом очаге, профессия больного, заболевание в весенне-летний период, укус клеща. Однако не всякое заболевание, возникшее после такого укуса, является энцефалитом. Известно, что только 0,5—5% всех клещей являются носителями вирусов. Точная диагностика заболевания возможна с помощью РСК, PH и РТГА. Определенное диагностическое значение имеет выделение вируса из крови и цереброспинальной жидкости. РСК дает положительный результат со 2-й недели болезни, PH — с 8—9-й недели. Важно также обнаружение нарастания титра противовирусных антител на 3—4-й неделе заболевания. Иммунитет после перенесенного клещевого энцефалита стойкий, вируснейтрализующие антитела выявляются в крови в течение многих лет. В крови отмечаются лейкоцитоз, увеличение СОЭ. В цереброспинальной жидкости — увеличение белка до 1 г/л, лимфоцитарный плеоцитоз.
Дифференцировать клещевой энцефалит следует с различными формами серозного менингита, сыпного тифа, японского комариного энцефалита (на Дальнем Востоке), острого полиомиелита. Дифференциальный диагноз с последним у детей может представить значительные трудности, особенно при полиомиелитической форме энцефалита. Следует обратить внимание на локализацию процесса, которая при энцефалите соответствует шейным сегментам спинного мозга (это связано с периневральным распространением вируса при частом укусе в области шеи), а при полиомиелите — поясничным сегментам (вирус размножается в кишечнике) с соответствующей локализацией парезов. При клещевом энцефалите отсутствует типичная для полиомиелита «мозаичность» клинической симптоматики.
Лечение. Этиотропного лечения пока нет. В первые дни болезни вводят по 3—6 мл противоклещевого γ-глобулина или сыворотку переболевших клещевым энцефалитом, специфический иммуноглобулин IV, иммунорегулирующий белок интерферона-а, противовирусный препарат рибавирин. Однако некоторые исследователи считают такое лечение малоэффективным, полагая, что основную роль в патогенезе играет не гуморальный, а клеточный иммунитет и к моменту необходимости лечения в крови больных уже имеется высокий уровень антител. Рандомизированных, двойных слепых, плацебо-контролируемых исследований при острых нейроинфекциях провести пока не удалось. Назначают детоксикационную терапию, средства, поддерживающие водно-электролитный баланс, при необходимости — дегидратацию и другие симптоматические препараты.
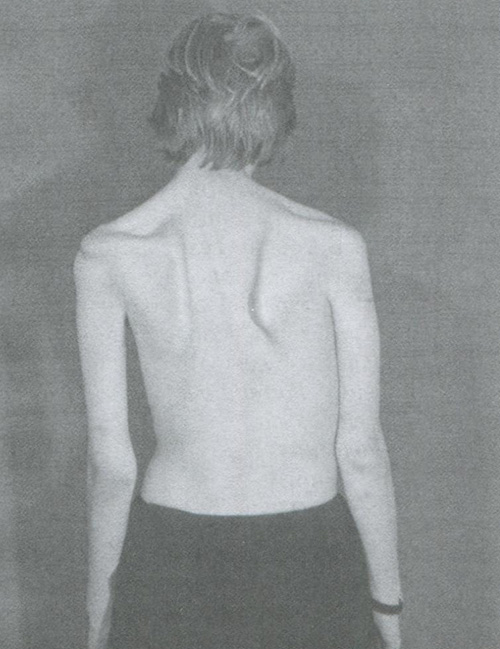
Рис. 14.1. Больной, перенесший 15 лет назад острую фазу клещевого энцефалита.
Профилактика. Проводят мероприятия по борьбе с клещами, иммунизацию населения, уничтожение грызунов в эндемических очагах, применяется специальная одежда для предупреждения укусов клещей. Местное население и направляемых на работу в эндемические очаги лиц вакцинируют тканевой культуральной вакциной. Иммунизация проводится троекратно с последующей ревакцинацией через 4—12 мес.
Дополнительный материал к лекции
Болезнь Лайма (нейроборрелиоз): симптомы, лечение, профилактика
Книга "Нервные болезни (учебное пособие)"
Авторы: Скоромец А. А., Скоромец А. П., Скоромец Т. А.

В учебнике в соответствии с программой преподавания клинической неврологии в медицинском вузе (утвержденной в 2000 г.) изложены анатомо-физиологические основы клинической неврологии и методики исследования отдельных функций нервной системы, выявления симптомов, признаков и синдромов поражения нервной системы, определения места расположения патологического очага в пределах нервной системы (топическая диагностика).
Приведены методики дополнительного исследования неврологических больных. Отдельные главы посвящены наиболее часто встречающимся нозологическим формам поражений нервной системы: сосудистым заболеваниям головного и спинного мозга, инфекционным, интоксикационным, опухолевым, травматическим, дегенеративным наследуемым болезням нервной системы и мышц, пароксизмальным расстройствам сознания (эпилепсия, мигрень), неврозам и др.
Учебник предназначен для студентов медицинских вузов и начинающих неврологов, он также может быть полезным для семейных врачей (участковых терапевтов).
Содержание книги "Нервные болезни" - Скоромец А. А., Скоромец А. П., Скоромец Т. А.
РАЗДЕЛ I. ПРОПЕДЕВТИКА КЛИНИЧЕСКОЙ НЕВРОЛОГИИ МЕТОДИКИ ИССЛЕДОВАНИЯ ОТДЕЛЬНЫХ ФУНКЦИЙ НЕРВНОЙ СИСТЕМЫ, СИМПТОМЫ И ПРИЗНАКИ ИХ НАРУШЕНИЙ
Глава 1. Рефлексы и методики их исследования
Глава 2. Исследование сознания, речи, гнозиса, праксии и симптомы их расстройств
Сознание
Речь и ее расстройства (афазии)
Память и ее расстройства
Чтение и письмо
Гнозии и их расстройства (агнозии)
Праксии и их расстройства (апраксии)
Исследование высших мозговых функций
Глава 3. Исследование функции черепных нервов, симптомы и признаки их расстройств
I пара. Обонятельный нерв
II пара. Зрительный нерв
III пара. Глазодвигательный нерв
IV пара. Блоковый нерв
VI пара. Отводящий нерв
V пара. Тройничный нерв
VII пара. Лицевой нерв
VIII пара. Преддверно-улитковый нерв
IХ пара. Языкоглоточный нерв
X пара. Блуждающий нерв
XI пара. Добавочный нерв
XII пара. Подъязычный нерв
Глава 4. Исследование произвольных движений и мышечной силы.
Синдромы их расстройств (параличи, парезы)
Признаки поражения периферического двигательного нейрона
Признаки поражения центрального двигательного нейрона
Глава 5. Исследование поверхностной и глубокой чувствительности.
Синдромы ее расстройств
Проводники болевого и температурного чувства
Проводники глубокой и тактильной чувствительности
Варианты распределения расстройств чувствительности
Авторы желают студентам России отличного усвоения основ клинической неврологии.
Глава 6. Исследование экстрапирамидной системы и синдромы ее расстройств
Паркинсонизм
Экстрапирамидные гиперкинезы
Глава 7. Исследование координации движений и синдромы их расстройств
Глава 8. Исследование вегетативной нервной системы и синдромы ее расстройств
Вегетативная иннервация глаз
Иннервация мочевого пузыря и расстройства мочеиспускания
Расстройства дефекации
Дермографизм
Пиломоторные рефлексы
Потоотделение
Кожная температура
Глава 9. Исследование нервной системы у младенцев
Осмотр головы ребенка и контроль ее размеров
Оценка положения головы
Оценка функций черепных нервов
Оценка двигательной сферы
Рефлексы новорожденных
Рефлексы орального автоматизма
Сегментарные двигательные автоматизмы
Глазные безусловные рефлексы
Рефлексы положения (надсегментарные и познотонические автоматизмы)
Примитивные сегментарные позные рефлексы
Примитивные надсегментарные позные рефлексы
Судороги новорожденных
Менингеальный синдром в раннем детском возрасте
Глава 10. Топическая диагностика очаговых поражений нервной системы
Поражения спинного мозга и спинномозговых нервов
Поражения спинномозговых нервов
Поражения плечевого сплетения и нервов верхних конечностей
Поражения поясничного сплетения и бедренного нерва
Поражения крестцового сплетения, седалищного нерва и его ветвей
Поражения мозгового ствола и черепных нервов
Поражения подкорковых отделов мозга
Таламус
Узлы основания мозга
Белое вещество полушарий и внутренняя сумка
Гипоталамус
Поражения отдельных долей головного мозга
Теменные доли
Лобные доли
Височные доли
Затылочные доли
Лимбический отдел
Мозолистое тело
Глава 11. Поражения оболочек мозга. Изменения цереброспинальной жидкости
Глава 12. Дополнительные методы обследования неврологических больных
РАЗДЕЛ II. ЧАСТНАЯ КЛИНИЧЕСКАЯ НЕВРОЛОГИЯ ПРИНЦИПЫ КЛАССИФИКАЦИИ ЗАБОЛЕВАНИЙ НЕРВНОЙ СИСТЕМЫ
Глава 13. Сосудистые заболевания головного и спинного мозга
Эпидемиология и факторы риска
Кровоснабжение головного мозга
Классификация нарушений мозгового кровообращения
Хроническая недостаточность мозгового кровообращения
Острая гипертоническая энцефалопатия (гипертонический криз)
Cосудистая деменция
Острые нарушения мозгового кровообращения (церебральные инсульты)
Преходящие нарушения мозгового кровообращения
Геморрагические церебральные инсульты
Субарахноидальное кровоизлияние
Ишемический мозговой инсульт
Лакунарный инфаркт мозга
Геморрагический инфаркт мозга
Инсульты у детей
Внутричерепные кровоизлияния
Гипоксия-ишемия головного мозга
Сосудистые заболевания спинного мозга
Кровоснабжение спинного мозга
Нарушения спинномозгового кровообращения
Хронические миелоишемии
Преходящие нарушения спинномозгового кровообращения
Ишемический спинальный инсульт
Геморрагический спинальный инсульт (гематомиелия)
Глава 14. Инфекционные заболевания нервной системы
Менингиты
Гнойные менингиты
Эпидемический цереброспинальный менингит (менингококковая инфекция)
Вторичные гнойные менингиты
Серозные менингиты
Вирусные менингиты
Острый лимфоцитарный хориоменингит
Туберкулезный менингит
Энцефалиты
Первичные энцефалиты
Клещевой энцефалит (весенне-летний)
Нейроборрелиоз (болезнь Лайма)
Двухволновый вирусный менингоэнцефалит
Японский комариный энцефалит (энцефалит В)
Энцефалит Сент-Луис (американский)
Первичные полисезонные энцефалиты
Энцефалит, вызванный вирусом простого герпеса
Эпидемический летаргический энцефалит Экономо (энцефалит А)
Вторичные энцефалиты
Гриппозный энцефалит
Коревой энцефалит
Энцефалит при ветряной оспе
Энцефалит при краснухе
Вакцинальные энцефалиты
Ревматический энцефалит
Подострые склерозирующие энцефалиты (демиелинизирующие лейко- и панэнцефалиты)
Нейросифилис
Поражения нервной системы при ботулизме
Поражения нервной системы при дифтерии
Опоясывающий лишай
Токсоплазмоз
Поражения нервной системы при ВИЧ-инфекции и СПИДе
Лечение энцефалитов
Острый миелит
Полиомиелит
Полиомиелитоподобные заболевания
Абсцесс головного мозга
Спинальный эпидурит
Глава 15. Аутоиммунные демиелинизирующие заболевания нервной системы
Острый рассеянный энцефаломиелит человека
Рассеянный склероз
Острая воспалительная полирадикуломиелоневропатия (синдром Гийена–Барре–Штроля)
Боковой амиотрофический склероз
Прионовые болезни
Болезнь Крейтцфельдта–Якоба
Глава 16. Паразитарные заболевания нервной системы
Цистицеркоз головного мозга
Эхинококкоз головного мозга
Глава 17. Заболевания периферической нервной системы
Поражения черепных нервов (мононевропатии)
Неврит зрительного нерва
Невралгия тройничного нерва
Неврит лицевого нерва (паралич Белла)
Невралгия языкоглоточного нерва
Спинномозговые радикулиты
Шейные радикулиты
Грудные радикулиты
Пояснично-крестцовые радикулиты
Лечение спондилогенных радикулитов
Плекситы и невриты
Поражение плечевого сплетения
Неврит подкрыльцового нерва
Неврит лучевого нерва
Неврит локтевого нерва
Неврит срединного нерва
Поражения поясничного и крестцового сплетений
Невриты (невропатии) нервов нижних конечностей
Полиневропатии
Диабетическая полиневропатия
Полиневропатия беременных
Алкогольная полиневропатия
Мышьяковая полиневропатия
Полиневропатии при системных заболеваниях
соединительной ткани и васкулитах
Полиневропатии при порфирии и амилоидозе
Глава 18. Заболевания вегетативной нервной системы
Поражения головного мозга
Гипоталамические синдромы
Вегетативно-сосудистая дистония
Поражения сегментарного аппарата мозга и периферических отделов вегетативной нервной системы
Болезнь Рейно
Болезнь Меньера
Эритромелалгия
Глава 19. Поражения нервной системы при воздействии экстремальных факторов
Общее охлаждение и нервная система
Перегревание и тепловой удар
Ожоговая болезнь и нервная система
Воздействие сверхвысокочастотного электромагнитного поля на нервную систему
Радиационные поражения нервной системы
Кислородное голодание и нервная система
Декомпрессионная (кессонная) болезнь и нервная система
Глава 20. Неврологические расстройства при некоторых профессиональных воздействиях
Воздействие обонятельных раздражителей
Воздействие шума
Вибрационная болезнь
Глава 21. Травмы центральной и периферической нервной системы
Классификация черепно-мозговой травмы
Диагностика
Клиническая картина
Сотрясение головного мозга
Ушибы головного мозга
Диффузное аксональное поражение головного мозга
Сдавление головного мозга
Внутричерепные гематомы
Интенсивная терапия тяжелой черепно-мозговой травмы
Травмы позвоночника и спинного мозга
Травмы периферических нервов
Глава 22. Опухоли головного и спинного мозга
Этиология
Патоморфология
Принципы классификации
Клиническая картина опухолей головного мозга
Супратенториальные опухоли головного мозга
Супратенториальные менингиомы
Аденомы гипофиза
Субтенториальные опухоли головного мозга
Краниоспинальные опухоли
Опухоли спинного мозга
Экстрамедуллярные опухоли
Интрамедуллярные опухоли
Сирингомиелия
Глава 23. Эпилепсия, мигрень
Эпилепсия
Мигрень
Глава 24. Наследственные заболевания нервной системы.
Нервно-мышечные заболевания
Прогрессирующие мышечные дистрофии (миопатии)
Прогрессирующая мышечная дистрофия Дюшенна
Прогрессирующая мышечная дистрофия Беккера
Прогрессирующая мышечная дистрофия Дрейфуса
Прогрессирующая мышечная дистрофия Эрба–Рота
Плече-лопаточно-лицевая форма миодистрофии Ландузи–Дежерина
Нейрогенные амиотрофии
Спинальная амиотрофия Верднига–Гофмана
Спинальная юношеская псевдомиопатическая мышечная атрофия
Кугельберга–Веландер
Наследственная дистальная спинальная амиотрофия
Невральная амиотрофия Шарко–Мари–Тута
Пароксизмальные миоплегии
Гипокалиемическая форма пароксизмальной миоплегии (болезнь Вестфаля)
Гиперкалиемическая форма пароксизмальной миоплегии (болезнь Гамсторп)
Нормокалиемический (периодический) паралич
Миотонии
Врожденная миотония (болезнь Лейдена–Томсена)
Дистрофическая миотония Россолимо–Штейнерта–Куршмана
Миастении
Факоматозы
Туберозный склероз (болезнь Бурневиля–Прингла)
Нейрофиброматоз (болезнь Реклингхаузена)
Пирамидные и экстрапирамидные дегенерации
Семейный спастический паралич Штрюмпелля
Болезнь Паркинсона
Гепатоцеребральная дистрофия
Торсионная дистония
Хорея Гентингтона
Болезнь Фридрейха
Наследственная мозжечковая атаксия Пьера Мари
Оливопонтоцеребеллярные дегенерации
Глава 25. Поражения нервной системы при заболеваниях внутренних органов (соматоневрологические синдромы)
Неврологические синдромы при заболеваниях сердца и аорты
Неврологические синдромы при заболеваниях органов пищеварения
Неврологические синдромы при заболеваниях почек
Неврологические синдромы при заболеваниях легких
Неврологические синдромы при болезнях крови
Неврологические синдромы при некоторых эндокринных заболеваниях
Глава 26. Невротические состояния
Классификация
Фобическое тревожное расстройство
Обсессивно-компульсивное расстройство (невроз навязчивых состояний)
Астеническое расстройство (неврастения)
Депрессивное расстройство
Истерическое расстройство
Глава 27. Нейростоматологические синдромы
Глава 28. Последствия перинатальных поражений нервной системы