Лекция для врачей "Витамин Д. Норма витамина Д. Содержание витамина Д в продуктах" (отрывок из книги "Незаменимые факторы питания и здоровье. Книга о вкусной НО здоровой пище" - Л. П. Чурилов, И. В. Галенина)
Доза витамина Д
За 1 международную единицу (ME) витамина D принято считать 0,025 мкг холе(эрго)кальциферола. Суточная потребность в витамине D у детей выше, чем у взрослых, и составляет 500-1000 ME (12,5 25 мкг) тогда как у беременных женщин - 400 ME, а у взрослых - не менее 200-300 ME.
Весьма обоснованным кажется увеличение потребности в витамине D у пожилых людей и людей старшего возраста, ведущих домашний образ жизни или прикованных к постели и не подвергающихся солнечному облучению.
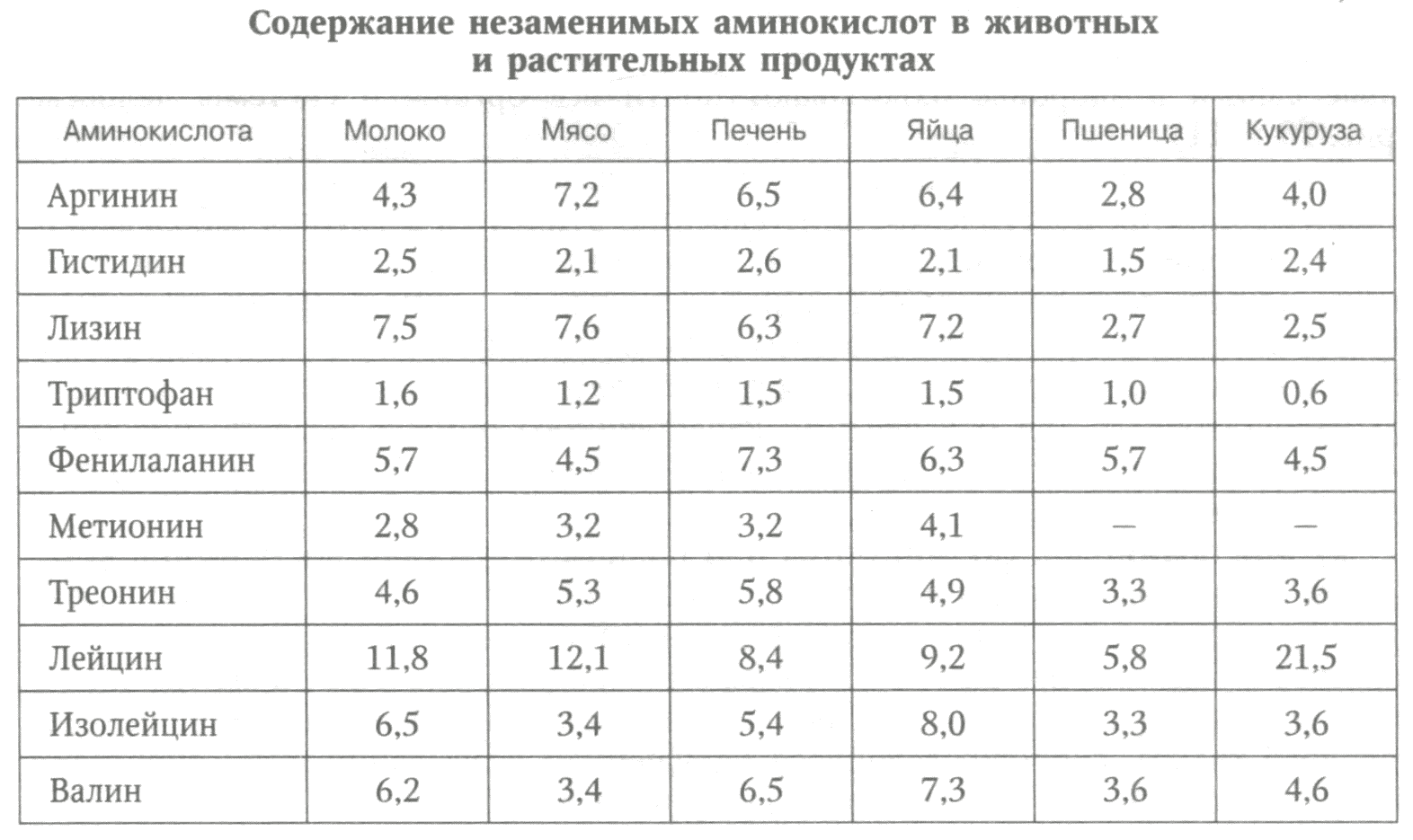
Большинство продуктов из обычного меню без специальной обработки содержат весьма мало витамина D (рис. 12). Исключительными его источниками служат рыбий жир и печень глубоководных морских рыб (например, 100 000 МЕ/100 г, тунца - 30 000 МЕ/100 г, трески - до 1500 МЕ/100 г) мышечная ткань рыб (палтус - до 4000 МЕ/100 г, другие рыбы - от 150 до 1500 МЕ/100 г). Источники витамина у глубоководных рыб загадочны.
Рис. 12. Продукты, содержащие витамин D
Их ткани не подвергаются в толще воды сколько-нибудь значительному УФО. Планктон, которым они питаются, витамина D не содержит. Нам неизвестно, как ихтиологи объясняют этот феномен, хотя в медицине еще в 1766—1782 гг. хирург и аптекарь Роберт Дарби из Манчестера изводил на лечение и предупреждение рахита более 50 галлонов «масла печени трески» в год. Печень наземных животных почему-то содержит гораздо меньше витамина D, хотя они и гуляют на солнышке (например, говяжья — 100 МЕ/100 г). В яичном желтке летом до 300 МЕ/100 г, в сливочном масле — до 100 МЕ/100 г, сыре — до 200 МЕ/100 г, молоке — всего лишь до 4 МЕ/100 г продукта, причем во всех этих случаях зимой содержание витамина в естественных продуктах значительно (в 2—3 раза) понижается.
В условиях достаточного солнечного облучения до 80 % необходимого количества витамина D организм может синтезировать в коже из 7-дегидро- холестерина. Процесс проходит в макрофагах кожи, в самом глубоком слое эпидермиса и в жировых клетках подкожной клетчатки. Он ослабевает с возрастом, при истощении и при потемнении кожи. Избыточное ее ороговение при авитаминозе А экранирует глубокие слои и способствует развитию нехватки витамина D. Смог и стекло, в том числе органическое — лишают солнечный свет антирахитической активности. Понижается фотохимическая активность, если солнце стоит низко над горизонтом, поскольку солнечным лучам при этом приходится совершать более протяженный путь сквозь поглощающий озоновый слой.
Витамин проникает в кровеносные сосуды кожи и переносится с участием витамин-D-связывающего белка в печень, где превращается в 25-гидроксивитамин D (калъцифедиол). Последующее повторное гидроксилирование в почках, а также в макрофагах и лимфоцитах иммунной системы превращает кальцифедиол в наиболее активный 1,25-дигидроксивитамин D, или калъцитриол (рис. 13). Аналогично активируется в организме провитамин D пищи, всасываясь в тощей кишке и попадая в лимфу, а затем — в кровь в составе липопротеидов. Далее он переносится в печень и жировую ткань — свое основное депо.
Панкреатит, хронические воспаления кишечника и желчнокаменная болезнь ведут к нарушению переваривания и всасывания жиров, а значит, к вторичному гиповитаминозу D. Разрушение активного витамина D идет в печени под действием окислительных ферментов. Курение и ряд лекарств (снотворные, антибиотики) ускоряют его распад.
Активация витамина D снижена при болезнях почек, в том числе диабетической нефропатии. В этом случае обмен витамина D страдает еще и от замедленного выведения почками гормона околощитовидных желез (сейчас его принято называть паратирином), который «вымывает» кальций из костей. К тому же, если имеется белок в моче, с нею может теряться витамин-П-связывающий протеин. При тяжелом нарушении функций почек возможен так называемый уремический гастрит с повышенной кислотностью. Но не следует злоупотреблять антацидами, особенно — содержащими алюминий, поскольку при болезнях почек он может накапливаться в костной ткани и мешать нормальной работе витамина D по их минерализации. Снижают антациды и всасывание фосфатов. Многие опухоли, в частности саркомы, выделяют пептиды, нарушающие активацию витамина D, что вызывает размягчение костей и снижение иммунитета при онкологических заболеваниях.
«Солнечный витамин», вместе со своими метаболитами и гормонами ряда желез внутренней секреции фактически представляет собой сложную сбалансированную эндокринную систему. Главными мишенями витамина D служат почки, ЖКТ и кости. Его рецепторами, расположенными в клеточных ядрах (VDR-рецепторами), снабжены также околощитовидные железы, гипофиз, мозг, кожа, островки Лангерганса (особенно (3-клетки), а также все клетки иммунной системы. Мышцы имеют рецепторы только к кальцифедиолу. Через эти рецепторы витамин D регулирует работу почти 900 разных генов.
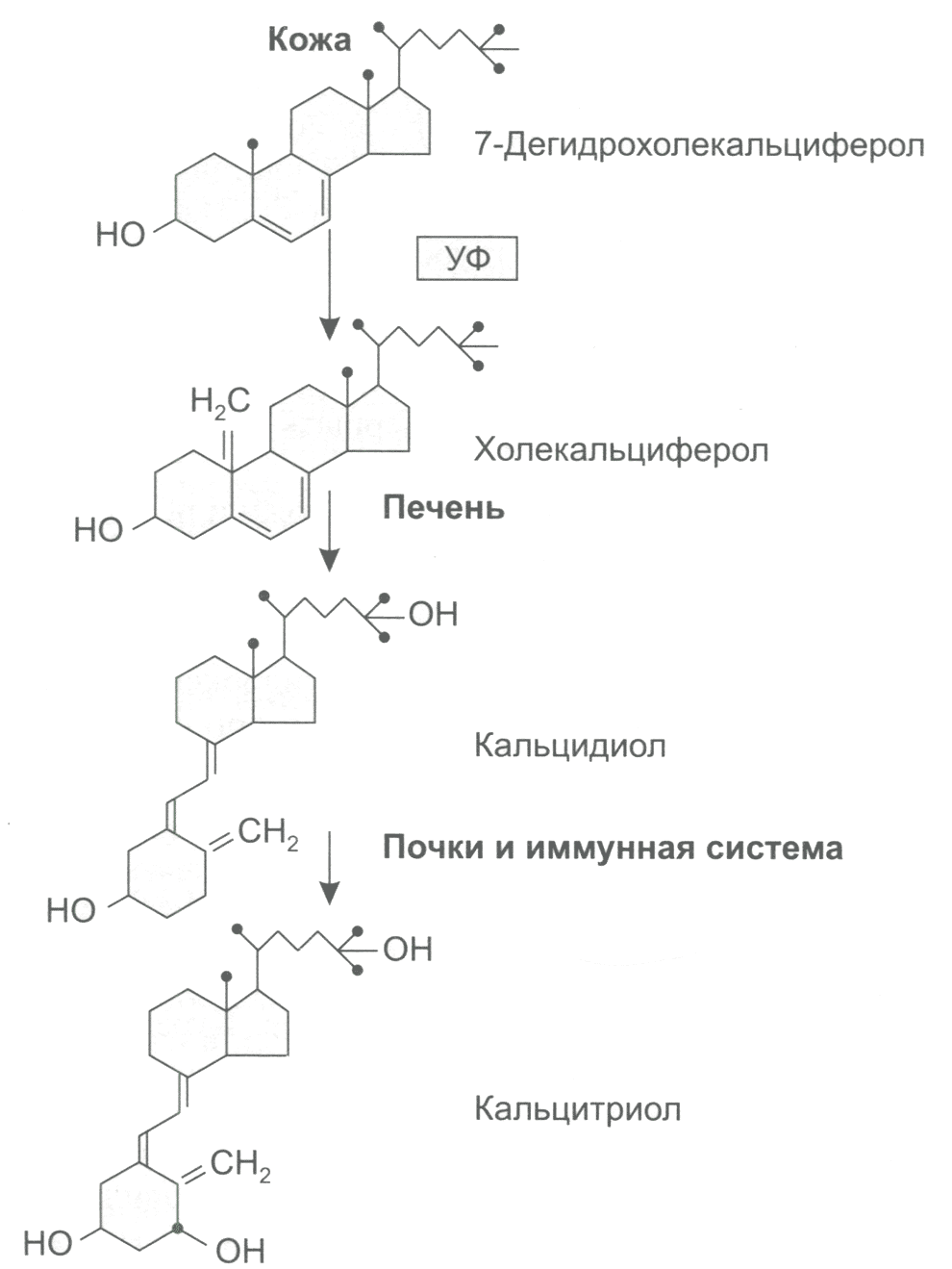
Рис. 13. Образование активного витамина D в организме
Витамин D:
- увеличивает всасывание кальция и фосфора в кишечнике и их сбережение почками;
- в костях процессы, зависящие от VDR, обеспечивают отложение минеральных веществ в органической костной матрице — остеоиде;
- витамин D и гормон паратирин, действуя сообща, поддерживают в клетках высокое содержание лимонной кислоты, что нужно для формирования нерастворимых солей кальция;
- витамины D и К совместно способствуют выработке так называемых «минорных» белков костей, без которых клетки, кальций и коллаген невозможно собрать в «молекулярный конструктор».
Дополнительный материал
Витамин C. Содержание витамина C в продуктах. Побочные эффекты при больших дозах
Книга "Незаменимые факторы питания и здоровье. Книга о вкусной НО здоровой пище"
Авторы: Л. П. Чурилов, И. В. Галенина

По данным опросов, более половины препаратов незаменимых факторов питания в мировой практике назначается специалистами без врачебного образования. Крайне актуальной является задача снабдить нутрициологов-практиков, имеющих как врачебное, так и иное специальное образование, возможностью осовременить и пополнить свои знания о незаменимых факторах питания. Данная книга — краткое научно-популярное изложение патофизиологических основ нутрициологии. Рассмотрены роль незаменимых факторов питания человека, включая витамины, эссенциальные жирные кислоты, незаменимые аминокислоты, микроэлементы, антиоксиданты и воду в обмене веществ, причины, механизмы и проявления заболеваний, связанных с недостатком и избытком этих факторов, естественно-научные основы их оптимального комплексного использования для поддержания здоровья.
Издание предназначено для широкого круга профессионалов, интересующихся гигиеной питания, диетологией, витаминологией, учением о микроэлементах, болезнями обмена веществ. Особый интерес книга представляет для медиков, биологов, химиков и всех профессионалов, желающих пополнить свою эрудицию в области патофизиологических основ нутрициологии. Содержание книги базируется на авторском учебнике «Патохимия. Эндокринно-метаболические нарушения», широко используемом в практике преподавания в отечественных университетах. Книга может использоваться как пособие для самообразования, поскольку соответствует курсу лекций для последипломного образования в этой сфере, разработанному основным автором. Особое внимание уделено участию незаменимых факторов питания в работе иммунонейроэндокринного коммуникативно-регуляторного аппарата организма и их использованию в предупреждении нарушения его функций. Книга позволит всем читателям, интересующимся поддержанием своего здоровья, критически сориентироваться в необъятном море рекомендаций, которые дают на этот предмет mass media.
Содержание книги "Незаменимые факторы питания и здоровье. Книга о вкусной НО здоровой пище" - Л. П. Чурилов, И. В. Галенина
Глава I. Что такое витамины и как получать от них пользу?
Глава II. Солнечный витамин: история и современность
Глава III. Первый по алфавиту: витамин роста и не только
Глава IV. Витамины группы В: считаем до пяти
Глава V. Витамины группы В: ОТ шестого до двенадцатого
Глава VI. Самый популярный витамин
Глава VII. Два брата-хинона
Глава VIII. Можно ли жить без жиров?
Глава IX. Жизнь как «способ существования белковых тел»
Глава X. Микроэлементы и организм человека
Глава XI. Металлы в организме человека —цинк, медь, кобальт
Глава XII. «Человек из железа»: железо и легирующие добавки в организме
Глава XIII. Таблица Менделеева в организме: металлы и неметаллы
Глава XIV. Йод: двуликий Янус, или «всё хорошо в меру»
Глава XV. Самая незаменимая, или «много ли человеку воды нужно»
Предисловие к книге "Незаменимые факторы питания и здоровье. Книга о вкусной НО здоровой пище"
Ваша пища должна быть лекарством, а ваше лекарство должно быть пищей... Во всякой болезни не терять присутствия духа и сохранять вкус к еде - хороший признак; противоположное - дурной.
Гиппократ Косский (460-377/356? до Р. X.)
Наверно, никто не будет спорить, что для всех людей существуют определенные, присущие всем, ценности в жизни. Когда мы используем термин «общечеловеческие ценности», мы не задумываемся о том, что подавляющее большинство из них относительны и воспринимаются лишь в определенных культурном, историческом, религиозном и политическом контекстах, а потому не одинаково значимы для разных людей и в разные исторические периоды. С точки зрения ученого, чем ближе ценность к биологии и физиологии человека, тем она с большим правом может относиться к разряду общечеловеческих. Пожалуй, единственная по-настоящему вечная и общечеловеческая ценность — это здоровье. Попытки стереть грань между нормой и патологией в вопросе о человеческих ценностях заведомо обречены на провал, тем более оглушительный, чем дольше насилуется естественное человеческое мировосприятие. Думается, что в наше пандемическое время людей, согласных с тем, что здоровье — главная ценность для всех людей, независимо от расы, национальной и политической принадлежности, уровня достатка и образования, — стало намного больше, чем их было в мире еще пару лет назад. Здоровье — это биологический эквивалент свободы. В этом его непреходящая ценность.
Здоровье в меньшей степени зависит от состояния системы здравоохранения. Огромную роль в оздоровлении играют условия и образ жизни и, в частности, питание. Это понимал уже основоположник естественнонаучной медицины Гиппократ, о чем свидетельствуют его слова, вынесенные в эпиграф. Казалось бы, не все ли равно чем питаться? Были бы калории... Но дело в том, что питание — источник ряда незаменимых веществ, не вырабатываемых человеческим организмом вообще или не производящихся в нужном количестве из других молекул. О таких веществах написаны тома. И огромные деньги вовлечены в производство и рекламу разного рода чудодейственных минерально-витаминных композиций, пищевых добавок и антиоксидантов. Причем нередко движущей силой в этом выступают не врачи, а фармацевты, биологи, химики и прочие специалисты, оценившие, сколь многообещающим может быть бизнес, основанный на моде или естественном желании людей оздоровляться без труда и лекарств.
Просвещение — это, в частности, развенчание мифов. Мы написали эту книгу для пациентов, которые хотят иметь достоверную информацию и обладать истинными знаниями по этим вопросам, чтобы не следовать моде или ангажированным советам.
Мы написали эту книгу для тех врачей, которые не прочь освежить и усовершенствовать свои знания в данной области, но боятся скучных учебников или не имеют времени пройти формальный курс нутрициологии, биохимии и гигиены питания заново. А неплохо бы — ведь эту область почти монополизировали энтузиасты биодобавок без врачебных дипломов.
Приглашаем Вас в путешествие по страницам этой книги и, поверьте, скучно никому не будет.