Лекция для врачей "Маммография преимущества и недостатки" (отрывок из книги "Маммология: национальное руководство" - Каприн А. Д., Рожкова Н. И.)
Маммография
Рентгеновская маммография — основной метод исследования молочных желез.
Преимущества маммографии:
- высокая информативность;
- возможность получить многопроекционное изображение органа;
- визуализация:
- непальпируемых образований с различными проявлениями (рис. 3.1);
- скопления микрокальцинатов размером более 50 мкм (рис. 3.1, б);
- локальной тяжистой перестройки структуры (рис. 3.1, в);
- злокачественного новообразования внутри протока размером 1-3 мм (рис. 3.1, г);
- возможность дифференциальной диагностики узловых и диффузных заболеваний различной природы;
- возможность применения широкого спектра неинвазивных и инвазивных методик, которые позволяют одновременно диагностировать и лечить заболевания, включая дуктографию — искусственное контрастирование млечных протоков, выявляющее причины патологической секреции с точностью 96% (рис. 3.2);
- осуществление контролируемой пункции кист с диагностической целью и возможность одновременного их склерозирования (рис. 3.3);
- применение контролируемой пункции патологических солидных образований, позволяющей получить материал для цитологического, гистологического и иммуногистохимического исследований (рис. 3.4);
- выполнение предоперационной внутритканевой маркировки непальпируемых образований (рис. 3.5);
- осуществление рентгенографии удаленного сектора, позволяющей оценить полноту хирургического вмешательства (рис. 3.6).
- выявление начальных признаков заболевания на основании мониторинга;
- возможность оценить степень распространенности процесса и характер роста опухоли — моно- или мультицентрический (рис. 3.7);
- оценка состояния второй молочной железы, что важно для выбора оптимальной лечебной тактики;
- маммография — единственный метод дифференциальной и топической диагностики внутрипротоковых заболеваний.
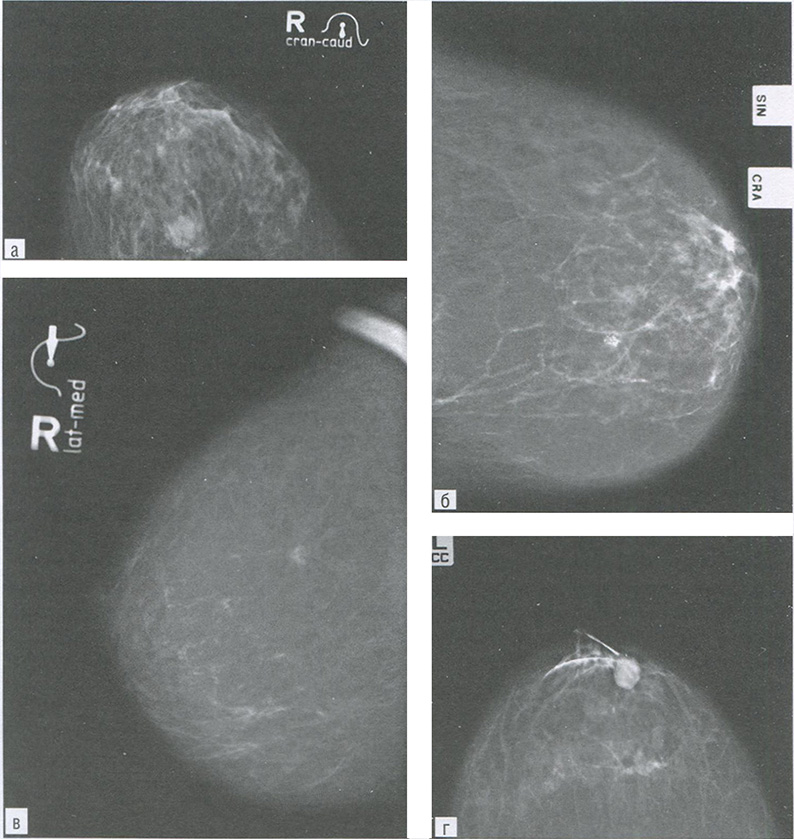
Рис. 3.1. Непальпируемое образование в виде узла (а); скопления микрокальцинатов размером более 50 микрон (б); локальной тяжистой перестройки структуры (в); непальпируемое образование — цистаденопапиллома (г)
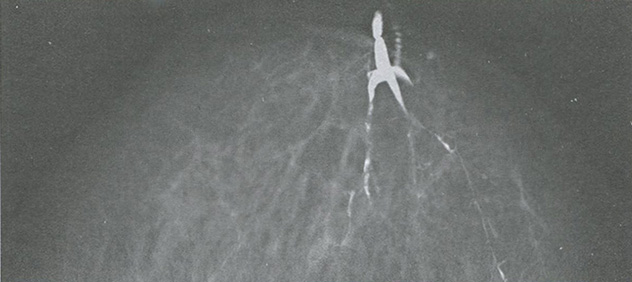
Рис. 3.2. Дуктограмма. Внутри протока — злокачественное новообразование размером до 3 мм
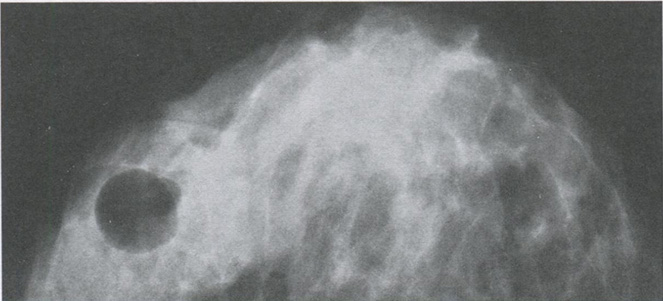
Рис. 3.3. Пневмокистограмма
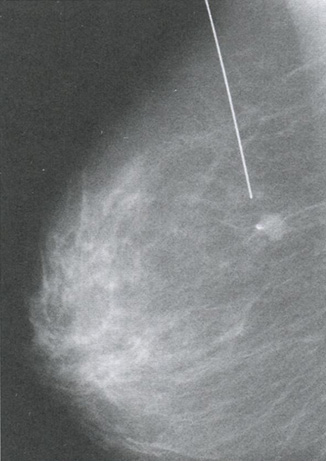
Рис. 3.4. Пункция патологического солидного образования
Недостатки маммографии:
- метод связан с дозовой нагрузкой;
- необходимы дорогостоящие расходные материалы;
- информативность маммографии уменьшается при плотном фоне молочной железы, что в 1,8-6% случаев не позволяет исключить рентгенонегативное злокачественное новообразование.
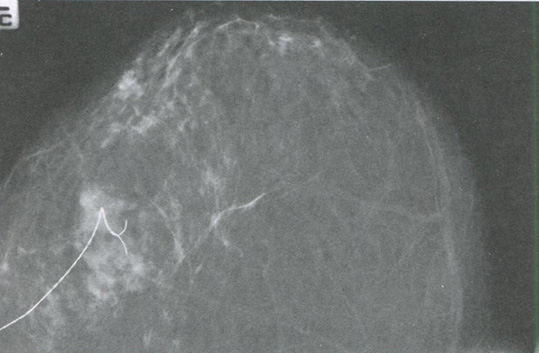
Рис. 3.5. Предоперационная внутритканевая маркировка непальпируемого образования

Рис. 3.6. Рентгенография удаленного сектора
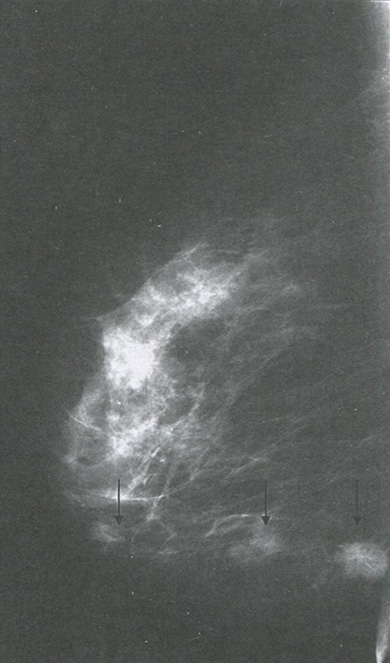
Рис. 3.7. Мультицентрический характер роста опухоли
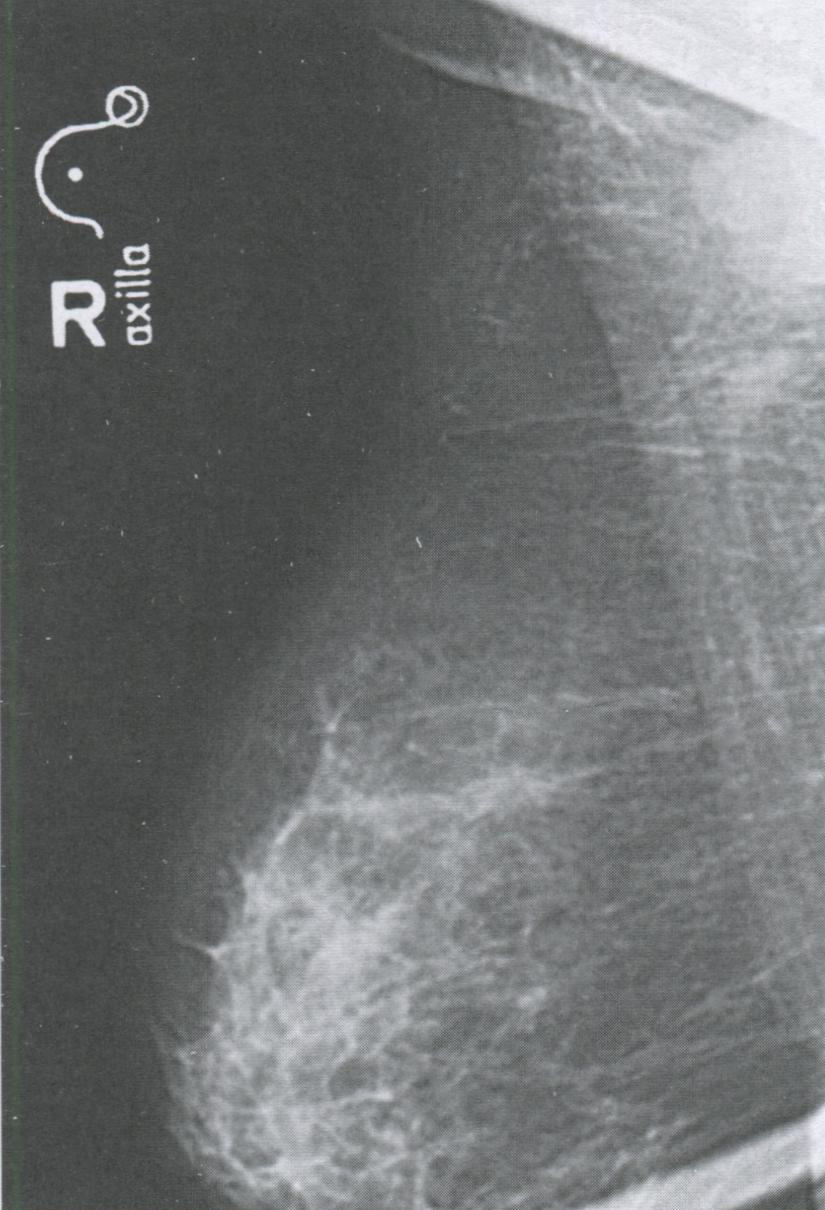
Рис. 3.8. Рентгенография мягких тканей подмышечных областей
Вы читали отрывок из книги "Маммология: национальное руководство" - Каприн А. Д., Рожкова Н. И.
Дополнительный материал
Лечение рака молочных желез. Консервативное лечение неоперабельного рака молочной железы
Книга "Маммология: национальное руководство"
Авторы: Каприн А. Д., Рожкова Н. И.

Руководство содержит современную и актуальную информацию о диагностике и лечении основных заболеваний молочной железы. В нем рассмотрены основные аспекты маммологии. Благодаря объединению в авторском коллективе ведущих специалистов России удалось создать руководство, отражающее согласованную позицию по актуальным вопросам современной диагностики и терапии заболеваний молочных желез.
Подготовлено под эгидой Российской ассоциации маммологов.
Издание предназначено гинекологам, рентгенологам, хирургам, онкологам, врачам других специальностей, а также студентам старших курсов медицинских вузов, интернам, ординаторам, аспирантам.
Содержание книги "Маммология: национальное руководство" - Каприн А. Д., Рожкова Н. И.
Глава 1. Этиология заболеваний молочной железы.
Стратегии снижения риска. Профилактика
Общие сведения о необходимости первичной профилактики
Социологическое исследование о необходимости систематического обследования женщин
Факторы риска. Профилактика
Возраст
Гормональные факторы
Экзогенные гормональные влияния
Факторы образа жизни и среды обитания
Травмы, последствия хирургического вмешательства на молочной железе
Питание
Низкая физическая активность
Алкоголь
Радиация
Ранее перенесенный рак молочной железы
Риск инвазивного рака молочной железы при доброкачественной патологии молочной железы
Молекулярно-генетические механизмы наследственной предрасположенности к раку молочной железы и генетические мутации
Биологические функции генов/белков BRCA
Механизм действия генов и белков BRCA в качестве регуляторов транскрипции в эстрогензависимых тканях женской репродуктивной системы
Роль генов и белков BRCA в процессах созревания и дифференцировки стволовых клеток молочной железы
Фармакологическая регуляция активности опухоль-супрессорных генов и белков BRCA
Фактор психоэмоциональных перегрузок
Оценка факторов риска
Модель Гейла
Ограничения калькулятора
Предотвращение факторов риска
Список литературы
Глава 2. Эмбриогенез, развитие и строение молочной железы.
Неизмененные молочные железы в рентгенологическом и ультразвуковом изображении (Н.И. Рожкова, М.Л. Мазо)
Неизмененные молочные железы в рентгенологическом и ультразвуковом изображении
Список литературы
Глава 3. Методы отбора в группу онкомаммориска
Самообследование молочных желез
Информация для пациента
Этапы самообследования молочных желез
Анкетирование
Клиническое обследование
Глава 4. Современные цифровые лучевые методы исследования.
Развитие маммографии в России и мире
Маммография. История ее развития
Рентгенография прицельная
Рентгенография мягких тканей подмышечных областей
Рентгенологическийский томосинтез
Процедура DBT и компьютерная диагностика
Контрастная двухэнергетическая маммография
Ограничения клинического использования
Технологии ультразвукового исследования молочных желез
Рентгеновская компьютерная томография
Гибридные диагностические технологии (ОФЭКТ-КТ, ПЭТ-КТ)
Сцинтимаммография
Позитронная эмиссионная томография
Лазерная маммография
Магнитно-резонансная томография
Показания к магнитно-резонансной томографии молочной железы
Подготовка. Противопоказания
Методика магнитно-резонансной томографии
Протокол магнитно-резонансной томографии для оценки местной
распространенности и дифференциальной диагностики
Оценка статуса аксиллярных лимфатических узлов
Магнитно-резонансная томография при имплантатах или после эндопротезирования (других пластических хирургических вмешательств на железе)
Магнитно-резонансная томография для оценки эффективности неоадъювантной химиотерапии
Биопсия под магнитно-резонансным контролем
Ключевые элементы заключения-протокола исследования
Конусно-лучевая компьютерная томография
Глава 5. Стационарозамещающие технологии инвазивной лучевой диагностики
Пневмокистография (склерозирование кисты)
Дуктография
Прицельная тонкоигольная биопсия под контролем ультразвукового
исследования
Толстоигольная аспирационная биопсия молочной железы
Прицельная биопсия системой пистолет–игла под рентгенологическим контролем
Технология метода
Толстоигольная биопсия молочной железы системой пистолет–игла под контролем сонографии
Описание технологии толстоигольной биопсии молочной железы системой пистолет–игла под контролем сонографии
Вакуумная аспирационная биопсия
Алгоритм проведения вакуумной аспирационной биопсии под стереорентгенографическим контролем на цифровом рентгеномаммографическом аппарате с установкой «Маммотом»
Алгоритм проведения вакуумной аспирационной биопсии под ультразвуковым контролем
Методика внутритканевой маркировки
Рентгенография удаленного сектора молочной железы
Глава 6. Организация онкомаммоскрининга и дообследования
Типы маммографических кабинетов, табели технического оснащения, нормы нагрузки
Приложение № 7 к Правилам проведения рентгенологических исследований, утвержденным приказом Министерства здравоохранения Российской Федерации от 09.06.2020 № 560н
Правила организации деятельности кабинета рентгеновского маммографического
Приложение № 8 к Правилам проведения рентгенологических исследований, утвержденным приказом Министерства здравоохранения Российской Федерации от 09.06.2020 № 560н
Рекомендуемые штатные нормативы кабинета рентгеновского маммографического
Приложение № 9 к Правилам проведения рентгенологических исследований, утвержденным приказом Министерства здравоохранения Российской Федерации от 09.06.2020 № 560н
Стандарт оснащения кабинета рентгеновского маммографического Прочее оборудование (оснащение)
Рекомендуемые штатные нормативы рентгеновского отделения
Приложение № 31 к Правилам проведения рентгенологических исследований, утвержденным приказом Министерства здравоохранения
Российской Федерации от 09.06.2020 № 560н
Правила организации деятельности дистанционного консультативного центра лучевой диагностики
Приложение № 32 к Правилам проведения рентгенологических исследований, утвержденным приказом Министерства здравоохранения Российской Федерации от 09.06.2020 № 560н
Рекомендуемые штатные нормативы дистанционного консультативного центра лучевой диагностики
Приложение № 33 к Правилам проведения рентгенологических исследований, утвержденным приказом Министерства здравоохранения Российской Федерации от 09.06.2020 № 560н
Стандарт оснащения дистанционного консультативного центра лучевой диагностики
Приложение № 34 к Правилам проведения рентгенологических исследований, утвержденным приказом Министерства здравоохранения Российской Федерации от 09.06.2020 № 560н
Нормы времени на проведение рентгенологических (рентгенодиагностика, КТ и МРТ), радиологических и совмещенных рентгенорадиологических исследований
Правила деятельности передвижного маммографического комплекса
Примерный перечень оборудования и медицинского инструментария для оснащения передвижного маммографического комплекса
Рекомендуемые штатные нормативы кабинета передвижного маммографического комплекса
Правила организации деятельности отделения ультразвуковой диагностики
Порядок организации деятельности сонооперационного блока
Примерный перечень оборудования и медицинского инструментария для оснащения сонооперационного блока
Методики обследования молочных желез в кабинете ультразвуковой диагностики
Положение о медицинском электронном архиве материалов рентгеномаммографического кабинета и порядок его деятельности
Положения о деятельности медицинского персонала маммографических кабинетов
Глава 7. Требования к оборудованию. Качество маммографического исследования. Цифровизация и информатизация онкомаммоскрининга
Технические средства. Требования к оборудованию
Категории и стандарты качества маммограмм
Профессиональная техническая работа рентгенолаборанта
Коммуникативная работа рентгенолаборанта
Некоторые аспекты роли лаборанта в обеспечении комфорта
пациентки при маммографии
Работа врача-рентгенолога кабинета маммографии
Методологические аспекты интерпретации маммограмм
Стандартизация и рекомендации описания маммограмм
Ограничения скрининговой маммографии
Радиационная безопасность при обследовании молочной железы
Компьютеризация радиологических исследований на базе современных медицинских информационных систем
Основные медицинские стандарты обмена, управления и интеграции электронной медицинской информации
Системы CAD и технологии искусственного интеллекта в маммографии
Глава 8. Нормативные документы, регламентирующие деятельность по обследованию молочных желез
Стандарты Минздрава России
Международная система описания, рекомендаций и стандартов маммографического скрининга (Breast Imaging Reporting and Data System)
Международная классификация маммографической плотности
Материалы к приказу Министерства здравоохранения Российской
Федерации от 09.06.2020 № 560н «О порядке проведения рентгенологических исследований»
Протоколы заключений
Схема протокола рентгеновской маммографии
Лексикон Международной системы описания, рекомендаций и стандартов маммографического скрининга (Breast Imaging Reporting and Data System)
Рентгенологический лексикон
Вид кальцинатов
Протокол заключения ультразвукового исследования
Глава 9. Диагностика, алгоритмы обследования молочных желез при синдроме диффузных дисплазий. Маммографическая плотность
Заболевания, входящие в синдром диффузных дисплазий молочных желез
Коды по Международной классификации болезней 10-го пересмотра
Клиническая картина доброкачественных диффузных дисплазий молочной железы
Осмотр и пальпация молочных желез
Инструментальная диагностика
Диффузная фиброзно-кистозная мастопатия с преобладанием железистого компонента (аденоз)
Диффузная фиброзно-кистозная мастопатия с преобладанием фиброзного компонента
Диффузная фиброзно-кистозная мастопатия с преобладанием кистозного компонента
Смешанная форма диффузной фиброзно-кистозной мастопатии
Склерозирующий аденоз
Алгоритм обследования женщин с синдромом диффузных дисплазий молочной железы
Диагностическая тактика при синдроме диффузных дисплазий в молочной железе
Синдром патологической секреции из соска молочной железы
Рентгенологическая семиотика заболеваний протоков молочной железы
Диагностическое и лечебное значение повторных дуктографий
Ошибки в диагностике заболеваний, сопровождающихся патологической секрецией молочных желез
Алгоритм обследования женщин с синдромом
патологической секреции из соска
Диагностическая логистика при синдроме
патологической секреции из соска
Список литературы
Глава 10. Диагностика, алгоритмы обследования молочных желез при синдроме доброкачественного узлового образования в молочной железе
Фиброаденома
Клиническое обследование
Листовидная фиброаденома
Галактоцеле
Жировой некроз
Кисты
Диффузно-узловая мастопатия
Липома
Атерома
Сосудистые опухоли (гемангиомы, ангиомы)
Гамартома
Хондрома
Аденома
Туберкулез
Список литературы
Глава 11. Диагностика и алгоритмы обследования женщин со злокачественными узловыми образованиями в молочной железе
Определение рака молочной железы, синонимы, код по Международной классификации болезней 10-го пересмотра (клинические рекомендации Российской Федерации, 2021)
Топографические коды Международной классификации онкологических болезней
Особенности кодирования заболевания или состояния (группы заболеваний или состояний) по Международной статистической классификации болезней и проблем, связанных со здоровьем
Стадирование
Патологоанатомическая классификация
Клинико-рентгено-патоморфологические симптомокомплексы, характерные для отдельных разновидностей рака
Рентгенологические признаки узловой формы рака
Саркома
Лимфома
Диагностический алгоритм при синдроме узлового образования в молочной железе
Алгоритм обследования
При обнаружении рака молочной железы
Глава 12. Диагностика, алгоритмы обследования молочных желез при синдроме непальпируемого образования
Непальпируемый рак молочной железы. Общие сведения
Непальпируемый рак в виде узлового образования
Непальпируемый рак в виде локального скопления микрокальцинатов
Непальпируемый рак в виде локальной тяжистой перестройки структуры
Рентгенонегативный рак
Непальпируемый рак при сецернирующей молочной железе
Технологии интервенционной радиологии при непальпируемых образованиях
Алгоритм обследования молочных желез при непальпируемых образованиях
Глава 13. Диагностика, алгоритмы обследования молочных желез при синдроме втянутого соска
Заболевания, приводящие к синдрому втянутого соска
Плазмоклеточный мастит
Алгоритм обследования при синдроме втянутого соска
Глава 14. Диагностика, алгоритм обследования при синдроме отечной молочной железы
Дифференциальная диагностика
Алгоритм обследования при синдроме отечной молочной железы
Глава 15. Диагностика, алгоритм обследования молочных желез при синдроме узлового образования в подмышечной области
Добавочная доля
Увеличенные лимфатические узлы
Диагностические критерии лимфаденопатий различной природы
Реактивная гиперплазия лимфатического узла
Острый гнойный лимфаденит
Методика выявления и удаления сторожевого лимфатического узла
Метастатически измененные лимфатические узлы при раке молочной железы
Краевой метастаз в лимфатическом узле
Алгоритм обследования при синдроме узлового образования в подмышечной области (в Зоргиевской зоне)
Глава 16. Диагностика, алгоритм обследования молочных желез при синдроме увеличения молочной железы у мужчин
Гинекомастия
Рак молочной железы у мужчин
Алгоритм обследования при синдроме увеличения молочной железы у мужчин
Глава 17. Диагностика, алгоритм обследования при синдроме оперированной молочной железы и после эндопротезирования
Алгоритм обследования при синдроме оперированной молочной железы по поводу доброкачественных заболеваний
Глава 18. Морфологическая диагностика опухолей и неопухолевых поражений молочной железы
Доброкачественные новообразования
Аденома (цветущий папилломатоз) соска
Аденомиоэпителиома
Пролиферирующий аденоз
Склерозирующий аденоз
Склерозирующий аденоз с радиальным рубцом
Аденоз слепых протоков
Фиброэпителиальные опухоли
Пограничная (низкой степени злокачественности) филлоидная опухоль
Злокачественная филлоидная опухоль
Гиперплазия эпителия протоков
Неинвазивный рак молочной железы
Инвазивный рак молочной железы
Интраоперационная морфологическая диагностика при опухолях молочной железы
Глава 19. Лабораторные методы исследования
Общеклинические методы анализа
Нормы для ряда гормонов и их метаболитов, связанных с патологией молочной железы
Молекулярные маркеры при раке молочной железы
Малоинвазивный скрининг и диагностика рака молочной железы методами лабораторной диагностики
Диагностика наследственного рака молочной железы и других ассоциированных синдромов
BRCA1- и BRCA2-ассоциированный рак молочной железы (наследственный рак молочной железы и яичников)
Мутации других генов, ассоциированные с раком молочной железы (синдромы Пейтца–Егерса, Ли–Фраумени, Коудена, Линча и др.)
Роль полногеномного/полноэкзомного секвенирования для определения риска рака молочной железы
Оценка степени распространенности опухоли
Оценка риска прогрессирования рака молочной железы и выбор тактики терапии
Молекулярный фенотип опухоли
Прогностические модели для выбора терапии рака молочной железы
Мониторинг процесса лечения
Циркулирующие опухолевые клетки в диагностике и мониторинге эффективности терапии при раке молочной железы
Оценка эффективности терапии и уровня метаболизма лекарственных средств
Множественная лекарственная резистентность
Оценка системного метаболизма лекарственных средств (эффективность эндокринотерапии)
Глава 20. Консервативная терапия мастопатий
Патогенетическая и симптоматическая консервативная терапия мастопатий
Стационарозамещающее лечение узловых форм мастопатии
Влияние менопаузы и ассоциированных гормональных изменений на молочные железы
Структурные и рентгенологические изменения молочной железы, связанные с менопаузой
Влияние эндогенных половых гормонов на молочные железы в пери- и постменопаузе
Влияние экзогенных половых гормонов (менопаузальной гормонотерапии) на молочные железы в пери- и постменопаузе
Глава 21. Хирургическое лечение рака молочной железы
Стандартные операции при раке молочной железы
Регионарная лимфаденэктомия
Секторальная резекция с подмышечной лимфаденэктомией
Радикальная резекция молочной железы
Радикальная мастэктомия
Радикальная мастэктомия по Холстеду
Радикальная мастэктомия по Пейти–Дайсену
Радикальная мастэктомия по Маддену
Радикальная мастэктомия по Пирогову
Простая мастэктомия
Радикальная расширенная модифицированная мастэктомия
Методика выявления и удаления сторожевых лимфатических узлов
Лампэктомия
Онкопластические резекции при раке молочной железы
Онкопластическая резекция молочной железы в модификации М. Лежур
Онкопластическая резекция молочной железы по типу
инвертированного Т на верхней гландулярной ножке
Онкопластическая резекция молочной железы по типу инвертированного Т на нижней гландулярной ножке
Онкопластическая резекция молочной железы в модификации Холл–Финдли
Онкопластическая резекция молочной железы по типу Round-block
Онкопластическая резекция молочной железы по методике Batwing
Онкопластическая резекция молочной железы по методике Гризотти
Онкопластическая резекция молочной железы с использованием
торакодорсального лоскута
Онкопластическая резекция молочной железы по S-методике
Онкопластическая резекция молочной железы с использованием
торакоэпигастрального лоскута
Онкопластическая резекция скользящим дермогландулярным лоскутом молочной железы с Z-образным разрезом
Схематические рисунки
Реконструктивно-пластические операции при раке молочной железы
Одномоментные реконструктивно-пластические операции по поводу рака молочной железы с использованием сетчатого имплантата и силиконового эндопротеза
Одномоментные реконструктивно-пластические операции по поводу рака молочной железы с использованием биологического имплантата и силиконового эндопротеза
Методика использования биологического имплантата в реконструкции молочной железы
Реконструктивный этап с применением силиконового эндопротеза и ацеллюлярного матрикса
Реконструкция молочной железы с использованием поперечного лоскута прямой мышцы живота
Виды поперечного лоскута прямой мышцы живота
Поперечный лоскут прямой мышцы живота на питающей ножке
Формирование поперечного лоскута прямой мышцы живота
Поперечный лоскут прямой мышцы живота с улучшенным кровоснабжением
Отсроченный поперечный лоскут прямой мышцы живота
Свободный поперечный лоскут прямой мышцы живота
Техника реконструкции молочной железы свободным поперечным лоскутом прямой мышцы живота
Одномоментная реконструкция молочной железы с использованием торакодорсального лоскута и силиконового эндопротеза
Предоперационная подготовка
Предоперационная разметка
Этапы операции
Клинические примеры
Список литературы
Глава 22. Лучевая терапия при раке молочной железы
Потребность в лучевой терапии при раке молочной железы
Радиобиологические особенности рака молочной железы
Методики лучевой терапии
Предлучевая подготовка
Лучевая терапия при органосохраняющем лечении раннего рака молочной железы
3D-конформная лучевая терапия после радикальных резекций
Современные технологии дистанционного облучения
Технологии ускоренного частичного облучения железы
Облучение всего объема молочной железы без буста
Лучевая терапия в сочетании с реконструктивно-пластическими операциями
Лучевая терапия в сочетании с мастэктомией при II–III стадиях рака молочной железы
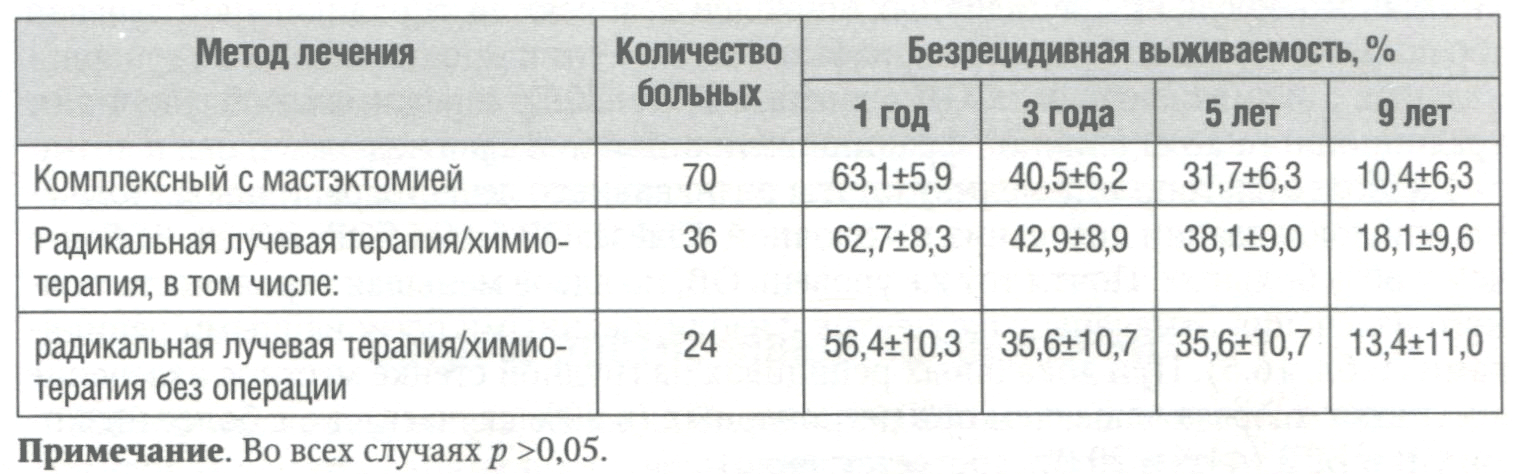
Консервативное лечение неоперабельного рака молочной железы
Глава 23. Лекарственная терапия рака молочной железы
Неоадъювантная терапия
Адъювантная терапия
Первично-нерезектабельный местно-распространенный и метастатический рак молочной железы
Глава 24. Реабилитация
Эндопротезирование молочной железы. Особенности обследования женщин после эндопротезирования
Коррекция постмастэктомического дефекта. Экзопротезы
Комплексная реабилитация больных раком молочной железы
Глава 25. Радиогеномика — новый вектор междисциплинарной интеграции цифровой лучевой диагностики и системной биологии
Глава 26. Англо-русский глоссарий в маммологии
Глава 27. Банк тестовых контрольных модулей
Приложения
Приложение 1. Оснащение типового кабинета реабилитации
Приложение 2. Положение о кабинете реабилитации и восстановительного
Общие положения
Задачи и функции кабинета
Функции кабинета реабилитации (в соответствии с основной задачей)
Права сотрудников кабинета
Приложение 3. Школа женского здоровья
Пособие для врачей по обучению пациентов профилактике заболеваний молочной железы
Введение
Занятие 1. Вводное. Что такое здоровье?
Занятие 2. Молочная железа, причины заболеваний, влияние репродуктивной системы и организма в целом
Занятие 3. Влияние нарушений репродуктивной системы на состояние молочной железы
Занятие 4. Стресс и возможности психотерапии
Занятие 5. Здоровое питание и особенности индивидуальной профилактики заболеваний молочной железы
Занятие 6. Физическая активность или лечебное движение
Занятие 7. Курение и его влияние на здоровье
Занятие 8. Влияние музыки на здоровье
Занятие 9. Живопись как способ самовыражения
Занятие 10. Онкологическая наследственность и способы сохранения здоровья
Занятие 11. Цветоимпульсная терапия
Занятие 12. Реабилитация после комбинированного лечения заболеваний молочной железы
Занятие 13. Волонтерская работа в клинике как способ повысить психоэмоциональный настрой оперированной женщины
Занятие 14. Заключительное занятие — итоговые работы участников (в живописи, музицировании, стихосложении, танцах, кулинарном искусстве и прочем творчестве)