Лекция для врачей "Задержка прорезывания и аномалия положения зуба" (отрывок из книги "Хирургическая стоматология. Учебник" - С. В. Тарасенко)
Задержка прорезывания и аномалия положения зуба
Аномальное положение зубного зачатка, а также различные эндогенные и экзогенные патологические воздействия на зубочелюстную систему могут стать причинами аномалии положения сформированного зуба, а также приводить к задержке его прорезывания. Степень аномального положения зуба может быть различной — от небольшого отклонения продольной оси по отношению к норме до расположения зуба в верхней половине ветви нижней челюсти и т.д.
► Ретинированным называют полностью сформированный постоянный зуб, находящийся в толще костной ткани челюсти, изменивший свое положение при прорезывании без препятствия со стороны соседнего зуба.
► Импактным называют полностью сформированный постоянный зуб, изменивший свое положение при прорезывании из-за препятствия со стороны соседнего зуба.
Аномалия положения зуба
Смещенные прорезавшиеся зубы занимают разнообразное положение в зубном ряду или вне зубного ряда — в этих случаях говорят об аномалии положения зуба.
Чаще всего смещен третий моляр нижней челюсти, реже — третий моляр, клык (рис. 7.11, 7.12), премоляры и резцы нижней челюсти.
Смещение зуба преимущественно происходит в результате нарушения последовательности и срока прорезывания зубов. Зуб может быть смещен в сторону преддверия или собственно полости рта, медиально или дистально от средней линии, развернут вокруг своей оси, расположен ниже или выше других зубов. Нередко зуб может быть смещен одновременно в двух-трех направлениях по отношению к зубному ряду. Иногда отмечают аномальное расположение нескольких зубов (два-три зуба и более).
Прорезавшийся и имеющий аномальное положение зуб может вызвать изменение положения других зубов, что влечет за собой нарушение прикуса и как следствие — функциональные и эстетические нарушения. При смешении зуба в сторону преддверия или собственно полости рта происходит травмирование слизистой оболочки губы, щеки, языка с образованием эрозий и декубитальных язв.
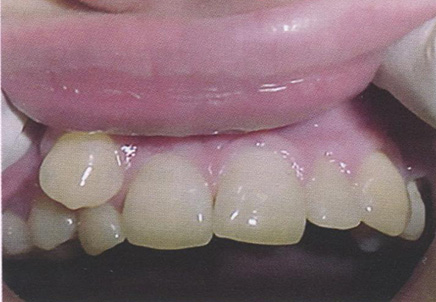
Рис. 7.11. Аномалия положения зуба 1.
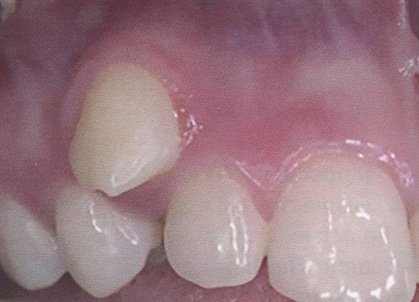
Рис. 7.12. Аномалия положения зуба 2.
Диагностика
Не вызывает затруднений. Клинически выявляют зуб, выступающий из зубного ряда или расположенный неправильно по отношению к другим зубам.
Лечение
Лечение аномалии положения зуба проводят обычно в период смены зубов, когда все виды смещения зубов можно легко устранить различными ортодонтическими методами. Как правило, лечение проводят до 14—15 лет, возможно применение этих методов и в более старшем возрасте, однако сроки ортодонтического лечения увеличены. Если ортодонтическое лечение не дает результата или не показано, зуб удаляют. По показаниям для проведения ортодонтического лечения возможно удаление зубов мудрости на обеих челюстях. В случае травмирования слизистой оболочки аномально расположенным зубом проводят сошлифовывание бугорков и режущей поверхности зуба.
Задержка прорезывания зуба
Полностью сформированные зубы могут длительное время пребывать в челюсти бессимптомно, это относят к нарушениям прорезывания зуба. Иногда это связано с заболеваниями и повреждениями зубочелюстной системы. Ретенцию зуба чаще наблюдают при прорезывании постоянных зубов верхней и нижней челюсти (рис. 7.13, 7.14).
Клинически ретенция зуба может быть выявлена случайно при лучевых методах обследования ЧЛО. На месте отсутствующего постоянного зуба в зубном ряду взрослого растет молочный зуб либо образованную щель частично или полностью заполняют соседние зубы. Ретинированные зубы могут смещать соседние зубы, нарушая их нормальное положение. В отдельных случаях клиническим проявлением ретенции зуба может быть ограниченное выпячивание костной ткани в области альвеолярного отростка челюсти или его части, особенно при отсутствии зуба в зубном ряду. Под таким выпячиванием иногда можно пропальпировать контуры зуба или его части.
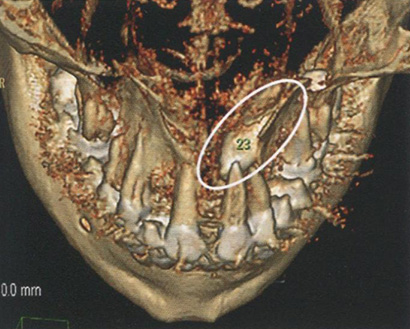
Рис. 7.13. Мультиспиральная компьютерная томограмма. Аномалия прорезывания зуба 2.
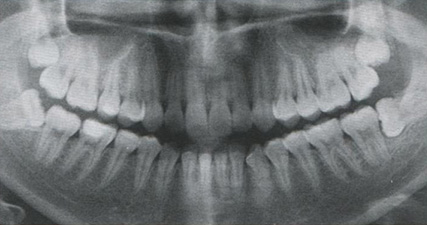
Рис. 7.14. Ортопантомограмма. Аномалия положения зубов 1.8, 2.8, 3.8, 4.
Ретинированные зубы могут сдавливать альвеолярные нервы и их разветвления. В этих случаях возникают как резкие боли, иррадиирущие в зависимости от локализации в височную и лобную области, ухо, так и симптом Венсана. Нередко ретинированный зуб становится источником воспалительного процесса.
При неполном прорезывании зуба через костную ткань или слизистую оболочку клыков, зубов мудрости верхней и нижней челюстей, когда появляется часть коронки зуба, может возникать воспалительный процесс вокруг нее. Это связано с тем, что происходит постоянная травма слизистой оболочки, прилегающей к прорезывающейся части коронки зуба. Иногда полупрорезавшийся зуб обнаруживают при воспалительном процессе. При осмотре полости рта определяют утолщение альвеолярного отростка или его части, покрытое гиперемированной отечной слизистой оболочкой. Иногда полупрорезавшийся зуб ничем себя не проявляет, и его обнаруживают случайно.
На верхней челюсти воспалительные процессы при прорезывании клыков, третьего моляра характеризуются болью из-за давления на соседние зубы припухлостью слизистой оболочки, покрывающей альвеолярный отросток с одной стороны, явлениями острого периодонтита. Распространение воспалительного экссудата в прилежащие околочелюстные ткани может привести к периоститу челюсти, острому верхнечелюстному синуситу. Острый остеомиелит возникает редко (как правило, при рецидивирующих воспалительных явлениях).
Диагностика
Диагностику аномалий прорезывания зубов проводят на основании анализа клинической картины и результатов лучевых методов исследования,рентгенограмме можно определить:
► зуб, расположенный в альвеолярном отростке, его части или челюстей;
► полупрорезавшийся зуб — часть коронки прикрыта костью;
► непрорезавшийся зуб — полностью расположен в кости.
Лечение
Лечение зубов при задержке их прорезывания зависит от клинической в тины и проходит с удалением или сохранением зуба. При наличии воспалительного процесса лечение такое же, как при перикороните, периостите, абсцессе, остеомиелите. После купирования воспаления решают вопрос относительно зуба. При неполном прорезывании зуба в правильном положении и наличии места в зубном ряду его оставляют и проводят оперкулэктомию, полностью обнажая коронку зуба. Удаление зуба проводят в следующих случаях:
► ретенция зуба (не прорезался);
► расположение зуба горизонтальное или под острым углом к окклюзионной плоскости;
► разворот зуба на 180°;
► недостаток или отсутствие места в зубном ряду;
► неправильная анатомическая форма зуба;
► невозможность нормализации положения зуба с помощью ортодонтического лечения.
Вы читали отрывок из книги "Хирургическая стоматология. Учебник" - С. В. Тарасенко
Купить книгу "Хирургическая стоматология. Учебник" - С. В. Тарасенко
Книга "Хирургическая стоматология. Учебник"
Автор: С. В. Тарасенко
Учебник создан сотрудниками кафедры хирургической стоматологии ФГАОУ ВО “Первый МГМУ им. И.М. Сеченова” Минздрава России (Сеченовский Университет).
В главах, касающихся организации хирургической стоматологической помощи населению в РФ, приведены последние директивные документы и приказы, даны рекомендации по работе врача стоматолога-хирурга, которая осуществляется по принципам этики и деонтологии. Рассмотрены вопросы этиологии и патогенеза каждой нозологической формы. Описаны патологическая анатомия, клиническая картина, диагностика, а также методы лечения и маршрутизация пациента в другие специализированные медицинские учреждения. В главе, посвященной диагностике и лечению доброкачественных и злокачественных опухолей и опухолеподобных образований, большое внимание уделено принципу онкологической настороженности.
Учебник предназначен студентам стоматологических факультетов медицинских вузов.
Купить книгу "Хирургическая стоматология. Учебник" - С. В. Тарасенко
Содержание книги "Хирургическая стоматология. Учебник"
Глава 1. Организация стоматологической хирургической помощи населению
1.1. Нормативные требования к учреждениям, оказывающим хирургическую стоматологическую помощь
1.2. Оснащение и оборудование хирургического отделения (кабинета)
1.3. Организация труда и работы в хирургическом отделении, кабинете
1.4. Организация работы хирургического стоматологического стационара
1.5. Профилактика внутрибольничных инфекций. Асептика и антисептика в хирургической стоматологии
1.6. Правовые аспекты амбулаторного хирургического лечения в медицинских учреждениях стоматологического профиля
Глава 2. Особенности оперативных вмешательств в хирургической стоматологии
2.1. Анатомо-топографические особенности челюстно-лицевой области
2.2. Принципы хирургических вмешательств при операциях в полости рта
2.3. Хирургический инструментарий
2.4. Шовные материалы
Глава 3. Обследование пациентов в клинике хирургической стоматологии
3.1. Основные и дополнительные методы обследования
3.2. Ведение медицинской документации, заполнение амбулаторных медицинских карт пациентов
3.3. Деонтология и врачебная этика
Глава 4. Обезболивание в хирургической стоматологии
4.1. Общее обезболивание
4.2. Местное обезболивание
4.3. Иннервация органов полости рта
4.4. Инфильтрационная анестезия
4.5. Проводниковая анестезия
4.6. Осложнения обезболивания
4.7. Премедикация в хирургической стоматологии
4.8. Выбор метода обезболивания у пациентов с сопутствующими заболеваниями
Глава 5. Удаление зубов
5.1. Показания и противопоказания к удалению постоянных зубов
5.2. Подготовка к удалению зубов
5.3. Инструменты для удаления зубов
5.4. Методика удаления зуба
5.5. Удаление зубов с сохранившейся коронковой частью
5.6. Удаление корней зубов
5.7. Удаление зубов и корней с помощью физиодиспенсера
5.8. Обработка лунки удаленного зуба
5.9. Заживление лунки удаленного зуба
5.10. Интраоперационные и послеоперационные осложнения удаления зубов
Глава 6. Одонтогенные воспалительные заболевания
6.1. Классификация, этиология и патогенез
6.2. Особенности местного иммунитета полости рта
6.3. Типы воспалительных реакций
6.4. Острый периодонтит, хронический периодонтит, обострение хронического периодонтита
6.5. Хирургические методы лечения периодонтитов
6.6. Периостит челюстей
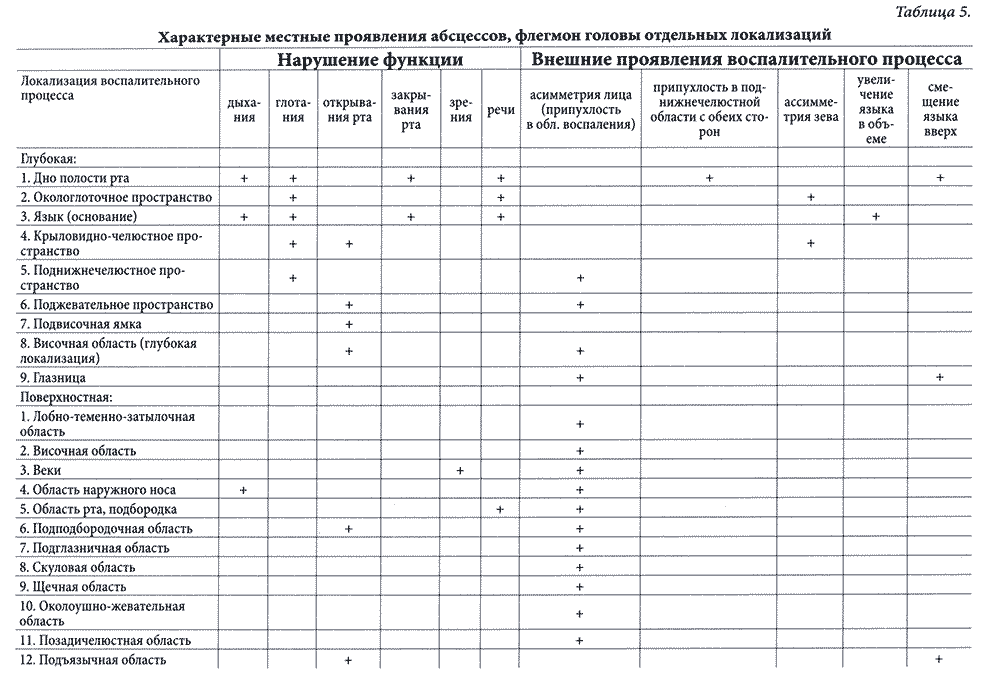
6.7. Топическая диагностика абсцессов и флегмон челюстно-лицевой области
6.8. Одонтогенный остеомиелит челюстей
6.9. Лимфаденит, лимфангит
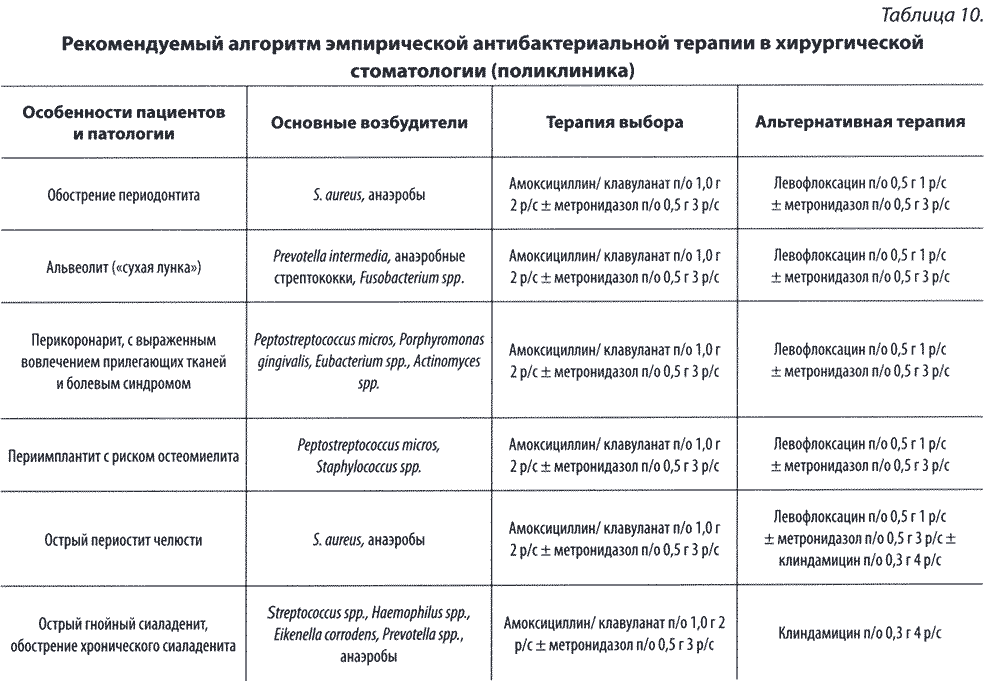
Глава 7. Болезни прорезывания зубов
7.1. Перикоронит
7.2. Позадимолярный периостит
7.3. Задержка прорезывания и аномалия положения зуба
7.4. Удаление зубов при аномалии прорезывания и положения
Глава 8. Одонтогенный верхнечелюстной синусит
8.1. Острый одонтогенный верхнечелюстной синусит
8.2. Хронический одонтогенный верхнечелюстной синусит
8.3. Обострение хронического одонтогенного верхнечелюстного синусита
8.4. Перфоративный верхнечелюстной синусит
8.5. Лечение острого, хронического, перфоративного верхнечелюстного синусита
Глава 9. Специфические инфекционные воспалительные заболевания полости рта
9.1. Актиномикоз
9.2. Туберкулез
9.3. Сифилис
Глава 10. Заболевания и повреждения слюнных желез
10.1. Классификация заболеваний слюнных желез
10.2. Методы обследования слюнных желез
10.3. Пороки развития слюнных желез
10.4. Сиаладенозы
10.5. Воспалительные заболевания слюнных желез. Сиаладениты
10.6. Слюннокаменная болезнь
10.7. Повреждения слюнных желез
Глава 11. Травма зубов
11.1. Вывих зуба
11.2. Перелом зуба
Глава 12. Заболевания тройничного и других нервов лица
12.1. Классификация и анатомия
12.2. Невралгия тройничного нерва
12.3. Постгерпетическая невропатия (невралгия) тройничного нерва
12.4. Дентальная плексалгия
12.5. Невропатия тройничного нерва
12.6. Невралгия языкоглоточного нерва (синдром Сикара—Робино)
12.7. Невропатия ушно-височного нерва
12.8. Поражения лицевого нерва
Глава 13. Заболевания и повреждения височно-нижнечелюстного сустава
13.1. Анатомия височно-нижнечелюстного сустава
13.2. Классификация заболеваний височно-нижнечелюстного сустава
13.3. Обследование пациентов с патологией височно-нижнечелюстного сустава
13.4. Вывихи нижней челюсти
13.5. Артриты
13.6. Остеоартроз
13.7. Анкилоз
13.8. Контрактура
13.9. Болевой синдром дисфункции височно-нижнечелюстного сустава
Глава 14. Хирургические методы лечения патологии пародонта
14.1. Классификация хирургических вмешательств на тканях пародонта
14.2. Показания и противопоказания к проведению хирургических вмешательств на тканях пародонта. Методы неотложной хирургии в пародонтологии
14.3. Операции, направленные на устранение пародонтальных карманов
14.4. Остеопластические материалы, применяемые при оперативных вмешательствах на пародонте
14.5. Мукогингивальная хирургия
14.6. Операции по устранению рецессий
14.7. Виды аутотрансплантатов и техники их забора
Глава 15. Онкологическая настороженность. Диагностика новообразований органов полости рта 15.1. Онкологическая настороженность. Ранняя диагностика
15.2. Диагностика новообразований органов полости рта
Глава 16. Доброкачественные образования полости рта
16.1. Плоскоклеточная папиллома
16.2. Фиброма
16.3. Гемангиома
Глава 17. Опухолеподобные образования мягких тканей челюстно-лицевой области. Кисты
17.1. Сосочковая гиперплазия
17.2. Кератоакантома
17.3. Плоскоклеточный кератоз (кератотическая папиллома)
17.4. Себорейный кератоз
17.5. Ринофима
17.6. Фиброзное разрастание
17.7. Эпулис
17.8. Фиброматоз
17.9. Диффузный липоматоз
17.10. Системный гемангиоматоз
17.11. Гемангиома грануляционно-тканевого типа (пиогенная гранулема)
17.12. Нейрофиброматоз (болезнь Реклингхаузена)
17.13. Опухолеподобные поражения слюнных желез
17.14. Кисты малых слюнных желез
17.15. Киста подъязычной слюнной железы (ранула)
Глава 18. Опухолеподобные образования челюстей. Кисты челюстей
18.1. Центральная гигантоклеточная гранулема (гигантоклеточная репаративная гранулема)
18.2. Фиброзная дисплазия
18.3. Эозинофильная гранулема
18.4. «Коричневая опухоль» (гиперпаратиреоидизма)
18.5. Деформирующий остеит (болезнь Педжета)
18.6. Неэпителиальные кисты челюстей
18.7. Эпителиальные (одонтогенные) кисты челюстей
18.8. Эпителиальные (неодонтогенные) кисты челюстей
Глава 19. Дентальная имплантация
19.1. Краткая история дентальной имплантации
19.2. Материалы для изготовления дентальных имплантатов
19.3. Классификация дентальных имплантатов
19.4. Строение внутрикостных имплантатов
19.5. Остеоинтеграция
19.6. Показания и противопоказания к дентальной имплантации
19.7. Диагностика и планирование лечения пациентов с использованием дентальных имплантатов
19.8. Предоперационная подготовка и обезболивание
19.9. Оборудование и инструменты
19.10. Объем и размеры альвеолярного гребня
19.11. Плотность и архитектоника костной ткани
19.12. Непосредственная и отсроченная дентальная имплантация
19.13. Дополнительные операции при дентальной имплантации
19.14. Осложнения дентальной имплантации
19.15. Гигиенические мероприятия при дентальной имплантации
Купить книгу "Хирургическая стоматология. Учебник" - С. В. Тарасенко