Лекция для врачей "УЗИ при заболеваниях при травмах и заболеваниях опорно-двигательного аппарата". Лекцию для врачей проводит врач ультразвуковой и функциональной диагностики высшей квалификационной категории Терещенко Наталья Владимировна
На лекции рассмотрены следующие вопросы:
- УЗИ исследование самый информативный метод для диагностики любого вида патологии суставов. Не требует никакой подготовки, исключается радиоактивное облучение пациента, диагноз ставится на более ранних этапах и сразу во время проведения обследования (не нужно ждать заключения несколько часов или приезжать за ним на следующий день). Имеется возможность динамического наблюдения в процессе лечения и выздоровления пациента
- Показания к проведению УЗИ суставов
- 1. Травмы различного генеза для выявления наличия жидкости в суставе, повреждений мышц, связок, сухожилий, менисков, надкостницы
- 2. Острые и хронические воспалительные заболевания суставов ревматической и неревматической природы
- 3. Синовиты различного происхождения для определения эхоструктуры и количества жидкости, наличия инородных тел, состояния синовиальной оболочки
- 4. Деформирующие остеоартрозы
- 5. Дисплазии тазобедренного сустава - с первого дня рождения ребёнка (с помощью УЗИ данный диагноз можно выставить на 3,5 - 4 месяца раньше, чем при проведении рентгендиагностики, поскольку Rn - признаки появляются только при наличии ядра окостенения, т.е. В 3-4 месячном возрасте ребёнка. Соответственно имеется возможность начать и закончить лечение в более ранние сроки и избежать нежелательных осложнений).
Противопоказаний - нет. Ограничений - нет. Подготовка - не требуется
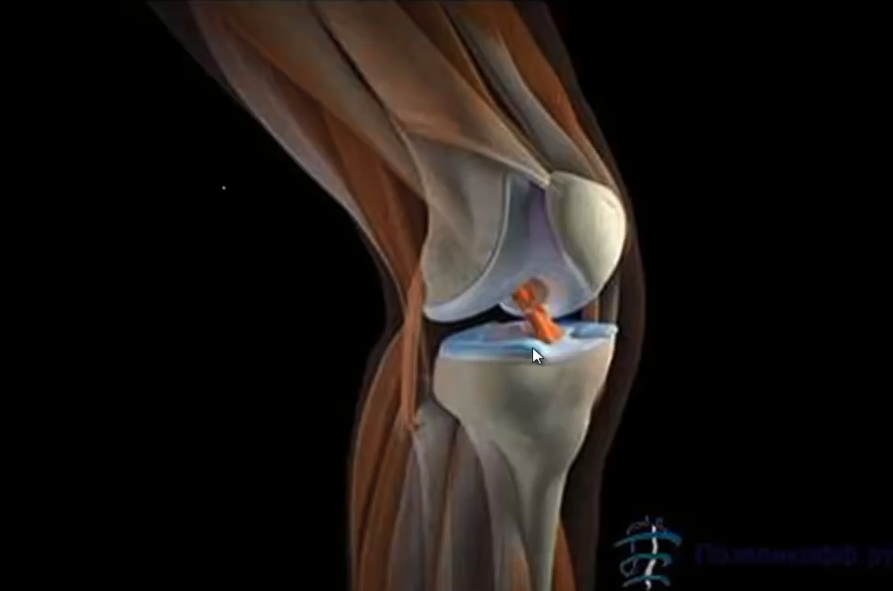
- Наш коленный сустав — одно из самых сложных анатомических образований. Принимающие участие в его формировании суставные поверхности бедренной, большеберцовой костей, надколенника окружены соединительнотканной суставной капсулой. Суставная капсула колена имеет большой объем, что позволяет ей вмещать до 300 мл суставной (синовиальной) жидкости. Капсула коленного сустава неправильной формы, имеет многочисленные завороты, карманы
- Ультразвуковое сканирование позволяет оценить:
- наличие, объём и состояние жидкости в полости сустава
- состояние синовиальных оболочек
- наличие и размеры свободных хрящевых или костных фрагментов в полости сустава -состояние гиалинового хряща, менисков, связок, сухожилий и мышц, а также наличие кист менисков или кист подколенной области
- Один из заворотов коленного сустава. Стрелочкой указан контур кости. Ультразвуковой луч костную структуру не видит. Мы видим край кости, которая формирует сустав
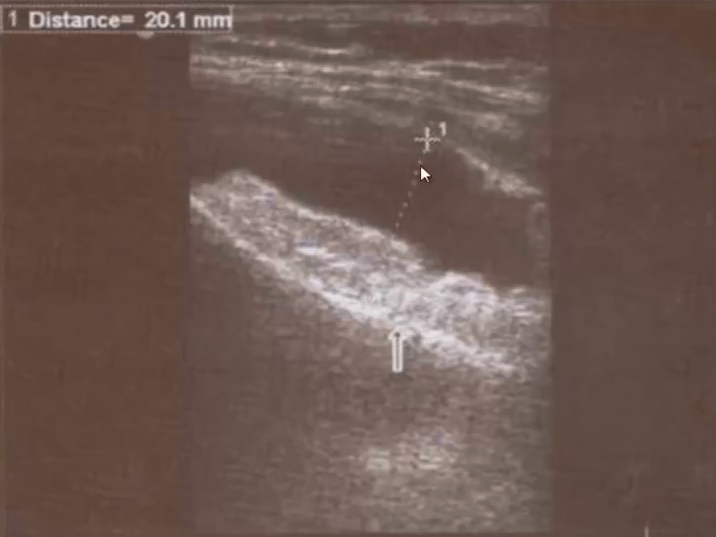
- Выпот в виде крупнодисперсной смеси
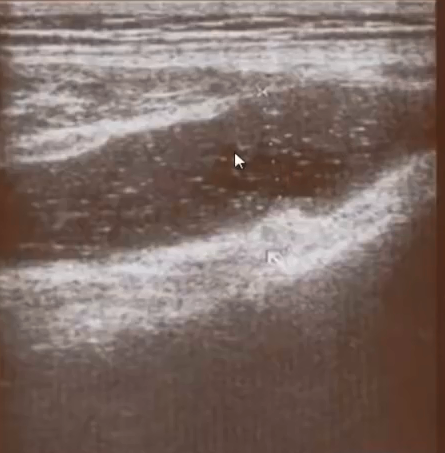
- Пример разрастания синовиальной оболочки
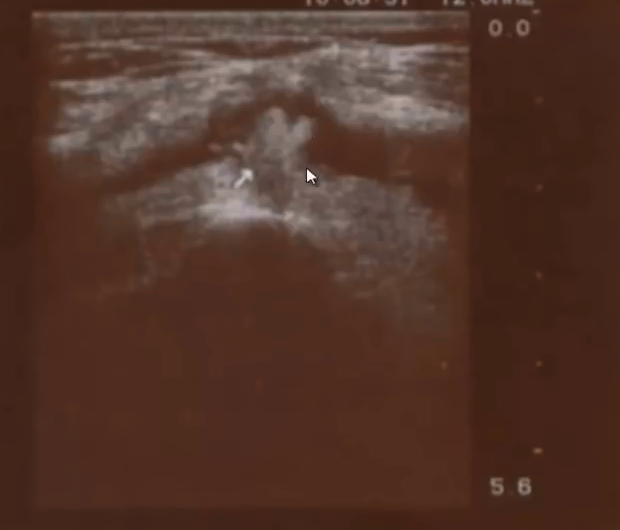
- Синовиальная оболочка утолщена
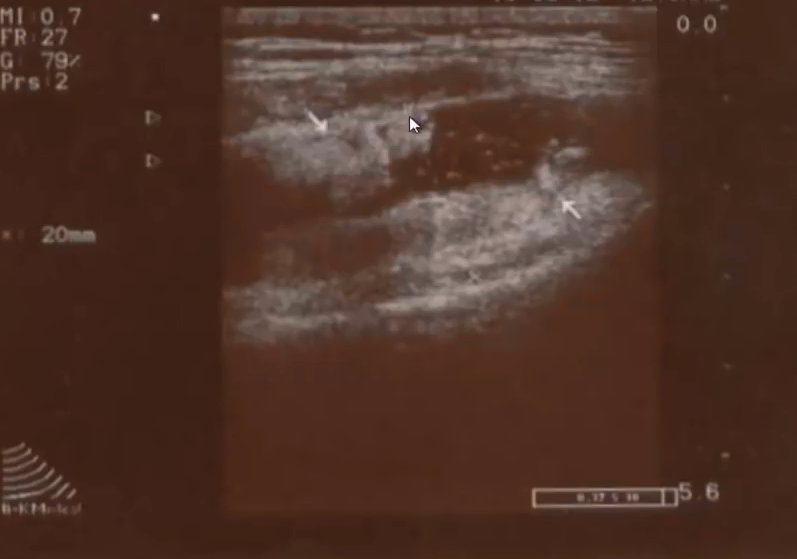
- Разрастания синовиальной оболочки
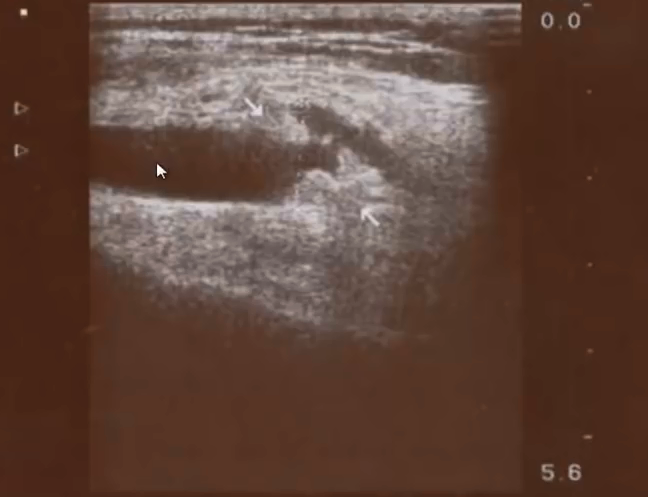
- Пациент с воспалительным процессом. Могут быть костные фрагменты. Могут быть хрящевые фрагменты. Отличие в акустической тени. Если есть акустическая тень то это кальцинированные фрагменты. Если акустической тени нет значит хрящевые
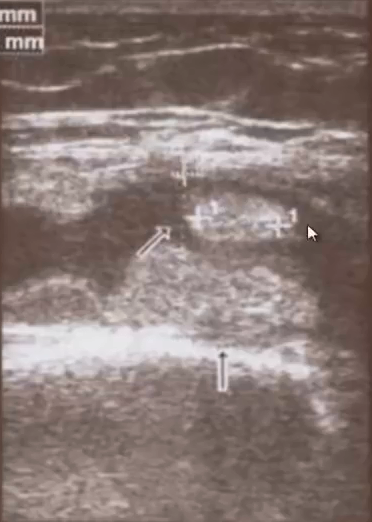
- Ультразвуковая диагностика повреждений менисков коленных суставов. При травмах, кроме вышеперечисленного, оценивается наличие разрыва мениска. Для уточнения локализации разрыва дополнительно используются сканы с проведением физиологических проб для визуализации и дифференциации тела мениска, его переднего и заднего рогов
- Мениск - это хрящевая ткань
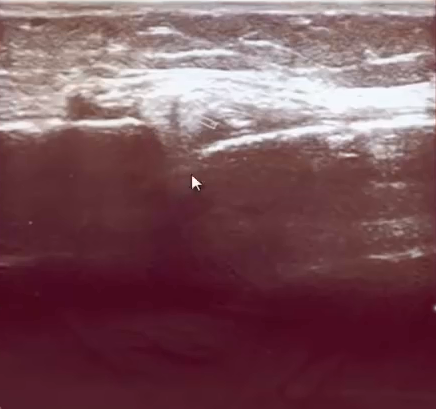
- Менисцит — обозначение посттравматических дистрофических изменений в суставных менисках; ныне относят к менископатиям.
Выделяют нарушения латерального (наружного) и медиального (внутреннего) мениска. Первый, вследствие своей подвижности, страдает в 6-8 раз чаще. Существует 3 основных вида травмирования мениска:- 1. Надрыв Мениска. Это очень распространенная травма, встречающаяся в 50% случаев. При этом виде повреждения мениск, находящийся между заклиненными хрящами, надрывается. После того, как лечение закончено мениск обычно восстанавливается и не утрачивает своей функциональности, так что такой вид травмы лечится без операции. Например, такой, как менисцит, то есть повреждение полулунных хрящей сустава
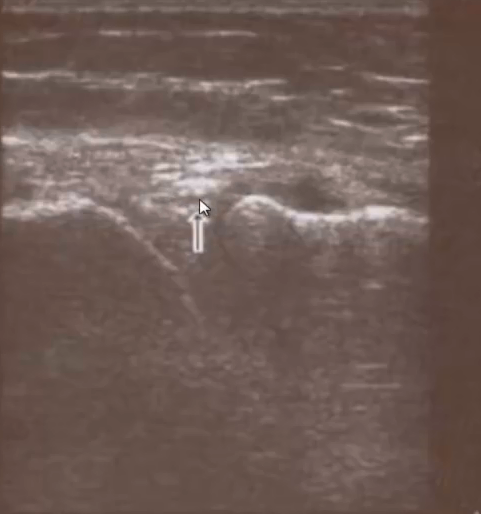
- Частичный надрыв мениска. На изображении в виде треугольничка расположенного в суставной щели между большеберцовой и бедренной костями
- Мениск с частичным повреждением
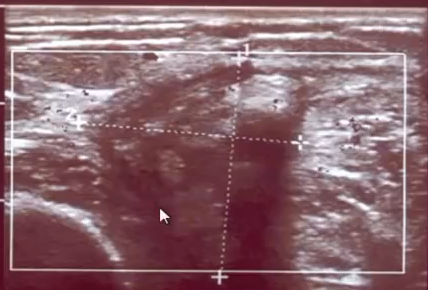
- 2. Защемление мениска. Это повреждение происходит примерно в 40% случаев. Мениск как бы заклинивается между хрящами внутри коленного сустава. При таком повреждении рекомендовано консервативное лечение
- Обычно защемление происходит во время неудачного движения, прыжка или шага. Раздается щелчок в колене и вслед за щелчком появляется
острейшая боль, которая вынуждает человека остановиться. Через 10-15 минут колено слегка приспосабливается к защемлению, и боль ослабевает; человек даже может двигаться. Но если не принять правильные меры по устранению защемления, то на следующий день болевые ощущения усиливаются, а колено отекает (опухает) . Подобный отек носит защитный характер. С помощью усиленной выработки суставной жидкости и повышения внутрисуставного давления организм пытается развести друг от друга суставные поверхности колена и таким образом "отжать" ущемленный мениск. В ряде случаев это удается, но в большинстве других — нет, и повреждение приобретает хронический характер. Боли в колене то ослабевают, то усиливаются. Чаще всего обострение болей возникает после нагрузки — длительной ходьбы, бега и т. д. Периодически колено опухает. Из-за того, что при защемлении хряща или при менископатии суставные поверхности колена оказываются неидеально подогнаны друг к другу, меняется распределение нагрузки в суставе. А это со временем может приводить к артрозу коленного сустава
- Обычно защемление происходит во время неудачного движения, прыжка или шага. Раздается щелчок в колене и вслед за щелчком появляется
- 3. Самое тяжелое повреждение, которому требуется долгое лечение и хирургическое вмешательство - отрыв или разрыв мениска. В этом случае мениск или целиком отрывается от того места, к которому прикреплен и свободно висит внутри полости коленного сустава, либо частично. Отрыв мениска бывает в 10-15% всех случаев травмирования
- Разрыв мениска
- Киста мениска — заполненная жидкостью полость в толще мениска. Заболевание чаще развивается в молодом и среднем возрасте. Принято считать, что причиной кистозного перерождения менисков является постоянная повышенная нагрузка на коленный сустав (при тяжелой физической работе или занятиях спортом). Наиболее подвержены заболеванию люди в возрасте от 14 до 40 лет. Наружный (латеральный) мениск поражается в семь раз чаще, чем внутренний (медиальный), так как он более подвижен. Киста может образоваться как на краю (параменискальная), так и внутри мениска, что в разы увеличивает вероятность его разрыва.
Также развитие кисты может спровоцировать повторное длительное микротравмирование или дисплазия. Кроме того, некоторые пациенты имеют особую конституционную предрасположенность к кистообразованию. Очень большая вероятность развития этого патологического образования у пациентов с остеоартрозом коленного сустава и ревматическими заболеваниями. Оно может вызывать дегенеративные изменения кости и, как следствие, деформирующий артроз суставов - Киста мениска
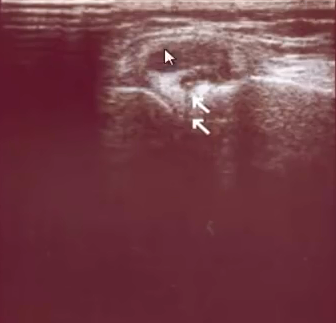
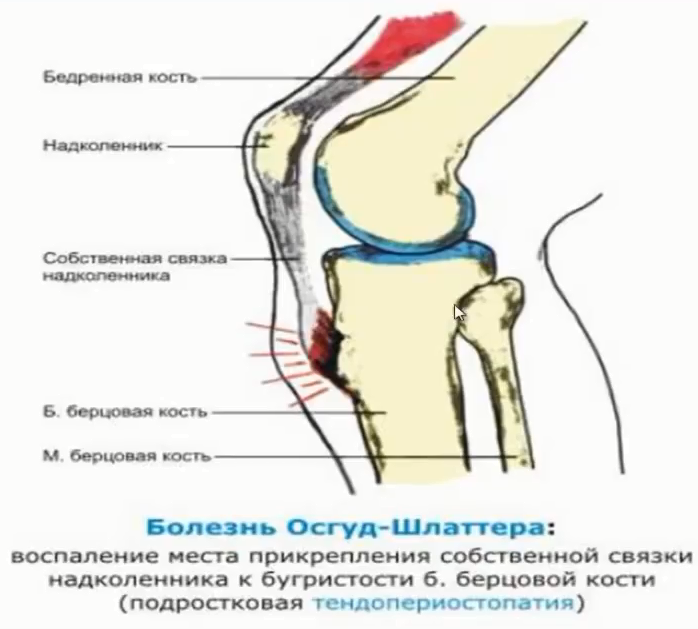
- Болезнь Осгуда — Шляттера — остеохондропатия бугристости
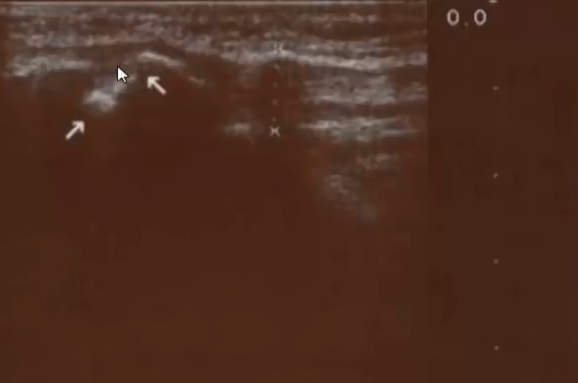
- В каждой трубчатая кости есть так называемая зона роста. Она находится на конце кости и состоит из хряща. При этом хрящевая ткань не так прочна, как кость. А это значит, что повреждение или травма этой зоны роста может привести к отеку и болезненности. Болеют в основном дети, активно занимающиеся спортом. Во время интенсивных спортивных нагрузок у подростка могут происходить незначительные надрывы сухожилия, и всё это приводит к отёку и появлению боли. В некоторых случаях молодой организм пытается компенсировать этот надрыв хряща костной тканью, что и приводит к образованию видимой невооружённым глазом шишечки. Чаще всего проявляется Болезнь Шляттера на одной ноге, реже - на обеих

- Болезнь Осгуда — Шляттера
- Отрыв бугристости большеберцовой кости. Чаще отмечается одностороннее поражение. В качестве предрасполагающего фактора может выступать длительно текущий апофизит бугристости большеберцовой кости с явлениями фрагментации на фоне продолжающихся физических нагрузок. В анамнезе острая травма области бугристости или резкое физическое усилие с немедленной болевой реакцией. Срок с момента травмы 1-2 дня. Клиника: область бугристости отечна, пальпация непосредственно костного фрагмента резко болезненна. Рентгенологическая картина: отхождение фрагмента бугристости с видимой зоной перелома. Ультразвуковое исследование: определяется прерывистость и фрагментация в эхоструктуре бугристости
- Отрыв кусочка надкостницы
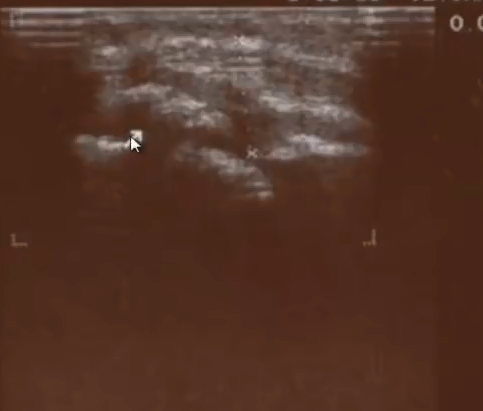
- Деформирующий остеоартроз
- Целью ультразвукового метода исследования является раннее распознавание ранних признаков заболевания. Ведущая роль в этом принадлежит методу ультразвукового исследования (УЗИ), как более высокотехнологичному, неинвазивному и результативному. Например: при рассматривании рентгенограмм суставная щель представляется незаполненным пространством. На самом деле там располагается суставной хрящ, прозрачный для рентгеновских лучей, но хорошо просматривающийся под ультразвуковыми лучами. То же самое можно сказать и про гиалиновый хрящ, структуру, края и толщину которого можно с уверенностью оценить при УЗИ. Кроме того, УЗИ позволяет выявить самые начальные изменения в костных структурах, которые не выявляются при рентгенологическом исследовании. Основными УЗ-признаками, позволяющими установить наличие деформирующего артроза считаются (на примере коленного сустава): неравномерное истончение гиалинового хряща, неровные контуры бедренной и большеберцовой костей, наличие краевых остеофитов, сужение суставной щели и пролабирование менисков
- Остеоартроз - это хроническое невоспалительное заболевание суставов (суставных хрящей) и окружающих их тканей. Из всех заболеваний суставов это наиболее распространенное. По статистике от остеоартроза страдает от до 20% населения Земного шара, причём женщины болеют в 2 раза чаще, чем мужчины. По мнению специалистов, причинами разрушения суставных хрящей могут стать: нарушение обмена веществ и гормонального фона, ухудшение кровоснабжения сустава, наследственная предрасположенность к заболеваниям хрящевой ткани, пожилой возраст, травмы, такие болезни, как ревматоидный артрит и псориаз. Однако самая распространенная причина артроза - несоответствие между нагрузкой на суставы и способностью хрящей сопротивляться ей. Виновниками такого состояния могут стать: избыточный вес, стоячая работа, нарушение осанки, занятия спортом (прыжки, бег или поднятие тяжестей). Остеоартроз практически поражает суставы, испытывающие весовую нагрузку - тазобедренный, коленный, первый плюснефаланговый. Однако не застрахованы от заболевания и суставы шейного и поясничного отдела позвоночника, суставы фаланг пальцев на руках
- Остеоартроз
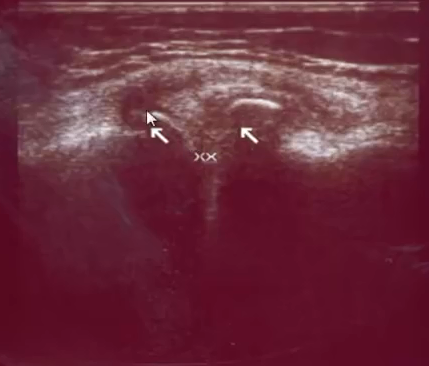
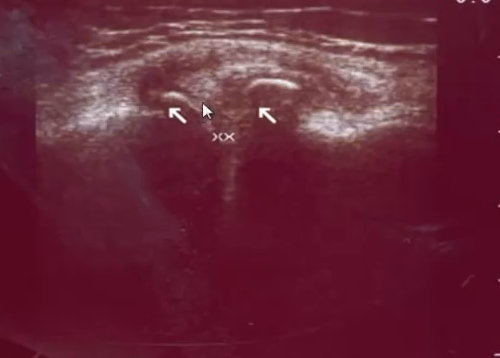
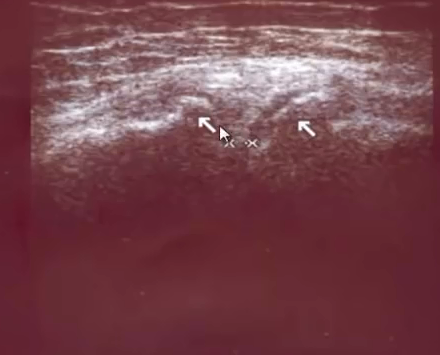
- Начальная стадия деформирующего артроза
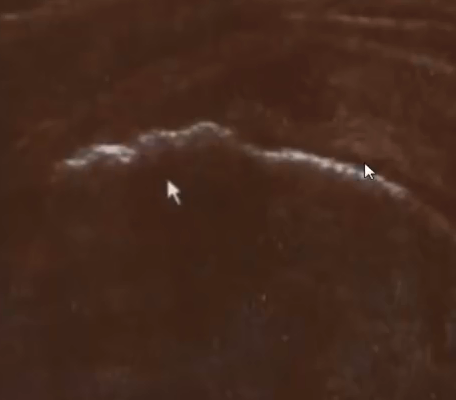
- Деформирующий артроз
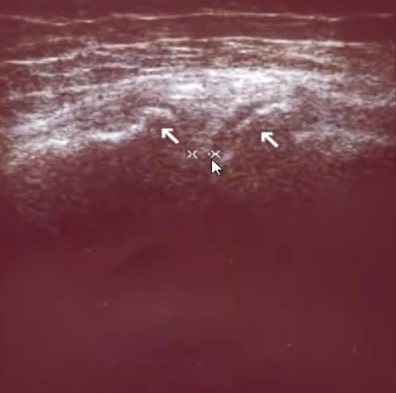
- Киста Бейкера
- Помимо капсулы, коленный сустав снабжен сумками или бурсами. Эти бурсы окружают мышцы, сухожилия бедра. Подобно суставной капсуле они представляют собой соединительнотканную оболочку, заполненную синовиальной жидкостью. Одна из них - сумка полуперепончатой мышцы, проходящей по задней поверхности бедра. Эта сумка сообщается с капсулой коленного сустава. Некоторые патологические процессы приводят к увеличению объема суставной жидкости, которая затем перемещается в бурсу полуперепончатой мышцы. Образуется выпячивание, которое с течением времени отделяется от остального объема суставной сумки, и приобретает вид замкнутой полости, заполненной серозной (тканевой) жидкостью. Так формируется киста Бейкера
- Киста Бейкера
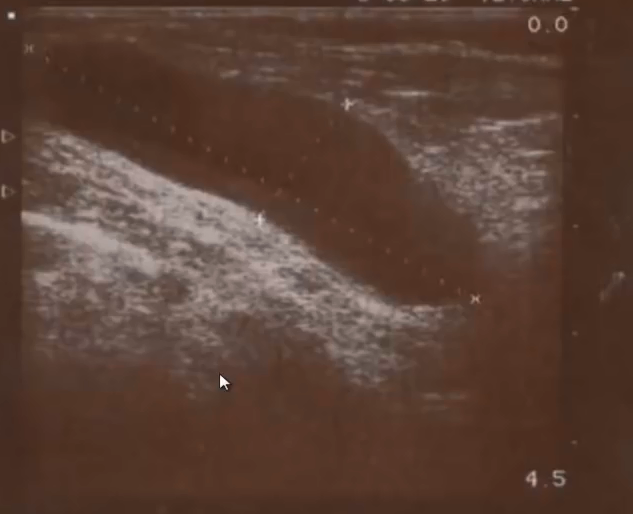
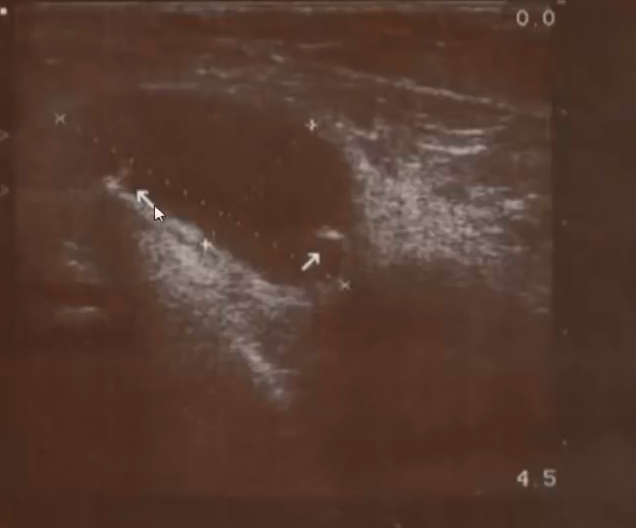
- Киста Бейкера с перегородкой и хрящевым фрагментом
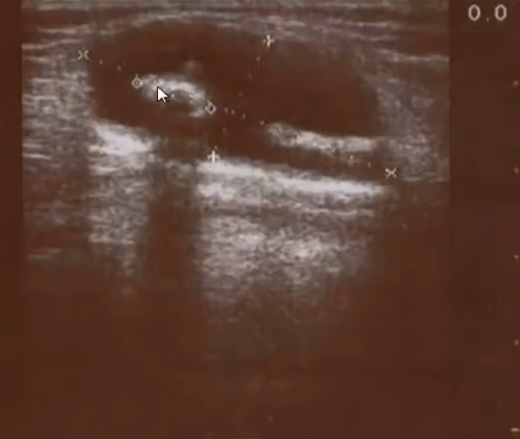
- Причины, приводящие к увеличению объема синовиальной жидкости и к формированию кист Бейкера:
- Воспаление коленного сустава - гонартрит при ревматизме, ревматоидном артрите, подагре и других заболеваниях опорно-двигательного аппарата
- Дегенеративные изменения коленного сустава - гонартроз в пожилом возрасте, при избыточном весе, тяжелых сопутствующих заболеваниях
- Перенесенные травмы колена различной степени тяжести
- Систематическая нагрузка на коленный сустав у спортсменов, лиц, занимающихся физическим трудом, переноской тяжестей
- Таким образом, киста подколенной ямки вовсе не является опухолью. Это один их типов сухожильных грыж. Данный факт отображен в МКБ - международной классификации болезней. Согласно этой классификации синовиальная киста подколенной области (Бейкера) - это не опухоль, а болезнь костно-мышечной системы и соединительной ткани
- Таким образом, с помощью УЗ - метода возможно получение диагностического изображения связок и мышц, сопоставимого по информативности с анатомическими препаратами. Технологии высокого разрешения позволяют более точно оценить мышечную архитектонику именно при УЗИ. Высокая достоверность и точность выявления повреждений в сочетании с низкими затратами, возможность исследования в динамике и простота метода выдвигают УЗ метод на одно из ведущих мест среди других методов исследования, таких как КТ и МРТ
- Для больниц, не имеющих возможности проводить высокотехнологичные методы исследования, УЗИ является единственным методом, сочетающим доступность и информативность в оптимальном соотношении. Эхография позволяет своевременно установить характер повреждения, осуществлять динамическое наблюдение за процессом мышечной репарации и развитием возможных осложнений, что, несомненно влияет на объём лечебных мероприятий и сроки лечения
- Значительный процент совпадения диагнозов, полученных в результате проведения ультразвуковых исследований и при оперативном вмешательстве (89,8 %), свидетельствует о достаточно высокой разрешающей способности УЗИ суставов
- Ультразвуковое исследование шейного отдела позвоночника у детей. Если раньше практически единственным методом исследования позвоночника было рентгенологическое, то на современной этапе ультразвуковой метод ему не уступает, т.к. является эффективным, безопасным и высокоинформативным. Современные лучевые методы диагностики, такие как КТ и МРТ , наиболее точны, но в силу высокой стоимости, малой пропускной способности пока не занимают должного места в диагностике заболеваний опорно-двигательного аппарата
- Исследование шейного отдела проводится передне боковым и задним доступом. Оценивается структура и форма пульпозного ядра, толщина заднего сегмента фиброзного кольца, передне-задний размер позвоночного канала, размер корешкового канала, а также соотношение тел позвонков (на предмет наличия смещения - антелистез, ретролистез), высота дисков
- Данные подобного исследования свидетельствуют о высоком значении ультразвукового метода в исследовании шейного отдела позвоночника в детской практике. Метод является более информативным по сравнению с рентгенологическим. Весьма ценно, что при ультразвуковом исследовании пациенты не получают лучевой нагрузки, что позволяет говорить о больших возможностях данного метода исследования, особенно в педиатрии, и использовать его как метод первичного скрининга