Лекция для врачей "Бурситы. УЗИ тазобедренных суставов у взрослых." (отрывок из книги "Ультразвуковая диагностика в травматологии и ортопедии" - Еськин Н. А.)
Бурситы
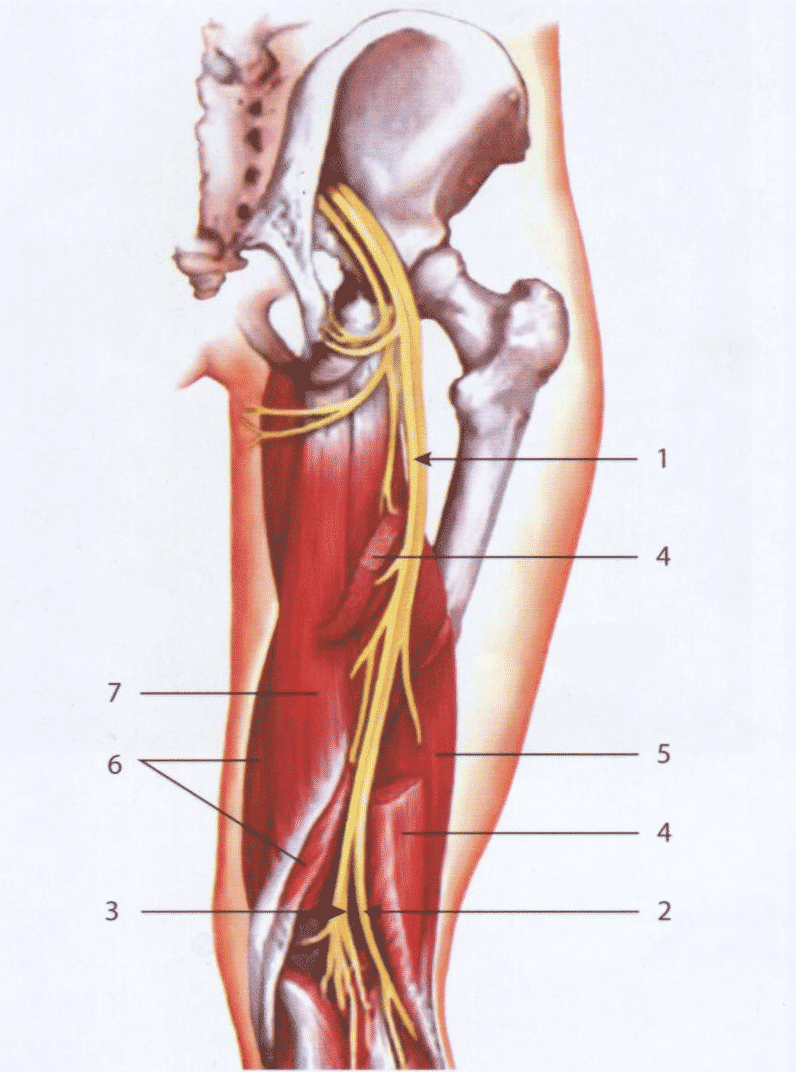
В области тазобедренного сустава имеется около 20 различных бурс. Бурсы - жидкостные образования, которые окружают суставы и расположены между сухожилиями и мышцами. Воспаление в бурсах может возникать вторично в результате повышенного трения сухожилий о кость, инфекции, артритов или прямой травмы. Нарушение походки или оперативное вмешательство на бедре в ряде случаев влечет за собой возникновение бурсита. Наиболее часто вовлекаются в патологический процесс подвздошно-поясничная (рис. 6.31), большого вертела (рис. 6.32), подъягодичная (рис. 6.33) и седалищная бурсы.
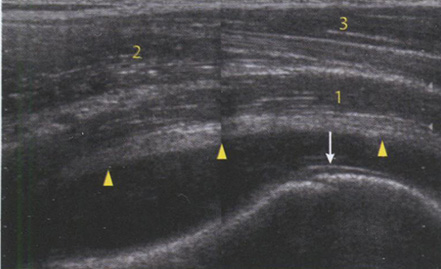
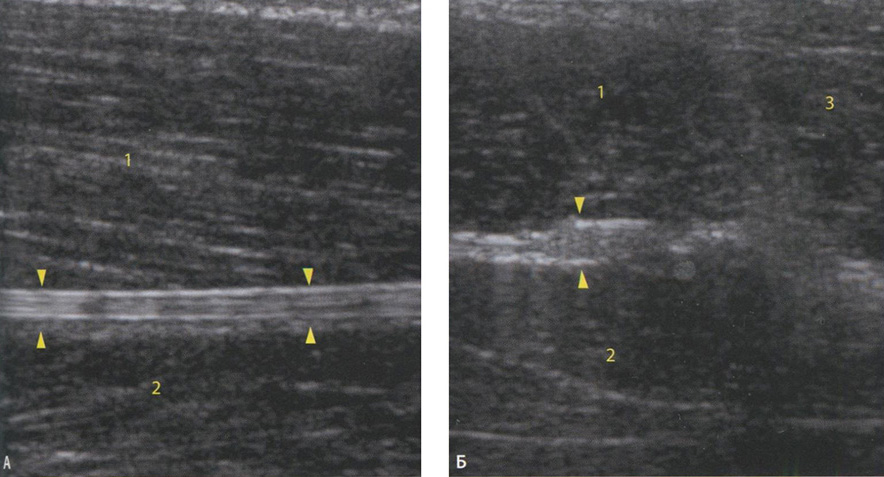
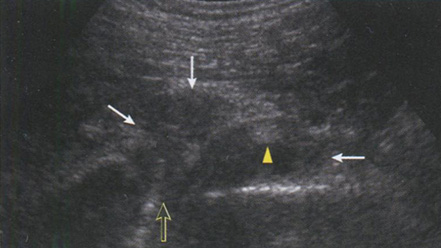
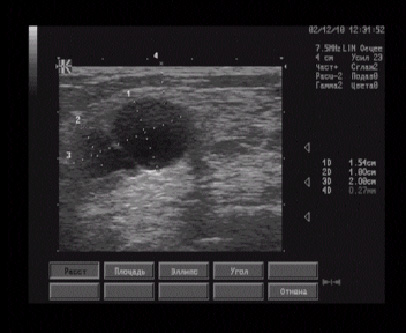
Рис. 6.31. Сонограмма бурсита пояснично-подвздошной бурсы. Между бедренной костью и фиброзной капсулой бурсы (головки стрелок) определяется немного неоднородной эхогенности, жидкостный компонент и локальная оссификация гиалинового хряща (стрелка): 1 - пояснично-подвздошная мышца; 2- прямая мышца бедра; 3 - портняжная мышца.
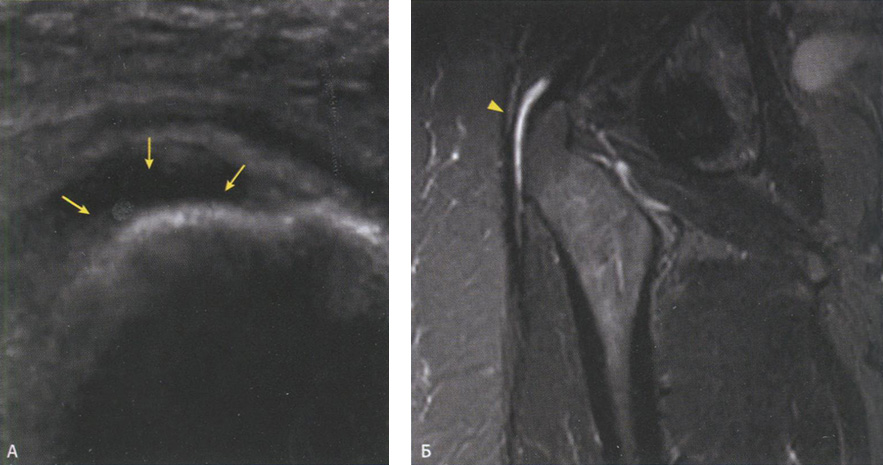
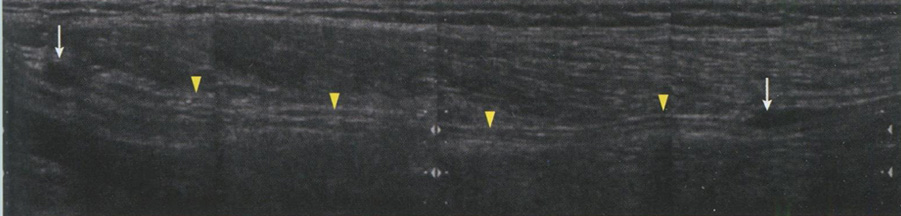
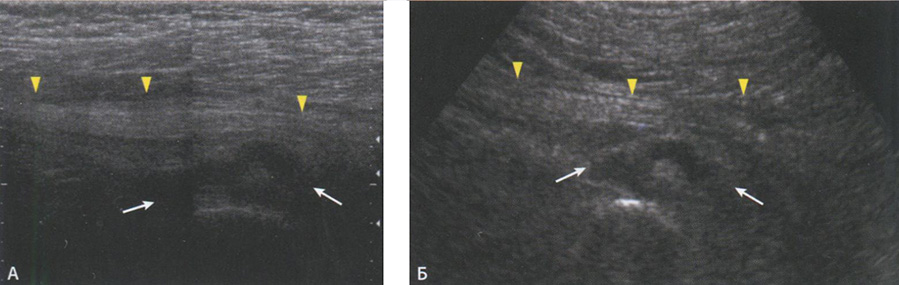
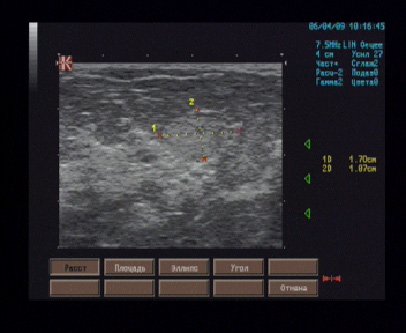
Рис. 6.32. Бурсит большого вертела: А - сонограмма в проекции большого вертела тазобедренного сустава, отмечается растяжение бурсы с наличием жидкостного включения (стрелки): Б - МР- изображение того же пациента указывает на сигнал высокой интенсивности в области большого вертела (головка стрелки), что определяет бурсит.
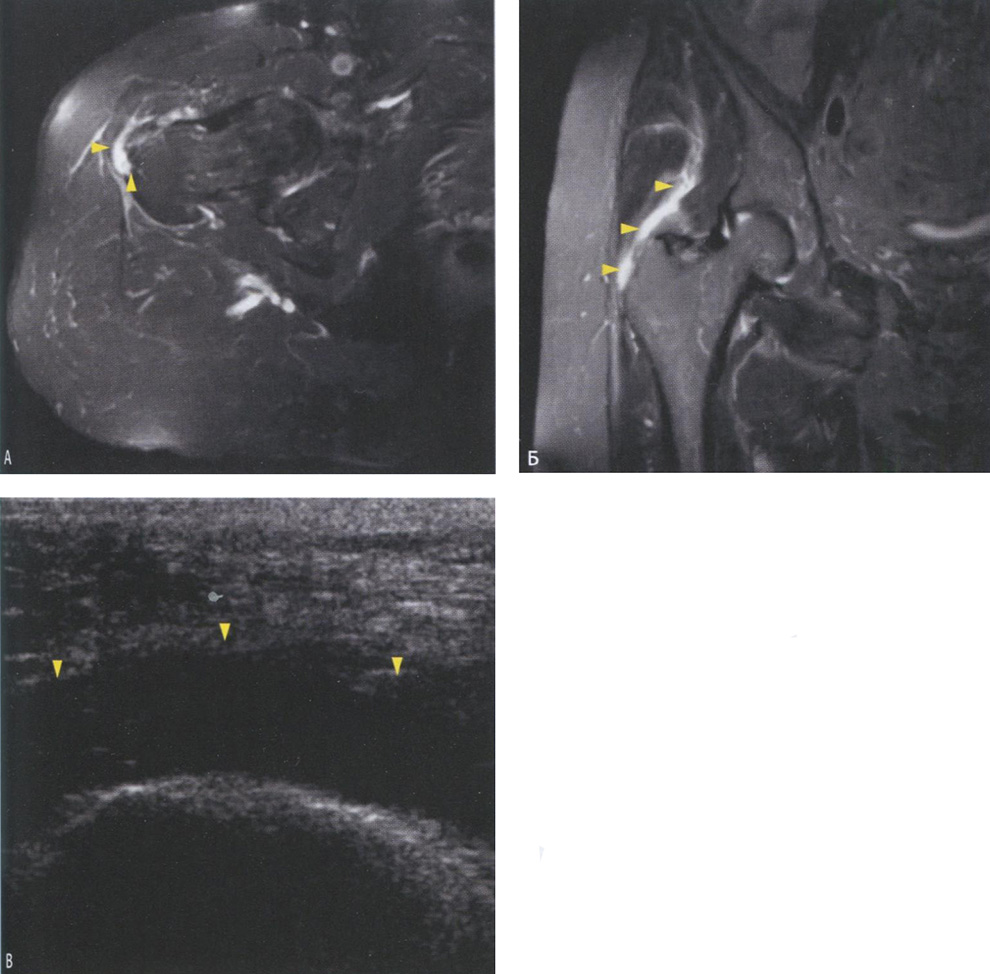
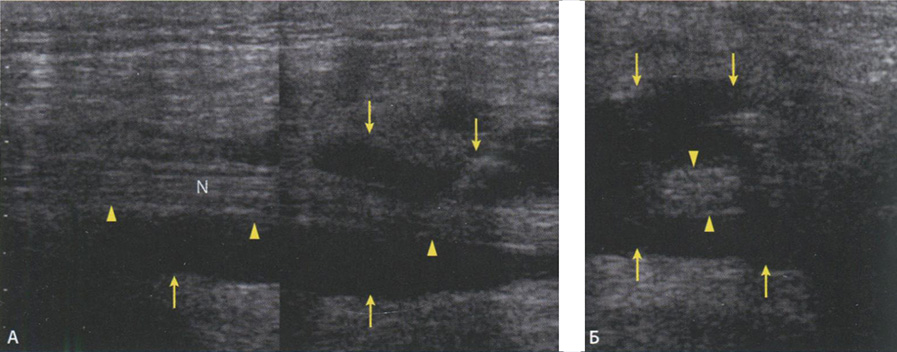
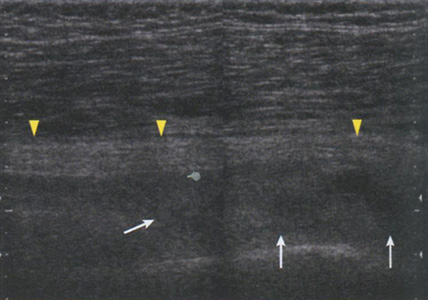
Рис. 6.33. Аксиальное (А) и коронарное (Б) MP-изображение большого вертела бедренной кости с демонстрацией бурсита ягодичных мышц (головки стрелок), который располагается более латерально, чем бурса большого вертела. На сонограмме (В) в месте прикрепления ягодичных мышц определяется выраженный жидкостный компонент (головки стрелок), указывающий на явления бурсита.
У пациентов с наличием бурсита большого вертела или седалищно-ягодичных бурс отмечается болезненность в этих точках. Возникновение воспаления в поясничноподвздошной бурсе может вызывать раздражение бедренного нерва с наличием болевого синдрома в тазобедренном и коленном суставах. В ряде случаев болевой синдром возникает внизу живота, в паху или бедре, тем самым затрудняя клинический диагноз. Обзорные рентгенограммы обычно не позволяют выявить воспалительный процесс, но при наличии оссификатов в жидкостном содержимом бурсы можно предположить патологический процесс. Рентгенологическое исследование позволяет исключить другие причины болевого синдрома в тазобедренном суставе, такие как остеоартроз.
Пояснично-подвздошная бурса располагается между подвздошно-бедренной и лобково-бедренными связками. В ряде случаев она может распространяться выше в тазовое кольцо и в заднеперитонеальное пространство. При продольном ультразвуковом сканировании кзади от бедренных сосудов визуализируется бурса, которая хорошо определяется при воспалительных явлениях.
Бурса большого вертела располагается глубже по отношению к илиотибиальному тракту. Продольное и поперечное УЗИ большого вертела с положением пациента на боку позволяет выявить наличие воспаления (жидкость), которое определяется как анэхогенное образование в переднем или заднелатеральном отделе вертела (между сухожилиями средней и большой ягодичных мышц). Компрессия датчиком данного образования подтверждает его жидкостный характер. В случае хронического течения заболевания при применении допплерографии нередко отмечается усиленная васкуляризация по периферии. Сравнение с контралатеральной стороной помогает выявить патологический процесс при наличии болевого синдрома в исследуемой области.
Бурсит большого вертела необходимо отличать от бурсита сухожилий ягодичных мышц, так как они имеют идентичные клинические признаки. Последние, как правило, встречаются у пациентов старшего возраста и обусловлены тендопатией сухожилий. При этом утолщение синовия и болезненность определяются по переднелатеральной поверхности большого вертела, что является основным отличием от трохантерита. В литературе не имеется сравнительных данных о УСГ и МРТ. Оссифицирующая тендопатия - довольно редко встречающаяся патология, обычно вовлекаются сухожилия средней и большой ягодичных мышц.
Бурсит седалищной кости встречается довольно редко. Обычно пациент ощущает болезненность в области седалищной кости, могут присутствовать признаки невропатии седалищного нерва. В начале исследования визуализируют костный выступ седалищной кости и оценивают бурсу. В ряде случаев (тучные пациенты) визуализация может быть затруднена. Необходимо проведение тщательного исследования для исключения патологии седалищного нерва.
Вы читали отрывок из книги "Ультразвуковая диагностика в травматологии и ортопедии" - Еськин Н. А.
Купить книгу "Ультразвуковая диагностика в травматологии и ортопедии" - Еськин Н. А.

Книга "Ультразвуковая диагностика в травматологии и ортопедии"
Автор: Еськин Н. А.
В представленном издании рассмотрены вопросы ультразвукового исследования в травматологии и ортопедии в норме и при патологии, определены показания к проведению исследований, описана ультразвуковая семиотика заболеваний и повреждений костно-мышечной системы с подробными протоколами ультразвуковых исследований. Издание хорошо иллюстрировано, все иллюстрации снабжены подробными комментариями.
Купить книгу "Ультразвуковая диагностика в травматологии и ортопедии" - Еськин Н. А.
Содержание книги "Ультразвуковая диагностика в травматологии и ортопедии"
ГЛАВА 1. УЛЬТРАЗВУКОВОЕ ИССЛЕДОВАНИЕ ПЛЕЧЕВОГО СУСТАВА
1.1. Нормальная анатомия и эхографическая картина плечевого сустава
1.2. Диагностика заболеваний плечевого сустава
Литература
ГЛАВА 2. УЛЬТРАЗВУКОВОЕ ИССЛЕДОВАНИЕ ЛОКТЕВОГО СУСТАВА И КИСТИ
2.1. Нормальная анатомия локтевого сустава и кисти
2.2. Патология локтевого сустава
2.3. Ультрасонография патологии кисти и запястья
Литература
ГЛАВА 3. УЛЬТРАЗВУКОВОЕ ИССЛЕДОВАНИЕ ПОПЕРЕЧНОПОЛОСАТОЙ МУСКУЛАТУРЫ В НОРМЕ И ПРИ ПАТОЛОГИИ
Литература
ГЛАВА 4. УЛЬТРАЗВУКОВАЯ ДИАГНОСТИКА ТАЗОБЕДРЕННЫХ СУСТАВОВ У ДЕТЕЙ ДО 1 ГОДА
4.1. Нормальное развитие тазобедренного сустава
4.2. Анализ патологических состояний тазобедренных суставов
Литература
ГЛАВА 5. УЛЬТРАСОНОГРАФИЧЕСКОЕ ИССЛЕДОВАНИЕ
У ДЕТЕЙ СТАРШЕ 1 ГОДА С ЗАБОЛЕВАНИЯМИ И ПОВРЕЖДЕНИЯМИ ТАЗОБЕДРЕННЫХ СУСТАВОВ
Литература
ГЛАВА 6. УЛЬТРАЗВУКОВОЕ ИССЛЕДОВАНИЕ ТАЗОБЕДРЕННЫХ СУСТАВОВ У ВЗРОСЛЫХ
6.1. Передний отдел сустава
6.2. Ультрасонография паховой области
Литература
ГЛАВА 7. УЛЬТРАЗВУКОВОЕ ИССЛЕДОВАНИЕ КОЛЕННОГО СУСТАВА
7.1. Эхографическая картина коленного сустава и окружающих его тканей в норме
7.2. Заболевания и повреждения коленного сустава
7.3. Нестабильность коленного сустава
Литература
ГЛАВА 8. УЛЬТРАЗВУКОВОЕ ИССЛЕДОВАНИЕ ГОЛЕНИ И СТОПЫ
8.1. Нормальная анатомия и сонографическая картина голени и голеностопного сустава
8.2. Ультразвуковое исследование патологии голеностопного сустава и стопы
Купить книгу "Ультразвуковая диагностика в травматологии и ортопедии" - Еськин Н. А.