Тазовое предлежание (ведение беременности и родов). Лекция для врачей. Клинические рекомендации (протокол)
Лекция для врачей "Тазовое предлежание". Лекцию для врачей проводит Дьякова С. М, врач акушер-гинеколог, преподаватель - общий стаж работы 47 лет
Часть 1. Тазовые предлежания плода
Часть 2. Тазовые предлежания плода
Часть 3. Тазовые предлежания плода
Акушерское пособие по Цовьянову. Теория и практика>>>
Дополнительный материал
Тазовое предлежание (ведение беременности и родов) Клинические рекомендации (протокол)
Список сокращений
БЧСС - базальная частота сердечных сокращений;
ВПР - врожденные пороки развития;
КС - кесарево сечение;
КТГ - кардиотокография;
МКБ - международная классификация болезней;
ТП - тазовое предлежание;
УЗИ - ультразвуковое исследование
Термины и определения
Тазовое предлежание (praesentatio pélvica) - предлежание, при котором ягодицы и/или ножки/ножка плода являются предлежащей частью.
Самопроизвольные роды в тазовом предлежании неосложненные - это роды одним плодом в тазовом предлежании, которые начались спонтанно, прошли без осложнений, при которых ребенок родился в тазовом предлежании. После родов родильница и новорожденный находятся в удовлетворительном состоянии.
Классификация тазовых предлежаний плода
1. Ягодичные предлежания:
• Чистое ягодичное предлежание (неполное) (встречается в 63,2-68% случаев) - ножки согнуты в тазобедренных суставах и разогнуты в коленных; предлежат только ягодицы плода.
• Смешанное ягодичное предлежание (полное) (встречается в 20,6-23,4% случаев) - ножки согнуты в тазобедренных и коленных суставах; предлежат стопы и ягодицы.
2. Ножное предлежание (встречается в 11,4-13,4% случаев):
• Неполное ножное предлежание - предлежат ягодицы и одна из ножек (стоп) плода. При этом одна ножка разогнута в тазобедренном и коленном суставе.
• Полное ножное предлежание - предлежат обе ножки (стопы) плода, при этом обе ножки разогнуты в тазобедренных суставах.
• Коленное предлежание - предлежат колени (одно или оба) плода (редкая разновидность ножного предлежания).
В родах возможен переход одного вида тазового предлежания в другой. Позиция плода при ТП определяется традиционно - по отношению спинки плода к левому (I) или правому (II) рёбрам матки, а вид - по отношению спинки к передней/задней стенке матки (соответственно передний или задний).
Шифр по МКБ-10
032.1 Ягодичное предлежание плода, требующее предоставления медицинской помощи матери.
080.1 Самопроизвольные роды в ягодичном предлежании.
080.8 Другие самопроизвольные одноплодные роды (в данном протоколе данный код МКБ подразумевает и иные роды в тазовом предлежании (помимо родов в чисто ягодичном предлежании): полное/неполное ножное предлежание, смешанное ягодичное предлежание и т.д.).
Эпидемиология
Частота тазового предлежания (ТП) плода при доношенной беременности составляет 3-5%.
Чем меньше срок, тем выше частота ТП. Так, при сроке беременности менее 28 недель и массе плода менее < 1000 г, частота ТП достигает 35%, в то время как в сроке 34-36 недель при массе плода 2000-2499 г, она не превышает 8%, снижаясь к сроку родов до 3-5% . Поэтому клинически важна диагностика в сроке 36 недель.
Актуальность проблемы
Роды в тазовом предлежании не относятся к патологическим. Однако, ассоциируются с увеличением перинатальной заболеваемости и смертности в виду более высокой частоты преждевременных родов, врожденных аномалий, асфиксии и травмы (уровень доказательности А).
Вопрос о способе родоразрешения при тазовом предлежании остается, по-прежнему окончательно нерешенным. Большинством РКП было показано, что запланированное КС снижает перинатальную заболеваемость и смертность по сравнению с влагалищными родами, что приводит к 2-5-кратному снижению перинатальной смертности и ранней неонатальной заболеваемости . Это привело к тому, что в ряде клиник кесарево сечение в плановом порядке является ведущим.
Однако, более поздние РКП показали, что строгие критерии отбора в группу вагинальных родов позволяют снизить материнскую заболеваемость, связанную с КС, при уровне перинатальной смертности не более 2 на 1000 родившихся. Поэтому в отделениях, где запланированное влагалищное родоразрешение является рутинной практикой и где соблюдаются строгие правила ведения родов, влагалищное родоразрешение при одноплодной беременности в тазовом предлежании является безопасным выбором по сравнению с кесаревым сечением [2]. По данным мета-анализа ВегЬап У. (2016) сделан вывод, что роды через естественные родовые пути имеют низкий абсолютный риск, не смотря на высокую частоту кесарева сечения при ТП (70-95%).
В связи с дискутабельностью вопроса о способе родоразрешения в большинстве развитых стран при диагностике тазового предлежания в сроке 36 недель беременной сначала предлагается наружный поворот (при отсутствии абсолютных противопоказаний) и только после неудачной попытки или отказа от манипуляции решается вопрос о методе родоразрешения.
Этиология тазового предлежания
1. Сужение таза, аномальная форма таза.
2. Пороки развития матки (двурогая, седловидная, с перегородкой).
3. Чрезмерная или ограниченная подвижность плода (первобеременные, многорожавшие).
4. Многоводие или маловодие.
5. Многоплодная беременность.
6. Новообразования внутренних половых органов (миоматозные узлы, опухоли придатков).
7. Патология плацентации (полное или неполное предлежание плаценты).
8. Пороки развития матки.
9. ВПР плода (анэнцефалия, гидроцефалия).
10. Короткая пуповина.
11. Синдром задержки роста плода.
Методы диагностики
- Наружное акушерское исследование.
- Влагалищное исследование.
- УЗИ.
- МРТ, КТ (не является рутинной процедурой).
- Рентгенопельвиометрия (не является рутинной процедурой).
Признаки тазовых предлежаний при наружном и влагалищном исследованиях:
• высокое стояние дна матки, так как тазовый конец плода высоко расположен над входом в таз;
• головка плода (округлое плотное баллотирующее образование) расположена в дне матки, а ягодицы (крупная, неправильной формы, не баллотирующая предлежащая часть) - над входом в таз, что определяют при пальпации живота беременной;
• сердцебиение плода выслушивают на уровне пупка или выше.
Во время родов данные влагалищного исследования:
• при ягодичном предлежании предлежащая часть мягкая, можно прощупать щель между ягодицами, крестец, половые органы плода;
• при чистом ягодичном предлежании можно найти паховый сгиб;
• при смешанном ягодичном предлежании рядом с ягодицами прощупывают стопу, по локализации крестца уточняют позицию и вид;
• при ножных предлежаниях определяется ножка или ножки плода.
Ультразвуковое исследование
УЗИ при тазовом предлежании наиболее информативно и должно включать определение следующих параметров:
Рентгенопельвиометрия не улучшает исходы, магнитнорезонансная пельвиометрия снижает частоту неотложных кесаревых сечений, КТ пельвиометрия улучшает перинатальные исходы. Тем не менее, нет необходимости в проведении рутинной радиологической пельвиометрии (уровень доказательности В)
• вид тазового предлежания плода (полное, неполное);
• подсчет предполагаемой массы плода;
• количество вод (амниотический индекс);
• локализация плаценты;
• описание пуповины (расположение, обвитие вокруг шеи плода);
• аномалии развития плода;
• определение степени разгибания головки плода (согнута, разогнута, нейтральное положение) и запрокидывания ручек;
• допплерометрия магистральных сосудов плода.
Ведение беременности при тазовом предлежании плода
Клинически важно подтверждение тазового предлежания в 36 недель. Однако около 8% плодов совершают самопроизвольный поворот на головку и после 36 недель.
При подтверждении тазового предлежания в 36 недель необходимо:
• Провести консультирование в консультативно-диагностическом отделении перинатального центра.
• При отсутствии противопоказаний пациентке должен быть предложен наружный акушерский поворот.
• Следует ознакомить пациентку с рисками, связанными с родами в тазовом предлежании, и медицинскими вмешательствами, позволяющими снизить этот риск, о методах родоразрешения и их рисках в плане материнской заболеваемости, о потенциальных учреждениях родовспоможения, на базе которых возможно родоразрешение пациенток с тазовым предлежанием плода (не ниже второго уровня и т.д. (см. Приложения 1 и 2: Информация для пациентов).
Женщина должна быть проинформирована:
• Плановое кесарево сечение ведет к небольшому уменьшению перинатальной смертности в сравнении с плановыми родами в тазовом предлежании. Любое решение о проведении кесарева сечения должно быть рассмотрено с позиций возможных побочных последствий операции.
• Уменьшение риска перинатальной смертности обусловлено тремя факторами: исключением риска мертворождения после 39 недель беременности, исключением рисков, обусловленных процессом родов; исключением рисков, обусловленных вагинальными родами в тазовом предлежании.
• Риск перинатальной смертности при вагинальных родах в тазовом предлежании составляет около 2/1000 родов, при кесаревом сечении после 39 недель беременности 0,5/1000 родов. При родах в головном предлежании 1 /1000.
• Вагинальные роды в тазовом предлежании увеличивают риск низкой оценки по шкале Апгар и серьезных осложнений в раннем неонатальном периоде, но нет указаний на увеличение частоты осложнений в отдаленном периоде.
• Плановое кесарево сечение в доношенном сроке при тазовом предлежании сопровождается незначительным увеличением частоты ближайших осложнений для матери по сравнению с плановыми вагинальными родами.
• Осложнения для матери наименьшие при удачно завершившихся вагинальных родах, плановое кесарево сечение увеличивает риск, но наибольший риск имеется при экстренном кесаревом сечении, которое требуется примерно у 40% женщин с плановыми вагинальными родами.
• Кесарево сечение увеличивает риск осложнений при будущих беременностях, включая риски попытки родов через естественные родовые пути, повышенный риск осложнений повторной операции кесарева сечения и риски нарушения прикрепления плаценты.
• Женщине должна быть дана индивидуализированная оценка последующих рисков кесарева сечения, основанная на индивидуальном профиле и репродуктивном прогнозе, и соответствующая консультация.
Неэффективно (уровень доказательности 1А):
• Постуральная гимнастика для уменьшения частоты тазового предлежания к моменту родов (уровень доказательности IА).
• Нет признанных эффективных методик для поворота плода на головку.
Наружный поворот плода на головку
В ряде стран для устранения тазового предлежания плода широко применяется наружный поворот на головку, эффективность которого крайне вариабельна и колеблется от 30 до 80%. В среднем частота успешных попыток достигает 40% у первородящих и 60% - у повторнородящих. При успешном наружном повороте плода на головку спонтанная реверсия может достигать 5% (уровень доказательности 1А)
Настоящий протокол рекомендует проводить наружный поворот плода на головку только подготовленными специалистами ввиду серьезности его осложнений (отслойка плаценты; дистресс-синдром плода; фето-материнская трансфузия (резус-иммунизация) и т.д.
• Женщинам с тазовым предлежанием в сроке 36 недель следует предложить наружный поворот плода на головку при отсутствии противопоказаний. Они должны быть предупреждены о его рисках, преимуществах и последствиях для способа родоразрешения (уровень доказательности А).
• Пациентки, которые имеют тазовое предлежание после неудачной попытки наружного поворота плода на головку или отказались от этой манипуляции, должны быть проконсультированы о рисках и преимуществах плановых вагинальных родов в тазовом предлежании по сравнению с планируемым кесаревым сечением (ОРР).
• При сохранении тазового предлежания плода к моменту родов беременной должна быть повторно предоставлена информация о возможных способах родоразрешения, о преимуществах и рисках, связанных с каждым из них.
• В результате консультирования должно быть получено письменное информированное добровольное согласие на выбранный метод родоразрешения.
Родоразрешение осуществляется только в стационарах не ниже второй группы. При отсутствии спонтанного поворота плода на головку необходимо обследование и коллегиальный выбор тактики ведения родов в условиях информированного добровольного согласия пациентки на избранный метод родоразрешения.
Наружный поворот плода на головку
Цель - перевод тазового предлежания плода в головное.
1) Модель пациента: первородящая женщина (от 36 недель и более) или повторнородящая (от 37 недель и более) с одноплодной неосложненной беременностью и неполным тазовым предлежанием плода до начала родов при отсутствии противопоказаний для выполнения наружного поворота и давшая письменное информированное добровольное согласие.
Штат: врач акушер-гинеколог, владеющий техникой наружного поворота плода на головку и операцией кесарево сечение, акушерка, врач УЗИ, анестезиологическая служба.
Место проведения: акушерский стационар 2-3-ей группы с возможностью выполнения экстренного кесарева сечения (уровень доказательность 1А).
Оснащение:
• Токолиз с использованием бета-адреномиметиков. Использование бета-адреномиметиков увеличивает число успешных попыток (уровень доказательности I) . Однако нет необходимости в рутинном использовании бета-адреномиметиков (особенно у повторнородящих).
• Фетальный кардиомонитор.
• Аппарат УЗИ.
• Готовность к экстренному кесареву сечению.
• Для резус-отрицательных беременных - наличие лабораторной базы для определения резус-антител в крови и наличие анти-резус иммуноглобулина.
Документация
• Обменная карта беременной.
• Информация для пациентки и протокол информированного добровольного согласия.
• Протокол и алгоритмы наружного акушерского поворота и УЗИ.
• Лист регистрации порядка выполнения процедуры и наблюдения за пациенткой.
• Ленты-записи КТГ.
Условия для наружного акушерского поворота
• Срок гестации не менее 36 недель.
• Отсутствие противопоказаний к родоразрешению через естественные родовые пути.
• Удовлетворительное состояние плода (кардиотокография - нестрессовый тест, допплерометрическое исследование кровотока в артерии пуповины и средней мозговой артерии плода, маточных артериях.
• Адекватное количество амниотической жидкости.
• Возможность экстренного абдоминального оперативного родоразрешения.
Абсолютные противопоказания к проведению наружного акушерского поворота:
• Планируемое оперативное родоразрешение путем кесарева сечения по другим показаниям (предлежание плаценты, анатомическое сужение таза, тяжёлая экстрагенитальная патология и т.д.).
• Кровотечения второй половины беременности или последние 7 дней.
• Противопоказания к приему бета-адреномиметиков (тиреотоксикоз, аритмия, болезни сердца, при которых использование препаратов этой группы противопоказано).
• Патологическая/пограничная КТГ, нарушение кровотока в системе мать-плацента-плода по данным допплерометрического исследования.
• Маловесный к сроку гестации с аномальными показателями допплерометрии.
• Аномалии матки, опухоли матки или ее придатков, препятствующие повороту.
• Многоплодие (кроме поворота второго плода).
• Рубец на матке.
• Грубые пороки развития плода, мертвый плод.
• Разгибание головки плода.
• Обвитие пуповины вокруг шеи плода.
• Тяжелая преэклампсия или высокая артериальная гипертензия.
• Разрыв плодных оболочек.
Относительные противопоказания:
• Синдром задержки роста плода с патологическими параметрами допплерометрии.
• Преэклампсия с протеинурией или значительная артериальная гипертензия.
• Маловодие, многоводие.
• Неустойчивое положение плода.
Возможные осложнения при проведении акушерского поворота
• Преждевременная отслойка плаценты.
• Преждевременные роды.
• Дородовое излитие околоплодных вод.
• Разрыв матки.
• Фето-материнская трансфузия (резус-иммунизация).
• Эмболия околоплодными водами.
• Преходящая брадикардия плода.
• Дистресс плода.
Предикторы успешного наружного акушерского поворота:
• Многорожавшие.
• Абдоминальная пальпация головки.
• Низкий индекс массы тела матери.
• Расположение плаценты на задней стенке.
• Чисто ягодичное предлежание.
• Амниотический индекс более 10 см.
Порядок выполнения
Осуществлять постоянный вербальный контакт с пациенткой.
1. Подтвердить тазовое предлежание и местоположение пуповины относительно шеи плода по УЗИ. Наличие пуповины рядом с шеей не является противопоказанием. УЗИ должно быть выполнено не позже, чем за 24 часа до процедуры.
2. Получить письменное информированное добровольное согласие пациентки.
3. Оценить и записать исходные данные матери: пульс, дыхание и АД.
4. Выполнить КТГ в течение 20 минут.
5. Антациды: ранитидин 150 мг перорально, однако, нет необходимости рутинного выполнения данной процедуры.
6. Использование токолитиков (повышает вероятность успешного поворота) (уровень доказательности А [2]): 10 мкг (1 ампула по 2 мл) гексопреналина сульфата развести в 10 мл изотонического раствора и ввести болюсно в течение 5-10 минут, с последующим 10-минутным контролем пульса, АД матери и ЧСС плода (КТГ). При увеличении ЧСС у матери более 140 уд/мин инфузию гексоприналина следует прекратить [4].
7. Через 30 минут после токолиза (или когда пульс матери станет > 100 уд/мин) выполнить наружный поворот плода.
8. Оснований использовать рутинно острый токолиз нет, особенно у повторнородящих.
Условия: опорожнить мочевой пузырь, положение женщины на боку, под углом 10-15 градусов (для профилактики синдрома нижней полой вены). Можно успешно выполнить поворот и на спине, главное, чтобы женщине было удобно лежать и не развивался синдром сдавления нижней полой вены.
Техника:
- движения должны быть постоянными и длительными;
- пациентку просят во время процедуры расслабиться и глубоко дышать;
- процедура может сопровождаться дискомфортом, но не должна вызывать резких болезненных ощущений. Выраженная болезненность может быть причиной для остановки процедуры;
- периодически (не менее 2 раз за 5 минут) контролировать сердцебиение плода - при появлении брадикардии процедуру следует немедленно остановить;
- если ЧСС плода возвращается к норме, то процедуру продолжают. Если нормальный ритм не восстанавливается - вернуть плод в исходное положение, а пациентку перевести в операционную для немедленного родоразрешения путем КС;
• продолжительность процедуры не должна быть более 5 минут;
• после неудачной попытки поворота: прекратить процедуру и запланировать элективное кесарево сечение [4].
Возможные осложнения при проведении наружного акушерского поворота плода:
• Преходящая брадикардия плода.
• Дистресс плода.
• Отслойка плаценты.
• Фето-материнская трансфузия.
• Дородовое излитие околоплодных вод.
Наблюдение после завершения процедуры:
• Выполнить УЗИ: оценить, успешен ли поворот и расположение пуповины.
• КТГ в течение 30-40 минут.
• В течение 30 минут контролировать у матери пульс, АД, болевые ощущения, вагинальные выделения (сразу после окончания процедуры, затем через 15 минут).
• Если женщина резус-отрицательная, не имеет RhD-антител и ей ранее не проводилась профилактика резус-сенсибилизизации, следует профилактически ввести антирезусный иммуноглобулин 625 МЕ.
• Можно отпустить женщину домой через 1 час после процедуры при условии:
- результаты наблюдения за матерью нормальные;
- нормальный реактивный тип КТГ;
- нет признаков начавшихся родов, аномальных вагинальных выделений или болей в животе.
Женщине следует рекомендовать срочно обратиться за медицинской помощью, если возникнут любые из этих нарушений или нарушения двигательной активности плода.
Абдоминальные роды
Показания к выполнению планового кесарева сечения:
- экстрагенитальные заболевания, требующие выключения потуг;
- выраженное нарушение жирового обмена - ожирение (ИМТ > 35 кг/м2);
- бесплодие (решается индивидуально);
- пороки развития внутренних половых органов матери;
- сужение размеров таза;
- рубец на матке;
- предполагаемая масса плода менее 2500 г или более 3600 г;
- разгибание головки III степени по данным УЗИ и/или запрокидывание ручек плода;
- ножное предлежание плода у первородящих;
- при многоплодии: любой вид тазового предлежания первого плода при двойне;
- отказ женщины от родов через естественные родовые пути.
Алгоритм действий при планировании КС
- Для родоразрешения методом кесарева сечения назначается обследование в объеме, соответствующем плановой операции.
- Рекомендуемый срок родоразрешения оперативным путем не ранее 39 недель гестации. Если у пациентки с запланированным оперативным родоразрешением роды начнутся раньше запланированного срока, следует выполнить экстренное кесарево сечение, по возможности, с применением УЗИ, подтверждающим тазовое предлежание плода.
- Перед операцией необходимо проинформировать женщину о необходимости кесарева сечения и возможных рисках для неё и плода.
- При плановой госпитализации для подтверждения тазового предлежания необходимо выполнить УЗИ непосредственно перед родоразрешением. Женщина должна быть проинформирована, что в случае обнаружения головного предлежания и отсутствия других показаний для кесарева сечения (кроме тазового предлежания), операция будет отменена, и ей могут предложить вернуться домой и ожидать спонтанного наступления родов.
- При отсутствии дополнительных показаний со стороны матери и/или плода беременная с тазовым предлежанием поступает на оперативное родоразрешение накануне или в день назначенной даты операции и проходит подготовку в соответствии с протоколом «Кесарево сечение».
Женщина должна быть заранее проконсультирована врачом-анестезиологом для выбора метода анестезии.
Операция кесарева сечения проводится по обычной методике. Хирургом должен быть назначен врач, имеющий опыт выполнения подобных операций.
Роды через естественные родовые пути
Роды через естественные родовые пути должен вести только врач, имеющий опыт ведения родов в тазовом предлежании плода и способный оказать пособия при их осложнениях.
Вагинальные роды в тазовом предлежании должны проводиться в учреждении не ниже второй группы с готовностью к экстренному кесареву сечению.
Влагалищные роды в ТП в учреждении 1 группы возможны только в экстренной ситуации, например:
• Быстрые роды, когда нет времени для перевода женщины или кесарева сечения.
Условия для родов в тазовом предлежании через естественные родовые пути:
• отсутствие сужения таза и других причин, препятствующих неосложненным родам, как в головном, так и тазовом предлежании;
• отсутствие синдрома задержки роста плода, гипоксии плода;
• предполагаемая масса плода не менее 2500 и не более 3600 г.;
• предлежание ягодичное (полное или неполное);
• отсутствует разгибание головки и/или запрокидывание ручек;
• нет в анамнезе кесарева сечения.
Неблагоприятные факторы для влагалищных родов
Сам по себе диагноз тазовое предлежание не является противопоказанием к вагинальным родам. Однако неблагоприятными факторами при влагалищном родоразрешении являются:
• Наличие общих (не связанных с тазовым предлежанием) противопоказаний для вагинальных родов (например, субкомпенсированное/ декомпенсированное состояние плода).
• Отсутствие специалиста, имеющего опыт принятия родов в тазовом предлежании.
• Полное (неполное) предлежание плаценты, предлежание пуповины.
• Ножное предлежание (за исключением, если женщина поступила во 2 периоде родов с адекватной родовой деятельностью).
• Разгибание головки плода и/или запрокидывание ручек, подтвержденное УЗИ (0-5).
- Предполагаемый вес плода: < 2000-2500 г (В-2Ь) или > 3600-3800 г (в зависимости от роста и размеров таза женщины).
- Особенности строения плода, которые могут вызвать механические трудности.
- Ожирение (ИМТ >35 кг/м2).
- Отказ беременной от родов через естественные родовые пути.
Основные принципы ведения вагинальных родов
Нормальные роды в тазовом (чисто ягодичном или смешанном) предлежании предполагают:
1) постоянное мониторирование состояния плода;
2) максимальное сохранение плодного пузыря;
3) нормальный характер родовой деятельности и скорость раскрытия шейки матки;
4) активное участие роженицы во втором периоде родов;
5) оказание акушерского пособия;
6) оказания классического ручного пособия;
7) ведение третьего периода родов и послеродового периода.
При вагинальных родах не рекомендованы [4]:
- 1)инвазивный фетальный мониторинг;
- 2)рутинная эпидуральная анальгезия;
- 3)индукция родов проводится в исключительных случаях по коллегиальному решению специалистов;
- 4)активное «растуживание» женщины до того, как предлежащая часть не опуститься на тазовое дно.
При поступлении пациентки:
• По возможности необходимо с помощью УЗИ оценить положение и вес плода, расположение ножек, состояние головки (есть ли разгибание) и шеи (есть обвитие пуповиной), исключить запрокидывание ручек.
• Планируемые вагинальные роды в ТП следует проводить в стационаре, где в случае необходимости экстренное кесарево сечение должно быть выполнено в течение ближайших 30 минут.
• У женщин с незапланированными вагинальными родами в ТП тактика их ведения зависит от периода родов, наличия или отсутствия факторов риска развития осложнений, подтвержденных соответствующими клиническими исследованиями и наличия письменного информированного добровольного согласия пациентки на роды per vias naturales.
• Родильницам в конце первого/начале второго периода родов или в активном втором периоде родов не должно настойчиво предлагаться кесарево сечение.
• Все родильные отделения должны обеспечить квалифицированную помощь при вагинальных родах в ТП и иметь разработанные протоколы ведения таких родов.
I период
Первый период родов ведется по протоколу нормальных родов.
- С началом самопроизвольных родов желательно провести контрольное УЗИ (см. выше).
- Положение пациентки в родах - постельный режим на боку, а после излитая околоплодных вод (при не прижатом тазовом конце) - строгий постельный режим с постоянным мониторированием.
- Удовлетворительный прогресс родов: I период - раскрытие шейки матки в среднем не менее 1 см/час. Ведение партограммы обязательно.
- В родах показан непрерывный кардиомониторный контроль состояния плода. ЧСС плода менее 100 и более 180 уд/мин при родах в тазовом предлежании является показанием к кесареву сечению. При выявлении начальных признаков гипоксии плода также целесообразно рассмотреть вопрос об оперативном абдоминальном родоразрешении.
- Не рекомендуется забор крови из ягодиц плода во время родов.
- Влагалищное исследование проводится строго по показаниям.
- В отличии от родов в затылочном предлежании при родах в тазовом предлежании кесарево сечение должно быть выполнено на любом этапе при отсутствии прогресса и отсутствии условий для экстракции плода за тазовый конец, а также начальных признаках гипоксии плода.
- Амниотомия должна проводиться по строгим клиническим показаниям, так как повышает риск выпадения и сдавления пуповины. Необходимости в проведении рутинной амниотомии при родах в тазовом предлежании нет.
- Мониторинг сократительной деятельности матки при излитии околоплодных вод, перед- и после обезболивания обязателен.
Влагалищный осмотр после отхождения околоплодных вод обязателен.
Слабость родовой деятельности, осложнения со стороны плода и/или матери - показание к КС.
• Родостимуляция не рекомендуется. Введение окситоцина допускается только при редких схватках (менее 4 за 10 минут) на фоне эпидуральной анальгезии. При излившихся околоплодных водах при ТП использование окситоцина показано для профилактики слабости родовых сил в активную фазу родов.
• В родах не должна рутинно использоваться перидуральная анестезия. По возможности её следует максимально избегать, поскольку она снижает рефлекторный ответ тазового дна, играющий важную роль в сохранении нормального биомеханизма родов при ТП. Предпочтение следует отдать медикаментозному виду анестезии.
• В родах при тазовом предлежании оказание пособия при рождении ягодиц обязательно.
• Присутствие анестезиолога и неонатолога во втором периоде родов обязательно.
II период родов
- Во втором периоде родов опускание ягодиц на тазовое дно должно происходить пассивно без активных потуг роженицы. Если отмечена остановка опускания предлежащей части плода в следствии диспропорции размеров плода и таза матери, целесообразно обсудить показания к кесареву сечению.
- Если ягодицы пассивно не опустились на тазовое дно в течение 2 часов второго периода родов, рекомендовано выполнить кесарево сечение.
- Продолжительность латентной стадии II периода родов (без активных потуг) - не > 90 мин. Продолжительность активных потуг - не > 60 мин.
- Мониторинг КТГ продолжается непрерывно.
- Нет необходимости в рутинной эпизиотомии. Эпизиотомия может быть проведена, если это необходимо для оказания помощи в родах.
В клинических рекомендациях (протоколах) всех профессиональных медицинских сообществ нет данных о введении атропина сульфата с целью предупреждения спазма шейки матки во время рождения головки.
Пособие при рождении ребенка
Необходимо присутствие ассистента, имеющего опыт приема родов в тазовом предлежании.
На родах должен присутствовать врач-неонатолог, владеющий навыками оказания реанимационной помощи в полном объеме.
Рекомендуемое положение - литотомическое;
Ягодицы плода должны самостоятельно опуститься до тазового дна без активных потуг.
- При рождении ягодиц, только поддерживайте их, не оказывая никаких дополнительных тракций (не тянуть!) - позвольте ягодицам рождаться самостоятельно, пока не будет видно нижнюю часть спины и затем нижний угол лопаток.
- В отечественной клинической практике при родах в чистом ягодичном предлежании после прорезывания ягодиц используют ручное акушерское пособие по Н. А. Цовьянову.
Цель пособия по Цовьянову - сохранение нормального членорасположения плода и предупреждение развития таких серьезных осложнений, как запрокидывание ручек и разгибание головки.
При ножном предлежании должно быть использовано ручное пособие по Цовьянову при чисто ножном предлежании (рис. 2). Основная цель - перевод чисто ножного предлежания в смешанное, что способствует увеличению объема предлежащей части плода и профилактике разгибания головки плода.
Техника выполнения пособия по Цовьянову: ножки при рождении плода прижимают к туловищу, тем самым не давая им родиться раньше времени. Кроме того, ножки плода прижимают к груди скрещенные ручки, что предупреждает их запрокидывание. Поскольку на уровне грудной клетки объем туловища вместе со скрещенными ручками и ножками больше, чем объем головки, она рождается без затруднений. При прорезывании ягодиц их захватывают обеими руками так, чтобы большие пальцы легли на прижатые к животу бедра плода, а остальные пальцы - на поверхности крестца. Благодаря такому расположению рук, удобно способствовать физиологическому течению механизма родов - движению рождающегося туловища вверх, по оси родового канала (рис. 1 а). По мере рождения туловища плода врач, держа руки у вульварного кольца, придерживает корпус плода, осторожно прижимая большими пальцами вытянутые ножки к животу, а остальные пальцы, перемещая по спинке. Следует стремиться к тому, чтобы ножки плода не выпали раньше, чем родится плечевой пояс (рис. 1 б).
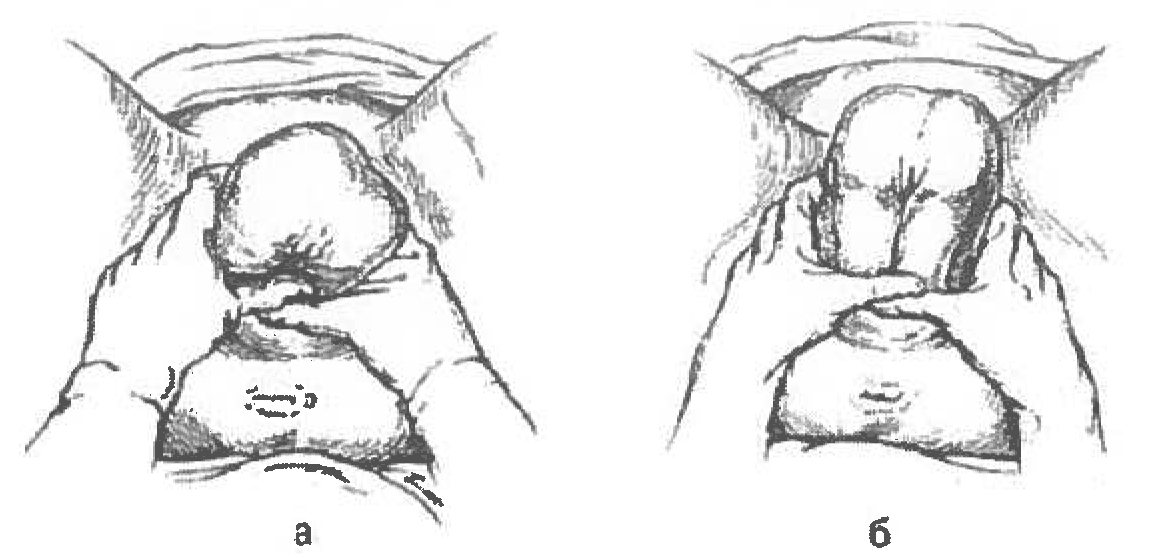
Рисунок 1. Ручное пособие при чисто ягодичном предлежании по методу Цовьянова
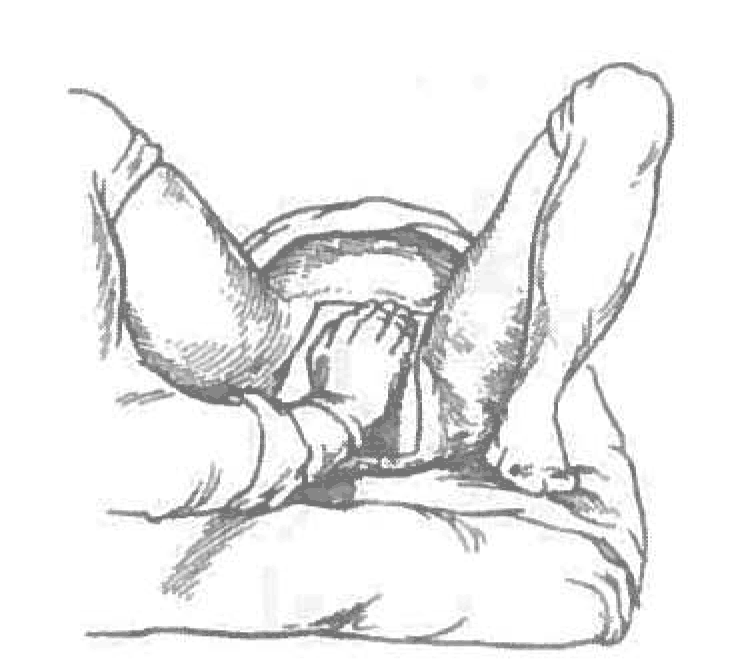
Рисунок 2. Ручное пособие при ножном предлежании
• После рождения плода до пупка, роды следует вести активно:
- во-первых, в этот момент происходит натяжение и прижатие пуповины головкой, вступившей в таз;
- во-вторых, при вступлении головки в полость таза и уменьшении объема матки возможны преждевременная отслойка нормально расположенной плаценты и острая гипоксия плода;
- на этом этапе необходимо избегать тракций и манипуляций пока плод рождается от пупка: необходимо только ослабить петли пуповины, если она находится в натянутом состоянии . При сильном натяжении пуповины, препятствующем продвижению туловища и головки, пуповину нужно пересечь между двумя зажимами и ускорить рождение ребенка;
- следует поддерживать туловище ребенка, завернув его в сухую теплую пеленку.
При удлинении времени от рождения плода от нижних углов лопаток до рождения головки более 2-3 минут, может быть оказано классическое ручное пособие при рождении головки.
Рождение ручек:
- Следует стремиться, чтобы ручки высвободились самостоятельно, одна за другой. После самостоятельного рождения первой ручки необходимо поднять ягодицы вперед к животу матери для того, чтобы дать возможность второй ручке родиться самостоятельно. Если ручка не рождается самостоятельно, необходимо положить один или два пальца на локтевой сгиб и согнуть ручку, проведя ее вниз через лицо ребенка.
- Если после рождения плечиков ручки не выпадают сами, плечевой пояс устанавливают в прямом размере таза и отклоняют туловище плода вниз (кзади). При этом рождается передняя ручка. Для рождения задней ручки туловище плода приподнимают (отклоняют вверх и кпереди). Одновременно с рождением ручки, обращенной кзади, выпадают ножки плода, из половой щели прорезывается подбородок.
- При задержке рождения ручек и головки плода после рождения туловища оказывают классическое ручное пособие по выведению ручек плода (рис. 3 и 4):
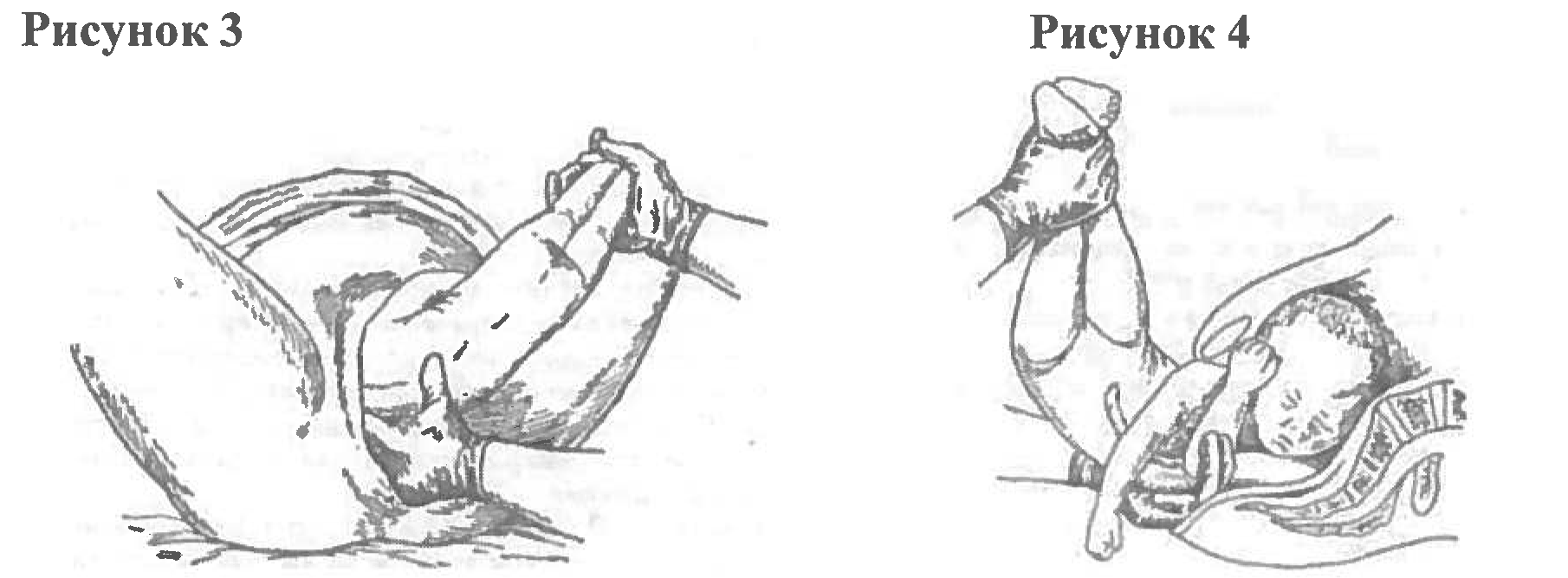
- ручка плода освобождается одноименной рукой акушера (правая - правой, левая - левой);
- первой освобождается задняя ручка, так как емкость крестцовой впадины больше и больше пространство для маневра;
- если запрокидывание ручки произошло в задней позиции плода (грудь и подбородок кпереди), то высвобождать начинают ту ручку, которая располагается ближе к крестцовой впадине (можно туловище плода немного потянуть или отведением туловища вверх и в сторону);
- для освобождения второй ручки туловище плода поворачивают на 180°. Акушер захватывает ножки плода (при первой позиции левой рукой, при второй позиции правой рукой) и отводит их к паховой складке, противоположной позиции плода. Одноименной рукой акушер освобождает ручку плода, расположенную со стороны крестцовой впадины. Врач надавливает на локтевой сгиб двумя пальцами и ручка, совершая «омывательное движение», рождается. Затем двумя руками акушер захватывает грудку плода (четыре пальца - спереди, большой - сзади) и поворачивает её на 180°, проводя спинку под лонным сочленением. Передняя ручка плода при этом становится задней и освобождается одноименной рукой акушера, как и первая.
Рождение головки
- Для облегчения рождения последующей головки ассистент надавливает над лоном для сгибания головки, врач при этом поднимает туловище плода к симфизу матери (метод Брахта - одобрен для использования в Европе (уровень доказательности 3);
- если при этом рождение головки не произошло, нужно применить приемы Мориссо-Левре-Лашапель или Вейта-Смелли;
- если и при этом рождение головки не произошло, то целесообразно наложение щипцов на последующую головку (уровень доказательности ШВ) [16].
Техника:
- обернуть тельце ребенка пеленкой;
- ложки щипцов располагают в поперечном размере. Ложки вводят, как и при затылочных предлежаниях выходных щипцов;
- при введении левой ложки, тельце ребенка отводят вправо, при введении правой - наоборот;
- тракции кзади и книзу (пока не образуется точка фиксации под лоном), потом кпереди. Наложение щипцов на последующую головку плода и её рождения может проводить только специально подготовленный врач.
Необходимости в рутинном проведении экстракции плода за тазовый конец нет в виду высокого риска осложнений со стороны матери и плода. Исключение составляют острый дистресс-синдром плода, интранатальное кровотечение, угрожающее матери и плоду, при наличии условий для выполнения экстракции плода за тазовый конец.
Осложнения II периода родов:
Запрокидывание ручек - это нарушение типичного членорасположения ручек, когда ручки отходят вверх к головке. Такое осложнение возникает при преждевременном потягивании за ножки. Различают три степени запрокидывания ручек:
- I степень - располагается спереди лица плода.
- II степень - по бокам головки.
- III степень - запрокинуты за затылок.
Рождение туловища в задней позиции - происходит поворот туловища спинкой кзади. Ситуация чревата осложнением - разгибание головки, когда подбородок застревает поверх лона. Однако если головка сохраняет свое максимально согнутое положение, то роды заканчивают благополучно по механизму: область корня носа упирается в лонную дугу, а затылок ротируется над промежностью.
Во всех перечисленных случаях могут быть использованы акушерские приемы:
- 1) При задержке вставления последующей головки - давление выше лобка ассистентом для сгибания головки. Также может быть использован прием Морисо-Смелли-Вейта (продвижение головки выше и поворот в косой размер для облегчения вставления).
- 2) При запрокидывании ручек выполняется пособие низведения ручек или используется прием Ловсета.
- 3) Возможно освобождение последующей головки при помощи акушерских щипцов, проведения прием Морисо-Смелли-Вейта I или II, метода Бернс-Маршала.
- 4) При необходимости тракций при приеме Морисо-Смелли-Вейта, целесообразно наложение акушерских щипцов.
- 5) При разгибании головки оптимален прием Виганд-Мартин-Винкеля: врач вводит в таз пальцы руки, потягиванием за нижнюю челюсть пытается восстановить сгибание головки в поперечном положении, а другой рукой нажимает на переднюю брюшную стенку с целью вытолкнуть головку.
Если разогнутая головка зацепилась подбородком за лоно, и нет возможности ввести руку в полость таза, давлением над лоном способствуют рождению головки, приподнимая при этом туловище ребенка кверху. Сначала рождается затылок, а потом и подбородок.
Тазовое предлежание при преждевременных родах.
В настоящее время ведется много дебатов относительно способа родоразрешения при тазовом предлежании в сроки менее 34 недель беременности. В каждом конкретном случае решение должно приниматься коллегиально [3, 18].
Женщину необходимо проинформировать о том, что:
Кесарево сечение при преждевременных родах с тазовым предлежанием плода не является обязательным. Способ родоразрешения должен быть выбран в зависимости от периода родов, варианта тазового предлежания, состояния плода и наличия врача, имеющего навыки ведения вагинальных родов в ягодичном предлежании.
- Не рекомендуется кесарево сечение при тазовом предлежании на сроках 22-25+6 недель беременности.
- В сроке 26-29+6 нед. предпочтительно кесарево сечение
- Кесарево сечение при преждевременных родах рекомендуется, если помимо тазового предлежания есть показания со стороны матери и/или плода (ОРР).
- До 25% всех преждевременных родов обусловлены осложнениями беременности, такими как преэклампсия, задержка роста плода, антенатальное кровотечение. У женщин, требующих запланированного досрочного родоразрешения в тазовом предлежании по показаниям со стороны матери и/или плода, рекомендуется кесарево сечение.
- Показатели перинатальной заболеваемости зависят от срока и причин преждевременных родов, то есть определяются собственно недоношенностью, и не зависят от способа родоразрешения. Чем ниже масса плода (< 1500 г), тем хуже исходы для плода, независимо от вида родоразрешения.
Тактика родоразрешения
- Поскольку отсутствуют убедительные доказательства эффективности кесарева сечения при преждевременных родах в тазовом предлежании, решение о способе родоразрешения принимает опытный врач на основе полной оценки клинической ситуации после обсуждения ситуации с женщиной и её партнером. Очень важен период родов: течение преждевременных родов в ТП может быть длительное и непредсказуемое, а быстрое кесарево сечение может препятствовать полноценному эффекту стероидов для профилактики РДС плода, а также нейропротективному действию сернокислой магнезии.
- Непосредственно перед кесаревым сечением необходимо оценить положение ягодиц плода, чтобы избежать неудачной ситуации, когда туловище плода находится во влагалище.
- Влагалищные преждевременные роды в тазовом предлежании должны вестись как роды в срок.
- В настоящее время недостаточно доказательной базы относительно ведения вагинальных преждевременных родов в тазовом предлежании.
- Следует избегать амниотомии.
- Проблема, с которой сталкиваются при влагалищных преждевременных родах в тазовом предлежании, является рождение туловища плода при неполном раскрытии шейки матки (частота 14%).
- При кесаревом сечении после извлечения туловища может также произойти ущемление головки плода (частота, как при вагинальных родах, около 14%).
- Если произошло ущемление головки плода, при влагалищных родах можно выполнить разрезы на шейке матки (Британская коллегия акушеров-гинекологов рекомендует производить разрезы на 2-х, 6-ти и 10-ти часах); при кесаревом сечении следует дополнительно произвести вертикальный разрез на матке (1-образный или инвертированный Т-образный) с токолизом или без него.
- Крупномасштабное исследование в 2007 году в Швеции (2674 женщин) продемонстрировало сокращение смертности недоношенных новорожденных при кесаревом сечении вдвое. По данным систематического обзора 2014 года, взвешенный риск смертности новорожденных при преждевременных родах составлял 3,8% при кесаревом сечении и 11,5% при вагинальных родах.
- У женщины после кесарева сечения в сравнении с вагинальными родами чаще возникала лихорадка (ОР 2.98, 95% ДИ 1.18-7.53), никаких других существенных различий в материнской заболеваемости в зависимости от способа родоразрешения при ТП не выявлено.
Тазовое предлежание при родах двойней
- В настоящее время недостаточно доказательств относительно тактики ведения вагинальных родов двойней и ТП плода. Вагинальные роды ассоциированы с высоким риском сцепления близнецов. В связи с этим не следует менять практику планового кесарева сечения при двойне и ТП первого плода в сроки от 37 недель беременности.
- Около половины всех беременных с двойней рожают досрочно, поэтому решение относительно способа родоразрешения должно быть принято заблаговременно. Если преждевременные роды не произошли, рекомендуется родоразрешение в 37 недель беременности.
- Предлежание второго плода при родах двойней не всегда предсказуемо. Шанс головного предлежания второго плода может быть повышен при фиксации его головки у входа в таз матери сразу после рождения первого плода. Некоторые врачи предпочитают ускорять рождение второго плода внутренним поворотом на ножку и быстрым его извлечением в ТП. В настоящее время нет доказательств, какой метод является самым безопасным.
- Если после рождения первого плода диагностировано ТП второго плода, рутинное кесарево сечение не рекомендуется ни при родах в срок, ни при преждевременных родах (уровень доказательности В), поскольку нет доказательств того, что оно улучшает исходы для плода.
Организационные мероприятия для обеспечения ведения влагалищных родов в тазовом предлежании
- Симуляционно-тренинговое обучение для приобретения навыков ведения влагалищных родов в тазовом предлежании врачами акушерами-гинекологами и акушерками родильных отделений.
- Разработка и исполнение клинических рекомендаций (протоколов) по ведению влагалищных родов при тазовом предлежании плода. Приверженность к клиническим рекомендациям (протоколам) снижает риск интранатальных осложнений.
- Тщательное документирование плана ведения родов, его обоснования, всех событий и манипуляций.
- Необходимо разработать максимально полное информированное добровольное согласие пациентки, чтобы обеспечить всестороннюю информированность женщины относительно запланированного способа родоразрешения при тазовом предлежании плода [ОРР].
Заключение
Одной из главных причин интранатальной гибели плодов, травматизма во время родов, приводящего к неонатальной смертности и тяжелой заболеваемости, является недостаточная подготовка медицинских работников (в том числе по навыкам коммуникации) и неэффективная организация помощи как на первичном уровне во время антенатального периода, так и на уровне стационара во время родов. Необходимым условием для повышения качества подготовки остаются тренинги на местах с использованием симуляторов, учебных видеоматериалов и решения ситуационных задач в реальном времени, которые должны проводиться не реже 1 раза каждые 6 месяцев.
Книга "Скрининговое ультразвуковое исследование в 11-14 недель беременности" - М. В. Медведев, Н. А. Алтынник

В учебном пособии представлены фундаментальные положения проведения комбинированного скринингового исследования в 11-14 недель беременности. Подробно рассмотрены все аспекты протокола ультразвукового скринингового исследования в 11–14 недель беременности. Особое внимание уделено оценке ультразвуковой анатомии плода при нормальном развитии и различных врожденных пороках. Отдельная глава посвящена методическим подходам к оценке маркеров хромосомных аномалий плода в ранние сроки беременности. Приведены подробные сведения по комбинированному расчету риска хромосомных аномалий и преэклампсии в 11-14 недель беременности.
Учебное пособие предназначено для врачей ультразвуковой диагностики, акушеров-гинекологов, врачей-генетиков.
Книга "Врожденные пороки сердца пренатальная диагностика и патоморфология" - М. В. Медведев, И. В. Новикова

В книге подробно освещены вопросы пренатальной ультразвуковой диагностики и морфологии врожденных пороков сердца. Подробно рассмотрены вопросы оптимизации изображения сердца и главных сосудов плода в серошкальном режиме и режиме цветового допплеровского картирования. Детально представлена современная методика эхокардиографического исследования плода и эхографические признаки различных врожденных пороков сердца. Особое внимание уделено вопросам дифференциальной диагностики врожденных пороков сердца при оценке четырехкамерного среза сердца, среза через 3 сосуда и срезов через выходные тракты желудочков. В специальных подразделах каждой главы подробно рассмотрены морфологические особенности сердца и главных артерий, сочетанные пороки и хромосомные аномалии в зависимости от нозологической формы врожденного порока сердца.
Книга "Скрининговое ультразвуковое исследование в 18-21 неделю беременности" - М. В. Медведев

В монографии представлены фундаментальные положения проведения скринингового исследования в 18-21 неделю беременности. Подробно рассмотрены все аспекты протокола ультразвукового скринингового исследования во II триместре беременности. Особое внимание уделено ультразвуковой фетометрии, оценке плаценты, околоплодных вод и пуповины. Детально представлены вопросы ультразвуковой анатомии плода во II триместре беременности при нормальном развитии и различных врожденных пороках. Отдельная глава посвящена эхографическим маркерам хромосомных аномалий у плода.
Монография предназначена для врачей ультразвуковой диагностики, акушеров-гинекологов и перинатологов.
Книга "Врожденные пороки центральной нервной системы: пренатальная диагностика и патоморфология" – М. В. Медведев, И. В. Новикова, О. И. Козлова

В книге подробно освещены вопросы пренатальной ультразвуковой диагностики и морфологии врожденных пороков центральной нервной системы. Представлена современная методика ультразвукового исследования головного мозга плода и эхографические признаки различных врожденных пороков. Особое внимание уделено вопросам применения объемной эхографии и магнитно-резонансной томографии в оценке структур головного мозга плода и пренатальной диагностики пороков центральной нервной системы. В специальных подразделах каждой главы рассмотрены морфологические особенности головного мозга, сочетанные пороки и хромосомные аномалии в зависимости от нозологической формы врожденного порока центральной нервной системы.
Книга "Ультразвуковая диагностика в акушерстве и гинекологии для начинающих" - Н. А. Алтынник

В монографии представлены основные физико-технические принципы ультразвукового метода исследования. Детально разобраны теоретические и практические вопросы выбора ультразвуковых датчиков, типов ультразвуковых режимов, биологического действия и безопасности ультразвукового метода исследования в акушерстве. Особое внимание уделено оптимизации изображения в основных режимах сканирования. Отдельная глава посвящена рассмотрению стандартизированного подхода к ультразвуковому исследованию в гинекологии. Рассмотрены все основные аспекты практического освоения материала для проведения ультразвуковых исследований в I, II и III триместрах беременности. Уделено внимание аспектам ультразвукового исследования при многоплодной беременности. Отдельная глава посвящена базовым вопросам проведения ультразвукового исследования в гинекологической практике.
Книга предназначена для начинающих врачей ультразвуковой диагностики, врачей акушеров-гинекологов, ординаторов.
Купить книгу "Ультразвуковая диагностика в акушерстве и гинекологии для начинающих" - Н. А. Алтынник
"Плод по неделям беременности. Таблицы УЗИ фетометрии, допплерографии, эхокардиографии". Номограммы в 11-14 недель беременности. Комплект – М. В. Медведев

Таблицы нанесены с двух сторон на плотную картонную бумагу (в комплекте 4 листа). Таблицы цветные для удобства восприятия. Удобно использовать, как памятку.
Enzian классификация эндометриоза на русском языке

Таблица "Классификация эндометриоза ENZIAN"
Эндометриоз - хроническое заболевание, связанное с тазовой болью и бесплодием. Классификация ENZIAN была разработана для классификации глубоко инфильтрирующего эндометриоза и сосредоточена на забрюшинных структурах (классификация Американского общества репродуктивной медицины.).
Индекс фертильности эндометриоза был разработан для прогнозирования исходов фертильности у пациентов, перенесших операцию по поводу эндометриоза. Показатель ENZIAN (ENZIAN score) позволяет не только описать локализацию, но и оценить тяжесть глубокого инвазивного эндометриоза в баллах. Основное преимущество показателя ENZIAN – топографическое отображение эндометриоза, позволяющее составить план будущей операции: например, предположить потребуется ли частичная или полная резекция участка кишки, а также предсказать ее продолжительность.
Таблица ENZIAN с дух сторон нанесена на плотную бумагу. Таблицу можно класть под стекло или вешать на стену.
Купить таблицу ENZIAN в интернет-магазине медицинской литературы shopdon.ru
Книга "Ультразвуковая диагностика глубокого эндометриоза: IDEA, ENZIAN" - М. В. Медведев, Н. А. Алтынник
Авторы: М. В. Медведев, Н. А. Алтынник

В методических рекомендациях подробно освещены вопросы ультразвуковой диагностики глубокого эндометриоза. Представлена современная методика ультразвукового исследования органов малого таза у женщин с подозрением на глубокий эндометриоз. Особое внимание уделено эхографическим признакам глубокого эндометриоза в зависимости от локализации патологического процесса на основе консенсусного предложения международной группы экспертов (IDEA). Специальный раздел посвящен классификации ENZIAN, которая используя стандартизированные подходы, является наиболее оптимальной в предоперационной диагностике эндометриоза.
Методические рекомендации предназначены для врачей ультразвуковой диагностики, акушеров-гинекологов и хирургов.
Книга "Ультразвуковая дифференциальная диагностика новообразований яичников. Методические рекомендации" - М. В. Медведев

В методических рекомендациях подробно освещены вопросы современной ультразвуковой стратификации опухолей яичника и системы наблюдения (O-RADS). Специальный раздел посвящен консенсусу экспертов международных обществ ESGO/ISUOG/IOTA/ESGE в предположительном определении гистологического типа новообразований яичников.
Методические рекомендации предназначены для врачей ультразвуковой диагностики, акушеров-гинекологов и хирургов.
Содержание книги "Ультразвуковая дифференциальная диагностика новообразований яичников. методические рекомендации" - М. В. Медведев, Е. Д. Лютая
Раздел 1. Консенсусное предложение по ультразвуковой стратификации новообразований яичников и системе наблюдения (O-RADS, Ovarian-Adnexal Reporting and Data System)
Раздел 2. Консенсусное предложение экспертов международных обществ ESGO/ISUOG/IOTA/ESGE в предположительном определении гистологического типа новообразований яичников
Книга "Ультразвуковая фетометрия" – Н. А. Алтынник, М. В. Медведев
В методических рекомендациях подробно освещены вопросы проведения фетометрии при скрининговых и консультативных ультразвуковых исследованиях в разные сроки беременности. Подробно представлены методика и нормативные значения фетометрических параметров в зависимости от срока беременности. Специальный раздел посвящен оценке плаценты, околоплодных вод и допплерометрии кровотока в маточных артериях и различных сосудах плода.
Методические рекомендации предназначены для врачей ультразвуковой диагностики и акушеров-гинекологов.
Книга "Ультразвуковая оценка плаценты, пуповины и околоплодных вод" - М. В. Медведев

В методических рекомендациях подробно представлены основные критерии ультразвуковой оценки плаценты, пуповины и околоплодных вод. Особое внимание уделено диагностическим возможностям пренатальной эхографии в обнаружении патологических изменений и врожденных пороков плаценты и пуповины
Методические рекомендации предназначены для врачей ультразвуковой диагностики и акушеров-гинекологов.
Книга "Новые решения ультразвуковой диагностики аденомиоза" - Н. А. Алтынник, М. В. Медведев
В методических рекомендациях подробно представлены основные критерии морфологического ультразвукового анализа матки (MUSA) и современные решения пошаговой ультразвуковой диагностики аденомиоза в зависимости от его формы и распространения. Особое внимание уделено новым диагностическим критериям прямых и косвенных ультразвуковых признаков аденомиоза на основании консенсусного решения экспертов MUSA.
Книга "Нейросонография плода" - М. В. Медведев, О. И. Козлова
В методических рекомендациях подробно представлены основные методические подходы к нейросонографии плода в зависимости от срока беременности. Особое внимание уделено диагностическим возможностям нейросонографии в обнаружении патологических изменений и врожденных пороков головного мозга у плода.
Методические рекомендации предназначены для врачей ультразвуковой диагностики и акушеров-гинекологов.




























































































0 комментариев