Медицинская реабилитация при Long-COVID инфекции. Часть 11. Лекция для врачей
Методические рекомендации. «Особенности течения LONG-COVID инфекции. Терапевтические и реабилитационные мероприятия». Часть 11. "Медицинская реабилитация при Long-COVID инфекции"
Лонг-ковид: что такое лонг-ковид и как с ним бороться? Часть 1
Поражение дыхательной системы при LONG-COVID инфекции. Часть 2
Поражение сердечно-сосудистой системы при Long-COVID инфекции. Часть 3
Поражение эндокринной системы при Long-COVID инфекции. Часть 4
Поражение почек при Long-COVID. Часть 5
Ревматизм. Long-COVID инфекции. Часть 6
Неврологические заболевания. Long-COVID инфекции. Часть 7
Психиатрия. Long-COVID инфекции. Часть 8
Детский мультисистемный воспалительный синдром, ассоциированный с COVID-19. Часть 9
Мультисистемный воспалительный синдром у взрослых, ассоциированный с COVID-19. Часть 10
Мультисистемный воспалительный синдром у взрослых, ассоциированный с COVID-19
После перенесенной коронавирусной инфекции разнообразные остаточные клинические симптомы, функциональные и рентгенологические изменения имеют различную выраженность и динамику и могут сохраняться в течение неопределенно долгого времени. Исследованиями показано, что 45% выписанных из больницы пациентов потребуют поддержки со стороны здравоохранения и социального обслуживания, и 4% потребуют восстановления в условиях продолжающегося стационарного лечения. Исследования предполагают, что легочный фиброз станет одним из главных осложнений в пациентах с инфекцией SARS-CoV-2. Повреждение легкого, связанное с SARS-CoV-2, может привести к ухудшению альвеолярного газообмена и уменьшения легочной функции вентиляции. В связи с этим системы здравоохранения должны запланировать и организовать мероприятия по подострой и хронической медицинской реабилитации пациентов, восстанавливающихся после новой коронавирусной инфекции COVID 19 (далее nCOV19). Учитывая тяжесть последствий инфекции у более чем 2% переболевших необходимо предусмотреть необходимость проведения мероприятий по медицинской реабилитации в условиях отделения реанимации и интенсивной терапии.
Функциональные последствия nCOV19 связаны с непосредственным поражением вирусом органов и систем пациентов, последствиями развития цитокинового шторма, применения терапевтических стратегий (противовирусная терапия, глюкокортикоиды, ИВЛ, длительная мобилизация, своевременность назначения и начала восстановительных мероприятий и др.); индивидуальными особенностями реагирования организма пациентов на терапевтические воздействия, индивидуальными особенностями восстановления клеток, тканей, функций, деятельности; своевременности и адекватности проведения реабилитационных мероприятий. Данные различных исследований свидетельствуют о необходимости разработки протоколов восстановления пациентов, перенесших новую коронавирусную инфекцию COVID-19 (nCOV19), чтобы профилактировать повторную госпитализацию и необходимость оказания постнеотложной помощи, развитие нарушений функций, значительно ограничивающих жизнедеятельность пациентов.
Комментарий: Универсальной программы медицинской реабилитации для пациентов с новой коронавирусной инфекцией предложить нельзя, в том числе потому, что не существует какого-либо конкретного симптома или группы симптомов или признаков, которые бы были специфичны только для COVID-19. Программа должна строиться на основании индивидуального синдромно-патогенетического подхода, реализующего максимальное использование возможностей реабилитационных технологий в зависимости от имеющегося у пациента набора нарушений функций, ограничения жизнедеятельности, с учетом патогенеза заболевания на основании сформулированной цели и задач медицинской реабилитации каждого конкретного пациента.
Рекомендовано направлять пациентов с nCOVID 19 для выполнения мероприятий по медицинской реабилитации в отделения медицинской реабилитации II и III этапов согласно территориальным приказам по маршрутизации пациентов в процессе оказания помощи по медицинской реабилитации на основании рекомендаций врачей первичного звена, данных диспансерного обследования и наблюдения за пациентом.
Основные факторы, определяющие потребность в медицинской реабилитации у пациентов с COVID-19 на втором и третьем этапах реабилитации:
- преморбидная инвалидизация (до COVID-19)
- ухудшение состояния и декомпенсация ранее существующей патологии, которая происходит на фоне COVID-19 инфекции и на фоне госпитализации (гиподинамия, использование аппаратов ИВЛ, сенсорная и информационная депривация)
- нарушения функционирования, связанные непосредственно с действием COVID-19.
Мероприятия медицинской реабилитации пациентов с перенесенной коронавирусной пневмонией следует проводить команде специалистов по медицинской реабилитации (далее - мультидисциплинарная реабилитационная команда - МДРК), состоящей из лечащего врача (врача физической и реабилитационной медицины), врача лечебной физкультуры (далее - врач ЛФК), врача физиотерапии (далее - врач ФЗТ), инструктора-методиста по лечебной физкультуре (далее - инструктора-методиста ЛФК), медицинского психолога, палатной медсестры, и других специалистов, прошедших подготовку в рамках специальных программ дополнительного профессионального образования (далее - программа ДПО), направленных на восстановление дыхательной функции бронхолёгочной системы на оптимальном для пациента уровне; максимальную активизацию диафрагмального дыхания; улучшение бронхиальной проходимости, мукоцилиарного клиренса и альвеолярной вентиляции; нормализацию вентиляционно-перфузионных отношений; нормализацию и регуляцию иммунологического статуса; восстановление толерантности к нагрузкам, психоэмоциональной стабильности, повседневной активности и участия. Для достижения цели мультидисциплинарной реабилитационной команде потребуется объединить усилия и совместно скоординировать свои действия. Постановка цели реабилитации, ориентированной на восстановление конкретной активности повседневной жизни, при которой пациент контролирует симптомы своего заболевания является основой реабилитации.
Проведение реабилитационных процедур обязательно должно включать в себя тщательный контроль за состоянием пациента и наличием у него противопоказании, особенно со стороны дыхательной и сердечно-сосудистой системы.
«Стоп-сигналами» для проведения мероприятий по медицинской реабилитации на этапе лечения пациента с коронавирусной пневмонией в условиях круглосуточного отделения медицинской реабилитации являются: температура выше 38 градусов С, усиление одышки; повышение ЧСС более 50% от исходной величины или снижение ЧСС при нагрузке; РО2 < 90% или снижение на 4 пункта во время выполнения реабилитационных мероприятий, ЧД > 25, чувство стеснения в груди, головокружение, головная боль, помутнение сознания, потливость, чувство нехватки воздуха.
Методами контроля эффективности медицинской реабилитации являются:
- оценка SpO2 в покое и при физической нагрузке
- оценка переносимости физической нагрузки по шкале Борга
- оценка выраженности одышки по шкале MRC (одышка)
- оценка силы мышц по шкале MRC (мышцы)
- оценка интенсивности тревоги и депрессии по Госпитальной шкале тревоги и депрессии (HADS)
- оценка качества жизни по результатам Европейского опросника качества жизни EQ-5.
2-й этап медицинской реабилитации рекомендовано организовывать преимущественно в отделениях медицинской реабилитации для пациентов с соматическими заболеваниями и состояниями в соответствии с порядком организации медицинской реабилитации в зависимости от нарушений функции, приводящим к более значительным ограничениям жизнедеятельности.
Комментарий. Учитывая эпидемиологию и динамику развития заражений коронавирусом, а так же статистику России по вылеченным пациентам и показании для выписки пациента с коронавирусной пневмонией из специализированного отделения, в каждом субъекте Российской Федерации для реализации мероприятий по восстановлению функций, активности участия пациентов, а также в целях предотвращения вторичного инфицирования или распространения новой коронавирусной инфекции необходимо развернуть не менее 2100 коек 2-го этапа, или из расчета 1 койка на 70000 населения.
При этом не менее 70% коек должны предусматривать возможность изоляции пациентов, поступивших на 2-йэтап медицинской реабилитации при сохраняющейся положительной реакции на COVID-19 при выписке пациента из специализированного стационара, а также пациентов, чьи отрицательные результаты лабораторных тестов не получены, несмотря на отсутствие клинической картины COVID-19.
Предпочтительно, чтобы такие отделения находились в структуре стационара, оказывающего помощь пациентам COVID-19.
Медицинскую помощь по медицинской реабилитации в специализированном отделении медицинской реабилитации для пациентов с соматическими заболеваниями (нарушениями структур, функций, активности и участия вследствие новой коронавирусной инфекции COVID-19) рекомендовано оказывать как непосредственно в отделении, так и дистанционно с использованием телемедицинских технологий, используя аудио и видеоматериалы. Для этого необходимо привлекать специалиста по IT- технологиям медицинской организации.
При госпитализации в отделение медицинской реабилитации 2-го этапа для пациентов с COVID-19 рекомендуется использовать следующие критерии:
- наличие реабилитационного потенциала (по оценке реабилитационной команды пациент может быть безопасно отлучен от ИВЛ, стабилен по витальным показателям);
- > 7 дней с момента постановки диагноза COVID-19; - не менее 72 часов без лихорадки и жаропонижающих средств;
- стабильные показатели интервала RR по ЭКГ и SpO2;
- отсутствие отрицательной динамики, подтвержденной инструментальными методами исследования (по данным КТ (рентгена) или УЗИ легких)
- с оценкой по шкале реабилитационной маршрутизации (ШРМ) 4-5 баллов (Приложения 3-5);
- пациенты, с оценкой по ШРМ 3-2 балла, нуждающиеся в медицинской реабилитации и подходящие по критериям для 3-го этапа, при отсутствии возможности посещать поликлинику, в том числе по социальным и эпидемическим причинам.
3-й этап медицинской реабилитации рекомендуется организовывать в отделениях медицинской реабилитации дневного стационара, амбулаторных отделениях медицинской реабилитации для пациентов с соматическими заболеваниями и состояниями медицинских организаций в соответствии с порядком организации медицинской реабилитации, а так же на дому с использованием телемедицинских технологий по направлению врачебной комиссии медицинской организации, оказывавшей помощь пациенту на 1-ом или 2-ом этапе или врачебной комиссии поликлиники, осуществляющей мероприятия по вторичной профилактике.
Комментарий. Специалисты МДРК (врач терапевт, врач ФРМ, врач по ЛФК, инструктор-методист по ЛФК или инструктор ЛФК, врач ФЗТ, мед. сестры по физиотерапии и массажу, медицинский психолог) оказывают помощь пациентам с учетом результатов лабораторной диагностики (ПЦР) в изолированных, хорошо проветриваемых помещениях, с использованием СИЗ, только индивидуально, а также с использованием телемедицинских технологии, дистанционно. Минимально необходимое количество специалистов реабилитационной команды для организации работы по медицинской реабилитации на 3-м этапе с учетом одновременной дистанционной работы с пациентами на дому - не менее одной МДРК на 15 пациентов. Все специалисты МДРК Должны пройти специальную подготовку в рамках программ ДПО по организации и технологиям индивидуальной реабилитации пациентов с последствиями новой коронавирусной инфекции (COVID-19).
Учитывая распространенность коронавирусной инфекции, длительное выделение РНК вируса и выраженное снижение функций организма, значительно ограничивающее активность и участие пациента с COVID, рекомендуется, на сколько возможно, проводить мероприятия по медицинской реабилитации 3 этапа дистанционно с использованием телемедицинских и информационных технологий.
Рекомендовано ограничить число процедур, для которых необходимо посещение пациентом поликлиник или стационара дневного пребывания. Рекомендуется использовать телереабилитацию как одну из основных форм проведения мероприятий по медицинской реабилитации пациентов с целью улучшения их функциональных возможностей и здоровья на всех этапах от острой фазы до домашнего наблюдения, чтобы обеспечить непрерывность реабилитационного процесса.
Рекомендуется структурировать программу реабилитационных мероприятий пациентов в домашних условиях с приоритетом на восстановление показателей дыхательной системы, толерантности к физическим нагрузкам, в режиме нарастающей нагрузки с клиническим контролем состояния.
На 3-й этап медицинской реабилитации рекомендовано направлять следующих пациентов с COVID-19:
- имеющих реабилитационный потенциал
- ШРМ 2-3 балла
- нуждающихся в реабилитации и подходящих по критериям для 3-го этапа и имеющих возможность безопасно получать дистанционную реабилитацию.
Пациенты, имеющие нарушение функций в следствии заболевании или состоянии центральной нервной системы, опорно-двигательного аппарата и периферической нервной системы, сердечно-сосудистой системы в сочетании с новой коронавирусной инфекцией (COVID-19), должны получать медицинскую помощь по медицинской реабилитации в соответствии с более выраженными нарушениями функционирования по решению врачебной комиссии медицинской организации на основании мультидисциплинарной оценки.
Рекомендовано соблюдение всех противоэпидемических мероприятий во время оказания медицинской помощи по медицинской реабилитации пациентам на 2-ом и 3-ем этапах, осуществление необходимых мероприятий и использование для персонала и пациентов СИЗ в соответствии с действующими нормативными документами. Для обработки помещений и палат для улучшения качества воздуха в помещениях рекомендуется применение ультрафиолетового облучения (УФО).
Рекомендуется внести коррективы в региональные системы организации реабилитационной помощи для адаптации к появлению потока пациентов, перенесших COVID, чтобы обеспечить всем пациентам доступность медицинской помощи по медицинской реабилитации и персонализированный маршрут на этапы в зависимости от тяжести состояния Рекомендуется осуществлять направление пациентов в медицинские организации посредством предварительного дистанционного консультирования для определения этапа осуществления медицинской реабилитации.
Для обеспечения реализации индивидуальной программы реабилитации (далее - ИПМР) в соответствии с ограничением жизнедеятельности рекомендовано использовать Шкалу реабилитационной маршрутизации (далее - ШРМ).
Исследования так же показывают, что в течении длительного периода после дебюта новой коронавирусной инфекции, в том числе в период проведения реабилитационных мероприятий, у пациента могут развиться тромбоэмболические осложнения, включая легочную эмболию, ишемические нарушения кровоснабжения миокарда, сердечная недостаточность и инсульт; воспалительные осложнения (миокардит, миозит и менингит), неврологические осложнения, такие как синдром Гийена-Барре, полиневропатия, дисфагия, афазия, аносмия, авгезия, энцефалит, паралич третьего и седьмого черепных нервов и др;. В этом случае пациенту необходимо оказывать медицинскую помощь в соответствии с утвержденными клиническими рекомендациями. Риск регоспитализации в специализированные отделения выше у мужчин и пациентов с коморбидными заболеваниями.
Рекомендуется для достижения наилучшего результата организовать выполнение ИПМР пациентами с новой коронавирусной инфекцией на третьем этапе медицинской реабилитации 3 раза в неделю. Два раза в неделю под наблюдением специалистов, один раз - без наблюдения.
В ИПМР следует включать как минимум 12 занятий под наблюдением специалистов. Рекомендованная длительность программ реабилитации составляет от 6 до 12 недель.
Всем пациентам, завершившим индивидуальную программу медицинской реабилитации после пневмонии в следствии COVID-19, следует рекомендовать продолжать занятия самостоятельно.
Повторный курс реабилитации следует проводить для пациентов, которые прошли курс реабилитации более 1 года назад.
Допуск к возобновлению физических тренировок, занятий фитнесом всем пациентам необходимо получить у врача-терапевта поликлиники или у врача спортивной медицины в соответствии с положениями Приказа №1144н 23.10.202г.
Для оценки спектра нарушений функций и ограничения жизнедеятельности, развившихся вследствие новой коронавирусной инфекции, необходимо провести разносторонне обследование пациентов.
Стандартизованное обследование пациентов, перенесших инфекцию на всех этапах медицинской реабилитации должно включать, но не ограничиваться ими, следующие методы:
1. Оценка дыхательной функции (спирография, бодиплетизмография и определение диффузионной способности легких (DLco), оценка уровня SpO2 крови кислородом методом пульсоксиметрии тесты на оценку переносимости гипоксии в нагрузке (Генчи, Штанге, упрощенный звуковой тест с произнесением цифр на спокойном продолжительном выдохе (чем больше счет, тем лучше показатель, но не менее 30), Серкина и Розенталя), выраженность одышки по шкале одышки MRS
2. Оценка функции миокарда (суточное мониторирование ЭКГ, эхокардиография далее - ЭхоКГ)
3. Оценка свертывающей функции крови, системного воспаления и функции печени (тромбоциты, эритроциты, цветной показатель, СОЭ, Д-димер, АЧТВ, МНО, АЛТ, АСТ), уровень калия и натрия крови, трансаминаз, общего белка, альбумина (при наличии возможности), С-реактивного белка, креатинина с подсчетом скорости клубочковой фильтрации по формуле CKD-EPI (Chronic Kidney Desease Epidemiology Collaboration)
4. Общий анализ мочи и оценка суточной потери белка по показаниям
5. Оценка толерантности к нагрузке (Для оценки переносимости физической нагрузки рекомендуется последовательно применять тест с шестиминутной ходьбой, кардиопульмональное нагрузочное тестирование (КПНТ) с газовым анализом на беговой дорожке или велоэргометре с использованием RAMP - протокола со ступенчато нарастающей нагрузкой от 10 до 30 ватт/мин с предварительным расчетом прироста мощности с учетом возраста, роста, веса и пола тестируемого, сопутствующих заболеваний и противопоказаний.
Комментарии. Тесты с дозированной физической нагрузкой или тесты на сердечно-легочную физическую нагрузку (СЛФН) считаются золотым стандартом в процессе респираторной реабилитации, поскольку они позволяют одновременно оценивать объективные (сердечно-легочные реакции, объем легких, сатурацию кислорода, АД, ЧСС и т.д.) и субъективные переменные (интенсивность одышки, ощущения дискомфорта в ногах).
К основным диагностическим показателям относятся: пиковое потребление кислорода (VO2 peak) и пиковая продукция углекислого газа (VCO2 peak), частота респираторного обмена (RER - VCO₂/VO₂), дыхательный объем (VT), минутная вентиляция (VE), частота сердечных сокращений (HR), кислородный пульс (VO2/HR), Дыхательные эквиваленты кислорода и углекислого газа (EQO₂ и EQCO₂), аэробно-анаэробные пороги (дыхательные и лактатные), хронотропно-метаболический индекс (CMI), SpO₂, вентиляционно-перфузионное отношение (VD/VT) и др.
Проведение CPET (cardiopulmonary exercise test) показано у пациентов с ограниченной переносимостью физической нагрузки, когда причины данного ограничения не были достаточно выяснены после тщательного исследования дыхательной системы или центральной гемодинамики в покое. Причинами ограничения переносимости физической нагрузки и одышки могут быть ишемия миокарда, периферические сосудистые заболевания, бронхиальная астма, ХОБЛ, интерстициальные заболевания легких, ожирение, малоподвижный образ жизни, психогенная одышка, заболевания опорно-двигательного аппарата.
6. Оценка силы мышц (шкала комитета медицинских исследований MRS, мануального мышечного теста, изокинетического мышечного теста и измерения диапазона движений суставов.)
7. Оценка баланса (шкала Берга)
8. Оценка дисфагии (трехлотковый тест с продуктами разной густоты)
9. Когнитивные способности (ММSI, MOCA)
10. Оценка депрессии (шкала Бека, Гамильтона)
11. Оценка мобильности (индекс мобильности Ривермид)
12. Уровень повседневной активности (шкала Бартель, ШРМ)
13. Рекомендуется оценивать психоэмоциональный статус (тест САН, тест Спилбергера)
Комментарий. Основой реабилитации на втором и третьем этапах реабилитации должна быть концепция контроля (управления) симптомов заболевания и своего состояния самим пациентом. Пациента следует обучить пониманию своего состояния, умению отличить симптомы одышки, связанные с тревогой от симптомов, связанных со снижением сатурации кислорода в крови. Пациент должен научиться регулировать физическую нагрузку, уровень активности повседневной жизни и своё эмоциональное состояние.
При необходимости пациент должен быть проконсультирован профильными специалистами (невролог, кардиолог, пульмонолог, ревматолог).
Для формулировки реабилитационного диагноза и обоснованного формирования индивидуальной программы медицинской реабилитации должна быть использована международная классификация функционирования (МКФ).
Следует использовать следующие домены МКФ: 260 Проприоцептивная функция; b280 Ощущение боли; b440 Функция дыхания; b445 Функция дыхательных мышц;
b450 Дополнительные дыхательные функции; b455 Функция толерантности к физической нагрузке; b710 Функции подвижности сустава; b730 Функции мышечной силы; b740 Функции мышечной выносливости; b760 Контроль произвольных двигательных функций s410; d4103 Изменение позы тела при положении сидя; d4100 Изменение позы тела при положении лежа; d415 Поддержание положения тела; d420 Перемещение тела; d450 Ходьба; d4600 Передвижение в пределах жилища.
Результаты обследования должны быть использованы для формулирования реабилитационного диагноза, цели реабилитации, для планирования индивидуальной программы медицинской реабилитации (ИПМР) и оценки безопасности планируемых реабилитационных мероприятий.
При построении программы реабилитации следует учитывать противопоказания к отдельным технологиям, их возможное взаимодействие, а также избегать полипрагмазии.
Оперативным методом контроля эффективности и безопасности реабилитационных процедур является показатель SрO₂, который оценивается до начала, в процессе и после завершения каждого занятия. После занятий уровень SpO₂ может снижаться, но не более чем на 4% от исходного значения и возвращаться к исходной величине в течение 5 минут. В период занятий желательно поддерживать уровень SpO₂ выше 93% (лучше не ниже 95%), а при сопутствующих хронических заболеваниях легких в диапазоне 90-92%.
При снижении SрO₂ менее 90% (у больных с ХОБЛ и другими хроническими заболеваниями легких менее 88%) следует выполнять дыхательные и физические упражнения в условиях оксигенотерапии или респираторной поддержки. Чем выше уровень SрO₂ в конце занятия, тем они эффективнее.
Переносимость физической тренировки оценивается по модифицированной шкале Борга (10-балльная шкала, Borg CR10, Category Ratio
scale) или оригинальной шкале Борга (20-бальная шкала, Borg RPE, Ratings of Perceived Exertion).
При реабилитации в условиях дома (на III этапе) больным рекомендуется вести дневник самоконтроля с регистрацией ЧСС, АД, уровня SpO2, глюкозы крови (при наличии СД посредством глюкометра).
Некоторые лекарства (противовирусные препараты), применяемые для лечения COVID-19, вызывают удлинение интервала QT, нарушение проводимости и развитие желудочковой тахикардии по типу пируэт. В группах больных с сопутствующими ССЗ любого возраста, у мужчин старше 55 лет и женщин старше 65 лет без ССЗ важно осуществлять мониторирование электрокардиограммы (ЭКГ) как в покое, так и в период физической тренировки (проводиться дистанционный контроль ЭКГ) для исключения развития ишемии миокарда, нарушений ритма сердца и контроля кардиотоксичности (оценка интервала QT (QTc)).
Индивидуальная программа медицинской реабилитации должна учитывать все меры первичной и вторичной индивидуальной профилактики тромбозов и тромбоэмболий, регресса клинической симптоматики пневмонии, проявлений нарушения функций сердца, головного мозга, почек и др.
На втором и третьем этапах медицинской реабилитации необходимо оценить способность пациентов передвигаться безопасно самостоятельно. У пациентов может быть высокий риск падения, связанный с низкой толерантностью к физической нагрузке, общей слабостью и астенией, снижением силы из-за нейропатии или миопатии, страха падения, нарушения координации и атаксии. Скрининг падения проводится с использованием шкалы оценки риска падений Морзе или шкалы Хендрика.
По результатам исследования в ИПМР включаются стандартизированные мероприятия по профилактике риска падения пациента.
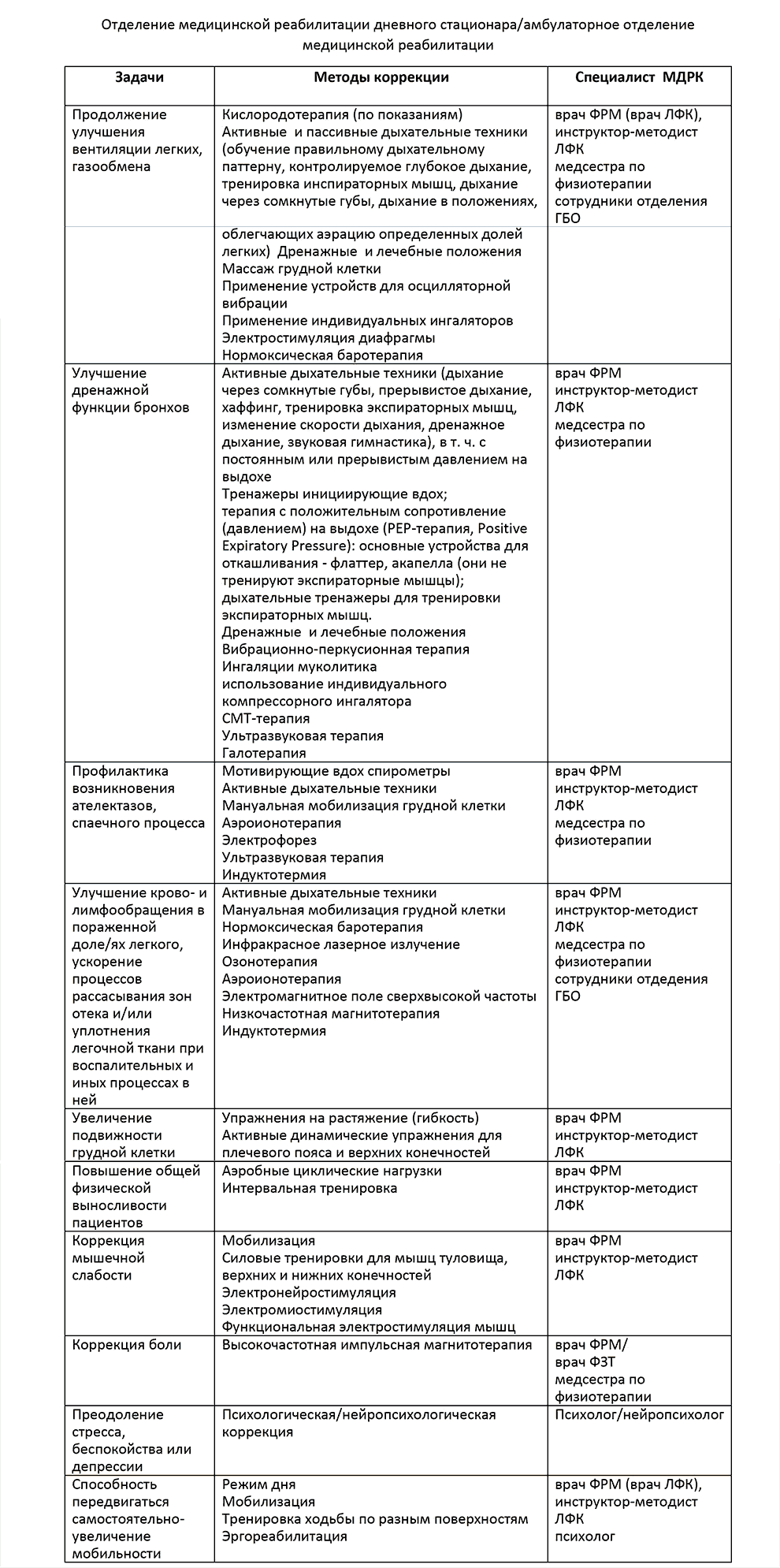
В отделении медицинской реабилитации пациентов с COVID-19 реабилитационные мероприятия должны быть направлены на продолжение улучшения вентиляции легких, газообмена, дренажной функции бронхов, улучшению крово- и лимфообращения в пораженной долях легкого, ускорение процессов рассасывания зон отека и/или уплотнения легочной ткани при воспалительных и иных процессах в ней, профилактику возникновения ателектазов, спаечного процесса, повышение эластичности легочной ткани, восстановление адекватного метаболизма организма в соответствии с уровнем ежедневной активности, повышение общей выносливости пациентов, коррекцию мышечной слабости, преодолению стресса, беспокойства, депрессии, нормализацию сна, а так же продолжение проведения мероприятий вторичной профилактики.
Все реабилитационные мероприятия представлены следующими функционально ориентированными группами мероприятий, сочетание которых формирует индивидуальную персонифицированную программу медицинской реабилитации: респираторная реабилитация, кардиореабилитация, мышечно- скелетная реабилитация, нейро-когнитивная реабилитация, психологическая реабилитация, метаболическая реабилитация, образовательные мероприятия.
Специалисты МДРК подбирают для пациента, пережившего критическую фазу болезни, адекватную дыхательную и физическую нагрузку, составляют план его мобилизации и социализации. Это способствует возвращению пациенту уровня преморбидной социальной активности, возможность возвращения к профессиональной деятельности.
Респираторная реабилитация
Наиболее перспективными для респираторной реабилитации являются первые два месяца после острого периода коронавирусной инфекции - это период терапевтического окна.
Все пациенты с осложнениями SARS-CoV-2 почти всегда характеризуются дыхательными проблемами различной степени, поэтому, сердечно-легочный протокол восстановления должен быть включен в программы медицинской реабилитации всех пациентов, перенесших инфекцию.
Показания, противопоказания и порядок назначения процедур респираторной реабилитации подробно изложены в клинических и методических рекомендациях Российского научного медицинского общества терапевтов.
Традиционно респираторная реабилитация включает в себя различные терапевтические положения (фасилитирующие дыхание, дренажные положения); дыхательные упражнения (статические, динамические, локализованные, звуковые, дренажные, специальные (Бутейко, Стрельниковой и др.); дыхание с помощью специальных аппаратов, изменяющих поток воздуха на вдохе или на выдохе; кислородотерапия; гипокситерапия; массаж (классический, сегментарный, рефлекторный); физиотерапевтические процедуры, в том числе с использованием медикаментов; рефлексотерапевтические воздействия; использование климатических факторов. Однако, многие из них еще не получили подтверждения эффективности и безопасности в условиях борьбы с SARS-CoV-2 в многоцентровых наблюдательных исследованиях.
Задачи и методы медицинской реабилитации пациентов с новой коронавирусной инфекцией COVID 19) на 3 этапе
Отделение медицинской реабилитации дневного стационара/амбулаторное отделение медицинской реабилитации
На основании КТ и УЗ исследований определяется локализация патологического очага и степень распространенности поражения легких.
В зависимости от этих данных подбирается комплекс дыхательных упражнений, включающих специальные дыхательные упражнения, которые направлены на улучшение крово- и лимфообращения в пораженной доле легкого, улучшение дренажной функции пораженного легкого, ускорение процессов рассасывания воспалительных очагов в легочной ткани, а также на улучшение вентиляции здорового легкого. Зная место локализации очага, можно придать определенное положение грудной клетке, для более продуктивного выполнения упражнений.
Лечебная гимнастика при Covid-19 в случае преимущественного поражения легких обычно начинают в исходном положении (ИП) лежа на спине, с упражнений для мелких и средних мышечных групп (пальцы, кисти, стопы), в сочетании со статическими и динамическими дыхательными упражнениями. В последующем исходное положение подбирается с учетом функционального состояния пациента.
Упражнения выполняются в медленном темпе, постепенно увеличивают глубину вдоха и выдоха, не используют упражнения с форсированным и напряженным вдохом или выдохом, стараются избегать задержки как на вдохе, так и на выдохе. Во время процедуры пациенту предлагается откашляться в салфетку, которую после процедуры утилизируют. При возникновении боли, головокружения или иной негативной реакции у пациента делается пауза до устранения этих явлений.
Любая процедура ЛГ должна состоять из вводной, основной и заключительной части. Соотношение специальных дыхательных упражнений и упражнений для тренировки мышц конечностей 1:1. В последующем оно может меняться на 1:2; 1:3; 1:4.
Переносимость комплекса физической тренировки оценивается по модифицированной шкале Борга (10-балльная шкала, Borg CR10, Category Ratio scale) или оригинальной шкале Борга (20-бальная шкала, Borg RPE, Ratings of Perceived Exertion), а выраженность одышки по шкале одышки MRS.
Необходимо строго контролировать безопасность физических занятий/тренировок с обязательным контролем SpO₂, ЧДД, АД, ЧСС. При реабилитации в условиях дома пациентам рекомендуется вести дневник самоконтроля с регистрацией ЧСС, АД, уровня SpO₂, глюкозы крови (при наличии сахарного диабета посредством глюкометра).
Комплексы лечебной дыхательной гимнастики III этапа не следует проводить при оценке по модифицированной шкале Борга 4 и более баллов.
С целью улучшения аэрации легких, эластичности легочной ткани и бронхов рекомендуется использование статического, динамического дыхания, элементов контролируемого полного дыхания йогов (пранайама), Цигун-терапии в сочетании с упражнениями на растяжение основных и вспомогательных дыхательных мышц.
Рекомендуется в комплекс реабилитационных мероприятий включать мобилизацию грудной клетки и ребер методами мануальной терапии, остеопатии, миофасциальный релиз дыхательных мышц, коррекцию мышечных триггеров дыхательной мускулатуры.
Комментарий. В качестве метода воздействия на диафрагму применяются техники мягкого миофасциального релиза. Миофасциальные техники рекомендуется выполнять с мягким давлением и продолжительно, пальпируя фасциальное ограничение, а затем оказывая давление непосредственно на кожу в направлении ограничения, пока не будет достигнут тканевой барьер с целью восстановления оптимальной длины диафрагмы.
С целью усиления отхождения мокроты улучшения функциональных и объемных показателей легких улучшения газообмена рекомендуется применять аппаратную вибрационно-перкусионную терапию A.Nicoloni et al. и R.Gloeck et al.
Для улучшения вентиляции и отхождения мокроты рекомендуется применение ингаляции муколитика с использованием индивидуального компрессорного ингалятора, дренажных положений и дренажных дыхательных упражнении с удлиненным форсированным выдохом в зависимости от тяжести состояния пациента и локализации процесса. Оправдано использование РЕР-терапии и ИПВЛ.
Пациентам рекомендуется выполнять дыхательные упражнения с постоянным или прерывистым положительным давлением на выдохе в том числе с использованием РЕР и РЕР-тренажеров. При сохранении дыхательной недостаточности по показаниям необходимо использовать CPAP- или BiPAP- терапию.
МВС (мотивирующие вдох спирометры) «потокового типа» (CliniFlo, Portex, Tri- Flo) уместно назначать у пациентов с ослабленным дыхательным драйвом и склонных к редкой ЧДД (рестриктивный тип дыхательной недостаточности с нормокапническим рисунком дыхания). МВС «объемного типа» (Coach, Voldyne) эффективен у пациентов с обструктивными нарушениями вентиляции, когда требуется контроль за дыхательным объемом, дыхательной частотой, минутным объемом дыхания.
Пациентам, которые получают долговременную не инвазивную вентиляцию легких по месту жительства по поводу хронической дыхательной недостаточности, должна быть предоставлена возможность заниматься с дополнительной кислородной поддержкой во время занятий лечебной физкультурой, если это приемлемо для пациента.
Не следует проводить долговременную не инвазивную вентиляцию по месту жительства с единственной целью улучшения результатов во время легочной реабилитации.
Рекомендуется проведение нормоксической баротерапии с целью насыщения тканей кислородом, увеличения органного кровотока, улучшения тканевого дыхания и уменьшения альвеолярной гипоксии с учетом противопоказаний к методу.
Комментарии. ГБО способствует снижению выработки и высвобождения провоспалительных цитокинов нейтрофилами и моноцитами, увеличивает продукцию FGF и синтез коллагена, уменьшает интерлейкин-1 (IL-1), интерлейкин-6 (IL-6) и фактор некроза опухоли альфа (TNF альфа). Гиперкий кислород приводит к увеличению оксигенации легких. Ранняя дополнительная ГБО может остановить ухудшение состояния пациента, когда кислородное дыхание в масках не может предотвратить снижение SpO₂.
С целью улучшения бронхиального клиренса, увлажнения слизистой бронхов рекомендовано применение индивидуально дозированной аэроионотерапии.
С целью улучшения микроциркуляции легочной ткани, противовоспалительного действия, восстановления ткани легкого рекомендуется применение на область локтевых сгибов (кубитальных вен), в области середины грудины, зон Кренига, межлопаточной области паравертебрально и на зону проекции воспалительного очага инфракрасного лазерного излучения с длиной волны 0,89-1,2 мкм (непрерывное - мощностью 40-60 мВт и импульсное - мощностью 3-5 Вт), частотой 50-80 Гц, по 1-2 мин. на одну зону, продолжительностью процедуры 10-12 мин., ежедневно, на курс 8 - 10 процедур.
Комментарий. Инфракрасное лазерное излучение назначают с 15 дня от начала этиотропной терапии на область кубитальных вен, с 25 дня на проекцию зон Кренига при состоянии средней и легкой степени тяжести пациента при отсутствии противопоказаний и осложнений. Инфракрасное лазерное излучение проникает в ткани на глубину до 5–6 см, улучшает микроциркуляцию, уменьшает сосудистую проницаемость, подавляет патогенную микрофлору. Лазерный излучатель устанавливают на область проекции патологического очага. Кроме зоны очага поражения во время процедуры облучению подвергают 2–3 поля (экспозиция - по 4 минуты на каждое). 1-е поле - область проекции инфильтрата в межреберном промежутке; 2 – 7-е поля - паравертебральные зоны (3 слева и 3 справа) на уровне ТhIV-ThVIII; 8–9-е поля - область надплечий (поля Кренига), зоны воздействия чередуют. На курс-10–15 ежедневных воздействий.
С целью увлажнения слизистой бронхов, улучшения мукоцилиарного клиренса рекомендовано проведение аэрозольтерапии (ингаляционная терапия с физиологическим раствором, 2% раствором натрия гидрокарбоната и другими лекарственными средствами, в зависимости от симптомов); вирицидного, иммунокорригирующего, противовоспалительного действия - аэроионотерапии или озонотерапии в виде ингаляции (питья); противовоспалительного действия ЭМП СВЧ - электромагнитного поля сверхвысокой частоты (ДМВ, СМВ); противовоспалительного, противоотечного, репаративно-регенеративного действия; улучшения микроциркуляции, ускорения сроков рассасывания инфильтративных изменений - низкочастотной магнитотерапии; противоболевого действия - высокочастотной импульсной магнитотерапии; спазмолитического действия, уменьшения бронхиальной обструкции, активации дренажной функции, стимуляции кашлевых рецепторов, расположенных в области бифуркации трахеи, поперечнополосатых, гладких и дыхательных мышц, улучшения эвакуации мокроты - СМТ-терапии (лечение синусоидальными модулированными токами); противовоспалительного, десенсибилизирующего, спазмолитического, дефиброзирующего действия, воздействия на гладкую мускулатуру бронхов, способствуя отхождению мокроты - ультразвуковой терапии; противовоспалительного, бронходренирующего, десенсибилизирующего, иммунокоррегирующего действия, противомикробного действия – галотерапии.
Кардиореабилитация
COVID-19 связан с такими осложнениями как аритмии и повреждения миокарда. Развитие осложнений со стороны сердечно-сосудистой системы имеет под собой многофакторную основу. Это и воздействие вируса, гипоксия, нарушение регуляции ACE2-рецепторов, гипотония, токсичность противовирусной терапии. Наиболее серьезные осложнения наблюдались при тяжелом течении инфекции, которое требовало вентиляционной поддержки. Более высокие риски развития ССЗ осложнений и смертности были идентифицированы у пациентов мужского пола, преклонного возраста, имеющих другие сопутствующие заболевания включая гипертонию, сахарный диабет, цереброваскулярные болезни.
Исследование нарушения функции сердечно-сосудистой системы должно быть проведено всем пациентам независимо от тяжести течения инфекции и включать в себя ЭКГ, суточный мониторинг ЭКГ, ЭХОКГ, нагрузочное тестирование.
Программы кардиологической реабилитации для пациентов, перенесших COVID-19, должны быть составлены с учетом индивидуальных особенностей их сердечных осложнений и выявленных функциональных нарушений.
Всем пациентам с COVID-19 при выявлении нарушений толерантности к нагрузкам необходимо проводить специальную тренировку для ее восстановления. Аэробные циклические тренировки, направленные на восстановление выносливости, назначаются на основании проведенного на 2 этапе или в условиях дневного стационара или поликлиники нагрузочного тестирования. Инструмент для проведения нагрузочного тестирования выбирается в зависимости от функциональных возможностей пациента.
Комментарий. Пациенты со стабильным течением сердечно-сосудистого заболевания и низким риском осложнений согласно критериям стратификации риска реабилитации пациентов с сердечно-сосудистыми заболеваниями American Association of Cardiovascular and Pulmonary Rehabilitation могут начинать с тренировок, сопровождающихся непрерывным мониторингом ЭКГ, с переходом на прерывистый контроль электрокардиограммы, а затем на неконтролируемые тренировки после 6–12 сеансов или раньше, если МДРК сочтет это целесообразным.
Пациенты с установленным сердечно-сосудистым заболеванием и умеренным или высоким риском сердечных осложнений должны начинать с непрерывного мониторинга ЭКГ во время тренировок с постепенным переходом на прерывистый контроль электрокардиограммы или неконтролируемые тренировки после 12 сеансов или по мере необходимости, которая определяется мультидисциплинарной командой. При решении вопроса об уменьшении или отказе от ЭКГ контроля тренировок пациент должен понимать свой уровень физической активности, который является для него безопасным.
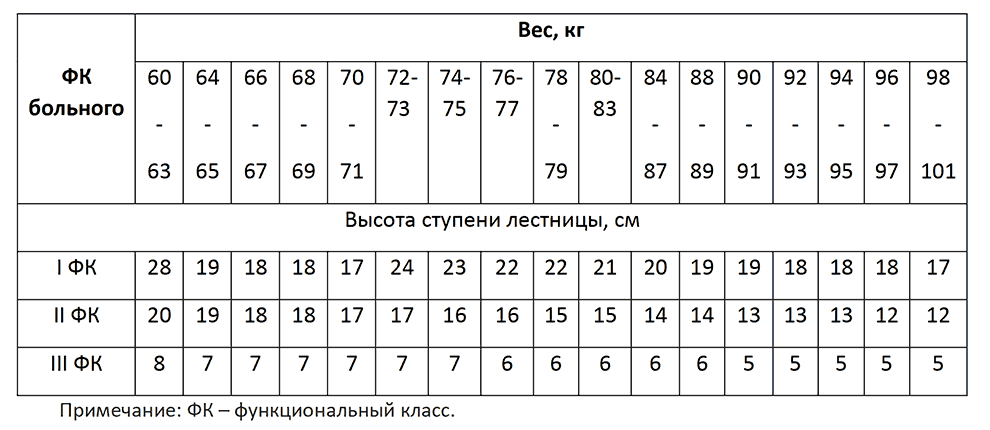
Для восстановления толерантности к физической нагрузке важно использовать циклические динамические физические упражнения, выполняемые в аэробной зоне энергообеспечения в интервале интенсивности от низкой до умеренной. Умеренная физическая активность способствует снижению смертности, повышению иммунитета, адекватного ответа на вакцинацию. Чрезмерная физическая активность и гипокинезия блокируют активность иммунокомпетентных клеток [60]. Пациенты с COVID-19, которые имеют тяжелую ангину, боли в теле, одышку, общую усталость, боль в груди, кашель или лихорадку должны избежать выполнения нагрузки мощностью более 3 METs в течении до 2-3 недель после исчезновения указанных симптомов.
Можно рассмотреть возможность занятия аэробной нагрузкой в исходном положении сидя, например, NuStep или упражнения на велотренажере в положении лежа или полулежа. Идеальная частота таких занятий для восстановления толерантности к физической нагрузке и физического качества выносливости составляет от 4 до 6 дней в неделю. Для прогрессивной тренировки предпочтительнее немного увеличивать нагрузку каждый день, чем постоянно использовать одну и туже. Увеличение нагрузки должно быть обосновано адекватными физиологическими реакциями пациента на физические нагрузки.
Важно предупредить пациента об усложняющейся программе тренировок, чтобы он был согласен и готов на увеличение нагрузки. На втором этапе реабилитации для усложнения программ тренировки толерантности к нагрузке можно использовать тренировки со ступенькой (степпером), ходьбу по лестнице, дозированную ходьбу и велотренажеры.
При выполнении всех упражнений, связанных с ходьбой по лестнице, должны учитывать состояние коленных и тазобедренных суставов, а также массу тела пациента.
Непрерывная и прерывистая программы тренировок на выносливость (аэробных циклических нагрузок) на III этапе медицинской реабилитации при COVID-19 (ходьба, степ-тренировка, велотренировка, тредмил-тренировка)
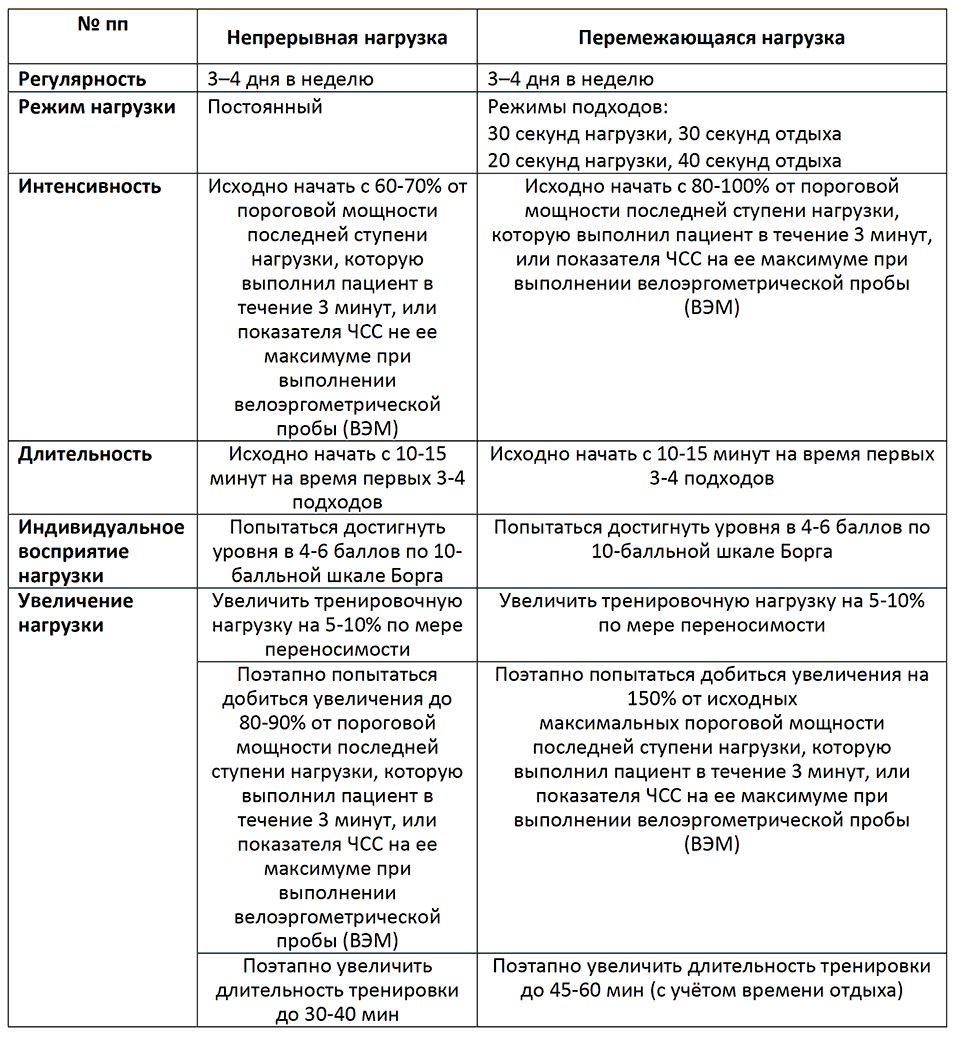
Высота ступени лестницы, рассчитанная в соответствии с массой тела (кг) и функциональным классом, для больного с ИБС (Аронов Д.М., 1988 г.)
Дозированная ходьба предпочтительный и безопасный метод физической тренировки, при хорошей переносимости постепенное увеличение ее продолжительности - каждые 3-5 дней, например, на 1 минуту. Оптимальный темп дозированной ходьбы для каждого больного рассчитывается по формуле Аронова Д.М.:
ТХ = 0,042 * М+ 0,15*ЧСС +65,5,
где ТХ – искомый темп ходьбы (шагов в 1 мин.), М – максимальная нагрузка при ВЭМ-пробе в кгм/мин (нагрузку в Вт умножаем на 6), ЧСС - ЧСС на максимальной нагрузке при велоэргометрической пробе.
Максимально допустимый темп тренировочной ходьбы для больного ориентировочно составит: +10 шагов в минуту к величине, вычисленной̆ по формуле Аронова Д.М.
Велотренировки на велотренажере с темпом вращения педалей до 60 оборотов в мин., но при тяжелой или среднетяжелой формах заболевания темп вращения педалей на старте произвольный с постепенным увеличением до 40 оборотов и далее на более поздних этапах реабилитации - до 60 оборотов. У больных, перенесших COVID-19 в тяжелой или среднетяжелой формах, при сопутствующих ССЗ или поствирусной СН и/или миокардите, у ослабленных больных велотренировки лучше начинать с нулевой мощности, а в дальнейшем рекомендовать больном самостоятельно выбирать режим всех параметров велотренировки (мощности нагрузки, скорости педалирования, продолжительности и интервала отдыха).
Чтобы исключить кислородную десатурацию как причину одышки при выполнении аэробных упражнений, пациентам с пониженной насыщенностью кислородом следует давать дополнительный кислород (как правило, если показатель SpO2 <90%).
Дополнительный кислород не следует использовать регулярно для всех пациентов, проходящих реабилитацию при легочной патологии.
Дополнительный кислород во время выполнения мероприятий ИПМР следует предлагать только тем, кто долгое время находится на ИВЛ или тем, у кого имеются клинические показания. Если пациентам прописан дополнительный кислород, но они отказываются использовать его во время тренировок, следует это четко указать в медицинской документации.
Рекомендуется организовать мониторинг сатурации кислорода у пациентов в покое, в том числе в ночное время, а по мере улучшения его состояния - при физической нагрузке (6-ти минутный тест-ходьба, СЛФН).
Некоторые лекарства (противовирусные препараты), применяемые для лечения COVID-19, вызывают удлинение интервала QT, нарушение проводимости и развитие желудочковой тахикардии по типу пируэт. В группах больных с сопутствующими ССЗ любого возраста, у мужчин старше 55 лет и женщин старше 65 лет без ССЗ важно осуществлять мониторирование электрокардиограммы (ЭКГ) как в покое, так и в период физической тренировки (проводиться дистанционный контроль ЭКГ) для исключения развития ишемии миокарда, нарушений ритма сердца и контроля кардиотоксичности (оценка интервала QT (QTc)).
Аэробные нагрузки продолжительностью 20-30 минут должны производиться 3 раза в неделю на протяжение 8-12 недель. Интенсивность и вид аэробной тренировки (с постоянной нагрузкой или интервальная тренировка) должна подбираться индивидуально с учетом состояния пациента и его физических возможностей. Пациенты должны быть обучены контролю эффективности и безопасности физических нагрузок, знать «стоп-сигналы».
У большинства пациентов со снижением функционирования предпочтительной является интервальная тренировка и должна включать 3-4 периода чередования 2-3 минут высокоинтенсивных упражнений.
Для пациентов, прошедших тестирование и обучение в условиях отделений кардиореабилитации на 3 этапе, проведение средне- и высокоинтенсивных интервальных тренировок в домашних условиях (при уверенности в их безопасности и при использовании контролирующих устройств: пульсометров или фитнесс-браслетов) возможно только при обеспечении непрерывного мониторинга.
Пациенты, возвращающиеся к спорту высокого уровня или занятиям фитнес-тренировками после подтвержденного миокардита, требуют 3– 6 месячного периода полного отдыха. Период отдыха зависит от тяжести перенесенного заболевания, продолжительности болезни, функции левого желудочка сердца по данным суточного мониторинга ЭКГ, функции почек наблюдения за состоянием сердца необходимо проводить не реже 1 раза в полгода в течении 2-х лет после перенесенной инфекции. Следует принимать во внимание, что пациенты с различной степенью ожирения восстанавливаются медленнее на 42%.
Пациенты с бессимптомным течение инфекции должны продолжить тренировки в режиме, используемом до заболевания.
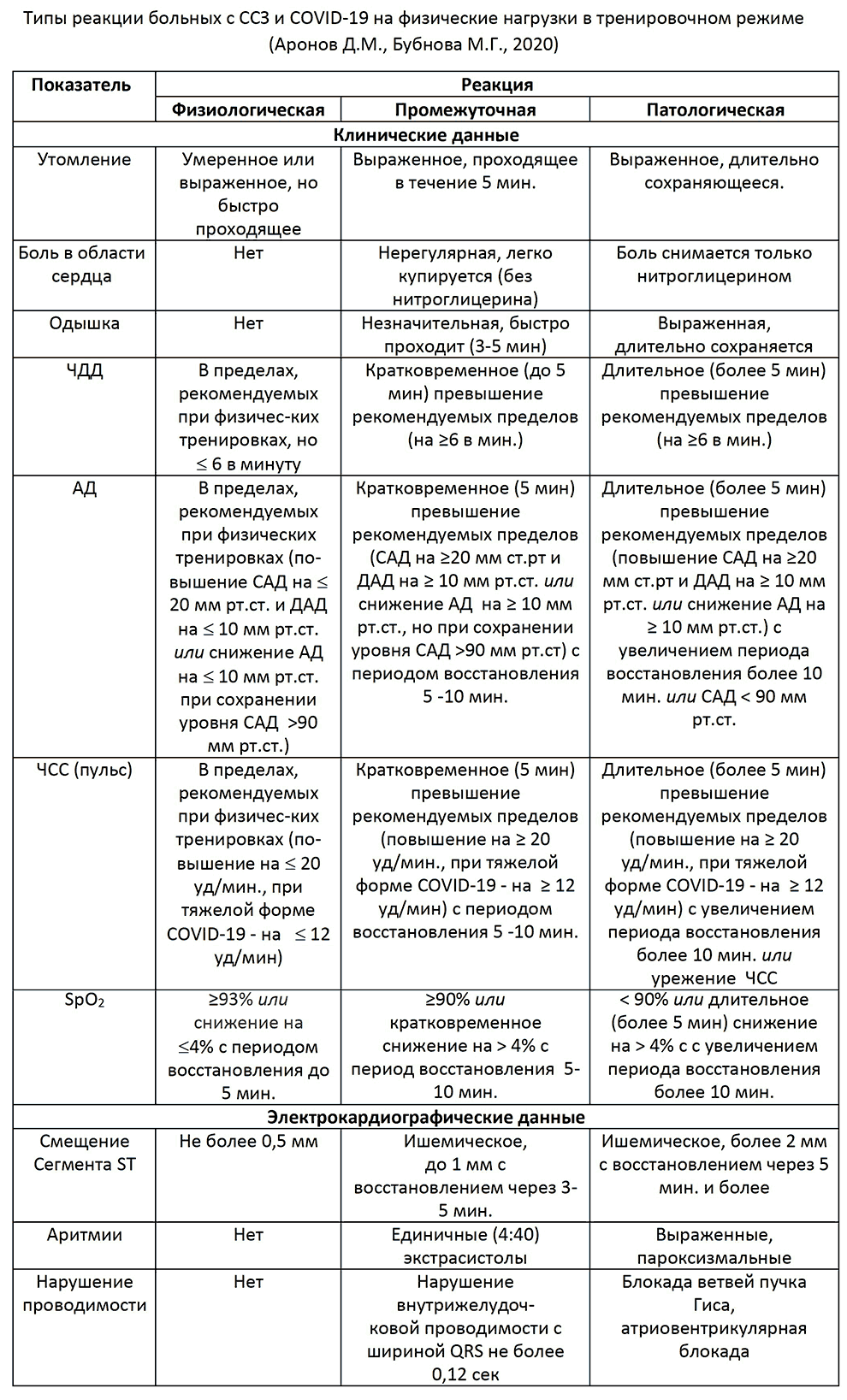
Типы реакции больных с ССЗ и COVID-19 на физические нагрузки в тренировочном режиме (Аронов Д.М., Бубнова М.Г., 2020)
Мышечно-скелетная реабилитация
Длительная госпитализация, использование ИВЛ и пронпозиции, длительная гиподинамия из-за астении, противовирусная терапия и применение высоких доз глюкокортикоидов, полинейропатия и миопатия приводят к дистрофии и атрофии мышц, системному воспалению мышечной и соединительной ткани, развитию гетеротопической оссификации, боли. Особенно ярко проявляются нарушения функции мышц у пациентов с вовлечением в патологический процесс нервной системы, печени, почек. Дозозависимым осложнением применения глюкокортикоидов является развитие остеонекроза. Согласно Стенфордскому консенсусу пациенты, перенесшие SARS-CoV-2, могут иметь высокий риск скелетно-мышечных нарушений, таких как sarcopenia, dynapenia, нарушение синтеза белка мышц, кахексия и хрупкость костной ткани.
Все пациенты, перенесшие SARS-CoV-2 должны быть обследованы мультидисциплинарной командой для определения степени нарушения двигательной функции и мобильности.
Рекомендуется проведение упражнений, развивающих силу и силовую выносливость ведущих мышечных групп, направленных на восстановление основных двигательных навыков и активности, характерных для пациента до заболевания.
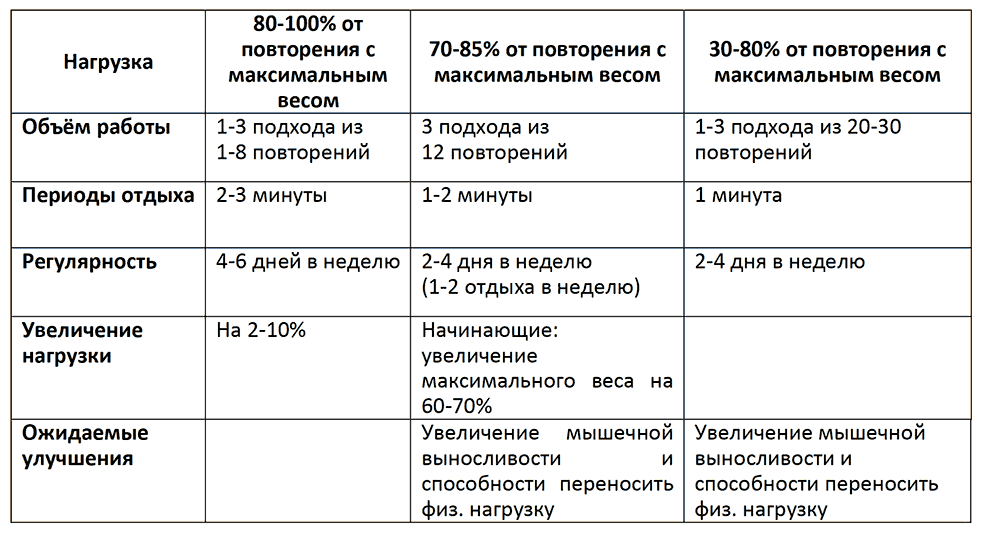
Для увеличения мышечной силы рекомендуются использовать тренировки с отягощениями, в которых используются относительно большие веса (60-70% от максимального веса, продемонстрированного в одной попытке (1 ПМ) и небольшое количество повторений (8-15 повторений), которые следует выполнять несколько раз в день (от двух до четырех подходов, с интенсивностью от 50% до 85% от максимума) 2-3 раза в неделю. Рекомендовано сочетать прогрессирующее мышечное сопротивление и аэробную нагрузку во время занятий лечебной физкультурой.
Для увеличения выносливости мышц конечностей и устойчивости к мышечной усталости рекомендованы тренировки с меньшим весом (45-65% от 1 ПМ), но с большим количеством повторений (15-25 повторений).
Комментарии. Учитывая, что мышечная дисфункция конечностей у пациентов имеет разный характер, по-разному проявляясь мышечной слабостью, снижением выносливости или повышенной утомляемостью, необходимо индивидуально составлять план тренировок для каждого пациента. Для объективной оценки этих показателей могут использоваться тесты с продолжительной нагрузкой (удержание заданной позы или положения конечности до отказа от нагрузки, активные движения конечностей с заданной амплитудой и темпом, также до отказа от нагрузки). Результаты тестирования могут учитываться по времени в секундах или по числу движений.
Пациентам рекомендовано, продолжать эффективную тренировку с отягощениями после окончания занятий под наблюдением. Специалисты МДРК - врач ЛФК и медицинский психолог должны убедиться, что пациенты могут и хотят продолжать заниматься лечебной гимнастикой самостоятельно. Рекомендуется формировать мотивацию пациентов на продолжение самостоятельных занятий и формирование здорового образа жизни. Важно стимулировать пациентов, чтобы у них была физическая нагрузка пять раз в неделю в течение 30 минут.
Пациентам, которые по каким-то причинам не могут или не хотят проходить активную программу реабилитации, при наличии признаков слабости четырехглавой мышцы и ягодичных мышц может быть предложена NMES (нервно-мышечная электростимуляция).
Оптимальные параметры программы активных тренировок с преодолением сопротивления (тренировка силы) на III этапе медицинской реабилитации
Рекомендовано включение в программы упражнений на поддержание баланса и координации в различных исходных положениях для восстановления постуральной функции.
Метаболическая реабилитация
Ограничение подвижности, катаболические изменения, особенно в скелетных мышцах, а также снижение потребления пищи, которые могут дополнительно усугубляться у пожилых людей, приводят к мальнутриции. Кроме того, воспаление и развитие сепсиса могут способствовать усилению всех вышеперечисленных изменений в присутствии инфекции SARS-CoV-2.
Оценка пищевого статуса и грамотная его коррекции являются эффективными инструментами для снижения частоты осложнений и улучшения клинических исходов при различных условиях, включая полиморбидность и пожилой возраст, госпитализацию и пребывание в отделении интенсивной терапии, мероприятия карантина и последующие выраженные ограничения по самообслуживанию.
Пациенты с риском неблагоприятных исходов и более высокой смертности после заражения SARS-COV-2 (пожилые и полиморбидные пациенты) должны оцениваться на предмет мальнутриции с помощью критериев MUST (Malnutrition Universal Screening Tool) или NRS-2002. (Nutrtional risk screening).
Поскольку недостаточность питания определяется не только низкой массой тела, но и неспособностью сохранить здоровый состав тела и скелетно-мышечную массу, лица с ожирением должны оцениваться в соответствии с теми же критериями.
Рекомендуется потреблять 20-30 ккал/кг/сут в зависимости от тяжести заболевания (в соответствии с рекомендациями ESPEN - 27-30 ккал/кг/сут для пациентов в тяжелом состоянии или имеющих сопутствующие заболевания).
Суточная потребность в белке находится в диапазоне от 1,2 до 2,0 г/кг.
Мышечная атрофия может развиться у тяжелых пациенты вследствие увеличения катаболизма белка. В свою очередь, увеличение потребления белка может снизить показатели смертности. Рекомендовано обеспечение пациентов пищевыми продуктами, характеризующимися высокой энергетической плотностью, высоким содержанием белка и высокой биодоступностью нутриентов.
Потребности в жирах и углеводах соответствуют потребностям в энергии, учитывая процентное соотношение энергии от жиров и углеводов 30:70 (пациенты без дыхательной недостаточности) и 50:50 (пациенты с респираторной поддержкой).
При неэффективности энтеральной нутритивной поддержки/питания рекомендуется своевременно рассмотреть возможность организации зондового или парентерального питания/докармливания пациента.
Нейро-Психологическая реабилитация
Физические и социальные последствия SARS-COV-2, такие как тяжесть течения заболевания, используемая терапия, карантин, минимальный контакт с семьей и друзьями увеличивают страх, напряжение и беспокойство. В совокупности с другими симптомами эта ситуация может привести к когнитивным расстройствам, связанным с уровнем сознания, принятием решения, решением повседневных проблем, памятью, вниманием, умственной работоспособностью, развитием чувства вины, «клеймлением», нарушением сна, развитием зависимости и изменением эмоционального контроля.
При хроническом течении инфекции у 5-44% пациентов и 57% среднего медицинского персонала наблюдалось развитие посттравматических симптомов напряжения и посттравматических стрессовых расстройств.
Применение глюкокортикоидов способствовало развитию психических расстройств.
Рекомендуется проведение индивидуальных мероприятий по психологической коррекции и психотерапии пациентов, семьи и близких пациента в том числе в дистанционной форме для профилактики развития пост стрессовых расстройств, депрессии, патологических зависимостей и психосоматических нарушений.
Для выявления когнитивной дисфункции и ее коррекции с помощью медикаментов или методов когнитивного тренинга может быть проведена консультация нейропсихолога.
Комментарий. Необходимо учесть, что пожилые пациенты с деменцией, болеющие коронавирусной инфекцией склонны к делирию [British Geriatrics Society].
Всем пациентам, а главное – пациентам с деменцией, изолированным от родственников или привычных ухаживающих лиц, необходимо предоставлять возможность дистанционного общения с привычным им окружением.
Серьезное внимание уделяется стратегиям преодоления стресса, возникшего у пациента в связи с заболеванием. Высокую эффективность показали мероприятия, включающие познавательную поведенческую терапию, познавательную терапию Десенсибилизации и переработка движением глаз (ДПДГ).
С целью улучшения настроения пациентов, суточных ритмов и качества сна могут быть назначены гипнотики, антидепрессанты, транквилизаторы и бензодиазепины. В некоторых случаях, по показаниям, необходимо рекомендовать консультацию психиатра.
Все пациенты с COVID-19 должны быть оценены для определения потребности в эрготерапии. Эрготерапия должна быть предоставлена всем пациентам, кто в ней нуждается.
Комментарий. Необходимо проводить эргореабилитацию, в частности, оценку основных видов повседневной жизни (самообслуживание и бытовая жизнь), оценку способности пациентов выполнять привычные действия, восстановление или адаптацию пострадавших видов деятельности. Необходимо как можно более рано обучить пациентов самостоятельному выполнению рекомендаций по реабилитации, связанных с самообслуживанием и движением. Необходимо обучение и включение семьи в помощь, везде, где это возможно и безопасно, при этом возможно дистанционное обучение навыкам самообслуживания. Следует проводить эрготерапевтические вмешательства дистанционно, в случаях, если контактное вмешательство опасно или невозможно.
Образовательные мероприятия для пациентов с последствиями COVID-19
Учитывая, что SARS-COV-2 является новым заболеванием и специалисты и пациенты накапливают данные о развитии и последствиях заболевания, мероприятия по разъяснению причин, механизмов повреждения организма и возможностей профилактики и реабилитации должны стать обязательной частью реабилитационных программ постковидной реабилитации. пациенты должны получить информацию об индивидуальных условиях и стратегиях восстановительных мероприятий.




























































































0 комментариев