Рахит у детей. Лекция для врачей
Лекция для врачей "Рахит у детей". Лекцию для врачей проводит д.м.н., профессор, заведующий кафедрой педиатрии Казанской государственной медицинской академии Станислав Викторович Мальцев
На лекции для врачей рассмотрены следующие вопросы:
- Рахит детей раннего возраста ( алиментарный рахит) остается глобальной проблемой общественного здравоохранения, т.к оказывает серьезное влияние на здоровье младенцев, детей и подростков с последствиями, которые сохраняются в зрелом возрасте
- Рахит в детском возрасте имеет серьезные последствия:
- нарушение роста
- боли в костях мышечная
- слабость деформации конечностей и таза
- задержка моторного развития
- зубные аномалии
- плохой сон и беспокойство
- задержка прорезывания молочных зубов
- В долгосрочной перспективе:
- Остеопороз
- Низкая костная масса во взрослом возрасте
- деформации костей таза, нижних конечностей, грудной клетки и позвоночника
- аномалии зубов
- Рахит в детском возрасте имеет серьезные последствия:

- Кривые ноги как фишка знаменитостей



- Рахит это нарушения со стороны костной системы ребенка: признаки остеомаляции или остеоидной гиперплазии
- Типичная рентгенологическая картина рахита - поражение метафизов:
- метафизарный рахит
- снижение минеральной плотности кости
- Типичная рентгенологическая картина рахита - поражение метафизов:
- Рахит-нарушение минерализации растущей кости, обусловленное временным несоответствием между потребностями растущего организма в фосфатах и кальции и недостаточностью систем, обеспечивающих их доставку в организм ребенка
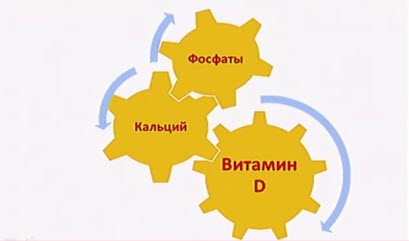
- Основные нарушения в костной системе у детей и подростков связаны с метаболизмом кальция и фосфатов, а также с дефицитом витаминов - прежде всего витамина D
- Минерализация костей требует достаточного количества необходимых минеральных ионов, кальция и фосфата, а витамин D оптимизирует их всасывание из кишечника
- Изменения кальция, фосфатов, витамина D взаимосвязаны и взаимозависимы
- Развитие костных признаков рахита у детей раннего возраста обусловлено:
- быстрыми темпами роста
- высокой скоростью моделирования скелета
- дефицитом в растущем организме фосфатов и кальция
- несовершенством путей их транспорта, метаболизма и утилизации (гетерохрония созревания)
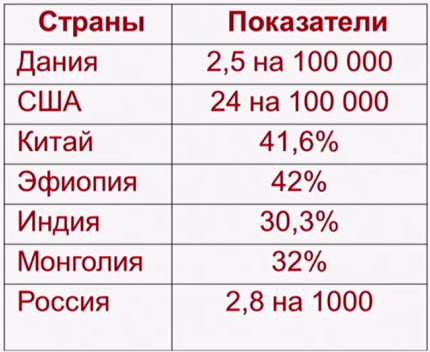
- Частота рахита у детей раннего возраста
- В настоящее время не существует единых международно признанных диагностических критериев рахита, ВОЗ 2019
- Посмертное исследование в Британии показало, что 76% детей с синдромом внезапной смерти имели субоптимальные уровни витамина D, из которых 69% имели гистологические признаки рахита
- У младенцев и детей младшего возраста рахит остается рентгенологическим диагнозом, который необходимо подтвердить с помощью рентгенографии коленного сустава
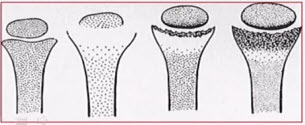
- Костные проявления рахита
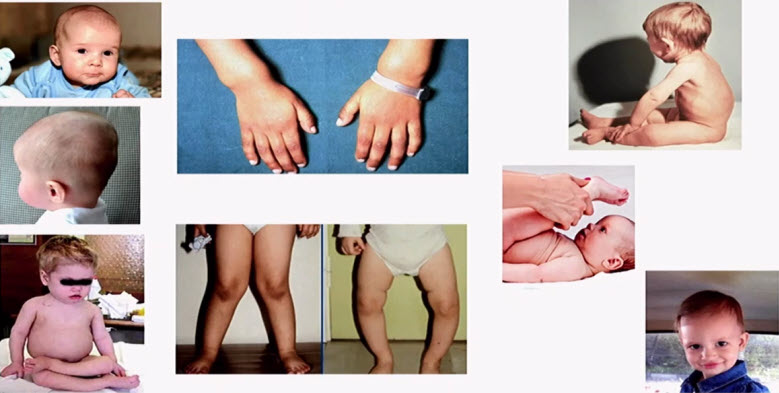
- Деформации позвоночника и грудной клетки
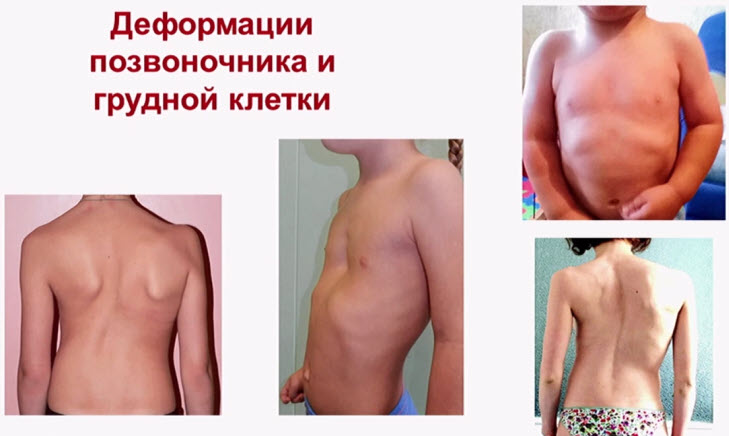
- Формы рахита у детей раннего возраста
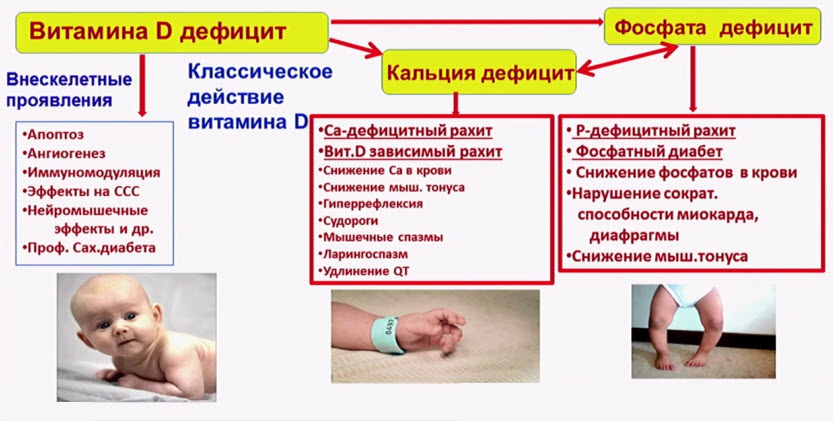
- Этапы развития рахита
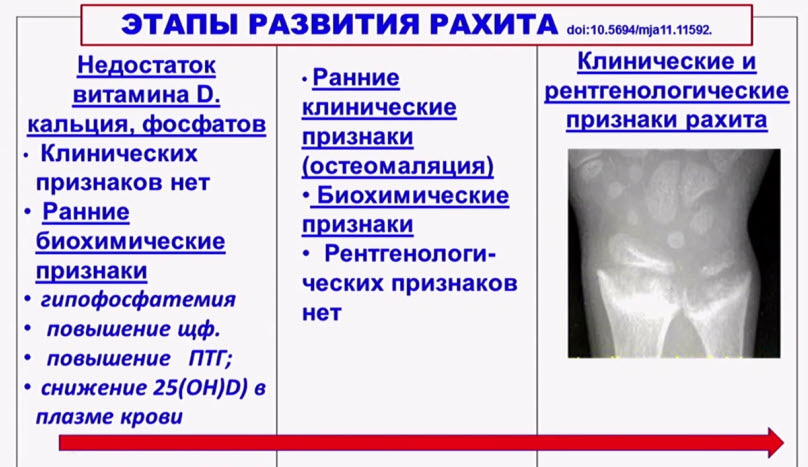
- Пик заболеваемости рахитом приходится на детей младшего возраста и подростков
- Поскольку рахита проявляется в период быстрого роста, второй пик частоты гипокальциемических судорог и развития рахита наблюдается в подростковом возрасте
- Иран - зимние месяцы
- У 414 здоровых девочек 11-15 лет: среднее значение 25-ОН D в сыворотке крови составляло 7,8 нг / мл, среднее содержание кальция в сыворотке крови составило 8,2 мг%
- Содержание 25-ОН D до и после воздействия солнечного света составляла 7,1 +/-1,9 нг / мл и 13,9 +/- 2,4 нг / мл
- При приеме витамина D 7,4+/-1,8 нг / мл и 27,9+/-4,2 нг / мл соответственно
- Уровень 25-OH-D определяли у 427 итальянских здоровых подростков (10,0-21,0 лет)
- Средний уровень 25-OH-D в сыворотке крови составил 20 нг/мл, диапазон 8,1-174,7, при этом у 82,2% был гиповитаминоз D
- Дефицит витамина D - у 49,9%
- Недостаточность витамина D - 32,3%
- Причины дефицита витамина D у детей
- 1. Нарушение поступления
- 2. Нарушение усвоения
- 3. Нарушение метаболизма
- Обеспеченность витамином D детей раннего возраста в разных городах России
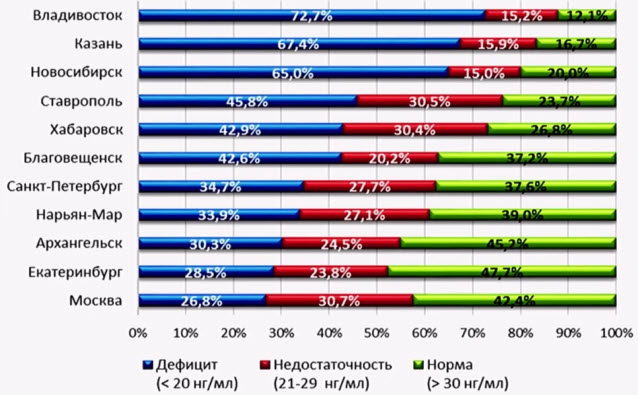
- Необходимое количество кальция для детей первых 6 мес. -500- 600 мг в сут.
- Содержание кальция в грудном молоке колеблется от 15 до 40 мг/дл и дети первых месяцев жизни за сутки получают
от 180 до 350 мг - Необходимое количество фосфатов для детей первых 6 мес. 300 - 400 мг в сут.
- Содержание фосфатов в грудном молоке колеблется от 5 до 15 мг/дл и дети первых месяцев жизни за сутки получают от 50 до 180 мг
- Рада Ш., 1 г. 9 мес.
- С первых недель жизни признаки атопического дерматита
- Получала индивидуальную диету без молока, без смесей
- Постоянно наблюдалась аллергологом, педиатром. Витамин D не назначали
- Сидит с 6-9 мес, стоит с поддержкой, ходит неуверенно
- Невропатолог-ППЦНС
- Появились варусные деформации нижних конечностей
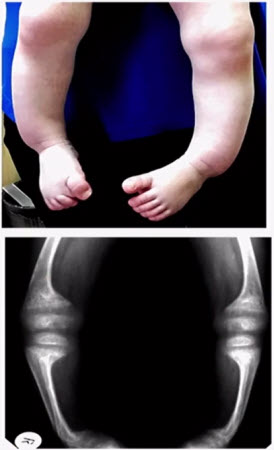
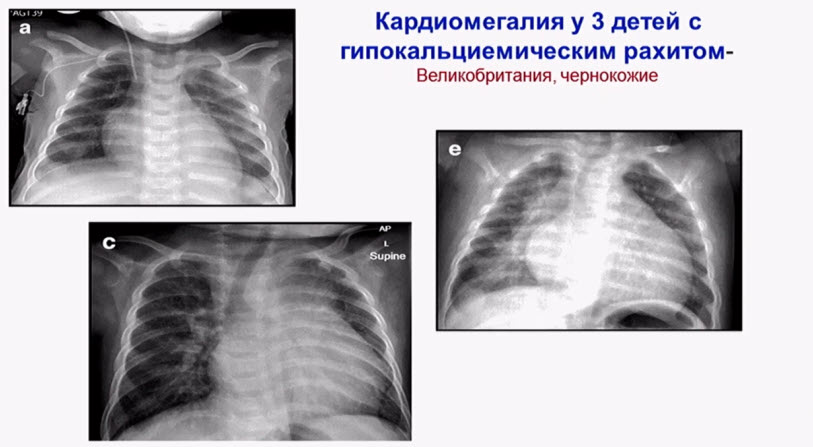
- Кардиомегалия у 3 детей с гипокальциемическим рахитом - Великобритания, чернокожие
- Рахит- болезнь или синдром
- Витамин D-дефицитный рахит
- Кальций-дефицитный рахит
- Фосфат-дефицитный рахит
- Метаболический рахит - антиконвульсантная терапия
- Рахит при мальабсорбции
- Гепатобилиарный рахит
- Семейный гипофосфатемический рахит - фосфатный диабет
- Болезнь Фанкони
- ПТА Витамин D-зависимый рахит I и II типа
- Онкогенный рахит (остеомаляция)
- Рахит при ХПН
- Алиментарный (нутритивный) рахит - эффект при назначении малых доз витамина D
- Наследственные формы рахита (в основе лежат генетические причины) встречаются нередко: на их долю приходится около 13% от общего числа больных рахитом
- Классификация рахита
- Кальципенический рахит - вызван дефицитом витамина D, дефицитом кальция и нарушений метаболизма и действия витамина D
- Рахит как следствие дефицита поступления кальция или желудочно-кишечных расстройств, приводящих к мальабсорбции кальция
- Витамин D-ассоциированные причины рахита:
- Рахит, связанный с дефицитом витамина D из-за недостаточного его поступления
- Витамин D-зависимый рахит типа 1В (дефицит 25-гидроксилазы вследствие мутаций в CYP2R1)
- Витамин D-зависимый рахит типа 1А (дефицит 1α-гидроксилазы вследствие мутации в CYP27B1)
- Витамин D-зависимый рахит типа 2 (Наследственный 1,25 (0H)2D-резистентный рахит из-за мутаций в VDR
- Повышенная деградация витамина D вследствие применения противосудорожных или антимикробных препаратов
- Фосфопенический рахит- возникает вследствие нарушения реабсорбции фосфатов в почках или уменьшенной желудочно-кишечной абсорбции фосфата
- Рахит вследствие дефицита фосфатов в пище или нарушения биодоступности:
- Грудные дети с очень низким весом при рождении
- Использование неадаптированной, гипоаллергенной смеси или парентерального питания
- Чрезмерное связывание фосфатов
- Желудочно-кишечная расстройства
- Рахит, вызванный повышенной потерей фосфатов в почках:
- 1. Рахит, обусловленный изменением содержания фактора роста фибробластов 23 (FGF23)
- Х-связанная гипофосфатемия (XLH) -(мутации в РНЕХ)
- Аутосомно-рецессивный гипофосфатемический рахит (АРХ) - (ассоциирован в DMP1 (тип ARHR 1) или ENPP1 (тип ARHR 2)
- Аутосомно-доминантный гипофосфатемический рахит (СДВГ) мутации в FGF23)
- Синдром Рейна - мутации в FAM20C
- Другие: опухоль-индуцированная остеомаляция или полиостотическая фиброзная дисплазия, сверхэкспрессия α-Клото
- 2. Самостоятельные виды рахита:
- мутации В SLC34A1 (кодирующих натрий-зависимый фосфатный транспорт белок 2A(NPT2A))
- мутации В SLC34A3 (кодирование NTP2C), вызывающие наследственный гипофосфатемический рахит с гиперкальциурией - мутации в NHERF1
- синдром Фанкони или дистальный почечный канальцевый ацидоз
- 1. Рахит, обусловленный изменением содержания фактора роста фибробластов 23 (FGF23)
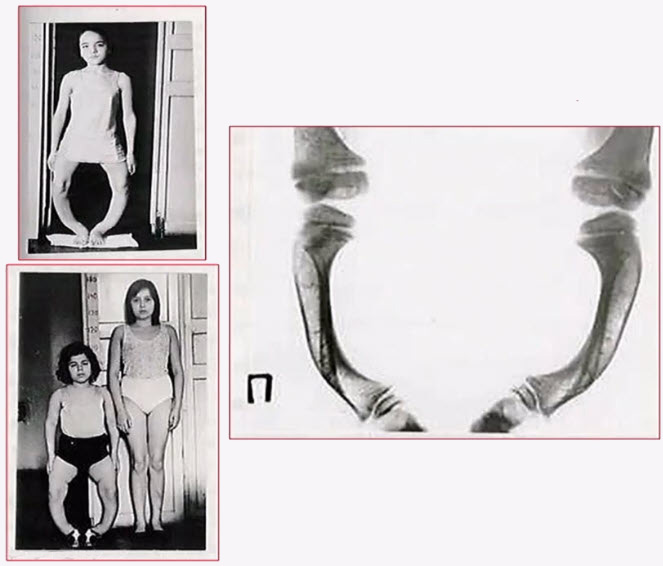
- Гипофосфатемический витамин Д-резистентный рахит
- наследственный (аутосомно-доминантный, сцепленный с Х-хромосомой)
- идиопатический
- Проявляется на 1 году жизни
- Характерна родословная
- Отставание в росте
- Рахитические деформации костной системы, наиболее выражены варусные деформации нижних конечностей
- Остеопороз
- Метафизарный процесс
- Грубая трабекулярность кости
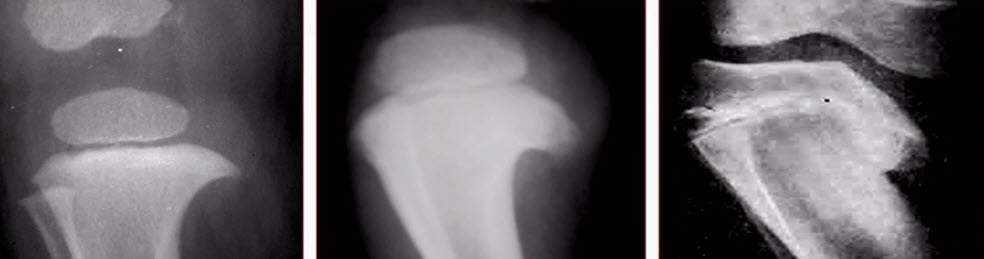
- Болезнь Блаунта - остеохондропатия — дисплазия медиального отдела проксимальной ростковой зоны большеберцовой кости
- Занимает второе место в структуре деформаций нижних конечностей после рахита
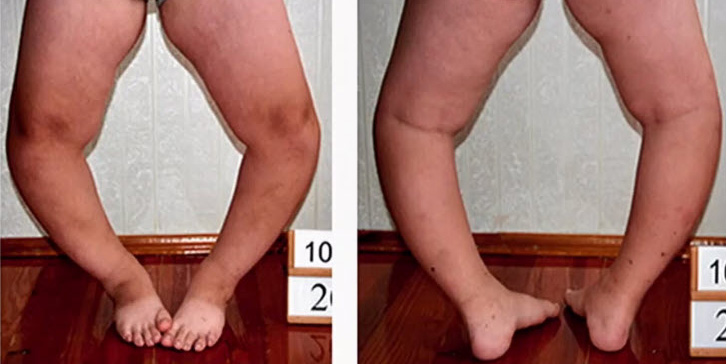
- Дамир, 2.г. 2 мес. В течение года получает витамин D по поводу рахита
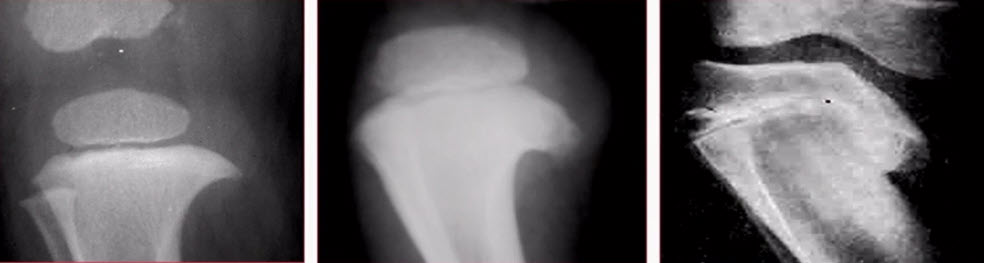
- Болезнь Блаунта - остеохондропатия
- дисплазия медиального отдела проксимальной ростковой зоны большеберцовой кости
- занимает второе место в структуре деформаций нижних конечностей после рахита
- Мышечная гипотония как причина деформаций нижних конечностей
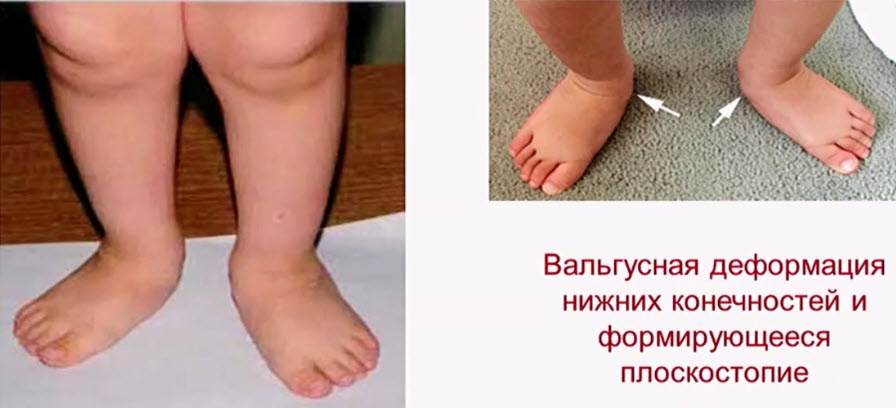
- Ошибки при диагностике рахита у детей
- 1. «Это физиологическое искривление» - со временем пройдет!!!
- 2. Мышечная гипотония - к невропатологу=ПП ЦНС - массаж, физиолечение, сосуд, препараты
- 3. РПЗ- к травматологу- констатация деформаций - массаж, иммобилизация
- 4. Болезнь Блаунта - диагностируется поздно
- 5. Витамин D-резистентный рахит или алиментарный рахит ??-обследование и консультация
- 6. Гипофосфатазия - бронхо-легочная дисплазия, судороги, нефрокальциноз, потеря зубов, деформации костной системы, отставание в росте, переломы. Частота - 4,5 случая на 1000 биохимических исследований
- Рекомендации по дозам холекальциферола для профилактики гиповитаминоза D
- Доза не зависит от вида вскармливания
| Возраст | Профилактическая доза | Проф. Доза для Европейского Севера России |
| 1-6 месяцев | 1000 ME в сутки | 1000 ME в сутки |
| 6-12 месяцев | 1000 ME в сутки | 1500 ME в сутки |
| 1-3 года | 1500 ME в сутки | 1500 ME в сутки |
| 3-18 лет | 1000-2000 ME в сутки | 1500 ME в сутки |
- Лечение рахита:
- 1.Оптимизация питания
- 2. Физическая нагрузка и прогулки
- 3. Витамин D. Аквадетрим
- Аквадетрим. Профилактика и лечение:
- дефицита витамина D;
- рахита и рахитоподобных заболеваний;
- гипокальциемической тетании;
- остеомаляции;
- заболевания костей на метаболической основе (таких как гипопаратиреоз и псевдогипопаратиреоз)
- Аквадетрим. Профилактика и лечение:
| Степень тяжести рахита | Суточная доза витамина D | Продолжительность курса, сут |
| I | 1000-1500 ME | 30 |
| II | 2000-2500 ME | 30 |
| III | 3000-4000 ME | 45 |
Дополнительный материал "Рахит у детей"
Отрывок из книги "Клиническая диетология детского возраста: руководство для врачей"
Особое внимание уделяется обоснованию, разработке и использованию лечебного питания в зависимости от вида патологии. Приводятся основные принципы построения лечебных рационов, дается характеристика лечебных свойств специализированных продуктов, их состав и возможность использования в диетотерапии при различных болезнях детского возраста. Подробно разбираются вопросы питания детей при алиментарно-зависимых состояниях, функциональном нарушении желудочно-кишечного тракта, заболеваниях почек, органов пищеварения, пищевой непереносимости, ожирении, острых кишечных инфекциях. Большое внимание уделено вскармливанию недоношенных и детей с перинатальной патологией центральной нервной системы. Впервые подробно рассмотрены особенности питания детей-спортсменов, а также проблема недостаточности питания, определение нутритивного статуса детей, парентеральное питание в педиатрии и детской хирургии.

Купить книгу "Клиническая диетология детского возраста: руководство для врачей"
Рахит у детей раннего возраста в большинстве случаев обусловлен нарушением регуляции фосфорно-кальциевого обмена и дефицитом витамина D (D-дефицитный младенческий рахит).
Младенческий рахит является не только педиатрической, но и медико-социальной проблемой, так как имеет серьезные последствия, обусловливающие высокую заболеваемость детей в старшем возрасте. Перенесенный в детстве рахит и связанное с ним нарушение накопления пиковой костной массы могут предрасполагать к остеопорозу в последующие годы жизни. Остеопения и остеомаляция, наблюдаемые при рахите, способствуют формированию нарушений осанки, множественному кариесу зубов. Последствиями нарушения абсорбции кальция, фосфора, магния могут явиться мышечная гипотония, вегетативные дисфункции, нарушения моторики желудочно-кишечного тракта. Дисфункции иммунитета в виде снижения уровня интерлейкинов, интерферона, показателей фагоцитоза предрасполагают к частым инфекционным заболеваниям, нарушая социальную адаптацию ребенка.
Рахит был хорошо известен врачам глубокой древности. Описание болезни имеется в трудах Сорана Эфесского (98–138 гг.) и Галена (131–201 гг.). Соран Эфесский (грек по национальности) наблюдал в Риме детей с деформацией ног и позвоночника и объяснял их ранним началом ходьбы. Гален в работах по анатомии впервые дал описание рахитических изменений костной системы, включая деформацию грудной клетки. Возможно, что некоторые изменения скелета, вызываемые рахитом, принимали раньше за вполне нормальные особенности строения тела ребенка. Так, на картинах старых датских, голландских и немецких художников XV–XVI вв. можно видеть детей с явными чертами заболевания — олимпийским лбом, деформацией грудной клетки, утолщенными эпифизами конечностей. В некотором противоречии с этим находится предположение Е.М. Лепского (1961) о том, что до XVII в. рахит не был распространенным заболеванием, так как в медицинской литературе тех веков нет о нем достоверных данных; скорее можно допустить, что рахит не рассматривался как болезнь.
Начиная с XVII в. интерес к рахиту проявляется особенно живо. В эпоху промышленной революции, когда люди стали активно переселяться из сельской местности в крупные города, где детям приходилось расти в переполненных, лишенных солнечного света кварталах, появились первые описания случаев заболевания. Они признавали, что дети, проживающие в перенаселенных городах Северной Европы, приобретали серьезную болезнь с деформацией костного скелета в виде увеличения эпифизов длинных трубчатых костей и ребер, искривления нижних конечностей и позвоночника, слабости мышц. В 1650 г. Френсис Глиссон представил первое полное клиническое и патологоанатомическое описание рахита в работе «De rachitide sive morbo puerile, qui vulgo. Th e rickets, dicitur, tractatus». По мнению ученого, основными факторами риска рахита у детей являлись отягощенная наследственность и нерациональное питание матери. Большое значение автор придавал нервной или неустойчивой конституции одного или обоих родителей, обильному питью (эпикурейству), ведению праздного образа жизни, отсутствию физического труда, «приверженности к разнеживающим искусствам и наукам, каковыми являются музыка, поэзия, ежедневное посещение комедий, а также усердное чтение романов».
Некоторое время рахит называли «английской болезнью», так как в Англии отмечалась высокая распространенность его тяжелых форм. Английское название rickets произошло от древнеанглийского wrickken, что означает «искривлять», а Ф. Глиссон изменил его на греческое rachitis (болезнь спинного хребта): при рахите значительно деформируется позвоночник.
В отечественной литературе первые сведения о рахите относятся к началу XIX в. В 1830 г. опубликована работа Г. Тихомирова «Правила о способе врачевания английской болезни». В 1847 г. проф. С.Ф. Хотовицкий в своем руководстве «Педиатрика» представил определение рахита как «особенного страдания уподобительной деятельности, обнаруживающееся преимущественно распуханием и размягчением костей, и наконец, искривлением их». Автор подчеркивает, что при лечении рахита главное внимание следует уделять не лекарствам, а гигиеническим мероприятиям и организации правильного питания.
В дальнейшем рахит продолжает привлекать русских исследователей; ему посвящены работы Н.Ф. Филатова, А.А. Киселя, И.А. Шабада, В.П. Жуковского, Г.Н. Сперанского, А.Ф. Тура, Е.М. Лепского, М.Н. Бессоновой, К.А. Святкиной и др. Н.Ф. Филатов подчеркивал, что рахит — общее заболевание организма, проявляющееся главным образом своеобразным изменением костей. Его полностью поддерживал А.А. Кисель: «Мои наблюдения по рахиту привели меня к некоторым основным выводам. Прежде всего, рахит — это болезнь не только костной системы, но и всего организма в целом».
История поиска причин и методов лечения рахита продолжалась практически 270 лет, начиная с первых описаний его клиники. В 1822 г. Sniadecki отмечал, что дети, родившиеся в Варшаве, чаще болеют рахитом, нежели младенцы, родившиеся в сельской местности. Основываясь на этом наблюдении, он предположил, что солнечный свет, возможно, играет роль в предупреждении этой патологии. В 1890 г. Palm опубликовал результаты крупного эпидемиологического исследования: рахит редко встречался в бедных городах Китая, Японии и Индии, где люди плохо питались и жили в нищете, тогда как у детей, проживающих в индустриальных городах Британских островов, заболеваемость рахитом была высокая. Эти наблюдения привели ученого к выводу о необходимости систематического использования солнечных ванн как меры профилактики и лечения заболевания.
К сожалению, этим исследованиям не уделялось должного внимания вплоть до начала XX в., когда в 1919 г. Huldschinsky впервые показал, что заболевание у детей излечивается под влиянием лучей «искусственного горного солнца» (кварцевая лампа). Он поместил одну руку ребенка, больного рахитом, под воздействие ультрафиолетового излучения и обнаружил, что рахитические изменения в другой руке регрессировали в той же степени.
Практически одновременно Mellanby в экспериментах на собаках доказал, что тяжелый рахит, вызванный рахитогенной диетой, излечивается рыбьим жиром, предположив, что подобный эффект обусловлен наличием в нем какого-то витамина. Часть исследователей полагали, что антирахитическое действие рыбьего жира обусловлено наличием в нем витамина А. Однако в 1922 г. McCollum указал на наличие в рыбьем жире иного витамина, поскольку, пропуская струю кислорода через тресковый жир и инактивируя витамин А, он обнаружил, что антирахитическое действие жира сохранялось. В дальнейшем в неомыляемой части трескового жира был найден другой витамин сильным антирахитическим действием — витамин D. В 1924 г. A.Hess впервые получил витамин D из растительных масел после их облучения ультрафиолетовыми лучами с длиной волны 280–310 нм. Позднее, в 1937 г. A. Windaus из 7-дегидрохолестерола впервые синтезировал витамин D3. В 60–80-е годы XX в. группа исследователей под руководством H.F. De Luca детально изучили метаболизм витамина D и описали все его активные формы.
Этиологические и патогенетические факторы рахита
В настоящее время общепринято определение рахита как заболевания, обусловленного временным несоответствием между потребностями растущего организма в кальции и фосфоре и недостаточностью систем, обеспечивающих их доставку в организм ребенка.
Согласно МКБ-10, рахит относится к разделу болезней эндокринной системы и обмена веществ (Е 55.0), а не к гипо- и авитаминозам, что соответствует общепринятому пониманию рахита как обменного нарушения, а не только как D-дефицитного состояния. Не вызывает сомнений, что рахит — многофакторное заболевание, в патогенезе которого значение дефицита витамина D следует рассматривать не столько с позиции его недостаточного поступления в организм ребенка, сколько с учетом особенностей его метаболизма под влиянием совокупности экзо- и эндогенных факторов (табл. 5.1).
Известно, что витамин D поступает в организм человека с пищей и синтезируется в коже под влиянием ультрафиолетовых лучей. Наиболее богатыми источниками витамина D являются печень трески, тунца, рыбий жир, в меньшей степени — сливочное масло, яичный желток, молоко. В продуктах растительного происхождения содержится его аналог — эргокальциферол (витамин D2).
Фотосинтез витамина D в коже происходит в несколько этапов. Под действием УФО 7-дегидрохолестерол (провитамин D3) превращается в превитамин D3, который под влиянием температуры кожи превращается в холекальциферол (витамин D3). Скорость фотосинтеза холекальциферола в коже составляет порядка 15–18 МЕ/см2/ч, что позволяет полностью удовлетворить потребность в нем большинства людей при адекватной инсоляции. Однако следует учитывать, что на синтез витамина D в коже человека существенно влияют климатические условия, географическая широта местности, уровень загрязненности воздуха, а также степень пигментации кожи. Именно поэтому в определенных условиях важную роль в предотвращении гиповитаминоза D играет холекальциферол, получаемый с пищей или витаминными препаратами.
Таблица 5.1 Основные формы рахита в МКБ-10.
Класс IV. Болезни эндокринной системы, расстройства питания и нарушения обмена веществ (E00–E90)
| Шифр |
Заболевания |
| E55 |
Недостаточность витамина D Исключены: остеомаляция у взрослых (М83), остеопороз (М80–М81), последствия рахита (Е64.3) |
| Е55.0 | Рахит активный Остеомаляция
Исключены: кишечный (К90.0), Крона (К50), неактивный (Е64.3), почечный (N25.0), витамин-D-резистентный (Е83.3) |
| Е55.9 |
Недостаточность витамина D неуточненная Авитаминоз D |
| Е64.3 |
Последствия рахита |
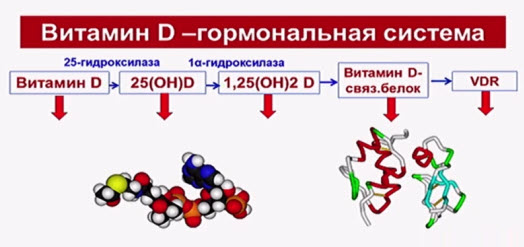
Образовавшийся в коже и поступивший с хиломикронами лимфы из кишечника холекальциферол транспортируется к местам дальнейшего метаболизма. Первый этап трансформации — гидроксилирование с образованием кальцидиола — 25(ОН)D происходит в печени. Образование печеночного метаболита катализирует 25-гидроксилаза на внутренней мембране митохондрий печени. Содержание 25(OH)D3 в крови признается большинством исследователей в качестве наиболее информативного показателя обеспеченности организма витамином D. Уровень 25-гидроксихолекальциферола является суммарным отражением эндогенного образования холекальциферола в коже и его поступления с продуктами питания или витаминных препаратов. Вопрос о том, какой уровень 25-гидроксихолекальциферола в сыворотке крови является нормальным, а какие показатели следует расценивать как гиповитаминоз, продолжает активно обсуждаться. По данным ряда исследований, среднее содержание 25(ОН)D в сыворотке крови здоровых людей находится в пределах 50–100 нмоль/л (20–40 нг/мл).
О недостатке витамина D необходимо думать при снижении уровня 25-гидроксихолекальциферола в сыворотке ниже 30 нг/мл.
Образованный в печени 25-гидроксихолекальциферол переносится с помощью D-связывающего белка в почки, где в проксимальных извитых канальцах он трансформируется в гормонально активную форму витамина D — кальцитриол (1,25(ОН)2D) или альтернативный метаболит 24,25(ОН)2D. В условиях дефицита кальция и фосфора в организме из 25(ОН)D образуется 1,25(ОН)2D, основной эффект которого направлен на повышение сывороточной концентрации кальция путем усиления его абсорбции в кишечнике и реабсорбции в почках, а также посредством резорбции кальция из костей. Процесс образования кальцитриола катализируется альфа-1-гидроксилазой в митохондриях клеток почечных канальцев.
При нормальной или повышенной концентрации кальция и фосфора в сыворотке крови нарастает активность 24-гидроксилазы, под действием которой образуется альтернативный метаболит 25(ОН)D — 24,25(ОН)2D, обеспечивающий фиксацию кальция и фосфора в костной ткани. Синтез 1,25-дигидроксихолекальциферола подвержен очень жесткой регуляции, благодаря чему образование 1,25(ОН)2D происходит в соответствии с потребностью организма в кальции или кальцитриоле для функционирования других органов и тканей. Этим объясняется большая вариабельность содержания данного метаболита в сыворотке крови, не позволяющая использовать его в качестве показателя обеспеченности организма витамином D.
Кальцитриол оказывает биологическое действие после связывания со специфическими рецепторами. После взаимодействия с рецептором 1,25(ОН)2D проходит через цитоплазматическую мембрану, избирательно связывается с регуляторными областями соответствующих генов. Результатом данного взаимодействия является активация синтеза одних белков (кальцийсвязывающий белок, остеокальцин, остеопонтин, кальбидин, сперминсвязывающий белок, орнитинкарбоксилаза, 24-гидроксилаза) и угнетение образования других (в частности, интерлейкины-2, -12 и другие провоспалительные цитокины). Рецепторы к кальцитриолу обнаружены в большинстве тканей организма, что объясняет многогранную роль 1,25(ОН)2D в регуляции внутриклеточного метаболизма кальция, роста и дифференцировки клеток.
Витамин D, являясь важнейшим регулятором фосфорно-кальциевого метаболизма, обеспечивает необходимый уровень данных элементов для адекватного остеогенеза. В кишечнике кальцитриол регулирует абсорбцию кальция после связывания со специфическими рецепторами клеток эпителия. В почках 1,25(ОН)2D стимулирует реабсорбцию кальция и фосфора, что в совокупности с интестинальной абсорбцией элементов приводит к повышению их содержания в сыворотке крови до уровня, обеспечивающего адекватную минерализацию остеоида.
В костной ткани под действием кальцитриола идут два разнонаправленных, но взаимосвязанных процесса. Остеокласты осуществляют резорбцию костной ткани, обеспечивая повышение сывороточного уровня кальция и фосфора с последующим образованием гидроксиапатитов. В то же время посредством активации соответствующих генов остеобластов 1,25(ОН)2D усиливает синтез остеокальцина, остеопонтина, коллагена, необходимых для минерализации и функционирования вновь формирующейся кости.
С момента открытия витамина D и установления его роли в регуляции фосфорно-кальциевого обмена гиповитаминоз D был признан основным этиологическим фактором рахита у детей. Его дефицит может возникать либо в условиях неадекватного синтеза в коже под влиянием солнечных лучей, либо при недостаточном поступлении с продуктами питания или витаминными препаратами.
Имеются данные, что в зоне 55о северной широты (Москва и ряд других крупных городов России, Белоруссии и стран Прибалтики), солнечное излучение способно обеспечить образование витамина D3 в коже на протяжении лишь 4 мес. в году (с середины апреля до середины августа). Следовательно, большая часть детского населения России может испытывать дефицит солнечного света вследствие особенностей географического положения.
В условиях дефицита витамина D уменьшается синтез кальцитриола, вследствие чего снижается абсорбция кальция в кишечнике. Развивающаяся при этом гипокальциемия активирует синтез паратиреоидного гормона. В условиях вторичного гиперпаратиреоза усиливается резорбция костной ткани с целью поддержания нормокальциемии, а также увеличиваются реабсорбция кальция в почках и экскреция фосфатов. Усиление всасывания кальция в кишечнике имеет временный характер, так как этот процесс осуществляется посредством активации паратгормоном синтеза 1,25(ОН)2D в почках, однако в условиях дефицита исходного субстрата (25(ОН)D) образование кальцитриола будет также нарушаться.
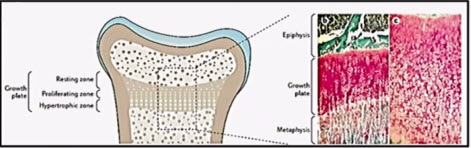
Дефицит кальция, фосфатов и повышенная резорбция костной ткани в условиях вторичного гиперпаратиреоидизма являются ключевыми патогенетическими моментами формирования типичных для рахита костных изменений. В дистальных отделах зон роста при рахите отмечаются значительные изменения — неспособность новообразованного остеоида адекватно минерализоваться. Пролиферация и гипертрофия хрящевых клеток приводят к разрастанию метафизарных пластинок, что проявляется в виде типичных для рахита деформаций костей черепа, «рахитических четок».
Таким образом, в условиях гиповитаминоза D в структуре костного метаболизма отмечается преобладание процессов резорбции над новообразованием костной ткани с отложением остеоида при отсутствии его адекватной минерализации. При сохраняющемся дефиците витамина D кости скелета теряют свою прочность и подвергаются деформации за счет сокращения мышц и тяжести собственного тела.
В настоящее время накоплены факты, подтверждающие существенное значение в развитии рахита дефицита различных нутриентов. Качественная и количественная белковая недостаточность, дефицит незаменимых аминокислот и гиповитаминоз D приводят к однонаправленным изменениям в метаболизме кальция и фосфора, а также в структуре костной ткани: уменьшается содержание витамин D-зависимого кальцийсвязывающего белка в слизистой оболочке тонкой кишки, снижается скорость всасывания макро- и микроэлементов в пищеварительном тракте и минерализации костной ткани. Нарушения фосфорно-кальциевого обмена могут возникать и в условиях изменения липидного состава рациона питания, влияющего на секрецию желчи, играющей важную роль в процессе усвоения кальция, фосфора и витамина D. С другой стороны, некоторые жирные кислоты способны образовывать с кальцием нерастворимые соли и выводить их с калом, что также может приводить к гипокальциемии и нарушению минерализации при избыточном потреблении жиров. Кроме гиповитаминоза D, большую роль в нарушении костного метаболизма играет дефицит других витаминов, в частности аскорбиновой кислоты, ретинола, витаминов группы В, участвующих в механизмах ремоделирования кости, образования костной матрицы, улучшающих всасывание нутриентов и стимулирующих гидроксилирование метаболитов витамина D.
В настоящее время в патогенезе рахита большое внимание уделяется дефициту кальция. Результаты последних исследований позволяют предполагать, что при дефиците кальция в рационе ребенка потребность в витaмине D существенно возрастает, что предрасполагает к развитию заболевания у детей с нормальным уровнем 25(ОН)D. В основе патогенеза рахита при дефиците кальция в рационе питания может лежать ускорение метаболизма 25-гидроксихолекальциферола с целью повышения уровня 1,25(ОН)2D. В данной ситуации резко возрастает потребность в витамине D и, в случае отсутствия адекватного поступления холекальциферола в организм, содержание 25(ОН)D3 снижается до уровня гиповитаминоза.
Недостаток магния в рационе питания также может приводить к выраженному нарушению фосфорно-кальциевого обмена и метаболизма костной ткани. При дефиците данного элемента отмечаются задержка роста, гипокальциемия, снижение содержания кальция и магния в костях с остеомаляцией, а также повышенное отложение кальция в стенках артериальных сосудов, миокарде и почках. Эти нарушения связывают с перераспределением кальция в организме ребенка, в частности, с повышенным отложением его в мягких тканях в силу антагонистических взаимоотношений между кальцием и магнием.
В патогенезе нарушений костного метаболизма описана также роль таких микроэлементов, как стронций, медь, железо, которые, с одной стороны, могут конкурировать с кальцием за всасывание и включение в структуру костной ткани, а с другой — влиять на метаболизм витамина D, нарушая образование активных метаболитов холекальциферола.
Наши исследования и литературные данные свидетельствуют о существовании определенных факторов риска рахита (табл. 5.2).
Значимым компонентом в патогенезе заболевания являются неблагополучные социально-экономические условия проживания матери, недостаточное пребывание беременной женщины и ребенка на свежем воздухе, ухудшение экологических условий в крупных городах. Немаловажную роль в развитии рахита играют перенесенные ребенком частые инфекционные заболевания, способствующие пищевому дефициту на фоне снижения аппетита и повышенных эндогенных затрат. Кроме того, метаболический ацидоз на фоне заболевания повышает растворимость фосфорно-кальциевых солей и препятствует нормальной минерализации костной ткани. К гиповитаминозу D могут привести высокие темпы роста ребенка в первые месяцы жизни. В этой ситуации высокая потребность в кальции может быть обеспечена только при адекватном уровне 1,25(ОН)2D в сыворотке крови, повышенное образование которого требует ускорения метаболизма холекальциферола, что быстро может привести к его дефициту. С другой стороны, наличие у ребенка гипотрофии также может быть предрасполагающим фактором заболевания. Как известно, жировая ткань выступает в роли депо витамина D. Истощение подкожного жирового слоя у младенцев предрасполагает к быстрому истощению эндогенных запасов холекальциферола и нарушению фосфорно-кальциевого метаболизма. Неблагополучное течение беременности у матери, задержка внутриутробного развития плода, недоношенность, морфофункциональная незрелость могут явиться причинами замедления созревания ферментных систем, что в конечном счете приведет к нарушению фосфорно-кальциевого обмена, метаболизма витамина D и рахиту даже в условиях адекватной специфической профилактики. Немаловажную роль в формировании эндогенного гиповитаминоза D может сыграть патология со стороны органов, участвующих в обмене холекальциферола в организме младенца (желчные пути, печень, почки, кишечник, кожа), а также терапия некоторыми препаратами (антациды, фенобарбитал, циклоспорин, тетрациклин, производные фенотиазина, длительное применение гепарина).
Таблица 5.2 Факторы, предрасполагающие к рахиту
Со стороны матери |
Со стороны ребенка |
Возраст матери младше 17 и старше 35 лет. Наличие экстрагенитальной патологии (патология обмена веществ, ЖКТ, почек). Повторные беременности с малым временным интервалом между ними. Патологическое течение беременности. |
Время года при рождении ребенка. Недоношенность, морфо-функциональная незрелость. |
В научном исследовании, проведенном на кафедре педиатрии РМАПО, показано, что на современном этапе ведущими факторами риска рахита являются ускоренные темпы прибавки в массе и росте на первом году жизни ребенка и сопутствующие заболевания органов, участвующих в метаболизме витамина D (патология ЖКТ и почек). Указанные факторы риска у детей с рахитом встречались достоверно чаще (р < 0,05), нежели в группе здоровых детей.
Таким образом, в настоящее время отношение к рахиту как к заболеванию, обусловленному исключительно или преимущественно экзогенным дефицитом витамина D, нельзя признать правильным. Рахит у детей раннего возраста следует рассматривать как заболевание со сложной этиологией и патогенезом, в котором часто сочетаются компоненты как экзогенного, так и эндогенного происхождения.
Клинико-лабораторная диагностика и классификация рахита
Дефицит витамина D характеризуется патологическими изменениями многих органов и систем, которые могут сохраняться довольно длительное время (табл. 5.3).
Таблица 5.3 Последствия дефицита витамина 1,25(ОН)2D
| Органы |
Последствия дефицита |
| Кости и костный мозг |
Остеопороз, остеомаляция, миелофиброз, анемия, миелоидная дисплазия |
| Желудочно-кишечный тракт |
Снижение абсорбции Са, Р, Mg; гепатолиенальный синдром; нарушение моторики ЖКТ |
| Лимфоидная система |
Снижение иммунитета, синтеза интерлейкинов-1, -2, фагоцитоза, продукции интерферона. Недостаточный синтез IgA-антигена, реализующая предрасположенность к атопии |
| Мышечная система |
Мышечная гипотония, судороги (спазмофилия) |
Следует подчеркнуть, что последствия дефицита витамина D и его метаболитов могут быть доминирующей причиной ухудшения течения таких заболеваний, как анемия, пневмония, различных наследственных и приобретенных остеопатий при заболеваниях почек и эндокринных органов. У детей старшего возраста и подростков заслуживают внимания сохраняющаяся мышечная гипотония и вегетативная дисфункция.
Накопленный отечественными педиатрами опыт свидетельствует о наличии в дебюте заболевания неврологических нарушений: беспокойство ребенка, раздражительность, пугливость. Малыш плохо засыпает, часто просыпается ночью, вздрагивает от стука, яркого света, громких звуков. Следствием вазомоторных нарушений являются разлитой стойкий красный дермографизм, повышенная потливость, особенно во время кормления и во сне (просыпается на мокрой подушке). Пот при этом становится кислым, что ведет к раздражению кожных покровов, потнице, опрелости, а также облысению затылка из-за постоянного трения головкой о подушку. В основе этих изменений лежат нарушения вегетативного отдела нервной системы. В случае отсутствия адекватной терапии заболевания неврологические изменения нарастают, приводя к задержке психомоторного развития ребенка — дети позднее начинают садиться, вставать, ходить.
При рахите наблюдаются изменения мышечной системы. Характерна мышечная гипотония. Одним из ее проявлений может быть запор у грудного ребенка. При нарастании слабости мышц передней брюшной стенки появляется лягушачий живот, отмечается гипермобильность суставов (дети, лежа на спине, легко притягивают стопу к своему лицу и даже закладывают ее себе на плечо и за головку). Мышечная гипотония наряду с костными изменениями также предрасполагает к задержке моторного развития.
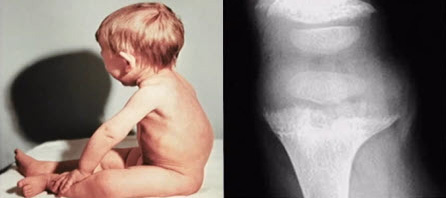
Костные изменения развиваются преимущественно в тех отделах скелета, которые интенсивно растут в тот период жизни ребенка, когда рахит достигает наибольшей активности. Именно поэтому первыми отмечаются изменения преимущественно костей черепа, они становятся податливыми, размягченными по краям большого родничка и швов. Размягченные участки кости при надавливании дают ощущение толстого пергамента или тонкой целлулоидной пластинки, при этом пальпация вызывает негативную реакцию ребенка. В результате разрастания неминерализованной остеоидной ткани появляются теменные и лобные бугры. В наиболее тяжелых случаях рахита остеомаляция и остеоидная гиперплазия могут изменять конфигурацию черепа, когда голова становится квадратной, иногда сильно выступает лоб (олимпийский лоб), сильно западает переносица (седловидный нос).
К изменениям костей черепа вскоре присоединяется деформация грудной клетки: на границе костной и хрящевой части ребер в результате усиленного образования остеоидной ткани появляются утолщения (четки). Кости грудной клетки становятся более мягкими и деформируются: усиливается кривизна ключиц, грудная клетка с боков сдавливается, нижняя ее апертура несколько разворачивается, а верхняя суживается, на боковой поверхности появляются как бы перетяжки, приблизительно на уровне прикрепления диафрагмы (гарриссонова борозда). Передняя часть грудной клетки вместе с грудиной несколько выпячивается вперед (куриная, или килевидная, грудь), усиливается кривизна в области нижних грудных и верхних поясничных позвонков, что ведет к формированию рахитического кифоза. В дальнейшем, когда ребенок начинает много ходить, могут формироваться лордоз и сколиоз. Изменения грудной клетки особенно отчетливы в возрасте 5–9 мес.
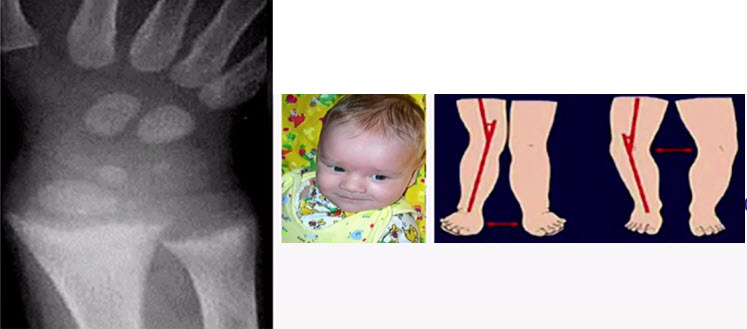
Несколько позже изменяются длинные трубчатые кости конечностей; в области дистальных эпифизов в результате разрастания эпифизарного хряща и расширения метафизов появляются утолщения — рахитические браслеты, особенно отчетливо выраженные в области предплечья; фаланги пальцев рук утолщаются, возникают так называемые нити жемчуга, появляются искривления верхних и нижних конечностей. Чаще отмечается О-образное искривление голеней с выпуклостью кнаружи и кпереди, несколько реже Х-образное искривление. Практически всегда у детей развивается плоскостопие. В тяжелых случаях рахитические изменения затрагивают кости таза (плоский рахитический таз). Степень костных деформаций зависит не только от тяжести рахитического процесса, но и от некоторых моментов, способствующих искривлению костей: например от тяжести тела, если ребенок рано встает на ноги и длительно находится в вертикальном положении, или долго сидит, опираясь на руки, поддерживая тяжесть своего тела.
Большой родничок у больных рахитом закрывается поздно, часто в конце второго года жизни и позже. Прорезывание зубов обычно запаздывает, нередко при этом нарушается порядок их появления. Зубы часто имеют дефект эмали и легко подвергаются кариесу.
Изменения внутренних органов. Деформация грудной клетки, гипотония межреберных мышц, несколько более вялые по сравнению с нормой движения диафрагмы в сочетании с неврологическими изменениями нарушают легочную вентиляцию и предрасполагают к заболеваниям органов дыхания: обструктивному бронхиту, пневмонии.
При рахите нередки нарушения сердечно-сосудистой системы. В их основе лежит недостаточное расширение грудной клетки при вдохе, ограниченные и вялые движения диафрагмы. В результате возникают застойные явления в венах большого круга кровообращения и в легких, что ведет к расширению правой половины сердца.
Со стороны желудочно-кишечного тракта могут отмечаться неустойчивый стул, метеоризм, увеличение печени. Аппетит обычно снижен. Ряд авторов указывали на нарушения секреторной активности желудка, кишечника и поджелудочной железы, а также функции печени.
Наряду с частой при рахите гипохромной анемией, в литературе имеются описания синдрома Якша–Гайема — тяжелой анемии в сочетании с выраженным лейкоцитозом, гепатоспленомегалией и лимфоаденопатией, вследствие экстрамедуллярных очагов кроветворения.
Наиболее ранним и чувствительным лабораторным показателем рахита является повышение активности щелочной фосфатазы в сыворотке крови, при этом данный маркер часто опережает клинические симптомы и другие биохимические изменения. Изменения уровня кальция и фосфора в сыворотке крови при рахите обычно носят стадийный характер. В первую стадию гиповитаминоза D снижается всасывание кальция в кишечнике, что приводит к гипокальциемии, содержание фосфора в сыворотке крови остается нормальным. Во второй стадии гипокальциемия стимулирует продукцию паратгормона, который приводит к восстановлению уровня кальция в крови, но при этом угнетает реабсорбцию фосфатов, аминокислот и бикарбонатов в почечных канальцах, что приводит к гипофосфатемии и ацидозу. При дальнейшем усугублении дефицита витамина D и его метаболитов изменяется чувствительность костей к избытку паратиреоидного гормона, что ведет к уменьшению извлечения кальция и гипокальциемии на фоне продолжающейся фосфатурии и гипофосфатемии.
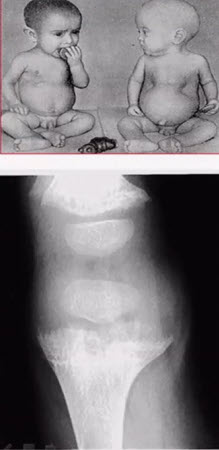
Нарушение минерализации костной ткани на рентгенограммах характеризуется остеопорозом в местах наиболее интенсивного роста кости. Четкая граница между эпифизом и диафизом, т.е. зона предварительного обызвествления, наблюдаемая в норме, в костях ребенка, страдающего рахитом, становится не выпуклой, а более горизонтальной, постепенно сглаживается, а затем делается неровной, бахромчатой. Щель между эпифизом и диафизом увеличивается в продольном и поперечном направлениях за счет значительно расширяющегося метафиза, и эпифиз приобретает блюдцеобразную вогнутость. Точки окостенения мелких костей запястья, ядра окостенения головок длинных трубчатых костей, хотя и появляются своевременно, но на рентгенограмме менее отчетливы вследствие нарушенных темпов окостенения, что создает ошибочное представление о их задержке. Корковый слой в области диафизов истончается, иногда определяются поднадкостничные переломы по типу зеленой веточки — надломы коркового слоя с небольшим продольным смещением на вогнутой стороне искривленной кости.
Первая классификация рахита в нашей стране была разработана С.О. Дулицким и А.Ф. Туром и использовалась до 1990 г., когда МЗ СССР утвердил другие методические рекомендации: в дебюте рахита не выделяется начальный период, рекомендовано определять характер течения заболевания: острый, подострый и рецидивирующий.
В 2010 г. в ходе обсуждения классификации рахита предложено использовать вариант классификации, представленный в табл. 5.4.
Этот вариант сочетает разделы классификации С. О. Дулицкого и МЗ СССР (1990) и отражает практическое ее использование педиатрами.
Таблица 5.4 Классификация рахита
| Степень тяжести |
Течение |
Период |
| Легкая (I) Средней тяжести (II) Тяжелая (III) |
Острое Подострое Рецидивирующее |
Начальный Разгара Реконвалесценции Остаточных явлений |
Рахит легкой степени тяжести: изменения костной системы в виде небольшой податливости краев большого родничка и швов черепа.
- Рахит средней степени тяжести: выраженные изменения:
- костной системы (остеопороз и остеомаляция, наличие теменных бугров, рахитических четок, деформации грудной клетки, расширение нижней апертуры грудной клетки с втяжением ребер (гаррисонова борозда);
- мышечной системы: выраженная гипотония мышц, лягушачий живот;
- метаболические нарушения: ацидоз, изменение содержания кальция и фосфора в крови, усиленное перекисное окисление липидов и др.
- При тяжелом рахите характерны изменения:
- костей: размягчение костей основания черепа, запавшее переносье, экзофтальм, олимпийский лоб, грубая деформация грудной клетки (куриная грудь, грудь сапожника), деформация позвоночника (рахитический кифоз), утолщения эпифизов костей предплечья (рахитические браслеты) и фаланг пальцев (нити жемчуга), деформации трубчатых костей нижних конечностей (Х- или О-образные), нарушены время и порядок прорезывания зубов;
- мышечной системы: выраженная мышечная гипотония, увеличение в объеме живота (лягушачий живот);
- статических, моторных функций: дети не могут садиться, вставать, ходить;
- внутренних органов и систем (легочной, сердечно-сосудистой), возможна гипохромная анемия, связанная не только с дефицитом железа, но и со структурно-функциональными изменениями мембран эритроцитов.
Течение рахита у детей может быть острое, подострое и рецидивирующее.
Для острого течения заболевания характерно быстрое манифестное нарастание симптомов (неврологических, мышечной гипотонии) и преобладание остеомаляции над остеоидной гиперплазией. Подострое течение рахита характеризуется более медленным развитием заболевания и преобладанием симптомов остеоидной гиперплазии над остеомаляцией.
Рецидивирующее течение болезни наблюдается у детей, имевших период активно текущего рахита и получавших лечение. Однако после его окончания у детей вновь появляются клинико-лабораторные изменения, характерные для острого периода. Это может быть связано с сохраняющимися или появившимися новыми факторами риска.
В современных условиях в связи с довольно активно проводимой профилактикой рахита, обогащением холекальциферолом смесей для вскармливания младенцев рахит характеризуется преимущественно подострым течением с преобладанием признаков остеоидной гиперплазии над симптомами остеомаляции.
Вследствие нарушения фосфорно-кальциевого обмена у больных рахитом наблюдаются нарушения ЦНС, костной ткани и многих внутренних органов, степень которых различна в зависимости от периода заболевания. Начальные симптомы рахита чаще появляются в возрасте 1–2 мес., а развернутая клиническая картина обнаруживается к 3–6 мес.
Начальные проявления рахита чаще всего отмечаются к концу первого — началу второго месяца жизни ребенка. Наиболее ранними клиническими признаками рахита являются изменения нервной системы (беспокойство ребенка, нарушение сна, а также повышенная потливость волосистой части головы, появление красного стойкого дермографизма). Костные деформации в этот период отсутствуют, отмечаются лишь незначительное размягчение краев большого родничка и повышенная податливость костей по ходу черепных швов (табл. 5.5). Лабораторные показатели характеризуются в основном нормальным уровнем кальция и фосфора при повышении активности щелочной фосфатазы. Рентгенологические изменения отсутствуют. Длительность начального периода обычно колеблется от 2–3 нед. до 2–3 мес. и зависит от условий жизни ребенка и факторов, способствовавших его развитию. На фоне лечения, при устранении причин, предрасполагающих к рахиту, заболевание может закончиться через несколько недель полным выздоровлением.
Продолжительность начального периода рахита составляет от 2–3 нед. до 2 мес. При своевременном лечении и устранении предрасполагающих факторов заболевание заканчивается полным выздоровлением.
Таблица 5.5 Клиническая картина рахита в начальный период
| Органы и системы |
Симптомы |
| Центральная и вегетативная нервная система |
Беспокойство, пугливость, раздражительность, вздрагивание при ярком свете, звуке, нарушение сна, потливость (липкий пот), красный дермографизм |
| Кожа |
Повышенная влажность, снижение тургора, упорная потница, облысение затылка |
| Мышечная система |
Мышечная гипотония, запоры |
| Костная система |
Небольшая податливость краев большого родничка |
В случае поздней диагностики и/или отсутствия эффекта лечения появляются признаки периода разгара заболевания, характеризующегося усилением симптоматики со стороны нервной системы, появлением и нарастанием мышечной гипотонии, формированием костных изменений, выраженность которых варьирует в зависимости от степени тяжести заболевания (табл. 5.6). В период разгара рахита преимущественно поражаются те кости, рост которых наиболее интенсивен к моменту развития заболевания.
Таблица 5.6 Клиническая симптоматика рахита в период разгара и развернутой клинической картины
| Органы и системы |
Симптомы |
| Центральная и вегетативная нервная системы |
Усиление потливости, нарастание общей слабости, отставание в психомоторном развитии, эмоциональная лабильность |
| Мышечная система |
Мышечная гипотония (возможно усиление запора), разболтанность суставов, лягушачий живот, высокое стояние диафрагмы |
| Костная система |
Краниотабес, уплощение затылка, квадратная форма черепа, увеличение лобных, теменных бугров олимпийский лоб, седловидный нос. Нарушение прорезывания зубов (несвоевременное и неправильное). Нарушение прикуса. Деформация грудной клетки (грудь сапожника, куриная грудь, кифоз, лордоз, сколиоз). Развернутость нижней апертуры (гаррисонова борозда). Искривление длинных трубчатых костей. Плоскорахитический таз. «Четки» на ребрах. «Браслетки» в области запястья. «Нити жемчуга» в межфаланговых суставах пальцев рук. Оссалгия |
Лабораторные исследования в период разгара: обычно снижение уровня кальция и/или фосфора, повышение активности щелочной фосфатазы в сыворотке крови. Следует отметить, что биохимические изменения индивидуальны и во многом зависят от активности рахитического процесса, степени дефицита витамина D, активности продукции паратиреоидного гормона, а также наличия сопутствующих факторов, предрасполагающих к заболеванию. На рентгенограммах костей в период разгара рахита отмечаются типичные изменения, свойственные рахиту, о которых говорилось выше.
Период реконвалесценции характеризуется уменьшением или исчезновением неврологических нарушений, уплотнением кости, нормализацией статических и моторных функций (табл. 5.7). Одновременно нормализуются биохимические показатели и подвергаются обратному развитию рентгенологические изменения в костях.
Период остаточных изменений характеризуется сохранением костных деформаций при отсутствии биохимических и рентгенологических признаков активности рахитического процесса.
Таблица 5.7 Клиническая картина рахита в период реконвалесценции и остаточных явлений
| Органы и системы |
Симптомы |
| Центральная и вегетативная нервная системы |
Улучшение самочувствия, восстановление сна, уменьшение потливости |
| Мышечная система |
Уменьшение мышечной гипотонии, сохраняется повышенная подвижность суставов |
| Костная система |
Квадратная форма черепа, олимпийский лоб, седловидный нос, несвоевременное и неправильное прорезывание зубов, дефекты эмали, кариес, нарушение прикуса, деформация грудной клетки, четки на ребрах, развернутость нижней апертуры (гаррисонова борозда), деформация позвоночника (кифоз, лордоз, сколиоз) плоскорахитический таз, искривление длинных трубчатых костей, «браслетки» в области запястья, «нити жемчуга» в межфаланговых суставах пальцев рук |
В ряде случаев, вследствие выраженной мышечной гипотонии, возможно расширение границ сердца. На ЭКГ отмечается снижение вольтажа зубцов, удлинение интервала P–Q, уширение комплекса QRS и увеличение систолического показателя. Мышечная гипотония и электролитные сдвиги у больных рахитом могут сопровождаться нарушением моторики ЖКТ и склонностью к запору. Гипотония мышц передней брюшной стенки может привести к образованию грыж (паховой, пупочной). У большинства больных рахитом отмечается гипохромная анемия. Следует подчеркнуть, что манифестная симптоматика остаточных явлений D-дефицитного рахита в связи с внедрением в практику современных методов диагностики, профилактики и лечения встречается редко. С возрастом деформации костей и другие изменения существенно нивелируются, и лишь в единичных случаях требуется хирургическая и специальная метаболическая коррекция дефектов.
Антенатальная профилактика рахита
Основные запасы кальция и витамина D в организме плода формируются в последнем триместре беременности. Наиболее активным становится трансплацентарный транспорт холекальциферола и 25(ОН)D, а скорость отложения кальция составляет около 130 мг/сут. Соответственно, важной задачей профилактики рахита у ребенка является организация рационального питания и режима будущей матери (табл. 5.8).
Таблица 5.8 Рекомендуемый среднесуточный набор продуктов питания для беременных женщин, г, брутто*
Продукты |
Количество |
Хлеб пшеничный |
120 |
Хлеб ржаной |
100 |
Мука пшеничная |
15 |
Крупы, макаронные изделия |
60 |
Картофель |
200 |
Овощи |
500 |
Фрукты свежие |
300 |
Соки |
150 |
Фрукты сухие |
20 |
Сахар |
60 |
Кондитерские изделия |
20 |
Мясо, птица |
170 |
Рыба |
70 |
Молоко, кефир и др. кисломолочные продукты 2,5 % жирности |
500 |
Творог 9 % жирности |
50 |
Сметана 10 % жирности |
15 |
Масло сливочное |
25 |
Масло растительное |
15 |
Яйцо |
0,5 |
Сыр |
15 |
Чай |
1 |
Кофе |
3 |
Соль |
5 |
Химический состав рационов |
|
Белки, г в т.ч. животные, г |
96 |
Жиры, г |
90 |
Углеводы, г |
340 |
Энергетическая ценность, ккал |
2556 |
Кондитерские изделия |
20 |
Мясо, птица |
170 |
Рыба |
70 |
Молоко, кефир и др. кисломолочные продукты 2,5 % жирности |
500 |
Творог 9 % жирности |
50 |
Сметана 10 % жирности |
15 |
Масло сливочное |
25 |
Масло растительное |
15 |
Яйцо |
0,5 |
Сыр |
15 |
Чай |
1 |
Кофе |
3 |
Соль |
5 |
Химический состав рационов |
|
Белки, г в т.ч. животные, г |
96 |
Жиры, г |
90 |
Углеводы, г |
340 |
Энергетическая ценность, ккал |
2556 |
*Разработаны ГУ НИИ питания РАМН, утв. Департаментом медико-социальных проблем семьи, материнства и детства Министерства здравоохранения и социального развития Российской Федерации 16.05.2006 №15-3/691-04.
Вместо молока целесообразно использовать специальные молочные напитки, предназначенные для беременных и кормящих женщин («Фемилак», «Лактамил», «Мама и Я», «Беллакт МАМА» и др.), имеющие сбалансированный состав по основным макро- и микронутриентам и обогащенные витаминами. Как известно, по мере развития беременности потребность в различных питательных веществах, витаминах и минералах меняется от триместра к триместру как у мамы, так и у малыша. «Компливит® ТРИМЕСТРУМ 1, 2 и 3» — это специализированные витаминно-минеральные комплексы для беременных и кормящих женщин, которые содержат наиболее важные витамины и минералы, необходимые для здоровья мамы и малыша в подобранных дозировках для каждого триместра беременности (табл. 5.9).
Следует отметить, что возрастающая потребность в кальции при беременности удовлетворяется за счет значительного повышения его абсорбции в кишечнике будущей матери. Исключение составляют ситуации, когда у женщины еще до беременности определялся дефицит кальция. В таких случаях возможно рекомендовать дополнительно 300 мг кальция ежедневно на протяжении всего срока беременности и лактации.
Таблица 5.9 Витаминно-минеральные препараты для беременных, зарегистрированные в Российской Федерации
Показатель |
«Витрум пренатал форте» |
«Элевит» |
«Алфавит мамино здоровье» |
«Мульти-табс пренатал» |
«Компливит Триместрум» |
||
1 |
2 |
3 |
|||||
Кальций, мг |
200 |
125 |
250 |
160 |
30 |
40 |
50 |
Фосфор, мг |
— |
125 |
125 |
— |
— |
— |
— |
Витамин D3, ME |
400 |
500 |
400 |
200 |
100 |
150 |
200 |
Необходимость достаточного обеспечения беременной женщины витамином D определяется тем, что плод полностью зависит от количества холекальциферола и 25(ОН)D3, поступающего от матери. При этом только в условиях достаточного количества 25-гидроксихолекальциферола может происходить синтез кальцитриола плацентой и почками плода для удовлетворения его потребностей. Обоснованной является рекомендация беременным женщинам принимать комплекс поливитаминных препаратов, содержащих в своем составе 400–500 МЕ витамина D, особенно в III триместре беременности, когда транспорт холекальциферола в организм плода наиболее активный. Женщинам групп риска (при недостаточной инсоляции, наличии соматической патологии (нефропатии, сахарного диабета)) может быть рекомендован дополнительный прием витамина D до достижения суточной дозы 1000 МЕ.
Следует отметить, что уровень 25(ОН)D в организме матери корелирует с таковым только у эмбриона, т.е. в первые 8 нед. В дальнейшем эндогенные запасы не удовлетворяют потребности плода в витамине D, что определяет его дополнительное применение.
Постнатальная профилактика рахита
Постнатальную профилактику рахита можно разделить на неспецифическую и специфическую. Неспецифическая профилактика включают в себя правильное формирование режима дня ребенка, достаточное пребывание его на свежем воздухе, ежедневный массаж и гимнастику, широкое пеленание для обеспечения достаточной двигательной активности. Необходимы адекватная коррекция функциональных нарушений желудочно-кишечного тракта, терапия синдрома мальабсорбции, патологии желчных путей и почек.
Специфическая профилактика рахита заключается в адекватном обеспечении ребенка витамином D.
Основными источниками холекальциферола в постнатальном периоде для детей, находящихся на грудном вскармливании, являются грудное молоко и солнечное излучение. В настоящее время довольно трудно дать четкие рекомендации по оптимальной продолжительности пребывания ребенка на солнце с целью адекватного образования холекальциферола в коже с учетом различной активности синтеза его в зависимости от места проживания, чистоты атмосферного воздуха, облачности, а также национальных особенностей одежды и пигментации кожных покровов. В России и ряде европейских стран солнечное излучение способно обеспечить образование витамина D3 в коже:
- около 7 мес. в году (с марта по октябрь) для жителей в зоне 40–43о северной широты (Сочи, Владикавказ, Махачкала);
- около 6 мес. в году (с середины марта до середины сентября) в зоне 45о северной широты (Краснодарский край, Крым, Владивосток);
- около 5 мес. в году (с апреля по сентябрь) в зоне 50о северной широты (Волгоград, Воронеж, Саратов, Иркутск, Хабаровск, центральные регионы Украины);
- около 4 мес. в году (с середины апреля до середины августа) в зоне 55о северной широты (Москва, Нижний Новгород, Казань, Новосибирск, Екатеринбург, Томск, Белоруссия, страны Прибалтики);
- около 3 мес. и менее (с мая по июнь) в зоне 60о северной широты и севернее (Санкт-Петербург, Архангельск, Сургут, Сыктывкар, Скандинавские страны).
Следовательно, основная часть жителей России может испытывать дефицит солнечного излучения. Кроме того, пребывание под прямыми солнечными лучами в настоящее время не рекомендуется в силу повышенного риска онкологических заболеваний кожи, который зависит не столько от общей продолжительности пребывания на солнце, сколько от возраста, в котором отмечалось наиболее интенсивное облучение. Соответственно детям первого полугодия жизни не рекомендуется пребывание под прямыми солнечными лучами, следовательно, инсоляция не может расцениваться как адекватная профилактика гиповитаминоза D и рахита у детей раннего возраста.
Наиболее важно для профилактики рахита правильное питание ребенка. В настоящее время продолжительное естественное вскармливание в странах Европы и Северной Америки расценивается в качестве одного из основных факторов риска рахита у детей в связи с тем, что содержание витамина D в женском молоке недостаточно (не более 50–60 МЕ/л), чтобы обеспечить профилактику заболевания у младенца, находящегося на исключительно грудном вскармливании.
Однако следует отметить, что при довольно низком содержании витамина D в женском молоке важную роль в профилактике рахита у детей на естественном вскармливании играет сбалансированный минеральный состав женского молока. Грудное молоко содержит 300 мг/л кальция и 140 мг/л фосфора, при оптимальной усвояемости элементов и оптимальном их соотношении (2:1), соответствующим таковому в костной ткани ребенка. Кроме того, следует учитывать важную роль оптимального белкового и жирового состава женского молока и наличие в нем определенных биологически активных веществ, в частности пептида, родственного паратгормону, повышающего всасывание кальция в кишечнике.
Современные адаптированные смеси для вскармливания младенцев содержат в среднем 400 МЕ/л витамина D. Поэтому детям на искусственном вскармливании, получающим до 1 л в сутки смеси, дополнительное профилактическое назначение витамина D часто не требуется. Однако такой суточный объем смеси достигается только к 5–6-месячному возрасту, а клиника рахита развивается в начале первого полугодия жизни ребенка.
Таким образом, в условиях недостаточной инсоляции, низкого содержания витамина D в грудном молоке и недостаточного его поступления в организм младенца, получающего искусственную смесь, на ранних этапах вскармливания для профилактики рахита и гиповитаминоза D большое значение имеет дополнительное назначение холекальциферола.
Согласно методическим рекомендациям «Профилактика и лечение рахита у детей раннего возраста» (Минздрав СССР, 1990 г.), оптимальной профилактической дозой витамина D в настоящее время является 500 МЕ, которая назначается начиная с 4–5-недельного возраста, в осенне-зимне-весенний период детям, вскармливаемым грудным молоком, в течение первого и второго года жизни. Детям из группы риска по развитию заболевания, в соответствии с данными рекомендациями, показано назначение холекальциферола в дозе 1000 МЕ в течение месяца с последующим переходом на 500 МЕ/сут.
В настоящее время для профилактики и лечения рахита используются следующие препараты витамина D (табл. 5.10).
Таблица 5.10 Препараты витамина D
| Препарат |
Действующее вещество |
Форма выпуска и доз |
| Аквадетрим |
Холекальциферол (D3) |
Водный раствор, 1 капля — 500 МЕ |
| Вигантол |
Холекальциферол (D3) |
Масляный раствор, 1 капля — 500 МЕ |
| Минисан капли (Minisun drops) |
Холекальциферол (D3) |
Масляный раствор 1 капля — 80 МЕ (5 капель — 400 МЕ) |
| Минисан таблетки |
Холекальциферол (D3) |
1 таблетка — 400 МЕ (10мкг) |
Эквиваленты: 1 МЕ = 0,025 мкг холекальциферола; 1 мкг холекальциферола = 40 МЕ вит. D3.
Следует иметь в виду, что при синдроме нарушенного всасывания в тонкой кишке (целиакия, гастроинтестинальная форма пищевой аллергии, экссудативная энтеропатия, панкреатит, муковисцидоз, дисэмб риогенез энтероцитов, хронический энтероколит) может нарушаться всасывание масляных растворов витамина D.
Противопоказанием к назначению препаратов витамина D является идиопатическая кальциурия (болезнь Вильямса–Бурне). Органическое поражение ЦНС с симптомами краниостеноза является относительным противопоказанием, особенно при необходимости этим детям противосудорожной терапии, которая способствует остеопении. Дети с малым размером большого родничка также не имеют противопоказаний к профилактическому назначению витамина D, если сохраняются возрастные темпы роста окружности головы.
Принимая во внимание роль дефицита кальция в развитии рахита у детей раннего и более старшего возраста, необходимо адекватно обеспечить ребенка данным минералом в соответствии с его физиологической суточной потребностью (табл. 5.11).
У недоношенных детей нарушение минерализации костной ткани и развитие рахита в большей степени связаны с дефицитом кальция и фосфора, нежели с гиповитаминозом D. Количество кальция и фосфора, усваиваемое недоношенным младенцем при грудном вскармливании с учетом маленького суточного объема кормления, составляет не более 15–20 и 30–35 % соответственно от аккумуляции данных элементов в последние месяцы беременности. В случае неадекватного поступления в организм фосфора его содержание в сыворотке снижается, что ведет к вымыванию фосфатов из костей. Утилизация кальция в процессе минерализации в этой ситуации также нарушается, так как в отсутствии фосфора он не способен откладываться в костной ткани. В результате у младенцев отмечается тяжелое остеопеническое состояние, сопровождающееся гипофосфатемией, нормо- или гиперкальциемией, гиперкальциурией, рентгенологическими изменениями, свойственными рахиту, и повышением активности щелочной фосфатазы в крови.
Таблица 5.11 Рекомендуемые нормы потребления кальция (мг/сут) в Российской Федерации (РФ)*, странах Евросоюза (ЕС) и США**
| Возраст |
РФ |
Страны ЕС |
США |
| 0–3 мес. |
400 |
250–600 |
400 |
| 4–6 мес. |
500 |
250–600 |
400 |
| 7–12 мес. |
600 |
400–650 |
600 |
| 1–3 года |
800 |
400–800 |
800 |
| 3–7 лет |
900–1000 |
400–800 |
800 |
| 7–11 лет |
1100 |
600–1200 |
800 |
| 11–17 лет |
1200 |
700–1200 |
1200 |
| Беременные |
300 |
800–1450 |
1200 |
| Кормящие женщины |
400 |
900–1550 |
1200 |
* Нормы физиологических потребностей в энергии и пищевых веществах для различных групп населения Российской Федерации, МР 2.3.1.2432-08, утверждены Главным санитарным врачом РФ Г.Г. Онищенко 18.12.2008.
** Дефицит кальция и остеопенические состояния у детей: диагностика, лечение и профилактика: Научно-практическая программа. — М., 2006.
С целью профилактики остеопенических состояний у недоношенных младенцев целесообразно в случае искусственного вскармливания использовать специализированные смеси для недоношенных детей, содержание кальция и фосфора в которых адаптировано в соответствии с потребностями младенца. В случае естественного вскармливания возможно использование фортификаторов грудного молока.
Несмотря на первостепенную роль кальция и фосфора в профилактике рахита у недоношенных детей, следует отметить, что всасывание их из молока, смесей или препаратов все же зависит от адекватного обеспечения витамином D. Недоношенные дети могут испытывать бóльшую потребность в витамине D по сравнению с доношенными младенцами, в связи с тем что они имеют недостаточные запасы х олекальциферола в организме при рождении, а также транзиторные нарушения метаболизма витамина в организме в связи с незрелостью ферментных систем и наличием транзиторного холестаза.
При назначении витамина D недоношенным детям нельзя не учитывать незрелость физиологических систем метаболизма холекальциферола в организме. Очевидно, профилактическая доза витамина D для недоношенных детей должна составлять 400–1000 МЕ в день. Тенденция к назначению высоких профилактических доз недоношенным детям не находит в настоящее время убедительного научного подтверждения и несет существенный риск гипервитаминоза.
Лечение рахита
Лечение рахита должно быть комплексным, длительным, направленным как на устранение гиповитаминоза D, так и возможных предрасполагающих факторов.
Мероприятия по лечению рахита включают в себя организацию правильного режима дня с достаточной двигательной активностью и отдыхом в соответствии с возрастом, устранение различных раздражителей (яркий свет, шум). Необходимо достаточное пребывание на свежем воздухе, регулярное проветривание помещения.
Согласно методическим рекомендациям МЗ СССР 1991 г., для лечения витамин-D-дефицитного рахита рекомендуется применение 2500–5000 МЕ витамина D в сутки. Лечение рекомендуется начинать с 2000 МЕ с постепенным увеличением дозы до индивидуальной лечебной в течение 30–45 дней. Далее доза витамина D снижается до профилактической (500 МЕ), которая назначается ежедневно в течение 2–3 лет.
Стоит отметить, что вопрос об адекватных лечебных дозах витамина D до настоящего времени остается предметом дискуссий. Так, П.В. Новиков полагает, что дозы витамина D, устраняющие его экзо- и эндогенный дефицит, должны превышать среднюю потребность в этом витамине в 10 раз. Начальная лечебная доза витамина D должна составлять таким образом 4000–5000 МЕ/сут. Аналогичного мнения придерживается и В.И. Струков, рекомендуя при остром течении рахита витамин D в минимальной суточной дозе 3000–5000 МЕ.
Однако С.В. Мальцев рекомендует придерживаться менее высоких доз витамина D: рахит I степени — 1000–1500 МЕ/сут в течение 30 дней, рахит II степени — 2000–2500 МЕ/сут в течение 30 дней, рахит III степени — 3000–4000 МЕ/сут в течение 45 дней.
Собственные наблюдения и опыт отечественных и зарубежных исследователей позволяют все же придерживаться рекомендации умеренных доз витамина D, не превышающих 2000–4000 МЕ/сут. Эта доза достаточна для ликвидации в короткий срок дефицита витамина D в организме.
В зарубежной литературе можно часто встретить рекомендации по терапии рахита с одномоментным использованием высоких доз холекальциферола (150 000–160 000 МЕ однократно). Рядом исследователей было показано, что внутримышечное введение витамина D в дозе 150 000–300 000 МЕ 1 раз в 6 мес. является эффективным и без опасным методом терапии заболевания и приводит к быстрому уменьшению клинической симптоматики, нормализации биохимических показателей и исчезновению рентгенологических изменений.
Дальнейшего изучения требует тактика ведения младенцев при наличии у них начальных признаков рахита в виде потливости волосистой части головы с кислым потом при отсутствии костных изменений. Возможно, в данном случае лечебная доза может быть подобрана ребенку индивидуально и составлять 1500–2000 МЕ в зависимости от наличия или отсутствия сопутствующих факторов риска заболевания.
Лечебные дозы витамина D показаны детям с клиникой активного рахита. В период остаточных изменений целесообразно назначить адекватные профилактические дозы витамина D с учетом возможных факторов риска, предрасполагающих к нарушению фосфорно-кальциевого метаболизма, а также адекватно обеспечивать ребенка кальцием, применять массаж, лечебную гимнастику для нормализации мышечного тонуса и максимального устранения костных изменений.
При применении лечебных доз витамина D рекомендуется постоянное наблюдение за состоянием ребенка, так как у детей широкий спектр индивидуальной чувствительности к витамину D. Наличие у ребенка, особенно с отягощенной наследственностью по мочекаменной болезни, тубулоинтерстициальному нефриту, в период лечения рахита витамином D снижения антикристаллобразующей способности мочи, оксалатной и/или фосфатной кристаллурии служит основанием для коррекции доз витамина D. Кроме того, необходимо рано обращать внимание на такие признаки гипервитаминоза D, как рвота, боль в животе, жажда и др.
Лечение рахита препаратами витамина D может быть эффективным только при условии адекватного поступления кальция в организм ребенка с учетом его физиологической потребности.
Рацион питания ребенка в соответствии с возрастом должен быть богат продуктами с достаточным содержанием кальция (табл. 5.12, 5.13).
Таблица 5.12 Сравнительное содержание кальция в продуктах, мг/100 г
| Количество кальция, мг |
Продукты |
| > 100 (очень большое) |
Сыры, молоко, кефир, творог, фасоль, петрушка, лук зеленый |
| 51–100 (большое) |
Сметана, яйца, гречневая и овсяная крупа, горох, морковь, ставрида, сельдь, сазан, икра |
| 25–50 (умеренное) |
Сливочное масло, скумбрия, окунь, судак, треска, пшено, перловая крупа, капуста, зеленый горошек, редис, свекла, абрикосы, вишня, сливы, виноград, апельсины, клубника |
| < 25 (малое) |
Мясо и мясные продукты, крупа манная, макароны, картофель, огурцы, томаты, арбуз, яблоки, груши |
Таблица 5.13 Содержание кальция в продуктах питания, мг/ 100 г*
Продукт |
Кальций, мг |
Молоко пастеризованное 3,2% |
120 |
Кефир, 3,2% |
120 |
Йогурт, 3,2% |
122 |
Творог, 5% |
164 |
Творог «Агуша» 4,5%, 10% |
120 |
Творог «Тема» |
100 |
Сыр голландский/Рос- сийский/Костромской |
1000/880/900 |
Мороженое пломбир |
159 |
Яйцо, 1 шт |
22 |
Говя ди на/теляти на |
9/12 |
Свинина |
7 |
Куры/индейка |
16/12 |
Треска/горбуша/судак |
25/20/35 |
Морковь |
27 |
Тыква |
25 |
Кабачки |
15 |
Огурцы грунтовые |
23 |
Капуста белокочанная |
48 |
Капуста брюссельская/ цветная |
46/29 |
Свекла |
37 |
Томаты грунтовые |
14 |
Продукт |
Кальций, мг |
Салат листовой |
77 |
Зелень петрушки/укропа |
245/223 |
Яблоки |
16 |
Груши |
19 |
Вишня |
37 |
Слива |
20 |
Смородина черная |
36 |
Малина, клубника |
40 |
Апельсин |
34 |
Абрикос |
28 |
Абрикосы сушеные (курага) |
160 |
Изюм |
80 |
Миндаль |
273 |
Крупа рисовая |
8 |
Крупа овсяная |
64 |
Крупа гречневая (ядрица) |
20 |
Фасоль зерно/стручок |
150/65 |
Шоколад молочный |
352 |
Халва тахинно-арахисовая |
465 |
Хлеб на основе пшеницы |
19 |
Хлеб на основе пшеницы и ржи |
29 |
- Скурихин И.М., Тутельян В.А. Таблицы химического состава и калорийности российских продуктов питания, 2008.
Если потребности ребенка в кальции не обеспечиваются питанием, а также если дефицит кальция является основным фактором в патогенезе заболевания, целесообразно длительное применение препаратов кальция (табл. 5.14, 5.15).
Таблица 5.14 Содержание элементарного кальция в его соляхи его биоусвояемость
| Соли кальция |
Доля элементарного Са, мг/г соли |
Биоусвояемость, % |
Всасывание Са, мг/г соли |
| Карбонат |
400 |
27 |
108 |
| Цитрат |
210 |
35 |
74 |
| Трифосфат |
290 |
25 |
73 |
| Лактат |
190 |
29 |
55 |
| Глицерофосфат |
191 |
19 |
36 |
| Глюконат |
90 |
20 |
18 |
| Хлорид |
270 |
0,1 |
0,3 |
| Молоко |
300 мг/стакан (250 мл) |
29 |
87 |
Таблица 5.15 Комбинированные препараты кальция
Название |
Соли кальция |
Содержание элементарного |
Содержание витамина D, |
Кальцемин |
Цитрат + карбонат |
250 |
50 |
Кальцемин Адванс |
500 |
200 |
|
Кальций Д3 Hикомед (жевательные таблетки апельсиновые, мятные) |
Карбонат |
500 |
200 |
Кальций Д3 Никомед Форте (лимонные таблетки) |
Карбонат |
500 |
400 |
Кальций-сандоз Форте |
Лактат/глюконат + + карбонат |
500 |
— |
Кальцинова |
Дигидрофосфат |
100 |
100 |
Витрум кальций |
Карбонат |
600 |
200 |
Остеокеа |
Карбонат |
400 |
100 |
Компливит Кальций Д3 для малышей* |
Карбонат |
200 |
50 |
*Единственный комплексный препарат кальция и витамина D3 (в виде суспензии), разрешенный к применению у детей с рождения.
В силу того что активный транспорт кальция происходит преимущественно в верхнем отделе тонкой кишки, препараты кальция для достижения максимальной абсорбции лучше всего принимать дробно малыми порциями — в два приема (утром и вечером).
В комплексную терапию рахита целесообразно также включение:
- препаратов магния с целью нормализации функции паращитовидных желез и уменьшения вегетативных нарушений (аспаркам, панангин из расчета 10 мг/кг/сут);
- антиоксидантов с целью нормализации перекисного окисления липидов и стабилизации клеточных мембран (витамин Е, А, веторон, кудесан в возрастных дозах);
- препаратов, улучшающих метаболические процессы в организме (оротат калия в дозе 10–20 мг/кг/сут, карнитина гидрохлорид в возрастной дозировке — Карнитон, Элькар, Карнитен);
- лечебной гимнастики, массажа, которые назначаются через 2 нед. после начала медикаментозной терапии, а также бальнеолечения (хвойные, соленые ванны на курс 10–15 ванн, температура 36–36,5 ºС). Бальнеолечение проводится 2–3 раза в год (табл. 5.16).
Для достижения оптимального эффекта при терапии рахита следует обратить внимание на устранение факторов риска, предрасполагающих к его развитию. В частности, при наличии у ребенка признаков холестаза, синдрома мальабсорбции и мальдигестии, атопического дерматита необходимо в комплекс лечебных мероприятий включить адекватную коррекцию данных состояний. С целью коррекции полигиповитаминоза необходимы поливитаминные комплексы (витамины группы В, А и Е, С).
Таблица 5.16 Варианты бальнеолечения детей с рахитом
| Виды бальнеолечения |
Показания |
Методика применения |
| Хвойные ванны |
Дети с синдромом повышенной нервно-рефлекторной возбудимости |
На 10 л воды 1 чайная ложка хвойного экстракта. Первая ванна — 5 мин, затем постепенное увеличение продолжительности до 6–10 мин ежедневно. Курс — до 10 процедур |
| Соленые ванны (хлоридно-натриевая морская соль) |
Дети малоподвижные, вялые, с мышечной гипотонией |
На 10 л воды 2 столовые ложки морской соли. 1-я ванна — 3 мин, затем 5 мин. Курс — от 8 до 10 ванн. |
Отсутствие эффекта комплексной терапии рахита требует дифференциальной диагностики с наследственными рахитоподобными заболеваниями (табл. 5.17).
Таблица 5.17 Наследственные рахитоподобные заболевания у детей
Витамин-О-резистентный рахит (фосфат-диабет) |
1-й вариант — ранняя манифестация (на первом году жизни) с незначительной степенью костных деформаций, хорошей реакцией на лечение |
2-й вариант — более поздняя манифестация (на втором году жизни), выраженные костные изменения, резистентность к высоким дозам витамина 0. |
|
3-й вариант — манифестация после 6 лет, тяжесть костных деформаций, выраженная резистентность к витамину Э. |
|
4-й вариант — характерна повышенная чувствительность к витамину 0, склонность к ги- первитаминозу 0. |
|
Витамин-О-зависимый рахит |
1-й вариант — связан с нарушением превращения 25-гидроксихолекальциферола в 1,25-дигид- роксихолекальциферол в почках |
2-й вариант — связан с мутацией гена рецепторов к 1,25-дигидроксихолекальциферолу в органах-мишенях (кишечнике, почках, костной ткани, коже, волосяных фолликулах) |
|
Почечный канальцевыи ацидоз |
1-й тип — синдром Лайтвуда-Батлера-Олбрай- та, характеризуется неспособностью дистальных канальцев поддерживать градиент водородных ионов между кровью и канальцевым ультрафильтратом |
2-й тип — нарушение реабсорбции бикарбонатов в проксимальных почечных канальцах и повышение их экскреции с мочой |
|
3-й тип — частичное нарушение реабсорбции аниона гидрокарбоната в проксимальных канальцах и снижение секреции водородных ионов дистальными канальцами |
|
4-й тип — резистентность почечных канальцев к действию альдостерона, что ведет к снижению секреции водородных ионов с мочой |
|
5-й тип — почечно-канальцевый ацидоз с глухотой |
|
Болезнь Де Тони-Дебре-Фанкони |
1-й вариант — характерна грубая задержка физического развития (дефицит длины тела более 20%), тяжелое течение с выраженными костными деформациями, нередко с переломами костей; выраженная гипокальциемия, снижение усвоения кальция в кишечнике |
2-й вариант — умеренная задержка физического развития (дефицит длины тела менее 13%), легкое течение, умеренные костные деформации, нормокальциемия, нормальное усвоение кальция в кишечнике |
Гипервитаминоз D в практике педиатра
Наиболее частой причиной гипервитаминоза D у детей является передозировка препаратов холекальциферола. Порог токсичности витамина D имеет большие индивидуальные колебания. Особое внимание в этом отношении заслуживают недоношенные и младенцы первого года жизни. В последующие возрастные периоды в процессе созревания систем детоксикации витамина D толерантность к нему возрастает.
При гипервитаминозе D кальцитриол активирует функцию остеокластов, что, с одной стороны, вызывает гиперкальциемию, усугубляющуюся повышением всасывания кальция в кишечнике и его реабсорбции в почках, а с другой — ведет к остеопорозу. Избыток 1,25(ОН)2D повреждает клеточные и субклеточные мембраны, нарушает функцию органов и систем, в том числе печени и почек, что ухудшает их метаболическую и экскреторную функции, замыкая порочный круг нарушений.
Следует отметить, что гипервитаминоз D у детей в редких случаях может развиваться на фоне хронических воспалительных и лимфопролиферативных заболеваний, даже при отсутствии чрезмерного потребления холекальциферола. Причиной D-витаминной интоксикации при данных состояниях является неконтролируемая продукция кальцитриола иммунными клетками или новообразованной лимфоидной тканью, за счет наличия в них собственной 1-альфа-гидроксилазной активности (табл. 5.18).
Таблица 5.18. Причины гипервитаминоза D у детей
| 1. Передозировка препаратов холекальциферола |
| 2. Эндогенный гипервитаминоз при различных заболеваниях:
|
Основные клинические проявления гипервитаминоза D связаны с гиперкальциемией. Ее симптоматика может сначала отсутствовать или проявляться лишь такими неспецифическими признаками, как потеря аппетита, тошнота, рвота, запор. Избыточная концентрация кальция в моче является причиной образования конкрементов и повреждения канальцев с отложением кристаллов кальция в интерстициальной ткани почек с гематурией, полиурией и нарушением способности к концентрированию мочи.
В тяжелых случаях осложнением нефрокальциноза и хронического тубулоинтерстициального нефрита может быть почечная недостаточность. При гипервитаминозе D возможны мышечная гипотония и гипорефлексия, судороги, а также нарушения сознания вплоть до комы. Гиперкальциемия может сопровождаться артериальной гипертензией, укорочением интервала QT на ЭКГ с риском нарушения сердечного ритма. При продолжительной гиперкальциемии кристаллы кальция могут откладываться на клапанах сердца и мягких тканях (табл. 5.19).
Таблица 5.19 Клинические симптомы гипервитаминоза D
| Желудочно-кишечный тракт |
Снижение аппетита Жажда Тошнота Рвота Запор |
| Почки |
Полиурия Гематурия Нарушение концентрационной функции почек Нефрокальциноз |
| Центральная нервная система |
Мышечная гипотония Угнетение рефлексов Судороги Нарушение сознания |
| Сердечно-сосудистая система |
Повышение артериального давления Нарушения сердечного ритма (брадикардия, блокады) Укорочение интервала QT на ЭКГ |
| Кожа |
Зуд Кальцификация |
| Изменения глаз |
Кальцификация век и конъюнктив |
Лабораторные исследования в случае гипервитаминоза D должны включать определение уровня общего и ионизированного кальция, фосфора, паратиреоидного гормона, 25(ОН)D, 1,25(ОН)2D в сыворотке крови, а также суточной экскреции кальция с мочой.
Уровень кальция в крови и моче при гипервитаминозе D значительно повышен, паратгормона снижен за счет гиперкальциемии. При этом при передозировке витамина D в сыворотке будет определяться высокий уровень 25(ОН)D, в то время как при хронических воспалительных заболеваниях отмечается преимущественно повышение уровня кальцитриола даже при нормальном уровне 25-гидроксихолекальциферола.
Лечение гипервитаминоза D включает в себя отмену витамина D и препаратов кальция, а также уменьшение потребления кальцийсодержащих продуктов. С целью повышения внутрисосудистого объема жидкости необходима инфузионная терапия с последующим назначением диуретиков (фуросемид 1–2 мг/кг/сут). Для уменьшения всасывания кальция в кишечнике возможно использование глюкокортикоидов. С целью уменьшения активности остеокластов показано назначение кальцитонина в дозе 2–4 МЕ/кг с интервалом 6–12 ч. Препарат обеспечивает быстрый, но непродолжительный эффект. Для стабилизации мембран клеток возможно применение антиоксидантов (витамина A, E), ксидифона.
Пациенты с гипервитаминозом D нуждаются в длительном наблюдении — не менее 4 нед., поскольку эндогенные запасы витамина D могут привести к повторной гиперкальциемии даже после ее адекватной коррекции. Основным показателем нормализации метаболизма холекальциферола является нормализация уровня 25(ОН)D и кальция в сыворотке крови.

























































































0 комментариев