Ведение пациентов с синдромом зоба на амбулаторном этапе. Дифференциальный диагноз с раком щитовидной железы. Лекция для врачей
Лекция для врачей "Ведение пациентов с синдромом зоба на амбулаторном этапе. Дифференциальный диагноз с раком щитовидной железы". Лекцию для врачей проводит доцент ФГАОУ ВО «Крымский федеральный университет им. В. И., Кафедра внутренней медицины №2 доцент О. В. Глушкова
На лекции рассмотрены следующие вопросы:
- При подготовке лекции были использована следующие книга
- Узловой зоб или узлы в щитовидной железе?
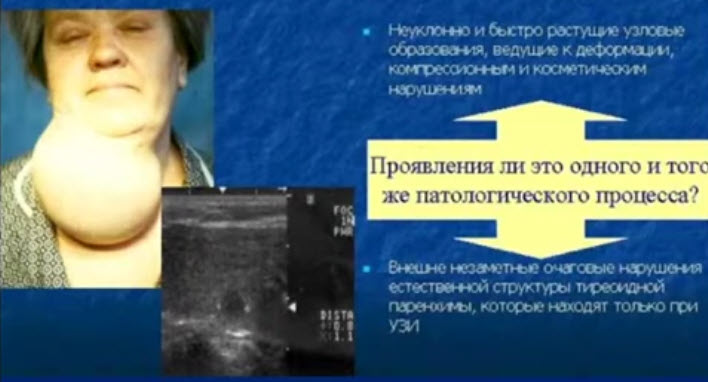
- Проявления ли это одного и того же патологического процесса?
- Неуклонно и быстро растущие узловые образования, ведущие к деформации компрессионным и косметическим нарушениям
- Внешне незаметные очаговые нарушения естественной структуры тиреоидной паренхимы, которые находят только при УЗИ диагностике
- Проявления ли это одного и того же патологического процесса?
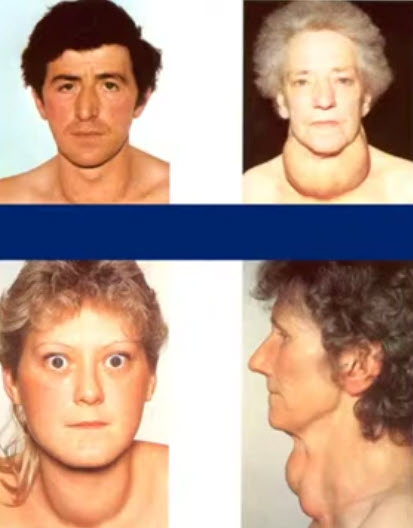
- Зоб = увеличение щитовидной железы, т.е. узловой зоб - это клинически значимое неравномерное увеличение щитовидной железы за счет одного или нескольких очаговых изменений ее нормальной структуры.
- Вопрос, требующий терминологического уточнения: мелкие (до 10 мм) непальпирующиеся узлы в щитовидной железе, не изменяющие ее объем, форму и функцию (обычно - находки ультразвукового исследования)
- Современная классификация зоба (ВОЗ, 2001 г.)
- 0 ст. - Зоба нет (объем каждой доли не превышает объем дистальной фаланги большого пальца руки обследуемого)
- 1 ст.- Зоб пальпируется, но не виден при нормальном положении шеи (отсутствует видимое увеличение щитовидной железы). Сюда же относятся узловые образования, которые не приводят к увеличению самой щитовидной железы
- 2 ст.- Зоб четко виден при нормальном положении шеи
- Пальпация щитовидной железы. УЗИ диагностика щитовидной железы
- Хотя при отсутствии факторов риска рака и пальпаторно здоровой щитовидной железы (ЩЖ). УЗИ не рекомендуется всем пациентам, доступность метода делает его скрининговым
- Врачу ультразвуковой диагностики отводится центральное место в «сортировке» тиреоидных узлов. Не злоупотреблять доверием и «фобиями» пациента!
- Идеально, чтобы врач эндокринолог выполнял УЗИ самостоятельно или был хорошо с ней знаком, присутствовал при исследовании для совместной выработки дальнейшей тактики с учетом клинико-лабораторных и анамнестических данных о пациенте
- Подозрительные признаки в солидных узлах:
- гипоэхогенная структура
- неровный, нечеткий или полициклический контур
- микрокальцинаты (точечные гиперэхогенные включения)
- преобладание высоты узла над шириной («выше, чем шире»)
- гиперваскуляризация
- Стратификация риска РЩЖ основана на оценке специфичности. Наиболее подозрительным в отношении РЩЖ является наличие микрокальцинатов, диспропорция «выше, чем шире», нечеткий/неровный контур узла
- Важнейшим диагностическим этапом УЗИ является исследование регионарных шейных лимфатических узлов. Оценка риска метастазирования в лимфатических узлах в большей степени базируется на следующих признаках:
- размер
- соотношение длинной и короткой оси
- эхогенность
- наличие ворот
- кистозные изменения
- гиперэхогенные включения
- характер васкуляризации (ворота или весь лимфатический узел)
- сходство лимфатических узлов с нормальной тканью щитовидной железы
- Предикторы клинической агрессивности микрокарцином:
- повышенный уровень кальцитонина более 100 пг/мл
- наличие метастазов в лимфатические узлы шеи по данным ТАБ со смывом из иглы на тиреоглобулин или кальцитонин
- семейный анамнез МРЩЖ
- предшествующая гемитиреоидэктомия по поводу рака; облучение в анамнезе
- Уровень кальцитонина должен определятся совместно с ТТГ на первом диагностическом этапе до проведения пункционной биопсии. Определение кальцитонина рекомендуется всем больным с узловым зобом
- ТАПБ рекомендуется для узла (узлов):
- Для узлов, больших 1 см в диаметре если они солидные и гипоэхогенные
- Для узлов любого размера с признаками инвазивного роста через капсулу, или при подозрении на шейные метастазы
- Для узлов любого размера при указаниях на облучение головы и шеи, особенно в детстве; наличии папиллярного или медуллярного рака или МЭН 2 синдрома у кровных родственников; после предшествующих операций по поводу тиреоидного рака; повышенном уровне кальцитонина крови
- Для узлов менее 1 см при наличии ультразвуковых признаков малигнизации; сочетание 2 и более критериев резко увеличивает вероятность рака в узле
- Современная Международная цитологическая классификация
- I категория
- Неинформативная пункция (периферическая кровь, густой коллоид, кистозная жидкость)
- II категория
- Доброкачественное образование (коллоидные и аденоматозные узлы, хронический аутоиммунный или подострый тиреоидит)
- Ill категория
- Атипия неопределенного значения (сложная для интерпретации пункция с подозрением на опухолевое поражение)
- IV категория
- Фолликулярная неоплазия
- V категория
- Подозрение на злокачественную опухоль (подозрение на папиллярный или на медуллярный рак, на метастатическую карциному или на лимфому)
- VI категория
- Злокачественная опухоль (папиллярный, низкодифференцированный, медуллярный или анапластический рак)
- I категория
- Функция щитовидной железы при узловом зобе
- Гормональный тиреоидный статус отражает преобладание функционально неактивных и активных (тиреоидная автономия) узлов, которые могут быть при сцинтиграфии или «холодными», «теплыми» или «горячими»
- В большинстве случаев (80%) тиреоидная функция не нарушена при узловом зобе
- Длительно существующие многоузловые зобы особенно в условиях йод-дефицита имеют тенденцию к развитию тиреотоксикоза за счет развития автономизации отдельных узлов
- В отсутствие йод-дефицита - частота гипертиреоза в возрасте >50 лет в 2-6 раз меньше, чем в регионах с умеренным дефицитом йода (Р. Laurberg et al., 1998)
- Лабораторные данные: ТТГ, Т4 общий, Т4 свободный, Т3 общий, Т3 свободный, тиреоглобулин (ТГ), АтТГ, АтТПО, тироксинсвязывающий глобулин
- Основные типы узлового зоба
- Эндемический зоб - связан с действием универсальных для данной территории или популяции патогенетических факторов
- Неэндемический (спорадический) зоб - возникает эпизодически имеет разнообразный более сложный патогенез мало зависит от профилактических мероприятий
- Верхняя граница безопасной дозы йода (мкг/сут)
| Возрастные группы | Допустимая суточная доза йода (мкг/сут.) в Европе |
| 1-3 года | 200 |
| 4-6 лет | 250 |
| 7-10 лет | 300 |
| 11-14 лет | 450 |
| 15-17 лет | 500 |
| Взрослые | 600 |
| Беременные | 600 |
- Спектр йоддефицитных заболеваний. Потенциальные нарушения
- Плод
- Аборты, мертворождения, врожденные аномалии
- Повышенная перинатальная смертность
- Новорожденные
- Эндемический кретинизм
- Явный или субклинический гипотиреоз
- Неонатальный зоб
- Дети и подростки
- Эндемический зоб
- Гипотиреоз
- Нарушения умственного развития, когнитивной функции
- Нарушения физического и полового развития
- Повышение общей заболеваемости
- Взрослые
- Зоб, гипотиреоз, умственные нарушения
- Снижение репродуктивной функции
- Плод
- Патогенез йод-дефицитного диффузного нетоксического зоба

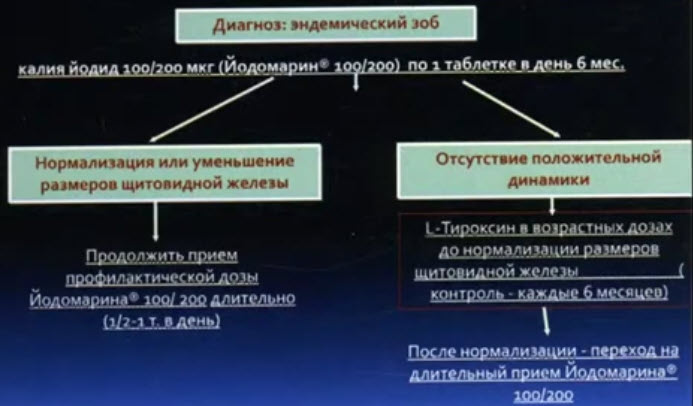
- Схема лечения эндемического зоба
- Клиническое понятие «узловой зоб» объединяет:
- Узловой коллоидный зоб
- Фолликулярная аденома
- Гипертрофическая форма АИТ с формированием ложных узлов
- Солитарная киста
- Рак щитовидной железы
- В зависимости от количества очаговых образований и их взаимоотношений с окружающими тканями выделяют также следующие понятия
- Солитарный узел - единственное инкапсулированное образование в щитовидной железе
- Многоузловой зоб - множественные инкапсулированные узловые образования в щитовидной железе, не спаянные между собой
- Конгломератный узловой зоб - несколько инкапсулированных образований в щитовидной железе, спаянных друг с другом и формирующих конгломерат
- Диффузно-узловой (смешанный) зоб - узлы (узел) на фоне диффузного увеличения щитовидной железы
- Факторы повышенного риска выявления рака среди узлов щитовидной железы
- Анамнестические:
- облучение в анамнезе
- детский и юношеский возраст
- пожилой возраст (особенно одиночные узлы у мужчин!)
- семейный анамнез рака ЩЖ, МЭН синдрома
- узел на фоне диффузного токсического зоба
- Клинические:
- быстрое увеличение узла
- плотность
- ограничение подвижности
- неправильная форма
- охриплость голоса
- наличие увеличенных шейных лимфоузлов
- быстрое увеличение узла
- Анамнестические:
- Возможности нехирургического лечения узлового зоба (весьма ограничены!)
- Эутиреоидный зоб
- Супрессивная терапия L-тироксином
- Лечение препаратами йода
- Термическое воздействие
- Химическая деструкция
- Радиоактивный йод
- Токсический зоб
- Антитиреоидные препараты
- Радиоизотопное лечение I-131
- Склеротерапия этанолом
- Термическое воздействие (радиочастотное, лазерное)
- Эутиреоидный зоб
- В чем же состоит угроза для здоровья и жизни у пациентов с узловым зобом?
- Развитие рака под маской узлового зоба
- Автономизация узлов с развитием тиреотоксикоза повышенным риском сердечно-сосудистых осложнений
- Выраженная компрессия трахеи, пищевода, сосудов шеи и средостения (при загрудинном расположении)
- Незаслуженно недооценивается вопрос своевременной диагностики тиреотоксикоза на фоне узлового зоба
- Показания к операции при доброкачественных узлах
- Наличие компрессионного синдрома, очевидно связанного с узловым зобом, предшествующее наружное облучение, прогрессивный рост узла, подозрительные сонографические признаки или косметические показания
- Предпочтительным объемом операции для доброкачественного одноузлового зоба является гемитиреоидэктомия с истмусэктомией; для многоузлового зоба - тотальная тиреоидэктомия
- Рекомендуемые объемы операций при узловом зобе
- Гемитиреоидэктомия - минимальный объем (при узловом или одностороннем многоузловом зобе)
- Тиреоидэктомия - метод выбора при двухстороннем поражении, при высоком риске рецидивов многоузлового зоба, риске малигнизации, малом объеме остающейся паренхимы (< 4-5 г)
- Гемитиреоидэктомия + резекция противоположной доли (со стороны меньших изменений ЩЖ) - только (!!!) при низком риске рецидивов многоузлового зоба (возраст > 60 лет, отсутствие наследственности, пролиферации эпителия)
- Мониторинг после тотальной тиреоидэктомии
- Компенсация гипотиреоза:
- препараты L-тироксина 1,5-1,7 мкг/кг веса
- целевой уровень ТТГ - 1-3 мЕд/л - контроль ТТГ через 3-6-12 мес. после операции, далее - ежегодно
- после коррекции дозы - через 2 мес Профилактика рецидивов (при субфасциальной технике операций):
- недопущение гипотиреоза
- УЗИ шеи (ложе ЩЖ, пирамидальная доля)
- прием препаратов йода не оправдан
- Компенсация гипотиреоза:
- Послеоперационный мониторинг у пациентов с узловыми формами зоба
- Задачи мониторинга:
- восстановить эутиреоз
- предупредить рецидив (после резекционных операций
- устранить йод-дефицит и возможные другие патогенетические факторы)
- контроль гипокальциемии
- контроль за восстановлением функции гортани
- диагностика и оценка новых структурных изменений в оставшейся ткани щитовидной железы
- Задачи мониторинга:
- Гипотиреоз и рецидивы:
- Тотальная тиреоидэктомия:
- гипотиреоз - 100 %
- рецидив - 1-5 % (резидуальная ткань при субфасциальных резекциях, пирамидальный отросток, эктопическая эмбриональная ткань
- Гемитиреоидэктомия:
- гипотиреоз - 50-60 %
- рецидив - 10-20 % - новое заболевание:
- (рак - 1-3 %, тиреоидит - 20-50 %)
- Тотальная тиреоидэктомия:
- Классификация первичных эпителиальных опухолей ЩЖ
- Доброкачественные опухоли (аденомы)
- Классическая фолликулярная аденома (эмбриональная, микрофолликулярная, фетальная, смешанная)
- Редкие варианты фолликулярной аденомы (гиалинизированная, атипическая, перстневидноклеточная)
- Папиллярная аденома
- Злокачественные опухоли (рак, карцинома, аденокарцинома).
- Классический папиллярный рак.
- Варианты папиллярного рака
- Фолликулярный (многие исследователи отрицают наличие данной формы рака, в том числе из-за некорректности самого термина)
- Цистаденокарцинома
- Микрокарцинома
- Склерозирующие варианты (инкапсулированный рак, рак «в рубце», диффузно-склеротический)
- Высококлеточный и колонноклеточный
- Фолликулярный рак
- Микрокарцинома.
- Рак с минимальной инвазией
- Рак с выраженной инвазией.
- Фолликулярно-папиллярный рак
- Онкоцитарная (В-клеточная, хюртле-клеточная) карцинома
- С-клеточный рак
- Низкодифференцированный (инсулярный) рак
- Недифференцированный (анапластический) рак
- Другие (редкие) формы рака (плоскоклеточный, мукоэпидермальный и др.)
- Доброкачественные опухоли (аденомы)
- Рак щитовидной железы
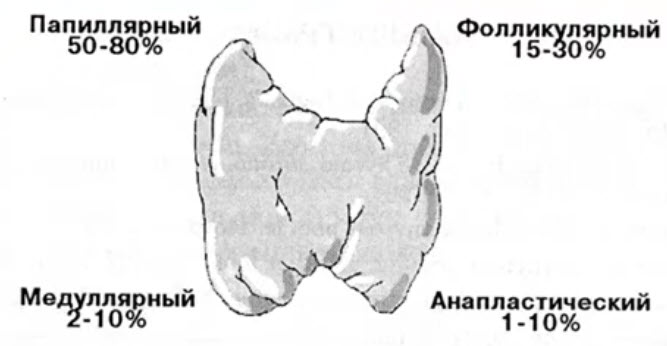
- Наиболее частая онкологическая патология среди всех органов эндокринной системы (90% всех раков эндокринных желез)
- Чаще всего демонстрирует высокую степень дифференцировки, зависимость от гормональных механизмов регуляции, выраженную зависимость от половой принадлежности (поражает в 4 раза чаще женщин), позволяет успешно применять широкий арсенал методов комбинированного лечения: хирургического, радиоизотопного, гормонального, лучевого
- Может демонстрировать как минимальную агрессивность с наиболее благоприятным среди всех видов рака прогнозом для жизни (папиллярный и фолликулярный рак начальных стадий, так и крайне неблагоприятное течение с фатальным исходом в течение 4-8 месяцев в случае анапластического рака
- Принципы диагностики рака щитовидной железы
- Клинические особенности (позднее выявление)
- Ультразвуковое исследование - самый простой метод исследования структуры, но малая специфичность
- Сцинтиграфия - малая специфичность и чувствительность
- Гормональные исследования (TSH, FT4, Tg, Ct) - только для медуллярного рака
- Тонкоигольная аспирационная пункционная биопсия - наиболее точный метод, требует высокой квалификации, использование иммуноцитохимических маркеров значительно увеличивает чувствительность
- Медуллярная карцинома щитовидной железы (МКЩЖ) - опухоль из парафолликулярных клеток С-клетки щитовидной железы. С-клетки вырабатывают кальцитонин - действует на остеокласты и регулирует высвобождение кальция из костей. Неопластическая трансформация С-клеток приводит к безудержному выбросу нормального кальцитонина и патологических продуктов (пептид, связанный с геном кальцитонина, хромогранин А, карциоэмбрионичеосий антиген, АКТГ)
Кальцитонин - маркер злокачественности опухоли, а патологические продукты вызывают появление клинических синдромов, связанных с МКЩЖ. Аккумуляция больших количеств прокальцитонина в щитовидной железе гистологически обнаруживается как амилоид (АЕ тип). МКЩЖ обычно имеет одноочаговое расположение в ЩЖ и может захватывать любой участок. В 50% при постановке диагноза обнаруживаются метастазы в регионарные лимфоузлы, легкие, печень и кости. Наследственная форма МКЩЖ у близких родственников - компонент МЭН-синдрома - Медуллярный рак щитовидной железы -4-10 % всего РЩЖ
- Спорадическая форма — 75 %
- Наследственная форма: — 25 %
- изолированный медуллярный рак
- медуллярный рак как компонент МЭН-синдрома
- МЭН II a синдром (гиперпаратиреоз, феохромоцитома)
- МЭН II в синдром (феохромоцитома, ганглионевромы)
- Прогноз:
- 10-летнее выживание — 60-80%
- 5 летнее выживание больных с метастазами
- 20-30 % персистирование болезни — 45 %
- Диагностика медуллярного рака
- УЗИ
- Пункционная биопсия (иммуноцитохимическое определение кальцитонина)
- Скрининг кальцитонина среди больных с узлами в щитовидной железе)
- Генетический скрининг специфических мутаций RET-протоонкогена среди родственников больных с медуллярным раком
- Морфологическое подтверждение диагноза - иммуноцитохимическим определением кальцитонина и регистрацией амилоида стромы
- Лечение медуллярного рака хирургия
- Тотальная тиреоидэктомия + срединная диссекция шеи (при наследственной форме и Mt — латеральная модифицированная)
- Паллиативные операции: повторные шейные лимфаденэктомии; термодеструкция одиночных Mt в печени под контролем УЗИ
- Профилактическая тиреоидэктомия среди носителей мутации начиная с 3-6 лет -100 % 10-летняя выживаемость, 85 % - нормальный Кr (биохимическое выздоровление)
- Папиллярная карцинома
- не инкапсулирована, содержит крупные клетки с плотной цитоплазмой и гигантскими ядрами, содержащими гранулярные, порошковидные, хроматиновые, ядрышковые и псевдоядерные включения («глаза сиротки Ани»), расположение которых напоминает папиллярные узоры
- безболезненный узел в щитовидной железе или шейных лимфатических узлах
- Первичная опухоль редко инкапсулирована (4-22%), но при наличии капсулы менее агрессивна
- чаще имеет мультифокальное расположение в щитовидной железе
- Экстра тиреоидные разрастания через капсулу щитовидной железы наблюдаются в 5-16% случаев
- часто метастазирует в регионарные шейные и верхние медиастинальные лимфатические узлы
- у 35-43% больных обнаруживают увеличенные регионарные лимфатические узлы с малигнизацией. При пункциях лимфатических узлов и их микроскопическом исследовании частота выявления метастазов в шейных лимфатических узлах до 90%
- наличие папиллярной карциномы в регионарных лимфатических узлах - свидетельство рецидивирования опухоли после проведения терапии. В 20% случаев рецидивирования радикальное излечение невозможно
- у 3-7% больных папиллярной карциномой после проведения курса лечения имеются отдаленные метастазы в легких (76%), костях (23%) и головном мозге (15%)
- папиллярная карцинома относительно малоагрессивна. Женщины болеют чаще (62-81% от общего числа больных)
- Фолликулярные карциномы — характеризуются атипическими клетками с плотными однородными ядрами крупного размера и беспорядочной структурой микрофолликулов и признаками инвазивного прорастания опухолью капсулы или кровеносных сосудов
- в 90% случаев - бессимптомный узел в щитовидной железе, реже - многоочаговая опухоль (< 10%). Опухоль почти всегда инкапсулирована - прорастание в сосуды или капсулу является прогностическим индикатором возможной злокачественности
- при отсутствии пальпаторных изменений в щитовидной железе метастазы могут выявляться в легких и/или костях. Метастатические узлы фолликулярной карциномы редко синтезируют и секретируют тиреоидные гормоны, поэтому тиреотоксикоз не развивается чаще развиваются в регионах с дефицитом йода; частота малигнизации снижается при достаточном поступлении йода
- При фолликулярной карциноме возможны гематогенные метастазы, поэтому вовлечение шейных и медиастинальных лимфатических узлов происходит реже (только у 6-13% больных)
- Наличие шейных метастазов указывает на прогрессирование болезни
- Отдаленные метастазы в легкие, кости и центральную нервную систему составляют 12-33% случаев
- Смертность от фолликулярной карциномы 13-59%
- Среди заболевших преобладают женщины (60%). Прогностически неблагоприятными признаки - возраст старше 50 лет, мужской пол, выраженность прорастания опухоли в сосуды и наличие отдаленных метастазов
- Опухоли, содержащие гистологические элементы обоих типов карциномы, рассматриваются как смешанный папиллярно-фолликулярный рак, а не считаются разновидностью папиллярной карциномы
- Дифференцированные карциномы составляют в 5-10% случаев хирургических резекций, выполняемых по поводу болезни Грейвса
- До 45% пальпируемых при болезни Грейвса узлов представляют собой папиллярные карциномы
- Хронический лимфоцитарный тиреоидит является сопутствующим заболеванием при папиллярной карциноме в 5-10% случаев
- Прогноз при отдаленных метастазах неблагоприятен: 50-66% больных с поражением легких, костей и центральной нервной системы умирают в течение 5 лет
- У лиц молодого возраста при метастазах в легкие выживаемость редко достигает 10-20 лет
- Метастазы в кости быстро приводят к летальному исходу
- Принципы лечения высоко дифференцированного рака щитовидной железы
- Тиреоидэктомия (гемитиреоидэктомия при T1aT0M0) срединная /модифицированная боковая диссекция лимфоколлекторов шеи
- Послеоперационная радиоабляция йодом-131 остаточной ткани щитовидной железы
- Супрессия ТТГ избыточной дозой L-тироксином. Пожизненный мониторинг пациентов после радикального комбинированного лечения (сцинтиграфия всего тела с 131I, Tg-крови, УЗИ)
- Стратегия хирургического лечения РЩЖ
- Объем операции: тотальная экстрафасциальная тиреоидэктомия
- ±
- центральная диссекция шеи (при известном диагнозе РЩЖ на момент операции)
- ±
- латеральная радикальная модифицированная диссекция шеи (по показаниям)
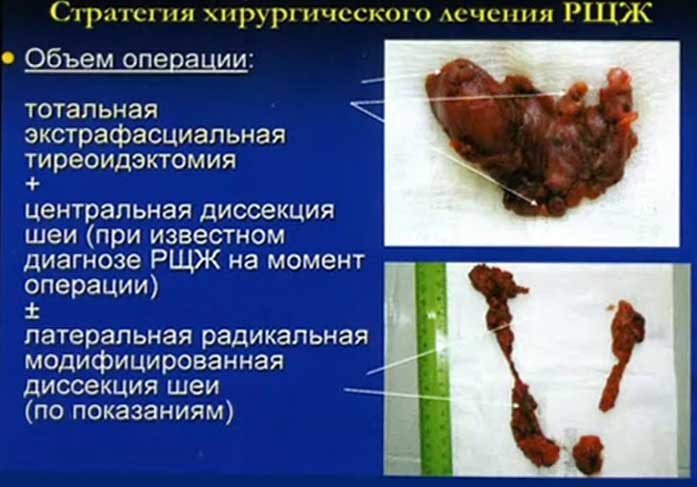
- Гемитиреоидэктомия может выполняется при солитарной опухали ЩЖ размером <2 см в отсутствие достоверных данных о поражении регионарных лимфатических узлов и наличии отдаленных метастазов.
Пациент должен быть предупрежден о вероятности рецидива в контрлатеральной доле и зоне регионарного лимфооттока, сложности послеоперационного стадирования заболевания (проведение сцинтиграфии всего тела и оценка содержания тиреоглобулина). Удаление лимфатических узлов центральной зоны (VI уровень) показано при подозрении на наличие метастазов. Первичное избирательное удаление метастатических лимфоузлов без удаления футлярно-фасциального блока не рекомендуется - Послеоперационное стадирование
- Определение стадии заболевания после операции необходимо для оценки индивидуального прогноза и выбора протокола дальнейшего ведения пациента:
- группа низкого риска - пациенты с солитарной или первично-множественной опухолью T1N0M0
- группа промежуточного риска - пациенты с солитарной или первично-множественной опухолью T23N01M0
- группа высокого риска - пациенты с любой опухолью T4N1M0, любые TN при Ml
- Послеоперационная радиойодтерапия:
- проводится на фоне безйодной диеты и высокого уровня ТГГ
- позволяет на 2-3 сутки провести СВТ и выявить недиагностированные метастазы
- показана воем больным группы промежуточного и высокого риска, так как она достоверно уменьшает вероятность прогрессирования заболевания и увеличивает выживаемость
- Определение стадии заболевания после операции необходимо для оценки индивидуального прогноза и выбора протокола дальнейшего ведения пациента:
- Мониторинг пациентов после гемитиреоидэктомии / резекции ЩЖ
- Восстановление нормокальциемии
- мониторинг уровня кальция (Са++) - 1 раз в 1-3-6 мес
- при восстановлении - ежегодно - при гипокальциемии через 2 недели - контроль уровня паратгормона
- Реабилитация нарушенной функции гортани - мониторинг состояния голосовых складок (идеально - видеоларингоскопия)
- фониатрия
- препараты витамина В1, липоевой кислоты
- хирургические действия через 6-12 мес
- Восстановление нормокальциемии
- Супрессивная терапия препаратами тиреоидных гормонов. Препарат выбора - левотироксин (L-T4)
- Супрессивная терапия направлена на подавление ТТГ-зависимого роста остаточных опухолевых клеток и показана пациентам с доказанной опухолевой персистенцией ВДРЩЖ при отсутствии у них ишемической болезни сердца, тахиаритмий, прогрессирующего остеопороза. Целевое значение ТТГ не должно превышать 0,1 мЕд/л при нормальных значениях свободного Т4
- Заместительная терапия препаратами тиреоидных гормонов показана пациентам с ВДРЩЖ после операции без доказанной опухолевой персистенции и любым пациентам при наличии у них ишемической болезни сердца, тахиаритмий, прогрессирующем остеопорозе и направлена на коррекцию послеоперационного гипотиреоза
- Целевое значение ТТГ- 0,2-1 мЕд/л
- Лечение L-тироксином
- Дозировка от расчетной (2,5-3 мкг\кг) до целевой (по результатам ТТГ)
- Контроль ТТГ через 2 мес. после корректировки дозы
- После периодов вынужденного гипотиреоза может возникнуть необходимость в приеме трийодтиронина до восстановления ТТГ и FT4 и FT3
- L-тироксин (Berlin-Chemie) - единственная форма, не содержащая лактозу (препарат выбора при лактозной непереносимости)
- Лечение L-тироксином - отличие от пациентов с дифференцированным РЩЖ

- Осложнения супрессивной терапии
- изменениями показателей свертывания крови, риск тромбоза
- повышение частоты образования бляшек в каротидных артериях
- мерцательная аритмия и предсердная экстрасистолия
- Отличительные особенности ВДРЩЖ - очень медленный рост и хороший прогноз при своевременном выявлении и правильно проведенном лечении
- Рецидивы развиваются у 20% больных. 10-летняя выживаемость больных ВДРЩЖ превышает 90%
- Смертность 70% больных обусловлена высокодифференцированным папиллярным и фолликулярным РЩЖ
- Оценка излеченности ДРЩЖ через 6-12 мес. после абляции радиойодом
- Клиническое обследование
- Определение сывороточного ТГ после стимуляции высоким уровнем ТТГ
- Ультразвуковое исследование шеи
- 131I - сканирование всего тела (только для больных высокого риска рецидива или при наличии антител к ТГ)
- Долгосрочный мониторинг радикально-излеченных больных
- Сцинтиграфия всего тела диагностической дозой йода-131
- Тиреоглобулин (Tg) сыворотки
- Ультразвуковое исследование шеи
- Рентгенография грудной клетки
- Компьютерная томография (МРТ)
- Проблемы: высокий Tg и негативное сканирование, стандартизация лабораторных методов
- Биохимический мониторинг излечения
- ТГ необходимо исследовать каждые 6-12 мес иммуно-метрическим анализом
- Каждое определение уровня ТГ должно сопровождаться количественным определением уровня антител к ТГ (АТ-ТГ)
- Целевой уровень - ниже границы определения (<0,1-0,2 нг/мл) в отсутствие повышенного титра антител
- Синдром тиреотоксикоза. Клиническая картина
- Внешние проявления: пациенты выглядят встревоженными, беспокойными, суетливыми
- Сердечно-сосудистая система
- постоянная (реже пароксизмальная) синусовая тахикардия (характерны: отсутствие ее связи с физической нагрузкой, укорочение диастолы)
- экстрасистолия
- пароксизмальная (реже постоянная) мерцательная аритмия
- увеличение величины пульсового давления (повышение минутного объема и укорочение диастолы)
- преимущественно систолическая АГ
- миокардиодистрофия
- недостаточность кровообращения по правожелудочковому типу на фоне сохранения ускоренного кровотока и повышенного сердечного индекс
- ЦНС
- быстрая утомляемость и общая слабость
- повышенная возбудимость, внутреннее плаксивость, беспокойство
- суетливость
- расстройства сна
- увеличение скорости прохождения рефлексов
- тиреотоксический психоз (в тяжелых случаях)
- Поражения ЖКТ
- неустойчивый стул
- боли в животе
- тиреотоксический гепатоз
- Катаболический синдром
- потеря массы тела
- повышенный аппетит
- субфебрилитет
- горячая кожа
- потливость
- мышечная слабость
- Эктодермальные нарушения
- пальмарная эритема
- депигментированные очаги (витилиго) на отдельных участках кожи
- меланодермия в области век (симптом Еллинека)
- волосы тонкие и ломкие, выпадают
- ногти мягкие, исчерченные и ломкие, часто онихолизис (ноготь Пламмера), особенно выраженный на безымянном пальце
- претибиальная микседема
- Поражение желез внутренней секреции:
- относительная надпочечниковая недостаточность
- дисфункция яичников вплоть до аменореи
- НТГ
- Опорно-двигательный аппарат (причина — гипокалиемия и уменьшение тканевых запасов АТФ, снижение содержания миоглобина):
- нарастающая слабость
- проксимальная мышечная атрофия
- тремор пальцев вытянутых рук (симптом Мари), иногда всего тела (симптом телеграфного столба)
- периодические транзиторные параличи и парезы
- Глазные симптомы тиреотоксикоза (связаны с нарушением вегетативной иннервации глаза)
- Грефе — отставание верхнего века от края роговицы при движении глазного яблока вниз
- Кохера — отставание движения глазного яблока от такового верхнего века при взгляде вверх, в связи с чем обнаруживается участок склеры между верхним веком и радужкой
- Краузе — усиленный блеск глаз
- Дальримпля — широкое раскрытие глазных щелей — «удивленный взгляд»
- Розенбаха — мелкое и быстрое дрожание опущенных или слегка сомкнутых век
- Штельвага — редкие и неполные мигательные движения в сочетании с ретракцией верхнего века
- Мебиуса — нарушение конвергенции
- Эндокринная офтальмопатия — выраженный экзофтальм, нередко имеющий несимметричный характер, диплопия при взгляде в одну из сторон или вверх, слезотечение, ощущение песка в глазах, отечность век
- Тиреотоксикоз — клинический синдром, обусловленный негативным влиянием стойкого избытка тиреоидных гормонов на организм
- Классификация. По патогенетическим признакам выделяют следующие формы тиреотоксикоза:
- Гиперпродукция тиреоидных гормонов (гипертиреоз) — щитовидная железа в избытке продуцирует тиреоидные гормоны. Развивается при болезни Грейвса-Базедова, многоузловом токсическом зобе
- Деструктивный (тиреолитический) тиреотоксикоз - развивается в результате разрушения фолликулов щитовидной железы и выхода избытка тиреоидных гормонов, содержащихся в коллоиде тироцитов, в кровяное русло. Развивается при подостром (тиреоидит Де Кервена), послеродовом, безболевом («молчащем») и цитокин-индуцированных тиреоидитах
- Медикаментозный (экзогенный) тиреотоксикоз - развивается при передозировке препаратов тиреоидных гормонов
- По особенностям поглощения 131I выделяют:
- заболевания, протекающие с увеличением поглощения 131I
- болезнь Грейвса-Базедова
- многоузловой токсический зоб
- ТТГ- секретирующая аденома гипофиза
- трофобластическая болезнь
- заболевания, сопровождающиеся снижением поглощения 131I:
- подострый тиреоидит
- экзогенный приём тиреоидных гормонов
- амиодарон-индуцированный тиреоидит
- заболевания, протекающие с увеличением поглощения 131I
- Классификация. По патогенетическим признакам выделяют следующие формы тиреотоксикоза:
- Классификация тиреотоксикоза по степени выраженности клинических проявлений и гормональных нарушений
| Субклинический (лёгкого течения) | Клиническая картина отсутствует или стертая. Содержание ТТГ снижено, содержание свободного Т4 и свободного Т3 пределах референсных значений |
| Манифестный (средней тяжести) | Развернутая клиническая картина Содержание ТТГ существенно снижено, концентрации свободного Т4 и свободного Т3 повышены |
| Осложнённый (тяжёлого течения) | Выраженные проявления тиреотоксикоза и его осложнения мерцательная аритмия, сердечная недостаточность, относительная надпочечниковая недостаточность, дистрофические изменения паренхиматозных органов, психоз, резкий дефицит массы тела. Содержание ТТГ существенно снижено, концентрации свободного Т4 и свободного Т3 повышены |
- Болезнь Грейвса (диффузный токсический зоб)
- Мультисистемное аутоиммунное заболевание
- Клиническая характеристика:
- тиреотоксикоз
- диффузный зоб
- офтальмопатия
- претибиальная микседема, акропахия
- тиреотоксическая кардиомиопатия
- Диагностика болезни Грейвза
- клиника изучение функции щитовидной железы (ТТГ, FТ4, FTЗ)
- антитела к рецепторам ТТГ
- сканирование щитовидной железы (утратило значение)
- Методы лечения ДТЗ (диффузный токсический зоб)
- Консервативное лечение — препараты имидазолов (Тирозол, Мерказолил) или пропилтиоурацил
- Радиоактивный йод
- Хирургическое лечение:
- тотальная экстрафасциальная тиреоидэктомия с визуализацией гортанных нервов и околощитовидных желез
- субтотальная субфасциальная резекция ЩЖ по Николаеву или по Драчинисокй — историческое значение
- Патогенетическое обоснование лечебной тактики - TRAb
- Возраст, пол, FT4, размер зоба - не имеют прогностического значения
- Только высокий (> 10-15) титр антител к рецептору ТТГ (TRAb) коррелирует с тяжестью и неблагоприятным течением болезни; > 46 UI/I выявляет больных, не имеющих шансов на ремиссию
- Падение титра TRAb менее чем на 50% за 6 мес. свидетельствует о невозможности получения постоянной ремиссии
- Классификация. По механизму действия выделяют четыре группы антитиреоидных средств:
- нарушающие транспорт йода внутрь фолликулов (перхлорат калия)
- нарушающие синтез тиреоидных гормонов (тионамиды: тиамазол, карбимазол, пропилтиоурацил)
- ингибирующие высвобождение тиреоидных гормонов (йодиды в фармакологических дозах, карбонат лития)
- разрушающие фолликулы щитовидной железы (радиоактивный йод)
- Тионамиды (производные тиомочевины) содержат тионамидную группу. Применяют только два препарата на основе имидазольного кольца — тиамазол и карбимазол, а также пропилтиоурацил, имеющий пиримидиновое кольцо. В организме человека карбимазол полностью превращается в тиамазол
- Синтез тироидных горомонов и механизм действия антитиреоидных препаратов
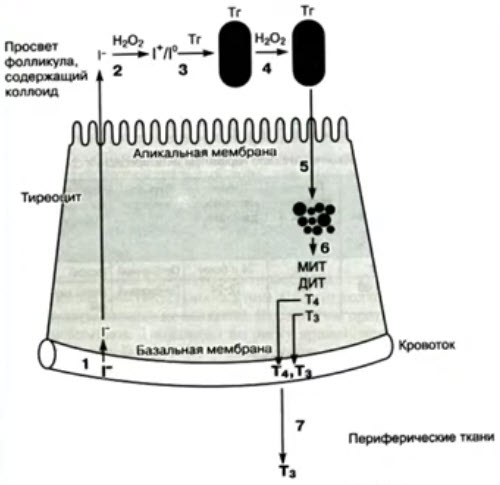
- Побочные эффекты тионамидов
- Опасные (менее 1% пациентов)
- Редкие:
- агранулоцитоз (0,4%)
- Очень редкие:
- васкулит, положительный на антинейтрофильные цитоплазматические антитела
- холестатическая желтуха
- токсический гепатит
- апластическая анемия
- тромбоцитопения
- Неопасные (1-5% пациентов)
- Частые:
- кожные проявления (сыпь, зуд)
- Менее частые:
- транзиторная гранулоцитопения
- лихорадка
- артралгии
- Редкие:
- нарушения со стороны ЖКТ
- потеря вкуса
- Симптомы передозировки: тошнота, рвота, головная боль, лихорадка, артралгии, панцитопения, поражение печени, нейропатии, угнетение или возбуждение. Лечение - промывание желудка, активированный уголь и симптоматическую терапию.
- Частые:
- Редкие:
- Опасные (менее 1% пациентов)
- Клинические показания к хирургическому лечению ДТЗ (диффузный токсический зоб)
- Неэффективность консервативной терапии (рецидив в течение 1 года после 12-18 мес. постоянного лечения) или ее непереносимость
- При титре антител к рецепторам ТТГ> 10, отсутствии снижения более чем на 50% за 6 мес. конс, терапии, рецидивном зобе, узлах, выраженной лимфоидной инфильтрации или подозрении на рак ЩЖ
- Тяжелый или осложненный тиреотоксикоз
- Большой размер ЩЖ (> 35-40 мл) или наличие компрессионных симптомов
- Средне-тяжелое тиреотоксикоз у пациентов <30 лет, мужчин, при планировании беременности или ее наличии
- Узлообразование, подозрение на рак
- Желание больного навсегда избавиться от болезни
- Объем хирургической операции
- 1. Тотальная тиреоидэктомия
- 2. При субтотальной тиреоидэктомии оставление культи щитовидной железы может быть причиной рецидива ДТЗ (диффузный токсический зоб) и осложнений при проведении повторной операции

- Цели мониторинга после операции у больных с ДТЗ
- Обязательный контроль за восстановлением и поддержанием эутиреоза
- Контроль за уровнем АТ-рТТГ
- Контроль за динамикой офтальмопатии
- Лечение офтальмопатии
- Мониторинг функции сердца (лечение постоянной формы мерцательной аритмии)
- Ключевые моменты мониторинга после операции у больных с ДТЗ
- Назначение тироксина в дозе 1,7-1,9 мкг/кг/сутки
- Ориентироваться на FT4 и FT3, т.к. ТТГ может долго оставаться супрессированным (влияние АТ-рТТГ)
- После субтотальных резекций - риск гипотиреоза 80-90%, рецидива - 10%
- Супрессия ТТГ более 6 мес. - думать о рецидиве
- Высокие титры АТ-рТТГ - риск прогрессирования офтальмопатии
- Отказ от курения!!!
- Эндокринная офтальмопатия
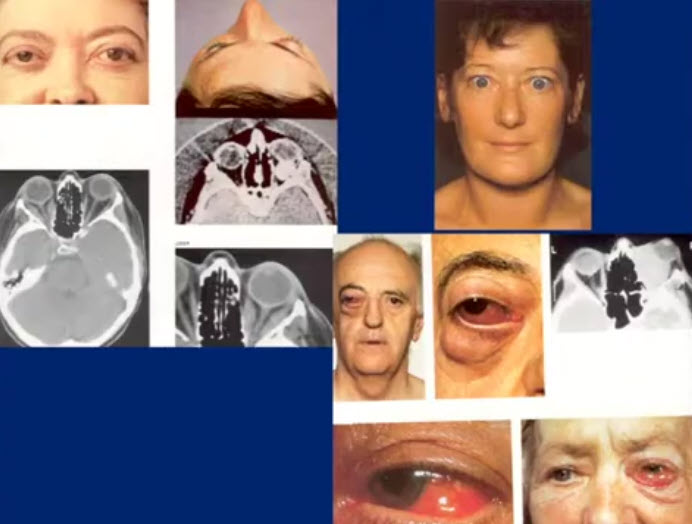
- No specs-классификация аутоиммунной офтальмопатии
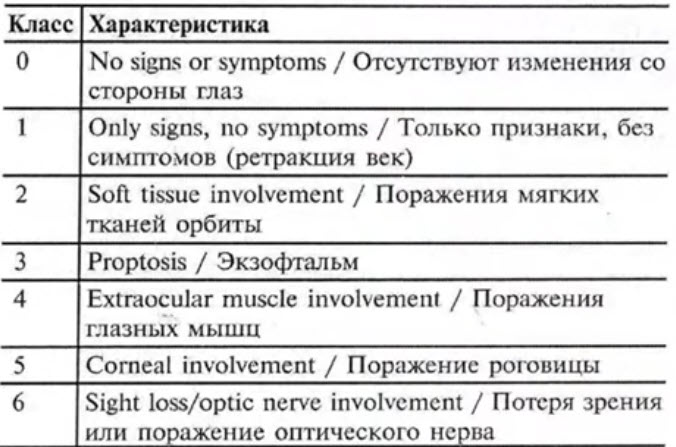
- Оценка активности аутоиммунной офтальмопатии по шкале клинической активности CAS (Clinical Activity Score)
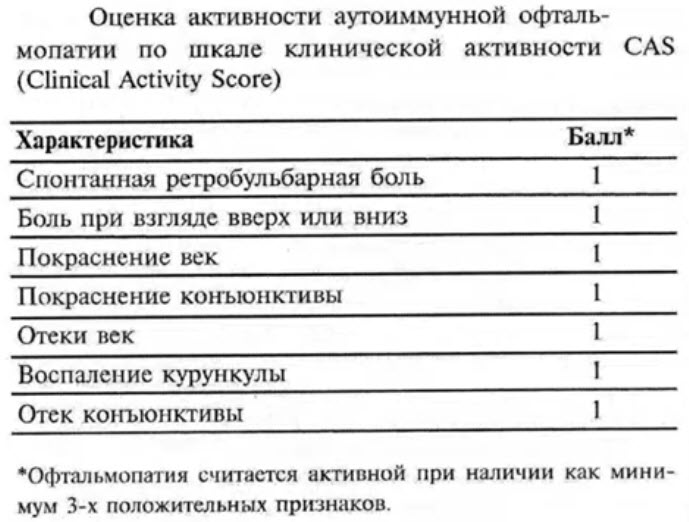
- Классификация степени тяжести аутоиммунной офтальмопатии

- Необходимо лечить пациента вместе с офтальмологом
- Первичное звено: врачи общей практики, эндокринологи, офтальмологи, не специализирующиеся на лечении эндокринной офтальмопатии (ЭОП)
- На ранней стадии ЭОП первые жалобы характерны для «синдрома сухого глаза»:
- чувство «засоренности», «сухости», непостоянной гиперемии конъюнктивы и др.
- других заболеваний переднего отрезка глаза: слезотечение, светобоязнь и др.
- другими «ранними» жалобами больных могут быть непостоянная диплопия (в основном утром, после сна), отеки век (в основном в утренние часы)
- Наличие таких жалоб является показанием для направления больного на консультацию к узким специалистам (офтальмологу и эндокринологу)
- Алгоритм обследования врача общей практики включает:
- исследование гормонального статуса (ТТГ, свободного Т3, Т4, антител к тиреоидной пероксидазе, антител к рецептору ТТГ)
- направление на консультацию к врачам — офтальмологу и эндокринологу
- Классификации эндокринной офтальмопатии
- Формы ЭОП:
- тиреотоксический экзофтальм
- отечный экзофтальм
- эндокринную миопатию
- Стадии ЭОП (по степени компенсации патологического процесса)
- компенсации
- субкомпенсации
- декомпенсации
- Тяжесть — совокупный показатель функциональных расстройств и косметических дефектов
- Активность — показатель амплитуды воспалительного процесса в орбите
- Формы ЭОП:
- Лечение эндокринной офтальмопатии
- медикаментозная терапия лучевая терапия
- хирургическое лечение (ургентное или восстановительное) в различных комбинациях симптоматическую терапию
- Физиотерапия: магнитотерапия в сочетании или без эндоназального электрофореза
- Лучевая терапия на область орбит (конформная ДЛТ или дистанционная γ-терапия) - показана пациентам с активной ЭОП при наличии признаков отека мягких тканей орбиты, определяемых при КТ орбит.
Лучевая терапия противопоказана при поражении роговицы (инфильтрат, язва), с осторожностью следует назначать пациентам с ДР или тяжелой АГ- Хирургическое лечение ЭОП в специализированных офтальмологических центрах включает в себя:
- декомпрессию орбиты при выраженном и/или одностороннем остаточном экзофтальме
- операции на экстраокулярных мышцах (при вторичном косоглазии)
- операции на леваторе (при ретракции) и блефаропластику
- При хирургической коррекции ЭОП необходимо соблюдать установленный порядок действий, декомпрессия орбиты, хирургия на глазодвигательных мышцах, вмешательство на веках одновременно или с последующей блефаропластикой
- Хирургическое лечение ЭОП в специализированных офтальмологических центрах включает в себя:
- Синдром гипотиреоза
«Маски» гипотиреоза:- гастроэнтерологические: обстипация, дискинезия желчных путей, желчнокаменная болезнь, хронический гепатит (желтуха в сочетании с повышением уровня печеночных трансаминаз)
- кардиологические: диастолическая гипертензия, дислипидемия, гидроперикард
- респираторные: синдром ночного апноэ, плевральный выпот неясного генеза, хронический ларингит
- неврологические: туннельные синдромы (карпального канала, канала малоберцового нерва)
- ревматологические: полиартрит, полисиновит, прогрессирующий остеоартроз (часто соседствуют с неврологическими «масками»)
- гинекологические: нарушения менструального цикла (аменорея, полименорея, гиперменорея, меноррагия, дисфункциональные маточные кровотечения), бесплодие
- гематологические: нормохромная нормоцитарная, гипохромная железодефицитная или макроцитарная В12-дефицитная анемия
- психиатрические: депрессия, деменция
- Для диагностики гипотиреоза, даже при яркой клинической картине, обязательно гормональное подтверждение
- гинекологические: нарушения менструального цикла (аменорея, полименорея, гиперменорея, меноррагия, дисфункциональные маточные кровотечения), бесплодие
- гематологические: нормохромная гипохромная железодефицитная или В12-дефицитная анемия
- психиатрические: депрессия, деменция. нормоцитарная, макроцитарная
- Для диагностики гипотиреоза, даже при яркой клинической картине, обязательно гормональное подтверждение
- Классификация и этиология гипотиреоза
- А. Первичный (тиреогенный) гипотиреоз
- 1. Разрушение или недостаток функционально активной ткани щитовидной железы:
- хронический АИТ
- оперативное удаление щитовидной железы
- терапия радиоактивным 131I
- транзиторный гипотиреоз при подостром, послеродовом и молчащем («безболевом») тиреоидите
- агенезия и дисгенезия щитовидной железы
- 2. Нарушение синтеза тиреоидных гормонов:
- врождённые дефекты биосинтеза тиреоидных гормонов
- тяжёлый дефицит или избыток йода
- медикаментозные и токсические воздействия (тиреостатические препараты, литий, перхлорат и др,)
- Б. Центральный (гипоталамо-гипофизарный, вторичный и третичный) гипотиреоз:
- 1. Разрушение или недостаток клеток, продуцирующих ПТ и/или тиролиберин:
- опухоли гипоталамо-гипофизарной области
- травматическое или лучевое повреждение (хирургические операции, протонотерапия)
- сосудистые нарушения (ишемические или геморрагические повреждения, аневризма внутренней сонной артерии)
- инфекционные и инфильтративные процессы (абсцесс, туберкулёз, гистиоцитоз)
- хронический лимфоцитарный гипофизит
- врождённые нарушения (гипоплазия гипофиза, септооптическая дисплазия)
- 2. Нарушение синтеза ПТ и/или тиролиберина:
- мутации, затрагивающие синтез рецептора тиролиберина, бета-субъединицы ПГ, ген Pit-1
- медикаментозные и токсические воздействия (дофамин, глюкокортикоиды)
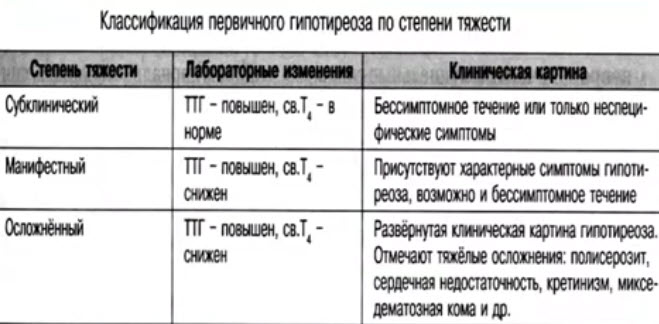
- Классификация первичного гипотиреоза по степени тяжести
- Критерии постановки диагноза хронического аутоиммунного тиреоидита
- Основные:
- 1. АТ к ТГ (тиреоглобулину) > 1000
- 2. АТ к ТПО (тиреоидной пероксидазе) > 500
- 3. Гистология: клетки Ашкенази, оксифильные клетки, лимфоидная инфильтрация
- Дополнительные:
- 1. ТТГ > 10
- 2. АТ к ТГ > 100 < 1000 или АТ к ТПО > 100 < 500
- 3. Щитовидная железа увеличена в размерах, плотная на ощупь
- 4. УЗИ картина мозаичности
- Диагноз АИТ ставится на основании:
- 3-х основных признаков
- 2-х основных и 1 дополнительного
- 1-го основного + 3-х дополнительных
- 4-х дополнительных
- При ТТГ > 2,0 супрессивная доза L-тироксина до достижения ТТГ до 0,1
- Основные:
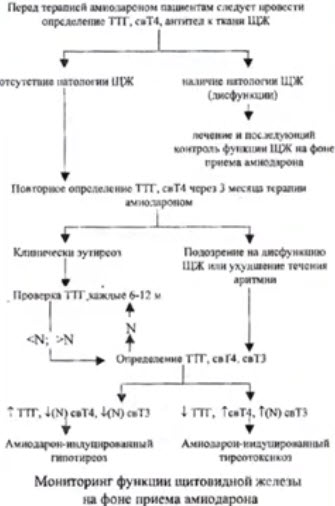
- Фармакокинетика амиодарона

- Патогенез индуцированной амиодароном дисфункции щитовидной железы

- Перед терапией амиодароном пациентам следует провести определение ТТГ, свободный Т4, антител к тканям ЩЖ
- Лечение гипотиреоза:
- препараты левотироксина
- препараты лиотиронина
- комбинированные препараты (левотироксин+лиотиронин)
- Заместительная терапия левотироксином показана:
- при стойком субклиническом гипотиреозе при повышении ТТГ>10 мЕД/л
- двукратное выявление уровня ТТГ межу 5-10 мЕД/л
- у лиц старше 55 лет и при наличии сердечно-сосудистых заболеваний - осторожно! (при хорошей переносимости препарата)
- Лечебная доза левотироксина достигается при ТТГ 2-2,5 мЕД/л
- Щитовидная железа и беременность
- ХГЧ - один из первых гормонов, которые влияют на метаболизм тиреоидных гормонов во время беременности. ХГЧ стимулирует ЩЖ на ранних сроках беременности (уровень ХГЧ достигает максимума до 9-10 недель), по своей химической структуре он состоит из двух полипептидных цепочек: альфа и бета-субъединиц: бета-субъединица уникальная для каждого гормона альфа-субъединица идентичная для ХГЧ и гипофизарных гормонов (ЛГ, ФСГ, ТТГ), поэтому на ЩЖ ХГЧ действует как слабый аналог ТТГ
- Щитовидная железа и беременность
- эстрогены - влияют на метаболизм тиреоидных гормонов во время беременности
- увеличение их уровня, сопровождается ростом концентрации тироксин-связывающего глобулина и повышением содержания связанных форм тиреоидных гормонов; свободных фракций гормонов становится меньше, что по механизму обратной связи увеличивает выработку ТТГ и приводит к возобновлению концентрации свободных гормонов
- Щитовидная железа и беременность
- йодиды поступают к плоду за счет трансплацентарного перенесения материнских ТГ
- уровень Т4 в крови беременной при этом снижается в результате синтеза ТГ плода снижается содержимое йода
- в ЩЖ матери во время беременности увеличивается почечный кровоток, что способствует нарастанию экскреции йода с мочой
- уменьшение содержания йода у беременных может компенсироваться повышением его энтеральной резорбции
- У женщин с установленным гипотиреозом ч-ХГЧ и ТТГ не могут стимулировать продукцию Т4. Если экзогенный левотироксин не будет назначен, потребности в Т4 превысят имеющиеся ресурсы, что приведет к развитию или усугублению гипотиреоза у матери. Потребность в Т4 (или в экзогенном левотироксине) возникает на 4-6 неделях беременности, постепенно увеличивается до 16-20 недели гестации, а затем выходит на плато до момента родов.
При установлении повышения материнского ТТГ, необходимо определить свободный Т4, чтобы классифицировать тиреоидный статус пациентки, как СТ или МГ- Субклинический гипотиреоз (СГ) - уровень ТТГ находится в пределах 2,5 -10,0 мМЕ/л при нормальном содержании свободный Т4
- Изолированная гипотироксинемия (транзиторная гестационная гипотироксинемия) - при нормальном уровне материнского III в сочетании с незначительно сниженным уровнем свободный Т4. При адекватном потреблении йода наиболее частой причиной гипотиреоза является аутоиммунная патология ЩЖ — аутоиммунный хронический тиреоидит (болезнь Хашимото). АТ к ТПО обнаруживаются у 50% беременных с СГ и более чем у 80% с МГ
- Манифестный гипотиреоз ассоциирован с повышенным риском неблагоприятных осложнений во время беременности (возрастание риска выкидышей и преждевременных родов, гибели плода, рождение детей с низкой массой тела) и с неблагоприятным воздейтвием на нейрокогнитивное развитие плода. Риск развития гестационной гипертензии у беременных женщин с МГ составляет 22%, что выше, по сравнению с женщинами, имеющими эутиреоидное состояние, и беременными с СГ
Коррекция дозы левотироксина натрия должна быть произведена как можно раньше после подтверждения беременности для снижения возможного риска развития декомпенсации гипотиреоза. Целью лечения является удержание нормального уровня ТТГ в течение всей беременности. Ежедневный прием левотироксина натрия (независимо от дозы) рекомендуется увеличить на 2 дополнительные дозы в неделю
- При планировании беременности:
- целевой уровень ТТГ - 2,5 мМЕ/л и ниже, поэтому всем женщинам с гипотиреозом, получающим заместительную терапию левотироксином натрия, доза препарата должна быть скорректирована соответствующим образом, а при выявлении субклинического гипотиреоза назначается левотироксин натрия в дозе 25-50 мкг/сут. до достижения целевого значения ТТГ (до 2,5мМЕ/л)
- за 3 - 6 месяцев необходимо начать прием калия йодида в дозе 200 мкг/сут
- Во время беременности:
- продолжать прием калия йодида 200 - 250 мкг/сут.
- пациенткам с гипотиреозом сразу увеличить дозу левотироксина натрия на 25-30% путем возрастания количества доз в неделю до 9
- женщинам с впервые выявленным манифестным или субклиническим гипотиреозом с повышенным титром АТ к ТПО назначить лечение левотироксином натрия под контролем ТТГ (целевой уровень менее 2,5 мМЕ/л в I триместре и менее 3 мМЕ/л во II и III триместрах гестации) и свободный Т4 (в пределах референтного интервала). Суточная доза препарата — 2,3 мкг/кг/сут.
- при изолированной гипотироксинемии — если уровень свободного Т4 находится на нижней границе нормы, медикаментозная терапия не проводится, но осуществляется контроль свободного Т4 каждые 4 недели гестации
- Во время беременности контроль уровня ТТГ и свободный Т4 необходимо осуществлять каждые 4 недели до 16-20 недель и далее в 26 и 32 недели гестации
- После родов
- доза левотироксина натрия возвращается к таковой, которая имелась до беременности с обязательным контролем уровня ТТГ, свободного Т4 через 6 недель, 6 и 12 месяцев после родов
- прием калия йодида продолжается весь период лактации в суточной дозе 250 - 300 мкг.
- Протокол ведения пациенток с гипотиреозом:
- 1. До беременности: - всем женщинам детородного возраста определить уровень ТТГ и титры АТ к ТПО
- при нормальном уровне ТТГ и титрах АТ к ТПО > 100 МЕ/мл не показано назначение препаратов левотироксина натрия
- при уровне ТТГ > референтного интервала и титрах АТ к ТПО > 100 МЕ/мл необходимо определение свободный Т4:
- а) при снижении концентрации свободного Т4 диагностируется МГ, тактика ведения традиционная
- б) при нормальной концентрации свободного Т4 диагностируется СГ и левотироксин не назначается
- 2. При планировании беременности:
- целевой уровень ТТГ - 2,5 мМЕ/л и ниже, поэтому всем женщинам с гипотиреозом, получающим заместительную терапию левотироксином натрия, доза препарата должна быть скорректирована соответствующим образом, а при выявлении субклинического гипотиреоза назначается левотироксин натрия в дозе 25-50 мкг/сут. до достижения целевого значения ТТГ(до 2,5 мМЕ/л);
- за 3 - 6 месяцев необходимо начать прием калия йодида в дозе 200 мкг/сут.
- 1. До беременности: - всем женщинам детородного возраста определить уровень ТТГ и титры АТ к ТПО


































































































0 комментариев