Лекция для врачей "Клиническая картина. Острая ишемическая митральная недостаточность. Хроническая ишемическая митральная недостаточность" (отрывок из книги "Анатомия, физиология, диагностика и хирургическое лечение ишемической митральной недостаточности. Учебное пособие для врачей" - Асатрян Т. В., Крылов В. В., Вавилов А. В., Кахкцян П. В.)
Клиническая картина
В зависимости от сроков развития клинических проявлений ишемической митральной недостаточности (ИМН) подразделяют на острую и хроническую.
Острая ишемическая митральная недостаточность
Выраженная ИМН, возникающая вследствие грубого повреждения компонентов митрального аппарата и нарушения их взаимоотношений в раннем постинфарктном периоде (до 7 сут после инфаркта миокарда), классифицируется как острая.
В большинстве случаев острая ИМН проявляется внезапно и сопровождается интенсивными болями за грудиной и одышкой. Данный симптомокомплекс напоминает клиническую картину острого коронарного синдрома. Как правило, острая ИМН сопровождается нестабильностью гемодинамики вследствие быстрой объемной перегрузки ЛЖ на фоне его ограниченной способности к адаптации.
При больших объемах митральной регургитации может развиваться клиническая картина острой левожелудочковой недостаточности: отек легких, системная гипотония, олигурия, ацидоз, периферический сосудистый спазм. При этом клинический прогноз определяется главным образом выраженностью систолической дисфункции ЛЖ, тогда как прогностическая значимость объемной перегрузки ЛЖ вследствие острой ИМИ остается дискутабельной.
Длительное время единственными причинами острой ИМИ считали разрыв папиллярной мышцы или острую дилатацию фиброзного кольца МК на фоне левожелудочковой недостаточности с резким расширением его полости.
В 60% случаев острая ИМИ является следствием разрыва ЗМПМ, что объясняется наличием у нее одного источника кровоснабжения (правая коронарная артерия при правом типе коронарного кровоснабжения и огибающая ветвь левой коронарной артерии - при левом типе), в отличие от ПЛПМ, кровоснабжаемой двумя артериями (передней межжелудочковой и огибающей ветвями левой коронарной артерии). Таким образом, острая ИМИ чаще развивается при ИМ заднебоковой и нижней локализации (38%) и значительно реже при инфаркте переднеперегородочной и передней локализации (10%).
В то же время исследования Стэнфордского университета (Leland Stanford Junior University, Стэнфорд, Калифорния, США) доказали важную роль передне-заднего (септолатерального) диаметра фиброзного кольца МК в патофизиологии ИМН. В экспериментальном исследовании на животных было продемонстрировано, что уменьшение передне-заднего диаметра приводит к купированию острой ИМН.
В соответствии с классификацией A. Carpentier острая постинфарктная ИМН является следствием И типа клапанной дисфункции в случае разрыва папиллярных мышц и I типа клапанной дисфункции - при острой дилатации фиброзного кольца.
Однако по современным данным, механизм острой ИМН не ограничивается только разрывом папиллярных мышц и острой дилатацией фиброзного кольца МК, а может быть следствием локальных изменений в структуре митрального аппарата.
В частности, экспериментальные работы описывают влияние на развитие острой ИМН подклапанных геометрических изменений. В эксперименте на животных выявлено, что на фоне инфаркта миокарда заднебоковой и нижней локализации развиваются релаксация и гипокинез ЗМПМ и компенсаторный гиперкинез ПЛПМ, что приводит к асинхронному сокращению папиллярных мышц в фазу систолы ЛЖ, асимметричному смещению верхушки сердца относительно плоскости фиброзного кольца МК и нарушению коаптации его створок.
В другом экспериментальном исследовании на животных, выполненном S.L. Nielsen и соавт., доказано влияние на развитие острой ИМН неравномерного распределения хордального напряжения. При этом напряжение хорд I порядка, идущих от ишемизированной стенки ЛЖ к ПМС, снижается, в то время как напряжение хорд 1 порядка, идущих от незатронутой ишемией стенки ЛЖ к ПМС, возрастает, что приводит к асинхронности хордального напряжения и нарушению коаптации створок МК.
В сообщении Т. Kimura и соавт. описана уникальная динамика митрального аппарата на фоне острого инфаркта миокарда на основании данных трехмерной эхокардиографии. При этом основным механизмом формирования острой ИМИ являлись сепарация и избыточный угол наклона папиллярных мышц вследствие нарушения локальной сократимости ишемизированной стенки ЛЖ, что приводило к деформации митрального аппарата и нарушению коаптации створок МК.
Таким образом, формирование острой ИМИ является следствием комплексного взаимодействия множества локальных изменений митрального аппарата и не ограничивается только разрывом папиллярных мышц или острой дилатацией фиброзного кольца МК.
Хроническая ишемическая митральная недостаточность
Ишемическая МН, развивающаяся не ранее 7 сут после инфаркта миокарда или на фоне хронической ишемии, классифицируется как хроническая. Данная форма ИМН регистрируется у подавляющего большинства пациентов.
Хроническая ИМН развивается постепенно на фоне ишемического ремоделирования ЛЖ и часто на ранних этапах протекает бессимптомно. При увеличении степени митральной недостаточности появляются симптомы, характерные для хронической сердечной недостаточности: одышка, слабость, снижение толерантности к физическим нагрузкам.
Наиболее распространенной причиной хронической ИМН является нарушение подвижности и нормальной коаптации створок МК вследствие их подтягивания (тетеринга) в результате изменения геометрии митрального аппарата и нарушения кинетики папиллярных мышц и сухожильных хорд на фоне глобального и локального ишемического ремоделирования ЛЖ.
Одним из вариантов изменения геометрии митрального аппарата является апикальное смещение папиллярных мышц. При этом верхушки ПЛПМ и ЗМПМ равномерно смещаются в дистальном направлении одновременно с увеличением межпапиллярной дистанции вследствие дилатации полости ЛЖ, обусловливая равномерное натяжение сухожильных хорд и симметричное подтягивание створок МК.
Другим вариантом изменения геометрии митрального аппарата является латеральное смещение ЗМПМ. При данном варианте верхушка ЗМПМ и заднемедиальная комиссура смещаются в дистальном направлении преимущественно по отношению к переднелатеральной комиссуре, обусловливая более выраженное натяжение сухожильных хорд ЗМПМ в области дистального края створок ближе к середине линии коаптации. В то же время верхушка ПЛПМ смещается симметрично по отношению к обеим комиссурам, а натяжение сухожильных хорд ПЛПМ равномерно распределено по всей длине створок от переднелатеральной комиссуры до середины линии их коаптации.
Менее распространенным вариантом изменения геометрии митрального аппарата является заднее смещение ПЛПМ. При данном варианте верхушка ПЛПМ смещается дистально и кзади по отношению к переднелатеральной комиссуре, обусловливая более выраженное натяжение сухожильных хорд ПЛПМ в области дистального края створок, тогда как верхушка ЗМПМ смещается симметрично по отношению к обеим комиссурам.
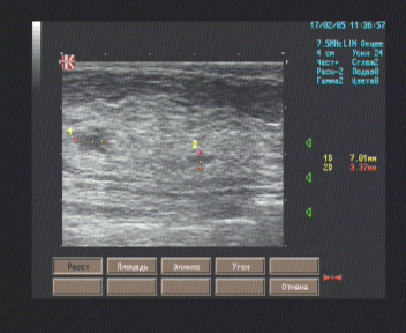
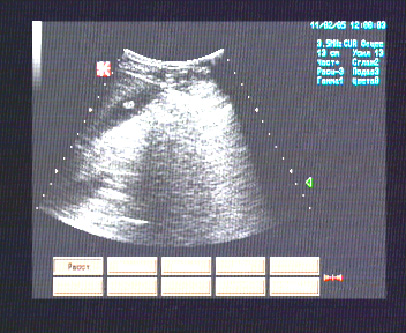
Смещение папиллярных мышц может приводить к избыточному натяжению хорд II порядка, вызывая изгиб ПМС в средней трети. Характерная эхокардиографическая картина данной деформации ПМС напоминает крыло чайки (рис. 12).
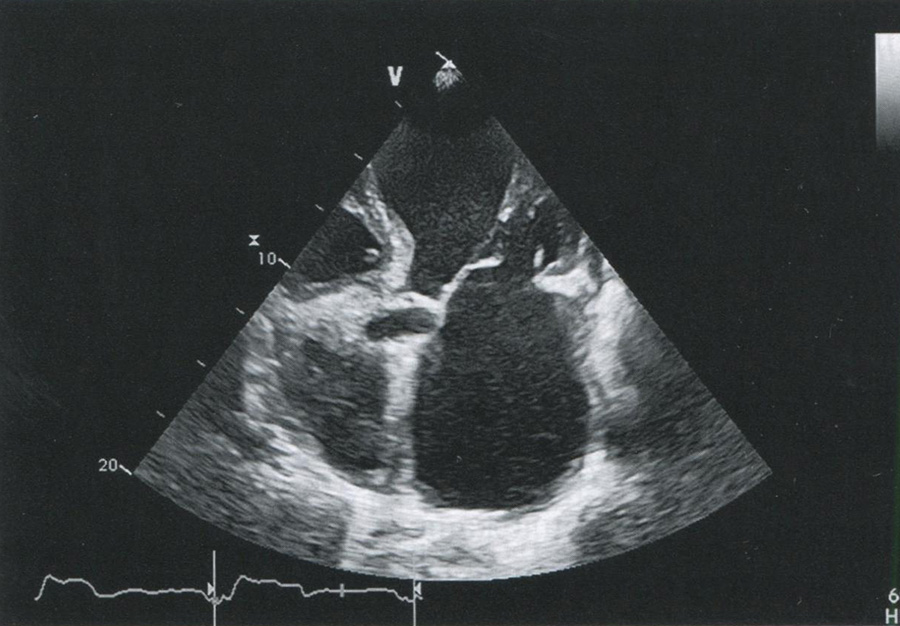
Рис. 12. Деформация ПМС по типу «крыла чайки» в результате ее подтягивания хордами II порядка (собственный материал)
Выраженность подтягивания створок может усугубляться при укорочении сухожильных хорд, развивающихся вследствие их фиброзных изменений и рубцовой деформации ишемизированной папиллярной мышцы.
При хронической ИМИ дилатация фиброзного кольца МК развивается постепенно и обусловлена дилатацией и изменением геометрии полости ЛЖ вследствие его глобального ишемического ремоделирования. При этом дилатация фиброзного кольца в большей степени является модулирующим фактором, усиливающим выраженность митральной недостаточности на фоне первичного подтягивания (тетеринга) створок, нежели основной причиной хронической ИМИ.
Значительное влияние на процессы формирования и прогрессирования хронической ИМИ также оказывает нарушение сокращения папиллярных мышц вследствие локального ишемического ремоделирования ЛЖ, однако эффекты таких нарушений неоднозначны. Одни авторы указывают, что нарушение кинетики папиллярных мышц приводит к усилению подтягивания створок, в то время как другие исследователи свидетельствуют о том, что нарушение кинетики папиллярных мышц может уменьшать степень подтягивания створок МК. В частности, локальное нарушение сократимости прилежащего к папиллярной мышце миокарда ЛЖ может приводить к асимметричной медиальной или латеральной пролапсоподобной деформации створок МК. При этом помимо центральной струи регургитации может регистрироваться также эксцентричная.
Однако хроническая ИМН может не только формироваться в результате дистального смещения папиллярных мышц и/или укорочения хорд с развитием подтягивания створок МК, но и являться следствием проксимального смещения папиллярных мышц и/или растяжения и разрыва хорд с развитием пролапса створок. При этом дилатация фиброзного кольца МК также является преимущественно модулирующим фактором.
В соответствии с классификацией A. Carpentier хроническая ИМН является следствием I, II и IIIb типа клапанной дисфункции изолированно или в сочетании.
Последующие исследования дополнили описанные выше «классические» механизмы развития хронической ИМН. Описано влияние на течение ИМН изменения гистологической структуры створок МК, нарушения кинетики фиброзного кольца МК, повреждения и дисфункции сухожильных хорд, нарушения геометрии и кинетики миокарда ЛП. Сложный паттерн хронической ИМН включает в себя уникальную комбинацию вышеперечисленных патогенетических механизмов.
Следовательно, хроническая ИМН обусловлена сочетанием глобальных изменений не только митрального аппарата, но и всего комплекса ЛП-МК-ЛЖ под влиянием хронической ишемии на фоне ИБС.
Таким образом, геометрические изменения митрального аппарата, характерные для острой ИМН, возникают быстро, локальны и поверхностны, тогда как для хронической ИМН характерны длительно развивающиеся, глобальные и глубокие геометрические изменения наряду с перестройкой гистологической структуры створок. В обоих случаях данные процессы обусловлены комплексным адаптационным преобразованием митрального аппарата на фоне патологического стимула (острого инфаркта миокарда или хронической ишемии ЛЖ).

Книга "Анатомия, физиология, диагностика и хирургическое лечение ишемической митральной недостаточности. Учебное пособие для врачей"
Авторы: Асатрян Т. В., Крылов В. В., Вавилов А. В., Кахкцян П. В.
Учебное пособие посвящено проблеме ишемической митральной недостаточности. В работе представлены современные взгляды на анатомию, физиологию, диагностику и хирургическое лечение ишемической митральной недостаточности, а также исторические подходы. Сделан упор на структурно-функциональный компонент ишемической митральной недостаточности. Авторы представили анализ, в том числе собственного значительного материала по хирургическому лечению пациентов с ишемической митральной недостаточностью.
Пособие предназначено для врачей различных специальностей, кардиологов, кардиохирургов, специалистов ультразвуковой диагностики, врачей общей практики.
Содержание книги "Анатомия, физиология, диагностика и хирургическое лечение ишемической митральной недостаточности. Учебное пособие для врачей" - Асатрян Т. В., Крылов В. В., Вавилов А. В., Кахкцян П. В.
1. Электрокардиографические критерии синдрома Бругада
2. Спонтанный и индуцированный ЭКГ-паттерн Бругада 1-го типа. Есть ли разница в аритмическом риске?
3. Прогностическая ценность клинических показателей
4. Добавочный риск, связанный со спектром особенностей на стандартной ЭКГ при синдроме Бругада
5. Значение комбинаций факторов риска
6. Общие рекомендации
Заключение
Литература
Приложение А. Справочные материалы, включая соответствие показаний к применению и противопоказаний, способов применения и доз лекарственных препаратов, инструкции по применению лекарственных препаратов
Приложение Б. Алгоритм врача
Приложение В. Информация для пациента