УЗИ при травме. Протокол УЗИ исследования eFAST. Поиск жидкости в перикарде. Часть 4. Лекция для врачей
Лекция для врачей "Протокол ультразвукового исследования eFAST". Часть 4 (Поиск жидкости в перикарде.). Лекцию для врачей проводит врач УЗИ Dr.Yuliya
УЗИ при травме.Часть 5. Протокол УЗИ исследования eFAST (Поиск пневмоперитонеума.)
Поиск жидкости в перикарде
Исследование перикарда на наличие жидкости выполняется как при пенетрирующих прекардиальных и трансторакальных ранах, так и при тупых травмах грудной клетки. Повреждения сердца чаще всего встречаются при проникающих травмах, чем при тупых травмах.
Пациенты с пенетрирующими повреждениями сердца имеют высокою смертность, более 75% умирают до прибытия в госпиталь. Среди тех, кто достигает госпиталя, выживаемость при ножевых ранениях сердца выше (65%), чем при пулевых ранениях сердца (16%).
Хотя разрывы сердца при тупых сердечных травмах встречаются не часто, но смертность от этих повреждений очень большая. Большинство пациентов умирают до прибытия в госпиталь. Те, кто прибывает в госпиталь, чаще всего имеют разрывы правого предсердия.
Одна треть пациентов имеют многокамерные повреждения, которые почти всегда фатальны.
Механизмом смерти обычно является тампонада. Поэтому быстрое выявление перикардиальной жидкости, как косвенное подтверждение разрыва сердца, имеет огромное значение в выживаемости пациента.
Субкостальная позиция для исследования сердца является золотым стандартом для диагностики этих повреждений и должна выполняться сразу же при прибытии пациента, как можно скорее.
При получении положительного результата пациент немедленно подвергается оперативному вмешательству. Время от позитивного диагноза до операционной составляет в среднем 12 минут.
Ультрасонография может обеспечить значительным количеством информации о состоянии сердца, но основной целью при проведении FAST является определение наличия или отсутствия перикардиальной жидкости.
Если присутствует перикардиальная жидкость, то необходимо определить ее количество и есть ли тампонада. Поскольку при тампонаде сердца, являющейся самой частой причиной смерти при травматических повреждениях сердца, требуется экстренная пункция перикарда и эвакуация крови.
Перикардиоцентез проводится под постоянным контролем ультразвука, обычно из субкостального доступа, но может проводиться из парастарнального или апикального доступа в зависимости от локализации максимального количества жидкости и более легкого доступа. Эвакуация даже незначительного объема крови (даже 30 мл) может значительно улучшить гемодинамическую ситуацию.
Количество перикардиальной жидкости можно определить по ширине сепарации листков, измеряя ширину анэхогенного пространства. Но в критических ситуациях ее количество обычно определяется визуально.

Острая небольшая перикардиальная эффузия может вызвать драматические гемодинамические эффекты, в то время как умеренные и большие перикардиальные эффузии, накапливающиеся постепенно, могут не вызывать значительных гемодинамических нарушений.
Тампонада
Нормальное давление в перикарде равно нулю или отрицательное. Как только жидкость начинает накапливаться в перикарде, то повышается и давление. Повышенное интраперикардиальное давление создает внешнюю компрессию сердца, не позволяя полностью расслабиться желудочкам во время диастолы, и наполнение камер сердца уменьшается. В итоге уменьшается сердечный выброс, что ведет к падению артериального давления. Происходит «обструкция» кровообращения.
Эхокардиографическими признаками тампонады сердца являются:
- Диастолический коллапс стенки правого желудочка и/или стенки правого предсердия
- Дилятация нижней полой вены с отсутствием изменения диаметра нижней полой вены на вдохе или недостаточное ее коллабирование (уменьшение диаметра нижней полой вены менее чем на 50% при вдохе)
- Усиление респираторных вариаций транстрикуспидального и трансмитрального потоков при доплеровском исследовании.
Давление максимально во время диастолы и желудочки могут коллабировать. Поиск тампонады сердца при выполнении FAST заключается в поиске любых вдавлений камер сердца во время диастолы, в основном правых камер (правого желудочка и/или правого предсердия). Коллапс левых камер наблюдается значительно реже из-за большего давления в них, чем в правых камерах, поэтому первыми коллабируют правые камеры сердца.
Диастолический коллапс правых камер сердца. Наиболее важными эхокардиографическими индикаторами гемодинамически значимой перикардиальной эффузии являются диастолический коллапс стенки правого желудочка (движение свободной стенки правого желудочка внутрь во время диастолы) и/или диастолический коллапс стенки правого предсердия (движение свободной стенки правого предсердия внутрь во время диастолы).
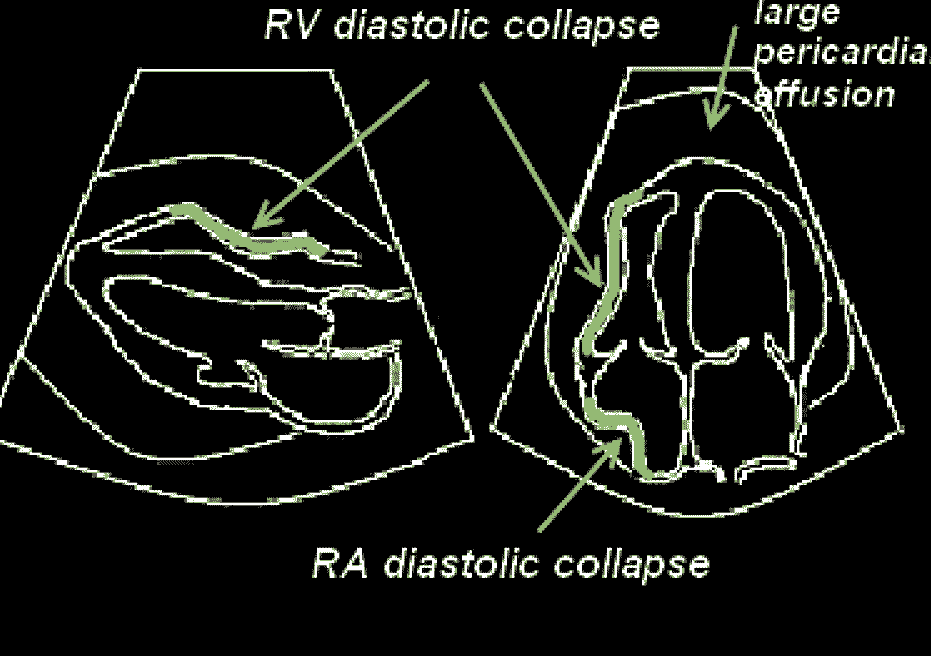
Коллапс правого предсердия является более чувствительным признаком при тампонаде, но менее специфичным (50 – 68%).
Диастолический коллапс стенки правого желудочка является менее чувствительным, но более специфичным признаком тампонады (84 – 100%), чем коллапс правого предсердия, однако является более поздним признаком. Этот коллапс может быть отмечен в М-режиме.
Коллапс левых камер сердца наблюдается значительно реже (в 25%) и является высокоспецифичным признаком, но поздним признаком тампонады.
Но наиболее специфическим эхокардиографическим признаком тампонады сердца является выраженная респираторная зависимость скоростей внутрисердечного кровотока.
В норме, при диастолическом наполнении желудочков, скорость кровотока через митральный клапан уменьшается на вдохе, в то время как транстрикуспидальный поток увеличивается на вдохе, при этом респираторные вариации минимальны (менее 25%) и практически незаметны.
При тампонаде сердца эти вариации будут значительно выражены (более 25%).
Отмечено усиление респираторных вариаций диастолического наполнения левого желудочка при тампонаде сердца (усиление респираторных вариаций пиков Е) при импульсноволновом доплеровском исследовании. На вдохе скорость митрального потока (пик Е) заметно снижается (падение скорости митрального кровотока более чем на 25% во время вдоха).
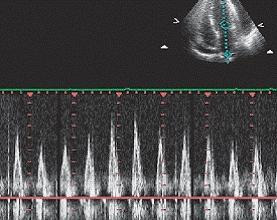
Отсутствие или недостаточное коллабирование нижней полой вены (менее чем на 50%) при вдохе - является высокочувствительным признаком тампонады Нижняя полая вена будет выглядеть дилятированной, без изменения размеров в диаметре или незначительным уменьшением ее размеров на вдохе. В норме размер нижней полой вены уменьшается на вдохе более чем на 50% (коллабирование нижней полой вены).
Субкостальный доступ, исследование нижней полой вены. Дилятированная нижняя полая вена (> 2см) без уменьшения диаметра во время вдоха (размер нижней полой вены не изменяется от фаз дыхания) в В-режиме и подтверждено в М-режиме.
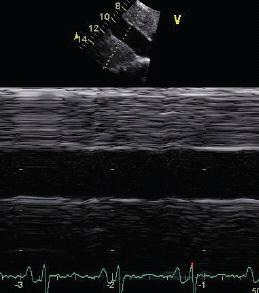
Но в критических ситуациях нет времени для проведения классического исследования, поэтому при наличии перикардиальной жидкости при выполнении FAST ведется только поиск коллабирования правых камер сердца, подтверждающих тампонаду.
Но нужно помнить, что тампонада сердца является клиническим диагнозом. Поэтому при наличии перикардиальной жидкости с клиническими признаками тампонады сердца не всегда может отмечаться диастолический коллапс правых камер сердца из-за сложных взаимодействий факторов, влияющих на гемодинамические эффекты при перикардиальной эффузии (перикардиальные отношения объема-давления, скорости накопления жидкости и системного статуса объема).
Также при наличии коллабирования правых камер сердца могут отсутствовать клинические признаки тампонады сердца. В таких ситуациях коллабирование правых камер сердца является индикатором гемодинамически значимой перикардиальной эффузии и расценивается, как угроза тампонады сердца.
Техника поиска перикардиальной жидкости
При FAST исследовании обнаружение перикардиальной жидкости и тампонады проводится из субкостального доступа.
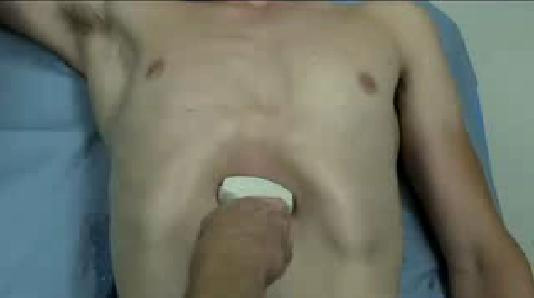
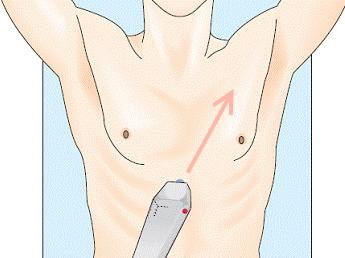
Субкостальный доступ. Пациент находится в положении лежа на спине. Датчик устанавливают под мечевидным отростком, направляя луч к левому плечу почти в горизонтальной плоскости. С помощью скольжений и наклонов датчиком необходимо получить изображение всех 4-х камер сердца и окружающий перикард.
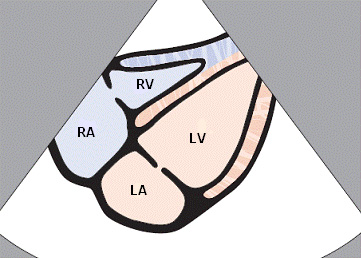
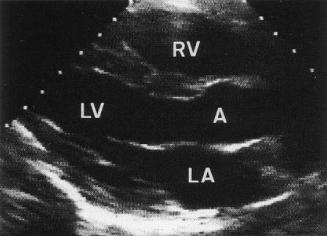
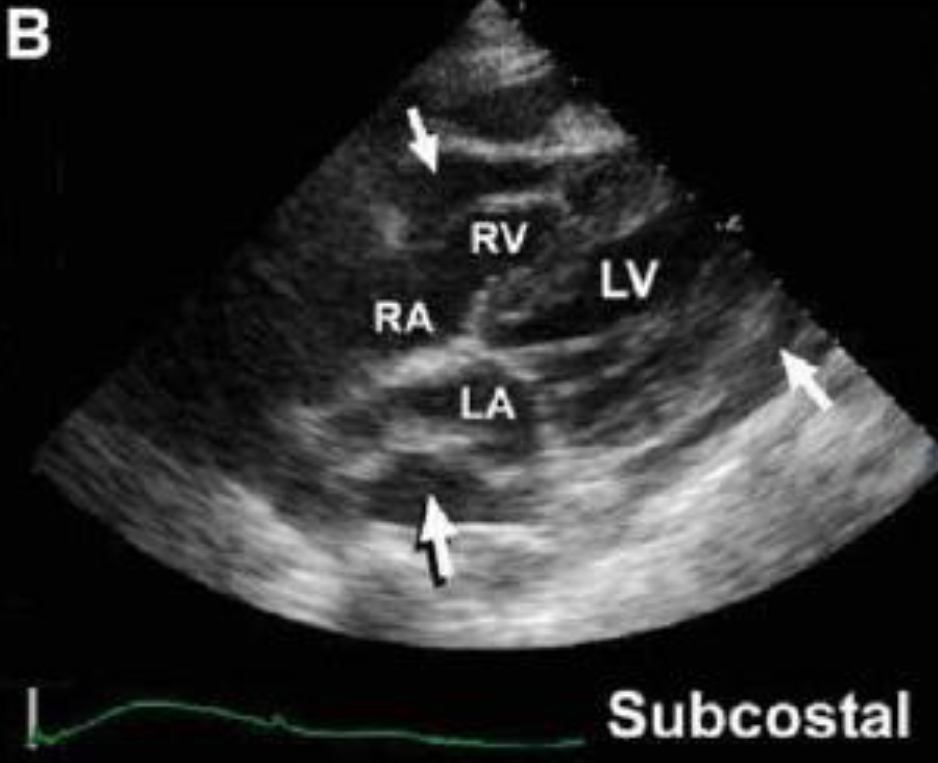
В субкостальной позиции визуализируются все 4 камеры сердца.
- RV - Правый желудочек
- RA - Правое предсердие
- LV - Левый желудочек
- LA - Левое предсердие
При субкостальном доступе хорошо визуализируются правые камеры сердца. На изображении правые отделы находятся ближе к датчику.
Частой ошибкой при получении изображения является неправильная позиция датчика и направление ультразвукового луча. Ультразвуковой луч должен быть направлен не к позвоночнику, а к левому плечу, почти в горизонтальной плоскости (угол наклона между датчиком и кожей должен составлять менее 30 градусов).
Начинается исследование с максимальной глубины сканирования (20 - 24 см) для того, чтобы получить начальное изображение всех 4-х камер сердца, переднюю и заднюю стенки перикарда.
Затем постепенно уменьшается глубина сканирования (например, до 14 – 18 см), чтобы заполнить все изображение сердцем. Изображение должно быть тщательно рассмотрено для того, чтобы четко идентифицировать границы сердца и перикард.
Свернувшуюся кровь в перикарде не так легко идентифицировать, как анэхогенную несвернувшуюся кровь, так как контраст снижен, поскольку кровяные сгустки по эхогенности сходны со стенками желудочков и могут быть ошибочно приняты за нормальный миокард, являясь причиной ложноотрицательного диагноза.
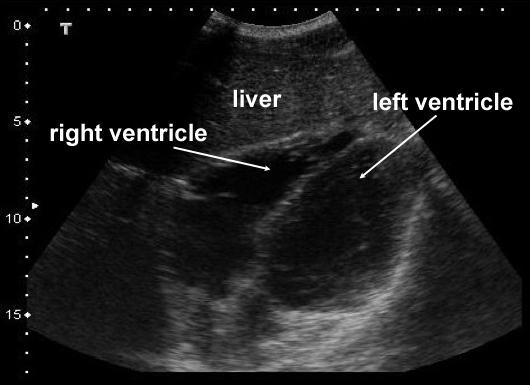
Если визуализация неадекватна из-за газа, то нужно попытаться сместить датчик немного в правую субкостальную область пациента, используя печень, как ультразвуковое окно.
Субкостальная четырехкамерная позиция. Печень является ультразвуковым окном. Вид нормального сердца без перикардиальной жидкости (нет сепарации листков перикарда в виде анэхогенного пространства, окружающего сердце).
При положительном результате будет визуализироваться анэхогенное пространство между сердцем и гиперэхогенным перикардом, как следствие сепарации листков перикарда изливающейся кровью при разрывах или трещинах сердца.
Также при ультразвуковом исследовании иногда могут определяться и сами разрывы миокарда.
Наличие небольшого количества перикардиальной жидкости в виде анэхогенного пространства, окружающего правые камеры сердца и левый желудочек.
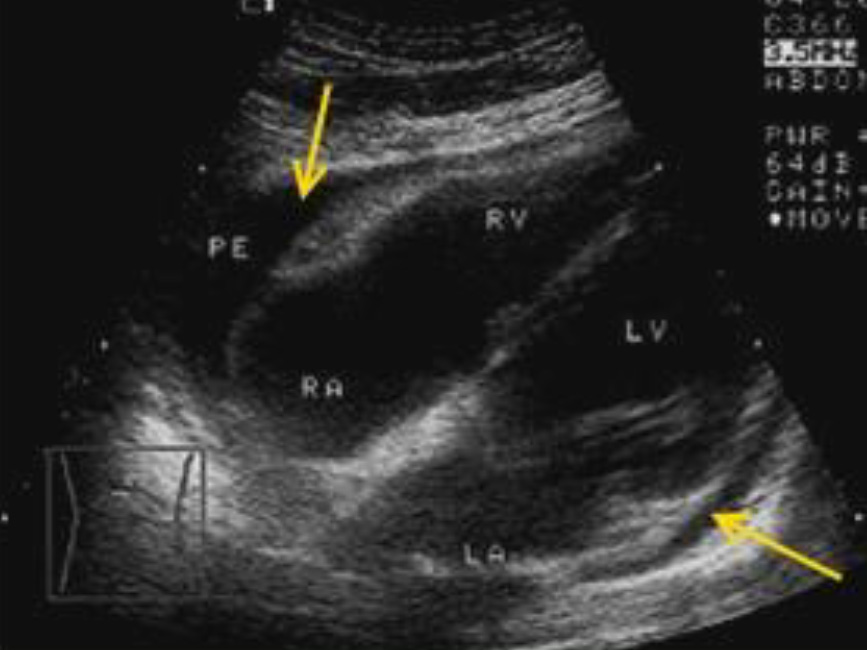
Перикардиальная жидкость в контексте травмы (гемоперикард) будет выглядеть анэхогенной, но иногда могут присутствовать внутренние эхогенные включения, которые могут быть представлены фибрином, кровяными сгустками или сердечной тканью.
Субкостальная четырехкамерная позиция. Большое количество перикардиальной жидкости. При большом количестве перикардиальной жидкости сердце будет казаться плавающим, качающимся.
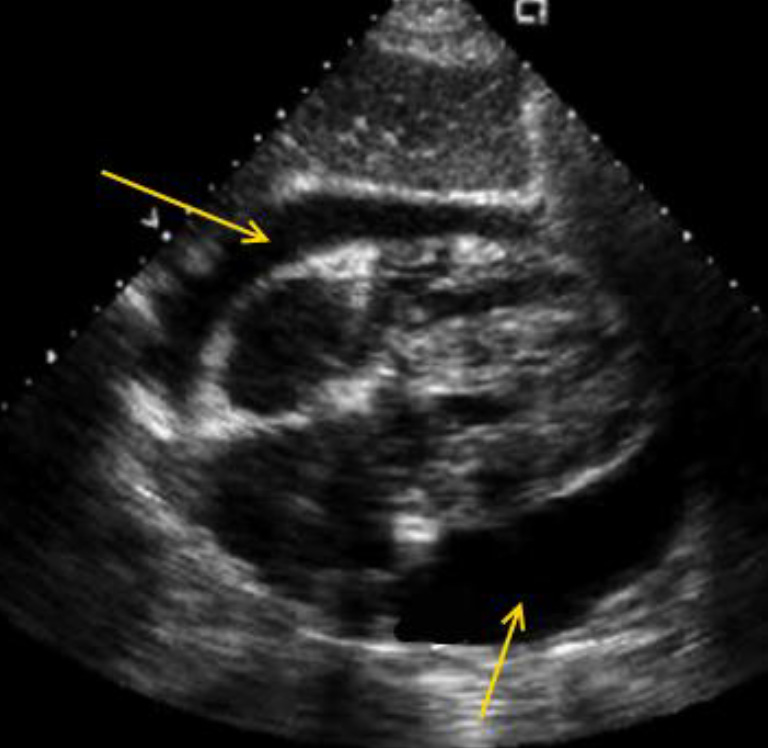
Субкостальная позиция. Тампонада сердца. Большое количество перикардиальной жидкости (обозначено звездочками) с коллапсом свободной стенки правого желудочка. Наблюдается инвагинация стенки правого желудочка внутрь во время диастолы (стрелка).
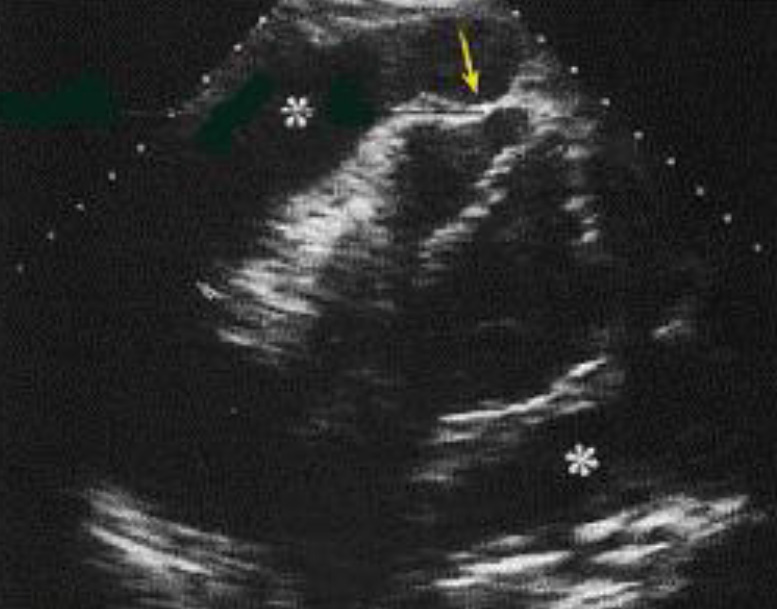
Скопление жидкости в перикарде иногда может быть локализованным. Локализованная компрессия сердца может вызвать драматические гемодинамические эффекты.
Сканирование сердца из субкостального доступа. Большое локализованное скопление перикардиальной жидкости (стрелка) с почти полной компрессией правого желудочка (треугольники). LV – левый желудочек. RA – правое предсердие.
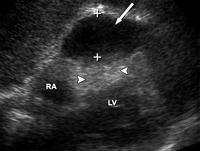
Если визуализация затруднена из субкостального доступа (из-за узкого субкостального пространства, из-за газа в желудке, у беременных женщин или у пациентов с ожирением) и адекватный скан не может быть получен быстро, то нужно немедленно переходить на парастернальный доступ, не теряя времени.
Парастернальный доступ. Некоторые специалисты используют парастернальный доступ, как начальное исследование, поскольку этот доступ также быстро позволяет оценить состояние перикарда, как и субкостальный доступ.
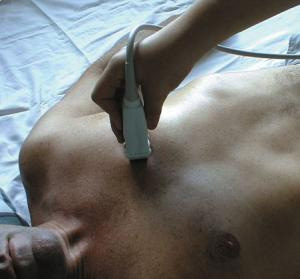
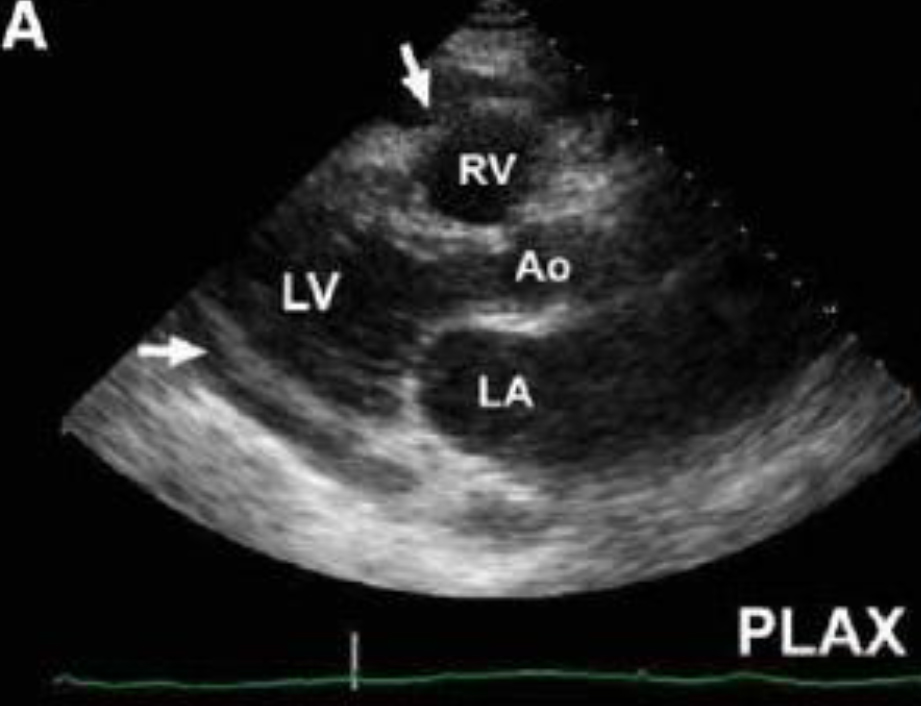
Парастернальный доступ. Парастернальная позиция длинной оси левого желудочка. Датчик устанавливается слева от грудины в 4-м или 5-м межреберном промежутке (выше или ниже, зависит от положения сердца) Индикатор датчика направлен на правое плечо.
Должен быть получен скан продольной оси сердца.
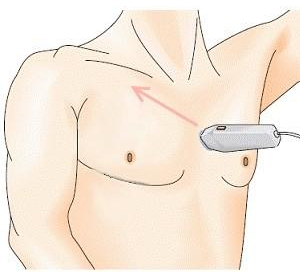
В этой позиции видны правый и левый желудочек, митральный клапан, аорта и левое предсердие. При проведении FAST поиск направлен только на обнаружение перикардиальной жидкости, которая будет иметь вид анэхогенного пространства за стенками желудочков.
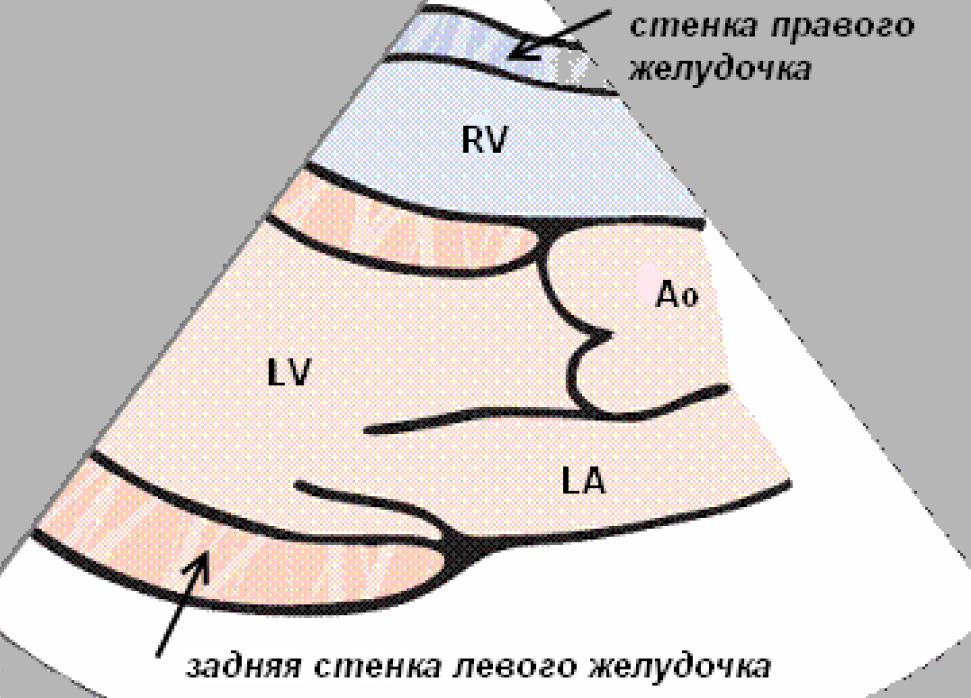
Парастернальная позиция продольной оси левого желудочка. Изображение нормального сердца, отсутствие перикардиальной жидкости за стенками желудочков.
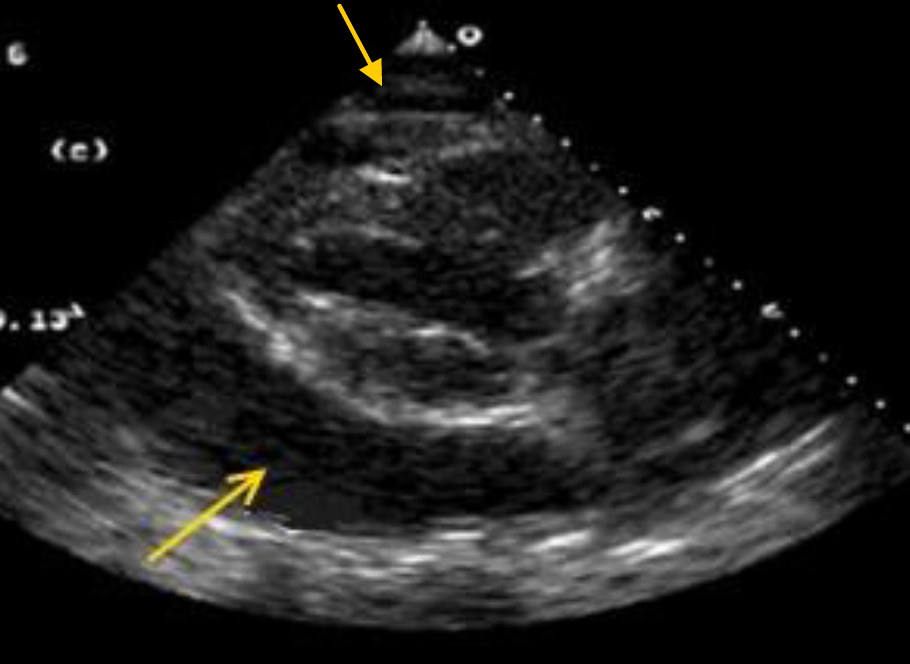
В этой позиции хорошо визуализируется перикардиальная жидкость за задней стенкой левого желудочка, даже незначительное ее количество.
При использовании М-режима через левый желудочек можно визуализировать анэхогенную зону позади левого желудочка (в норме иногда может визуализироваться минимальное количество перикардиальной жидкости до 5 мм).
Небольшие количества перикардиальной жидкости за правым желудочком могут остаться незамеченными из-за реверберационных артефактов.
Аккумуляция жидкости вначале происходит за задней стенкой левого желудочка, как только накопившаяся жидкость достигает примерно 100 мл, то она начинает окружать сердце, заполняя все перикардиальное пространство.
Парастернальный доступ. Парастернальная позиция по длинной оси левого желудочка. Большое количество перикардиальной жидкости, окружающей сердце.
Парастернальная позиция длинной оси сердца. Тампонада сердца (большое количество перикардиальной жидкости с диастолическим коллапсом стенки правого желудочка) РЕ – перикардиальная эффузия, окружающая сердце, стрелкой обозначен диастолический коллапс правого желудочка.
Жидкости больше за стенкой правого желудочка.
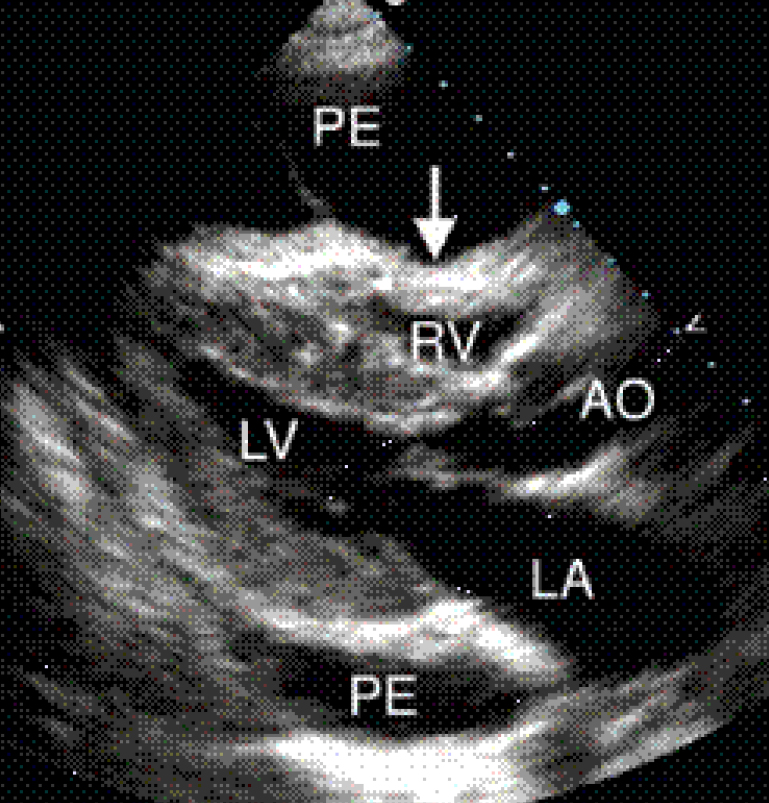
Парастернальная позиция длинной оси сердца. Тампонада сердца (большое количество перикардиальной жидкости с диастолическим коллапсом стенки правого желудочка). Перикардиальная эффузия, окружающая сердце (звездочки), стрелкой обозначен диастолический коллапс правого желудочка. Жидкости больше за задней стенкой левого желудочка.
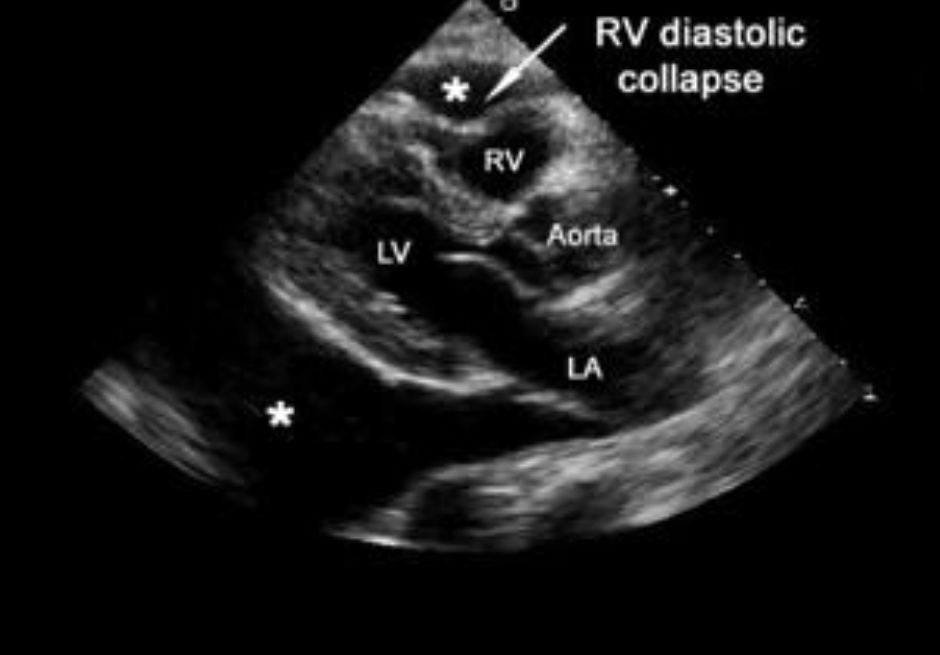
Перикардиальный и эпикардиальный жир часто имеет анэхогенный вид и может быть ошибочно принят за перикардиальную жидкость.
Но изолированное анэхогенное пространство за стенкой правого желудочка является анэхогенным перикардиальным жиром и не должно быть спутано с перикардиальной жидкостью. Парастернальная позиция длинной оси сердца является идеальной для того, чтобы отличить переднее скопление (за правым желудочком) перикардиальной жидкости от переднего перикардиального жира, который чаще всего выглядит анэхогенным.
Перикардиальная жидкость вначале скапливается за задней стенкой левого желудочка (в силу гравитации) и по мере накопления окружает сердце. Перикардиальный жир находится всегда спереди, за правым желудочком.
Поэтому, если при парастернальном доступе визуализируется анэхогенное пространство за правым желудочком без визуализации анэхогенного пространства (жидкости) за задней стенкой левого желудочка, то это будет перикардиальным жиром.
Если жидкость (анэхогенное пространство) присутствует за задней стенкой левого желудочка, то это является строгим подтверждением перикардиальной жидкости.
Продольная позиция длинной оси левого желудочка. Анэхогенное пространство за стенкой правого желудочка (белая стрелка) без скопления жидкости за задней стенкой левого желудочка (желтая стрелка) является перикардиальным жиром.
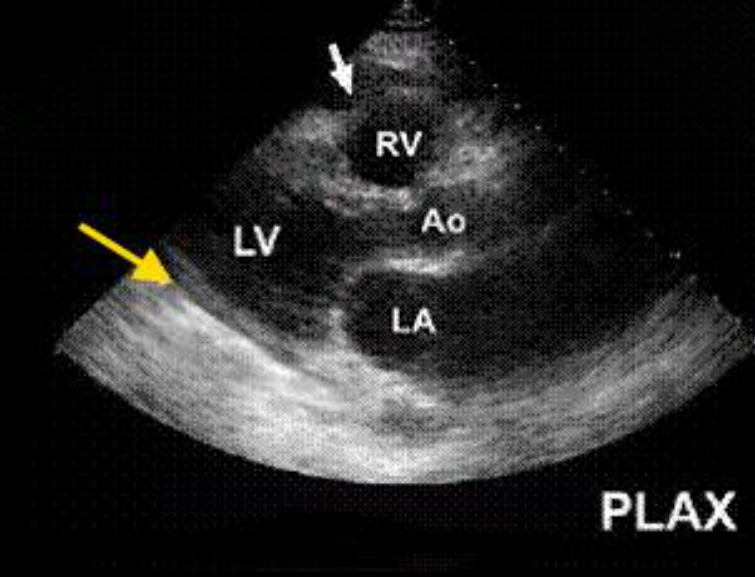
Хотя локализованные скопления жидкости только за правой стенкой могут иногда встречаться.
Самой частой причиной ложноположительных результатов у неопытных сонологов и врачей ургентных отделений является обнаружение анэхогенного пространства за стенкой правого желудочка в субкостальной позиции.
Субкостальный доступ. Анэхогенное пространство за стенкой правого желудочка (желтая стрелка) с отсутсвием анэхогенного пространства за боковой стенкой левого желудочка (зеленая стрелка) является частой находкой в норме и представлено перикардиальным жиром.
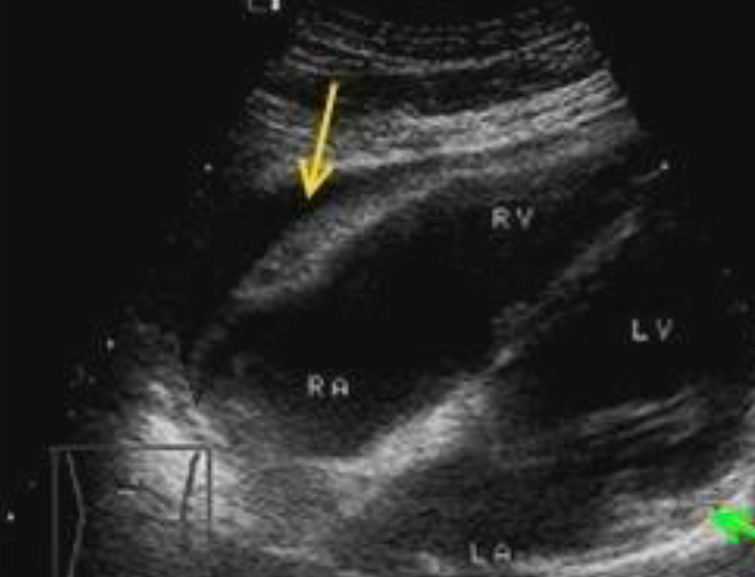
Если возникают сомнения, то для исключения ошибки, должна быть применена альтернативная позиция (парастернальная позиция продольной оси левого желудочка), в которой отсутствие жидкости за задней стенкой левого желудочка исключает перикардиальную эффузию и подтверждает перикардиальеный жир за стенкой правого желудочка.
Также парастеральная позиция длинной оси левого желудочка идеальна для подтверждения наличия перикардиальной эффузии, выявленной в субкостальной позиции, особенно в сомнительных случаях.
При субкостальной позиции визуализируется перикардиальная жидкость, окружающая сердце (обозначена стрелками).
Перикардиальная жидкость может быть подтверждена при альтернативном доступе. При парастернальной позиции продольной оси левого желудочка также визуализируется анэхогенная жидкость в перикарде, окружающая сердце (за правым желудочком и задней стенкой левого желудочка). Визуализация жидкости за задней стенкой левого желудочка строго подтверждает наличие жидкости в перикарде.
Также в парастернальной позиции продольной оси левого желудочка может визуализироваться левосторонняя плевральная жидкость.
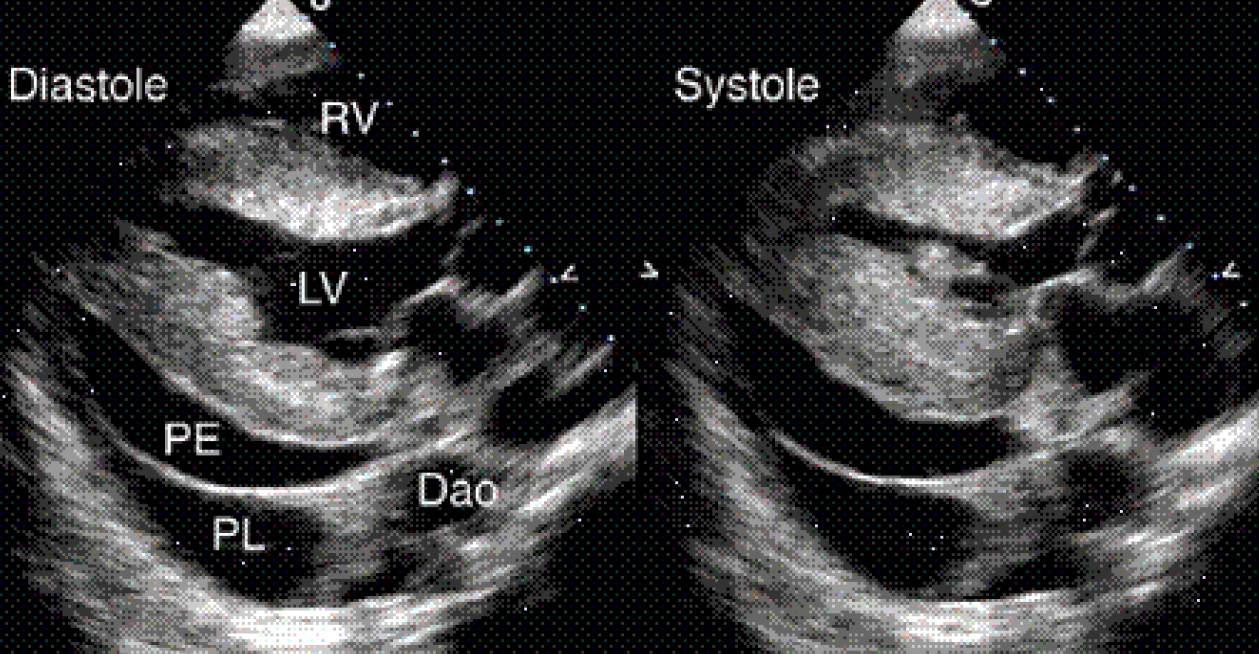
Левосторонняя плевральная жидкость может иметь очень большое сходство с перикардиальной жидкостью в этой позиции. Дифференцировать эти жидкости можно по их отношению к нисходящей аорте.
Перикардиальная жидкость будет заканчиваться сразу же спереди от нисходящей аорты. Плевральная жидкость будет лежать за нисходящей аортой.
Если присутствует и перикардиальная и плевральная жидкости, то граница полостей, прилегающих друг к другу, будет видна в виде гиперэхогенной полоски.
Определяется и перикардиальная и плевральная жидкости. Виден интерфейс слоев в виде гиперэхогенной полоски.
Перикардиальная жидкость заканчивается спереди от нисходящей аорты, а плевральная жидкость заканчивается позади нисходящей аорты.
Dao – нисходящая аорта.
Также при большом количестве перикардиальной жидкости сердце будет казаться плавающим или качающимся, в то время как при наличии плевральной жидкости сердце будет казаться фиксированным.
Визуализация частично ателектатического легкого в жидкости может помочь в диагностике плевральной эффузии.
Также применение других доступов позволит дифференцировать перикардиальную жидкость от плевральной.
Парастернальный доступ по короткой оси сердца обычно используется только в качестве альтернативного доступа при проведении FAST протокола с целью выявления перикардиальной жидкости или подтверждения положительного результата, полученного из другого доступа, если возникают сомнения.
Парастернальная позиция короткой оси сердца перпендикулярна парастернальной позиции.
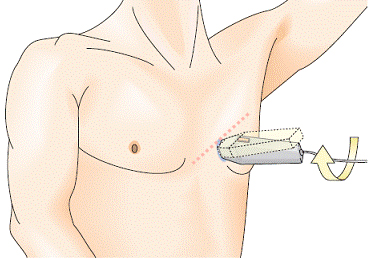
Парастернальный доступ. Парастернальная позиция короткой оси левого желудочка. При повороте датчика из парастернальной позиции длинной оси на 90 градусов по часовой стрелке будет получен поперечный скан сердца (поперечная ось сердца перпендикулярна продольной оси сердца).
При постепенном наклоне датчика с направлением луча к верхушке сердца будут получены поперечные сканы сердца (от основания сердца до верхушки).
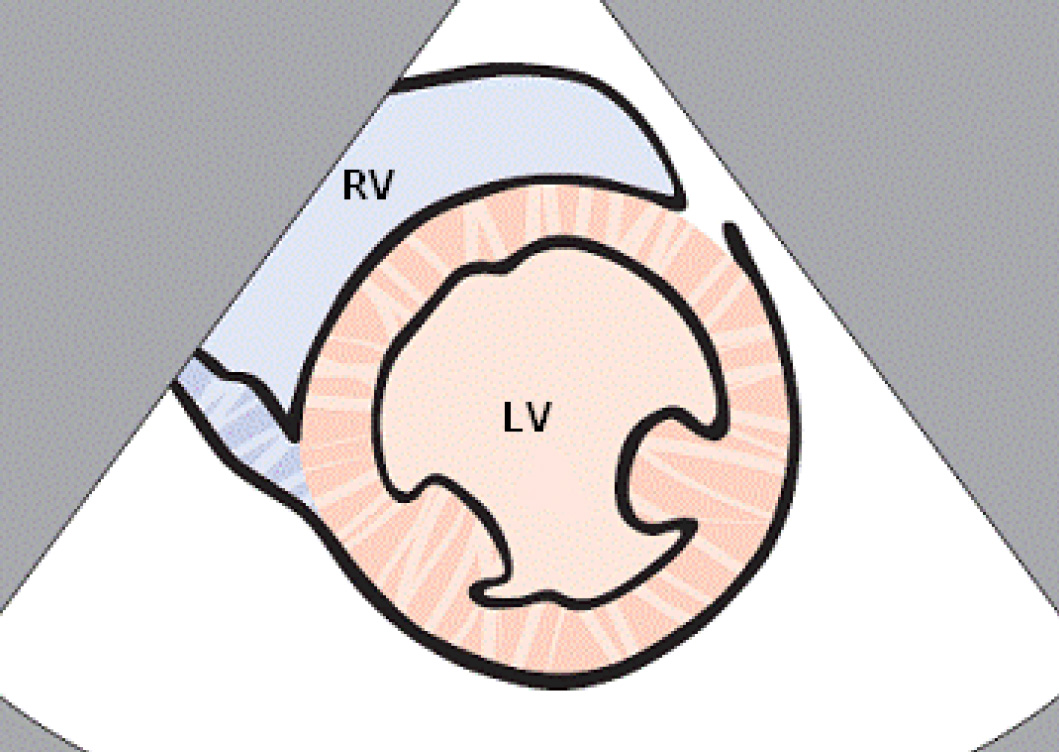
Поперечный скан сердца на уровне папиллярных мышц. При этом скане левый желудочек будет иметь вид круга, а правый желудочек будет иметь вид полумесяца. При наличии перикардиальной жидкости анэхогенная жидкость будет окружать стенки правого и левого желудочка.
LV – левый желудочек RV – правый желудочек.
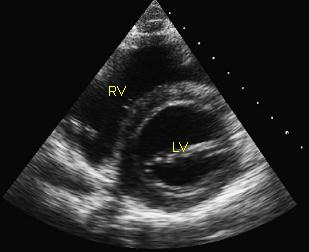
Поперечный скан нормального сердца на уровне митрального клапана. Перикардиальная жидкость не определяется за стенками желудочков.
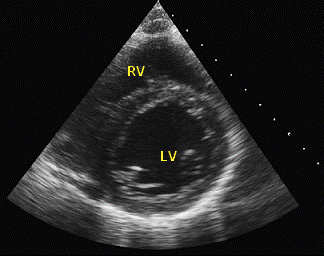
Поперечный скан нормального сердца на уровне папиллярных мышц. Перикардиальная жидкость не определяется за стенками желудочков.
Поперечный скан сердца на уровне папиллярных мышц. Большое количество перикардиальной жидкости (РЕ), окружающей сердце.
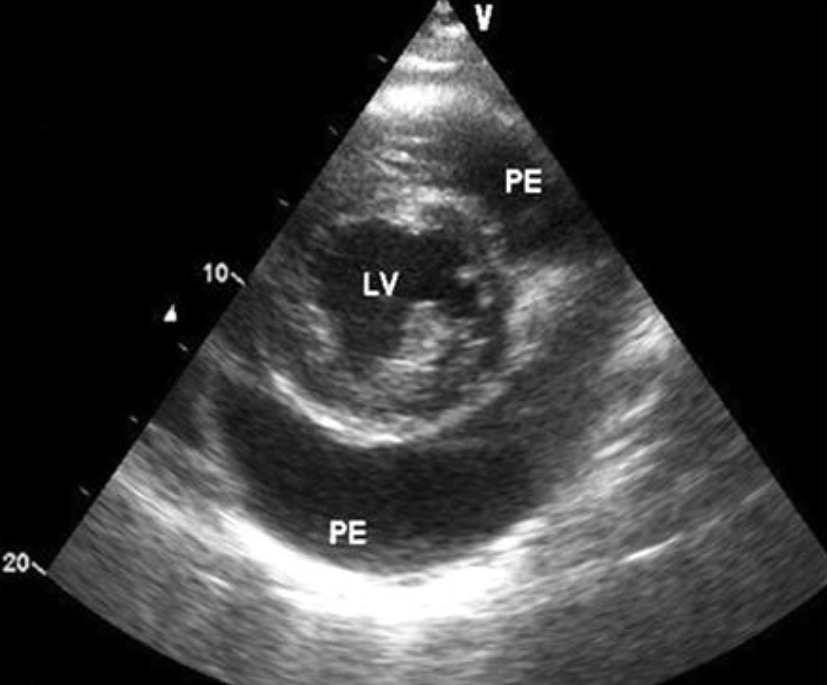
Тампонада сердца. Большое количество перикардиальной жидкости с диастолическим коллапсом свободной стенки правого желудочка, обозначен стрелкой (коллапс стенки наблюдается в раннюю диастолу). РЕ – перикардиальная эффузия.
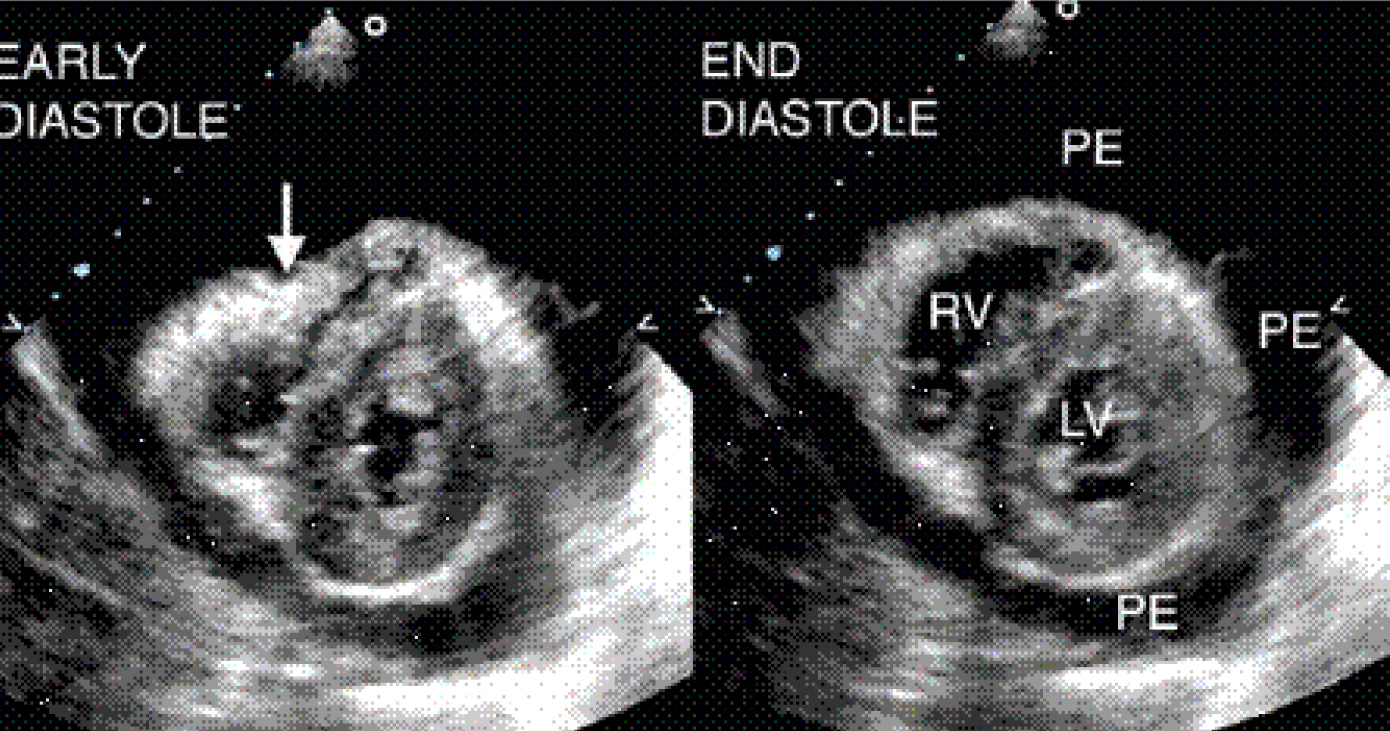
Поперечный скан основания сердца (на уровне аортального клапана - Ао). Систола и диастола при парастернальной короткой позиции. Видна диастолическая компрессия выходного тракта правого желудочка.
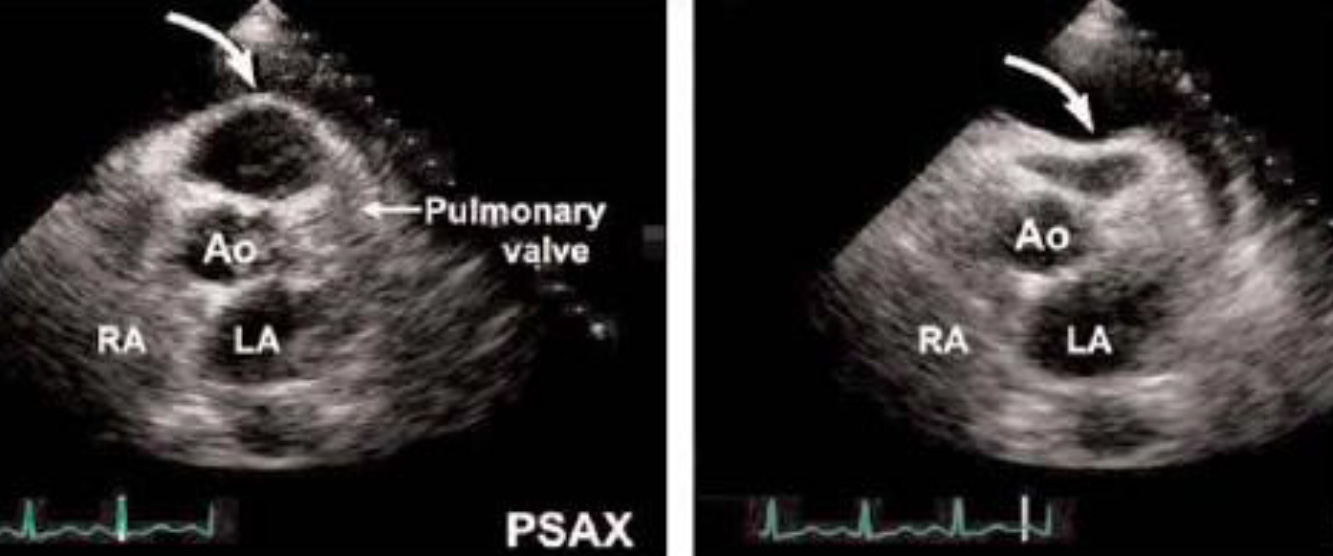
Апикальный (верхушечный) доступ также может использоваться в качестве альтернативного доступа при проведении FAST протокола с целью выявления перикардиальной жидкости или подтверждения положительного результата, полученного из другого доступа, если возникают сомнения.
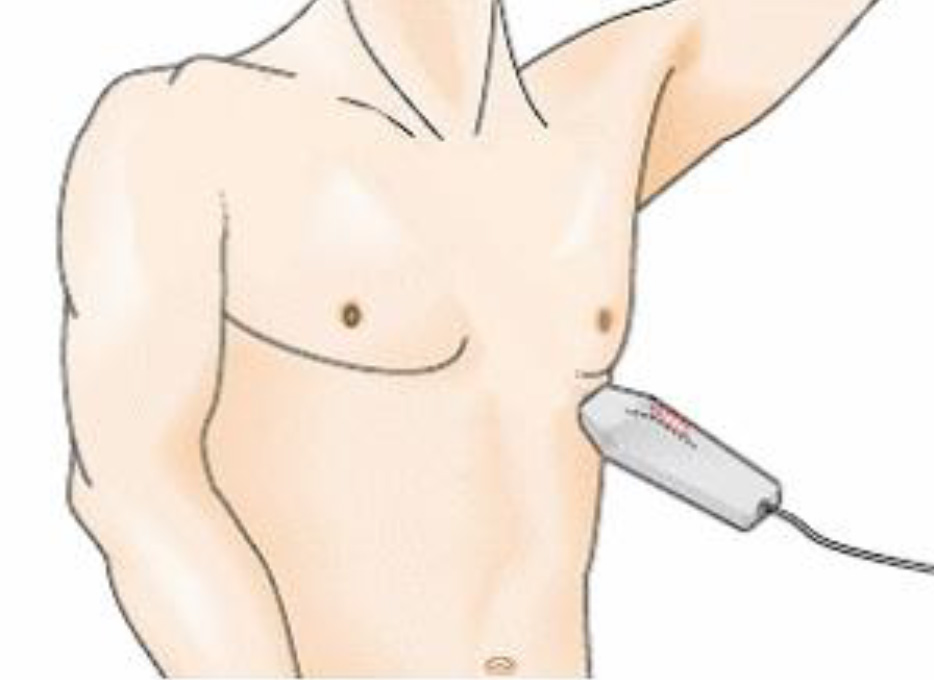
Апикальная позиция. Датчик устанавливается над верхушкой сердца, ультразвуковой луч направлен на правую лопатку пациента. Индикатор датчика направлен на левое плечо пациента.
В апикальной позиции визуализируются все 4 камеры сердца. RV - Правый желудочек RA - Правое предсердие LV - Левый желудочек LA - Левое предсердие.
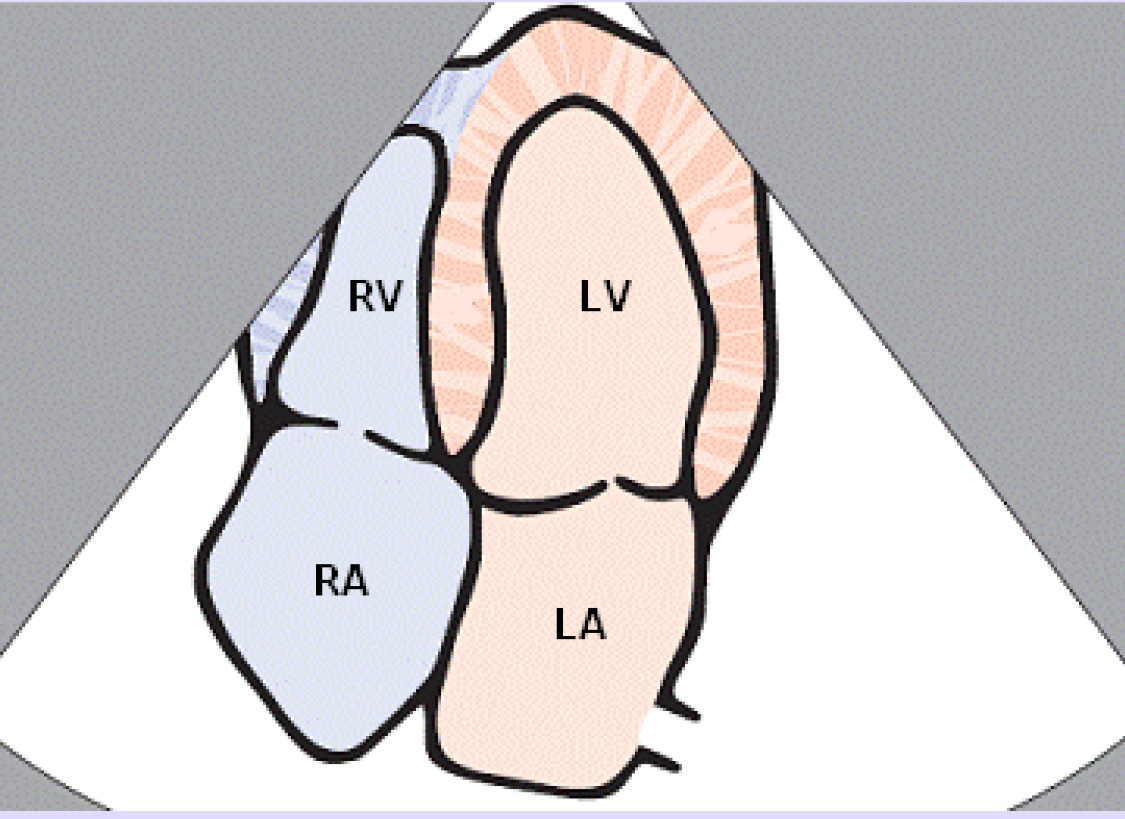
Апикальная четырехкамерная позиция. Визуализируются все 4 камеры сердца, без перикардиальной эффузии.
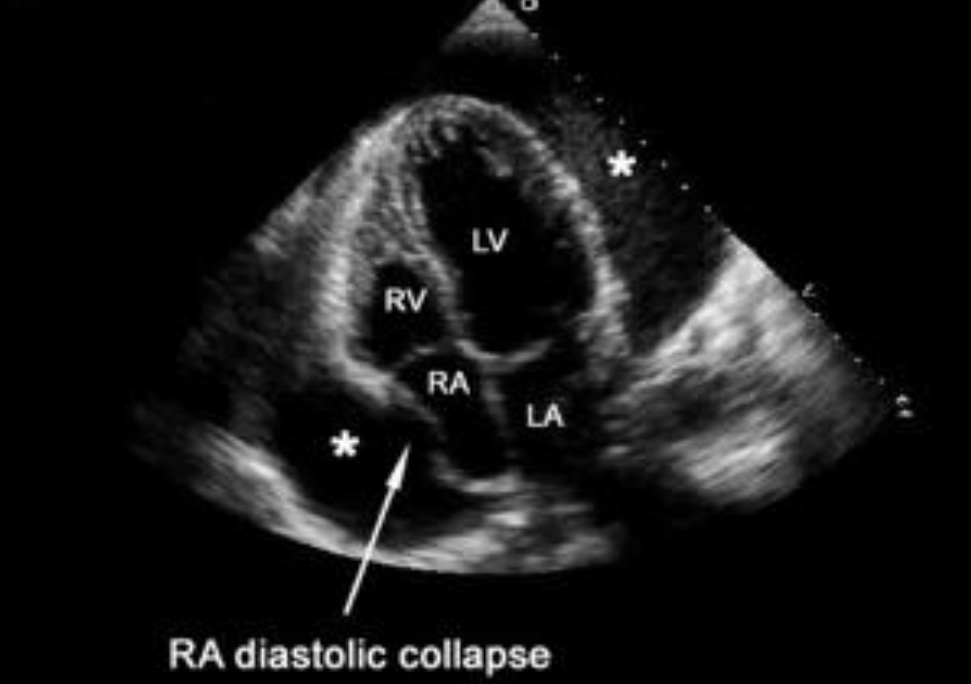
Апикальная четырехкамерная позиция. Тампонада сердца. Большое количество перикардиальной жидкости (звездочки) с коллапсом свободной стенки правого предсердия (стрелка). Коллабированное, уменьшенное в размере правое предсердие (RA).
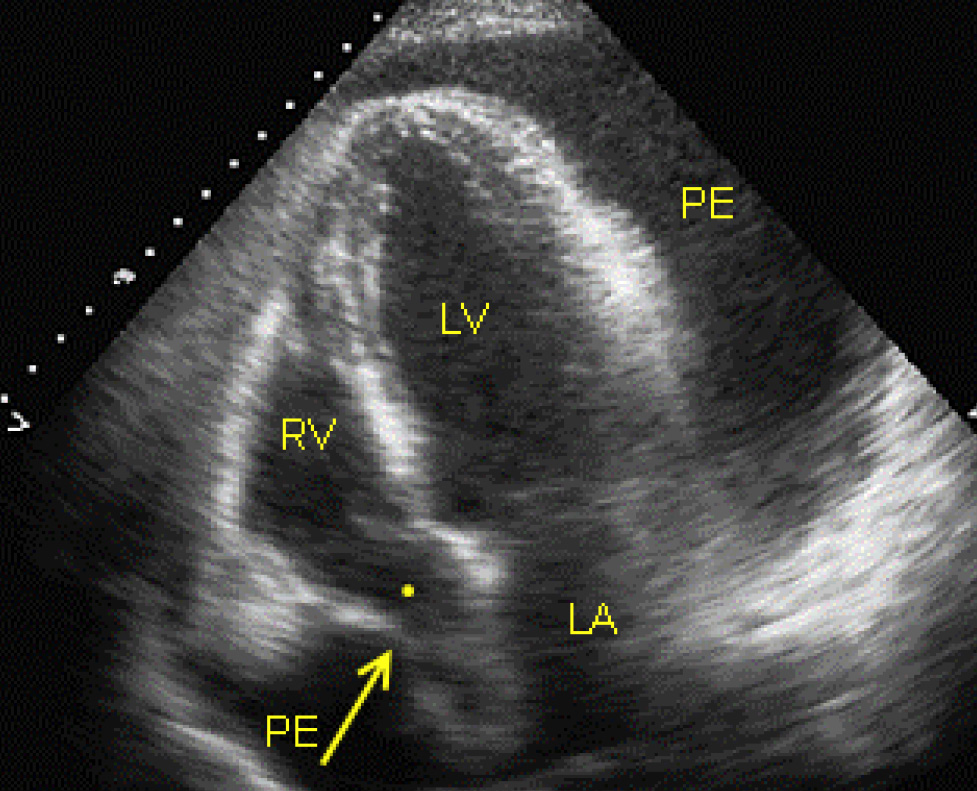
Апикальная четырехкамерная позиция. Тампонада сердца. Выраженный коллапс стенки правого предсердия (обозначено стрелкой).
Коллабированное, значительно уменьшенное в размере правое предсердие обозначено точкой. Большое количество перикардиальной жидкости (РЕ).
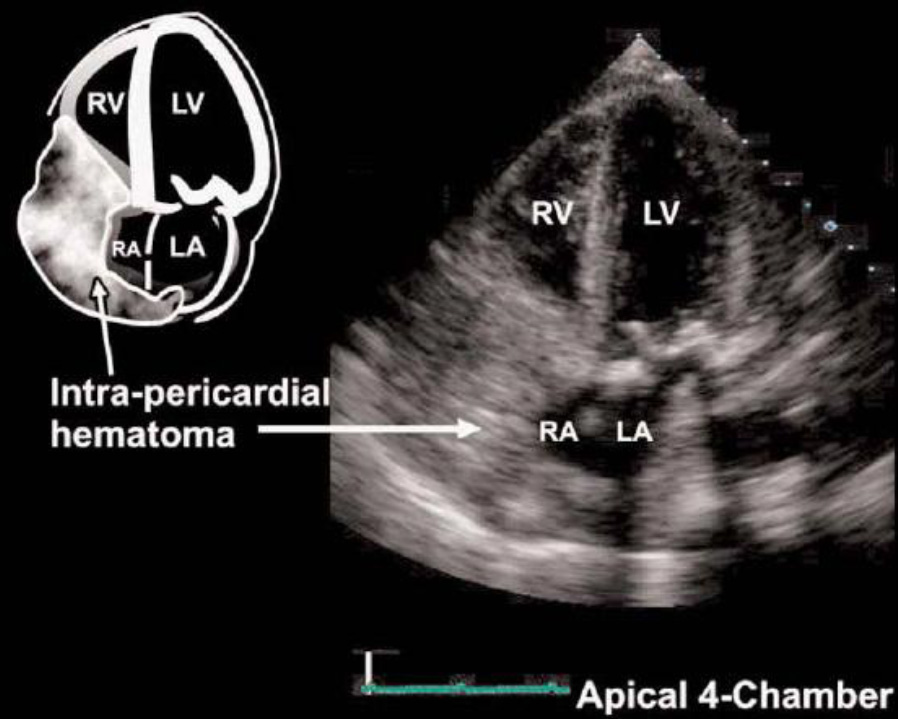
Кроме поиска компрессии камер сердца, необходим поиск эхогенных структур перикардиальной полости, представленных сгустками крови.
Апикальная четырехкамерная позиция. Большая эхогенная интраперикардиальная гематома в области правых камер сердца. Уменьшение правых камер сердца вследствие компрессии.
Перикардиоцентез
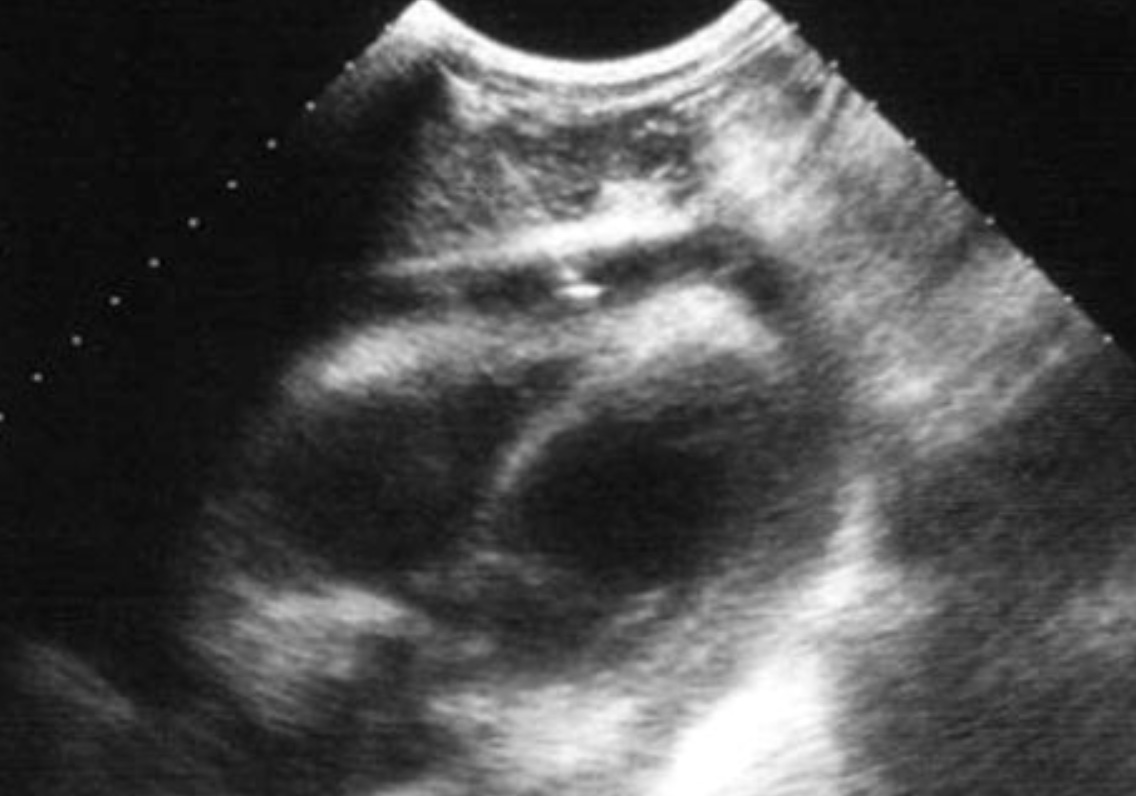
При выполнении перикардиоцентеза под контролем ультразвука лучшим доступом является субкостальный. Асептика и обезболивание (местная анестезия) минимальны в критических ситуациях.
Датчик помещается непосредственно сразу за иглой, которая должна продвигаться в плоскости направления ультразвукового луча. Игла продвигается через паренхиму печени.
Когда кончик иглы достигает перикардиальной жидкости второй оператор аспирирует кровь шприцем, в то время как первый оператор строго поддерживает положение иглы под постоянным ультразвуковым контролем на мониторе.
Пункция перикарда под контролем ультразвука через субкостальный доступ. В данном примере игла полностью визуализируется в паренхиме печени при пункции перикардиальной полости.
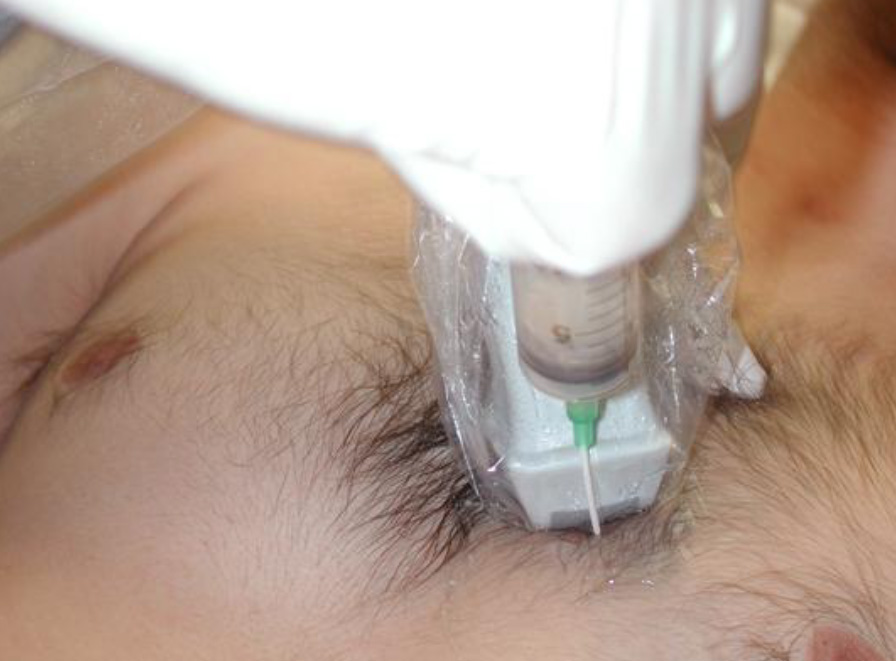
Также можно использовать прямой трансторакальный доступ. Датчик устанавливается в парастернальную продольную позицию с определением места наибольшего скопления жидкости в перикардиальной полости и наиболее прямым доступом (но для исключения повреждения грудной артерии нужно отступить от грудины более чем на 5 см).
Диагностика перикардиальной жидкости иногда может быть сложной, поэтому при сомнительных результатах с клиническим подозрением на повреждение сердца у пациентов со стабильной гемодинамикой на помощь должен быть вызван более квалифицированный специалист с выполнением трансторакальной или трансэзофагеальной эхокардиографии.
Если раньше эхокардиографическое исследование выполняли только специалисты по эхокардиографии, то в настоящее время в Америке и Европе проводится интенсивное обучение врачей ургентных отделений и врачей центров травмы выполнению ургентной эхокардиографии (Emergency Echocardiоgraphy), как ограниченному эхокардиографическому исследованию, направленному на поиск ургентной патологии сердца и пониманию причин гемодинамической нестабильности пациента (не только при травме, но и при других критических состояниях).
Продолжение теоретического курса «FAST протокол»
УЗИ при травме.Часть 5. Протокол УЗИ исследования eFAST (Поиск пневмоперитонеума.)
Практический курс «FAST протокол»
Часть 1. FAST протокол - настройка системы. Практический обучающий курс
Часть 8. Порядок выполнения УЗИ исследование FAST - мужской таз. Практический обучающий курс
Часть 9. Порядок выполнения УЗИ исследование FAST - женский таз. Практический обучающий курс
Часть 10. Порядок выполнения УЗИ исследование FAST. Эхография. Практический обучающий курс














































































0 комментариев