УЗИ при травме. Протокол УЗИ исследования eFAST. Поиск жидкости в плевральной полости. Часть 3. Лекция для врачей
Лекция для врачей "Протокол ультразвукового исследования eFAST". Часть 3 (Поиск жидкости в левой плевральной полости). Лекцию для врачей проводит врач УЗИ Dr.Yuliya
УЗИ при травме. Часть 4. Протокол УЗИ исследования eFAST (Поиск жидкости в перикарде.)
УЗИ при травме.Часть 5. Протокол УЗИ исследования eFAST (Поиск пневмоперитонеума.)
Поиск жидкости в левой плевральной полости
Для поиска левостороннего гемоторакса датчик из положения косого сканирования (вдоль межреберного промежутка), при котором хорошо визуализировалась селезенка, нужно наклонить немного больше, с направлением ультразвукового луча кверху (по направлению к голове) или кзади (зависит от расположения селезенки), или же может потребоваться смещение датчика немного вверх от спленоренального кармана с направлением луча кпереди или кзади.
Селезенка является акустическим окном при исследовании левой плевральной полости.
При этом должны хорошо визуализироваться селезенка, диафрагма и левая плевральная полость, расположенная над диафрагмой.
При большем отклонении датчика с краниальным направлением (к голове) ультразвукового луча, необходимо получить адекватную визуализацию селезенки, диафрагмы и расположенной над ней плевральной полости. Но может потребоваться отклонение датчика с направлением луча кзади (зависит от положения селезенки).
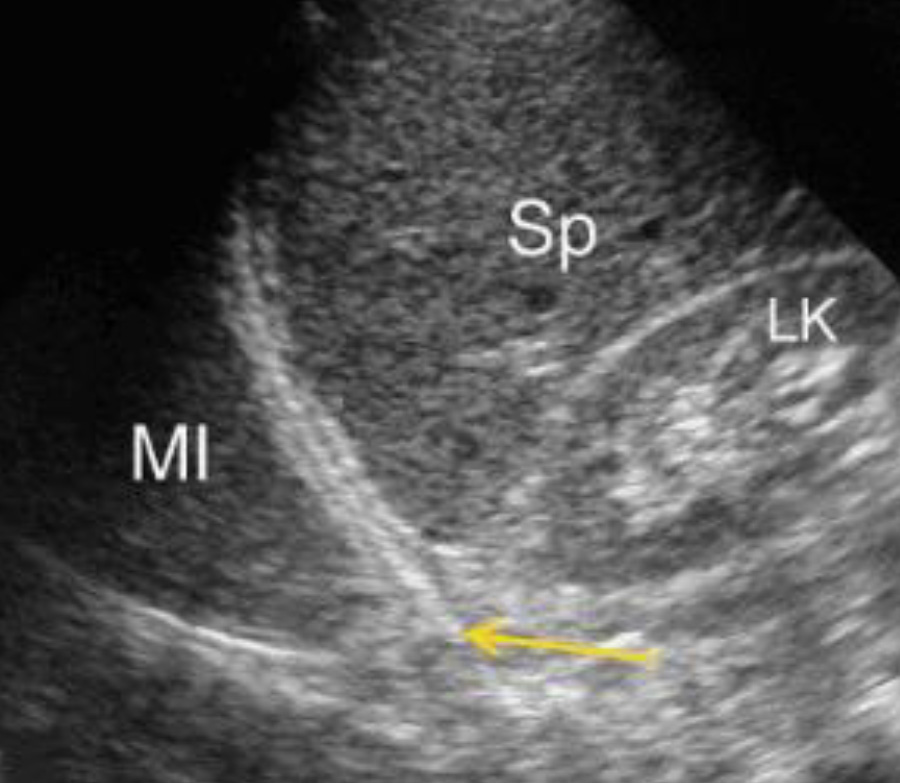
В норме над диафрагмой, имеющей вид гиперэхогенной дуги, визуализируется зеркальное отображение селезенки из-за зеркального артефакта.
Sp – селезенка LK – левая почка MI – зеркальное отражение селезенки над диафрагмой (обозначенной стрелкой).
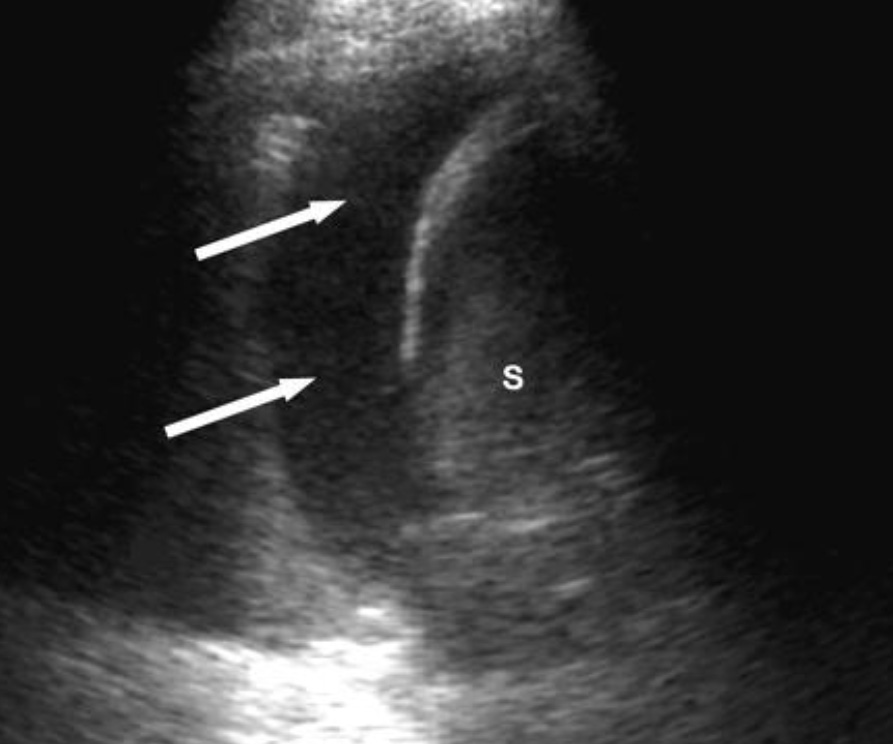
При гемотораксе этот зеркальный артефакт исчезает, заменяясь анэхогенным пространством, представленным кровью в левой плевральной полости.
Левосторонний гемоторакс – анэхогенная жидкость над гиперэхогенной диафрагмой слева. S - spleen (селезенка) Стрелками обозначена жидкость в плевральной полости
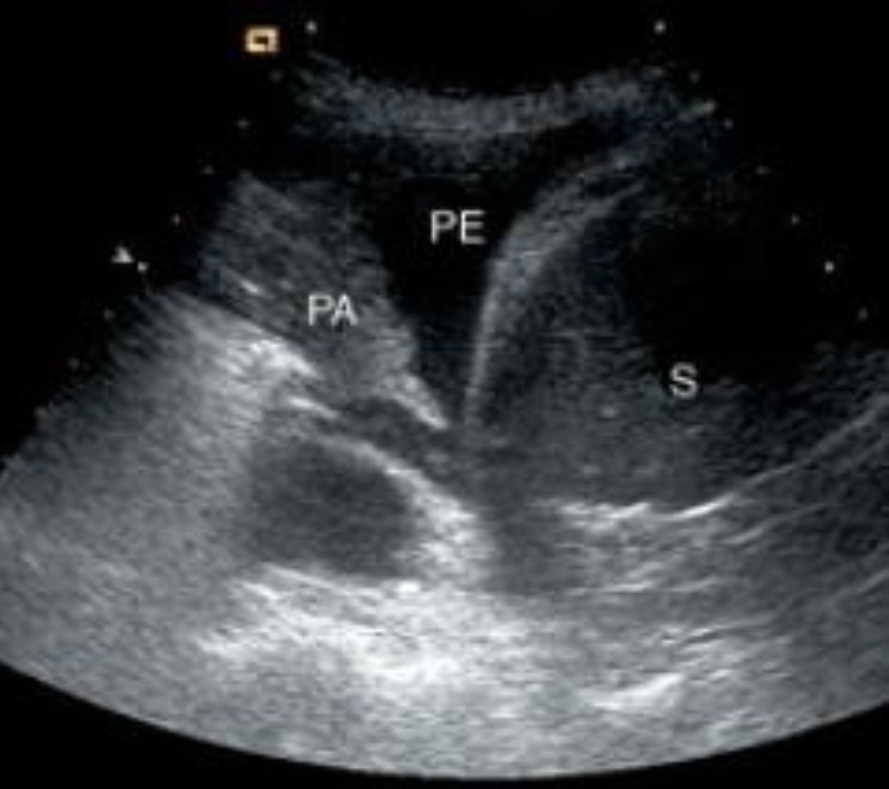
Левосторонний гемоторакс – анэхогенная жидкость над диафрагмой слева. S - spleen (селезенка) PE – pleural effusion (жидкость в плевральной полости) РА – pulmonary atelectasis (ателектатическое легкое) вследствие компрессии.
Большие гемотораксы легко определяются при ультразвуковом исследовании, в то время как минимальные гемотораксы выявить сложнее.
Минимальное скопление жидкости в реберно-диафрагмальном угле в виде тонкой полоски между грудной стенкой и диафрагмой (стрелка).
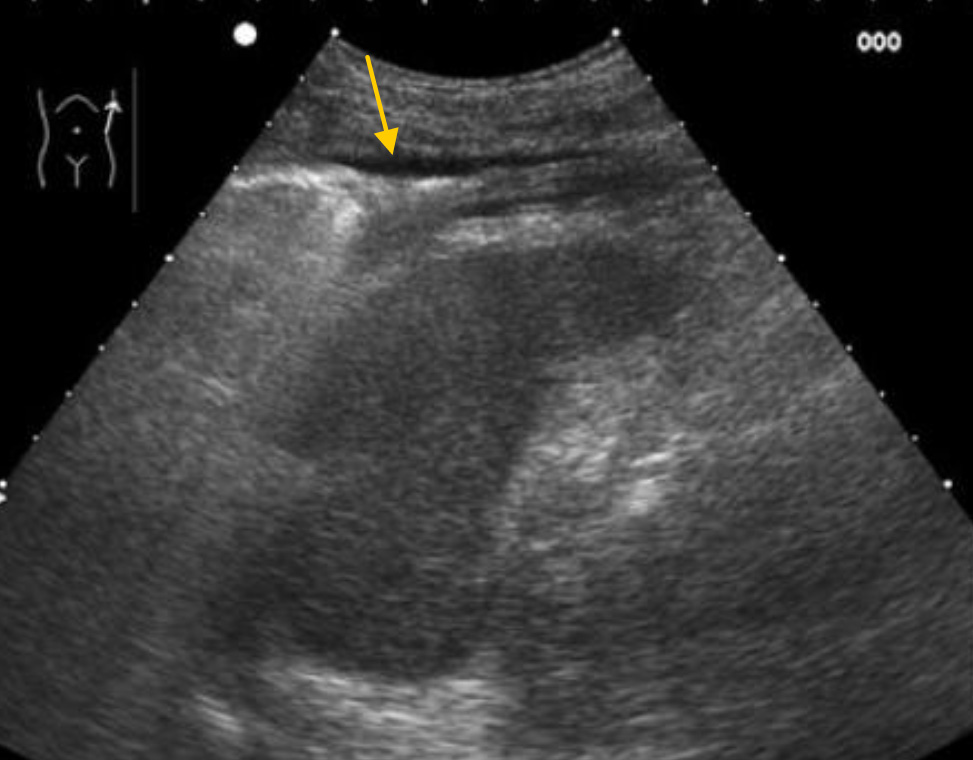
Поиск свободной жидкости в тазу
Обязательным условием при поиске свободной жидкости в тазу является полный мочевой пузырь. Пустой или неполный мочевой пузырь является самой частой причиной ложноотрицательных диагнозов. Мочевой пузырь является акустическим окном для определения свободной жидкости в кармане Дугласа у женщин и ректовезикальном кармане у мужчин.
При хорошо наполненном мочевом пузыре четко определяются его стенки. Стенка мочевого пузыря является границей между жидкостью внутри пузыря и свободной жидкостью в тазу, поэтому является ориентиром для поиска жидкости в тазу (поскольку поиск свободной жидкости в тазу ведется непосредственно за стенками мочевого пузыря).
При небольших количествах жидкости в тазу жидкость скапливается в кармане Дугласа у женщин (между маткой и прямой кишкой) и ректовезикальном кармане у мужчин (между прямой кишкой и мочевым пузырем).
При больших количествах жидкости в тазу, кроме этих областей, жидкость будет окружать мочевой пузырь. Должны быть получены поперечные и продольные сканы мочевого пузыря, при этом ведется поиск жидкости, окружающей мочевой пузырь.
Свободная жидкость будет иметь анэхогенный (иногда гипоэхогенный) вид и определяться сразу же за стенкой мочевого пузыря, строго очерчивая ее. Также в жидкости будут определяться плавающие и перистальтирующие петли кишечника.
Продольное сканирование надлобковой области. Датчик вначале устанавливается в поперечной позиции на 2 см выше лобка (для получения поперечного изображения мочевого пузыря), затем разворачивается и устанавливается продольно по средней линии живота (для получения продольного изображения мочевого пузыря).
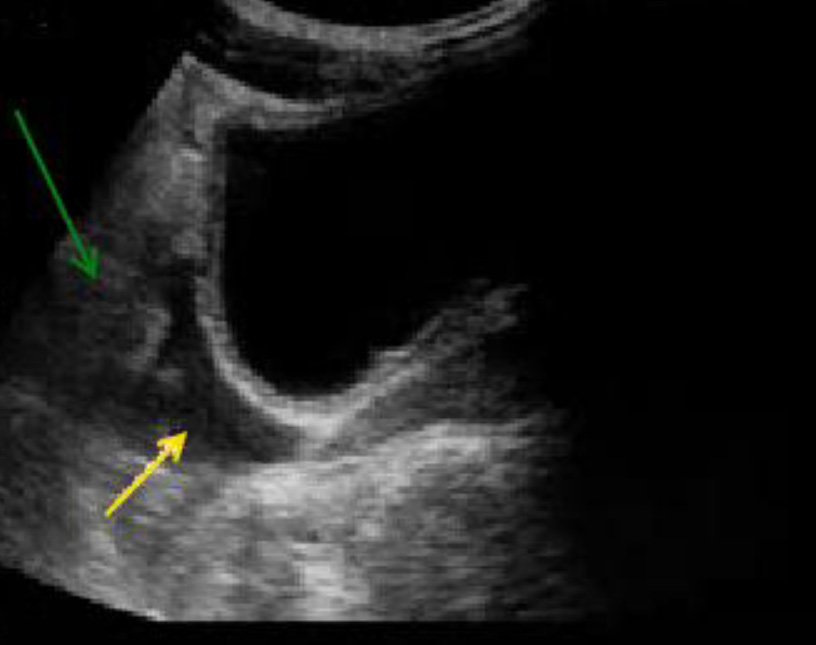
При продольном сканировании таза выявлена свободная жидкость, определяющаяся за стенкой мочевого пузыря (желтая стрелка). Петли кишечника обозначены зеленой стрелкой. Свободная жидкость хорошо очерчивает петли кишечника, которые легко определяются, перистальтируя и плавая в анэхогенном пространстве.
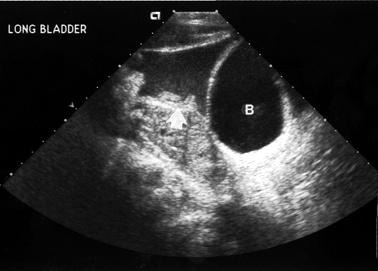
Продольное сканирование таза. Большое количество слегка эхогенной жидкости в тазу неоднородной структуры (кровь со сгустками).
B – мочевой пузырь (Bladder)
Большое количество слегка эхогенной жидкости в тазу неоднородной структуры (кровь со сгустками). UB – мочевой пузырь (Urinary Bladder)
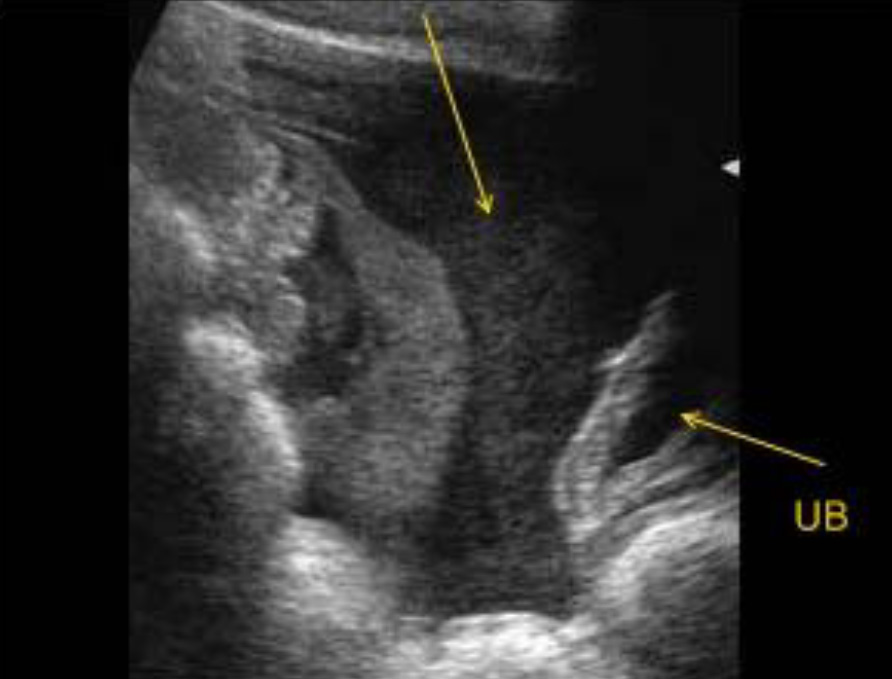
Поперечное сканирование надлобковой области. Минимальное количество жидкости в тазу, представленное на изображении в виде анэхогенного пространства сразу за стенкой мочевого пузыря (обозначено стрелками). UB – мочевой пузырь
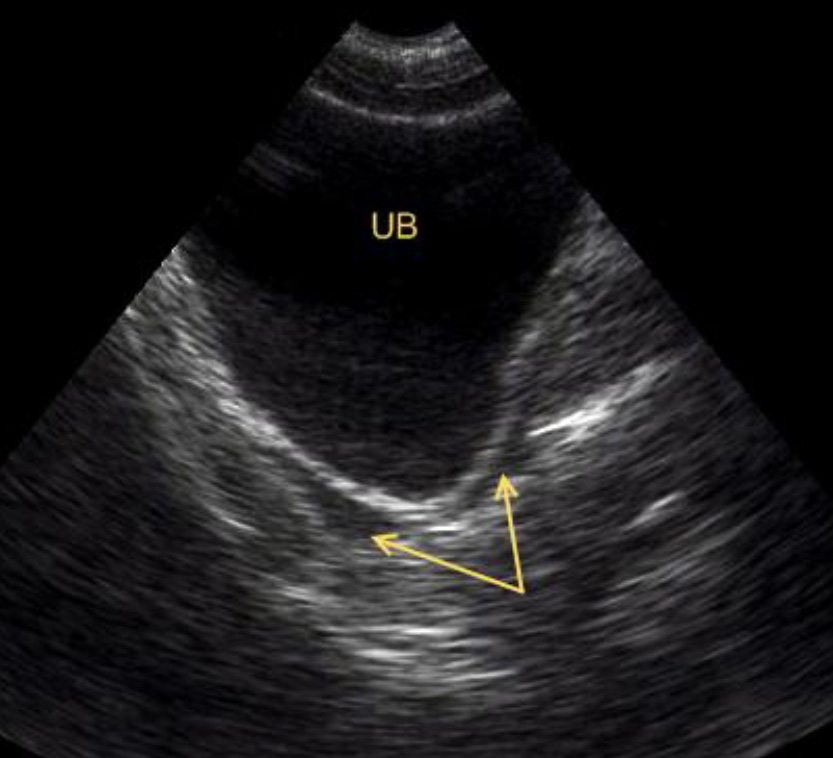
Поперечное сканирование надлобковой области. Жидкость в тазу (обозначена стрелкой) спереди мочевого пузыря. UB – мочевой пузырь.
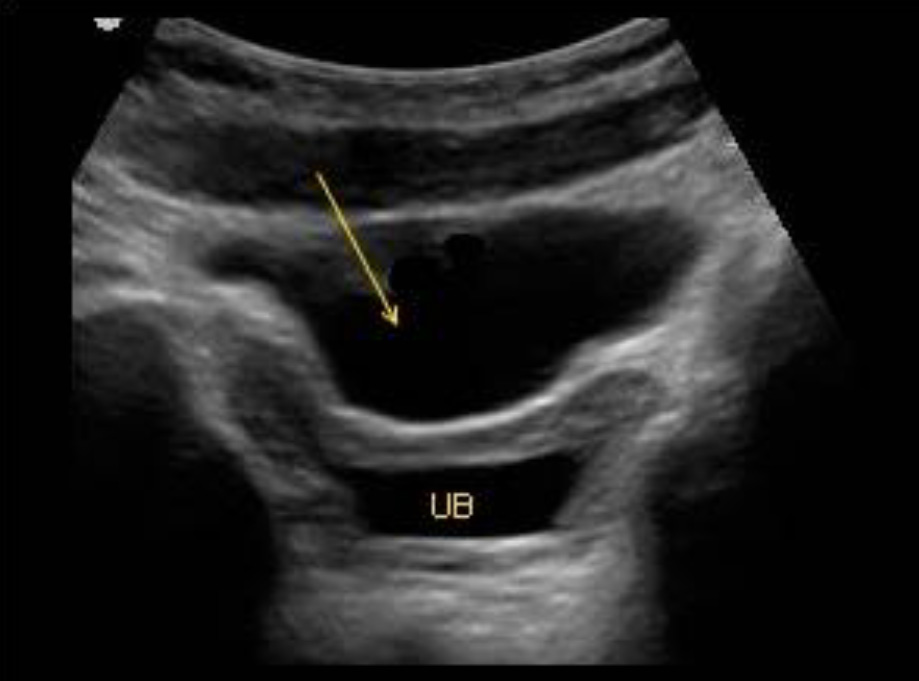
При пустом и полностью спавшемся мочевом пузыре скопление свободной жидкости в тазу может быть ошибочно принято за мочевой пузырь. Но свободная жидкость имеет очертания с острыми углами, окружая и очерчивая органы, в отличие от мочевого пузыря, где анэхогенная жидкость ограничена стенками. При затруднении в дифференцировании свободной жидкости от мочевого пузыря катетеризация мочевого пузыря с помощью катетера Фолея поможет его идентифицировать.
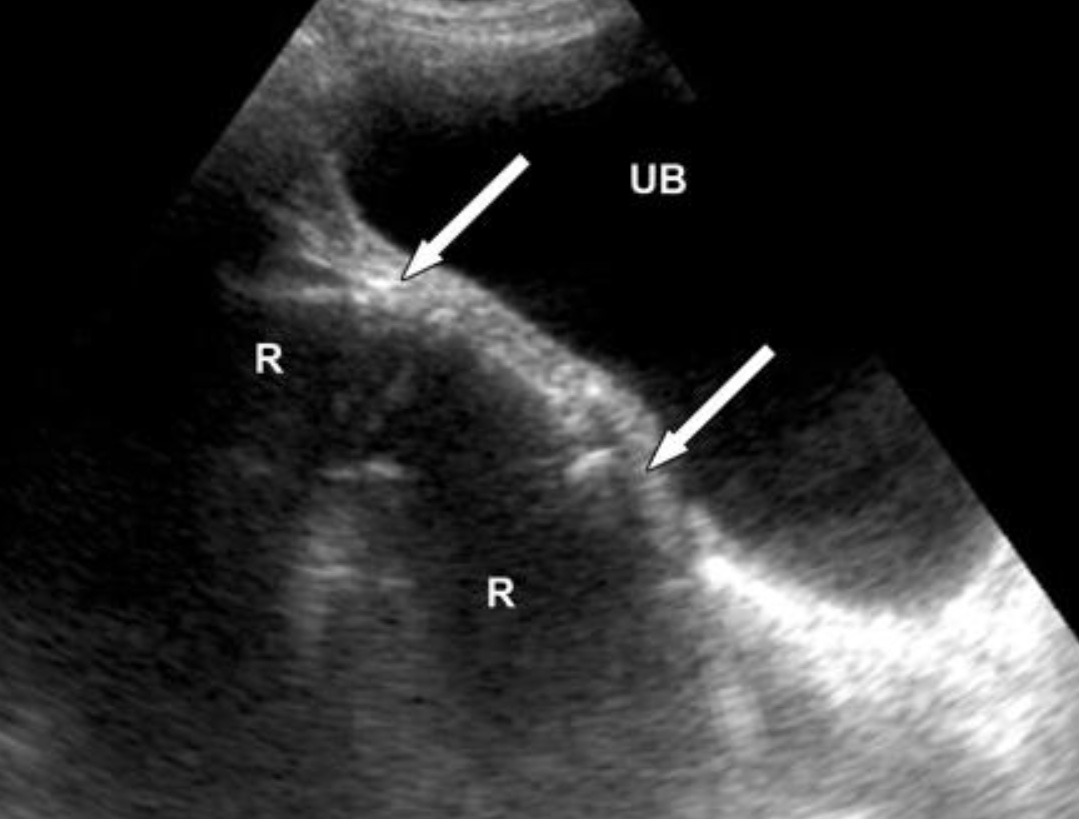
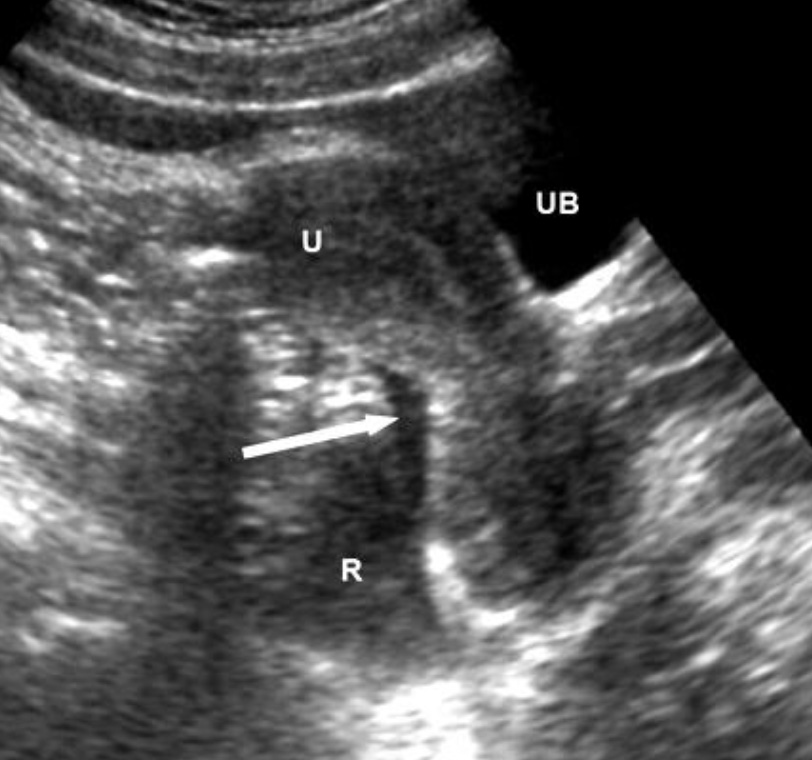
Продольный скан надлобковой области. Отсутствие жидкости в ректовезикальном кармане. Расширенная, наполненная жидкостью прямая кишка (R) не должна быть ошибочно принята за свободную жидкость в тазу. При этом за стенкой мочевого пузыря сразу же будет визуализируется прилегающая стенка прямой кишки, а не жидкость. Поперечные и другие дополнительные сканы также помогут идентифицировать прямую кишку. (UB) – мочевой пузырь
Продольное сканирование таза. На изображении стрелками обозначен изоэхогенный сгусток, заполняющий ректовезикальное пространство.
Сгусток крови обычно гиперэхогенен относительно прилегающих структур, но иногда может быть изоэхогенным и поэтому может быть не обнаружен и будет пропущено интраперитонеальное кровотечение. Поэтому знание типичного вида и конфигурации интраперитонеальных структур способствует обнаружению интраперитонеальных сгустков.
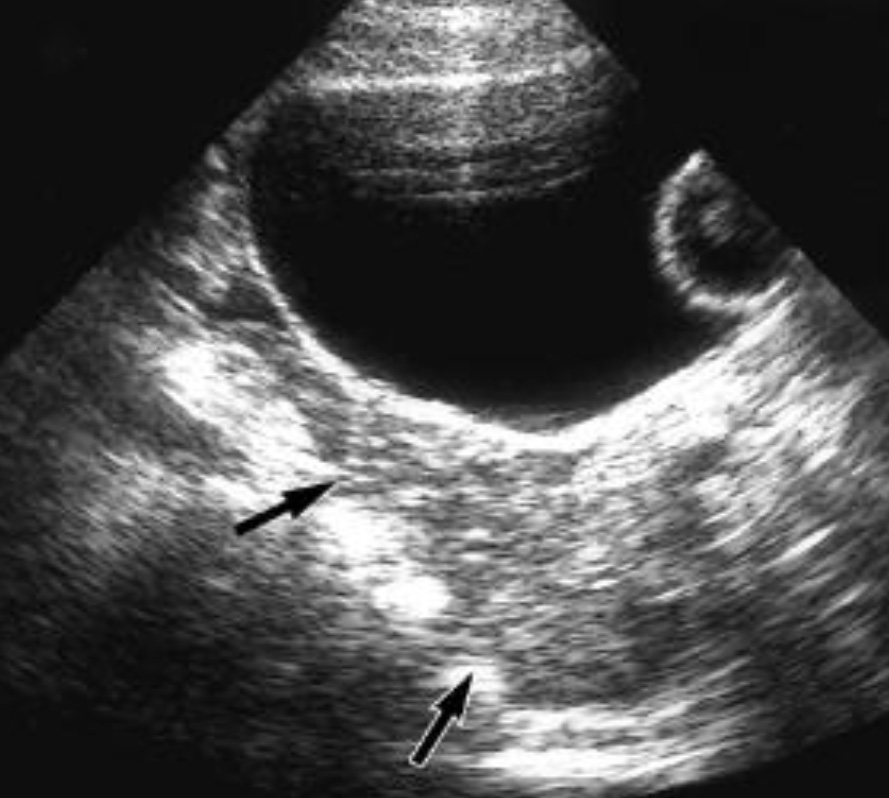
Продольный скан надлобковой области. Нормальный вид кармана Дугласа. Отсутствие свободной жидкости (анэхогенного пространства) между маткой и прямой кишкой. UB – мочевой пузырь
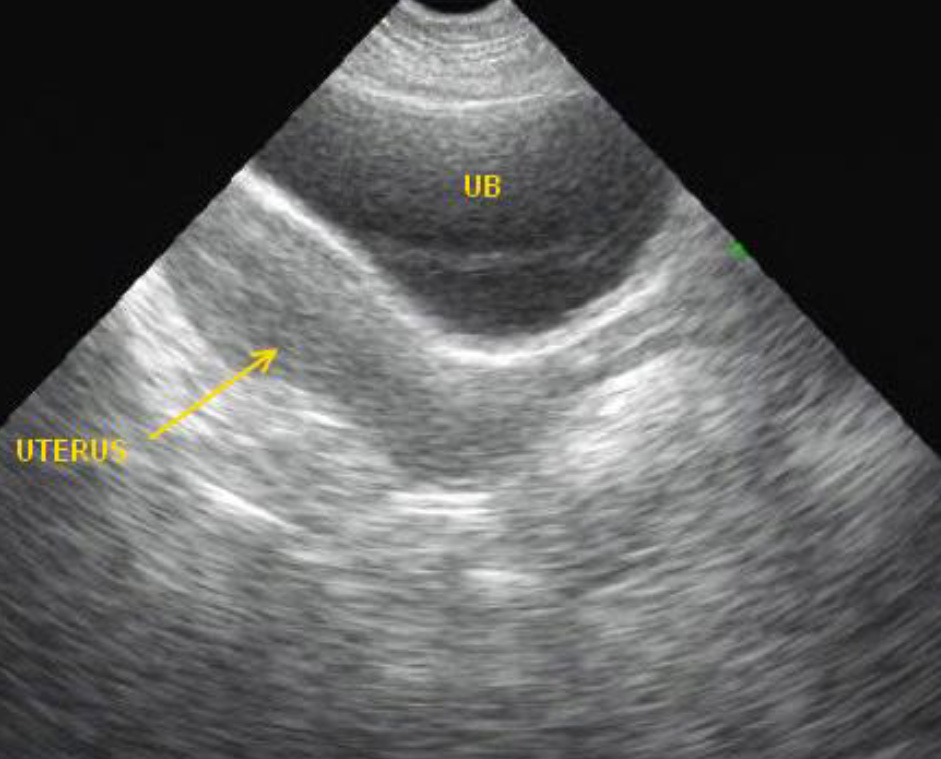
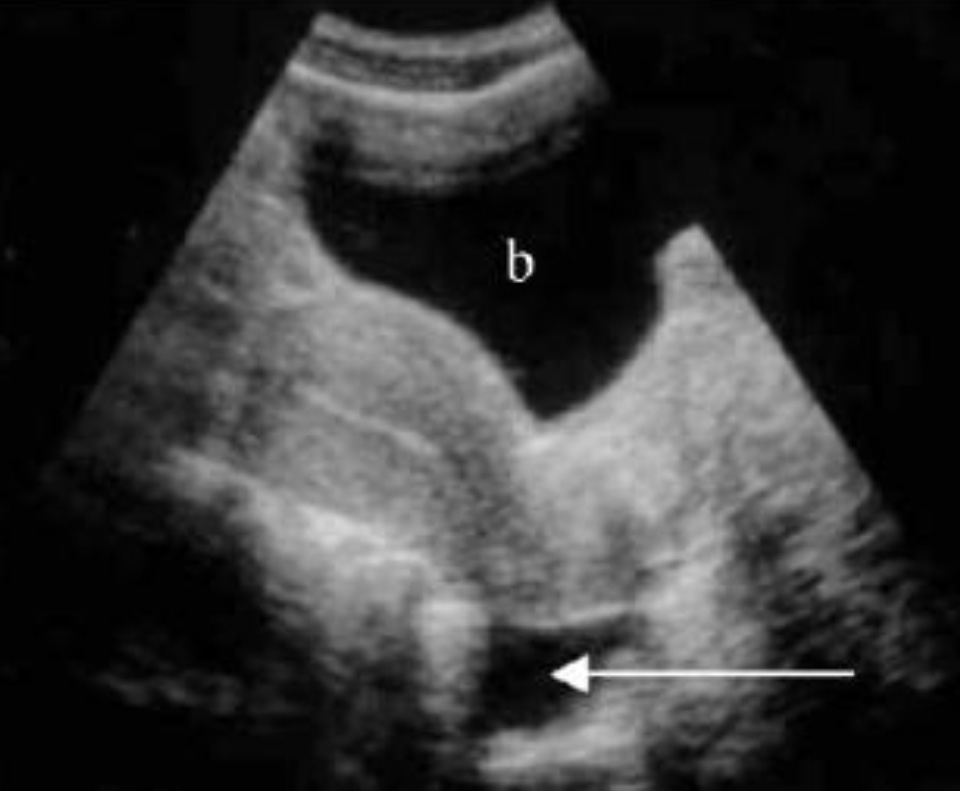
Продольный скан надлобковой области. Небольшое количество жидкости в кармане Дугласа (анэхогенное пространство позади матки, обозначенное стрелкой). b – мочевой пузырь
Исследование надлобковой области. Продольный скан. Жидкость в кармане Дугласа, окружающая матку.
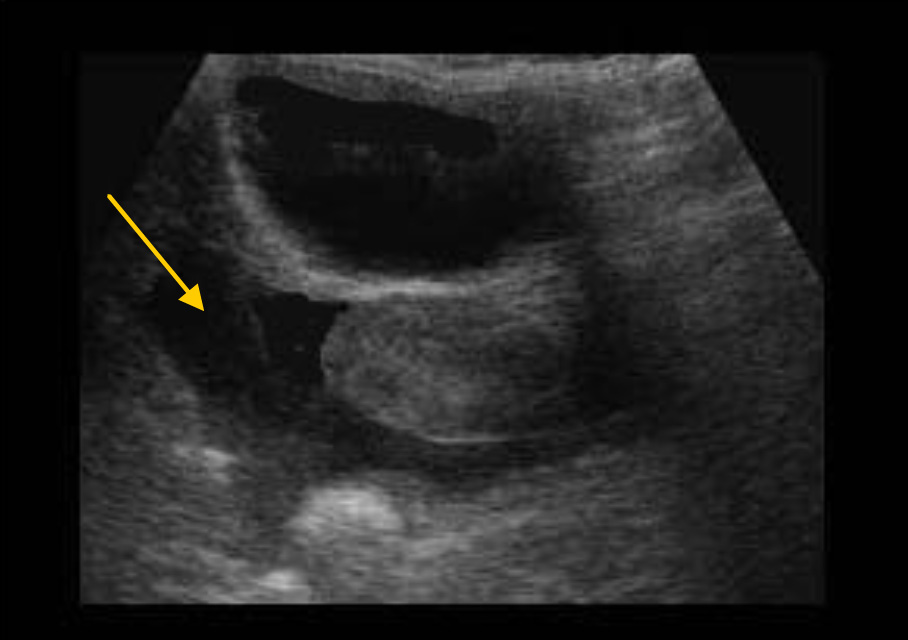
Исследование надлобковой области. Поперечный скан. Поперечный вид матки. Большое количество жидкости в тазу (стрелки), окружающей матку.
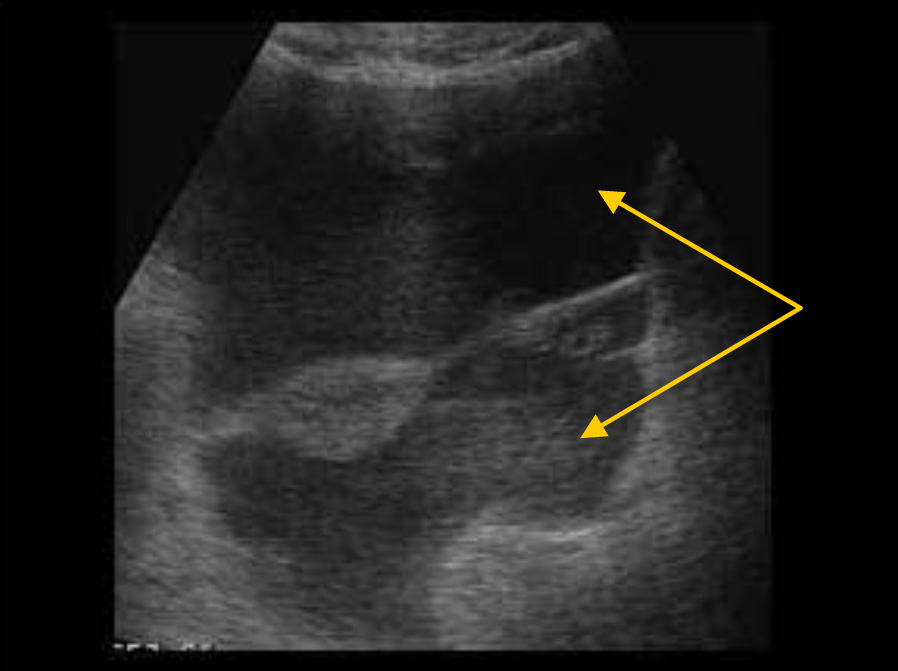
Любое количество жидкости в контексте травмы считается гемоперитонеумом, кроме жидкости, обнаруженной в тазу у пациентов женского пола репродуктивного возраста. У пациентов женского пола репродуктивного возраста при травме изолированное скопление жидкости в тазу (в кармане Дугласа или параовариально) менее 3 см при передне-заднем измерении и при отсутствии других подозрительных признаков считается физиологической. В таких ситуациях клинического наблюдения обычно достаточно.
Физиологическая жидкость в тазу. Минимальное количество жидкости в кармане Дугласа (анэхогенное пространство между маткой (U) и прямой кишкой (R). UB – мочевой пузырь
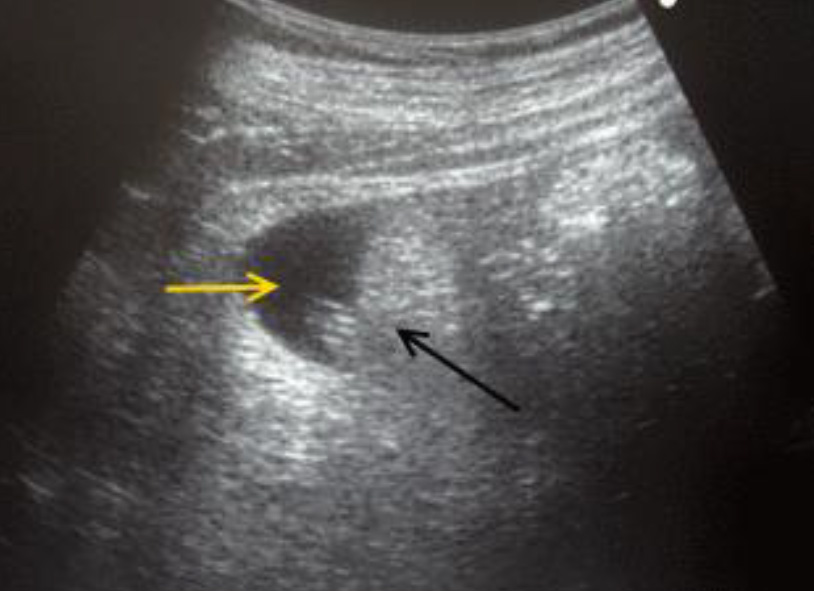
Если кроме жидкости, обнаруженной в тазу, обнаружена жидкость в каких-либо еще других местах, то это расценивается как гемоперитонеум и обычно свидетельствует об имеющихся клинически значимых повреждениях. После завершения осмотра верхних квадрантов и таза должны быть быстро осмотрены латеральные каналы, применяя поперечное сканирование, особенно в тех случаях, когда в верхних квадрантах и в тазу жидкость не обнаружена.
Свободная жидкость, обнаруженная в правом латеральном канале (желтая стрелка) при поперечном сканировании. Петли кишечника обозначены черной стрелкой.
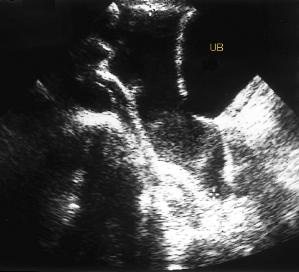
А также должна быть осмотрена центральная часть живота для поиска свободной жидкости в межпетлевых пространствах, так как свободная жидкость, обнаруженная в центральной части живота между петлями кишечника, может быть косвенным признаком повреждения кишечника и брыжейки.
Количество свободной интраперитонеальной жидкости
Выявляемость свободной жидкости при FAST исследовании строго зависит от объема присутствующей жидкости. Наименьшее количество свободной жидкости в перитонеальной полости, которое может быть выявляемо при сонографии – примерно 100 мл. Чувствительность FAST повышается с большими объемами свободной жидкости (чем больше жидкости, тем выше чувствительность).
Ложноотрицательный результат часто обусловлен относительно ранним выполнением FAST протокола, в то время, когда гемоперитонеум еще не достиг определяемого количества.
Повторные ультразвуковые исследования могут быть полезными для обнаружения свободной жидкости у пациентов с тупой абдоминальной травмой.
Если присутствует активное кровотечение в брюшной полости, то количество жидкости будет увеличиваться со временем и она будет легче обнаружена при ультразвуковом исследовании.
В проведенных исследованиях было отмечено, что повторные исследования, проведенные через 30 минут и через 6 часов у гемодинамически стабильных пациентов при первичном отрицательном результате FAST, повышают чувствительность метода.
Также исследования демонстрируют, что сонография способна не только выявлять гемоперитонеум, но также определять его объем. Знание объема имеет огромное значение, поскольку помогает хирургам в принятии решения о методе лечения (консервативном или оперативном). Было отмечено, что определение объема методом сонографии является более чувствительным предиктором повреждений, нуждающихся в оперативном лечении, чем показатель систолического АД (≤ 90). И это особенно важно в тех случаях, когда нестабильное состояние пациента может быть обусловлено другими причинами (ортопедическими или неврологическими) при множественных повреждениях.
Большое количество свободной жидкости, обнаруженное при ультразвуковом исследовании, является основанием к проведению немедленной лапаротомии у пациентов с нестабильной гемодинамикой без проведения КТ.
Так же при большом количестве свободной перитонеальной жидкости пациенты могут иметь стабильное состояние и в таких ситуациях пациент может быть также подвергнут немедленной лапаротомии, без проведения КТ, поскольку нестабильность состояния может развиться в любую минуту. Хотя ценность КТ исследования очень значима, так как выявление источника и характера повреждения при большом гемоперитонеуме может потребовать проведения ангиографии с эмболизацией при повреждениях, где хирургическая помощь может быть недостаточной или неэффективной.
Минимальное и небольшое количество жидкости у пациентов со стабильной гемодинамикой предполагает небольшое кровотечение и в таких ситуациях часто показано проведение КТ, как окончательного диагностического теста, поскольку позволяет диагностировать не только степень разрыва, но и наличие продолжающегося активного кровотечения при экстравазации контрастного материала.
Для определения объема гемоперитонеума существует несколько методов, так McKennеy была предложена шкала гемоперитонеума. Чем выше шкала, тем выше потребность в оперативном лечении. Шкала гемоперитонеума позволяет на раннем этапе провести селекцию пациентов, нуждающихся в лапаротомии.
Шкала гемоперитонеума равна глубине наибольшего кармана жидкости в сантиметрах + количество дополнительных карманов жидкости.
Определяется наибольшее скопление жидкости в одном из карманов и измеряется его передне-задний размер в сантиметрах в месте наибольшей глубины и добавляется один балл за каждое дополнительное место выявленной свободной жидкости.
Шкала гемоперитонеума (3 и более) является предиктором лапаротомии и с успехом применяется на практике и включена в FAST протокол в некоторых клиниках. Пациенты со шкалой гемоперитонеума (менее 3) чаще всего не нуждаются в оперативном лечении.
Но на принятие решения хирургами влияет совокупность факторов (данные результатов сонографии, КТ, систолическое АД, показания гематокрита, данные клинического наблюдения).
Вычисление количества гемоперитонеума у мужчины 45 лет, пострадавшего в автодорожной аварии, с нестабильной гемодинамикой и большим количеством свободной интраперитонеальной жидкости. При продольном сканировании таза обнаружено большое количество жидкости, глубиной 9 см при измерении передне- заднего размера. UB - мочевой пузырь.
При исследовании выявлено только одно дополнительное место скопления свободной жидкости (в кармане Морисона).
Поэтому добавляется только одно значение (9 + 1) = 10 (шкала гемоперитонеума = 10).
При исследовании селезенки была обнаружена зона гетерогенной паренхимы с потерей нормального контура верхнего полюса селезенки – признаки, соответствующие разрыву селезенки. Была выполнена спленэктомия.
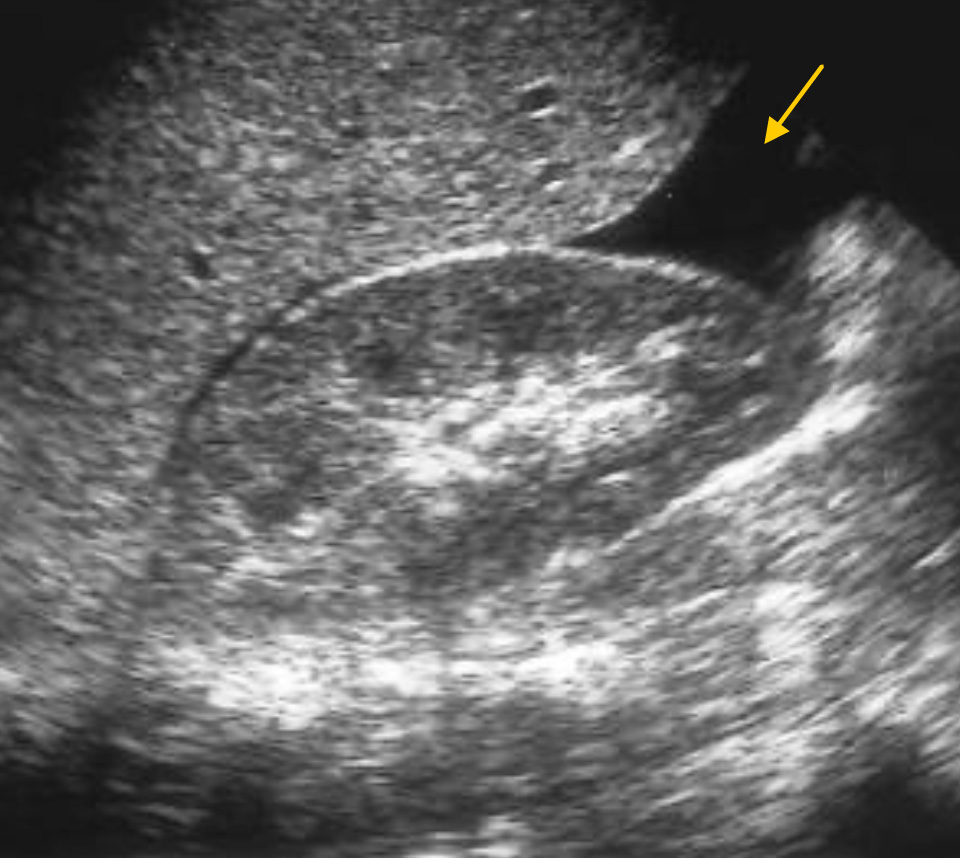
Небольшое количество свободной жидкости при стабильной гемодинамике было обнаружено у подростка 16 лет, упавшего с высоты. При продольном исследовании левого верхнего квадранта обнаружено небольшое количество свободной жидкости между селезенкой и диафрагмой (1см).
Дополнительных зон скопления жидкости не было выявлено (шкала гемоперитонеума =1). При исследовании селезенки была обнаружена гиперэхогенная зона - признак, соответствующий повреждению паренхимы, подтвержденного КТ исследованием. Пациент был успешно пролечен консервативно.
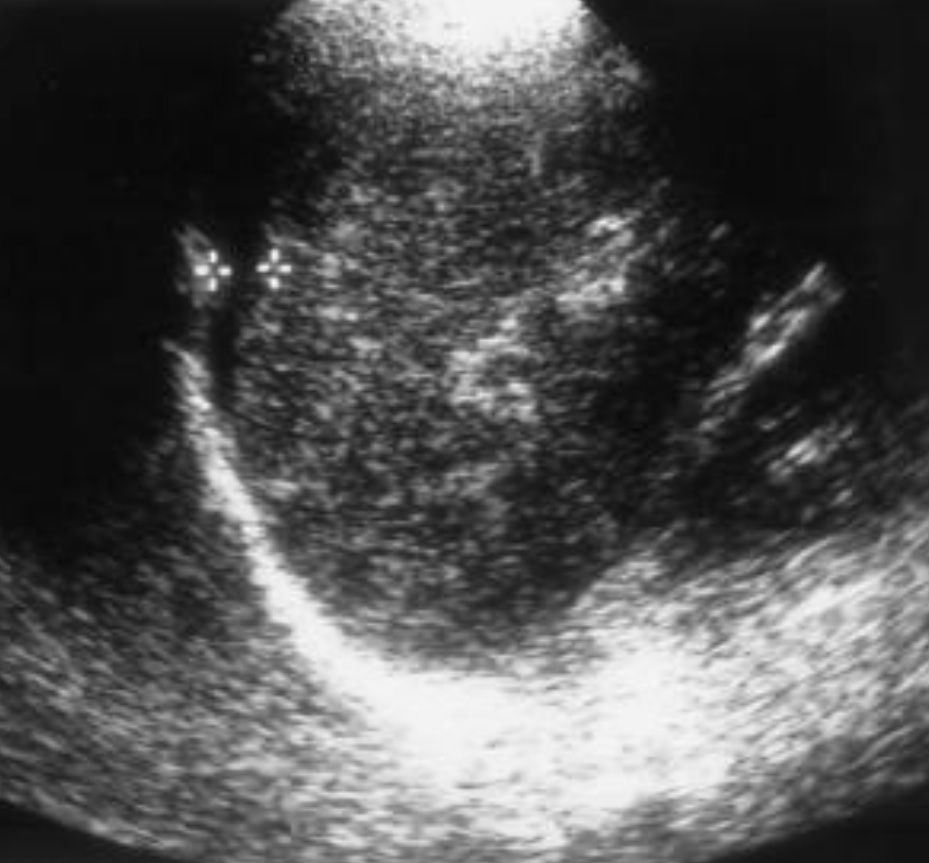
А - на поперечном изображении периселезеночной области стрелкой отмечена маленькая полоска анэхогенной жидкости, толщиной 0.3 см, без выявления дополнительных мест скопления жидкости (шкала гемоперитонеума = 0.3)
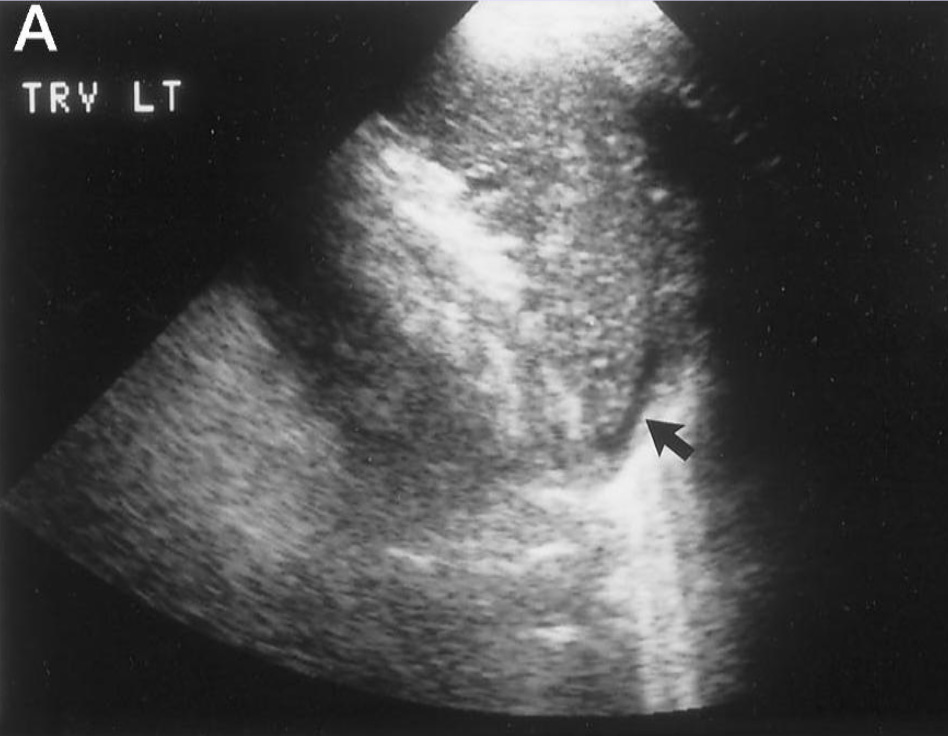
В – при СТ исследовании обнаружен небольшой разрыв селезенки, который был пролечен консервативно.
Также на практике применяются и другие методы определения объема гемоперитонеума.
Tiling предлагает считать, что маленькая анэхогенная полоска в кармане Морисона соответствует примерно 250 мл жидкости, а ширина анэхогенной полоски 0.5 см соответствует более чем 500 мл свободной жидкости в перитонеальной полости.
Свободная жидкость, выявленная в 2-х или 3-х карманах, соответствует примерно 1 литру излившейся крови.
Поиск пневмоторакса
Одним из наиболее частых повреждений при травме грудной клетки является пневмоторакс. Пневмоторакс часто определяется при клиническом исследовании в комбинации с радиографией грудной клетки, в основном при больших пневмотораксах. При очевидных кинических признаках массивного пневмоторакса проводятся экстренные лечебные мероприятия без радиографического подтверждения.
Скрытые (минимальные, небольшие) пневмотораксы сложно обнаружить клиническим или радиографическим методом.
Клиническое значение обнаружения скрытых пневмотораксов заключается в том, что хотя эти пневмотораксы неопасны и часто не требуют лечения, но в определенных ситуациях могут быть серьезные последствия, если пневмоторакс не обнаружен. Например, пневмоторакс может увеличиваться в размере, если пациент попадает в условия со сниженным атмосферным давлением во время воздушной транспортировки, или требуется интубация и вентиляция с положительным давлением. Поэтому ранняя диагностика пневмоторакса очень важна. Также, зная о наличии минимального пневмоторакса, врач ведет динамическое наблюдение за пациентом для оказания экстренной помощи при ухудшении состояния (при прогрессировании пневмоторакса).
Радиография грудной клетки у пациентов с травмой выполняется в положении лежа на спине. В такой позиции чувствительность радиографии в диагностике пневмоторакса значительно снижается (так как из-за технических особенностей признаки пневмоторакса в этой позиции могут не определяться). Чувствительность радиографии при определении травматического пневмоторакса составляет 36% -75%. Иногда даже массивный пневмоторакс может быть не обнаружен при радиографическом исследовании.
В положении стоя чувствительность метода повышается, но обычно при травме пациенты имеют другие конкурирующие повреждении, такие как переломы конечностей, позвоночника, повреждения головы или пациенты находятся в бессознательном состоянии, или продолжаются реанимационные мероприятия у гемодинамически нестабильных пациентов. Поэтому радиография грудной клетки у пациентов с травмой выполняется обычно в положении лежа.
У пациента в положении лежа на спине при пневмотораксе воздух, находящийся в плевральной полости, стремится вверх к передней грудной стенке, околосердечной области и переднему реберно-диафрагмальному синусу. Поэтому передний пневмоторакс идеален для исследования методом ультрасонографии.
Ультрасонография является очень чувствительным методом в обнаружении пневмоторакса и по чувствительности значительно превосходит радиологическое исследование, так как может выявлять даже незначительный пневмоторакс. Чувствительность ультрасонографии при диагностике пневмоторакса высокая (95 – 100%) и приравнивается к чувствительности КТ.
При поиске пневмоторакса ультасонография кроме высокой чувствительности имеет высокую отрицательную прогнозирующую ценность и поэтому может быть эффективным диагностическим средством, чтобы окончательно исключить пневмоторакс у пациентов с травмой.
Ценность ультрасонографии при детекции пневмоторакса заключается в быстроте (исследование выполняется очень быстро, в течение 1 минуты), обеспечивая быструю диагностику массивного пневмоторакса (особенно при жизнеугрожающих состояниях, таких, как напряженный пневмоторакс) и позволяет выполнить соответствующие экстренные лечебные мероприятия.
Также быстро можно исключить пневмоторакс, не подвергая пациента другим исследованиям (опытные специалисты могут исключить пневмоторакс за несколько секунд).
К тому же в критических ситуациях нет времени для радиологического подтверждения. КТ обычно является золотым стандартом в диагностике пневмоторакса и его объема, однако не может быть выполнена у пациентов с нестабильной гемодинамикой.
Поэтому сонография в таких ситуациях имеет ряд преимуществ: высокая чувствительность метода в диагностике пневмоторакса, приравниваемая к чувствительности СТ, быстрота выполнения исследования, метод является простым при выполнении и интерпретации результатов. Портативность современных ультразвуковых аппаратов позволяет выполнить исследование в любых ситуациях, включая догоспитальный этап (в машинах неотложной помощи, вертолетах, самолетах и др.), где другие методы (радиография, КТ) недоступны.
Техника поиска пневмоторакса
Техника поиска пневмоторакса очень проста и для обучения требуется всего лишь несколько исследований.
Поиск пневмоторакса выполняется тем же абдоминальным датчиком с частотой 3.5 – 5 MHz, но если возникают сомнения, то для лучшей визуализации скольжения висцеральной плевры можно применить линейный датчик с частотой 7 – 10 MHz. Устанавливается короткая глубина сканирования, примерно 5 см.
Поиск пневмоторакса проводится на передней поверхности грудной стенки. Обычно исследуются два межреберных промежутка (3-й и 4-й) справа и слева по среднеключичной линии. Некоторые авторы предлагают исследовать со 2-го по 4-й межреберный промежуток.
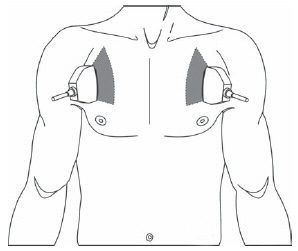
Датчик устанавливается продольно по среднеключичной линии над 3-им межреберным промежутком, затем скользящим движением датчик смещают вниз и исследуют 4-й межреберный промежуток. Если визуализация неадекватна, то датчик можно развернуть на 90 градусов, помещая его непосредственно вдоль межреберного промежутка.
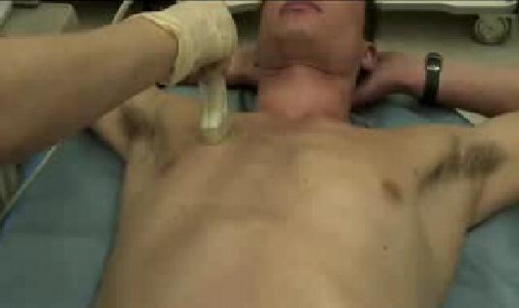
Необходимо получить поперечное изображение 2-х ребер с межреберным промежутком между ними. Этот скан является классическим при любых исследованиях плевры и легких, так как ребра являются анатомическим ориентиром для быстрого определения плевральной линии.
Ребра (желтые стрелки) имеют позади четкую акустическую тень. Плевральная линия (А – линия), обозначенная зеленой стрелкой, имеет вид хорошо определяющейся гиперэхогенной полосы, которая расположена сразу под ребрами.
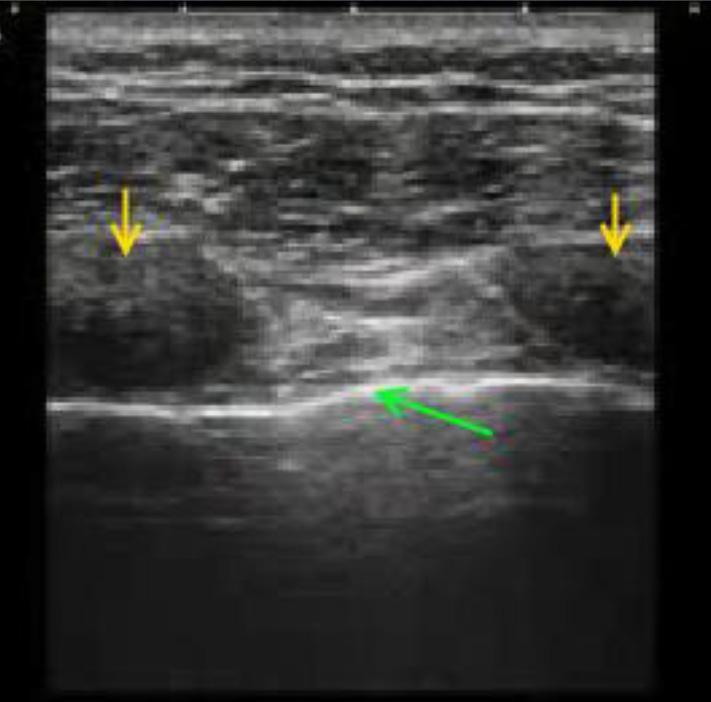
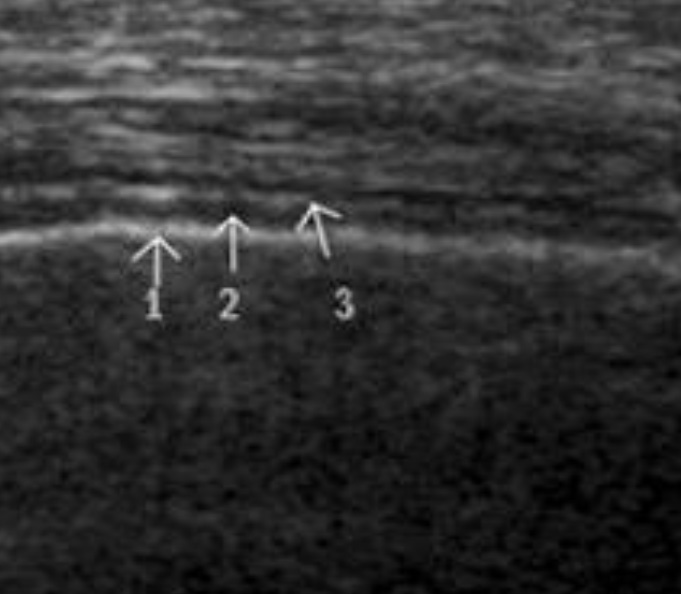
Плевральная линия является границей между мягкими тканями грудной стенки и легким, представлена париетальной и висцеральной плеврой, которые прилежат друг к другу.
Так, сразу под ребрами находится париетальная плевра, которая имеет вид гиперэхогенной линии, неподвижна и легко визуализируется. Сразу под ней расположена висцеральная плевра, покрывающая легкое, которая совершает скользящие движения (туда – сюда), синхронно с дыхательными движениями.
При исследовании высокочастотным датчиком четко визуализируются листки плевры. 1 – нормальная висцеральная плевра 3 – нормальная париетальная плевра, представленная тонкой эхогенной линией 2 – плевральная полость, представленная в виде анэхогенной или значительно гипоэхогенной полоски между париетальной и висцеральной плеврой. Висцеральная плевра кажется толще и более эхогенной из-за отражения наполненного воздухом легкого.
Четко визуализируется париетальная плевра, обозначенная стрелкой. Висцеральная плевра (треугольники) кажется утолщенной из-за артефактов и поэтому легко визуализируется. Внимание должно быть сконцентрировано на поиск скользящего движения (туда – сюда) висцеральной плевры (sliding – скольжение). Исследуются несколько дыхательных движений.
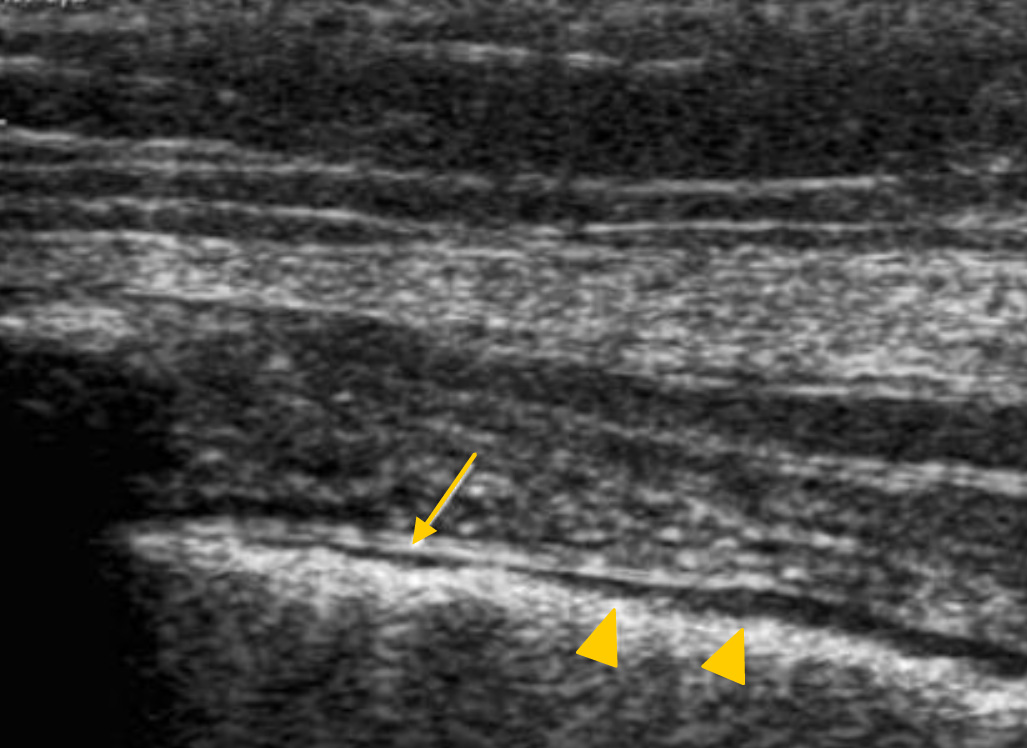
Это скользящее движение называют «скольжением легкого» («lung sliding»). Если скользящее движение обнаружено, то пневмоторакс практически исключается.
Отсутствие скольжения является основным признаком пневмоторакса. Обнаружение скольжения говорит о том, что висцеральная плевра, покрывающая легкое, движется вместе с легким и прилежит к неподвижной париетальной плевре, совершая относительно нее движения «туда-сюда» при вдохе и выдохе. Поэтому визуализация скользящей висцеральной плевры говорит о том, что она не разделена от париетальной плевры прослойкой воздуха.
При пневмотораксе «скольжение легкого» отсутствует, так как листки плевры разделены воздухом. Поэтому отсутствие скольжения указывает на подпариетальное скопление воздуха. Также, непосредственно от плевральной линии в норме отходят гиперэхогенные вертикальные артефакты типа «хвост кометы», называемые В – линиями.
Эти гиперэхогенные линейные артефакты отходят прямо от плевральной линии (точнее от висцеральной плевры) и распространяются до конца изображения без затухания, также движутся синхронно вместе с висцеральной плеврой, напоминая лазерные лучи. Эти артефакты генерируются большой разницей сопротивления при прохождении луча через плевру (с высоким отражением) и легкие, наполненные воздухом.
Нормальное легкое. Вертикальные артефакты (В – линии) возникают вследствие реверберации между висцеральной плеврой и воздухом в поверхностных альвеолах легкого. Поэтому эти линейные артефакты также движутся вместе с легким при вдохе и выдохе.
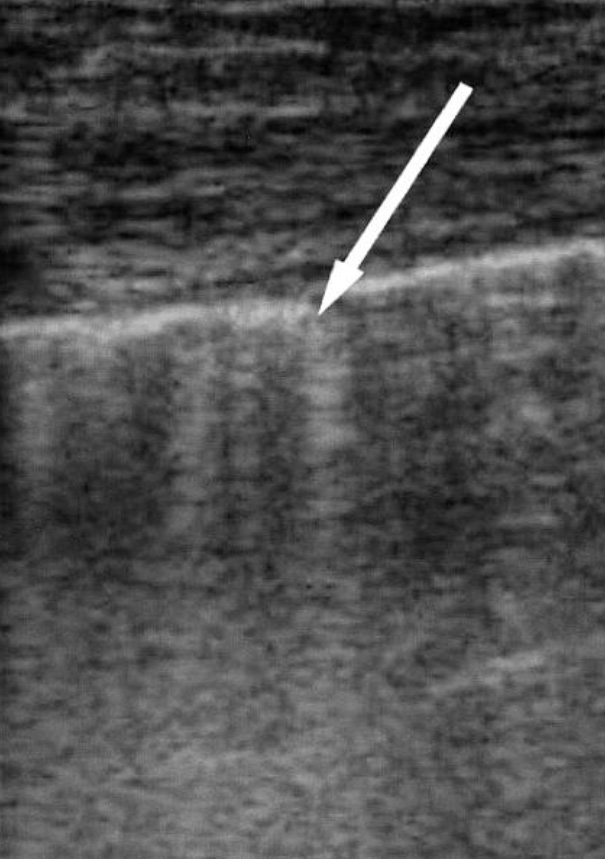
При нормальном легком эти вертикальные линейные артефакты единичные или их несколько, но менее 7-ми в одном межреберном промежутке.
Так как наличие большого количества В – линий (7 и более) при травме грудной клетки является признаком контузии легкого.
Нормальное легкое. Единичный вертикальный артефакт «хвост кометы» (В – линия). В реальном масштабе времени движется «туда – сюда», синхронно со «скольжением легкого», напоминая лазерный луч.
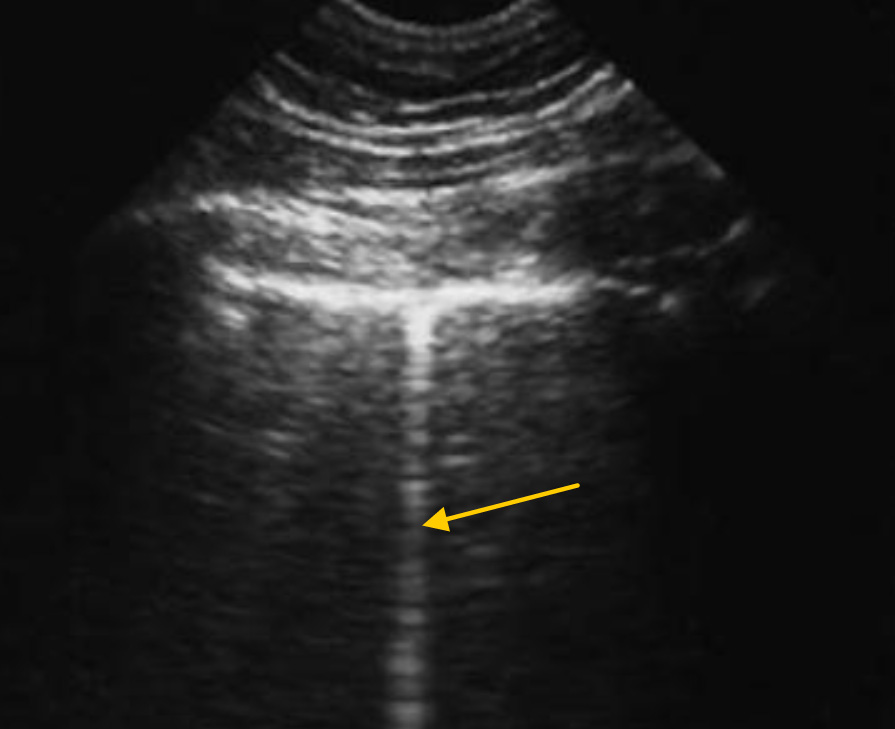
Контузия легкого при травме. В данном примере контузия легкого представлена альвеолоинтерстициальным синдромом (AIS) и сонографически проявляется множественными В – линиями (7), берущими начало от плевральной линии. Короткие расстояния между вертикальными линейными артефактами говорят о большом их количестве.
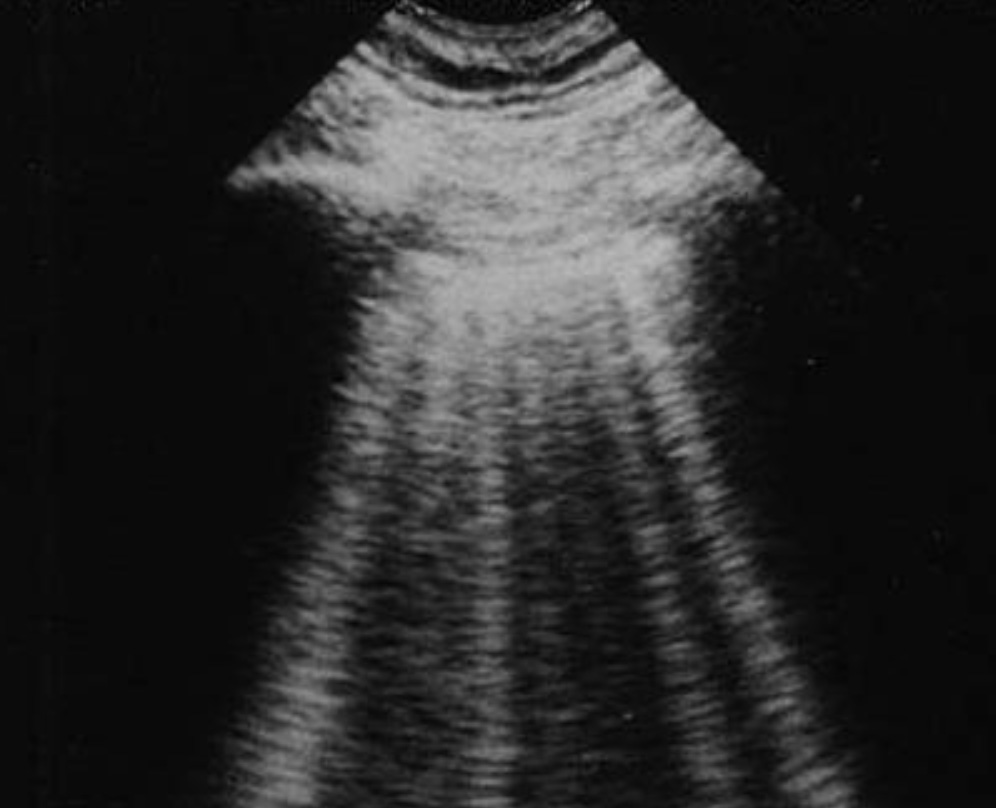
Наличие скольжения легкого и вертикальных артефактов говорит о том, что листки плевры соприкасаются и не разделены воздухом. Поэтому при наличии этих признаков пневмоторакс практически полностью исключается.
При пневмотораксе вертикальные артефакты (В – линии), отходящие от висцеральной линии, отсутствуют, так как листки плевры разделены воздухом.
Поэтому ультразвуковой диагноз пневмоторакса базируется на основных признаках: отсутствия скольжения висцеральной плевры (отсутствия «скольжения легкого») и отсутствия вертикальных артефактов.
Также при пневмотораксе появляются грубые, множественные горизонтальные артефакты, отходящие от плевральной линии (А – линии) и параллельны ей.
Эти множественные горизонтальные артефакты называются А – линиями. В норме горизонтальные артефакты также могут визуализироваться, но они единичные, невыраженные и повторяются через определенное расстояние, которое строго равно расстоянию от кожи до плевральной линии.
А ( норма) – единичные, невыраженные горизонтальные артефакты, которые параллельны А – линии. В (пневмоторакс) – множественные, грубые горизонтальные артефакты, которые параллельны А – линии. Если возникают сомнения, то сравнение одной стороны грудной клетки с другой стороной может оказать помощь (если конечно нет билатерального пневмоторакса).
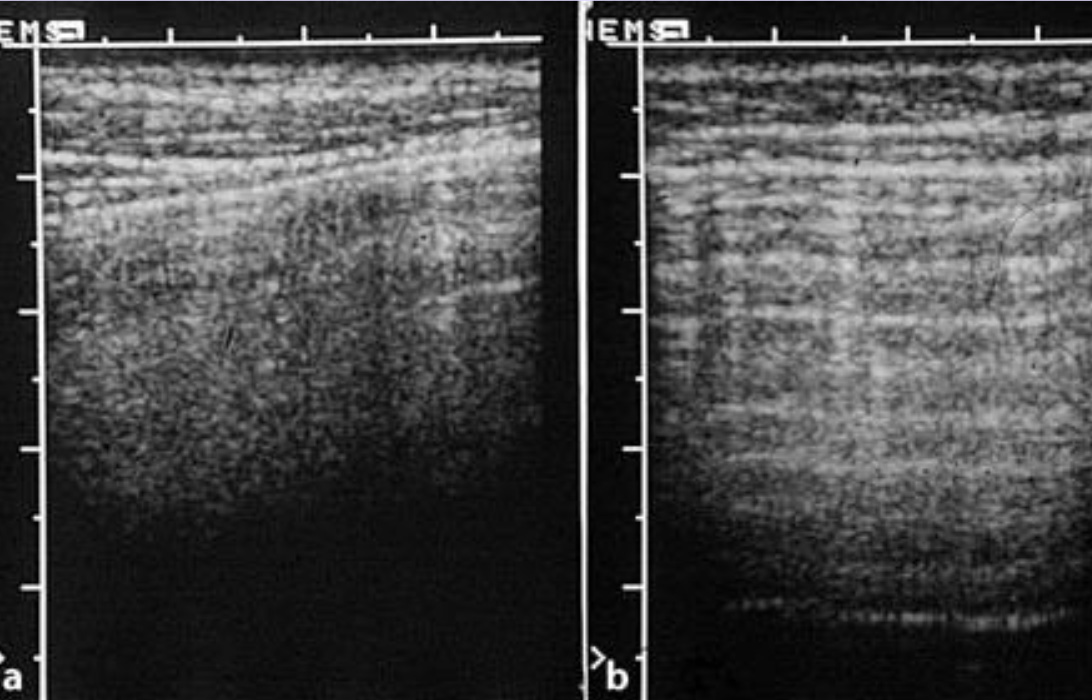
При комбинации отсутствия скольжения легкого с наличием множественных горизонтальных артефактов или при комбинации отсутствия скольжения легкого и отсутствия вертикальных артефактов чувствительность и отрицательная прогнозирующая ценность составляют 100% и специфичность 96%.
Обычно исследований в В-режиме достаточно для подтверждения или исключения пневмоторакса, но иногда признаки нормального легкого или пневмоторакса нечетко видны в В-режиме, поэтому в сомнительных случаях можно применить М-режим.
При нормальном легком М – изображение демонстрирует линейный, слоистый образец, расположенный над гиперэхогенной плевральной линией (обозначена стрелками) и отображает мягкие ткани передней грудной стенки (напоминает море с тихими волнами), а мелкозернистая структура под плевральной линией отображает скольжение легкого (напоминает песок, песчаный берег).
Этот феномен «Seashore Sign» - (морской берег) указывает на нормальное скольжение легкого и исключает пневмоторакс.
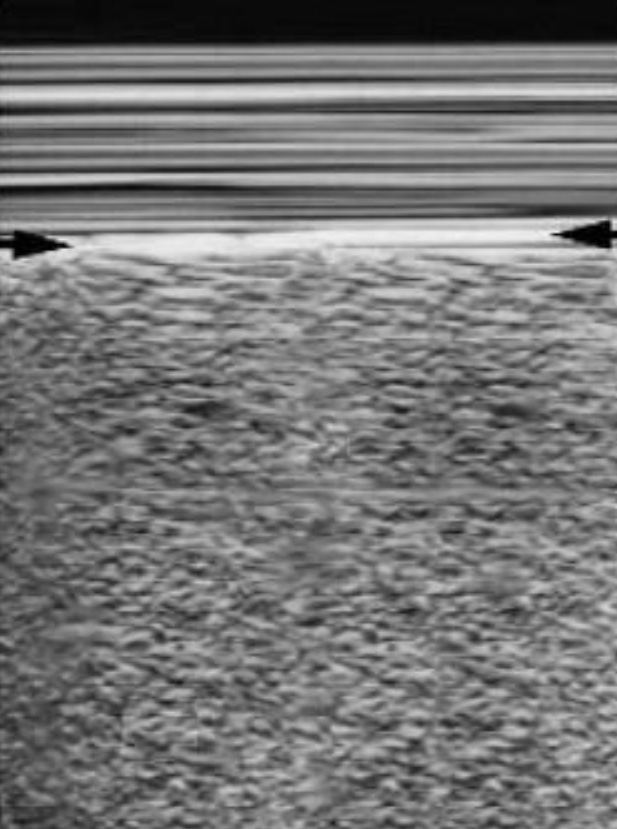
Нормальное легкое. Феномен «морской берег» (Seashore Sign) на М – изображении указывает на нормальное скольжение легкого и исключает пневмоторакс. Единичные горизонтальные артефакты визуализируются в норме.
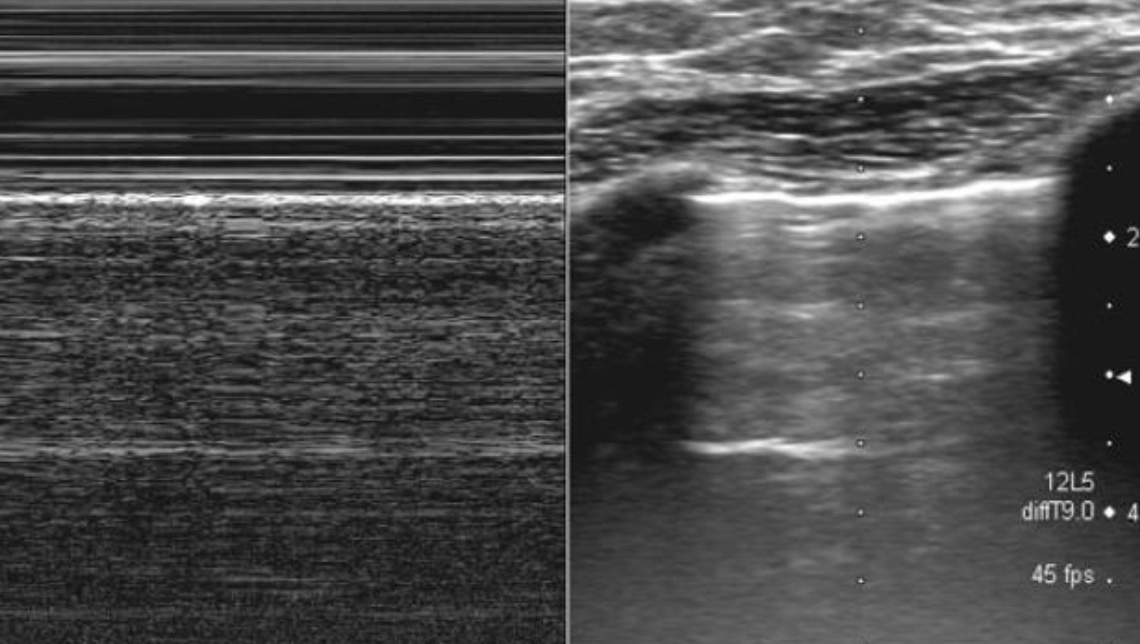
При пневмотораксе М – изображение демонстрирует линейный, слоистый образец, расположенный над гиперэхогенной плевральной линией и отображает мягкие ткани передней грудной стенки и сходный линейный, слоистый образец под плевральной линией. Этот феномен «barcode» - (штрих код) указывает на отсутствие скольжения легкого и означает наличие пневмоторакса.
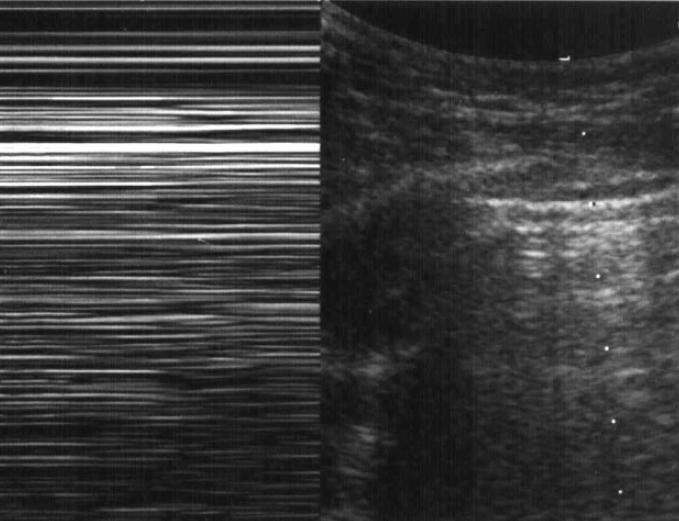
Сравнение М – изображений нормального легкого с феноменом «морского берега» и пневмоторакса с феноменом «штрих кода».

Также наличие или отсутствие сигналов при применении Рower Doppler может исключить или подтвердить пневмоторакс, так как Power Doppler очень чувствителен к движению. Наличие сигналов Рower Doppler отражает движение легкого вдоль плевральной поверхности при дыхании.
Наличие Рower Doppler сигналов на уровне плевральной линии («power slide») подтверждает «скольжение легкого» и исключает пневмоторакс.
При исследовании датчик должен быть неподвижен, чтобы исключить артефакты, вызванные движением датчика, которые могут быть ошибочно приняты за сигналы при «скольжении легкого».
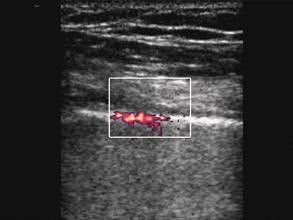
Отсутствие power Doppler сигнала (отсутствие «power slide») подтверждает пневмоторакс.
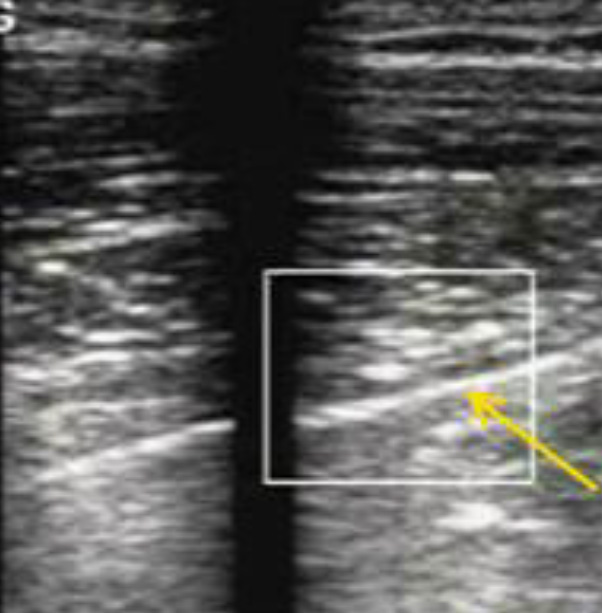
Но все, описанные выше, высокочувствительные признаки говорят только о наличии пневмоторакса и не говорят о его размере. Также эти признаки пневмоторакса не обладают 100% специфичностью, поскольку отсутствие «скольжения легкого», которое присуще для пневмоторакса, может быть и при других состояниях.
Поэтому ложноположительные результаты могут быть обусловлены любыми состояниями, при которых отсутствует скольжение между плевральными поверхностями или скольжение заметно снижено. Отсутствие «скольжения легкого» может наблюдаться при: интубации бронха (чаще всего правого) - при этом будет отсутствовать «скольжение легкого» на противоположной стороне, респираторном дистресс синдроме, плевральных адгезиях, бронхиальной астме, больших передних эмфизематозных буллах, ХНЗЛ (хотя в контексте травмы пневмоторакс наиболее вероятен, если пациент ранее не имел заболеваний легких).
Поэтому проводились многочисленные исследования с целью поиска наиболее специфичных признаков пневмоторакса и возможности определения его объема методом ультрасонографии.
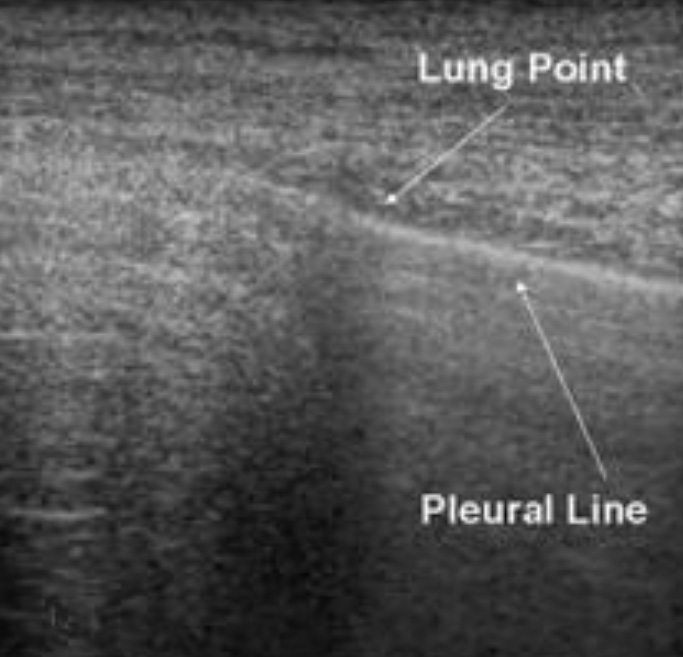
Было обнаружено, что таким признаком является «Lung Point» (точка легкого). «Точка легкого» является высокоспецифичным признаком пневмоторакса (специфичность составляет 100%).
Этот признак применяется для подтверждения пневмоторакса, так как является высокоспецифичным для него, а также для определения размеров пневмоторакса (небольшой, умеренный, массивный). Информация о размере пневмоторакса имеет большое значение, так как предопределяет лечебные мероприятия (необходим дренаж или нет).
КТ – является золотым стандартом для определения объема пневмоторакса. Ранее считалось, что ультрасонография является высокочувствительным методом в диагностике пневмоторакса, но неспособна определить его объем. Но последующие исследования опровергли это мнение и в настоящее время проведенные исследования говорят о том, что локализация «точки легкого» позволяет определить размер пневмоторакса с точностью, приравниваемой к точности при СТ исследовании.
Поиск «Lung Point» ведется только при признаках пневмоторакса в стандартных точках у пациентов со стабильной гемодинамикой. Обнаружение пневмоторакса у пациентов с нестабильной гемодинамикой говорит о массивном пневмотораксе (при отсутствии других причин нестабильности) и требует немедленного лечения (декомпрессии при помощи дренажа).
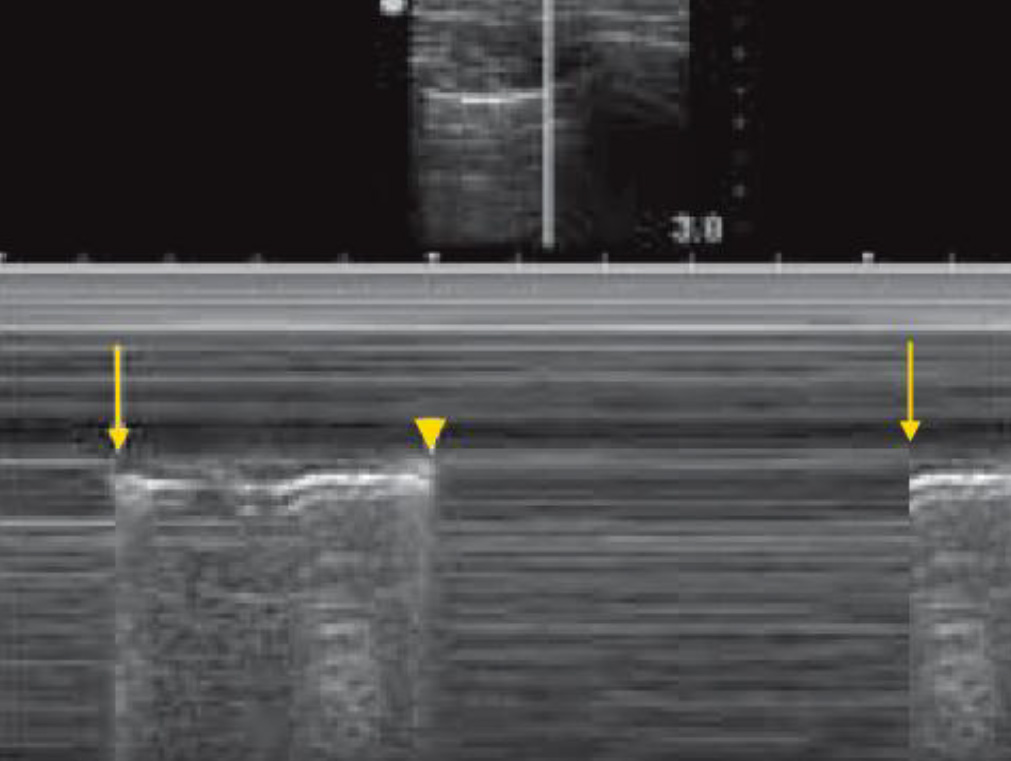
То место, где начинается попеременное появление признаков наличия и отсутствия пневмоторакса называется «точкой легкого» и является границей пневмоторакса.
Объяснение происхождения «точки легкого». При частичном пневмотораксе с неполным коллапсом легкого в месте пневмоторакса париетальная и висцеральная плевра разделены воздухом, в то время как в другой части, неразделенной воздухом, листки плевры прилежат друг к другу и висцеральная плевра совершает нормальное скольжение.
Поэтому при последовательном перемещении датчика вдоль межреберного промежутка, начиная от передних отделов грудной клетки и продвигаясь к латеральным отделам, по направлению к средне-подмышечной линии, можно обнаружить место начала соприкосновения висцеральной и париетальной плевры, где при вдохе листки плевры будут соприкасаться, а при выдохе будут разделены прослойкой воздуха. Это место и является границей пневмоторакса.
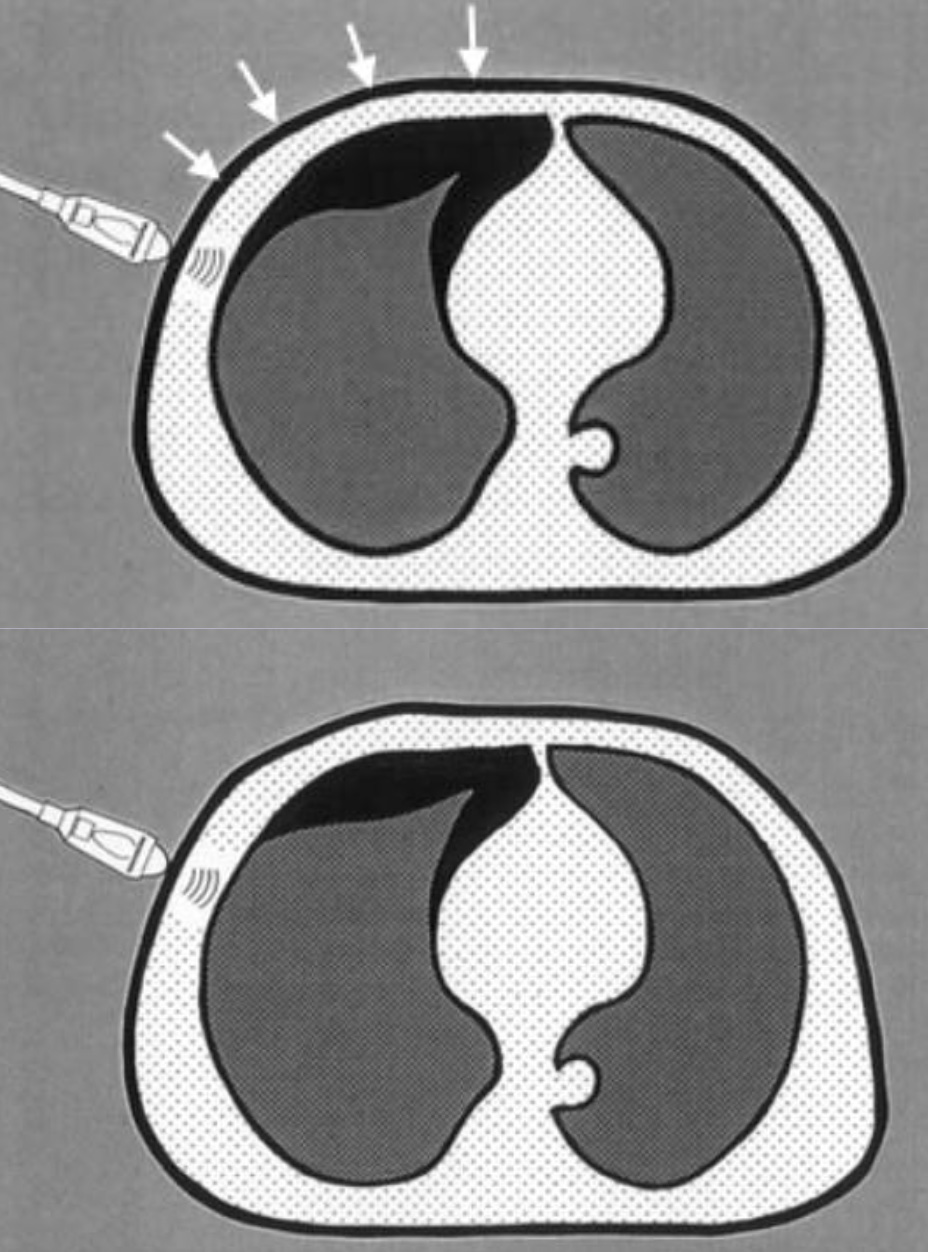
В – режим. Слева на изображении отображены признаки пневмоторакса (грубые, множественные линейные артефакты и в реальном масштабе времени отсутствовал признак «скольжения легкого»), в правой части изображения, сразу за признаками пневмоторакса, отображались признаки нормального скольжения легкого, которые чередовались в этом месте (справа на изображении) с признаками его отсутствия (появление этого чередования видно только в реальном масштабе времени). Этот феномен называется «точкой легкого» и является границей пневмоторакса.
«Lung Point» четко визуализируется в В-режиме, но этот признак можно подтвердить или облегчить его обнаружение, используя М-режим. Применяя М-режим датчик нужно устанавливать неподвижно. На М-изображении в этом месте будут чередоваться признаки пневмоторакса и его отсутствия, следуя друг за другом (так на вдохе будет визуализироваться скольжение легкого с феноменом «морского берега» в виде мелкозернистого образца, а при выдохе скольжение будет отсутствовать, замещаясь множественными горизонтальными артефактами в виде «штрих кода»).
Появление скольжения легкого на вдохе указывает на восстановление контакта между висцеральной и париетальной плеврой в этом месте.
М – режим. Изображение демонстрирует альтернацию (переменное появление) признаков отсутствия скольжения легкого и нормального скольжения легкого. Это происходит на границе пневмоторакса, когда во время вдоха появляется скольжение легкого (обозначено стрелкой) и во время выдоха скольжение легкого исчезает (обозначено треугольником).
Этот феномен, называемый «точкой легкого», подтверждает пневмоторакс и является его границей.
Если пневмоторакс обнаружен в стандартных точках (при продольном сканировании в 3 – 4 межреберном промежутке по среднеключичной линии с одной стороны или билатерально), то далее приступают к расширению исследования, определяя размер пневмоторакса.
При определении объема пневмоторакса требуется время (до 3-х минут при исследовании одной стороны), поэтому размер пневмоторакса проводится у пациентов со стабильной гемодинамикой, если позволяет время.
Для определения размеров пневмоторакса исследование должно быть расширено до боковых отделов грудной клетки (до средне-подмышечной линии). Для этого необходимо развернуть датчик вдоль межреберного промежутка (но также можно применять и поперечное сканирование межреберных промежутков, зависит от визуализации) и последовательно исследовать межреберные промежутки, продвигаясь латерально (по направлению к средне-подмышечной линии) и постепенно спускаясь книзу.
Определение размеров пневмоторакса. Проводится последовательное исследование межреберных промежутков от передних к
латеральным отделам груди на стороне пневмоторакса или билатерально (при двустороннем пневмотораксе).
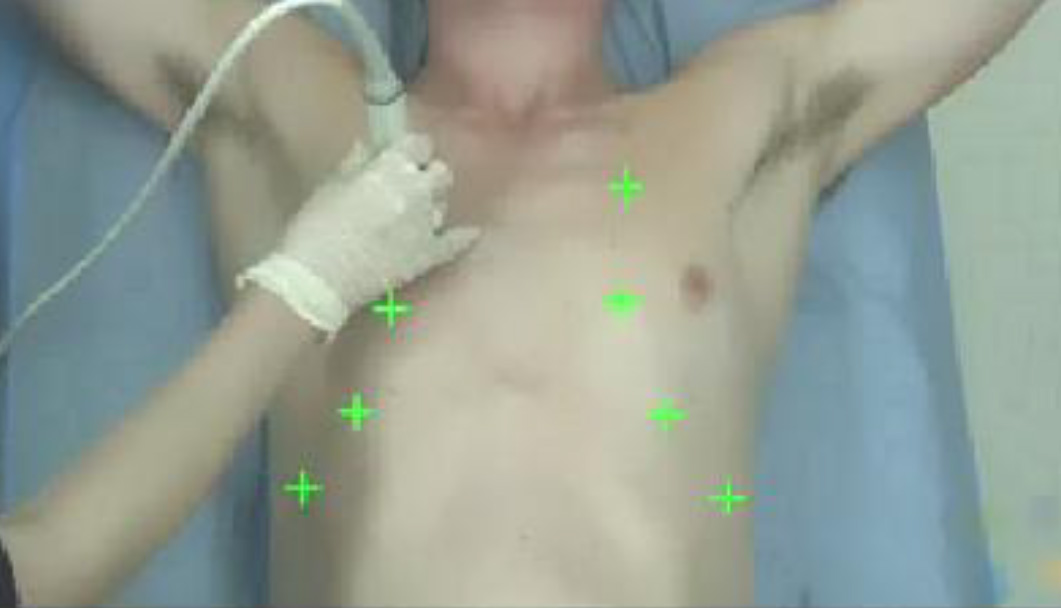
Внимание должно быть сконцентрировано на поиск момента появления скольжения легкого. То место, где начинает визуализироваться феномен «точки легкого» (место чередования признаков пневмоторакса и признаков нормального скольжения легкого) и является границей пневмоторакса, которая может быть отмечена маркером.
При положении пациента в положении лежа небольшие пневмотораксы имеют тенденцию перемещения к передним отделам груди (передние пневмотораксы), в то время как большие пневмотораксы стремятся занять латеральные отделы груди (передне- латеральные пневмотораксы).
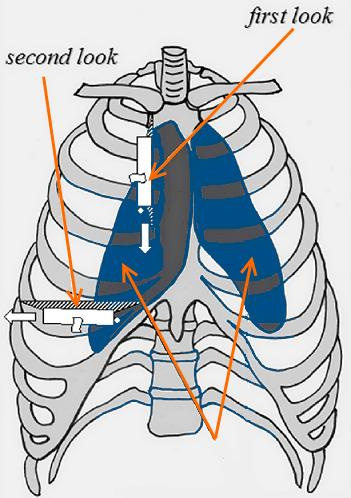
На рисунке изображена “deep sulcus area ” в виде проекции на переднюю грудную стенку, отражающая характерное скопление воздуха при переднем пневмотораксе (верхней границей которого является 2 ребро, нижней – диафрагма и латеральной – (сверху – грудная линия, внизу – передняя подмышечная линия). Некоторые авторы рекомендуют начинать исследование по парастернальной линии, устанавливая
датчик в первую позицию (поперечно межреберным промежуткам) для обнаружения или исключения пневмоторакса, начиная с 3-го межреберного промежутка, продвигаясь вниз, к диафрагме. При детекции признаков пневмоторакса далее приступают к исследованию его размеров, устанавливая датчик во вторую позицию (вдоль межреберных промежутков), продвигаясь от парастернальной линии к средне- подмышечной линии для точного определения «точки легкого» (границы пневмоторакса).
При передних пневмотораксах передний плевральный воздух не доходит до средне- подмышечной линии. При передне-латеральных пневмотораксах плевральный воздух распространяется до средне-подмышечной линии. При массивных пневмотораксах «точка легкого» будет определяться больше кзади от средне-подмышечной линии или не определяться при полном коллапсе легкого.
Небольшие (передние пневмотораксы) не требуют дренирования, при больших (передне- латеральных) пневмотораксах требуется дренаж.
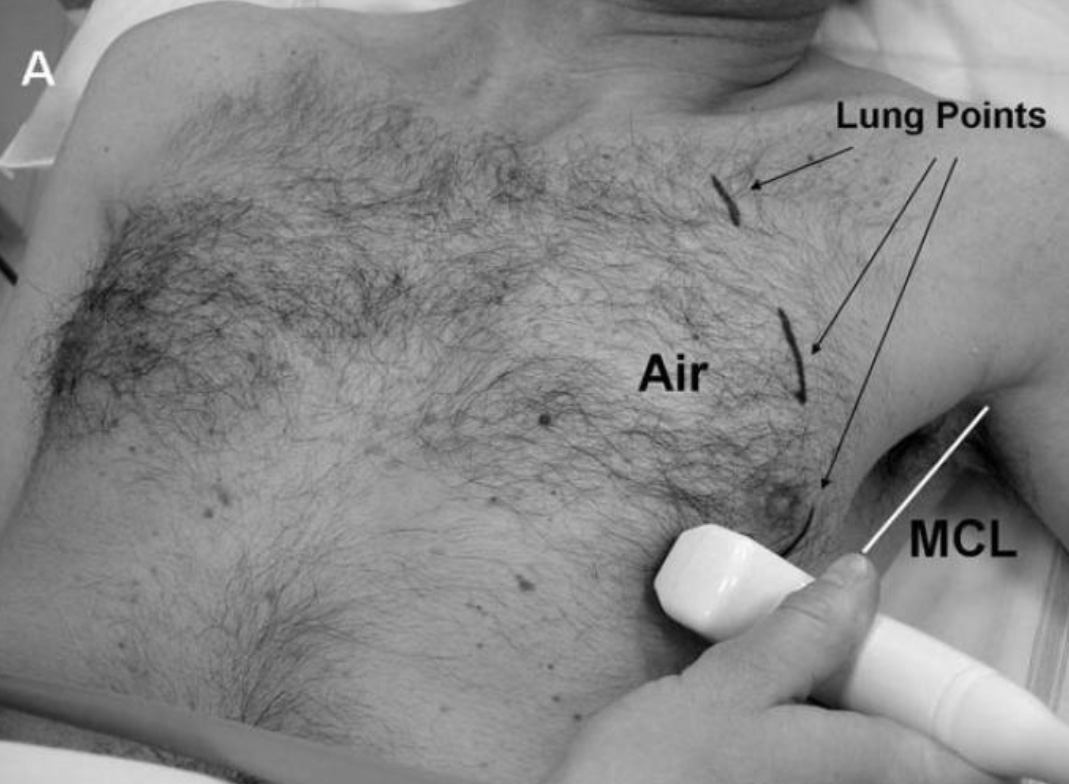
Поиск «точки легкого» проводится в 3-х межреберных промежутках (во втором или третьем, в четвертом или пятом, шестом или седьмом, соответственно определяя верхний, средний и нижний секторы), продвигаясь латерально от парастернальной области к средне-подмышечной линии (или MCL – mid-coronal line) и очерчивая маркером латеральную границу пневмоторакса. Если точка легкого обнаружена медиальнее MCL, то пневмоторакс считается передним, если точка легкого определяется на уровне MCL (или за ней), то пневмоторакс считается передне-латеральным.
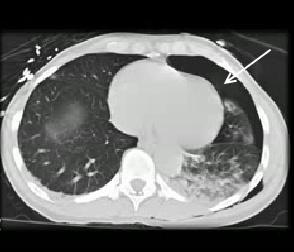
Определение размера пневмоторакса. Маркером отмечены границы пневмоторакса. Сонографически диагностирован передний пневмоторакс (anterior PTX). MCL – mid-coronal line.
Подтверждение переднего пневмоторакса (стрелка) у того же пациента при СТ исследовании. Плевральный воздух не доходит до MCL – mid-
coronal line ( обозначена красной линией) MCL (mid-coronal line) – это линия, которая разделяет грудную клетку на равные половины (переднюю и заднюю).
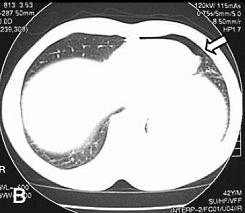
Если время ограничено, то можно применить метод быстрого подтверждения или исключения большого пневмоторакса.
После обнаружения пневмоторакса в стандартных точках по среднеключичной линии сразу же приступают к исследованию межреберных промежутков (с 5-го по 8-й) по средне-подмышечной линии, помещая датчик также продольно, чтобы получить поперечный скан ребер и межреберных промежутков.
При хорошей визуализации глубину сканирования можно увеличить до 10 см, так как при этом расширяется зона просмотра, что позволит одновременно оценить 2 межреберных промежутка. Отсутствие «скольжения легкого» и вертикальных артефактов (В – линий) и присутствие множественных горизонтальных артефактов в этом месте говорит о большом пневмотораксе.
1) Подтверждение билатерального пневмоторакса (массивного справа) на КТ изображении, который был обнаружен при ультразвуковом исследовании (билатеральное отсутствие «скольжения легкого» и вертикальных артефактов при наличии множественных горизонтальных артефактов). В то время, как массивный правосторонний пневмоторакс не был обнаружен при радиографическом исследовании.
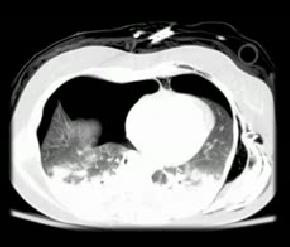
2) При сонографии был диагностирован передне- латеральный пневмоторакс (локализация «точки легкого» по средне подмышечной линии, подтвержденный КТ исследованием (на изображении).
При радиографическом исследовании этот пневмоторакс не был обнаружен. Эти примеры демонстрируют низкую чувствительность радиографического метода и высокую чувствительность ультасонографии в детекции пневмоторакса и его размеров у пациентов с травмой грудной клетки.
Выраженная подкожная эмфизема может препятствовать обнаружению пневмоторакса из- за плохой визуализации плевральной линии. При подкожной эмфиземе нижележащие структуры нераспознаваемы, так как они скрыты за многочисленными артефактами. Эти артефакты (Е – линии) берут начало от различных уровней в мягких тканях.
Из-за этих артефактов невозможно оценить наличие или отсутствие пневмоторакса, однако иногда скольжение легкого может быть обнаружено. Также эти артефакты можно попытаться уменьшить при нежном надавливании датчиком. Однако чаще всего пациенты имеют небольшие зоны подкожной эмфиземы, которые не препятствуют исследованию. Нужно помнить, что при подкожной эмфиземе пневмоторакс присутствует не всегда.
Подкожная эмфизема. Многочисленные хаотичные подкожные гиперэхогенные отражения воздуха, отражающие хаотичное распределение пузырьков воздуха в мягких тканях.
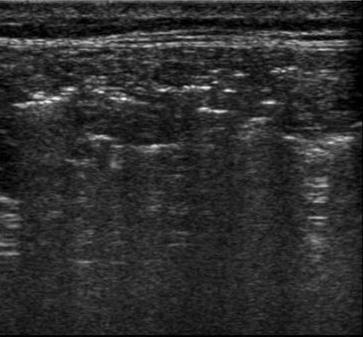
Эти артефакты могут быть ошибочно приняты начинающими специалистами за В – линии (вертикальные артефакты, которые наблюдаются в норме и подтверждают отсутствие пневмоторакса).
Но В – линии берут начало непосредственно от плевральной линии, в отличие от артефактов при эмфиземе (Е – линии), которые исходят из мягких тканей грудной клетки, расположенных над плевральной линией и распределены хаотично.
При подкожной эмфиземе визуализируются Е – линии.
Е – линии – это артефакты типа «хвост кометы», представленные длинными гиперэхогенными линиями, без затухания, берущие начало от поверхностных слоев, расположенных над плевральной линией и исходят не от одной линии, а хаотично.
В отличие от В – линий, которые отходят от плевральной линии.
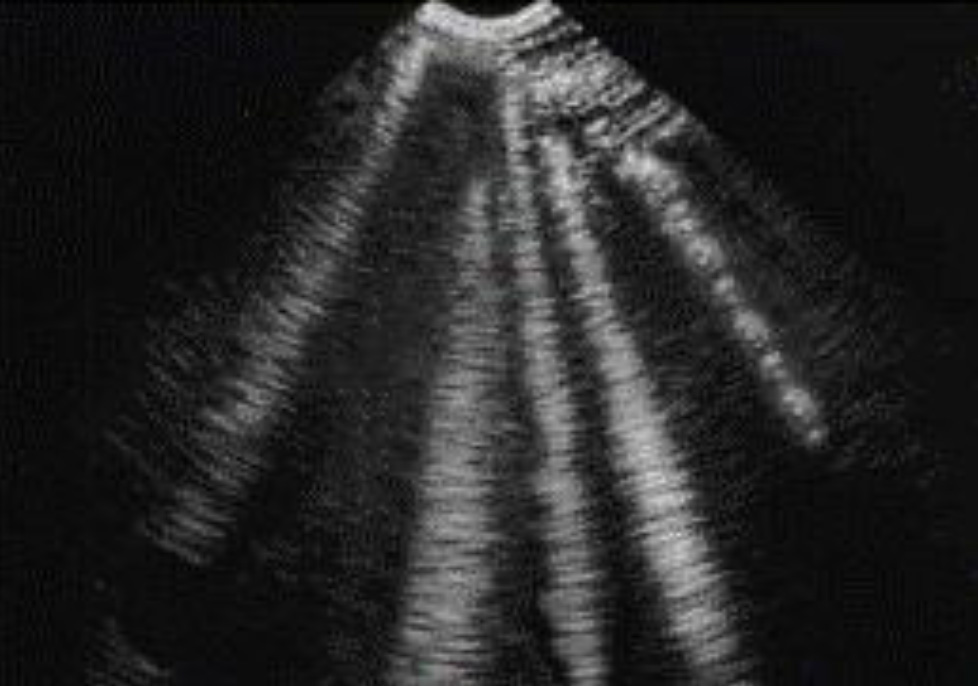
Поиск ребер в такой ситуации поможет избежать ошибок, так как плевральная линия находится непосредственно под ребрами. Поэтому если линейные артефакты берут начало выше этого уровня и распределены хаотично, то это указывает на подкожную эмфизему.
И так:
Сонографические признаки пневмоторакса
- отсутствие «скольжения легкого»
- отсутствие вертикальных артефактов
- o множественные горизонтальные артефакты o «точка легкого»
Наличие « скольжения легкого» и вертикальных артефактов практически исключают пневмоторакс. Хотя могут быть пневмотораксы задней локализации, а так же apical septate, аnterior septate пневмотораксы, но они встречаются крайне редко.
Продолжение теоретического курса «FAST протокол»
УЗИ при травме. Часть 4. Протокол УЗИ исследования eFAST (Поиск жидкости в перикарде.)
УЗИ при травме.Часть 5. Протокол УЗИ исследования eFAST (Поиск пневмоперитонеума.)
Практический курс «FAST протокол»
Часть 1. FAST протокол - настройка системы. Практический обучающий курс
Часть 8. Порядок выполнения УЗИ исследование FAST - мужской таз. Практический обучающий курс
Часть 9. Порядок выполнения УЗИ исследование FAST - женский таз. Практический обучающий курс
Часть 10. Порядок выполнения УЗИ исследование FAST. Эхография. Практический обучающий курс














































































0 комментариев