УЗИ при травме. Протокол ультразвукового исследования eFAST с практическим занятием. Часть 1. Лекция для врачей
Лекция для врачей "Протокол ультразвукового исследования eFAST. Практическое занятие". Часть 1. Лекцию для врачей проводит врач УЗИ Dr.Yuliya
УЗИ при травме. Часть 4. Протокол УЗИ исследования eFAST (Поиск жидкости в перикарде.)
УЗИ при травме.Часть 5. Протокол УЗИ исследования eFAST (Поиск пневмоперитонеума.)
Дополнительный материал
УЗИ при травме. Протокол ультразвукового исследования eFAST
Автор: врач УЗИ Dr.Yuliya
Ургентная сонография при травме широко применяется в современной медицине. Получение критически важной диагностической информации, используя методы визуализации, является краеугольным камнем ургентной медицины, поскольку ранняя диагностика способствует быстрому проведению адекватных лечебных мероприятий и улучшает прогноз для жизни пациента.
Ургентная сонография выполняется в виде FAST протокола, как стандартного начального ультразвукового скрининга у пациентов с травмой, направленного на поиск свободной жидкости в абдоминальной, плевральной и перикардиальной полостях, а также пневмоторакса. Эта техника обеспечивает команду ургентных специалистов ценной диагностической информацией в течение нескольких секунд или минут и является важным средством быстрой сортировки пациентов с нестабильной гемодинамикой.
В настоящее время FAST протокол включен в ATLS (Advanced Trauma Life Support) рекомендации, как обязательное начальное диагностическое исследование пациентов с тяжелой травмой и может выполняться любым специалистом, прошедшим обучение этому методу. Поэтому это исследование выполняют не только сонологи и радиологи, но также хирурги центров травмы и врачи ургентных отделений, которые первыми сталкиваются с пострадавшими. В последнее время во всем мире ведется интенсивное обучение врачей этому методу исследования.
Техника проведения FAST протокола может несколько отличаться в разных странах. Также этот метод интенсивно развивается и постоянно совершенствуется, поэтому в будущем могут быть включены новые дополнения при проведении этого исследования.
Ургентная сонография при травме FAST протокол
Ургентная сонография в последнее время интенсивно развивается и играет огромную роль при исследовании пациентов, имеющих критическое состояние. Основной целью ургентной сонографии является улучшение ведения пациента путем быстрого установления диагноза. Ургентная сонография, состоящая из нескольких целенаправленных исследований, выполняется в зависимости от конкретной клинической ситуации. Так, ургентная сонография при травме выполняется в виде FAST протокола.
FAST - Focussed Assessment with Sonography for Trauma
FAST ( Focused Assessment with Sonography for Trauma ) – это ограниченное ультразвуковое исследование, направленное исключительно на поиск свободной жидкости в брюшной полости, в перикардиальной и плевральных полостях, а также определения пневмоторакса.
Исследование должно проводиться быстро (в течение 3 – 3.5 минут).

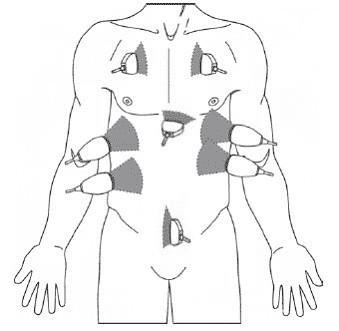
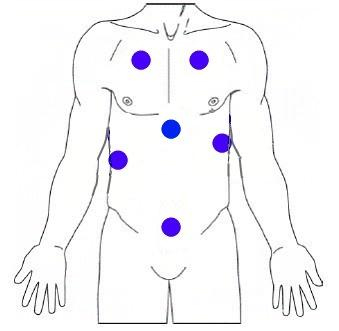
При FAST протоколе исследуются 8 стандартных точек:
- В правом верхнем квадранте ведется поиск жидкости в гепаторенальном кармане и правой плевральной полости.
- В левом верхнем квадранте ведется поиск жидкости в спленоренальном кармане и левой плевральной полости.
- В надлобковой области ведется поиск жидкости в тазу.
- В субкостальной области ведется поиск жидкости в перикарде.
- В верхней части грудной клетки ведется поиск пневмоторакса.
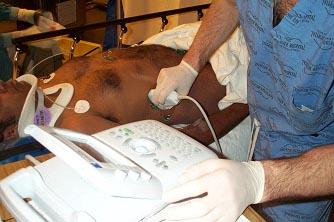
Выполнение FAST протокола. Исследование правого верхнего квадранта с целью поиска жидкости в гепаторенальном кармане (кармане Морисона) и жидкости, окружающей печень, а также поиска жидкости в правой плевральной полости.
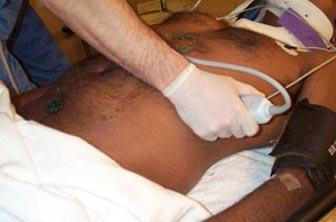
Выполнение FAST протокола. Исследование левого верхнего квадранта с целью поиска жидкости в спленоренальном кармане и левом поддиафрагмальном пространстве, а также поиска жидкости в левой плевральной полости.
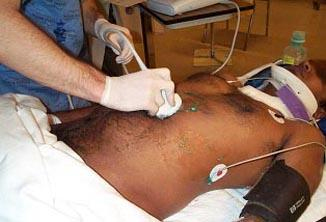
Выполнение FAST протокола. Использование субкостального доступа с целью поиска жидкости в перикардиальной полости.
Выполнение FAST протокола. Исследование надлобковой области с целью поиска свободной жидкости в тазу.
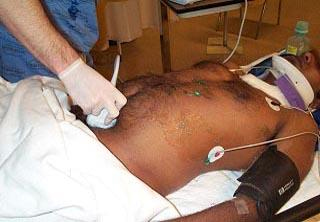
Выполнение FAST протокола. Исследование плевральной полости в области передней грудной стенки с целью поиска пневмоторакса.
Почему FAST
Пациенты с травмой часто поступают в тяжелом состоянии без сознания или интубированы. Только клиническое обследование не может исключить травматических повреждений органов абдоминальной полости и грудной клетки. Поэтому клиническое подозрение на повреждения в основном базируется на механизме травмы, а не на жалобах пациента или медицинском осмотре и подтверждается методами визуализации.
В проведенных многочисленных исследованиях было доказано, что ультрасонография, как метод, обладает низкой чувствительностью (41%) при выявлении повреждений паренхиматозных органов, как источников гемоперитонеума. Даже при больших повреждениях (разрывы 3 – 4 степени) паренхиматозные органы могут иметь нормальный вид при ультразвуковом исследовании.
В исследованиях было продемонстрировано, что при начальном ультразвуковом скрининге паренхиматозных органов опытными радиологами некоторые тяжелые поражения (разрывы 3 – 4 степени) могли иметь нормальный вид. Даже при повторном целенаправленном поиске этих разрывов (после подтверждения разрывов и их степени КТ исследованием) радиологами, которые были проинформированы о результатах КТ и выполняли повторные ультразвуковые исследования в затемненной комнате с достаточным временем для проведения исследований, результат ультразвукового исследования оставался прежним, что подтверждало низкую чувствительность сонографии, как метода, при выявлении повреждений паренхиматозных органов.
Отмечена особенно низкая чувствительность сонографии при повреждениях поджелудочной железы, ретроперитонеума, повреждениях диафрагмы и практически невозможно выявить разрывы полых органов.
В отличие от US (Ultrasonography), СТ (Computed Tomography (КТ - компьютерная томография)) обладает очень высокой чувствительностью. Применение контрастных материалов обеспечивает оптимальную резолюцию и позволяет выявить точную локализацию интраабдоминальных повреждений до операции. КТ также позволяет оценить ретроперитонеум. Огромную роль КТ играет в способности определения степени повреждений органов и наличия продолжающегося активного кровотечения, что предопределяет лечение (оперативное или консервативное). Поэтому КТ применяется для установления окончательного диагноза.
Но, несмотря на низкую чувствительность ультрасонографии в диагностике паренхиматозных повреждений при травме, она имеет относительно высокую чувствительность и специфичность при выявлении свободной жидкости в абдоминальной полости (гемоперитонеума), как косвенного подтверждения инраабдоминальных повреждений. В настоящее время ультрасонография почти полностью вытеснила DPL (диагностический перитонеальный лаваж).
В целом, чувствительность FAST в выявлении свободной жидкости в абдоминальной полости составляет 63 – 100% (зависит от количества выявляемой жидкости), специфичность 90 – 100%.
Также ультрасонография обладает высокой чувствительностью при выявлении жидкости в плевральных полостях, перикардиальной полости и при выявлении пневмоторакса.
В отличие от КТ (где требуется время для проведения исследования и время на транспортировку в радиологическое отделение, применение контрастных материалов, невозможность выполнения КТ в условиях проведения реанимационных мероприятий, наличие ионизирующей радиации, что особенно нежелательно при исследовании детей и беременных женщин (одно абдоминальное КТ исследование приравнивается к 100 радиографиям грудной клетки), также метод является дорогим), ультрасонография имеет ряд преимуществ: мобильность, возможность выполнения исследования на догоспитальном этапе, быстрота, выполнение одновременно с реанимационными мероприятиями, не мешая их проведению, возможность проведения повторных исследований, отсутствие ионизирующей радиации, недорогой и неинвазивный метод.
В связи с тем, что ультрасонография обладает очень низкой чувствительностью при диагностике повреждений паренхиматозных органов, как источников кровотечения, но обладает высокой чувствительность и специфичностью при выявлении свободной жидкости в абдоминальной (косвенного подтверждения интраабдоминальных повреждений), плевральной и перикардиальной полостях, а также при выявлении пневмоторакса, то FAST протокол применяется, как быстрый метод диагностики гемоперитунеума, гемоперикарда, гемоторакса и пневмоторакса. Исследование особенно ценно у гемодинамически нестабильных пациентов, находящихся в критическом состоянии, когда другие методы диагностики недоступны во время проведения реанимационных мероприятий.
В настоящее время этот метод является скрининговым тестом для сортировки больных. Пациенты с нестабильной гемодинамикой (систолическое АД < 90) и положительным FAST немедленно направляются в операционную для экстренной лапаротомии. КТ выполняется у пациентов с положительным FAST только при стабильной гемодинамике или когда повреждения подозреваются клинически, несмотря на негативный или сомнительный результат FAST.
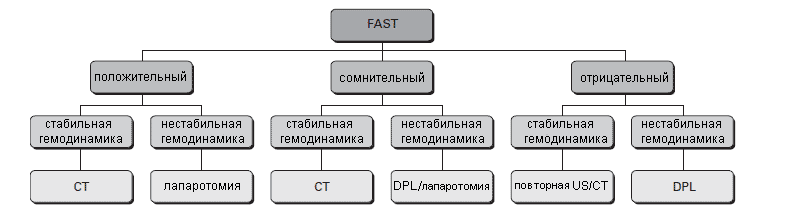
Поэтому FAST выполняется только как начальное исследование, с целью быстрой сортировки пострадавших для немедленной лапаротомии при выявлении гемоперитонеума у гемодинамически нестабильных пациентов и для последующей диагностики другими методами исследования при положительном или отрицательном результате FAST у пациентов со стабильной гемодинамикой.
Хирурги должны быть осведомлены о высокой чувствительности метода при выявлении свободной жидкости в брюшной полости и низкой чувствительности при выявлении источника кровотечения.
Также ультрасонография позволяет оказать экстренную помощь при быстрой диагностике гемоторакса, пневмоторакса и тампонаде сердца.
В настоящее время FAST протокол включен в рекомендации ATLS, как обязательное начальное исследование пациента с тяжелой травмой, выполняемое одновременно с реанимационными мероприятиями.
ATLS (Advanced Trauma Life Support) – программа действий, направленных на улучшение ведения пациентов с тяжелой травмой во время начального обследования. Эта программа содержит алгоритм лечебных мероприятий и алгоритм проведения начального обследования пациента методами визуализации, проводимых одновременно в зоне реанимации.
Выполнение FAST протокола во время проведения реанимационных мероприятий. FAST протокол выполняется одновременно с клиническим осмотром, реанимацией и стабилизацией состояния пациента с травмой.
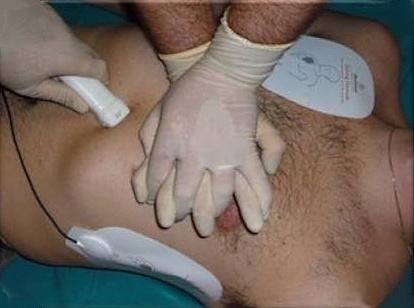
Первичная функция радиологов или сонологов заключается в выполнении FAST с целью быстрого поиска свободной перитонеальной жидкости, гемоперикарда, гемоторакса и пневмоторакса для принятия неотложного решения о методах дальнейшего ведения пациента. Это быстрое исследование занимает 3 – 3.5 минуты (2 – 2.5 минуты на поиск жидкости в абдоминальной полости, перикардиальной и плевральных полостях, плюс одна минута на поиск пневмоторакса). При массивном гемоперитонеуме исследование только одной точки (кармана Морисона) позволяет поставить диагноз в течение нескольких секунд.
Также важна и быстрота последующей сортировки пациентов, особенно при большом количестве пострадавших (при крупных авариях, природных катастрофах, военных действиях, террористических атаках). С целью обеспечения быстрого и наглядного заключения FAST, которое может использоваться немедленно для дальнейшей сортировки пострадавших, могут использоваться цветные маркеры или цветные полоски- наклейки, которые наклеиваются на медицинский лист пациента: красная – положительный FAST (при наличии перитонеальной жидкости), зеленая – когда FAST отрицательный и желтая – при сомнительном FAST.
Быстрая и наглядная интерпретация результата FAST. Красная наклейка – положительный FAST. Зеленая наклейка – отрицательный FAST. Желтая наклейка – сомнительный FAST.

Этот наглядный, быстрый и четкий метод интерпретации FAST помогает персоналу в быстрой сортировке пострадавших: для какого пациента необходима срочная лапаротомия, а для какого пациента необходимо немедленное последующее исследование (CT, MRI, DPL, angiography).
Используя портативное ультразвуковое оборудование FAST можно выполнять на догоспитальном этапе: в машинах неотложной помощи, в вертолетах и самолетах.
Выполнение ультразвукового исследования в вертолете. HEMS – helicopter emergency medical services Транспортировка и оказание неотложной медицинской помощи пациентам в критическом состоянии в вертолетах и самолетах приобрела большое распространение. В настоящее время в США ежегодно выполняется 300 000 транспортировок в вертолетах и 150 000 в самолетах.

Уже во время транспортировки пациента можно быстро получить ответ на многие клинические вопросы в контексте травмы (наличие гемоперитонеума, гемоперикарда, гемоторакса или пневмоторакса).
Клинико-анатомические аспекты при интраабдоминальных повреждениях
Селезенка является наиболее часто повреждаемым органом при тупой абдоминальной травме. Поражение селезенки имеет одна треть всех пациентов с тупой абдоминальной травмой. Печень является вторым по частоте повреждаемым органом при тупой абдоминальной травме и составляет около 20 % среди всех абдоминальных повреждений. Но при комбинированной травме (тупой и пенетрирующей) наиболее часто повреждаемым органом является печень. Травматическое поражение правой доли печени, особенно заднего сегмента, встречается значительно чаще, чем поражение левой доли печени. Хвостатая доля печени поражается редко.
Повреждения кишечника и брыжейки встречаются в 5% случаев. Обычно кишечник и брыжейка поражаются вместе, но также могут повреждаться отдельно. Относительно редко повреждается мочевой пузырь (1.6%). Повреждение поджелудочной железы встречается редко (0.4%).
Место скопления интраперитонеальной жидкости зависит от позиции пациента и источника кровотечения. Гемоперитонеум начинается в месте поражения, затем кровь течет и под действием гравитации скапливается в карманах перитонеальной полости.
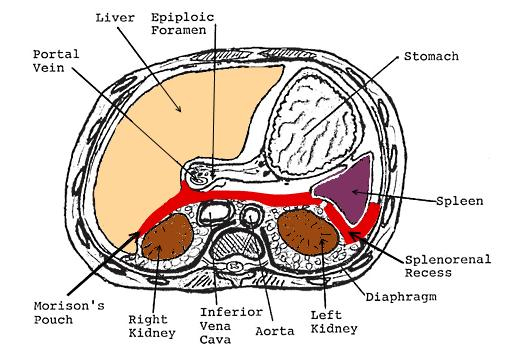
Когда пациент находится в положении лежа, то свободная жидкость будет скапливаться в 3-х потенциальных местах, обусловленных формой перитонеальной полости: в гепаторенальном кармане, спленоренальном кармане и в тазу (в кармане Дугласа у женщин и в ректовезикальном кармане у мужчин).
Поперечное изображение потенциальных мест скопления свободной жидкости в верхней части абдоминальной полости. Жидкость в гепаторенальном кармане (кармане Морисона) и спленоренальном кармане изображена в виде красного пространства.
Продольное изображение скопления жидкости в кармане Морисона (между печенью и правой почкой), стекающей в таз по правому латеральному каналу (paracolic gutter).
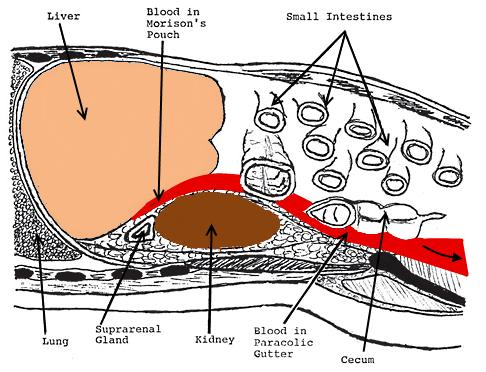
Жидкость в правом верхнем квадранте имеет тенденцию вначале накапливаться в кармане Морисона и только затем течет вниз, к тазу, через правый латеральный канал.
Напротив, свободная жидкость в левом верхнем квадранте имеет тенденцию накапливаться сначала в левом поддиафрагмальном пространстве и только затем скапливается в спленоренальном кармане, после чего спускается к тазу через левый латеральный канал.
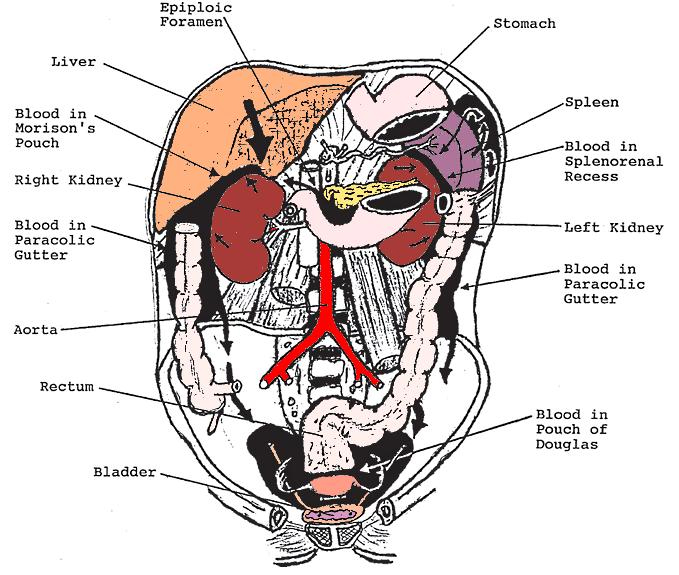
Свободная жидкость в тазу будет иметь тенденцию скапливаться в ретровезикальном кармане у лежащего на спине мужчины и в кармане Дугласа у лежащей на спине женщины.
Движение свободной жидкости внутри абдоминальной полости (черные пространства). Гепаторенальный карман (карман Морисона) соединяется с тазом через правый латеральный канал (right paracolic gutter). Спленоренальный карман соединяется с тазом через левый латеральный канал (left paracolic gutter).
Левый латеральный канал более мелкий, чем правый, и частично заблокирован phrenicocolic ligament, поэтому жидкость стремится течь через менее резистентный правый латеральный канал. Поэтому у пациента в положении лежа на спине наиболее потенциальным местом скопления жидкости является карман Морисона, независимо от места поражения.
В целом, однако, ректовезикальный карман является самым потенциальным местом скопления жидкости у мужчин и карман Дугласа является самым потенциальным местом скопления жидкости у женщин. Большой объем крови может скапливаться в тазу без скоплений крови, окружающих источник кровотечения.
По данным одного исследования изолированное исследование таза имело немного большую чувствительность (68%), чем изолированное исследование кармана Морисона (чувствительность 59%) в выявлении свободной интраперитонеальной жидкости.
При повреждениях кишечника или брыжейки кровь чаще скапливается между петлями кишечника (в межпетлевых пространствах) и на КТ изображении эта жидкость имеет характерную треугольную форму, в отличие от поражений печени и селезенки, где жидкость обычно стекает по периферии, вдоль paracolic gutters, в таз и не скапливается между петлями кишечника. Поэтому если при КТ исследовании выявлены центрально локализованные скопления жидкости треугольной формы, то немедленно приступают к поиску повреждений кишечника или брыжейки.
Также нужно помнить, что даже значительные абдоминальные повреждения могут быть без гемоперитонеума, так как интрапаренхимальные разрывы могут быть без повреждения капсулы.
Подготовка к исследованию
С целью защиты датчика от загрязнений кровью при исследовании пациентов с травмой, а также защиты пациента от заражений при большом количестве пострадавших, используется чехол или медицинская перчатка, которую одевают на датчик, меняя для каждого пострадавшего.
На датчик наносится небольшое количество геля для контакта. Перчатка одевается таким образом, чтобы головка датчика была покрыта ладонной частью перчатки, а пальцевую часть можно завязать на рукоятке датчика (или закрепить лейкопластырем).
Непосредственно перед исследованием на тело пострадавшего быстро наносится гель на все исследуемые точки.
Нанесение геля перед исследованием на все исследуемые стандартные точки позволяет не отвлекаться во время сканирования и ускоряет исследование.
При исследовании обычно применяется абдоминальный датчик с частотой 3.5 – 5.0 MHz.
Мочевой пузырь пациента обязательно должен быть хорошо наполненным.
Катетеризацию мочевого пузыря желательно проводить после окончания ультразвукового скрининга. Если FAST проводится при уже катетеризированном мочевом пузыре, то через катетер вводится 200-300 мл физиологического раствора. Если же исследование проводится до катетеризации мочевого пузыря, то должно быть оценено наполнение мочевого пузыря, так как неполный мочевой пузырь является частой причиной ложноотрицательных результатов. Хорошо наполненный мочевой пузырь позволяет легче обнаружить наличие свободной жидкости в тазу и является обязательным условием при проведении FAST.
Мочевой пузырь может быть бегло исследован вначале исследования на адекватность наполнения. Если наполнение неадекватно, то сразу же приступают к наполнению мочевого пузыря через катетер, в то время как сонолог приступает к исследованию других стандартных точек и в конце исследует таз с уже наполненным пузырем.
Если позволяет ситуация, то при проведении ультразвукового исследования верхнее освещение должно быть потушено, так как это усиливает контрастность изображения и устраняет блики, отражающиеся от экрана при верхнем освещении.
Точки исследования
Последовательность исследования стандартных точек при FAST в большей степени зависит от клинического сценария. Последовательность зон исследования у гемодинамически стабильных пациентов не имеет большого значения, поскольку FAST протокол выполняется быстро (в течение 3-3.5 минут).
Но имеет огромное значение у гемодинамически нестабильных пациентов (с сиcтолическим давлением < 90) и особенно в критических ситуациях, когда у пациента не определяется пульс при наличии электрической активности сердца на мониторе - PEA (Pulseless Еlectrical Аctivity) или электро-механическая диссоциация.
В таких ситуациях немедленно приступают к сердечному доступу, поскольку данные ультразвуковой картины сердца могут обеспечить быстрое понимание причин.
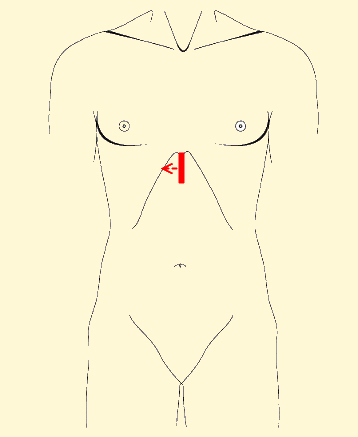
Обычно используют субкостальный доступ (1), но если невозможно быстро получить адекватный скан, то сразу же приступают к парастернальной позиции длинной оси левого желудочка (2).
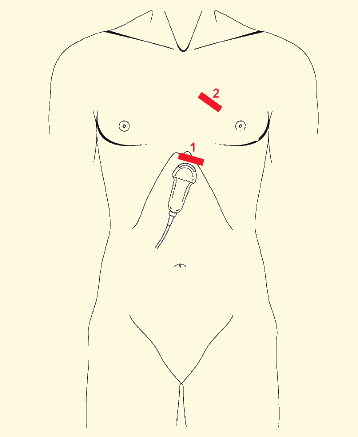
В последнее время многие специалисты центров травмы и ургентных отделений включают в FAST протокол исследование нижней полой вены.
Размер нижней полой вены обеспечивает ценной информацией о гемодинамике.
Для получения продольного скана нижней полой вены датчик необходимо установить в эпигастральной области продольно по средней линии и немного отклонить его, направляя ультразвуковой луч немного вправо, до появления продольного изображения нижней полой вены, впадающей в правое предсердие (или сместить датчик немного вправо от средней линии).
У пациентов с травмой электро-механическая диссоциация или Pulseless Еlectrical Аctivity (PEA) может быть обусловлена 3 причинами:
- Тампонадой сердца
- Гиповолемическим шоком (при острой массивной кровопотере)
- Напряженным пневмотораксом
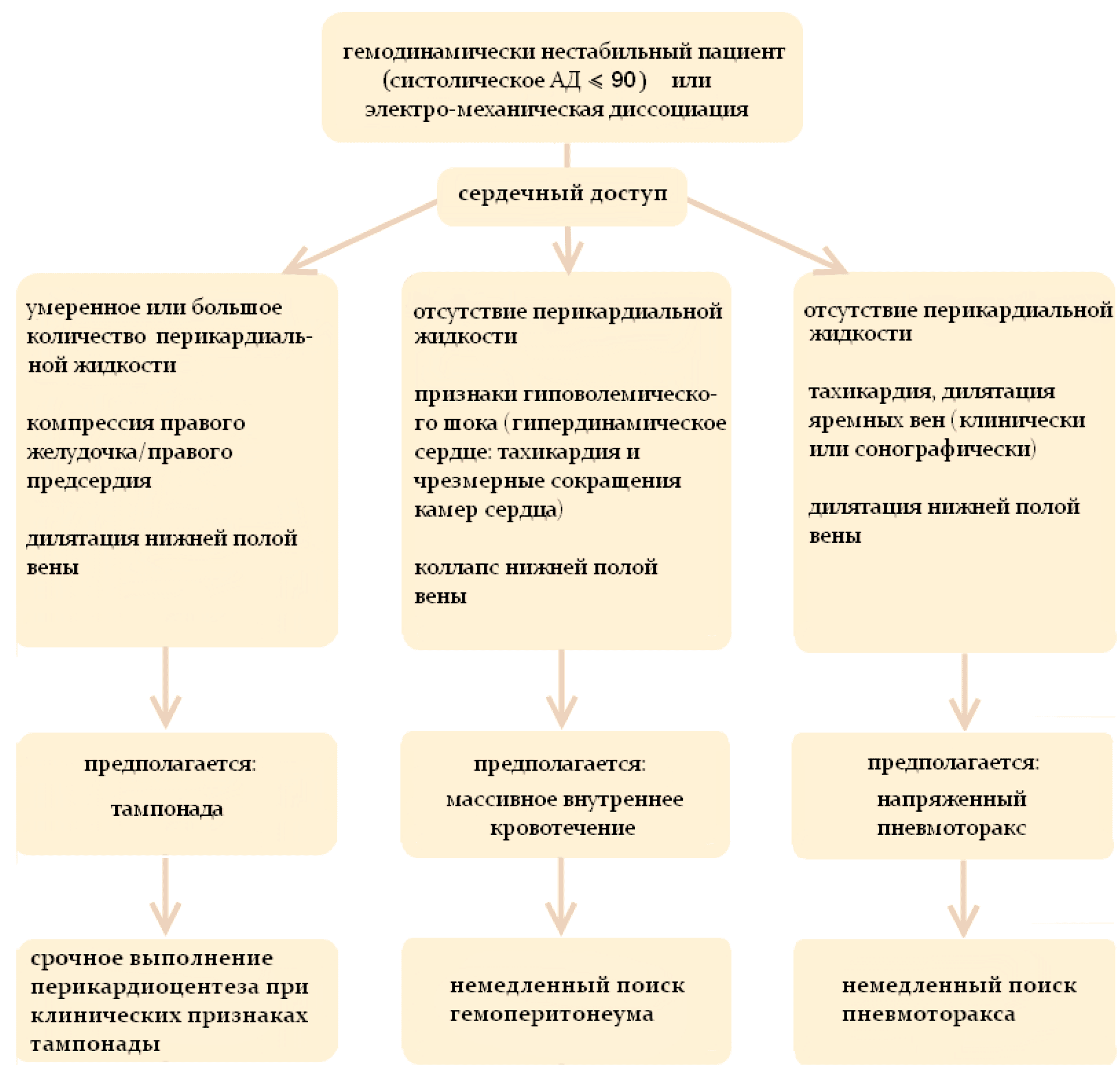
Результаты эхографии сердца и сонографическая оценка нижней полой вены способны быстро обеспечить первостепенной информацией о состоянии пациента и пониманием причин нестабильного состояния.
Размер нижней полой вены обеспечивает быстрой и ценной информацией о давлении в правом предсердии. Измеряется максимальный и минимальный диаметр нижней полой вены, отражающие изменения ее диаметра на выдохе и вдохе (в М – режиме измерения более точные).
Так, дилятация нижней полой вены (максимальный диаметр > 2 см) с уменьшением коллабирования на вдохе является индикатором повышенного давления в правом предсердии и в контексте травмы характерна для тампонады сердца и напряженного пневмоторакса (из-за «обструкции» кровообращения, вызванной внешней компрессией камер сердца).
Также в проведенных исследованиях было отмечено, что коллапс нижней полой вены (максимальный передне-задний размер менее 9 мм) коррелирует с гиповолемией
(гиповолемическим шоком) у пациентов с травмой и является достоверным индикатором кровопотери. Эта информация позволяет быстро оценить статус объема (пациент с гиповолемией или без гиповолемии).
Так как коллапс нижней полой вены четко коррелируется с гиповолемическим шоком, то эта информация помогает диагностировать кровопотерю при тупой абдоминальной травме еще до обнаружения ее источника.
Продольное сканирование нижней полой вены. Датчик установлен продольно по средней линии в эпигастрии с отклонением луча немного вправо, до получения продольного изображения нижней полой вены. Анатомическими ориентирами при идентификации нижней полой вены являются хвостатая доля печени (сразу под ней расположена нижняя полая вена) и правое предсердие (RA), в которое впадает нижняя полая вена (это место легко определяется из-за сердечных сокращений).
Хвостатая доля печени обозначена стрелкой.
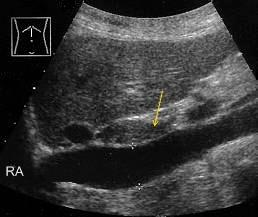
Субкостальный доступ. Продольное сканирование нижней полой вены. На изображении нормальная нижняя полая вена с максимальным размером 1.9 см и минимальным размером 5 мм (на вдохе) – нормальное коллабирование нижней полой вены. При гиповолемическом шоке максимальный диаметр нижней полой вены будет менее 9 мм (коллапс нижней полой вены).
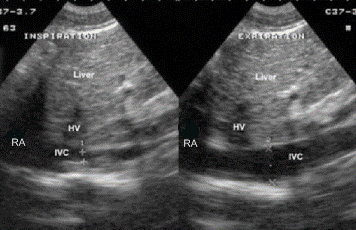
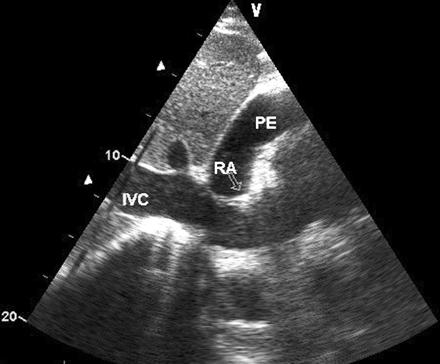
При исследовании нижней полой вены маркер направления датчика может быть направлен как вверх, так и вниз (значения не имеет). Субкостальный доступ. Тампонада сердца. Коллапс стенки правого предсердия при тампонаде сердца, окруженного перикардиальной жидкостью (PE) и продольный скан дилятированной нижней полой вены (IVC) – 2,6 см, впадающей в правое предсердие (RA). Было отмечено выраженное снижение коллабирования нижней полой вены (ее диаметр на выдохе и вдохе отличался незначительно).
Измерение диаметра нижней полой вены является важным дополнением к ультрасонографическому исследованию пациентов с травмой и, по мнению многих, должно быть включено в FAST протокол, к тому же, дополнительное время, затраченное на это измерение, минимально.
Техника выполнения FAST. Исследование правого верхнего квадранта
При исследовании правого верхнего квадранта ведется поиск жидкости в гепаторенальном кармане и правой плевральной полости.
Поиск жидкости в кармане Морисона.
При поиске свободной жидкости в абдоминальной полости рекомендуют начинать с кармана Морисона, поскольку гепаторенальный карман является самым ранним и наиболее частым местом скопления крови при тупой абдоминальной травме.
В одном крупном мультицентровом исследовании (10300 пациентов с тупой и пенетрирующей травмой) было отмечено, что гепаторенальный карман был положителен чаще, чем спленоренальный карман при изолированном поражении селезенки. Также сканирование кармана Морисона является относительно легким и быстрым.
Пациент находится в положении лежа на спине. Датчик устанавливается по среднеподмышечной линии на уровне 11 – 12 ребер, применяя коронарный скан, затем с помощью наклонов (медиально или латерально) и скольжений датчиком (краниально или каудально) необходимо получить изображение кармана Морисона для поиска крови в нем.
Кроме общепринятого коронарного скана по средне подмышечной линии при выполнении FAST в правом верхнем квадранте, многие с успехом применяют продольный или косой скан правого верхнего квадранта по передне-подмышечной линии для поиска крови в кармане Морисона.
Если тень от ребер мешает визуализации, то датчик нужно слегка повернуть против часовой стрелке, для того чтобы датчик был непосредственно в межреберном промежутке.
Гепаторенальный карман (карман Морисона) – это пространство между правой долей печени и правой почкой. В норме окружающие ткани этих органов тесно прилегают друг к другу. При появлении жидкости в абдоминальной полости карман Морисона является потенциальным местом ее скопления. При заполнении этого пространства жидкостью печень и почка будут разделены друг от друга. Чем больше жидкости, тем больше будет сепарация этих органов.
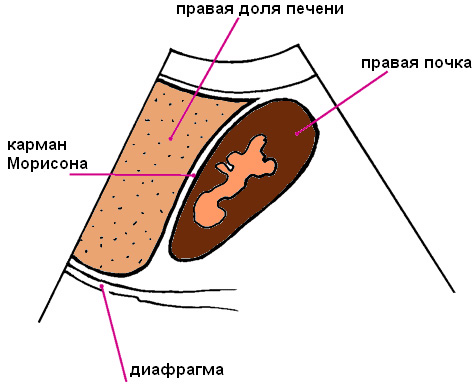
Должно быть получено изображение правой доли печени и прилегающей к ней правой почки. Внимание должно быть сконцентрировано на поиск жидкости между этими двумя органами в виде анэхогенного пространства.
Только когда печень, правая почка и диафрагма будут вместе отображены на изображении и четко визуализироваться, только тогда скан будет считаться приемлемым.
В норме на ультразвуковом изображении правая почка непосредственно прилегает к печени, без анэхогенного пространства, разделяющего эти органы.
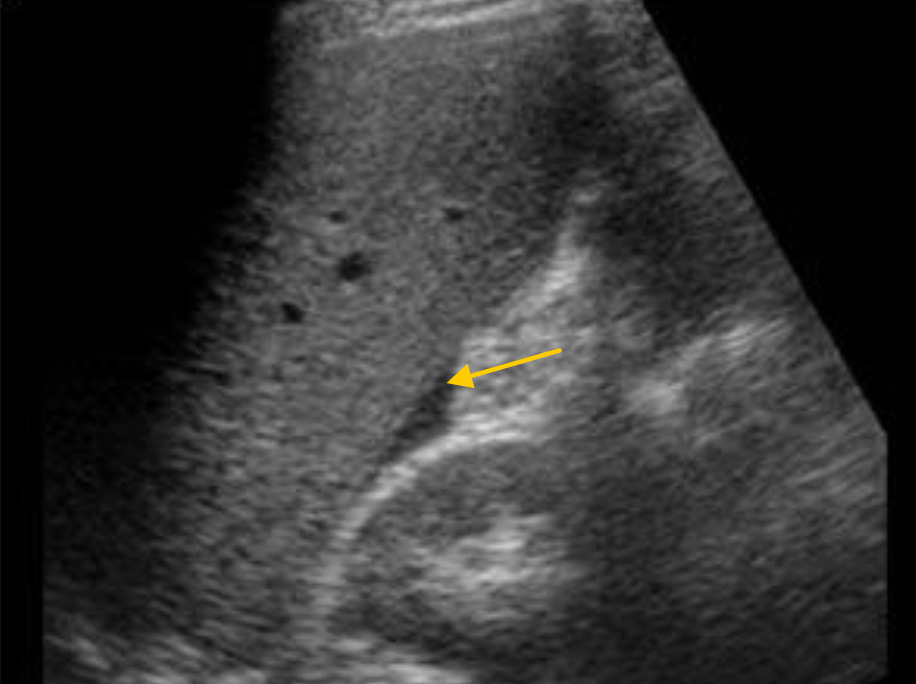
При наличии свободной жидкости в перитонеальной полости и ее скоплении в кармане Морисона печень и правая почка будут разделены анэхогенным пространством (от небольшой анэхогенной полоски при небольшом количестве жидкости, до значительной сепарации этих органов большим количеством жидкости, заполняющей карман Морисона).
Небольшое количество жидкости в кармане Морисона.
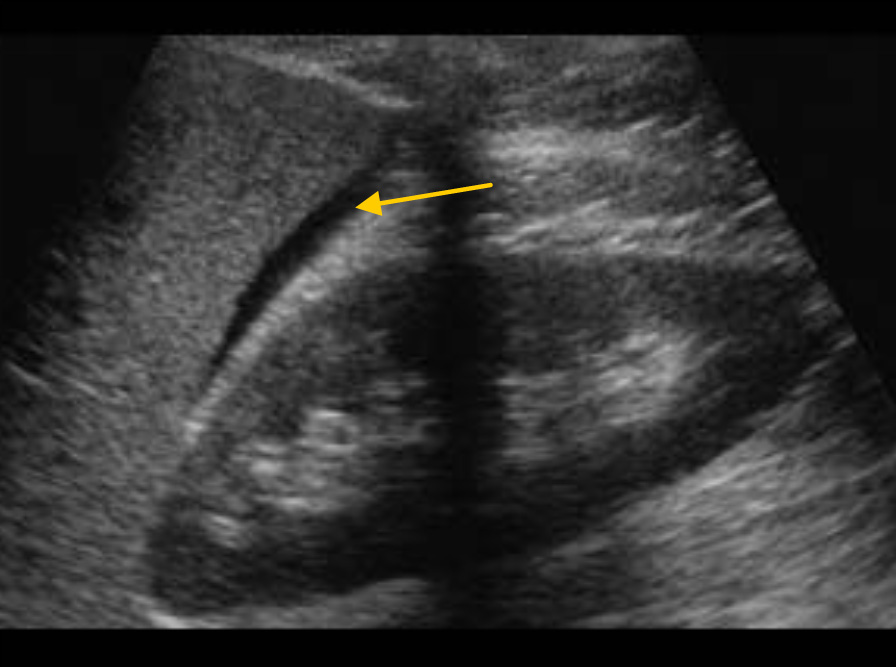
Исследование гепаторенального кармана. Кровь в кармане Морисона.
Исследование гепаторенального кармана. Кровь в кармане Морисона (печень и правая почка разделены анэхогенной жидкостью).
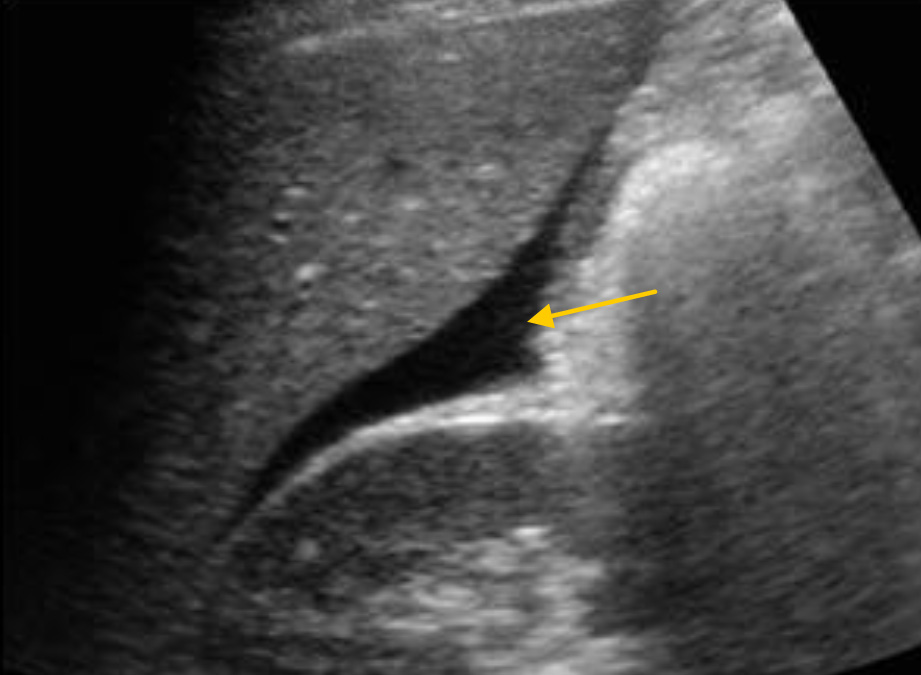
Исследование гепаторенального кармана. Большое количество крови в кармане Морисона (печень и правая почка значительно разделены друг от друга анэхогенной жидкостью)
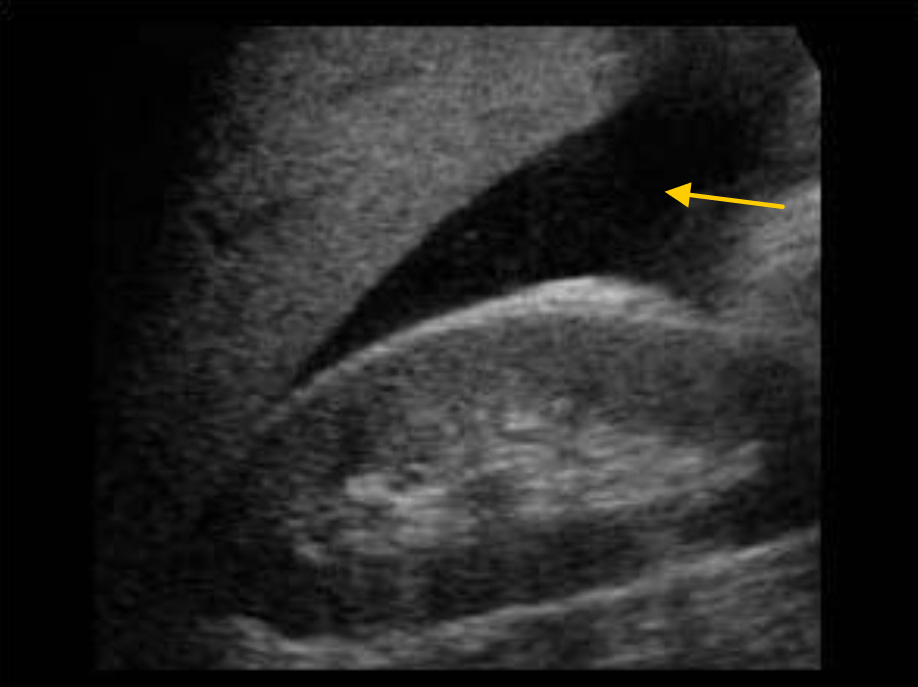
В критических ситуациях, у пациентов с выраженной нестабильностью гемодинамики, жидкость, обнаруженная в кармане Морисона (как подтверждение гемоперитонеума) является основанием для проведения немедленной лапаротомии.
Массивный гемоперитонеум. Значительное количество жидкости, окружающей печень при разрыве селезенки.
Анэхогенная свободная жидкость четко очерчивает карманы интраперитонеальной полости и контуры органов. Большое количество жидкости в кармане Морисона определяется легко и быстро, не вызывая затруднений в диагностике гемоперитонеума. Сложности могут возникнуть при небольших и минимальных количествах жидкости.
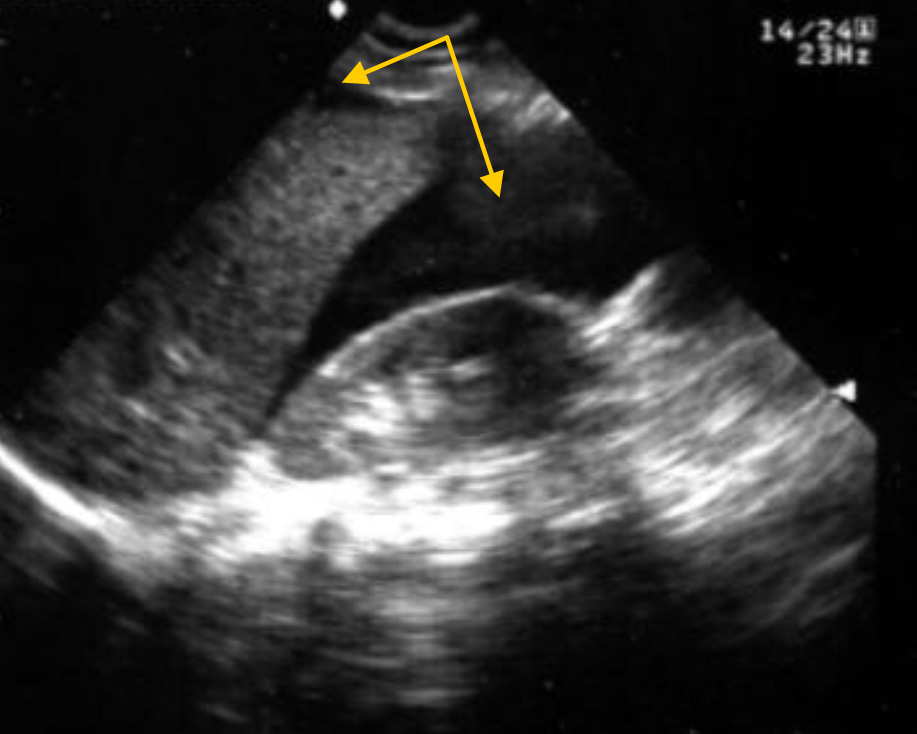
Исследование гепаторенального кармана при продольном сканировании. Минимальное количество крови в кармане Морисона.
Чтобы избежать ошибок карман Морисона должен быть исследован также и при поперечном сканировании, разворачивая датчик на 90 градусов. Этот прием повышает точность диагностики при определении наличия жидкости в гепаторенальном кармане (особенно при минимальных количествах жидкости).
Исследование гепаторенального кармана при поперечном сканировании. Минимальное количество крови в кармане Морисона.
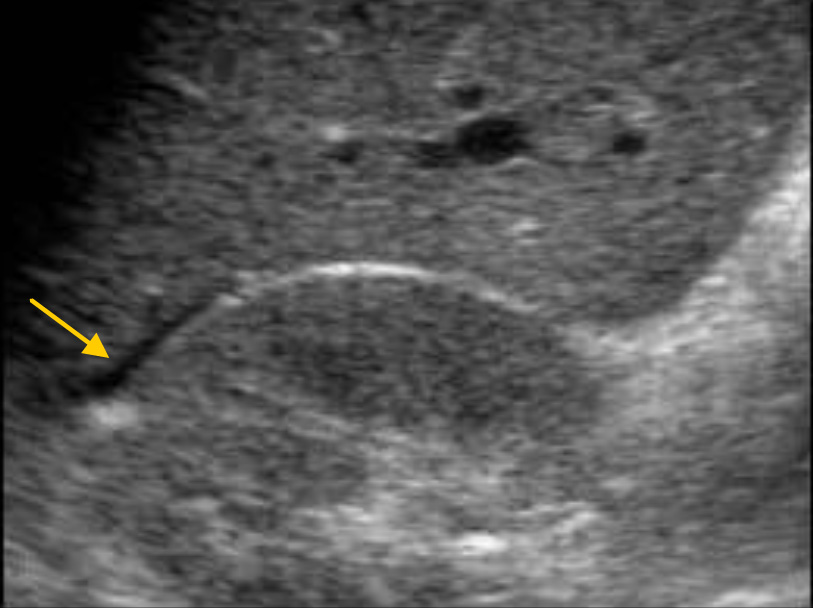
Пациент с разрывом селезенки. При сканировании правого верхнего квадранта получено изображение гепаторенального кармана с минимальным количеством свободной жидкости. При тщательном наблюдении за пациентом спленэктомия не потребовалась.
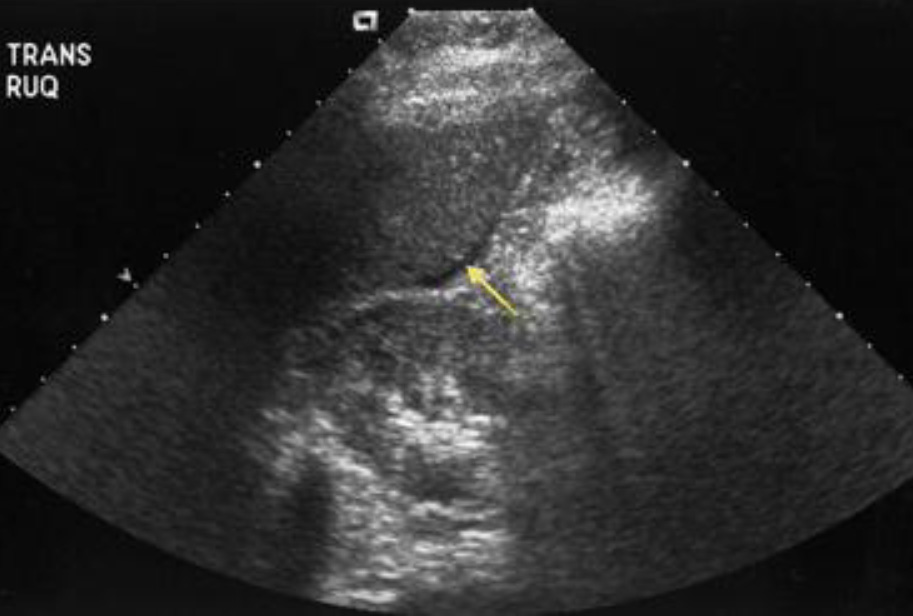
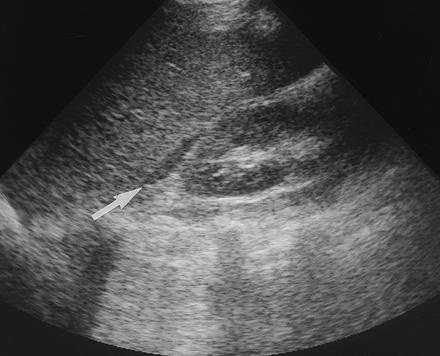
Гемоперитонеум. Поперечное сканирование. Свободная жидкость в подпеченочном пространстве и кармане Морисона.
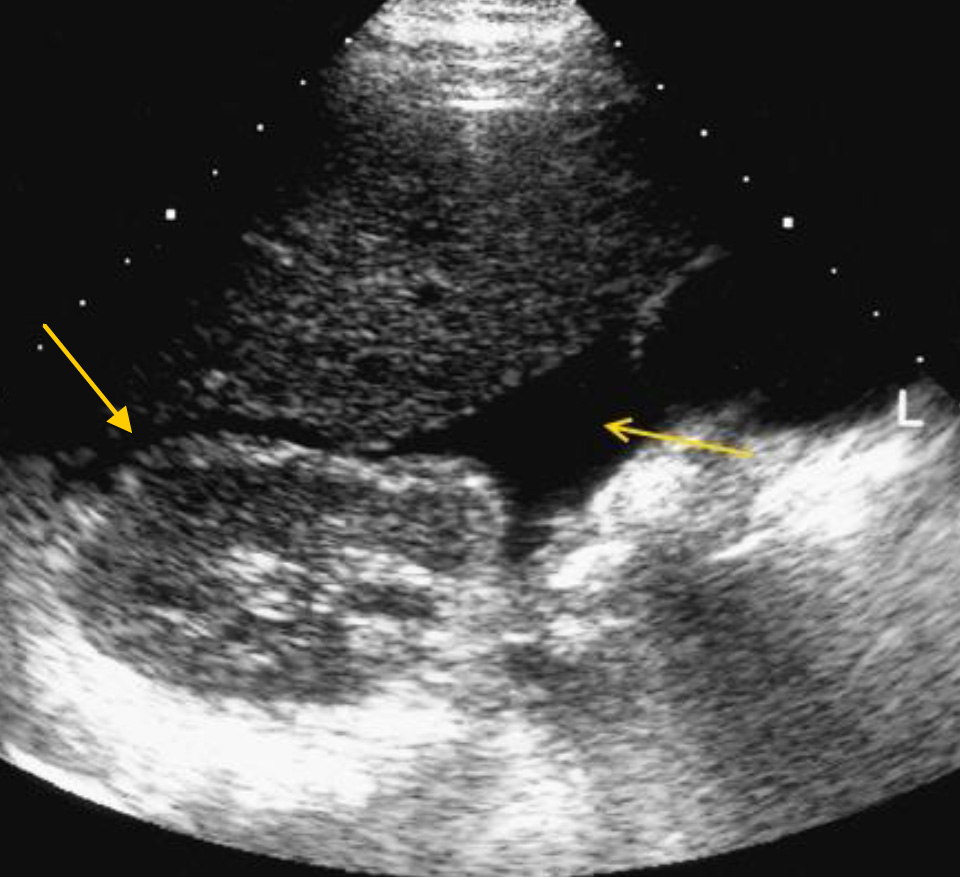
Стенка кишечника или 12-й кишки, прилегающие к печени в виде тонкой анэхогенной полоски (также нижняя полая вена, желчный пузырь) могут быть ошибочно приняты за свободную жидкость.
Чтобы избежать ошибок, необходимо применять различные сканы, позволяющие идентифицировать эти структуры. Обычно полезны в таких ситуациях взаимно перпендикулярные сканы этих структур.
Исследование гепаторенального кармана при продольном сканировании. FF (free fluid) – свободная жидкость в кармане Морисона. Если возникают сомнения, то нужно исследовать эту зону при поперечном сканировании.
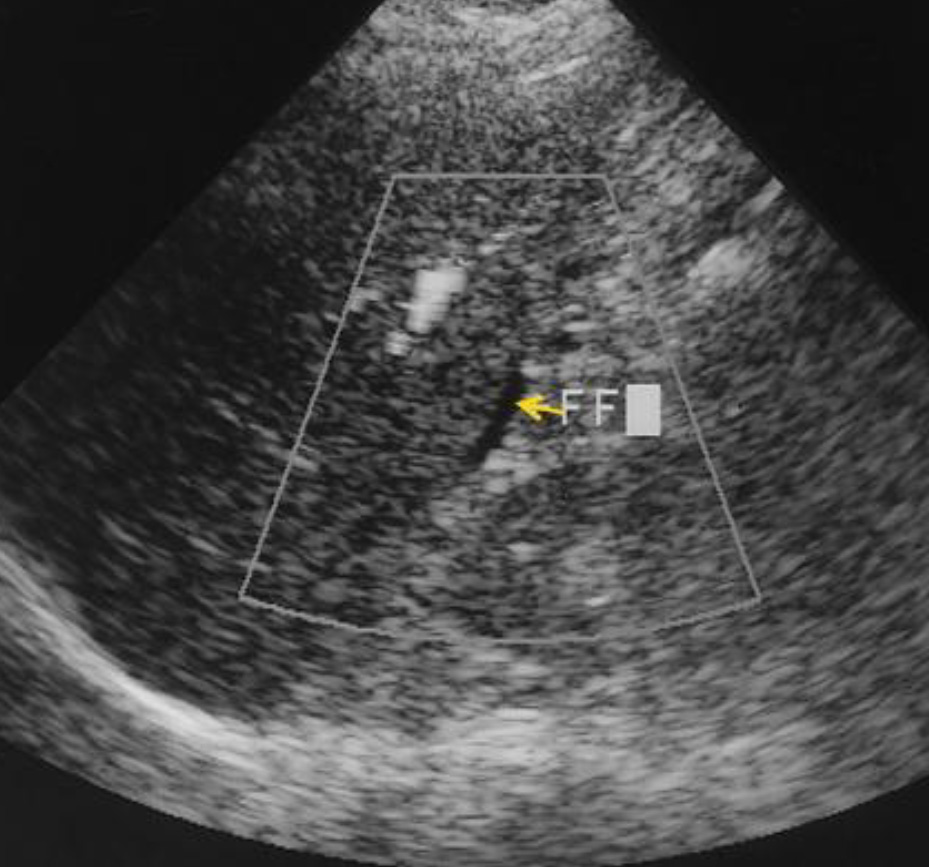
Минимальное количество крови в кармане Морисона было подтверждено при поперечном сканировании.
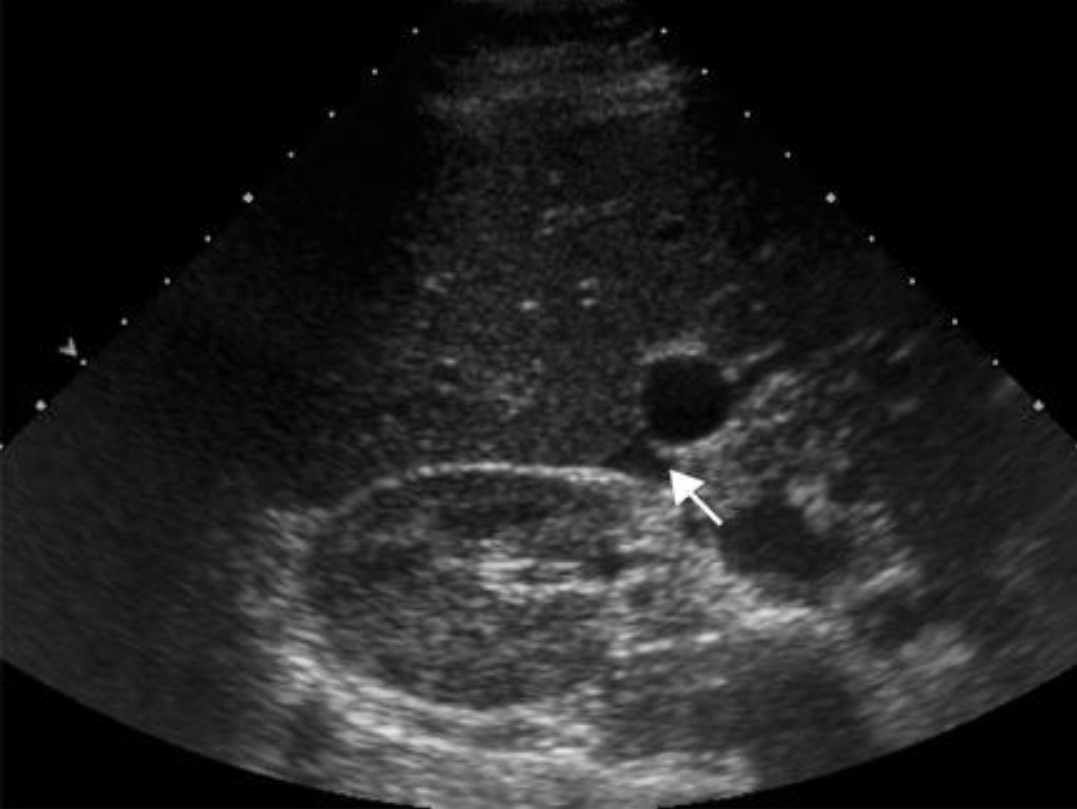
Минимальное количество крови в кармане Морисона было подтверждено при поперечном сканировании.
Разрыв печени. Эхогенная и гетерогенная гематома. Минимальное количество крови в кармане Моррисона.
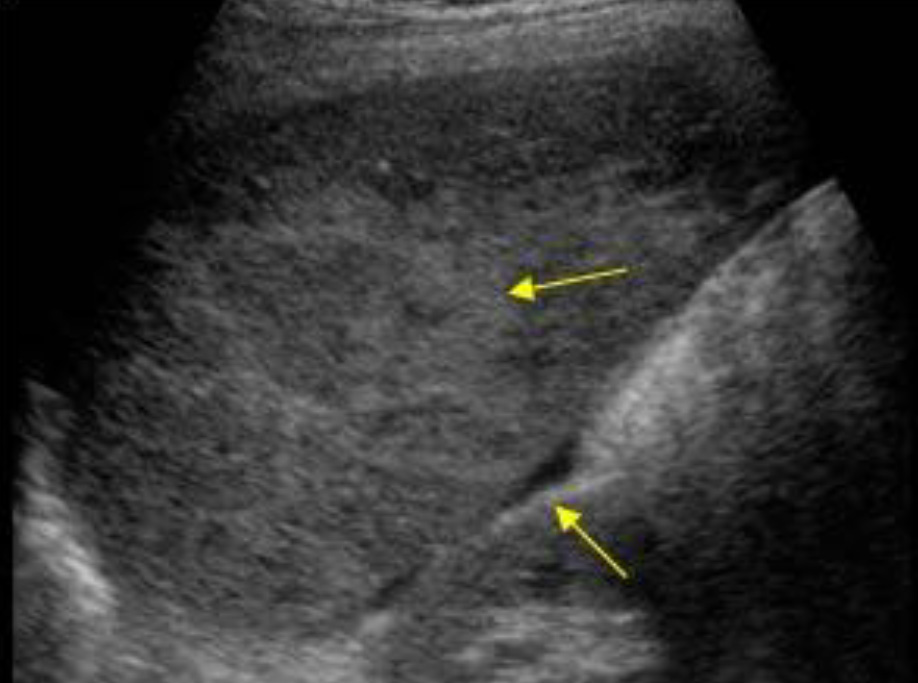
При исследовании верхнего правого квадранта на наличие свободной жидкости, кроме кармана Морисона необходимо исследовать пространство, окружающее печень. Особенно в тех случаях, когда в кармане Морисона жидкость не обнаружена.
Для исследования пространства, окружающего нижний край печени (поиск жидкости в подпеченочном пространстве) нужно сместить датчик вниз от позиции кармана Морисона, применяя скользящее движение. При этом будет получено изображение нижнего края печени.
Затем датчик нужно наклонить или сместить медиально (по направлению к левой доле печени). Все это время внимание должно быть сконцентрировано на поиск жидкости, окружающей края печени.
Скопление свободной жидкости у нижнего края правой доли печени. RLL – правая доля печени RK – правая почка.
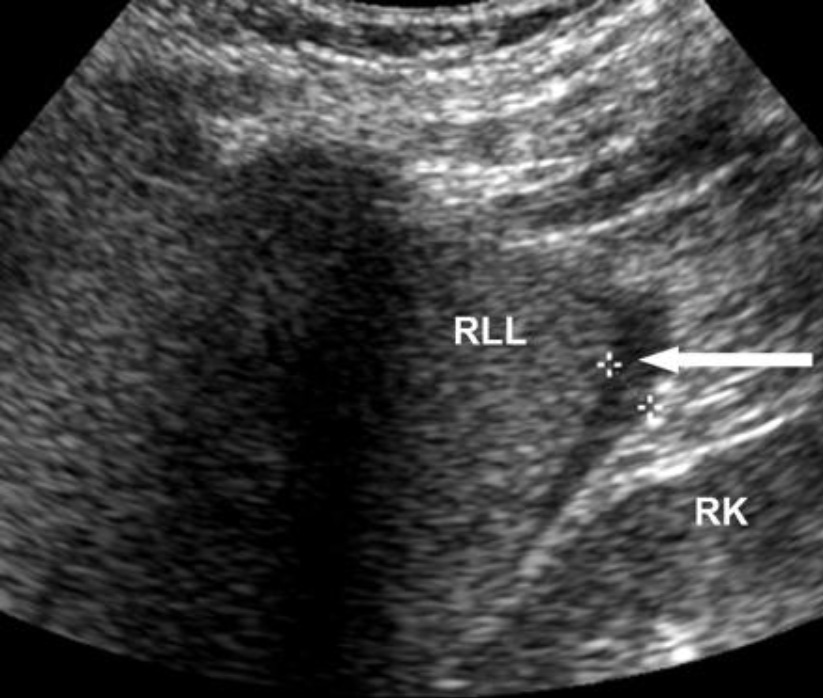
Гемоперитонеум. Кровь у нижнего края печени. При исследовании кармана Морисона свободная жидкость не была обнаружена, но при смещении датчика немного каудально и медиально была обнаружена жидкость, окружающая нижний край печени.
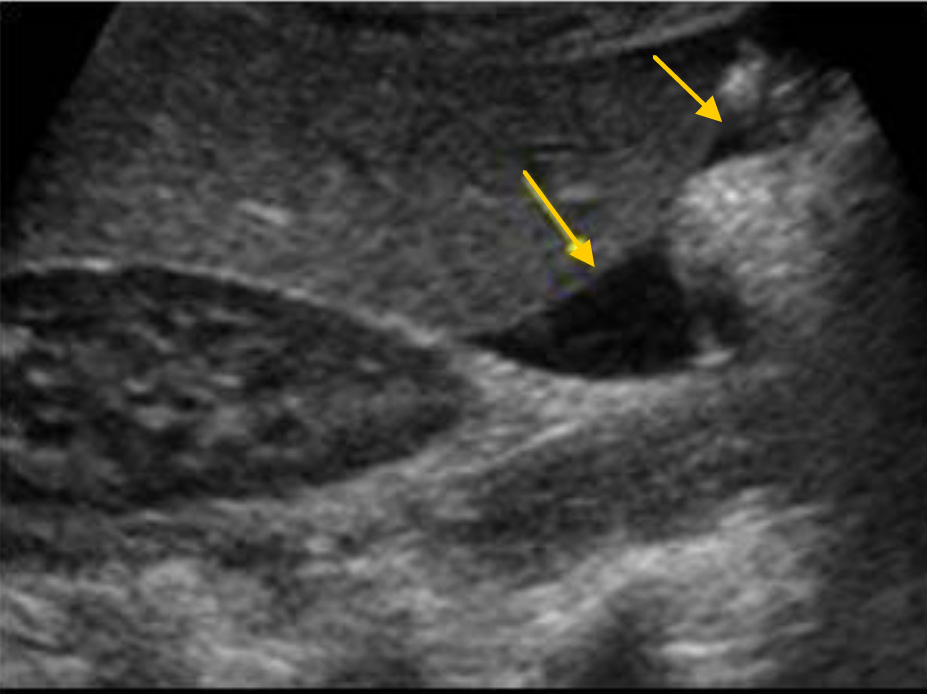
Гемоперитонеум. Жидкость у нижнего края печени.
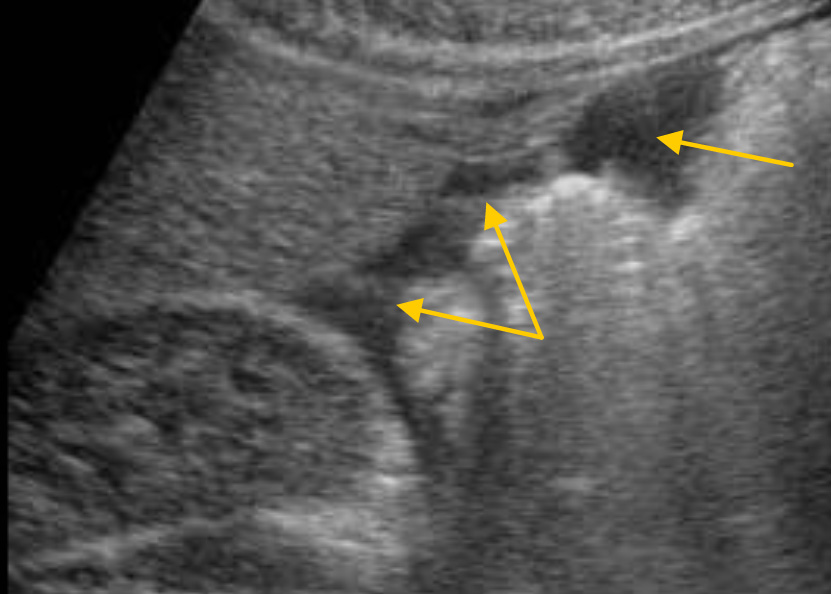
Таким же образом осматривается и верхний край печени, с целью поиска жидкости в правом субдиафрагмальном пространстве (между печенью и диафрагмой). При этом датчик смещается немного вверх от позиции кармана Морисона, а затем наклоняется или смещается медиально (по направлению к левой доле печени).
Гемоперитонеум. Большое количество крови над печенью, в поддиафрагмальном пространстве. Анэхогенное пространство между верхним краем печени и гиперэхогенной диафрагмой.
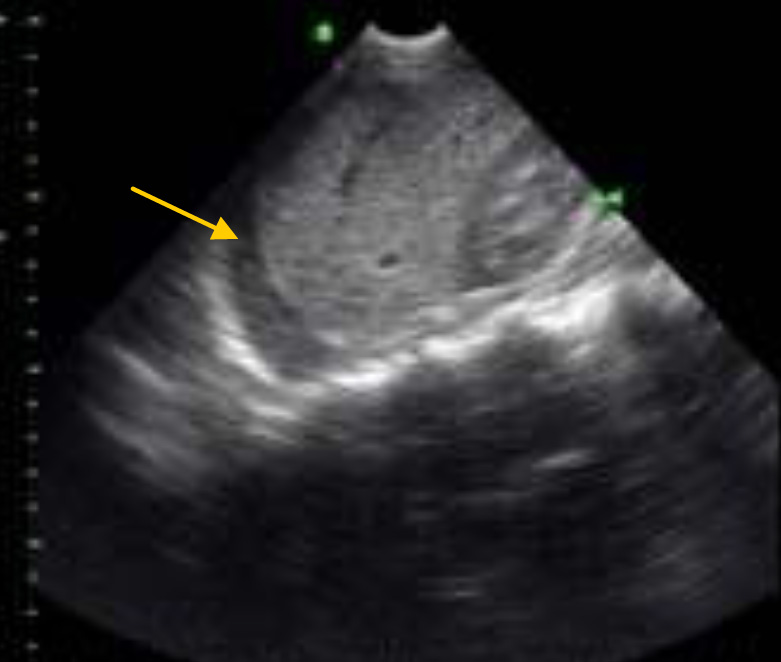
Массивный гемоперитонеум. Значительное количество жидкости, окружающей печень и желчный пузырь.
Жидкость в контексте травмы представлена кровью, но также может быть представлена мочой, желчью или кишечным содержимым при повреждениях полых органов.
При медицинских асцитах (цирроз печени, сердечная недостаточность) у пациентов с травмой FAST протокол не может исключить гемоперитонеум и у гемодинамически нестабильных пациентов считается позитивным, стабильные пациенты с медицинским асцитом подвергаются другим диагностическим тестам.
Поиск жидкости в правой плевральной полости
После того, как исследован гепаторенальный карман на наличие перитонеальной жидкости, приступают к исследованию правой плевральной полости, расположенной над диафрагмой. При этом датчик из позиции кармана Морисона скользящим движением смещается немного вверх.
Для поиска правостороннего гемоторакса датчик смещается (скользящим движением) немного вверх от позиции кармана Морисона.
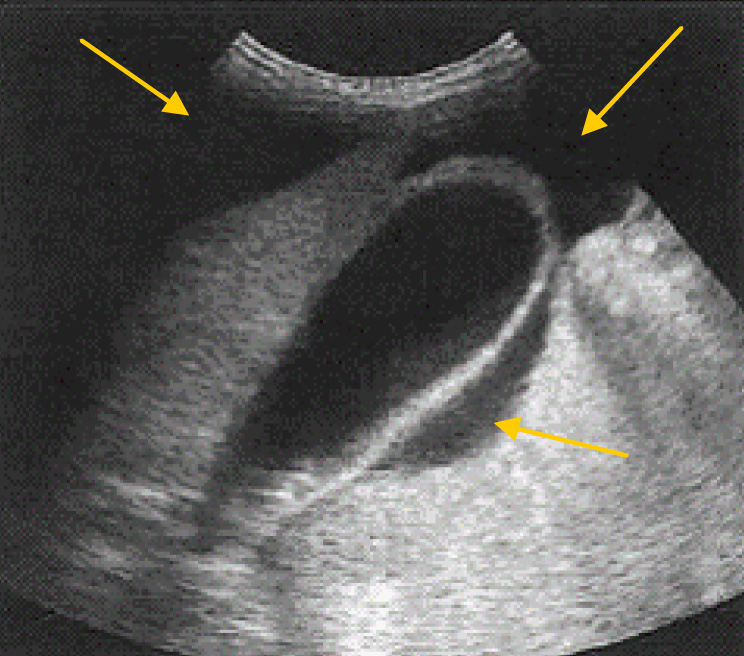
На ультразвуковом изображении диафрагма имеет вид гиперэхогенной дуги. Над диафрагмой расположена плевральная полость и легкое, но в норме при ультразвуковом изображении над диафрагмой отображено зеркальное отражение печени (из-за зеркального артефакта).
При наличии жидкости в плевральной полости артефакт зеркального отражения исчезает и над диафрагмой будет визуализироваться анэхогенное пространство. Также в плевральной жидкости может визуализироваться ателектатическое легкое.
Диафрагма имеет вид гиперэхогенной дуги и является ориентиром, разделяющим абдоминальную полость от плевральной полости.
Под диафрагмой (каудально) расположена абдоминальная полость. Над диафрагмой (краниально) расположена плевральная полость, которая на ультразвуковом изображении в норме представлена зеркальным отражением печени (из- за зеркального артефакта).
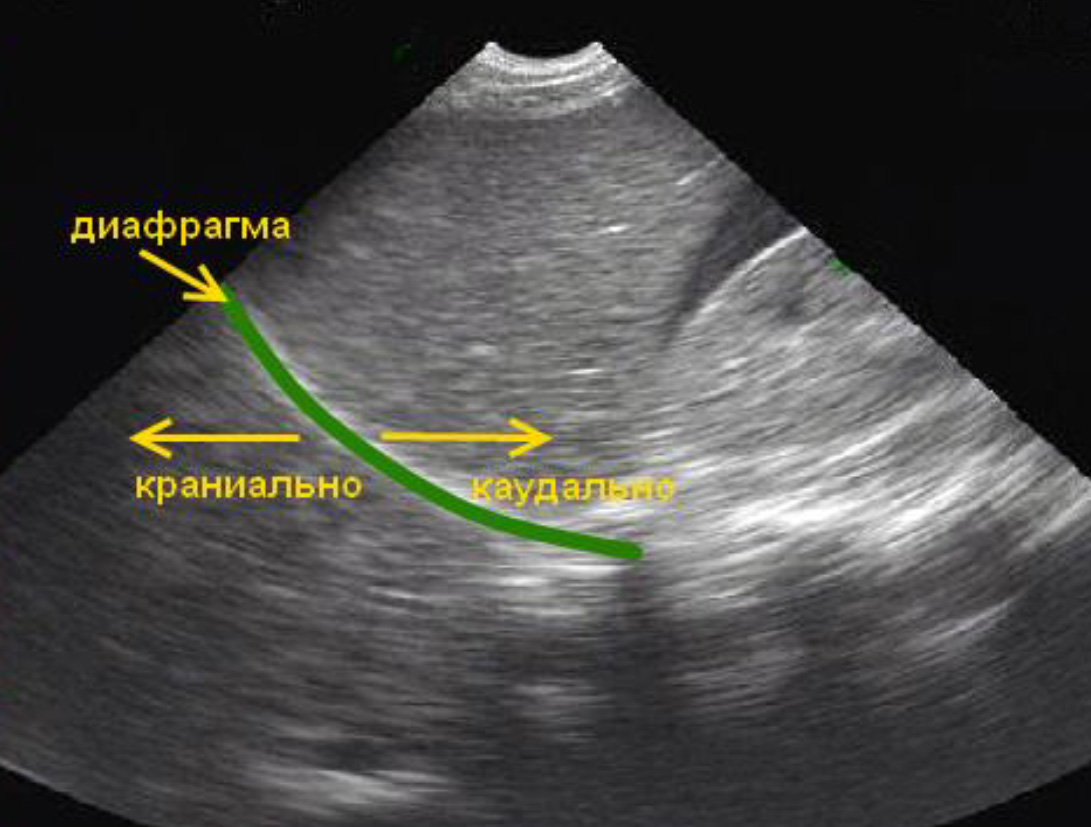
Исследование правой плевральной полости. Гемоторакса нет (отсутствует анэхогенное пространство над диафрагмой). Присутствует зеркальный артефакт над диафрагмой Кровь в кармане Морисона (синяя стрелка).
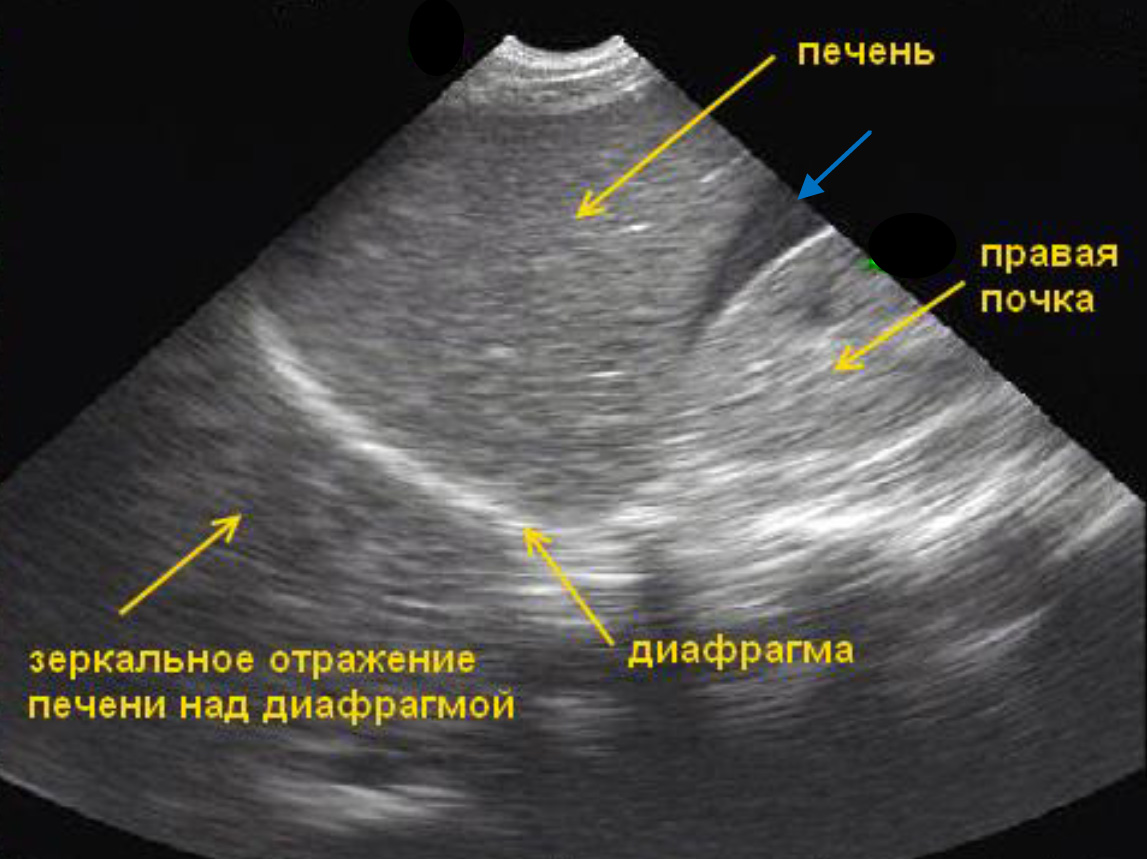
Отсутствие жидкости в правой плевральной полости (зеркальное отражение печени над диафрагмой). Гиперэхогенная диафрагма обозначена стрелкой.
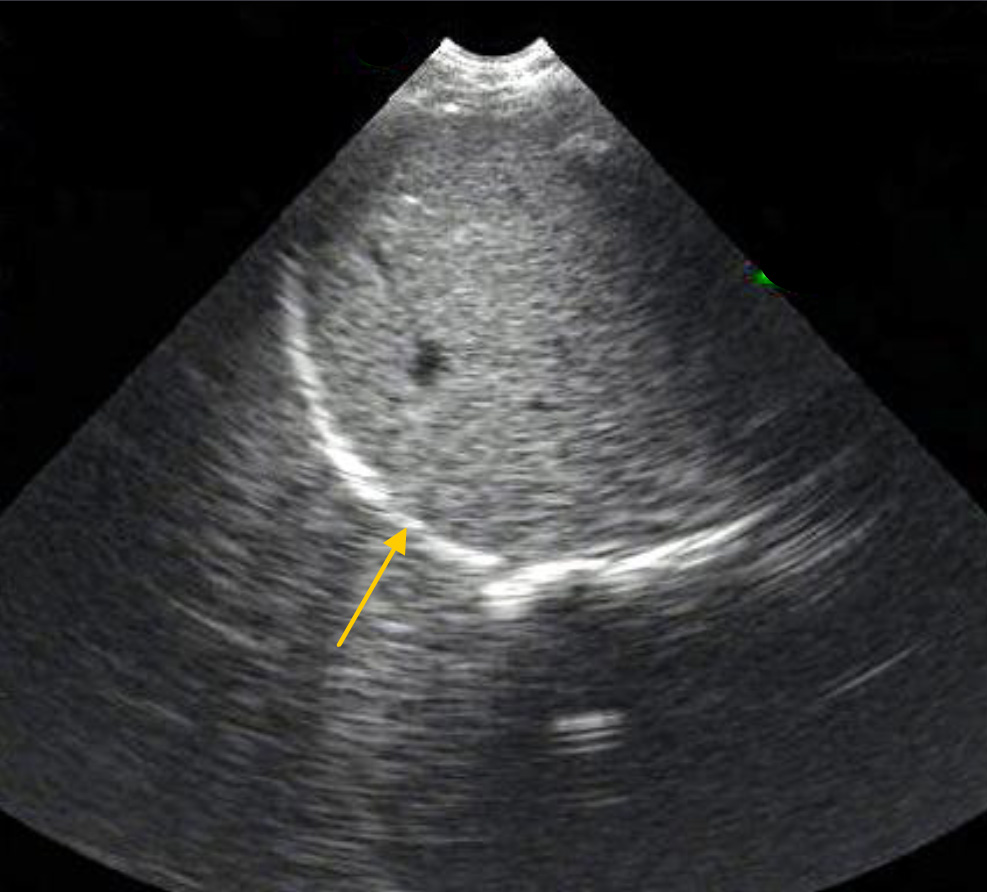
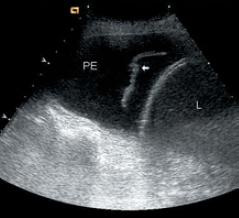
Правосторонний гемоторакс – анэхогенная жидкость над диафрагмой. L – liver (печень) PE – pleural effusion (жидкость в правой плевральной полости) Стрелкой обозначены нити фибрина.
Наличие плевральной жидкости может быть подтверждено при поперечном сканировании. Поперечное сканирование через печень (L).
Плевральная жидкость (серая стрелка), также присутствует свободная жидкость в абдоминальной полости (синяя стрелка), диафрагма в виде тонкой гиперэхогенной дуги (черная стрелка), стенка грудной клетки в виде толстой гиперэхогенной дуги (желтая стрелка).
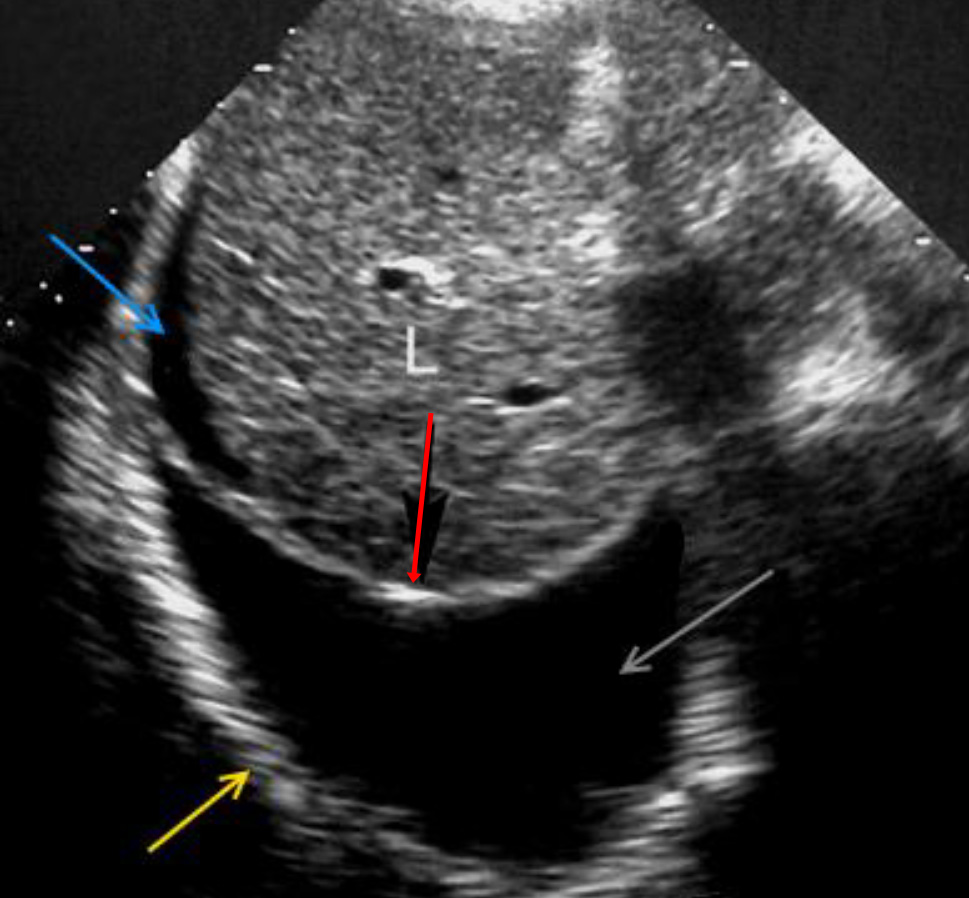
При одновременном присутствии гемоперитонеума с субдиафрагмальным скоплением жидкости и гемоторакса жидкость, окружающая печень будет визуализироваться в виде анэхогенного пространства под диафрагмой, а гемоторакс в виде анэхогенного пространства над диафрагмой. Диафрагма будет иметь вид гиперэхогенной дуги, разделяющей эти пространства. Такой же вид будет иметь левосторонний гемоторакс с гемоперитонеумом в левом субдиафрагмальном пространстве.
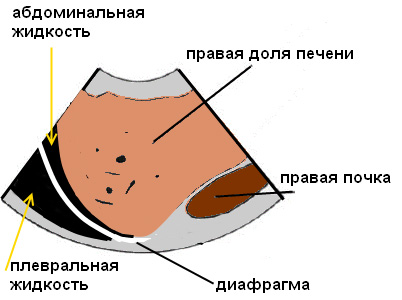
Правосторонний гемоторакс – анэхогенное пространство над диафрагмой (желтая стрелка). В анэхогенной жидкости визуализируется частично коллабированное легкое с множественными вертикальными артефактами (синяя стрелка).
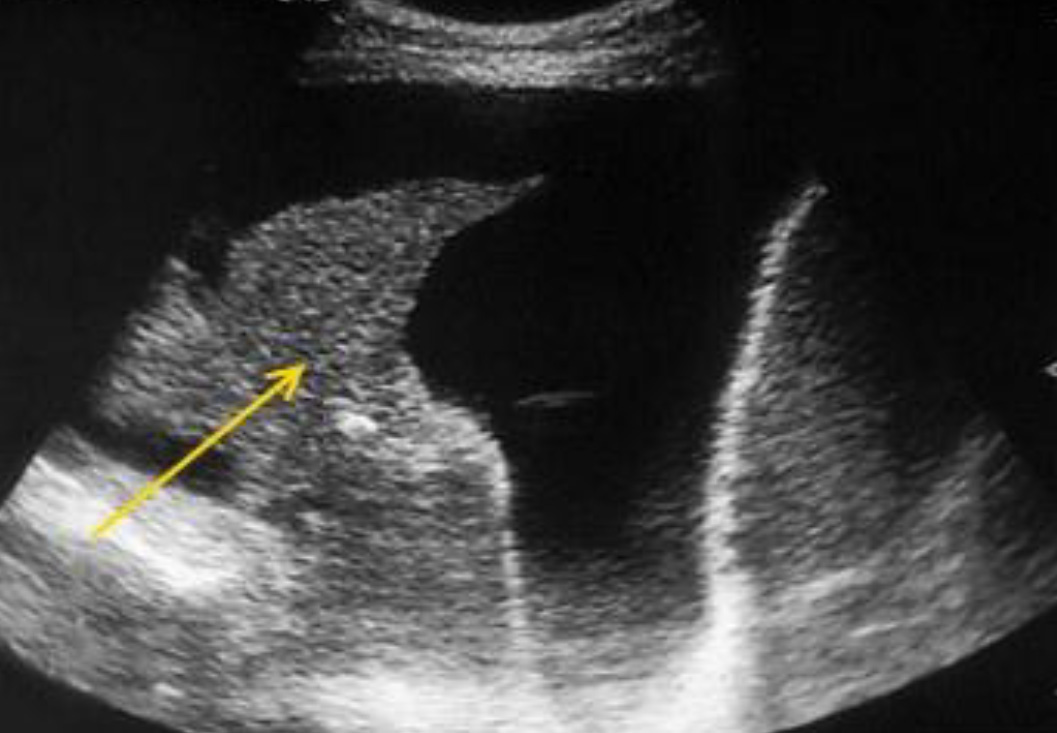
Массивный правосторонний гемоторакс – большое количество анэхогенной жидкости над диафрагмой. Компрессия легкого (стрелка).
Ателектатическое легкое движется при дыхании внутри жидкости в плевральном пространстве.
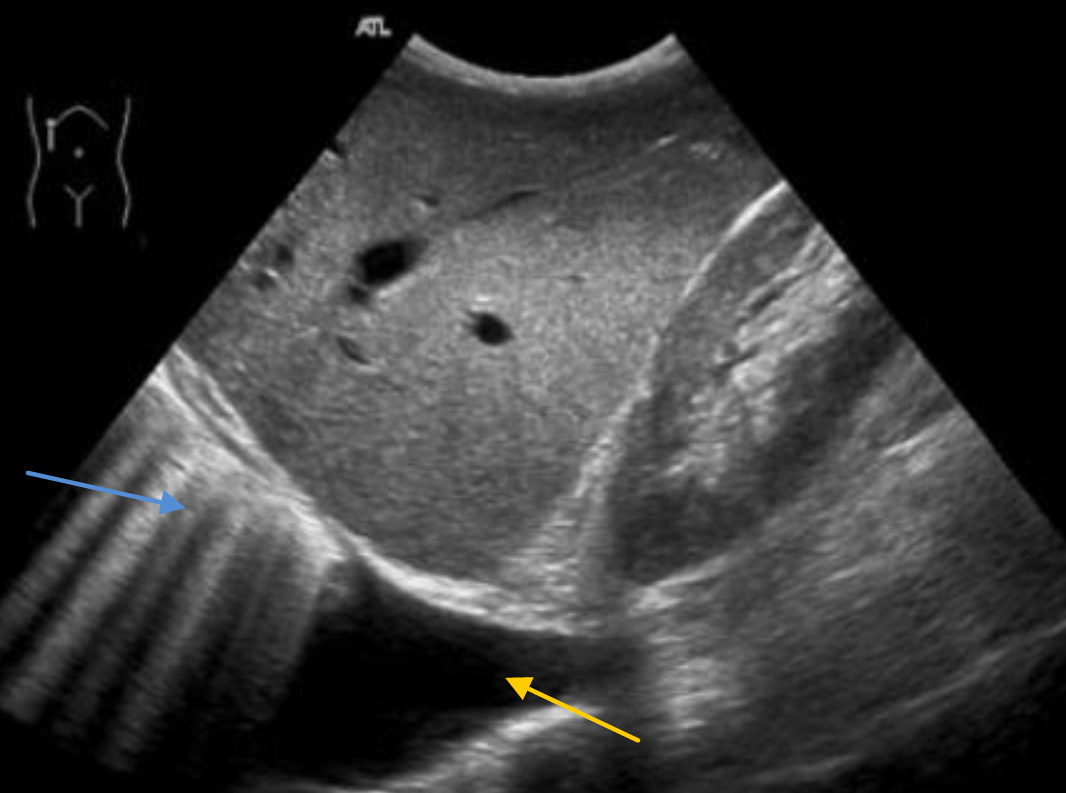
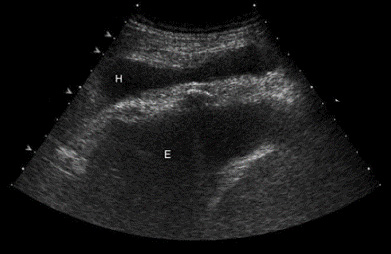
Правосторонний гемоторакс – скопление жидкости между передней грудной стенкой и диафрагмой (Е). (Н) – подкожная гематома (подкожное скопление анэхогенной жидкости).
Минимальное количество плевральной жидкости, которое может быть выявлено при радиографическом исследовании пациента в положении стоя – 150 мл. Ультрасонография значительно превосходит радиографию при выявлении плевральной жидкости, имея чувствительность 100% и специфичность 99.7%, и может выявлять наименьшие количества плевральной жидкости, начиная с 5 мл.
Радиография имеет чувствительность 71% и специфичность 98.5%, но в положении лежа чувствительность еще более снижается (43%) и даже большие количества жидкости могут быть не обнаружены.
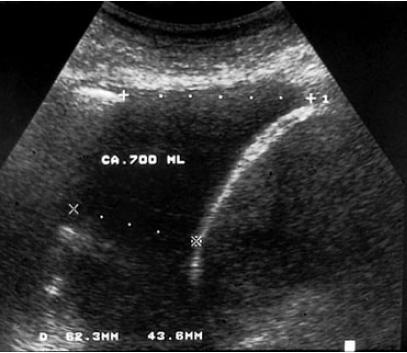
Кроме определения гемоторакса сонография также способна оценить его размер. Быстрым и простым методом вычисления объема плевральной жидкости является следующий: сумма расстояний (расстояние от легкого до диафрагмы + латеральная максимальная высота), умноженная на 70.
Объем плевральной жидкости равен 700 мл при вычислении суммы расстояний (расстояние от легкого до диафрагмы + латеральная максимальная высота), умноженной на 70 (фактический объем равен 800 мл).
При выполнении FAST протокола количество плевральной жидкости часто оценивается визуально (минимальный, умеренный, массивный гемоторакс).
УЗИ при травме. Часть 4. Протокол УЗИ исследования eFAST (Поиск жидкости в перикарде.)
УЗИ при травме.Часть 5. Протокол УЗИ исследования eFAST (Поиск пневмоперитонеума.)
Практический курс «FAST протокол»
Часть 1. FAST протокол - настройка системы. Практический обучающий курс
Часть 8. Порядок выполнения УЗИ исследование FAST - мужской таз. Практический обучающий курс
Часть 9. Порядок выполнения УЗИ исследование FAST - женский таз. Практический обучающий курс
Часть 10. Порядок выполнения УЗИ исследование FAST. Эхография. Практический обучающий курс














































































0 комментариев