Фибрилляция предсердий. Диагностика и лечение. Профилактика инсульта. Лекция для врачей
Ключевые положения
• Фибрилляция предсердий (ФП) - значимый фактор риска сердечно-сосудистой смерти (т.е. внезапной либо в следствие сердечной недостаточности или инсульта)
• Наличие ФП повышает риск ишемического инсульта в 5 раз.
• У 20—30% пациентов с ФП развивается дисфункция левого желудочка.
• Терапия ФП проводится по нескольким ключевым направлениям, каждое из которых направлено на снижение риска ассоциированных с ФП осложнений.
• Антикоагулянтная терапия является основой профилактики кардиоэмболического инсульта при ФП.
Эпидемиология фибрилляций предсердий (ФП)
Фибрилляция предсердий - это наиболее распространенный в популяции вид аритмии, который развивается у каждого четвертого жителя индустриально развитых стран. Ожидается, что к 2030 году в Европе будет насчитываться 14-17 миллионов больных ФП, с ежегодным выявлением от 120 000 до 215 000 новых случаев заболевания. При этом ФП, независимо от других факторов риска, повышает вероятность наступления смерти вследствие ССЗ, а также нефатальных ССЗ (в первую очередь, инсульта и сердечной недостаточности). Вышесказанное подчеркивает важность, во-первых, своевременного выявления ФП, во-вторых - минимизации риска связанных с ФП осложнений.
Рекомендации по диагностике ФП
• Лицам старше 65 лет без транзиторной ишемической атаки (ТИА) или ишемического инсульта в анамнезе показан периодический контроль пульса или ЭКГ;
• Лицам после ТИА или ишемического инсульта неустановленной этиологии рекомендован длительный мониторинг ЭКГ (не менее 72 часов).
• При наличии у пациента электрокардиостимулятора или кардиовертера-дефибриллятора рекомендована регулярная проверка устройства на предмет зарегистрированных эпизодов предсердной тахикардии; в случае их наличия - показан мониторинг ЭКГ для верификации ФП.
• У пациентов, перенесших инсульт неустановленной этиологии, возможно применение устройств для длительной записи ЭКГ - неинвазивных ЭКГ-мониторов или имплантируемых петлевых регистраторов ЭКГ («loop recorder»).
• Систематический ЭКГ-скрининг рекомендован пациентам старше 75 лет и лицам с высоким риском инсульта.
Клинические варианты ФП
Клинические варианты ФП представлены в табл. 28

Рисунок 12. Основные направления лечения пациентов с ФП
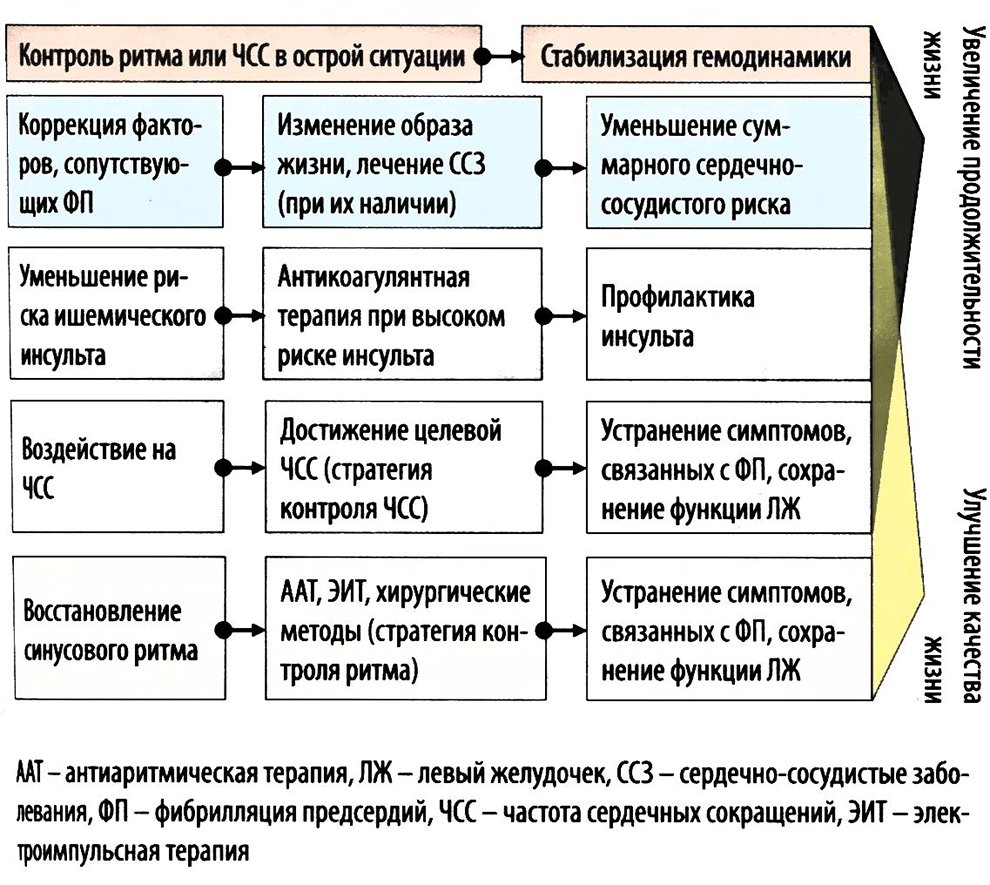
Основные направления лечения пациентов с ФП
Лечение пациентов с ФП предполагает достижение следующих ключевых целей:
1) уменьшение/устранение симптомов, обусловленных аритмией как таковой (сердцебиение, одышка и т.д.);
2) минимизация осложнений ФП (в первую очередь - уменьшение риска кардиоэмболического инсульта и сердечной недостаточности);
3) сохранение качества жизни пациента.
Основные направления лечения пациентов с ФП представлены на рисунке 12.
При наличии ФП пациент должен быть полностью обследован с целью выявления ССЗ и/или их факторов риска.
Все варианты ФП являются эмболоопасными, т.е. увеличивают риск кардиоэмболического инсульта и/или системных эмболий. Принципы профилактики тромбоэмболических осложнений при разных типах ФП идентичны.
Профилактика инсульта и системных эмболий у пациентов с ФП
Большинство ишемических инсультов при ФП можно предотвратить посредством антикоагулянтной терапии. С этой целью применяют таблетированные (оральные) антикоагулянты (ОАК), к которым относятся:
1) антагонисты витамина К (АВК) (варфарин);
2) не зависящие от витамина К оральные антикоагулянты (НОАК) (дабигатран, ривароксабан, апиксабан, эдоксабан).
Согласно результатам рандомизированных клинических испытаний, НОАК продемонстрировали по меньшей мере сопоставимую с варфарином эффективность и большую безопасность у пациентов с ФП неклапанной этиологии, благодаря чему должны рассматриваться как препараты выбора у этой группы пациентов.
У пациентов с ФП клапанной этиологии (т.е. обусловленной митральным стенозом умеренной или тяжелой степени, а также при наличии механических клапанов сердца) препаратами выбора являются АВК.
Оценка риска инсульта при ФП
Усредненный риск инсульта у пациентов с ФП приблизительно в 5 раз превышает таковой у здоровых людей. Однако популяция больных ФП весьма неоднородна и требует обязательной оценки индивидуального риска инсульта у каждого отдельно взятого пациента. Для этой цели предназначена шкала CHA2DS2-VASC (табл-29).
Таблица 29. Шкала риска инсульта и системных эмболий CHA2DS2-VASc

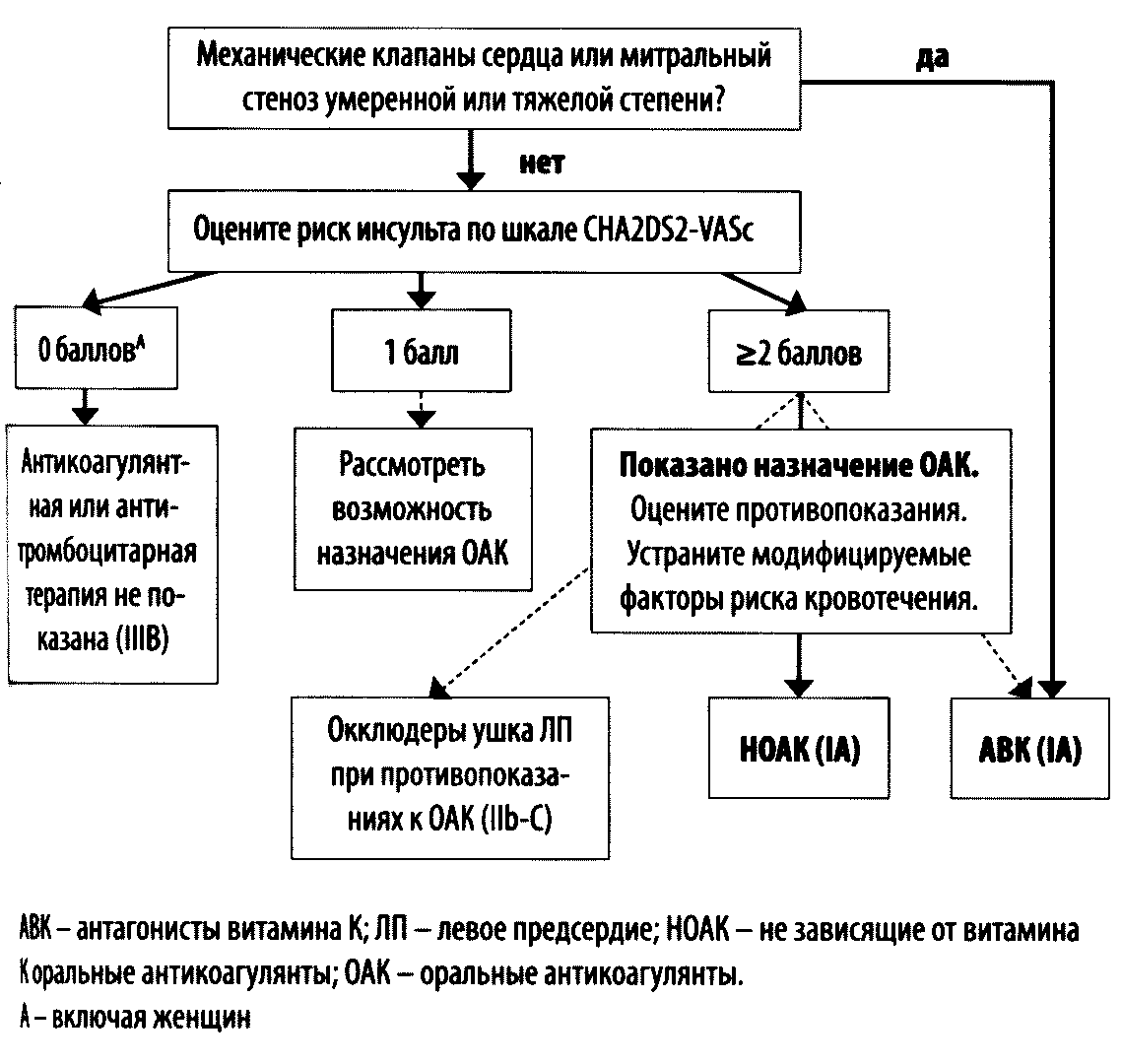
Польза антикоагулянтной терапии однозначно доказана при наличии множественных факторов риска инсульта (т.е. при числе баллов по шкале CHA2DS2-VASC ≥2 для мужчин и ≥3 для женщин).
Следует помнить, что и наличие одного клинического фактора риска (баллов по CHA2DS2-VASc ≥1 для мужчин и ≥2 для женщин) повышает вероятность кардиоэмболического инсульта, и потому у этой группы пациентов также следует рассмотреть назначение ОАК. Лечебный подход требует сравнительной оценки потенциальной пользы препарата (которая высока у всех ОАК) и риска кровотечения.
Таблица 30. Модифицируемые, условно модифицируемые и немодифицируемые факторы риска кровотечения у пациентов, принимающих ОАК

Оценка риска кровотечения у пациентов с ФП
Существует несколько шкал риска, позволяющих оценить вероятность кровотечения у пациента с ФП на фоне антикоагулянтной терапии (HAS-BLED, ATRIA, HEMORR2HAGES и др.) (Приложение и). Обращает внимание тот факт, что ряд факторов риска развития кровотечения являются одновременно факторами риска развития инсульта (табл. 29, 30). Это объясняет, что пациенты с высоким риском кровотечения, как правило, имеют и высокий риск возникновения инсульта. Одна из основных задач врача - выявить все факторы риска кровотечения и устранить или минимизировать те, которые поддается воздействию. Так, в последних рекомендациях Европейского общества кардиологов по ведению больных ФП (2016 г.) акцент сделан не столько на определении риска кровотечения, сколько на возможности его коррекции. С этой целью все факторы риска предложено классифицировать на модифицируемые и немодифицируемые (табл. 30). Адекватная терапия АГ, замена АВК на новые пероральные антикоагулянты при лабильных показателях МНО, оптимизация сопутствующей терапии, отказ от алкоголя могут существенно снизить риск кровотечения у пациента, принимающего пероральные антикоагулянты. Анемия, тромбоцитопения и тромбоцитопатия, нарушение функций почек и печени относятся к частично модифицируемым факторам риска. Эти состояния требуют дополнительного обследования для выяснения причины и назначения соответствующей терапии. Т.о., наличие факторов риска кровотечения нацеливает врача на их детальный анализ и коррекцию и не может служить поводом для отказа от антикоагулянтной терапии.
Алгоритм выбора метода профилактики инсульта у пациентов с ФП
Алгоритм выбора метода профилактики инсульта у больных ФП представлен на рисунке 13.
Рисунок 13. Алгоритм выбора метода профилактики инсульта у больных ФП
Выбор орального антикоагулянта у пациентов с неклапанной ФП
При выборе ОАК у пациента с неклапанной ФП целесообразно руководствоваться следующими общими правилами:
1) НОАК характеризуются более благоприятным профилем эффективности и безопасности по сравнению с варфарином, и потому должны рассматриваться в качестве препаратов выбора при ФП неклапанной этиологии;
2) следует принимать в расчет индивидуальные клинические обстоятельства, которые могут повлиять на выбор ОАК и его дозировку (возраст и масса тела пациента, наличие почечной дисфункции, риск геморрагических осложнений, лекарственные взаимодействия и др.).
3) ввиду более высокой цены на НОАК по сравнению с варфарином (даже с учетом затрат на контроль МНО) все финансовые вопросы должны быть решены до назначения препаратов.
В реальной клинической практике выбор между различными ОАК и определение правильной дозировки препарата может представлять трудность для врача, учитывая нюансы фармакокинетики этих лекарственных средств и различную доказательную базу. Упростить принятие решения может создание локального протокола, действующего в пределах лечебного учреждения и обеспечивающего единый подход к вопросам профилактики кардиоэмболического инсульта независимо от «профильности» пациента. Пример подобного протокола представлен в Приложении 12. При его разработке авторы опирались на клинические рекомендации и данные доказательной медицины, а также возможности лечебного учреждения, для которого этот протокол был предназначен.
Краткие сведения о НОАК, полученные в ходе клинических испытаний
У пациентов, принимающих дабигатран, апиксабан, ривароксабан и эдоксабан, отсутствует необходимость в рутинном контроле показателей свертывающей системы крови.
• Дабигатран в дозе 150 мг 2 раза в день по сравнению с варфарином эффективнее снижает риск инсульта/системных эмболий, а также инсульта неуточненной этиологии, обладает сопоставимой безопасностью с точки зрения развития крупных кровотечений, использование его сопряжено с меньшими рисками возникновения геморрагического инсульта, внутричерепных кровоизлияний, общей частоты кровотечений и жизнеугрожающих кровотечений.
• Дабигатран в дозе 110 мг 2 раза в день по сравнению с варфарином обладает не меньшей эффективностью по снижению риска инсульта/системных эмболий и достоверно большей безопасностью, вызывая меньшее количество крупных кровотечений, жизнеугрожающих кровотечений, геморрагических инсультов, внутричерепных кровоизлияний.
• Апиксабан по сравнению с варфарином обладает большей эффективностью в снижении риска инсультов/системных эмболий, более низким риском развития крупных кровотечений, геморрагических инсультов, внутричерепных кровоизлияний, а также снижает риск смертности от всех причин.
• Апиксабан пациентам с ФП назначают в дозе 5 мг два раза в день.
• Необходимо снижать дозу апиксабана до 2,5 мг дважды в день у пациентов с клиренсом креатинина 15- 29 мл/мин или обладающих двумя или более из следующих характеристик: возраст старше 80 лет, масса тела менее 60 кг или концентрация креатинина в плазме крови ≥133 мкмоль/л.
• Ривароксабан по сравнению с варфарином обладает не меньшей эффективностью по снижению риска инсульта/системных эмболий, сопоставимым риском крупных кровотечений, более низким риском геморрагических инсультов и внутричерепных кровоизлияний.
• Ривароксабан пациентам с ФП назначают в дозе 20 мг 1 раз в день.
• Необходимо снижать дозу ривароксабана до 15 мг 1 раз в день пациентам с клиренсом креатинина в диапазоне от 15 до 49 мл/мин.
• Эдоксабан в обеих дозировках (60 мг или 30 мг 1 р в день) по сравнению с варфарином обладает не меньшей эффективностью по снижению риска инсульта и системных эмболий при существенно меньших рисках разных геморрагических осложнений.
• Использование апиксабана, ривароксабана и эдоксабана противопоказано у больных с клиренсом креатинина <15 мл/мин, дабигатрана - с клиренсом креатинина <30 мл/мин.
• Использование дабигатрана, апиксабана, ривароксабана и эдоксабана противопоказано у больных, которым проводится гемодиализ.
Эффективность и безопасность НОАКУ пациентов с ФП и почечной дисфункцией
В отличие от варфарина, который полностью выводится через желудочно-кишечный тракт, каждый из НОАК имеет определенную долю почечной элиминации. В связи с этим особый интерес представляет применение НОАК у пациентов с хронической болезнью почек (ХБП).
Краткий обзор НОАК, изучавшихся в рандомизированных клинических испытаниях у пациентов с ФП, коррекция их дозировок, эффективность и безопасность в зависимости от наличия почечной дисфункции представлены в таблице 31.
Периоперационное ведение пациентов с ФП, принимающих НОАК
Если пациенту требуется выполнение планового хирургического вмешательства, сроки отмены антикоагулянта зависят от вида операции, принимаемого препарата и функции почек (табл. 32).
Возобновление антикоагулянтной терапии после хирургического вмешательства
• Назначение антикоагулянтов после хирургических вмешательств внесердечной локализации должно быть адаптировано к виду операции и осуществляться с учетом риска тромбоэмболических осложнений в соответствии со шкалой CHA2DS2-VASC.
• При вмешательствах с низким риском кровотечения нет необходимости прерывать антикоагулянтную терапию, поскольку вмешательство выполняется на «излете» времени действия препарата.
• При вмешательствах с умеренным риском кровотечения антикоагулянтную терапию следует возобновить через 6—8 часов при достижении устойчивого гемостаза.
• При вмешательствах с высоким риском кровотечения антикоагулянтную терапию следует возобновить через 48-72 часа при достижении устойчивого гемостаза. Антикоагулянтную терапию для профилактики флеботромбоза у иммобилизированных пациентов можно начать спустя 6—8 часов после выполнения оперативного вмешательства.
• Выбор стратегии периоперационной антикоагулянтной терапии должен быть индивидуальным и всегда требует коллегиального обсуждения.
Антикоагулянтная терапия у пациентов, которым планируется выполнение катетерной аблации
У пациентов, которым планируется выполнение катетерной аблации, следует предпочесть непрерывную терапию антикоагулянтами (варфарином или НОАК), не прибегая к тактике «гепаринового моста». При этом необходимо учитывать, что отмена одной дозы НОАК не рассматривается как прерывание антикоагулянтной терапии.
Таблица З.1. НОАК у пациентов с ФП и почечной дисфункцией
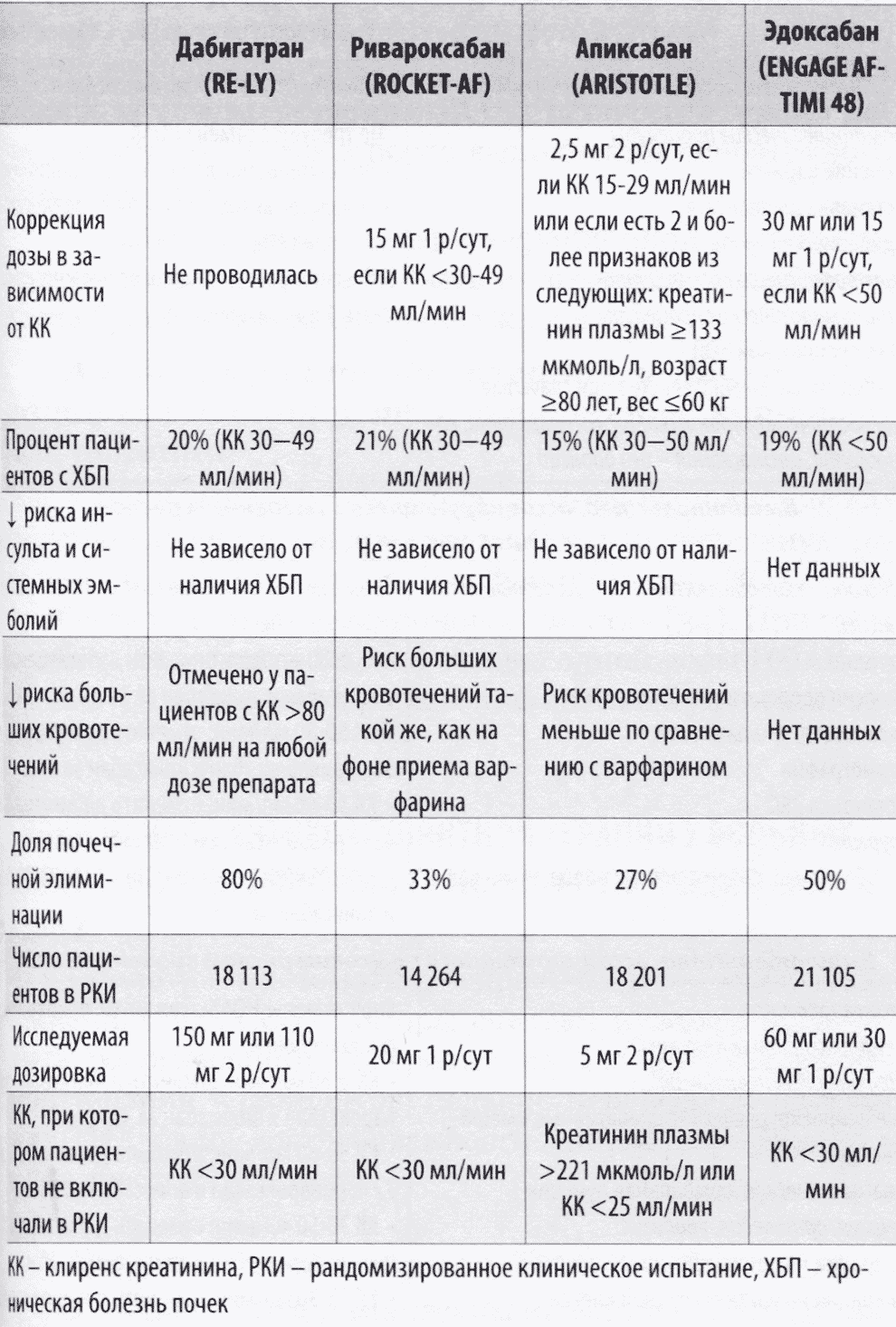
Таблица 32. Сроки отмены НОАК перед плановым оперативны вмешательством, с изменениями

ИОЛ - искусственная оптическая линза, КК - клиренс креатинина, НОАК - не зависящие от витамина К оральные антикоагулянты, ТУР - трансуретральная резекция, ФЭК - факоэмульсификация катаракты, ЭКС - электрокардиостимулятор
Сроки начала антикоагулянтной терапии у больных, перенесших инсульт или транзитную ишемическую атаку
Несмотря на тематику справочника - первичная профилактика ССЗ - авторы считают нужным представить рекомендации по срокам начала антикоагулянтной терапии у пациентов, недавно перенесших инсульт или ТИА, ввиду востребованности данной информации в клинической практике.
Ишемический инсульт/ТИА
У пациентов с ишемическим инсультом или ТИА начало терапии ОАК целесообразно отсрочить во избежание геморрагической трансформации ишемического очага (рис. 14).
Факторы, способствующие раннему началу приема антикоагулянтов:
• низкая NIHSS (<8)
• малые размеры /отсутствие изменений при нейровизуализации
• высокий риск рецидива, например, тромб в полости сердца (по данным ЭХО-КГ)
• нет необходимости в чрескожной эндоскопической гастростомии
• нет геморрагической трансформации
• клинически стабильный пациент
• молодой пациент
• контролируемая артериальная гипертензия
Факторы, способствующие позднему началу приема антикоагулянтов:
• высокая NIHSS (>8)
• болыпие/средние размеры инфаркт мозга при нейровизуализации
• необходимость установки гастростомы или проведения «большого» хирургического вмешательства
• необходимость в операции на сонных артериях
• геморрагическая трансформация
• нестабильный неврологический статус
• пожилой пациент
• неконтролируемая артериальная гипертензия
Рисунок 14. Сроки назначения НОАК после ТИА или ишемического инсульта
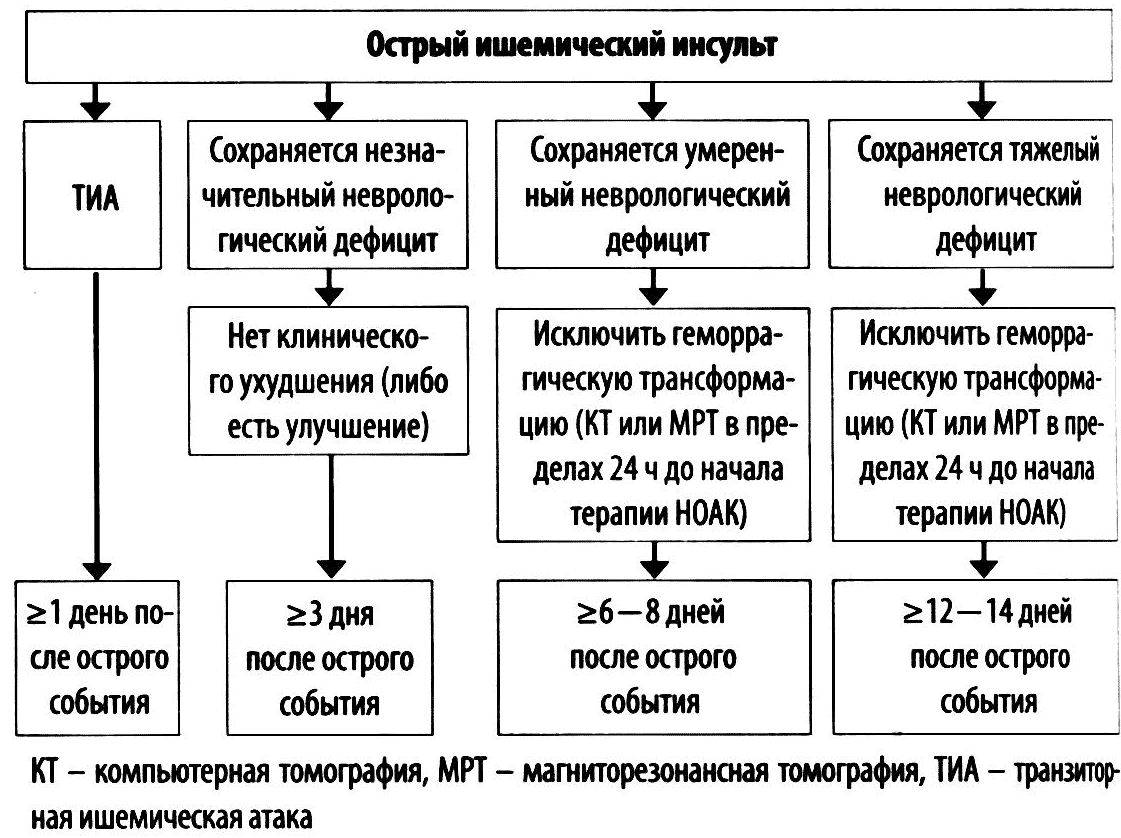
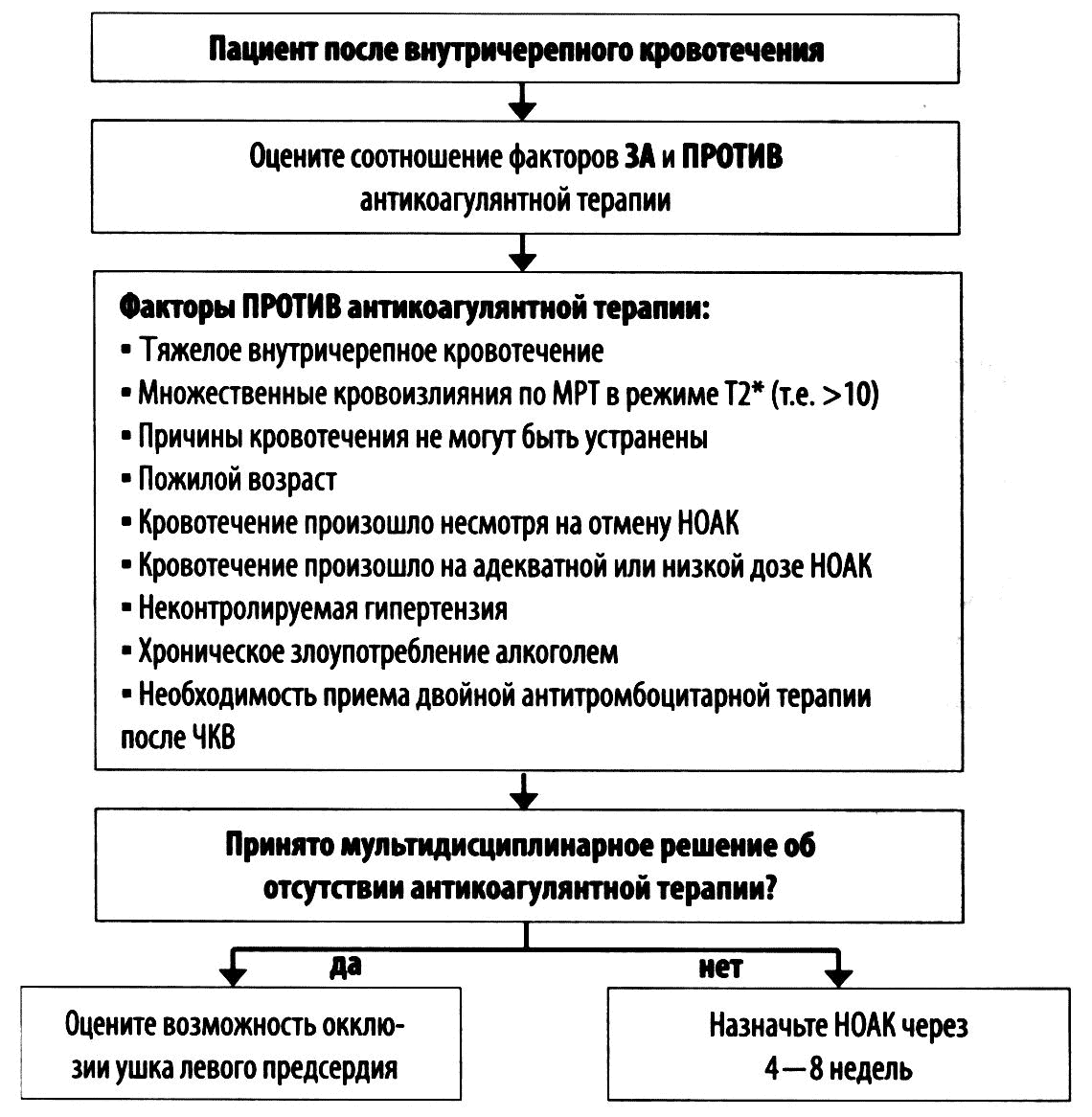
Рисунок 15. Сроки назначения НОАК поте внутричерепной гематомы
Внутричерепное кровоизлияние
У пациентов с ФП, перенесших внутричерепное кровоизлияние, назначение или возобновление терапии ОАК рекомендовано через 4-8 недель, с учетом выявления и лечения причины кровотечения, коррекции факторов риска геморрагических осложнений (рис. 15).
Факторы «за» старт терапии антикоагулянтами:
• Кровотечение происходило на фоне приема АВК или установлена передозировка НОАК
• Травма или устранимая причина кровотечения
• Молодой возраст
• Хорошо контролируется гипертензия
• Медиальная гематома
• Нет признаков лейкоареоза в белом веществе больших полушарий
• Хирургически удаленная субдуральная гематома
• Субарахноидальное кровоизлияние: клипированная или эмболизированная аневризма
• Высокий риск ишемического инсульта
Контроль частоты сердечных сокращений у больных ФП
Принципы стратегии контроля ЧСС у пациентов с ФП представлены в Приложении 13.
Восстановление и поддержание синусового ритма
Принципы стратегии контроля синусового ритма у пациентов с ФП представлены в Приложении 14.
Трепетание предсердий: ключевые положения
• Подходы к профилактике кардиоэмболического инсульта у пациентов с трепетанием предсердий аналогичны таковым при ФП.
• Чреспищеводная электрокардиостимуляция для купирования пароксизма трепетания предсердий является приемлемой альтернативой электроимпульсной терапии (ЭИТ) (при условии наличия персонала, обладающего должной подготовкой и опытом).
• Катетерная аблация каватрикуспидального перешейка является методом выбора при лечении пациентов с типичным трепетанием предсердий при неэффективности антиаритмической терапии (ААТ) либо может применяться в качестве альтернативы ААТ у лиц, не получавших ранее медикаментозного лечения.
• Если у пациента документировано наличие трепетания предсердий и ФП, то аблация каватрикуспидального перешейка должна стать частью процедуры аблации, выполняемой по поводу ФП.
Диспансерное наблюдение пациентов с ФП
Принципы диспансерного наблюдения пациентов с нарушениями сердечного ритма, включая ФП, представлены в Приложении 1.
Купить медицинские книги по кардиологии в интернет-магазине shopdon.ru
Авторы: Виноградов О. И., Карташева Е. Д.

Справочник посвящён основным направлениям медикаментозной профилактики и принципам здорового образа жизни, позволяющим эффективно снизить риск сердечно-сосудистых катастроф. Источником предоставленной здесь информации являются российские и международные рекомендации, соответствующие концепции которых изложены в лаконичной, но всеобъемлющей манере. Целевая аудитория - врачи общего профиля, терапевты, кардиологи, неврологи, эндокринологи, организаторы здравоохранения и другие специалисты, заинтересованные в повсеместном внедрении в клиническую практику мер по снижению сердечно-сосудистой заболеваемости и смертности. Прошло три года с момента выхода в свет первого издания справочника. За это время в медицинском мире накопилось много новой информации - завершилось несколько крупных клинических испытаний, были обновлены некоторые рекомендации - и авторы, несомненно, не могли оставить эти изменения без внимания. Во втором издании справочника вы найдете актуальные данные по лечению пациентов с дислипидемией, артериальной гипертензией и сахарным диабетом, кроме того, был внесен ряд правок в остальные разделы справочника. Для вашего удобства ключевые изменения представлены в виде списка в конце книги.
Купить медицинские книги по кардиологии в интернет-магазине shopdon.ru
Содержание книги "Первичная профилактика сердечно-сосудистых заболеваний: инфаркта миокарда, инсульта, сердечно-сосудистой смерти" - Виноградов О. И., Карташева Е. Д.
1. Определение суммарного сердечно-сосудистого риска
Корригируемые и некорригируемые факторы риска сердечно-сосудистых заболеваний
Стратификация риска сердечно-сосудистых заболеваний
Правила оценки риска по шкале SCORE
Кому определять риск по шкале SCORE?
Сердечно-сосудистый риск и лечебная тактика
Рекомендации по ведению пациентов в зависимости от величины суммарного сердечно-сосудистого риска
Факторы, увеличивающие риск сердечно-сосудистых заболеваний независимо от показателей SCORE
II. Организация диспансерного наблюдения
III. Коррекция факторов риска
1. Дислипидемия
Ключевые положения
Целевые значения липидов.
Лечебная тактика в зависимости от уровня ЛПНП и сердечно-сосудистого риска
Медикаментозные методы коррекции дислипидемии
Комбинированная гиполипидемическая терапия
Особые клинические обстоятельства
Практические аспекты липидснижающей терапии
2.Артериальная гипертензия
Ключевые положения
Определение сердечно-сосудистого риска при АГ
Классификация
Классификация степеней повышения ЛД
Лабораторное и инструментальное обследование пациента с АГ
Подходы к лечению больных АГ
Цели лечения у больных АГ
Выбор антигипертензивных препаратов
Стартовое лечение АГ: монотерапия или комбинированная терапия?
Комбинированная антигипертензивная терапия: ключевые аспекты
Приверженность лечению у больных АГ
Диспансерное наблюдение пациентов с АГ
3. Сахарный диабет
Ключевые положения
Диагностические критерии СД и других нарушений гликемии
Определение сердечно-сосудистого риска при СД
Диагностические подходы
Ключевые положения профилактики СД
Поддержание нормотензии у пациентов с СД
Коррекция дислипидемии у больных с СД
Лечение гипергликемии у пациентов с СД
Антитромбоцитарная терапия у больных СД
Диспансерное наблюдение пациентов с СД
4. Избыточная масса тела
Ключевые положения
Критерии нормальной и избыточной массы юла
Методы диагностики ожирения
Цели лечения больных ожирением
Немедикаментозные методы лечения ожирения
Принципы питания при избыточной массе юла
Физическая активность при ожирении
Медикаментозные методы лечения ожирения
Хирургические методы лечения ожирения
5. Фибрилляция предсердий
Ключевые положения
Эпидемиология ФП
Рекомендации по диагностике ФП
Клинические варианты ФП
Основные направления лечения пациентов с ФП
Профилактика инсульта и системных эмболий у пациентов с ФП
Оценка риска инсульта при ФП
Оценка риска кровотечения у пациентов с ФП
Алгоритм выбора метода профилактики инсульта у пациентов с ФП
Выбор орального антикоагулянта у пациентов с неклапанной ФП
Критические сведения о НОАК, полученные в ходе клинических испытаний
Эффективность и безопасность НОАК у пациентов с ФП и почечной дисфункцией
Периоперационное ведение пациентов с ФП, принимающих НОАК
Сроки начала антикоагулянтной терапии у больных, перенесших инсульт или транзиторную ишемическую атаку
Контроль частоты сердечных сокращений у больных ФП
Восстановление и поддержание синусового ритма у больных ФП
Трепетание предсердий: ключевые положения
Диспансерное наблюдение пациентов с ФП
6. Синдром обструктивного апноэ сна
Ключевые положения
СОАС: определение
СОАС как фактор риска фатальных и нефатальных осложнений
Клинические проявления СОАС
У кого следует заподозрить наличие СОАС?
Методы диагностики СОАС
Лечение СОАС
Ситуационное облегчение храпа и проявлений СОАС: правила для пациентов
7. Модификация образа жизни
7.1 Отказа от курения
Фармакотерапия для преодоления табачной зависимости
7.2 Рекомендации по употреблению алкоголя
7.3 Рекомендации по питанию
Ключевые положения
Жирные кислоты
Минералы
Витамины
Клетчатка
Отдельные группы продуктов питания
7.4 Рекомендации по физической активности
8. Низкая приверженность лечению
Ключевые положения
Основные причины невыполнения пациентом врачебных рекомендаций
«Многокомпонентные таблетки»
9. Антитромбоцитарная терапия
Ключевые положения
IV Приложения
Приложение 1. Принципы диспансерного наблюдения пациентов с АГ, СД и нарушениями сердечного ритма
Приложение 2. Диагностические критерии семейной гиперхолестеринемии
Приложение 3. Алгоритм коррекции гиполипидемической терапии при появлении симптомов миопатии
Приложение 4. Соответствие уровней гликированного гемоглобина, измеренных в процентном содержании и в ммоль/моль
Приложение 5. Европейские рекомендации по скринингу на наличие сахарного диабета
Приложение 6. Шкала риска кровотечения у пациентов с ФП на фоне антикоагулянтной терапии HAS-BLED
Приложение 7. Протокол назначения антитромботической терапии у пациентов с фибрилляцией и трепетанием предсердий
Приложение 8. Контроль частоты сердечных сокращений у пациентов с ФП
Приложение 9. Восстановление и поддержание синусового ритма у пациентов с ФП
Купить медицинские книги по кардиологии в интернет-магазине shopdon.ru
























































































0 комментариев