Повреждения сухожилий пальцев кисти. Хирургия кисти. Лекция для врачей
Лекция для врачей "Повреждения сухожилий пальцев кисти. Хирургия кисти." (отрывок из книги "Хирургия кисти: избранное" - В. Ф. Байтингер, И. О. Голубев)
Повреждения сухожилий разгибателей пальцев кисти
Повреждения сухожилий разгибателей пальцев составляют до 9% всех повреждений кисти, из них закрытые повреждения сухожилий разгибателей — 61%, открытые — 22%, а открытые повреждения в сочетании с переломами фаланг пальцев кисти — 17%.
Частота повреждений сухожилий разгибателей пальцев кисти у детей составляет 22,4%. У взрослых повреждения сухожилий разгибателей пальцев кисти наблюдаются на разных уровнях и с различной частотой: на уровне пальцев кисти — 19%, на тыле кисти — 52%, в нижней трети предплечья — в 28,7%. Подкожные разрывы сухожилий разгибателей пальцев на уровне дистального межфалангового сустава составляют 1,5-3% всех травм кисти. В структуре травм опорно-двигательного аппарата травмы сухожилий разгибателей пальцев кисти составляют от 0,5 до 6,3%.
Анатомия и биомеханика разгибательного аппарата пальцев кисти
Функциональное единство разгибателей пальцев и собственных мышц кисти (червеобразных и межкостных) впервые отметил Н. П. Пирогов в 1843 г. и ввел в отечественную литературу термин «разгибательный аппарат пальцев кисти», а собственным мышцам кисти дал название «тыльный апоневроз».
На уровне выхода сухожилий глубоких сгибателей из запястного канала к ним прикрепляются червеобразные мышцы, которые вплетаются в разгибательный аппарат пальцев кисти на уровне проксимальной фаланги и расположены диагонально. Это уникальная кинематическая цепь (сухожилие-мышца-сухожилие) играет важную роль в сохранении баланса между сгибателями и разгибателями кисти. Червеобразные мышцы способствуют разгибанию в межфаланговых суставах (рис. 20.1), расслабляя сухожилия глубокого сгибателя, от которого червеобразные мышцы берут начало.
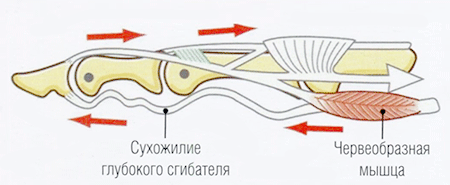
Рис. 20.1 Разгибание в суставах пальца кисти. Белая стрелка указывает направление смещения червеобразных и межкостных мышц при разгибании, верхние красные стрелки — направление сокращения сухожилия разгибателя при разгибании, нижние красные стрелки — направление расслабления сухожилия глубокого сгибателя при разгибании.
При их сокращении смещается сухожилие глубокого сгибателя с проксимальной части пястной кости на ее дистальную часть, тем самым превращая червеобразную мышцу в разгибатель, подобный межкостной мышце.
На уровне пястно-фаланговых суставов брюшки межкостных и червеобразных мышц переходят в сухожильную часть, которая на уровне проксимальных межфаланговых суставов прикрепляется с обеих сторон к сухожильному «капюшону». Межкостные и червеобразные мышцы отделены от надкостницы основной фаланги рыхлой клетчаткой и при разгибании пальца, сокращаясь, перемещаются в проксимальном направлении на 0,6-0,7 см (рис. 20.2). Вследствие этого их сгибательное воздействие на пястно-фаланговый сустав прекращается, и они начинают играть роль разгибателя средней и проксимальной фаланг, в то время как сам разгибатель фиксирует в положении разгибания только дистальную фалангу.
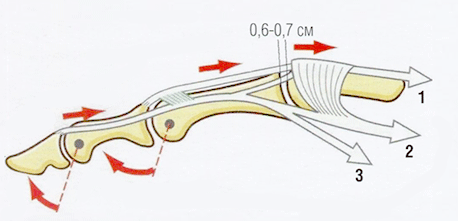
Рис. 20.2 Смещение сухожильного капюшона над пястно-фаланговым суставом на 0,6-0,7 см. Верхние три красные стрелки указывают направление сокращения сухожилия разгибателя при разгибании, три белые стрелки — смещение сухожильного капюшона в проксимальном направлении (1 —смещение центрального пучка сухожилия разгибателя, 2 — смещение межкостной мышцы, 3 — смещение червеобразной мышцы), нижние две красные стрелки указывают на разгибание проксимальной и дистальной фаланг.
Влияние межкостных и червеобразных мышц на функцию фаланг пальцев кисти:
• пястно-фаланговый сустав согнут на 90° — разгибающее воздействие межкостных мышц на межфаланговые суставы равно нулю, а действие сухожилия разгибателя максимально;
• пястно-фаланговый сустав разогнут на 180° — разгибающее воздействие сухожилия разгибателя на межфаланговые суставы равно нулю, а межкостные мышцы максимально напрягают боковые пучки сухожилия разгибателя;
• пястно-фаланговый сустав находится в среднем положении — сочетанное действие сухожилий разгибателей и межкостных мышц.
Классификация
Разгибательный аппарат пальцев кисти разделен на анатомические зоны, в соответствии с которыми выбирают оптимальную технику сухожильного шва и методы реабилитации.
Разгибательный аппарат трехфаланговых пальцев кисти
Разгибательный аппарат II—V пальцев кисти разделен на 9 зон (рис. 20.3):
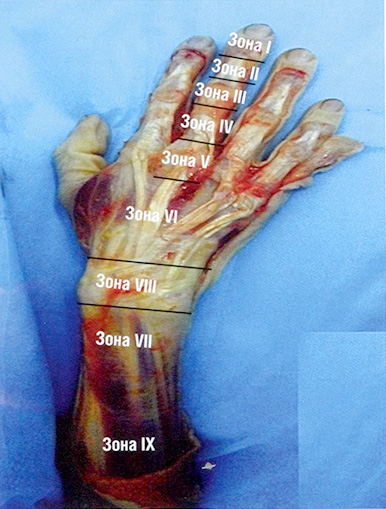
Рис. 20.3 Разделение разгибательного аппарата кисти на зоны.
• зона I — дистальный межфаланговый сустав;
• зона II — средняя фаланга;
• зона III — проксимальный межфаланговый сустав; область прикрепления центрального пучка сухожилия разгибателя и расположения боковых пучков;
• зона IV — проксимальная фаланга; центральный пучок сухожилия разгибателя покрывает 1/3 окружности фаланги;
• зона V — пястно-фаланговый сустав; область разгибательного «капюшона»;
• зона VI — пястье и запястье;
• зона VII — кистевой сустав; в этой зоне сухожилия разных пальцев связаны межсухожильными перемычками;
• зона VIII — нижняя треть предплечья. В этой зоне тесно расположены сухожилия, переходящие в мышцы на разном уровне;
• зона IX — средняя и верхняя трети предплечья. Здесь находится мышечная часть разгибательного аппарата пальцев кисти.
Разгибательный аппарат первого пальца кисти
Разгибательный аппарат I пальца кисти разделен на 5 зон (рис. 20.4):
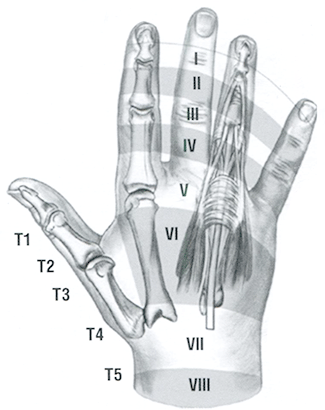
Рис. 20.4 Зоны сухожилий разгибателей кисти
• зона Т1 — над межфаланговым суставом; диаметр сухожилия длинного разгибателя I пальца кисти в этой зоне существенно больше по сравнению с диаметром разгибателя трехфаланговых пальцев;
• зона Т2 — проксимальная фаланга; в этой зоне сухожилие длинного разгиба-теля имеет такой же диаметр, что и в зоне Т1;
• зона ТЗ — пястно-фаланговый сустав I пальца кисти; здесь расположены короткий и длинный разгибатели I пальца;
• зона Т4 — пястная кость; в этой зоне сухожилия короткого и длинного разгибателей I пальца расходятся в проксимальном направлении в первый и третий костно-фиброзные каналы соответственно;
• зона Т5 — область под удерживателем разгибателей; сухожилие длинного разгибателя большого пальца огибает бугорок Листера в третьем костно-фиброзном канале предплечья.
Механизм повреждения
Особенности повреждения сухожилий разгибателей трехфаланговых пальцев
Зона I
J. R. Doyle выделил на этом уровне 4 типа повреждений сухожилий разгибателей пальцев кисти:
• тип 1 — закрытое повреждение сухожилия или отрыв его от места прикрепления к дистальной фаланге;
• тип 2 — открытое повреждение сухожилия;
• тип 3 — открытое повреждение сухожилия с дефектом мягких тканей;
• тип 4 — открытый перелом основания дистальной фаланги; подразделяют на подтипы: 4А — эпифизиолиз у детей; 4В — перелом с вовлечением 20-50% суставной поверхности; 4С — перелом с вовлечением более 50% суставной поверхности с ранним или поздним подвывихом фаланги.
Повреждения сухожилий разгибателей на уровне дистального межфалангового сустава может быть как открытым, так и закрытым, но чаще встречается закрытое повреждение. Механизм закрытого повреждения в зоне I: резкое сгибание дистальной фаланги в межфаланговом суставе и переразгибание в проксимальном межфаланговом суставе (как правило, вследствие прямого удара пальцем или падения на палец, т.е. когда палец внезапно встречает препятствие при быстром движении). При повреждении сухожилия разгибателя дистальнее слияния боковых пучков на уровне его прикрепления к дистальной фаланге она принимает положение сгибания за счет превалирования тонуса глубокого сгибателя, фиксирующегося к ладонной поверхности дистальной фаланги. Такой вариант деформации пальца в западной литературе называют “mallet finger” — «палец-молоточек», или молоткообразный палец (рис. 20.5А).
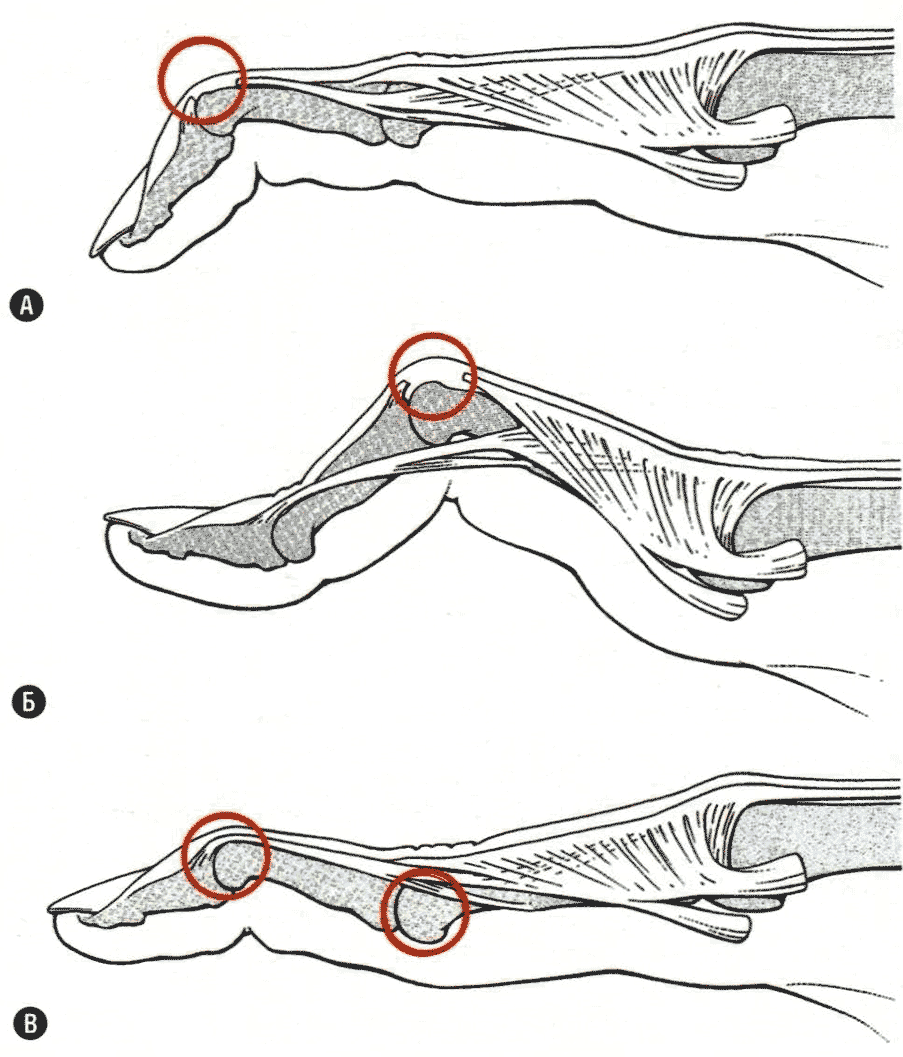
Рис. 20.5 Деформации пальца после повреждений разгибательного аппарата по Schmidt и Lanz. (А) Повреждение в области дистальной фаланги (деформация «палец-молоточек»), (Б) Повреждение в области средней фаланги (деформация «пуговичная петля»), (В) Повреждение при изолированном повреждении сухожилия поверхностного сгибателя в области проксимальной фаланги (деформация «лебединая шея»).
Повреждения типа 1 по Doyle встречаются чаще, чем повреждения типа 2,3 и 4 вместе взятых. При подкожном разрыве степень дефицита разгибания дистальной фаланги может варьировать от нескольких градусов до 75°. Как правило, деформация происходит сразу после травмы, но в некоторых случаях она формируется отсрочено — через несколько часов или даже дней. На I пальце закрытые повреждения наблюдаются существенно реже, чем на трехфаланговых пальцах.
После повреждения сухожилия по типу 2 деформация происходит сразу. Зачастую повреждение затрагивает и дистальный межфаланговый сустав, что следует учитывать при первичной хирургической обработке.
Повреждение по типу 3 обычно сопряжено с дефектом не только сухожилия, но и тканей, его покрывающих.
Все повреждения типа 4, как правило, сопровождаются ладонным подвывихом дистальной фаланги из-за повреждения капсулы сустава и тяги глубокого сгибателя.
Зона II
В этой зоне наблюдаются только открытые повреждения сухожилия разгибателя на уровне средней фаланги. По механизму повреждения могут быть резанными, ушибленными или результатом размозжения тканей пальца.
Зона III
На уровне проксимального межфалангового сустава встречаются как открытые, так и закрытые повреждения сухожилия разгибателей пальцев кисти. При нарушении целости центрального пучка сухожилия разгибателя с разрывом треугольной связки боковые пучки сухожилия смещаются в сторону ладони. Через образовавшуюся между разошедшимися боковыми пучками сухожилия разгибателя щель выступает головка проксимального межфалангового сустава трехфалангового пальца кисти. Последующее «сморщивание» боковых пучков фиксирует среднюю фалангу в положении сгибания, а дистальную — в положении разгибания. Это так называемый симптом петли — двойная контрактура пальца. В западной литературе такой вариант деформации пальца называют деформацией «пуговичная петля», или «бутоньерка» (“boutonniere deformity”) (см. рис. 20.5Б).
Полной противоположностью данной деформации пальца является деформация «лебединая шея» (“swan-neck”) (см. рис. 20.5В), когда в связи с сохранением функций среднего пучка разгибателя и собственных мышц кисти средняя фаланга принимает положение незначительного переразгибания.
Зона IV
В этой зоне на уровне проксимальной фаланги все травмы сухожилия разгибателя открытые. Поскольку разгибатель в зоне IV окутывает фалангу примерно на 1/3 ее окружности, то, как правило, повреждаются только наиболее тыльно расположенные центральные волокна сухожилия разгибателя пальцев кисти.
Зона V
При повреждении на уровне пястно-фалангового сустава («повреждение боксеров») происходит открытый разрыв сухожилия разгибателя над выступающей головкой пястной кости с утратой функции разгибания в пястно-фаланговом суставе. Анатомически разрыв происходит выше уровня тыльного апоневроза, а значит сгибательная функция коротких мышц кисти сохранна. При этом повреждении дистальная и средняя фаланги в среднем положении кисти будут находиться в состоянии незначительного сгибания, а проксимальная фаланга в пястно-фаланговом суставе принимает положение выраженного сгибания.
Зона VI
В этой зоне сухожилия разгибателей повреждаются на уровне пястья и запястья. Под
кожные разрывы возможны только при системных заболеваниях, например ревматоидном полиартрите. Чем проксимальнее повреждение, тем вероятнее повреждение нескольких сухожилий разгибателей пальцев кисти. Если повреждение располагается дистальнее сухожильных перемычек (conexus intertendineus), то нарушение функции будет незначительным. Однако в случае более проксимального повреждения центральный конец сухожилия существенно сократится.
Зоны VII-IX
В этих зонах всегда происходят открытые повреждения острым предметом.
Особенности повреждения сухожилий разгибателей первого пальца кисти
Зона Т
В зоне Т1 чаще наблюдается открытое повреждение сухожилия длинного разгибателя I пальца. Повреждение сухожилий разгибателей I пальца в остальных зонах (Т2-Т4) сочетается с повреждением поверхностной ветви лучевого нерва и лучевой артерии. При ранении в зоне Т5 (уровень запястно-пястного сустава и запястных каналов) могут повреждаться оба сухожилия разгибателя и длинная отводящая мышца большого пальца. Кроме того, у больных ревматоидным артритом часто встречаются подкожные разрывы I пальца кисти.
В зоне Т1 возможны разрыв сухожилия, вызванный травмой непосредственно сухожилия (первичный разрыв), и разрыв сухожилия вследствие перелома, например лучевой кости в типичном месте, или профессиональной деятельности (вторичный разрыв).
Разрывы сухожилия вследствие профессиональной деятельности были хорошо описаны в конце прошлого столетия военными врачами. Например, левая кисть армейских барабанщиков при удержании барабанной палочки находится всегда в положении выраженного тыльного сгибания в лучезапястном суставе. Вследствие такого нефизиологического положения обычными были тендовагинит и дегенерация сухожилий разгибателей I пальца, что и приводило к их спонтанному разрыву.
На разрыв сухожилия длинного разгибателя большого пальца после перелома лучевой кости впервые обратили внимание в 1885 г. N. H. Linder и в 1813 г. Geynike. Обычно разрыв сухожилия происходит на уровне дистального края карпальной связки. Выше этого уровня разрыв сухожилия наблюдается редко (приблизительно в 7% случаев). Дистальный конец поврежденного сухожилия длинного разгибателя I пальца прощупывается в виде узелка над первой пястной костью. Проксимальный конец сухожилия сокращается и смещается в проксимальном направлении довольно далеко, а сухожильное влагалище спадается.
В отношении патогенеза разрыва сухожилия длинного разгибателя I пальца мнение хирургов сходятся. Придается особое значение анатомии третьего костно-фиброзного канала и ходу сухожилия длинного разгибателя. L. Kokhen считал бугорок Листера, образующий радиальный край третьего костно-фиброзного канала, гипомохлионом (бугристость кости на входе канала), над которым сухожилие длинного разгибателя при движении разволокняется.
Клиника и диагностика
В случае закрытого повреждения сухожилий разгибателей трехфаланговых пальцев кисти на уровне дистального межфалангового сустава (зона I) обязательно проведение рентгенологического исследования для исключения перелома-вывиха сустава и отрыва сухожилий разгибателей от места их прикрепления на уровне дистальной фаланги. Ультразвуковое исследование позволяет подтвердить разрыв сухожилия и определить степень расхождения его концов.
Клинические признаки открытых повреждений сухожилий разгибателей пальца кисти: наличие раны на тыльной поверхности пальца и нарушение его активного разгибания в межфаланговых суставах.
Лечение
Сложность функциональной анатомии разгибателей пальцев кисти с точки зрения механики движения (реципрокность) объясняет тот факт, что полноценную сгибательно-разгибательном функцию пальцев можно обеспечить только при полной сохранности всех анатомических структур как сгибательного, так и разгибательного аппарата пальцев кисти. Задачей лечения повреждений сухожилий разгибателей является восстановление всех структур разгибательного аппарата пальцев кисти и функциональной полноценности межфаланговых суставов.
Повреждения сухожилий разгибателей трехфаланговых пальцев
Зона I
В мировом сообществе кистевых хирургов принято, что при повреждении сухожилий разгибателей пальцев кисти в зоне I необходимо консервативное или хирургическое лечение с обязательной иммобилизацией дистального межфалангового сустава в положении переразгибания, хотя это абсолютно противоречит биомеханике сухожилий сгибателей и разгибателей пальцев кисти. При сокращении сухожилий сгибателей пальцев происходит сгибание в межфаланговых суставах и сухожилия разгибателей расслабляются, а при сокращении сухожилий разгибателей пальцев происходит разгибание межфаланговых суставов. Этот механизм работает благодаря особенностям анатомии червеобразных и межкостных мышц.
Опишем технику хирургического лечения при молоткообразной деформации трехфаланговых пальцев, апробированную нами на большом клиническом материале (246 пациентов). Операцию выполняем под проводниковой анестезией кисти через П-образный доступ к сухожилию разгибателей пальцев кисти над дистальным межфаланговым суставом (рис. 20.6).
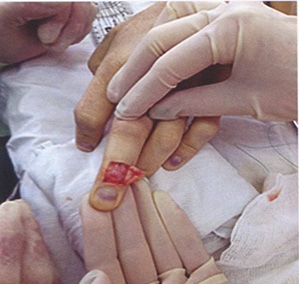
Рис. 20.6 П-образный доступ к сухожилию разгибателей пальцев кисти в зоне I.
В результате обеспечивается разный уровень наложения сухожильного и кожного швов. На поврежденные концы сухожилия мы накладываем обычный П-образный шов рассасывающейся нитью 4/0 из PDS. Кожу сшиваем узловыми швами нерассасывающимся шовным материалом (рис. 20.7).
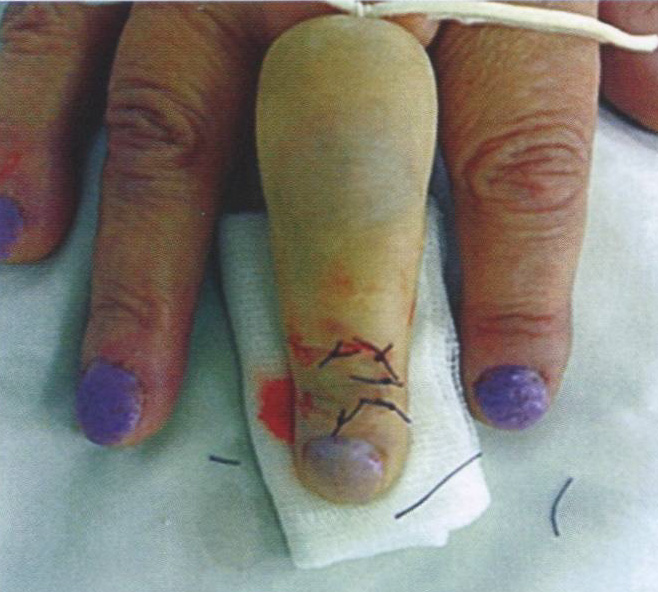
Рис. 20.7 Узловые швы на коже.
После операции обеспечиваем гипсовую иммобилизацию на 6 недель:
• изолированную — при повреждении II или V пальца;
• совместную с остальными пальцами — при повреждении III и/или IV пальцев.
При изолированной и совместной иммобилизации следует фиксировать пальцы в положении сгибания пястно-фалангового сустава под углом 58°, проксимального межфалангового сустава — под углом 34°, дистального межфалангового сустава — в положении полного разгибания, а также лучезапястный сустав (рис. 20.8).
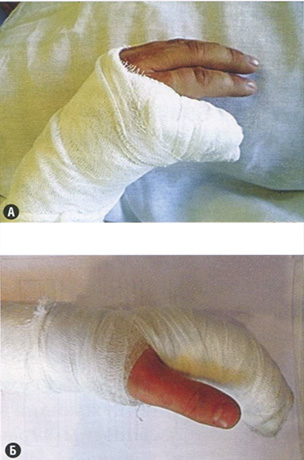
Рис. 20.8 Гипсовая иммобилизация в соответствие с нашим алгоритмом лечения подкожных разрывов сухожилий разгибателей пальцев кисти в зоне I. (А) Изолированная иммобилизация V пальца. (Б) Совместная иммобилизация всех пальцев при подкожном разрыве сухожилия разгибателя III пальца.
Результаты ультразвуковых исследований, магнитно-резонансной томографии и интраоперационных исследований доказывают, что именно такое положение межфаланговых суставов трехфаланговых пальцев кисти обеспечивает расслабление боковых пучков и уменьшает натяжение в области сухожильного шва.
Застарелые повреждения сухожилий разгибателей пальцев кисти в зоне I наблюдаются у 57% пациентов с молоткообразной деформацией. Это связано с ошибками диагностики повреждений сухожилий разгибателей пальцев кисти в этой зоне (28,4%) и лечения (36,1%. В случае застарелого повреждения сухожилий разгибателей пальцев кисти многие хирурги рекомендуют оперативное лечение — тендопластику центрального пучка по Aiache. При застарелых повреждениях сухожилия длинного разгибателя I пальца некоторые хирурги выполняли транспозицию сухожилия собственного разгибателя II пальца на позицию длинного разгибателя I пальца.
Зона II
Повреждения сухожилий разгибателей на уровне средней фаланги бывают только открытыми. Возможно повреждение как одного, так и обоих боковых пучков сухожилий разгибателей. При повреждении только одного пучка функция разгибания дистальной фаланги может сохраниться. Общепринятой тактикой лечения на этом уровне является сшивание поврежденных боковых пучков с последующей иммобилизацией пальца в течение 6-8 недель в положении сгибания в пястно-фаланговом и проксимальном межфаланговом суставах и разгибания в дистальном межфаланговом суставе.
При застарелых повреждениях сухожилий и протяженных дефектах сухожилия в зоне II выполняют пластику свободным трансплантатом из сухожилия т. palmaris longus. Гипсовая иммобилизация такая же, как при повреждениях сухожилий разгибателей пальцев кисти в зоне I.
Зона III
На этом уровне с одинаковой частотой встречаются открытые и закрытые травмы. При сохранении достаточной культи центрального пучка сухожилия можно наложить прямой (осевой) сухожильный шов и обвивной шов, перекрещивающийся по тыльной поверхности сухожилия. Трансосальную фиксацию фаланги проводят при отрыве центрального пучка от места его прикрепления в основании средней фаланги. Затем выполняют гипсовую иммобилизацию поврежденного пальца в разогнутом положении пястно-фалангового и проксимального межфалангового суставов, а дистальный межфаланговый сустав не фиксируют.
При застарелых повреждениях сухожилия проводят пластику центрального пучка по Fowler или Nichols (рис. 20.9).
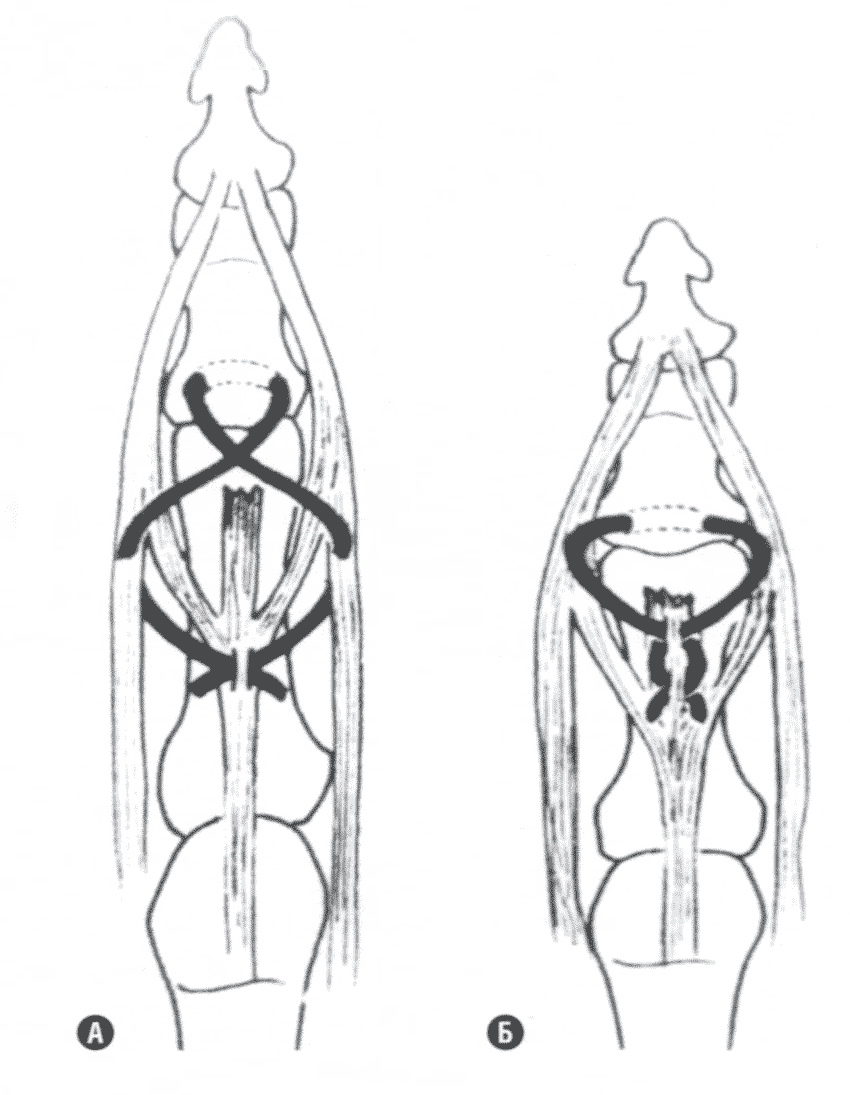
Рис. 20.9 Методика восстановления центрального пучка по Fowler (А) и Nichols
В послеоперационном периоде проксимальный межфаланговый сустав, как правило, фиксируют в положении полного разгибания, пястно-фаланговый и дистальный межфаланговый суставы должны быть свободны для движений. Особенно важны в послеоперационном периоде движения дистальной фаланги, что мобилизует боковые пучки. Это необходимо с целью профилактики рубцового блока боковых пучков для исключения тугоподвижности суставов пальца кисти.
Зона IV
Хирургическое вмешательство в этой зоне необходимо проводить аккуратно, чтобы не нарушить соотношение центральных и боковых пучков разгибательного аппарата пальцев кисти. Для предотвращения спаек пациент должен как можно раньше начать движение в суставах пальцев кисти, но с небольшой амплитудой. При повреждении центрального пучка сухожилия разгибателя накладывают внутриствольный сухожильный шов по Kessler или BunneL Поврежденные боковые пучки сухожилия сшивают П-образным швом. После операции проксимальный межфаланговый сустав фиксируют в положении полного разгибания, а пястно-фаланговый сустав — в положении сгибания под углом 70°. Основной причиной ограничения сгибания и разгибания проксимального межфалангового сустава после наложения сухожильного шва в зоне IV является сращение сухожилия с окружающими тканями. В таком случае необходимо провести его тенолиз в этой зоне.
Зона V
В этой зоне сухожилие повреждается вместе с сухожильным «капюшоном», поэтому необходимо восстанавливать обе структуры. Сухожилия сшивают П-образным швом, сухожильный «капюшон» — узловыми швами. Иммобилизацию проводят в положении сгибания пястно-фалангового сустава под углом 30°, а проксимального и дистального межфаланговых суставов — в положении полного разгибания. После восстановления сухожилия на этом уровне необходима ранняя реабилитация.
Зона VI
Поврежденное сухожилие в этой зоне восстанавливают одним из внутриствольных швов (по Kessler, Розову и др.). Значительно сложнее устранить дефект сухожилий при застарелой травме. В этой ситуации обычно выполняют транспозицию сухожилий собственного разгибателя II и/или V пальца кисти. Конец поврежденного сухожилия также можно подшить к сухожилиям соседнего пальца.
Зона VII
Лечение после ранения сухожилий разгибателей на уровне лучезапястного сустава очень сложное, прежде всего потому, что эта анатомическая зона имеет все признаки «критической зоны»:
• направление сухожилий разгибателей значительно меняется;
• сухожилия имеют большую амплитуду движений;
• костно-фиброзные каналы имеют жесткие стенки, а синовиальные влагалища весьма чувствительны к травме.
При травме сухожилий разгибателей в зоне VII используют следующие варианты лечения:
• наложение первичного шва на сухожилия; рассечение стенки соответствующего костно-фиброзного канала с сохранением хотя бы небольшого его участка в стороне от области сухожильного шва. Если сохранить участок не удается, то иссекают все стенки костно-фиброзного канала, что снижает вероятность образования фиброзных спаек, блокирующих движения, но приводит к провисанию сухожилий над суставом (симптом «паруса»);
• двухэтапная тендопластика с имплантацией в соответствующий костно-фиброзного канал полимерной трубки на первом этапе;
• одноэтапная тендопластика с вынесением участков сухожильного шва за пределы костно-фиброзного канала.
После операции, начиная с 4-го дня после травмы, кисть попеременно фиксируют в следующих положениях:
• тыльное разгибание в лучезапястном суставе, полное разгибание в пястно- фаланговом суставе и небольшое сгибание в межфаланговых суставах;
• ладонное сгибание кисти под углом 35°, сгибание основной фаланги под углом 35-40° и небольшое сгибание (около 35°) в межфаланговых суставах.
Во всех без исключения случаях в послеоперационном периоде целесообразно использовать ту же методику разработки движений, как после операций на сухожилиях сгибателей (см. Часть VI «Реабилитация»).
Зона VIII
В зоне сухожильно-мышечного перехода нужна особая тщательность в прошивании проксимальной части сухожилия, переходящей в мышцу. Для предотвращения прорезывания нитей шов должен захватывать фиброзную перемычку, которая находится на несколько сантиметров проксимальнее места перехода сухожилия в мышцу. Шов не должен приводить к странгуляции мышечного брюшка, так как это может вызвать некроз с самыми неблагоприятными последствиями. На фасциальные края поврежденной мышцы накладывают обвивной шов рассасывающейся мононитью. Иммобилизацию проводят в положение разгибания кистевого сустава под углом 45°и сгибания пястно-фалангового сустава под углом 45°. Динамическое шинирование обеспечивают только в случае наложения прочного сухожильного шва.
Зона IX
В проксимальной половине предплечья чаще всего наблюдаются ранения острым предметом. Возникающее в результате травмы нарушение функции может быть обусловлено повреждением мышц и/или нервов. В дистальной части плеча лучевой нерв отдает ветви к плечелучевой мышце и длинному лучевому разгибателю запястья. После отхождения чувствительной части нерва его двигательная ветвь — тыльный межкостный нерв — иннервирует короткий лучевой разгибатель запястья и супинатор. Дистальнее супинатора нерв отдает ветви ко всем остальным разгибателям, причем последним получает иннервацию длинный разгибатель I пальца кисти. Оценка локализации раны и нарушения функции позволяет уточнить диагноз.
В этом случае некоторые хирурги предлагают двухэтапную тактику хирургического вмешательства. Сначала восстановить целостность мышцы (1 этап), через 10-12 дней после дополнительного обследования провести повторное вмешательство с целью восстановления нерва. Если сшить нерв и его ветви не возможно (например, из-за того, что повреждение локализуется в месте входа нерва в мышцу), то через несколько недель после травмы решают вопрос о транспозиции мышцы для восстановления утраченной функции. С первого дня после операции пациент должен с определенной периодичностью сокращать мышцы предплечья.
Повреждения сухожилий разгибателей первого пальца кисти
Зона Т1. Протокол лечения такой же, как и при молоткообразной деформации трехфалангового пальца кисти.
Зона ТЗ. Для восстановления сухожилия длинного разгибателя накладывают один из внутриствольных сухожильных швов (по Kessler или Розову) с последующей иммобилизацией лучезапястного и пястно-фалангового суставов.
Зона ТЗ. Короткий разгибатель при короткой дистальной культе подшивают чрескостным швом к проксимальной фаланге. Длинный разгибатель I пальца восстанавливают наложением внутриствольного сухожильного шва (например, по Казакову, Розову или Kessler) нерассасывающимися нитями. После операции кистевой сустав фиксируют в положении разгибания под углом 40°, а пястно-фаланговый сустав — в положении сгибания под углом 20°. В случае повреждения обоих сухожилий иммобилизуют и межфаланговый сустав. Если сухожилие длинного разгибателя сохранно, то межфаланговый сустав не фиксируют. Если у пациента наблюдается сгибание пястно-фалангового сустава и переразгибание межфалангового сустава проводят дифференциальную диагностику с повреждением лучевой коллатеральной связки пястно-фалангового сустава и подкожным разрывом короткого разгибателя I пальца кисти.
Зона Т4. После ранений в этой зоне происходит сильное сокращение проксимального конца сухожилия. Ранняя диагностика и наложение прочного внутриствольный сухожильный шов обеспечивают хороший функциональный результат. Послеоперационную иммобилизацию проводятся так же, как и в зоне ТЗ.
Зона Т5. Сухожилия короткого разгибателя и длинной отводящей мышцы I пальца восстанавливают с помощью внутриствольного и обвивного швов. В случае повреждения поверхностной ветви лучевого нерва ее следует восстановить микрохирургическим способом. Наиболее распространенным методом лечения подкожного разрыва является транспозиция сухожилия собственного разгибателя указательного пальца на позицию длинного разгибателя большого пальца кисти.
Послеоперационное ведение
В течение первых суток после операции сверху нечности придают возвышенное положение. С целью купирования болевого синдрома назначают анальгетики, а для профилактики нагноения — антибиотики. После операции необходимо провести курс физиотерапии (как правило, магнит-каскад). На 4-й и 6-й неделях после операции (среднее время сращения сухожилий) проводят ультразвуковое исследование для определения степени регенерации поврежденного сухожилия. На рис. 20.10 показаны результаты лечения пациентов с подкожным разрывом сухожилия разгибателей пальцев кисти в зоне I.
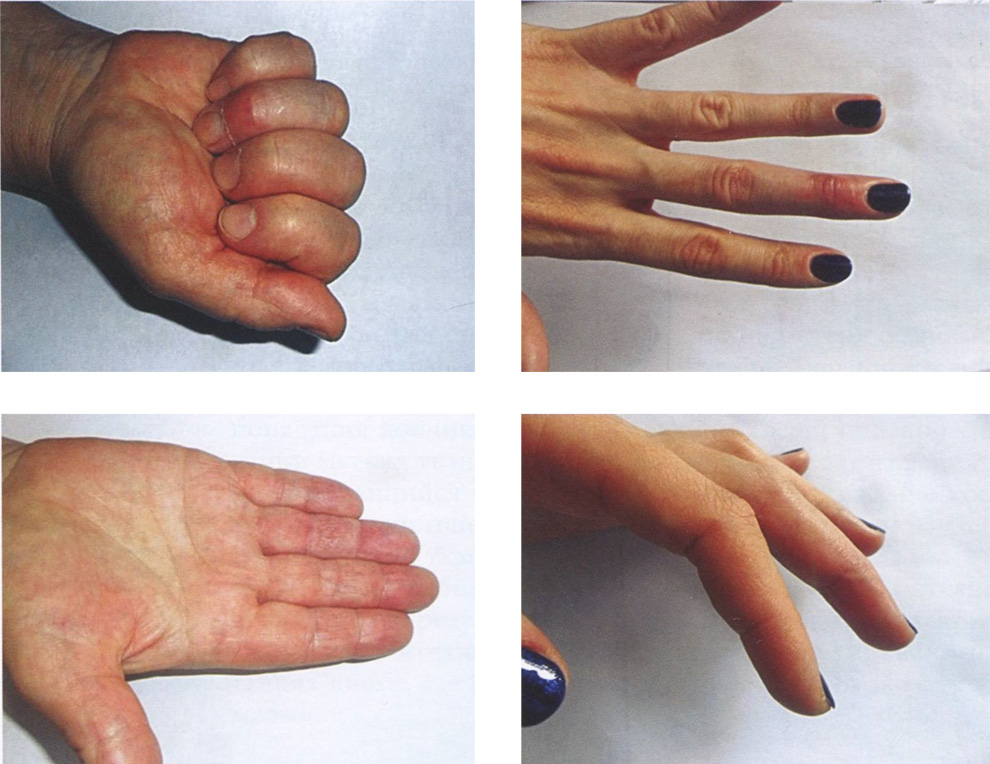
Рис. 20.10 Результаты лечения подкожных разрывов сухожилия разгибателей пальцев кисти в зоне I.
Реабилитация
Программа реабилитации должна быть индивидуальной для каждого пациента с учетом зоны повреждения и механизма травмы, характера оперативного вмешательства, возникших осложнений, а также возраста пациента и вида его профессиональной деятельности. Положительный эффект может быть достигнут только при совместном участии реабилитолога и пациента в лечебном процессе.
Реабилитолог обязан обеспечить и провести полный комплекс восстановительного лечения, а пациент, получив подробную инструкцию, — приложить все усилия для упорного и тщательного выполнения рекомендаций реабилитолога. Как сказала в свое время Е. В. Усольцева: «Это моя кисть, и только я смогу заставить ее работать». Эти слова должны стать девизом для пациента с травмой кисти.
Вы читали отрывок из книги "Хирургия кисти: избранное" - В. Ф. Байтингер, И. О. Голубев

Книга "Хирургия кисти: избранное"
Авторы: В. Ф. Байтингер, И. О. Голубев
Нет ни одной области хирургии, где бы рекомендации и ежедневное участие врача в лечении были бы настолько важны для пациента, как в хирургии кисти. Это обусловлено анатомической сложностью, функциональной и эстетической значимостью кисти в нашей жизни. Опыт работы современных Центров хирургии кисти подтверждает высокую эффективность совместной работы кистевых хирургов и кистевых терапевтов. К сожалению, ни той, ни другой специальности как отдельной, в нашей стране нет. Официально в разделе хирургии кисти могут работать пластические хирурги, но больше преимуществ у травматологов-ортопедов, занимающихся хирургией верхней конечности, где кисть — дистальный ее отдел, находящий в тесных анатомических и функциональных взаимоотношениях с кистевым суставом, предплечьем, локтевым суставом, плечом. Кистевая терапия — весьма специфический раздел восстановительной терапии, который получил большое развитие во многих странах мира. Развитие кистевой терапии в нашей стране только начинается, важным его этапом могло бы стать создание Российского общества кистевых терапевтов, ассоциированных с Обществом кистевых хирургов. В книгу включено самое лучшее, чем обладает сегодня Российское общество кистевых хирургов в лице ее лидеров. Это касается многих разделов кистевой хирургии: от эмбриологии и пороков развития кисти, анатомии и терминологии в хирургии кисти до реконструктивной и пластической микрохирургии и кистевой терапии.
Издание предназначено для кистевых хирургов, травматологов, пластических хирургов, нейрохирургов, неврологов и врачей общей практики.
Содержание книги "Хирургия кисти: избранное" - В. Ф. Байтингер
ПРЕДИСЛОВИЕ
ЧАСТЬ I Введение в хирургию кисти
Глава 1 История хирургии кисти в России
Глава 2 «Белая книга» по кистевой хирургии в Европе
Глава 3 Терминология хирургии кисти
ЧАСТЬ II АНАТОМИЯ
Глава 4 Эмбриональное развитие верхней конечности
Глава 5 Общая анатомия
Глава 6 Сгибательный аппарат пальцев кисти
Глава 7 Разгибательный аппарат пальцев кисти
Глава 8 Клиническая анатомия «ничейной зоны»
Глава 9 Ладонный апоневроз
ЧАСТЬ III Кровообращение кисти
Глава 10 Особенности кровообращения кисти
Глава 11 Артериальные дуги
Глава 12 Кровоснабжение пальцев кисти
Глава 13 Методы оценки кровоснабжения кисти
ЧАСТЬ IV Иннервация
Глава 14 Срединный, локтевой и лучевой нервы
Глава 15 Иннервация червеобразных мышц и заместительные движения
ЧАСТЬ V Хирургия
Глава 16 Микрохирургические реконструкции при врожденных пороках кисти
Глава 17 Классификация повреждений кисти и пальцев
Глава 18 Проводниковая анестезия верхней конечности
Глава 19 Повреждения сухожилий сгибателей пальцев кисти
Глава 20 Повреждения сухожилий разгибателей пальцев кисти
Глава 21 Дефекты мягких тканей кисти
Глава 22 Переломы пястных костей и фаланг пальцев кисти
Глава 23 Повреждения периферических нервов
Глава 24 Реплантация пальцев и кисти
Глава 25 Нейрокожные лоскуты в реконструктивной хирургии
Глава 26 Контрактура Дюпюитрена
ЧАСТЬ VI Реабилитация
Глава 27 Восстановительное лечение после травмы сухожилий сгибателей и разгибателей пальцев
Глава 28 Оценка качества лечения кисти пациентом
ПРИЛОЖЕНИЯ
1. Клинические тесты в хирургии кисти
2. Мифологическая анатомия кисти и хиромантия

















































































0 комментариев