Чесоточный клещ. Симптомы. Лечение. Цитопатология кожи. Лекция для врачей
Лекция для врачей "Чесоточный клещ. Симптомы. Цитопатология кожи" (отрывок из книги "Цитопатология кожи. Проба Цанка - Дурду М.)
Пути передачи чесотки
Есть два пути передачи чесотки — прямой и непрямой.
Прямое заражение чесоткой происходит во время тесного телесного контакта. Известны случаи передачи клеща от заражённого человека здоровому даже во время крепкого рукопожатия.
Непрямое заражение чесоткой случается без прямого контакта с инфицированным. Так может произойти в бане, гостинице, подъезде и в других местах, где множество людей прикасаются к одним и тем же предметам, на которых находятся клещи.
Инкубационный период чесотки
Инкубационный период чесотки зависит от того, произошло заражение взрослыми особями чесоточного клеща или его личинками.
При заражении личинками первые симптомы могут появиться через 10–14 дней — столько времени нужно для взросления клещей. А при заражении уже оплодотворёнными самками инкубационного периода может не быть вовсе: самки сразу начнут рыть чесоточные ходы и откладывать в них яйца, чтобы как можно скорее вывести потомство.
Симптомы чесотки
Основной симптом чесотки — нестерпимый зуд, который усиливается вечером и ночью.
Зуд проходит вдоль чесоточных ходов. Они выглядят как прямые или изогнутые линии, которые возвышаются над кожей. Цвет линий может быть грязно-серым или беловато-серым. Длина — 5–7 мм.
Чаще всего чесоточные ходы обнаруживаются на запястьях, стопах, мужских половых органах, в межпальцевых промежутках.
На коже человека, заражённого чесоточным клещом, обычно есть пузырьки и узелки. Примерно в трети случаев в них обнаруживаются молодые самцы и самки паразита. Увидеть их можно невооружённым глазом: клещи выглядят как белые или желтоватые точки размером с маковое зёрнышко.
Узелки с клещами располагаются в области волосяных луковиц. Пузырьки чаще бывают между пальцами, на запястьях
Чесоточный клещ
Чесотка
Чесоточный клещ — это эктопаразит, который приводит к появлению папул, пустул, узелков и покрытых корочкой элементов на поверхности кожи. Наиболее характерным клиническим признаком является наличие высыпаний в виде везикул и чесоточных ходов, обусловленных продвижением клеща. Для подтверждения диагноза чесотки необходимо идентифицировать клещей или их яйца в материале, полученном при соскобе из области ходов (рис. 7.20). Если их трудно обнаружить невооруженным глазом (рис. 7.21), можно применить минеральное масло, чернила или тетрациклиновые флюоресцентные тесты. Паразиты и их яйца хорошо видны после обработки препарата КОН (10-30%) (рис. 7.22-7.27), а их фекальные гранулы — при исследовании нативного материала или с помощью окраски хлоразолом черным-Е (рис. 7.24). Чесоточные клещи имеют сферическую форму, плоское брюшко и выпуклую спинку. Самки имеют средние размеры 0,3 мм, вдвое превосходя самцов. На спинке клеща расположено большое количество кутикулярных шипиков. Со стороны брюшка отходят четыре пары конечностей: две пары спереди и две сзади. У самца на всех ногах, кроме третьей пары, имеются присоски. Самки могут откладывать по 2-3 яйца в день и до 30 яиц в течение жизненного цикла.
Яйца чесоточного клеща имеют овальную форму, их длина составляет 0,10,15 мм. Шестиногие личинки вылупляются из яиц через 3-4 дня (рис. 7.23). При от сутствии паразита в цитологическом препарате проводят биопсийное исследование. Гистологически чесотка может имитировать эозинофильный фолликулит.
Личинки
Кожная мигрирующая личинка
Типичным клиническим проявлением поражения кожной мигрирующей личинкой являются серпигинозные (извитые) ходы длиной 1-5 см и шириной 2-5 мм Но у некоторых пациентов обнаруживаются лишь многочисленные (20-100) эритематозные фолликулярные папулы и пустулы диаметром 2-5 мм на животе, в паховых складках, на спине, ягодицах и бедрах (рис. 7.28 и 7.29). В таких случаях поставит диагноз непросто. У большинства пациентов в анамнезе отмечается посещении тропических стран.
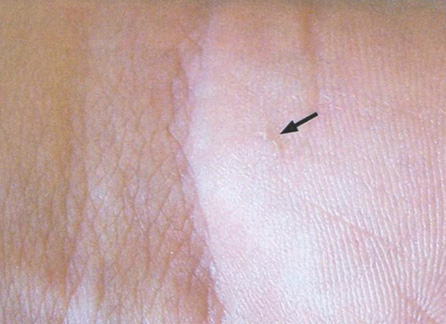
Рис. 7.20. Ход чесоточного клеща на ладони при чесотке
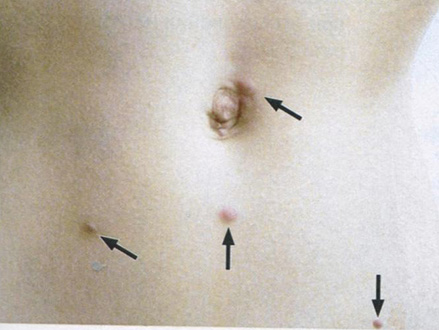
Рис. 7.21. Фурункулоподобные узелки на коже живота при чесотке
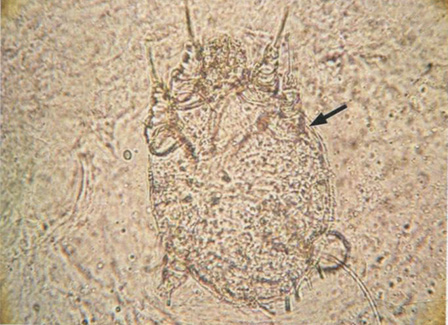
Рис. 7.22. Чесоточный клещ (Sarcoptes scabiei) (КОН, х400)

Рис. 7.23. Шестиногая личинка чесоточного клеща внутри яйца (КОН, х400)
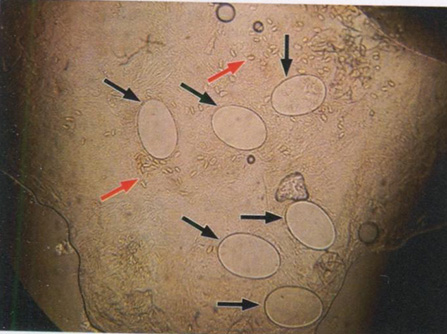
Рис. 7.24. Пустые оболочки яиц (черные стрелки) и фекальные гранулы (красные стрелки) чесоточного клеща (КОН, х100)
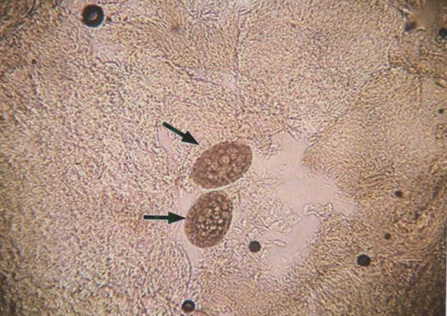
Рис. 7.25. Яйца чесоточного клеща (стрелки) при исследовании нативного препарата (х100)
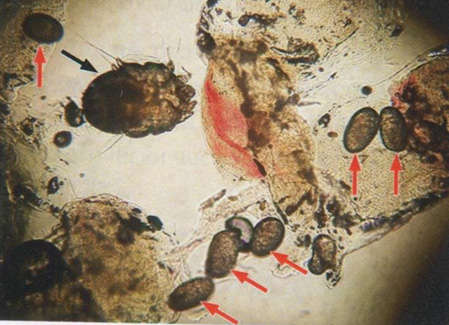
Рис. 7.26. Чесоточный клещ (черная стрелка) и яйца паразита (красные стрелки) при исследовании нативного препарата (х100)

Рис. 7.27. Чесоточный клещ при исследовании нативного препарата (х100)
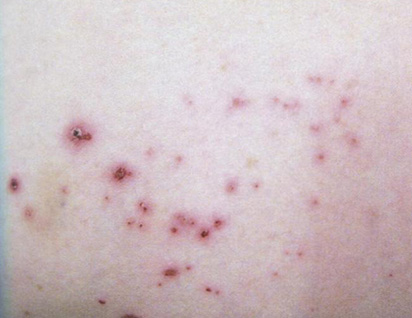
Рис. 7.28. Покрытые корочкой, зудящие фолликулярные папулы на коже латеральной поверхности бедра при инфицировании мигрирующей личинкой
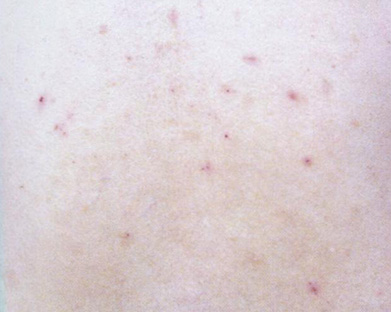
Рис. 7.29. Покрытые корочкой, зудящие фолликулярные папулы на коже латеральной поверхности бедра при инфицировании кожной мигрирующей
личинкой (larva migrans)
Сами личинки обычно расположены в нескольких сантиметрах от очагов поражений, поэтому гистологическое исследование оказывается неинформативным. Наиболее частыми возбудителями являются анкилостома кошки Ancylostoma braziliense и анкилостома собаки A. caninum. К редким относят Uncinaria stenocephala, Bunostomum phlebotomum, Ancylostoma ceylonicum, Ancylostoma tubaeforme, Strongyloides papillosus, Strongyloides westeri, Ancylostoma duodenale, Pelodera strongyloides и Necator americanus.
Паразиты рода Strongyloides в длину достигают 400-500 мкм (рис. 7.30 и 7.31). При цитологическом исследовании их можно принять за хлопковые или синтетические волокна. Избежать этого помогает наличие у личинок внутренних структур и V-образного зазубренного хвоста. У Ancylostoma braziliense в ротовой капсуле есть два зуба, большой и маленький. Самцы (7,5-8,5 мм) по размеру меньше самок (9-10,5 мм). Отличить от других нематод A. braziliense трудно.
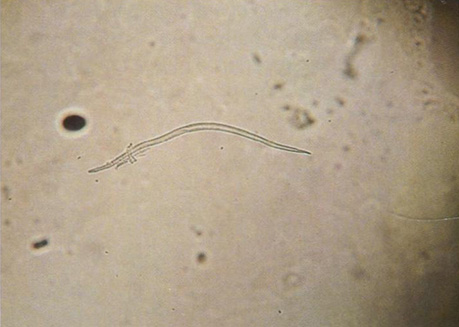
Рис. 7.30. Червеобразная личинка паразита (larva migrans) (КОН, x100)
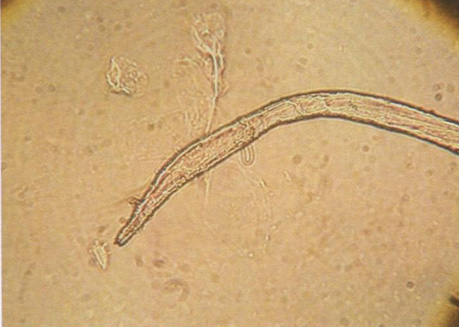
Рис. 7.31. Хвостовой сегмент червеобразной личинки (larva migrans) (КОН, х400)
Осложнения чесотки
Осложнения чесотки в виде дерматита и вторичной пиодермии возникают примерно у 50% пациентов.
Дерматит — воспаление кожи, которое проявляется покраснением, жжением, покалыванием, зудом, отёком поражённой области. Вторичная пиодермия — гнойно-воспалительное заболевание кожи, вызванное бактериями.
Реже на фоне чесотки развивается микробная экзема — воспаление кожи аллергического характера, вызванное микробами.
Изменения кожи при чесотке, осложнённой присоединением вторичной инфекции:
- стафилококковое импетиго — воспаление волосяного мешочка, вызванное стафилококком;
- глубокий фолликулит — поражение глубоких отделов волосяного фолликула, которое приводит к гнойному воспалению;
- фурункулёз — острое гнойно-некротическое воспаление волосяного фолликула, сальной железы и окружающих тканей;
- импетиго — пузырьково-гнойничковые высыпания;
- паронихия — воспаление околоногтевого валика.
Чесотка у детей
Как правило, дети заражаются чесоткой прямым путём — при длительном контакте с кожей заражённого человека. Так бывает при сне в одной кровати, контактных играх, использовании общих игрушек. Кроме того, подхватить чесотку дети могут в скученных коллективах — в детских домах, лагерях, больницах, спортивных секциях, бассейнах. У подростков встречается заражение чесоткой при половых контактах.
Течение чесотки у детей обычно более выраженное, чем у взрослых. Чаще развиваются осложнения — микробная экзема, пиодермия (гнойно-воспалительное поражение кожи), импетиго (пузырьково-гнойничковые высыпания), паронихия (воспаление околоногтевого валика).
Симптомы чесотки у детей:
- сильный зуд, который обостряется вечером и ночью;
- сыпь;
- чесоточные ходы;
- узелки и пузырьки на коже.
Лечение чесотки
Существует три способа лечения чесотки: специфический, профилактический и пробный.
Специфическое лечение проводят пациентам с симптомами заболевания и клинически подтверждённым диагнозом. Используют скабициды — лекарственные препараты, которые уничтожают чесоточного клеща и его личинок.
Профилактическое лечение выполняют по эпидемиологическим показаниям — в очагах чесотки. При этом симптомы у людей могут отсутствовать.
Такое лечение показано всем, кто контактировал с заражённым человеком: членам семьи, половым партнёрам, няням и сиделкам, участникам тесных коллективов в детских домах, интернатах, общежитиях, тюрьмах, казармах.
Пробное лечение выполняют только в тех случаях, когда симптомы чесотки у пациента есть, но возбудитель — чесоточный клещ — не обнаружен. Если после применения противочесоточных препаратов наступает положительный эффект, то диагноз «чесотка» считается подтверждённым.
Противочесоточные препараты
Для уничтожения чесоточных клещей применяют мази, эмульсии, аэрозоли.
Основные противочесоточные препараты — скабициды:
- препараты, содержащие эсдепаллетрин, нейротоксичный яд для насекомых. Противопоказаны беременным женщинам, а также пациентам с бронхиальной астмой и обструктивным бронхитом;
- бензилбензоат (мазь, эмульсия): 20% для взрослых и 10% для детей от 3 до 7 лет;
- серная мазь 33%. Средство противопоказано детям до 3 лет. Имеет неприятный запах, прокрашивает одежду. Возможно раздражение кожи, более длительное лечение;
- перметрин 5% (эмульсия). Препарат не рекомендован к применению детям до 1 года, пациентам с заболеваниями печени и почек, кормящим женщинам;
- кротамитон 10% (крем, лосьон). Беременным женщинам использовать лекарство можно только по строгим показаниям. Кроме того, препарат противопоказан детям младше 12 лет.
Схему применения препарата назначает врач. Самолечение может быть опасно для здоровья.
Общие правила применения противочесоточных средств:
- наносить лекарственные средства вечером, голыми руками, а не салфеткой или тампоном;
- тщательно втирать препараты в ладони и подошвы;
- сменить нательное и постельное бельё после завершения курса;
- лечить одновременно всех, кто находится в очаге заражения.
Чтобы уменьшить зуд, врач может назначить пациенту антигистаминные лекарственные препараты или топические кортикостероиды. И те и другие обычно применяют коротким курсом.
Если зуд не прошёл за неделю, может потребоваться повторная обработка кожи препаратами-скабицидами после тщательного мытья пациента с мылом и мочалкой.
Прогноз и профилактика
При правильном и своевременном лечении прогноз чесотки благоприятный. Болезнь излечивается в среднем за 4–7 дней, после чего врач наблюдает за состоянием в течение 2–3 недель. Остаточный зуд может сохраниться ещё на 10–14 дней.
Основные меры профилактики чесотки:
- лечение и диспансерное наблюдение всех людей, заболевших чесоткой;
- ликвидация очагов чесотки: обеззараживание постельного и нательного белья;
- регулярные профилактические осмотры детей и взрослых в стационарах, домах престарелых, колониях, детдомах и т. п.
Вы читали отрывок из книги "Цитопатология кожи. Проба Цанка - Дурду М.
Купить книгу "Цитопатология кожи. Проба Цанка - Дурду М.
Книга "Цитопатология кожи. Проба Цанка. Библиотека цитолога"
Автор: Дурду М.

Книга представляет собой полноценное руководство по цитологической диагностике заболеваний кожи. Помимо традиционных опухолевых заболеваний, в ней детально рассмотрен широкий спектр неопухолевых поражений, которые гораздо чаще встречаются в клинической практике.
Изложенные алгоритмы оценки материала и ключевые признаки каждой нозологии позволяют оптимизировать диагностический поиск и лечебный процесс. Для специалистов цитологической и клинической лабораторной диагностики, дерматологов и врачей различных специальностей, сталкивающихся в своей практике с заболеваниями кожи.
Содержание книги "Цитопатология кожи. Проба Цанка. Библиотека цитолога" - Дурду М.
1. История цитологии
Литература
2. Получение материала и его дальнейшая обработка
Получение материала и приготовление цитологических препаратов
Фиксация материала
Окраска материала
Окраска по Маю—Грюнвальду—Гимзе
Diff Quick
Быстрая окраска по Папаниколау (Cytocolor)
Окраска метиленовым синим
Окраска толуидиновым синим
Литература
3. Цитологическая диагностика заболеваний кожи
Оценка цитологических препаратов
Оценка адекватности препарата
Микроскопическое исследование
4. Цитологическая терминология
Клетки
Возбудители инфекций
Клеточные паттерны
Внеклеточные элементы
Клетки плоского эпителия
Койлоциты
Эмпериполез
Клеточный каннибализм
Клетки крови
Другие клетки
Себоциты
Возбудители инфекций
Клеточные паттерны
Внеклеточные структуры
Литература
5. Диагностика акантолитических заболеваний
Гигантские многоядерные клетки и акантолитические клетки
Акантолитические клетки с признаками дискератоза и кокки
Акантолитические клетки, округлые тельца и зерна
Неровный контур ядер акантолитических клеток
Отложения IgG вокруг акантолитических клеток
Акантолитические клетки без отложения иммуноглобулинов
Литература
6. Диагностика спонгиозного дерматита
Эозинофилы, тучные клетки (мастоциты) и клетки-головастики
Гигантские многоядерные клетки, акантолитические клетки и клетки-головастики
Акантолитические клетки и клетки-головастики
Бактерии и клетки-головастики
Гифы, споры и клетки-головастики
Недержание пигмента — меланоциты, эозинофилы и клетки-головастики
Многочисленные клетки-головастики
Литература
7. Диагностика пустулезных поражений
Гигантские многоядерные клетки и акантолитические клетки
Тельца контагиозного моллюска
Зрелые особи и яйца паразитов
Демодекс
Чесоточный клещ
Личинки
Гифы, псевдогифы и споры
Почкующиеся споры
Гифы и споры
Псевдогифы и споры
Кокки или палочки в отсутствие других инфекционных агентов
Многочисленные эозинофилы в отсутствие инфекционного агента
Литература
8. Диагностика гранулематозных поражений
Кожный лейшманиоз
Гифы, псевдогифы и споры
Шаровидные скопления бактерий
Нитчатые бактерии
Кислотоустойчивые бактерии
Гигантские многоядерные клетки Тутона и пенистые гистиоциты
Содержание
Инородные тела
Демодекс (Demodex)
Трофозоиты
Палисадные гранулемы и муцин
Некротизированный коллаген
Неинфекционные гранулемы без казеозного некроза
Литература
9. Диагностика опухолевых заболеваний
Эпидермальные и дермальные невоидные клетки
Кератиноциты с ШИК-позитивной цитоплазмой
Скопления себоцитов
Фибробласты, гистиоциты и коллагенизированная строма
Базалоидные клетки, окружающие гиалиновое вещество и роговые массы
Гиперкератоз, роговые кисты и базалоидные клетки
Мастоциты с метахромными гранулами
«Клубки» веллусных (пушковых) волос
Кальцификаты, клетки-тени и скопления базалоидных клеток
Скопления базалоидных клеток
Фокальная атипия кератиноцитов
Фокальная атипия кератиноцитов, скопления атипичных кератиноцитов
Выраженная атипия кератиноцитов во всех полях зрения
Атипичные себоциты
Атипичные эпителиоидные гистиоциты
Скопления атипичных базалоидных клеток в форме запятой,
гиалиновое вещество
Многочисленные атипичные меланоциты
Веретеновидные клетки с сигароподобными ядрами
Атипичные плазматические клетки
Атипичные лимфоциты
Педжетоидные клетки, лежащие разрозненно или в скоплениях
Атипичные клетки неизвестного происхождения










































































0 комментариев