Недержание мочи при напряжении у женщин, причины. Лечение недержания мочи при напряжении. Лекция для врачей
Лекция для врачей "Недержание мочи при напряжении у женщин, причины. Лечение недержания мочи при напряжении." Лекцию для врачей проводит врач-уролог, доктор медицинских наук Шкарупа Дмитрий Дмитриевич
Книга автора лекции, врача-уролога, доктора медицинских наук Шкарупы Дмитрия Дмитриевича "Женская тазовая медицина и реконструктивная хирургия" Д. Д. Шкарупы, Н. Д. Кубина

Купить книгу "Женская тазовая медицина и реконструктивная хирургия" Д. Д. Шкарупы, Н. Д. Кубина
Название этой монографии соответствует наименованию субспециальности, которую в США называют FPMRS, – Female Pelvic Medicine & Reconstructive Surgery. Данная специализация подразумевает насущно необходимый в клинической практике синтез женской урологии, урогинекологии, нейроурологии и уродинамики, алгологии и реконструктивной хирургии урогенитальной области у женщин.
Монография содержит в себе широкий массив данных по всему, что касается недержания мочи и пролапса тазовых органов, урогенитальных свищей, нейрофизиологии нижних мочевыводящих путей, нейроурологии и уродинамики, инфекций нижних мочевыводящих путей у женщин.
Содержание книги "Женская тазовая медицина и реконструктивная хирургия" - Д. Д. Шкарупа
Глава 1. Эпидемиология и социальная значимость пролапса тазовых органов и стрессового недержания мочи
Глава 2. Хирургическая анатомия тазового дна
2.1. Поддерживающие структуры тазового дна
Эндопельвикальная фасция
Диафрагма таза
Мочеполовая диафрагма
2.2. Теоретические механизмы удержания мочи у женщин
2.3. Значимые точки фиксации при хирургическом лечении пролапса тазовых органов
Глава 3. Этиология и патогенез пролапса тазовых органов и стрессового недержания мочи
3.1. Этиология и патогенез пролапса тазовых органов
3.2. Этиология и патогенез стрессового недержания мочи...
Дополнительный материал
Недержание мочи у женщин (нехирургическое лечение)
Недержание мочи у женщин не приводит к инвалидности и смерти, но причиняет несомненные физические и психологические страдания. Качество жизни пациенток резко снижается — бесконтрольное выделение мочи и связанный с этим неприятный запах становятся причиной стыда и социального отчуждения. Женщины стараются избегать общения с коллегами, подругами и близкими людьми. Самоизоляция от общества способна провоцировать тревожно - депрессивные расстройства психики вплоть до тяжёлых неврозов.
Усугубляет деликатную проблему и то, что большинство больных не обращаются за помощью, ошибочно полагая это состояние слишком интимным или списывая всё на «возраст». Дело в том, что какой области гинекологии и урологии ни коснись, тут же всплывает тема недостаточной информированности пациенток о своих болезнях и современных способах их лечения. Тем не менее, если говорить о клинических проявлениях столь распространённых пролапсов тазовых органов, то недержание мочи выступает часто единственным признаком, нарушающим качество жизни женщины. Именно поэтому при разговоре о лечении мочевой инконтиненции в первую очередь встаёт вопрос о возможности устранения её основной причины — пролапса гениталий. Вот почему для акушера-гинеколога столь важно чётко осознавать связь этих двух патологических состояний и единство лечебных подходов.
Недержание мочи у женщин не приводит к инвалидности и смерти, но причиняет несомненные физические и психологические страдания.
Качество жизни пациенток резко снижается — бесконтрольное выделение мочи и связанный с этим неприятный запах становятся причиной стыда и социального отчуждения. Женщины стараются избегать общения с коллегами, подругами и близкими людьми.
Классификация недержания мочи
Императивное недержание мочи
При императивном, или ургентном, недержании (гиперактивный мочевой пузырь) пациентка испытывает внезапные и сильные позывы к мочеиспусканию, при которых она не способна удержать мочу. Причиной выступает чрезмерное возбуждение мышц стенки мочевого пузыря (детрузора) — повышенная сократительная активность при дискоординации сокращений гладкомышечных клеток.
Императивное недержание мочи может быть вызвано заболеваниями головного или спинного мозга, эндокринными нарушениями, воспалительными процессами или повреждениями стенки мочевого пузыря.
Стрессовое недержание мочи
Стрессовое недержание мочи (при напряжении) — неконтролируемая потеря мочи, возникающая при повышении внутрибрюшного давления во время физической нагрузки, чихания, кашля, смеха, при перемене положения тела, натуживании. При этом пациентка не испытывает позывов к мочеиспусканию.
Основными причинами стрессового недержания мочи считают несостоятельность тазового дна и пролапсы гениталий, когда исчезает опора для мочевого пузыря и возникает патологическая подвижность его шейки и мочеиспускательного канала.
Это самый распространённый тип недержания мочи у женщин, на его долю приходится свыше 40% всех случаев мочевой инконтиненции. Большинство страдающих от него пациенток находятся в возрасте от 30 до 50 лет — наиболее социально активная часть женского населения. Тем не менее с возрастом количество пациенток не уменьшается. Ещё в 1982 году Эдвардом Мак-Гиром (E.J. McGuire) была предложена довольно простая и доступная каждому специалисту классификация наиболее распространённых типов анатомических изменений при стрессинконтиненции.
I тип — дислокация (опущение) неизменённого мочеиспускательного канала и шейки мочевого пузыря.
II тип — дислокация неизменённого мочеиспускательного канала и шейки мочевого пузыря в сочетании с цистоцеле и ректоцеле.
III тип — нарушение структуры мочеиспускательного канала и шейки мочевого пузыря вследствие повреждения гладкой мускулатуры внутреннего сфинктера.
Неосознанное недержание мочи
Неосознанное или рефлекторное недержание мочи (парадоксальная ишурия) вызвано нарушением проведения нервных импульсов от центральных нервных структур к мочевому пузырю. Даже при полном мочевом пузыре у пациентки не возникает желания помочиться. При достижении мочевым пузырём определённого предела объёма он опорожняется рефлекторно.
Непрерывное подтекание мочи
Постоянное неконтролируемое подтекание мочи обусловлено несостоятельностью сфинктерного аппарата мочеиспускательного канала вследствие нарушенной нервной проводимости. Кроме того, непрерывное подтекание мочи возможно из-за утраты сократительной способности детрузора, вследствие чего мочевой пузырь перерастягивается и в нём скапливается больше жидкости, чем в норме, а это резко повышает гидростатическое давление в мочевыводящих путях.
Ночное недержание мочи
Под термином «энурез» понимают недержание мочи во время сна. Это заболевание диагностируют только у пациентов старше 5 лет, у которых рефлекс удержания мочи уже сформирован. Ночное недержание мочи бывает первичным, если развивается с рождения, или вторичным, если возникает в более позднем возрасте.
Причины энуреза разнообразны:
• незрелость мочевыводящей системы;
• заболевания головного и спинного мозга;
• генетическая предрасположенность;
• неврозы и психотравмирующие ситуации;
• инфекционные и воспалительные заболевания мочеполовой сферы;
• эндокринные нарушения.
Подтекание мочи после завершения мочеиспускания
Это нарушение связано с несостоятельностью детрузора. Сила мышечных сокращений оказывается недостаточной для полного опорожнения мочевого пузыря, из-за чего в нём после мочеиспускания остаётся ещё некоторое количество жидкости. Под действием гравитационных сил она постепенно выделяется наружу, а ослабленный сфинктерный аппарат не способен эффективно этому противостоять. К подтеканию мочи после окончания естественного мочеиспускания могут приводить:
• опухоли или сужения мочеиспускательного канала;
• инфекции мочевыводящих путей;
• слабость мышц тазового дна;
• перенесённые операции на органах малого таза;
• морбидное ожирение;
• грыжи межпозвонковых дисков и повреждения спинного мозга;
• нарушения мозгового кровоснабжения.
Для женщин наиболее характерны три типа недержания мочи: императивное, стрессовое и смешанное. Стрессовое чаще встречают у молодых женщин, а смешанные формы — у пациенток в перименопаузе и менопаузе.
Стрессовое недержание мочи — неконтролируемая потеря мочи, возникающая при повышении внутрибрюшного давления во время физической нагрузки, чихания, кашля, смеха, при перемене положения тела, натуживании. Это самый распространённый тип недержания мочи у женщин (свыше 40% всех случаев мочевой инконтиненции).
Пролапс гениталий и стрессовое недержание мочи
Очевидно, что при всём многообразии видов недержания мочи, в сферу ответственности акушера-гинеколога попадают далеко не все. И главный из них — стрессовое недержание мочи в связи с пролапсами органов малого таза. Однозначного объяснения непосредственной причины этого состояния нет: уже много лет об этом дискутируют врачи и морфологи всего мира. А обилие предположений — верный признак того, что неуловимая истина где-то рядом, и не исключено, что патологический процесс — многофакторный.
К факторам риска пролапса органов малого таза относят: беременность и роды, акушерскую травму промежности, системную дисплазию соединительной ткани, инфантилизм, изменения связочного аппарата матки, нарушения иннервации и кровообращения тазового дна, тяжёлый физический труд и особенности конституции.
Как бы то ни было, большинство исследователей сходятся во мнении, что пусковым моментом пролапсов органов малого таза выступает нарушение нормальной анатомии и топографии тазовых органов, в первую очередь, системы, подвешивающей и фиксирующей матку.
Тазовое дно служит опорой для матки, мочевого пузыря и прямой кишки. Основная нагрузка по удержанию органов малого таза ложится именно на мышечный слой тазового дна, в частности на его главный «каркасный» элемент — мышцы, поднимающие задний проход (mm. levatoris ani). Если их целостность нарушена, а, значит, снижен тонус, мускульные сокращения дискоординированы, то результатом становятся опущение стенок влагалища и дислокация тазовых органов. При пролапсе матки, нередко, наблюдают содружественное опущение основания мочевого пузыря вкупе с уплощением везикоуретрального угла, недостаточностью запирательного аппарата и, что закономерно, недержанием мочи.
Всё больший вес в среде специалистов приобретает теория системной дисплазии соединительной ткани, согласно которой именно дефекты синтеза коллагена становятся причиной несостоятельности тазового дна, и, соответственно, опущения половых органов. В пользу этой точки зрения говорит сочетание пролапса гениталий с такими заболеваниями и патологическими состояниями, как миопия, плоскостопие, гипермобильность суставов, варикозная болезнь вен нижних конечностей, грыжи передней брюшной стенки, геморрой и т.д. С другой стороны, согласно данным обзора 2013 года, окончательные выводы о роли конкретных тканевых изменений делать рано, поскольку проведённые на эту тему исследования слишком различны по выборке пациенток и дизайну.
К факторам риска пролапса органов малого таза относят: акушерскую травму промежности, дисплазию соединительной ткани, инфантилизм, изменения связочного аппарата матки, нарушения иннервации и кровообращения тазового дна, тяжёлый физический труд.
Диагностика пролапсов
В целом пролапсы гениталий представляют собой грыжи диафрагмы таза, локализованные в области входа во влагалище. Диагноз пролапса гениталий ставят на основании физикального осмотра, функциональных проб, анализа жалоб, анамнеза и данных дополнительных методов обследования.
При изучении и описании пролапсов используют стандартизированную классификацию пролапса гениталий POP-Q (Pelvic Organ Prolapse Quantification), с 2004 года с успехом применяемую в различных странах мира, в том числе в последние годы — в электронном виде. Эта классификация достаточно сложна в освоении, однако позволяет наиболее точно и полно определить степень опущения половых органов. Измерения проводят следующим образом.
Во влагалище пациентки вводят аппликатор с ватным тампоном на конце, ручка аппликатора градуирована сантиметровой шкалой. Прибор устанавливают на каждом из шести анатомических сегментов (рис. 1):
• Аа — дистальная часть передней стенки влагалища;
• Ар — проксимальная часть передней стенки влагалища;
• Ва — дистальная часть задней стенки влагалища;
• Вр — проксимальная часть задней стенки влагалища;
• С — шейка матки;
• D — задний свод влагалища.
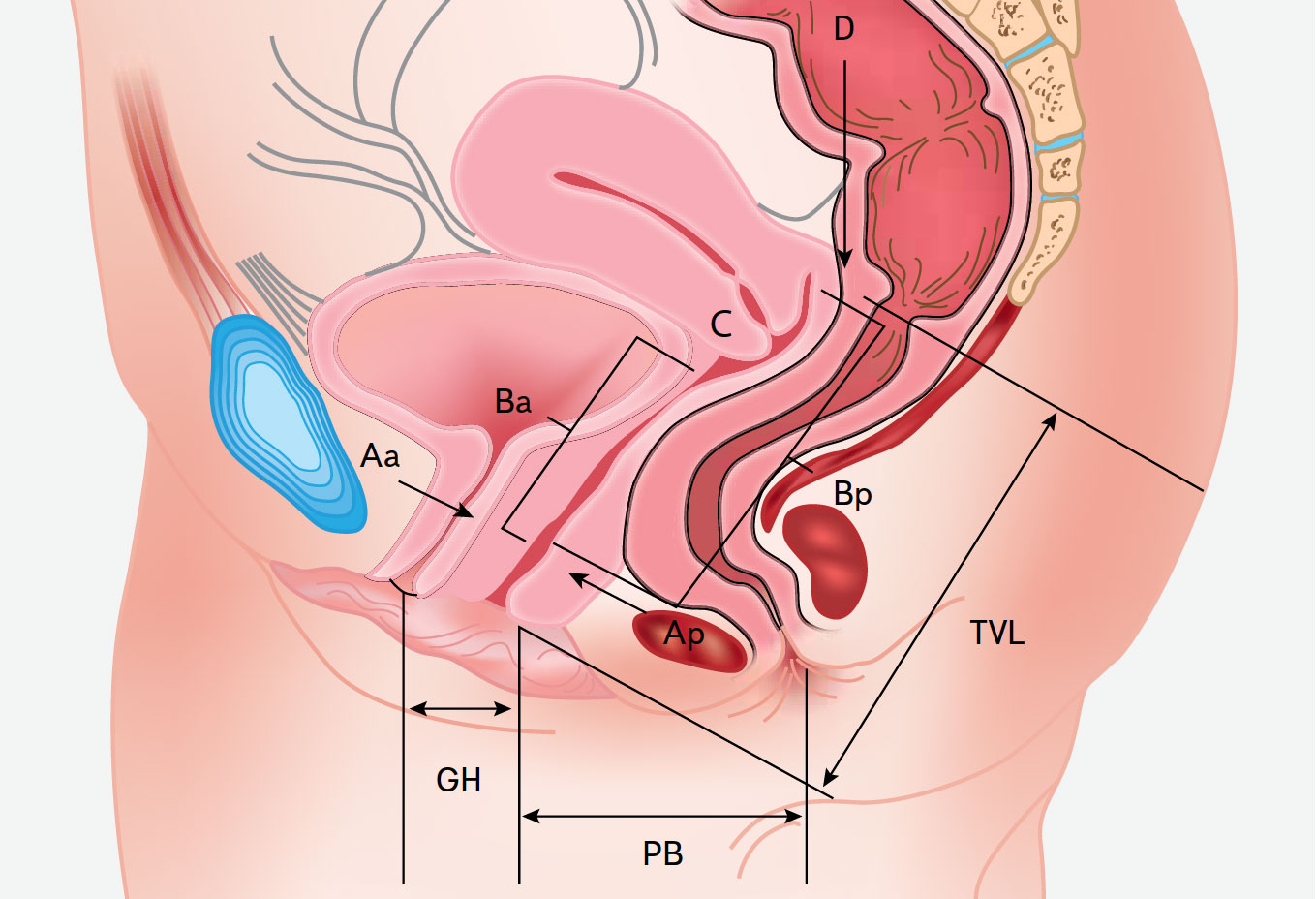
Рис. 1. Анатомические ориентиры для определения степени пролапса тазовых органов.
Диагноз пролапса гениталий ставят на основании физикального осмотра, функциональных проб, анализа жалоб, анамнеза и данных дополнительных методов обследования.
Анатомическую позицию шести названных точек в норме определяют проксимальнее девственной плевы, при этом получают отрицательные значения (в сантиметрах). При расположении точек дистальнее девственной плевы записывают как положительное значение. Плоскость девственной плевы соответствует нулю.
Степень пролапса оценивают по расстоянию этих точек относительно плоскости входа во влагалище (плоскость hymen) при максимальном натуживании женщины.
В абсолютных величинах измеряют остальные три параметра:
• TVL — общая длина влагалища;
• GH — длина половой щели;
• PB — длина промежности.
В несколько упрощённом виде классификацию POP-Q можно представить так.
• Стадия 0 — нет пролапса. Точки Аа, Ар, Ва, Вр — все по –3 см; точки С и D имеют отрицательные значения.
• Стадия I — наиболее выпадающая часть стенки влагалища не доходит до входа во влагалище на 1 см (значение до –1 см).
• Стадия II — наиболее выпадающая часть стенки влагалища расположена в промежутке от 1 см проксимальнее до 1 см дистальнее девственной плевы (от –1 до +1 см).
• Стадия III — наиболее выпадающая точка более чем на 1 см дистальнее гименальной плоскости (больше чем +1 см); общая длина влагалища (TVL) уменьшена на 2 см.
• Стадия IV — полное выпадение. Наиболее дистальная часть выступает более чем на 1 см от плоскости (больше чем +1 см), а общая длина влагалища (TVL) уменьшена более чем на 2 см.
Как правило, диагностика пролапсов гениталий не представляет затруднений, а вот оценить расположение и работу смежных органов — мочевого пузыря и прямой кишки — бывает не так-то просто.
Диагностика недержания мочи
Чтобы правильно лечить мочевую инконтиненцию, необходимо точно дифференцировать тип и степень недержания мочи.
Для правильной постановки диагноза и выбора наиболее эффективного метода лечения необходимо:
• подтвердить факт недержания мочи и его тип;
• оценить анатомическое и функциональное состояние тазового дна любыми доступными способами;
• выявить или опровергнуть связь недержания мочи с дистопией тазовых органов.
Удачную классификацию степеней тяжести этого состояния предложил наш соотечественник, проф. Д.В. Кан в 1978 году, и её до сих пор активно применяют в нашей стране.
• I степень — минимальные потери мочи только при выраженном напряжении.
• II степень — недержание мочи при умеренных нагрузках (бег, физические упражнения).
• III степень — потери мочи при незначительном напряжении (ходьба) или даже в покое.
Дифференцировать наиболее распространённые типы — стрессовое и ургентное недержание мочи — можно при комплексном подходе, включающем как опрос, так и функциональные пробы. Тем не менее определить вектор диагностического поиска можно с помощью одного только опроса — в 2006 году группой исследователей из Великобритании под руководством проф. Поля Абрамса (Paul Abrams) в рамках работы Международного консультационного фонда по мочевой инконтиненции была предложена короткая анкета для пациенток с недержанием мочи (см. таблицу).

Проиллюстрировать и оценить мочевую инконтиненцию помогут функциональные пробы.
Кашлевая проба основана на связи кашлевых толчков с несостоятельностью внутреннего сфинктера мочеиспускательного канала. Пациентке с полным мочевым пузырём (150–200 мл) в положении на гинекологическом кресле предлагают покашлять (по три кашлевых толчка 3–4 раза с промежутками между сериями кашлевых толчков на полный вдох). Проба положительна, если при кашле выявлено подтекание мочи. Если истечения мочи не происходит, проводят другие тесты.
Проба с натуживанием (проба Вальсальвы). Женщине с полным мочевым пузырём в положении на гинекологическом кресле предлагают сделать глубокий вдох и, задержав дыхание, потужиться. Если при этом из мочеиспускательного канала выделяется моча, тест положительный. Характер потери мочи оценивают визуально и сопоставляют с силой и временем натуживания.
Одночасовой прокладочный тест (60-минутный шаговый тест). Сначала взвешивают сухую прокладку. Затем пациентка выпивает 500 мл воды и в течение 1 ч чередует различные виды физической активности (ходьба, поднятие предметов с пола, кашель, подъём и спуск по лестнице). Через указанное время прокладку взвешивают повторно, и данные интерпретируют следующим образом:
• увеличение массы прокладки менее чем на 2 г — недержания мочи нет (I стадия);
• увеличение массы на 2–10 г — потеря мочи от слабой до умеренной (II стадия);
• увеличение массы на 10–50 г — выраженная потеря мочи (III стадия);
• увеличение массы более чем на 50 г — очень выраженная потеря мочи (IV стадия). «Стоп-тест». Стерильный физиологический раствор хлорида натрия в объёме 250–350 мл вводят через катетер в мочевой пузырь, затем пациентке предлагают помочиться. Женщину просят прекратить мочеиспускание максимум через 1–2 сек после появлении струи жидкости. Объём выделенной жидкости измеряют. Затем предлагают закончить мочеиспускание и проводят повторное измерение объёма.
Если в мочевом пузыре после остановки мочеиспускания остаётся более 2/3 введённой жидкости, то замыкательный механизм функционирует нормально, а меньше половины или даже третьей части — замедленно. Если в пузыре остаётся менее трети введённого физраствора, то механизмы, тормозящие акт мочеиспускания, нарушены. Полное отсутствие тормозящих рефлексов отмечают, когда женщина вовсе не в состоянии остановить начавшееся мочеиспускания. Контролируемое самостоятельное прекращение мочеиспускания — признак физиологичного функционирования сфинктеров мочеиспускательного канала. Положительный результат пробы говорит об обратном — сфинктерной несостоятельности, а также может указывать на гиперактивность детрузора.
В некоторых клиниках при диагностике недержания мочи в ряде случаев используют уродинамический прибор для определения Давления Обратного Сопротивления Уретры (ДОСУ, или urethral retro-resistance pressure) — минимальное давление, которое требуется для открытия внутреннего сфинктера мочевого пузыря и поддержания его в раскрытом состоянии. Сведения о диагностической важности этого метода противоречивы.
Ультразвуковое сканирование с трёхмерной реконструкцией структуры тазового дна — относительно новый метод визуализации пролапса гениталий. Он неинвазивен, не требует введения рентгеноконтрастных веществ, отличается высокой чувствительностью и при необходимости позволяет проводить динамическое наблюдение. С помощью ультразвуковой реконструкции можно определять анатомические параметры: структуру и наличие разрывов и надрывов мышц тазового дна, расположение мочевого пузыря и матки относительно тазового дна, толщину стенки мочевого пузыря, его объём и количество остаточной мочи, величину уретровезикального угла, длину и диаметр мочеиспускательного канала в покое и при напряжении, состояние его сфинктерного аппарата и т.д. К сожалению, у больных с выраженным опущением матки и стенок влагалища изучение функции мочеиспускания затруднено из-за выраженной дислокации задней стенки мочевого пузыря, граничащей с влагалищем. При этом вправление генитальной грыжи не помогает диагностике, поскольку даёт искажённые результаты, поэтому при предоперационном обследовании больных с пролапсом тазовых органов оно не обязательно.
Биомеханика удержания мочи
Полноценность механизма удержания мочи зависит от степени раскрытия шейки мочевого пузыря, дислокации мочеиспускательного канала и ригидности его стенок.
Мышцы и фасции тазового дна, а также связочный аппарат мочевого пузыря и мочеиспускательного канала обеспечивают правильное взаиморасположение этих органов, необходимое для удержания мочи. Наибольшее значение имеет сохранение уретро-везикального угла и угла инклинации мочеиспускательного канала (рис. 2). Это одна из причин, по которым у здоровой женщины давление в мочеиспускательном канале всегда выше, чем в мочевом пузыре. Кроме того, сфинктерный механизм в покое всегда находится в состоянии мышечного тонуса, а детрузор мочевого пузыря, напротив, расслаблен.
В норме мочевой пузырь и проксимальный отдел мочеиспускательного канала расположены в малом тазу, поэтому при возрастании давления в брюшной полости оно одинаково воздействует на эти структуры. При напряжении мышц передней брюшной стенки и промежности внутрибрюшное давление повышается, при этом у здоровой женщины пропорционально возрастает давление в мочевом пузыре и мочевыводящих путях (сохраняется положительный уретрально-пузырный градиент давлений).
При стрессовом недержании мочи нарушена анатомия мочеполовой диафрагмы, угол между шейкой мочевого пузыря и проксимальным отделом уретры сглажен и не обеспечивает необходимой запирательной функции. При формировании цистоцеле может усиливаться раскрытие шейки мочевого пузыря, что нарушает работу его сфинктера. У пациенток со стрессовым недержанием мочи наружный и внутренний сфинктеры мочеиспускательного канала не могут противостоять давлению в мочевом пузыре, и градиент давлений оказывается обратным: внутриуретральное давление намного меньше внутрипузырного. Помимо этого, сокращения детрузора — как спонтанные, так и спровоцированные кашлем или другим физическим напряжением — говорят о компрометированном механизме трансмиссии внутрибрюшного давления.
Таким образом, полноценность механизмов удержания мочи в покое и при натуживании зависит от:
• топографии мочеполовой диафрагмы;
• работы мышечных структур мочевого пузыря и мочеиспускательного канала;
• с инхронности адаптации мочевого пузыря и мочеиспускательного канала к изменениям объёма мочи;
• передачи (трансмиссии) внутрибрюшного давления на мочевой пузырь и мочеиспускательный канал.
Полноценность механизма удержания мочи зависит от степени раскрытия шейки мочевого пузыря, дислокации мочеиспускательного канала и ригидности его стенок.
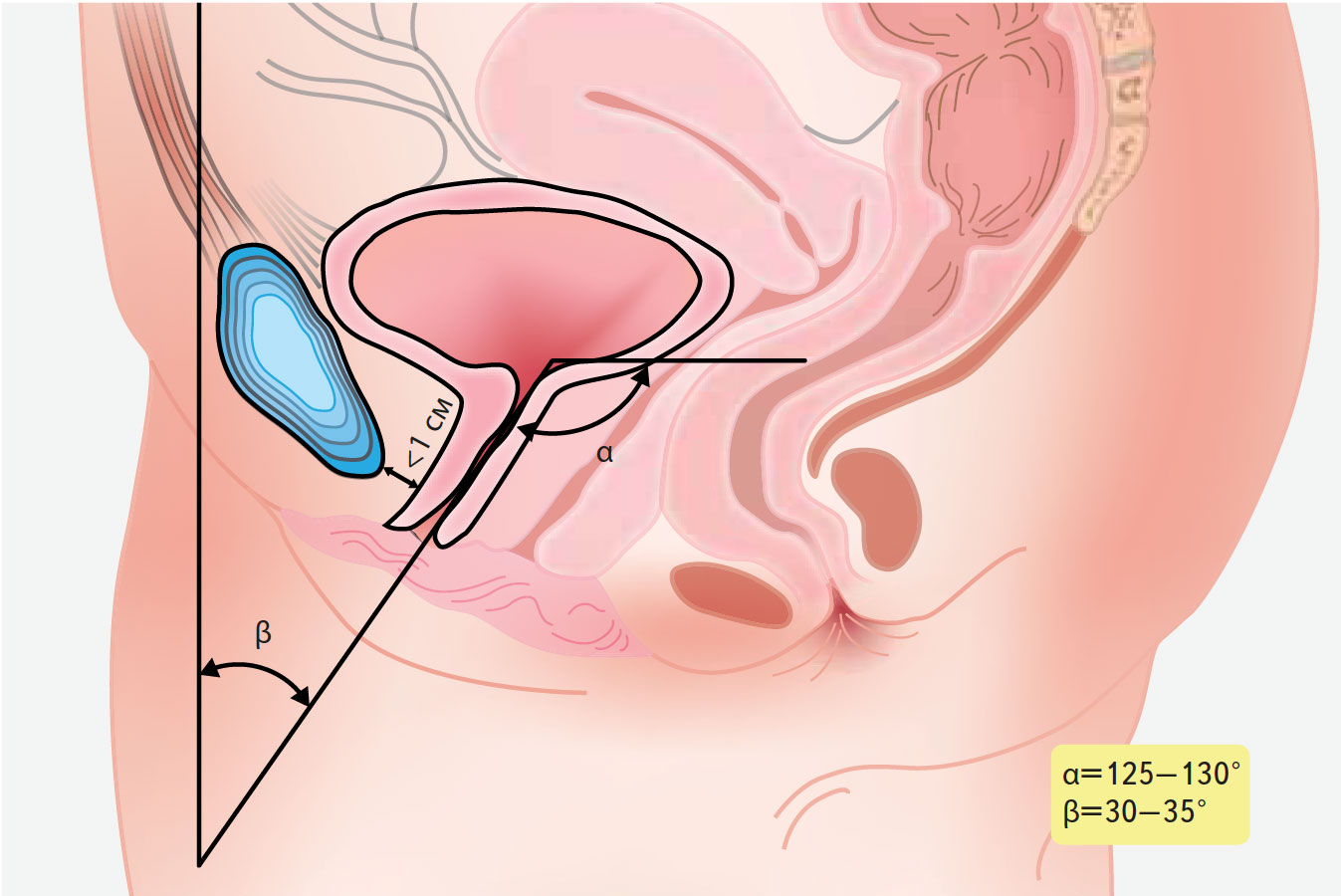
Рис. 2. Схема топографических соотношений заднего уретровезикального угла (α) и угла инклинации уретры (β) в норме.
Лечение мочевой инконтиненции
Лечение мочевой инконтиненции, безусловно, заключается в устранении пролапсов органов малого таза как таковых, поскольку до самых выраженных стадий генитальных пролапсов именно недержание мочи остаётся практически единственным беспокоящим женщину симптомом. Если пациентка обратилась за помощью при появлении первых признаков мочевой инконтиненции и страдает заболеванием пока ещё в лёгкой степени, вполне эффективным может быть консервативное лечение.
• Поведенческая терапия — отказ от курения и употребления алкоголя, оптимизация физической активности, нормализация массы тела.
• Тренировка мышц тазового дна — метод обратной биологической связи, использование специальных аппаратных средств.
• Физиотерапия — электростимуляция мышц тазового дна.
• Менопаузальная гормонотерапия, α-адреномиметики, антихолиностеразные препараты, ингибиторы обратного захвата серотонина и норадреналина.
При пролапсах средней и тяжёлой степени вышеописанные консервативные методы оказываются неэффективными, необходима хирургическая коррекция стрессового недержания мочи. При I и II типах стрессовой инконтиненции по Мак-Гиру (McGuire) применяют различные варианты фиксации связочного аппарата тазовых органов или подвешивающие операции; их эффективность достигает 85%. При III типе выполняют слинговые операции, результативные у 78% женщин.
В настоящее время известно более 250 различных операций и их модификаций, выполняемых для коррекции анатомических нарушений при стрессовом недержании мочи у женщин, и их число с каждым годом только растёт. Это в очередной раз доказывает отсутствие универсального вида хирургического вмешательства у этих пациенток. К сожалению, количество неудовлетворительных исходов хирургического лечения стрессового и смешанного недержания мочи остаётся довольно высоким и составляет, по разным данным, от 15 до 51%.
Малоинвазивное инъекционное лечение мочевой инконтиненции
Лечение мочевой инконтиненции у молодых и соматически здоровых женщин не вызывает особых затруднений и при II и III степенях тяжести должно быть хирургическим. Однако существуют больные, которым оно не подходит:
пациентки с тяжёлыми экстрагенитальными заболеваниями;
нерожавшие женщины, планирующие беременность;
пациентки после лучевой терапии по поводу онкологических заболеваний половых органов;
отказывающиеся от хирургического лечения.
Качество жизни этих женщин, страдающих стрессовым недержанием мочи, можно улучшить за счёт альтернативных малоинвазивных технологий, в частности инъекционного пери- либо трансуретрального введения объёмообразующих веществ на основе гиалуроновой кислоты.
Особенности строения женского мочеиспускательного канала (малая длина и незначительное число естественных изгибов) позволяют без затруднений пери- и трансуретрально вводить объёмообразующие вещества на основе гиалуроновой кислоты. Инъекционную иглу проводят периуретрально через переднюю стенку влагалища (рис. 3). Процедуру выполняют под местной анестезией в условиях дневного стационара. Эффективность инъекций сохраняется до 12 месесяцев — столь длительная ремиссия улучшает психоэмоциональное состояние женщины и способствует социальной реабилитации. За последние 5 лет инъекции объёмообразующих средств приобрели большую популярность у специалистов всего мира, занимающихся лечением мочевой инконтиненции.
![Рис. 3. Схема введения имплантата (филлера]. Рис. 3. Схема введения имплантата (филлера].](https://shopdon.ru/wa-data/public/blog/img/3-54.jpg)
Рис. 3. Схема введения имплантата (филлера].
Преимущество использования местной анестезии заключается в том, что появляется возможность интраоперационно оценить эффективность лечения при помощи функциональных проб. Введение объёмообразующих средств в подслизистый слой стенки мочеиспускательного канала в области наружного сфинктера улучшает сопоставление поверхностей слизистых оболочек при сокращении мышечных волокон.
Препарат вводят в подслизистый слой в двух и более позициях на одном уровне. Таким образом, недостаточность внутреннего сфинктера компенсируется восполнением дефицита мягких тканей в области наружного сфинктера; при этом возрастает внутриуретральное давление — один из главных механизмов удержания мочи, — и риск недержания мочи снижается.
Многочисленные мультицентровые исследования, обзоры и метаанализы свидетельствуют о безопасности использования современных инъекционных объёмообразующих препаратов на основе гиалуроновой кислоты у женщин со стрессовым недержанием мочи. При этом исследователи указывают на очень низкий риск побочных эффектов и адекватную переносимость процедуры большинством пациенток. Плюсы инъекционного метода лечения таковы:
• малая инвазивность;
• отсутствие необходимости общей анестезии;
• простота выполнения;
• отсутствие миграции препарата в тканях;
• сохранение достаточного объёма имплантата в течение года;
• биосовместимость и отсутствие местной воспалительной реакции.
Периуретральное введение разного рода веществ с целью создания «амортизационной подушки» для мочеиспускательного канала начали применять ещё с 1940 годов. За эти годы урологами и урогинекологами опытным путём были изучены объёмообразующие препараты как синтетической природы, так и естественного происхождения (гомогенизированная жировая ткань пациента, бычий коллаген, силикон, тефлоновая паста, дюрасфера и др.), и по сей день в клинической практике используют средства различного состава. Сегодня наиболее популярны временные, биодеградирующие имплантаты, и авторитетная организация FDA (США) в 2013 году подтвердила их высокую эффективность и безопасность. Частицы вводимых препаратов довольно крупные (диаметр не менее 80 мкм), что позволяет им не мигрировать из места введения, а длительный период биодеградации обеспечивает пролонгированный лечебный эффект. Современные объёмо-образующие вещества на основе гиалуроновой кислоты обладают высокой биосовместимостью, не вызывают иммунологической активности, и в области их введения не формируется фиброз.
В частности, по данным современных научных работ, объёмообразующие инъекционные препараты на основе стабилизированной гиалуроновой кислоты неживотного происхождения безопасны, имеют низкую частоту развития побочных эффектов и длительный период действия. Нативная гиалуроновая кислота не годится для каркасной имплантации, поскольку её молекулы в тканях быстро деградируют. Для того чтобы это соединение приобрело устойчивость к распаду, как раз и проводят химическую стабилизацию. Стабилизированную гиалуроновую кислоту в виде бифазного препарата активно и с успехом используют в инъекционном лечении стрессового недержания мочи у женщин разных возрастов.
Структура бифазного препарата на основе гиалуроновой кислоты «Repleri №3», применяемого для инъекций при недержании мочи, весьма оригинальна: гранулы хорошо стабилизированной гиалуроновой кислоты окружает такая же кислота, но менее стабилизированная, и она служит транспортной средой, позволяя гранулам более эффективно заполнять пространство. После введения менее стабилизированная среда берёт на себя «удар» биодеградации, что замедляет распад гранул и позволяет им довольно продолжительное время выполнять свои гидрофильные функции. На втором (отсроченном) этапе приходит черёд биодеградации также и стабилизированных молекул.
Интересно, что препарат стимулирует синтез собственных молекул коллагена и предотвращает распад уже имеющихся, — получается, что не только само физическое присутствие гиалуроновой кислоты обеспечивает достаточный уровень внутриуретрального давления, но происходит также «работа на перспективу». Именно поэтому при повторных коррекциях количество вводимого препарата следует уменьшить с учётом сформировавшихся собственных коллагеновых соединений в местах инъекций.
Длительность эффекта коррекции зависит от качеств введённого препарата (концентрации и молекулярной массы гиалуроновой кислоты, степени её стабилизации), введённого объёма и индивидуальных особенностей пациентки. В среднем коррекция имплантатами «Repleri №3» сохраняется до 8–12 мес.
Осложнения от введения стабилизированной гиалуроновой кислоты неживотного происхождения бывают крайне редко, носят временный характер и, как правило, не требуют какого-либо специфического лечения. К ним относят микрогематому в месте введения, отёк и болезненность места инъекции. При введении больших объёмов препарата возможна задержка мочеиспускания из-за компрессии мочеиспускательного канала.
Противопоказаниями к применению объёмообразующих препаратов считают:
• декомпенсированный сахарный диабет;
• воспаление в области введения;
• повышенную индивидуальную чувствительность к гиалуроновой кислоте;
• предрасположенность к образованию келоидных рубцов;
• аутоиммунные заболевания;
• беременность и период лактации;
• нервно-эмоциональную лабильность, тяжёлые неврозы, другие психические расстройства.
Свойства гиалуроновой кислоты
Химическая структура гиалуроновой кислоты была впервые установлена в 1934 году в нью-йоркской лаборатории под руководством проф. Карла Мейера (Karl Meyer), выделившего её из стекловидного тела бычьего глаза. Гиалуроновая кислота состоит из дисахаридных единиц, образованных глюкуроновой кислотой и N-ацетилглюкозамином. Кроме стекловидного тела глаза, она входит в состав кожи, суставов, крови и соединительной ткани. Гиалуроновая кислота гидрофильна, одна её молекула способна связывать до 500 молекул воды, и основное предназначение этого соединения — удерживать в организме жидкость, обеспечивая нормальный водный баланс. Кроме того, гиалуроновая кислота формирует своеобразный каркас для внеклеточного матрикса, способствуя регенерации тканей при их повреждениях.
Гиалуроновую кислоту вырабатывают фибробласты, и у молодых людей её синтез, как правило, достаточен по объёму. Однако под влиянием неблагоприятных внешних и внутренних факторов, а также при старении производство гиалуроновой кислоты существенно снижается.
Протокол и техника введения имплантата (филлера)
Введение имплантата (филлера) выполняют в оборудованном помещении при наличии лицензии на проведение данного вида деятельности. После сбора анамнеза, необходимого обследования (общеклинического, комплексное уродинамического, а также УЗИ с применением трёхмерной реконструкции изображения) и подписания информированного согласия пациенткой при отсутствии противопоказаний возможно введение имплантата.
Для оценки эффекта и разрешения возможных споров рекомендуют сделать фотографии зоны предполагаемого вмешательства до и после проведения процедуры в равных условиях: при одном и том же освещении и положении пациентки. Пациентка расположена на гинекологическом кресле.
Процедуру выполняют в асептических условиях после обработки влагалища антисептиком при использовании влагалищных зеркал (рис. 3). Под местным обезболиванием (лидокаин-спрей 9%) при помощи иглы 27G имплантат «Repleri №3» вводят в подслизистое пространство в область наружного сфинктера уретры. Техники введения — линейно-ретроградная, болюсная. На одну пациентку используют от 0,4 до 0,6 мл препарата.
После введения имплантата реабилитация не требуется, однако для достижения более быстрого и полноценного эффекта целесообразно сочетать с использованием эстрогенсодержащих препаратов.
Повторный визит к врачу рекомендуют через 2 недели после процедуры — для осмотра и возможной докоррекции в случае недостаточности эффекта.
В целом инъекционное введение имплантатов на основе гиалуроновой кислоты «Repleri №3» безопасно и высокоэффективно для лечения стрессового недержания мочи у женщин, особенно в пери- и постменопаузе, кроме того это малоинвазивный метод лечения со всеми сопутствующими этому факту преимуществами.
При стрессовой мочевой инконтиненции III типа по классификации Мак-Гира лёгкой или средней степени тяжести как в отсутствие цистоцеле, так и при наличии цистоцеле I степени, результативность близка к 80%.
С практической точки зрения важны ещё два пункта. Во-первых, применение препаратов на основе гиалуроновой кислоты в целом вполне бюджетно по стоимости и доступно большинству пациенток. Во-вторых, если инъекция объёмообразующего вещества не даст удовлетворительных результатов, то в отсутствие противопоказаний к вмешательству можно провести докоррекции, а при неэффективности — хирургическую коррекцию (слинговые операции и т.д.).







































































0 комментариев