Запор. Дифференциальный диагноз. Схема лечения. Лекция для врачей
Отрывок из книги "Энтерология. Руководство для врачей" - Парфенов А. И.
Запором принято считать опорожнение кишечника реже 3 раз в неделю. Для запора характерен не только редкий, но и слишком твердый скудный стул.
Консистенция кала определяется количеством воды в нем. В твердом кале количество ее не превышает 40 %, в нормальном — 70 % и в жидком — 95 %. Объективным критерием запора считается масса фекалий менее 35 г/сут.
Клиническую картину может дополнять затрудненная дефекация, чувство неполного опорожнения кишечника и дискомфорт в животе. Чаще запор бывает хроническим, но может развиваться и внезапно.
Запором страдает от 30 до 50 % взрослого населения.
Этиология и патогенез
В зависимости от причин запор может быть первичным, вторичным и идиопатическим. Причиной первичного запора являются аномалии, пороки развития толстой кишки и ее иннервации. Причиной вторичного запора служат болезни и повреждения ободочной и прямой кишки, болезни других органов, метаболические нарушения, развивающиеся при них, и прием лекарственных средств. Идиопатический запор обусловлен нарушением моторной функции фекальных масс. Если же тормозящее влияние сигмовидной кишки прекращается, то возникает понос.
Таблица 12.1

В норме у человека прямая кишка пуста. Кал скапливается в сигмовидной кишке, и только перемещение его в ампулу прямой кишки вызывает рефлекторно позыв к дефекации. У здоровых лиц позыв возникает регулярно утром под ортостатическим влиянием, после вставания с постели или вскоре после завтрака под влиянием гастроцекального рефлекса. Акт дефекации контролируется ЦНС, и здоровый человек может подавить позыв на низ. Регулярное нарушение любого из звеньев этого сложного процесса может привести к запору.
Привычка сдерживать позыв к дефекации может привести к хроническому перерастяжению прямой кишки, подавлению эфферентных сигналов и развитию так называемого привычного (функционального) запора.
Нарушение афферентной фазы дефекационного рефлекса приводит к развитию атонии прямой кишки, так как позыв к дефекации появляется лишь при ее растяжении. При утрате афферентной фазы рефлекса происходит увеличение объема прямой кишки, атония ее стенки. В результате позыв появляется только при перерастяжении прямой кишки большим количеством кала. Это состояние получило название мегаректум или инертная прямая кишка. У людей с запором иногда развивается не только инертная прямая кишка, но и инертная толстая кишка. При запоре часто усилены непропульсивные сегментирующие движения толстой кишки, которые не способствуют продвижению кала, а лишь перемешивают его.
В результате замедления транзита происходит дополнительное всасывание воды, что приводит к уменьшению объема кала и повышению его плотности.
Патофизиология запора в конечном итоге связывается с уменьшением объема фекальных масс, достигающих ампулы прямой кишки, или с расстройством акта дефекации, затрудняющим удаление фекалий. Объем фекальных масс, достигающих ампулы прямой кишки, может быть уменьшен в результате механической непроходимости, нарушения моторики или общего уменьшения объема кишечного содержимого (например, при голодании).
Моторика кишечника, в частности тонус, пропульсивные движения и их координация, может нарушаться в самых различных сочетаниях при заболеваниях органов брюшной полости, головного и спинного мозга, эндокринной системы. Так называемые дискинетические запоры являются одной из наиболее часто встречающихся форм этого симптома. Термин «дискинетический запор» более точно отражает истинное состояние кишечника, чем принятые в прошлом термины «спастический» и «атонический» запор. Как показывают рентгенологические исследования, очень редко можно наблюдать тотальную атонию кишечника или преобладание спастических сокращений его отделов. У большинства больных выявляется сочетание спастически сокращенных и расслабленных участков кишечника, в результате барий продвигается неравномерно.
Распространено мнение, что большое значение в этиологии запора имеет малоподвижный образ жизни. Однако спортсмены страдают запором не реже, чем лица, ведущие малоподвижный образ жизни.
Частой причиной запора служат патологические кортико- и висцеро-висцеральные рефлексы, возникающие при язвенной болезни, холецистите, а также спаечном процессе, при болезнях органов малого таза и т.д. Вызывают запор органические заболевания спинного и головного мозга, цереброспинальных нервов, узлов и конского хвоста, при которых нарушается нервная регуляция кишечника. Нередко запор развивается у больных неврозом, психическими заболеваниями и СРК. Им страдают большинство больных с депрессией, шизофренией и нервной анорексией. Запор может быть одним из проявлений микседемы и сахарного диабета, осложненного нейропатией. Задержки стула часто наблюдаются при беременности в связи с повышенной продукцией прогестерона, а в поздние сроки — из-за сдавления сигмовидной кишки увеличенной маткой.
У больных с сердечной недостаточностью, эмфиземой легких, портальной гипертензией с асцитом, а также с ожирением причиной запора может быть ослабление мышечного тонуса диафрагмы и передней брюшной стенки. Последние, как известно, обеспечивают повышение внутрибрюшного давления во время акта дефекации. При склеродермии развивается атрофия мышечного аппарата прямой кишки.
Причиной старческих запоров также может быть гипотония мышц, участвующих в акте дефекации. У лиц пожилого и старческого возраста с запором установлено более медленное, чем у молодых, продвижение содержимого по толстой кишке.
Затруднение продвижения кишечного содержимого вследствие опухоли (чаще) толстой кишки, стеноза кишки, образования каловых камней, сдавления кишечных петель опухолевыми образованиями других органов брюшной полости вначале вызывает хроническую рецидивирующую диарею или приводит к смене поноса и запора. Однако при этих заболеваниях может быть и упорный запор, причем иногда раньше других симптомов.
Побочное действие ряда медикаментозных препаратов может проявляться в виде запора. К таким препаратам относятся висмут, карбонат кальция, гидроокись алюминия, ганглиоблокаторы и антихолинергические средства, опиаты, антидепрессанты. Медикаментозный запор обычно прекращается вскоре после отмены препарата. Диуретические препараты могут приводить к уменьшению количества воды в кале и снижению тонуса кишечника вследствие гипокалиемии. В результате появляется ощущение затруднения дефекации. Таким образом, запор вызывают самые разнообразные причины как функционального, так и органического характера.
Клиника
Клинические симптомы запора в значительной степени зависят от его причины, продолжительности, тяжести и особенностей поражения кишечника. Большинство запоров развивается постепенно.
Острый запор — отсутствие стула в течение нескольких суток. Причиной его служит нарушение кишечной проходимости вследствие опухоли (механическая непроходимость) или воспалительного процесса в брюшной полости (динамическая непроходимость), самом кишечнике (дивертикулит) или аноректальной области. Внезапное отсутствие стула наблюдается также после черепно-мозговых травм, вследствие побочного действия лекарств, а также у больных, находящихся на строгом постельном режиме. Если наряду с отсутствием стула не отходят и газы, следует предполагать развитие кишечной непроходимости. В случае, когда запор быстро нарастает в течение нескольких недель, велика вероятность поражения толстой кишки опухолью. При дивертикулите и иных очаговых воспалительных процессах запору обычно предшествуют более или менее сильная боль в животе, повышение температуры тела и другие признаки воспалительного процесса. Локальные патологические процессы аноректальной области (например, анальные трещины, геморрой) обычно сопровождаются кровотечением и болью, которая и является причиной запора.
Диагноз, дифференциальный диагноз
В основе диагностической концепции должно лежать положение о том, что запор — не болезнь, а лишь симптом. На рис. 12.1 показан алгоритм диагностического процесса при запоре.
Прежде всего необходимо уточнить, является запор внезапным (острым) или хроническим. Далее надо выяснить, нет ли у пациента болезни, с которой может быть связан запор. В случае установления такой зависимости нарушение функции кишечника устраняют в процессе лечения основного заболевания. При отсутствии связи запора с патологией других органов и систем необходимо тщательно проанализировать «лекарственный» анамнез и отменить лекарства, которые могут быть причиной запора. Если причину запора не удалось связать с внекишечной патологией и приемом лекарственных средств, то надо установить заболевание кишечника, являющееся причиной запора. Если таковых не выявлено, то наиболее вероятно, что речь идет об идиопатическом запоре, причиной которого является нарушение пропульсии или опорожнения, т.е. инертная толстая кишка.
В процессе выяснения причин запора необходимо исключить органическую патологию кишечника (опухоли, болезнь Крона, дивертикулярную болезнь, аномалии развития). Дальнейшее обследование должно быть направлено на выявление уровня стаза кишечного содержимого и типа моторных расстройств. Диагностический подход во многом зависит от особенностей анамнеза и результатов осмотра больного.
Инструментальная диагностика при остром запоре включает обзорную рентгенографию брюшной полости в вертикальном положении тела, ректороманоскопию, исследование толстой кишки с бариевой клизмой и/или колоноскопию. При подозрении на кишечную непроходимости больному необходимо сделать обзорную рентгенографию брюшной полости. Наличие уровней жидкости в петлях кишки служит подтверждением диагноза. При полной непроходимости могут появиться раздутые газом сегменты кишки проксимальнее от места непроходимости и полное отсутствие газа дистальнее этого места. Для дифференциальной диагностики с динамической непроходимостью при гипотиреозе определяют гормоны щитовидной железы в сыворотк крови. Динамическая кишечная непроходимость может быть следствием раздражения брюшины в результате острого панкреатита или воспаления смежных органов, например в случае массивной пневмонии или острого пиелонефрите. При механической кишечной непроходимости показано срочное хирургическое лечение.
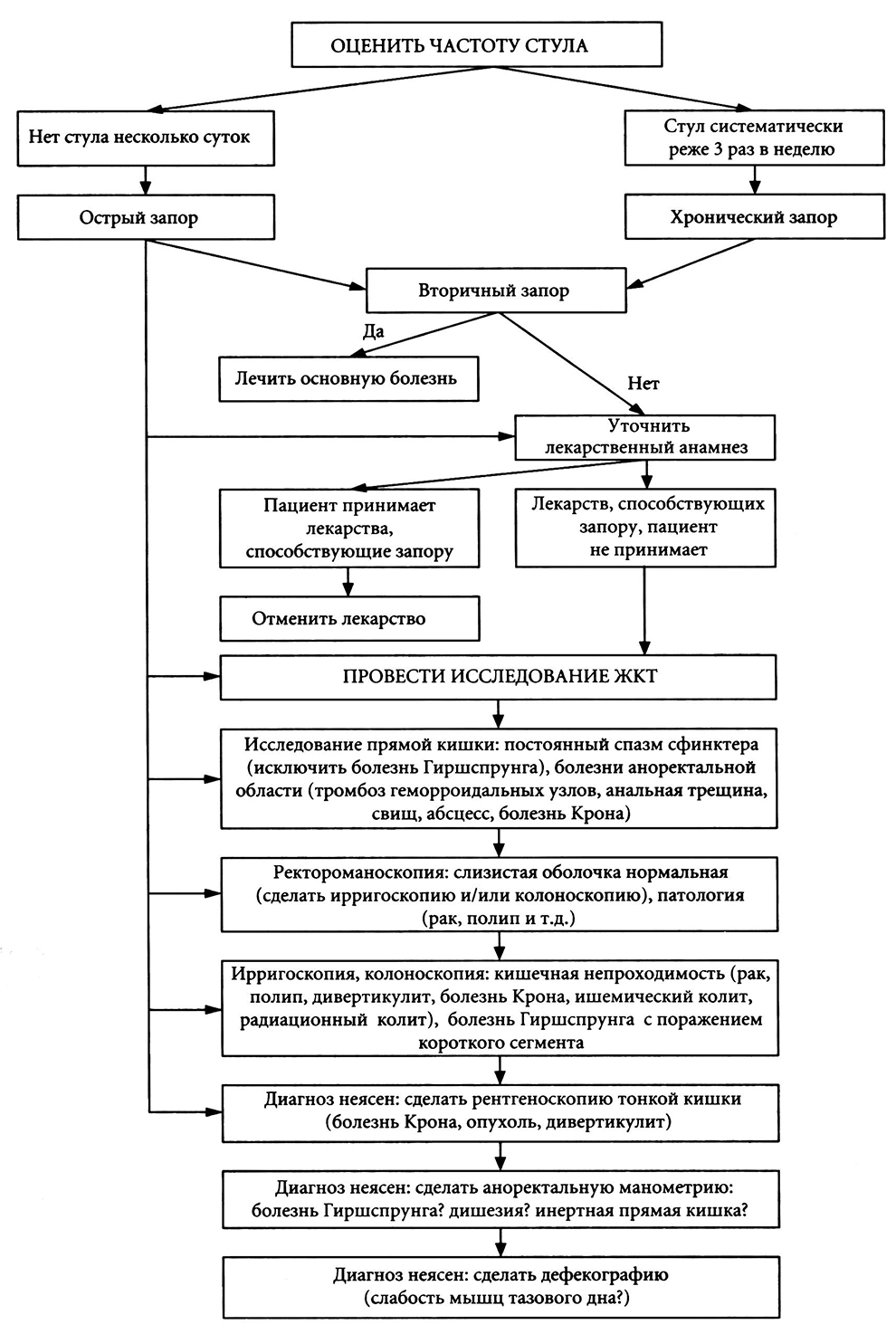
Рис. 12.1. Алгоритм диагностики при запоре
До начала операции из кишки необходимо постоянно удалять содержимое с помощью назогастрального зонда. Точную локализацию патологического процесса устанавливают с помощью колено- или ректороманоскопии и бариевой клизмы. Если в результате этих диагностических приемов локализация непроходимости не установлена, то выполняют рентгеноконтрастное исследование тонкой кишки с приемом бариевой взвеси внутрь, хотя это небезопасно ввиду возможности полной обтурации просвета кишки.
Наиболее важными анамнестическими сведениями являются продолжительность запора, наличие или отсутствие болевого синдрома и потери массы тела. При остром начале запора выясняется возможная связь с приемом лекарства или с непроходимостью органической природы. Боль может указывать на механическую непроходимость. Полная толстокишечная непроходимость характеризуется резким метеоризмом, болью в животе спастического характера и рвотой.
Резкая боль редко встречается у больных с функциональным запором. Для них более характерно ощущение дискомфорта и наполненности в брюшной полости при задержке стула. Интенсивная спазматическая боль перед и во время акта дефекации, особенно у больных с недавно появившимся запором, отмечается при стенозирующих процессах в кишечнике. Однако она возможна и у больных со спастической толстой кишкой при СРК. Боль в прямой кишке и заднем проходе во время дефекации свидетельствует о поражении дистальных отделов толстой кишки. При этом наполнение прямой кишки каловыми массами может сопровождаться болью.
Часто больные с запором жалуются на выделения крови из прямой кишки при акте дефекации. Наиболее частой причиной ректальных кровотечений являются геморрой, сфинктериты или трещины заднего прохода. Однако даже в случае обнаружения этих заболеваний необходимо исключить другие источники кровотечения с помощью колоно- или ирригоскопии.
Запор может быть вызван длительным постельным режимом и поражением корешков спинного мозга, а также системными болезнями типа диабета, склеродермии и микседемы. Причиной его могут быть электролитные нарушения: гипокалиемия и гиперкальциемия. Длительный анамнез обструктивного синдрома, особенно с диагностической лапаротомией или лапароскопией в прошлом, должен заставить врача подозревать кишечную псевдообструкцию. Анамнестические сведения о заболеваниях заднепроходного канала, таких как хронические анальные трещины, длительное применение клизм при запоре и боль в животе позволяют предполагать возможность болезни Гиршспрунга с поражением короткого сегмента. Внезапное начало запора в более старшем возрасте всегда должно наводить врача на мысль о раке толстой кишки.
Объективное обследование больного с острым запором дает возможность врачу определить острую кишечную непроходимость. Динамическая (неосложненная) непроходимость обычно проявляется сильно увеличенным животом, отсутствием перистальтических шумов и заполненной калом прямой кишкой. Органическая (механическая) кишечная непроходимость обычно характеризуется вздутием, нередко асимметрией живота, усиленной, нередко видимой на глаз перистальтикой и звучными шумами или шумом «плеска» при аускультации.
Во время осмотра прямой кишки у больного с кишечной непроходимостью нередко можно видеть симптом Обуховской больницы: зияние заднего прохода и пустая прямая кишка.
Усиленная перистальтика и громкие кишечные звуки по мере ухудшения состояния больного и развития перитонита стихают.
У больных с хроническим запором при объективном обследовании можно выявить основную болезнь, например склеродермию или микседему. При исследовании живота иногда удается про- пальпировать опухоль толстой кишки. Осмотр прямой кишки позволяет выявить поражения перианальной и анальной области. Пустая ампула прямой кишки может служить симптомом болезни Гиршспрунга с поражением короткого сегмента. Наличие крови в кале или при осмотре прямой кишки указывает на повреждение слизистой оболочки, характер которого выясняют в процессе дальнейшего обследования.
К обязательным инструментальным и клиническим методам у всех без исключения больных с запором относятся анализ кала на скрытую кровь, исследование внутреннего сфинктера прямой кишки пальцем, ректоромано- и колоноскопия или полипозиционная ирригоскопия с двойным контрастированием. При отсутствии данных за органические заболевания кишечника и исключении других причин запор чаше всего связывается с СРК. Диагноз основывается на анамнезе, объективном и лабораторных исследованиях. Для более детального определения степени нарушения моторной функции исследуют время толстокишечного транзита и, по возможности, проводят физиологическое исследование аноректальной области: применяют сфинктероманометрию и биопсию стенки прямой кишки по Свенсону для исключения аганглиоза (см. гл. 6, разд. «Методы регистрации внутрикишечного давления»).
Для определения времени транзита по кишечнику применяют различные маркеры. Тесты для определения толстокишечного транзита имеют диагностическое значение не только для объективации запора, но и для строгого отбора больных для хирургического лечения.
Расстройства нервно-мышечной координации акта дефекации, возникающие в результате нарушения выхода кала, выявляют с помощью анальной манометрии. В норме наполненная калом или воздухом прямая кишка стимулирует расслабление внутреннего сфинктера и сокращение наружного сфинктера. При болезни Гиршспрунга, или аганглиозе сегментов толстой кишки, внутренний сфинктер при заполнении прямой кишки калом не расслабляется. Поэтому манометрия позволяет устанавливать диагноз этого заболевания как у детей, так и у взрослых.
В соответствии с международными критериями запор на фоне гипокинезии кишки следует дифференцировать от затрудненной дефекации вследствие дисфункции тазового дна. Для этого применяют аноректальную манометрию, дефекографию и электромиографию.
М. Tonia и соавт. с позиций возможного хирургического лечения выделили три патофизиологические группы запора:
1) запор при нарушении моторной функции кишечника;
2) нарушение дефекации вследствие дисфункции тазового дна;
3) запор при СРК.
Авторы предлагают проводить дифференциальный диагноз между ними, так как точная диагностика способствует более эффективному лечению. Так, запор при СРК следует лечить медикаментозными средствами. Больным с дисфункцией тазового дна могут помочь специальные упражнения, направленные на укрепление его мышц. Хирургическое лечение — экстирпация ободочной кишки с наложением илеоректоанастомоза — эффективно лишь при запоре, связанном с замедленным транзитом при отсутствии нарушений тазового дна.
Лечение
Лечение запора представляет собой непростую задачу. Ее усложняет привыкание к систематическому употреблению слабительных, нередко наблюдающееся у этих больных. Особенно часто с этой проблемой практический врач сталкивается при лечении лиц пожилого возраста. Необходимо убедить больного отказаться от вредной привычки систематически делать себе клизмы или пользоваться слабительными и научить его регулировать стул с помощью пищевых волокон.
Диета. При запоре применяется диета № 3 по Певзнеру (см. гл. 61, разд. «Лечебное питание»).
Пищевые волокна. Основой программы лечения больных с функциональным запором должно быть обогащение рациона стимуляторами моторики (по возможности пищевого происхождения). К ним относятся пищевые волокна. Их количество в пищевом рационе многих людей значительно снижено, так как в погоне за вкусовыми качествами балластные вещества удаляют из продуктов в процессе технологической обработки. Питание такой рафинированной пищей играет ключевую роль в формировании запора у большинства больных с функциональным запором. У пожилых лиц имеет значение также отсутствие зубов и плохое состояние зубных протезов, что заставляет их употреблять пищу, не содержащую волокон.
Дополнительное употребление продуктов, содержащих пищевые волокна, широко используют в современной терапии запора. Пищевые волокна содержатся в растениях и состоят из трудно перевариваемых углеводов, целлюлозы, гемицеллюлозы и лигнина. Они необходимы кишечным бактериям. В результате микробного метаболизма образуются КЖК, задерживающие в просвете кишки воду. В рандомизированных клинических испытаниях доказана эффективность пищевых волокон при лечении запора, а также отсутствие их влияния на боль и диарею.
Для профилактики и лечения запора широко используют пшеничные отруби. Содержащиеся в них пищевые волокна впитывают в себя жидкость и, поскольку они не подвергаются ферментативному перевариванию в тонкой кишке, увеличивают объем кала, делают его менее твердым.
Отруби следует залить кипятком и через 30—60 мин добавлять в суп, компот или кефир. Количество отрубей подбирают индивидуально в зависимости от степени нарушения функции кишечника. Поэтому суточная доза может варьировать от 1—2 до 6—8 столовых ложек.
Наряду с отрубями применяют приятные на вкус смеси, содержащие пищевые волокна хлебных злаков. К ним относится, например, мукофальк.
Мукофальк — препарат, содержащий семена подорожника. Благодаря высокой гидрофильности мукофальк увеличивает объем кишечного содержимого, улучшает моторно-эвакуаторную функцию кишечника и устраняет запор. Препарат назначают на ночь по 1—2 пакетика, предварительно заварив горячей водой.
Хороший эффект оказывают также слабительные средства, вызывающие увеличение объема каловых масс. К ним относится форлакс, который содержит невсасывающийся макроголь (ПЭГ).
Форлакс назначают на ночь по 10—20 г (1—2 пакетика), предварительно растворив в воде.
Объем каловых масс увеличивают также морская капуста, агар-агар, метилцеллюлоза, псиллиум (фиберлак), кальция поликарбофил, льняное семя.
Пищевые волокна имеют первостепенное значение в поддержании на физиологическом уровне симбионтной микрофлоры кишечника, профилактике и лечении дисбиоза кишечника. Одним из важных свойств симбионтной микрофлоры является регуляция моторики кишечника путем образования летучих жирных кислот, изменения pH и других механизмов, многие из которых являются предметом исследования. Поэтому дисбактериоз может быть причиной нарушения моторики кишечника.
Одним из других направлений профилактики и лечения функционального запора является включение в рацион представителей нормальной микрофлоры кишечника. Первыми бактериями, использованными в качестве пробиотика, были лактобациллы. Позднее стали использовать бифидобактерии, в частности В. bifidum, В. infantis, В. longum и В. animalis. Другой способ поддержания нормального состава микробиоты заключается в обеспечении ее веществами, способствующими размножению. К ним относятся неперевариваемые олиго- и дисахариды (фруктоолигосахариды, галактоолигосахариды, инулин, лактулоза и др.).
Лактулоза является синтетическим дисахаридом, состоящим из галактозы и фруктозы. В кишечнике человека отсутствует дисахаридаза, способная расщеплять лактулозу. Поэтому она не всасывается в тонкой кишке и поступает в ободочную кишку, где ассимилируется микрофлорой. Образующиеся в процессе микробного метаболизма короткоцепочечные карбоновые кислоты алифатического ряда способствуют стимуляции моторики кишечника.
Таким образом, лактулоза способствует росту нормальной микрофлоры кишечника и относится к разряду пребиотиков.
Лактулоза является также слабительным средством. Эффект ее основан на повышении осмотического давления в кишечнике и снижении внутрикишечного pH, что способствует задержке жидкости, разжижению химуса, увеличению его объема и активации перистальтики.
Метаболическая цепь превращения лактулозы с образованием избыточного количества ОКК послужила основой для применения ее в терапии печеночной энцефалопатии, запора и дисбактериоза кишечника.
Послабляющее действие лактулозы наступает обычно через 6—8 ч. В отличие от большинства слабительных лактулоза не оказывает раздражающего влияния на слизистую оболочку толстой кишки и не вызывает привыкания. Поэтому может применяться длительное время.
Лактулозу (дюфалак) назначают на ночь. Дозу подбирают индивидуально в пределах 15—30 г 1-2 дес. л.).
Медикаментозное лечение. Фармакологическая стратегия терапии функционального запора в настоящее время направлена на регуляцию нейротрансмиттеров, обеспечивающих нормальную деятельность кишечника. Именно на такой подход к лечению рассчитано применение антагонистов рецепторов серотонина-4. Рецепторы 5-гидрокситриптамина-4 (5-НТ4) находятся в энтериновой сенсорной системе. Серотонин (5-гидрокситриптамин) продуцируют клетки гастроинтестинальной эндокринной системы. Он стимулирует перистальтику, связываясь с рецепторами серотонина-3 и серотонина-4, расположенными в энтериновой системе. Агонисты этих рецепторов замедляют транзит по толстой кишке, снижают гастроцекальный рефлекс и уменьшают чувствительность рецепторов кишки к растяжению.
Агонист рецепторов 5-НТ4 тегазерод у здоровых добровольцев в дозе по 6 мг 2 раза в сутки вызывал ускорение эвакуации из желудка и транзита по тонкой и, в меньшей мере, толстой кишке С. М. Prather и соавт. исследовали двойным слепым методом эффективность тегазерода на пропульсивную функцию желудка, тонкой и толстой кишки у 24 больных СРК с преобладанием запора. Препарат назначали по 2 мг 2 раза в день. Пропульсивную функцию оценивали с помощью сцинтиграфического метода в течение 1 нед. до и 1 нед. после лечения. Авторы установили, что тегазерод не влияет на моторику желудка, увеличивает скорость транзита по тонкой кишке на 70,4 ± 1,3 % и недостоверно ускоряет транзит по толстой кишке.
По данным трех больших рандомизированных двойных слепых исследований с плацебо, применение тегазерода в дозе по 6 мг 2 раза в сутки у больных СРК с запором давало желаемый эффект в течение 3 мес. У больных прекращались боль и запор. Препарат был более эффективен у женщин. Побочные реакции приема тегазерода ограничивались умеренной диареей у 10 % пациентов.
Таким образом, антагонист серотониновых рецепторов 5-НТ4 тегазерод находит все более широкое применение в лечении функционального запора. Препарат назначают по 4—6 мг/сут в течение 2—4 нед. и более.
Главным регулятором кишечных функций при действии различных нейромедиаторов является энтериновая нервная система. Энкефалины продуцируются энтериновой кишечной системой и действуют на специфические рецепторы энкефалинергического типа. Новое направление поиска препаратов, регулирующих моторику ЖКТ, находится в области исследования нейропептидов — эндорфинов и энкефалинов. Эти вещества играют в организме роль межклеточных нейрорегуляторов. Энкефалины естественного происхождения — опиатные субстанции — важны в регулировании двигательной функции желудка и кишечника.
Попытки применения синтетических аналогов энкефалина в качестве регуляторов моторики привели к созданию тримебутина (дебридат). Тримебутин взаимодействует с каждым из трех рецепторов энкефалинов — мю (µ), дельта (8) и каппа (к) — и оказывает стимулирующее и ингибирующее действие на моторику кишечника. Так же как и естественные энкефалины, тримебутин способен стимулировать или подавлять перистальтическую деятельность кишки.
Тримебутин (дебридат) назначают по 0,1—0,2 г 3 раза в сутки перед едой, продолжительность лечения 2—4 нед.
Созданный недавно антагонист µ-опиоидных рецепторов алъвимопан, по данным рандомизи-рованного (п = 217) двойного слепого плацебо- контролируемого исследования, уменьшает время транзита по кишечнику, дает хороший эффект при запоре и не вызывает побочных реакций. Препарат назначали по 1—8 мг 2 раза в сутки на протяжении 4—8 нед.
При выраженных дискинезиях спастического типа определенный эффект могут давать блокаторы м-холинорецепторов (атропин, бускопан, гастроцепин) и миотропные спазмолитические средства (но-шпа, папаверин). Эти препараты уменьшают спастические сокращения толстой кишки и боль, но не воздействуют на пропульсивную функцию, более того, даже уменьшают ее и, следовательно, не оказывают непосредственного влияния на запор. Поэтому при выраженном гипокинетическом запоре (инертная толстая киша, идиопатический запор) целесообразно применять прокинетики — средства, повышающие тонус и моторику ЖКТ. К ним относятся миотропные спазмолитики дицетел и мебеверина гидрохлорид (дюспаталин).
Дицетел — селективный блокатор кальциевых каналов, расположенных в клетках гладкой мускулатуры кишечника. Препарат назначают по 50—100 мг (1—2 таб.) 3 раза в сутки.
Мебеверина гидрохлорид (дюспаталин) устраняет спазмы кишечника, не оказывает влияния на нормальную перистальтику и не обладает антихолинергическим свойством. Препарат назначают по 200 мг (1 капе.) 2 раза в день за 20 мин до еды.
При гипомоторной функции кишечника показаны прокинетики метоклопрамид и мотилиум.
Метоклопрамид (реглан, церукал) назначают по 0,01 г 3 раза в сутки перед едой в течение 10-14 дней.
Мотилиум (домперидон) принимают по 0,01 г 3 раза в сутки в течение 10—14 дней.
В комплексной терапии запора немаловажную роль играют и препараты, обладающие желчегонным свойством, особенно содержащие желчные кислоты (аллохол, лиобил).
Слабительные лекарственные средства должны назначаться, как правило, лишь на первом этапе лечения запора с целью более эффективного восстановления утраченного дефекационного рефлекса.
Слабительные средства делят по механизму действия на четыре группы.
1. Осмотические или солевые слабительные. Они содержат невсасывающийся дисахарид лактулозу или высокомолекулярные полимеры, способные удерживать молекулы воды (форлакс). Оставаясь в тонкой кишке, они повышают осмотическое давление химуса и способствуют секреции воды в просвет кишки. В результате в толстую кишку поступает большое количество жидких каловых масс, которые стимулируют перистальтику и легко продвигаются по кишечнику. Послабляющее действие наступает обычно через 6—8 ч. В отличие от большинства слабительных эти препараты не оказывают раздражающего влияния на слизистую оболочку толстой кишки и не вызывают привыкания. Поэтому могут применяться длительное время.
Форлакс назначают на ночь по 10—20 г (1-2 пакетика), предварительно растворив в воде.
2. Средства, тормозящие абсорбцию воды из кишечника и стимулирующие секрецию. Этот эффект достигается путем раздражения хеморецепторов слизистой оболочки преимущественно толстой кишки. К ним относятся препараты растительного происхождения, содержащие антрагликозиды (препараты листьев сены, корня ревеня, плодов жостера и коры крушины, касторовое масло), синтетические соединения (бисакодил, гутталакс, пурсеннид и др.) и солевые слабительные (натрия сульфат, магния сульфат и др.). Некоторые из них всасываются, метаболизируются печенью и возвращаются в кишечнике желчью. Увеличение перистальтики и жидкости в просвете кишки сокращает прохождение кала по толстой кишке до 6—8 ч. При непрерывном использовании слабительных, содержащих экстракт сенны, в слизистой оболочке толстой кишки накапливается пигмент, окрашивающий ее в черный цвет, развивается дегенерация нервных окончаний в толстой кишке (рис. 12.2). В результате развивается инертная толстая кишка. Возможны также водно-электролитные нарушения, связанные с расстройством всасывания натрия и воды в толстой кишке.

Рис. 12.2. Колоноскопия. Меланоз прямой кишки (а, б)
3. Средства, вызывающие увеличение объема каловых масс. К ним относятся морская капуста, метилцеллюлоза, отруби, льняное семя, неабсорбируемые дисахариды (лактулоза, сорбитол).
Объемные агенты — единственные слабительные, приемлемые для долгосрочного использования. Они действуют медленно, мягко и безопасны для систематической поддержки нормального стула. Вызывая раздражение механорецепторов за счет увеличения объема каловых масс, они стимулируют моторно-эвакуаторную функцию толстой кишки. Принимать эти пищевые добавки лучше всего утром и на ночь с достаточным количеством жидкости, выпивая 2—3 стакана жидкости в день дополнительно.
4. Средства, смягчающие кал и облегчающие его перемещение по кишечнику благодаря смазывающему действию. К ним относятся вазелиновое масло, жидкий парафин, норгалакс, энимакс. Большинство из них обладают как гидрофобными, так и гидрофильными свойствами, поэтому повышают способность тонкой кишки сохранять воду, задерживают ее в каловых массах, увеличивая тем самым их объем. Больший объем кала стимулирует перистальтику, а мягкая консистенция облегчает его продвижение по кишке.
Препараты этой группы целесообразно назначать больным, длительно находящимся на постельном режиме, а также перенесшим хирургические вмешательства в аноректальной области.
Норгалакс выпускается в виде геля по 10 г в тубе с наконечником, содержит натрия докузат, карбоксиметилцеллюлозу и глицерин и применяется в виде микроклизм при эпизодическом запоре или для подготовки к эндоскопическим исследованиям толстой кишки. Слабительное действие наступает через 5—20 мин после введения препарата в прямую кишку.
Энимакс представляет собой гипертонический раствор натрия фосфата, выпускается по 120 мл в одноразовой пластмассовой клизме. Применяют главным образом для подготовки к хирургическим операциям, эндоскопическим и рентгенологическим исследованиям толстой кишки.
Большинство применяющихся в настоящее время препаратов действует на уровне толстой кишки (растения, содержащие антрагликозиды, бисакодил, гутталакс и другие синтетические препараты). Их эффект проявляется через 8- 12 ч после приема. Стул чаще кашицеобразный или жидкий. На уровне тонкой кишки действует вазелиновое масло. Эффект наступает спустя 4—5 ч после приема. Стул часто близкий к нормальному. При введении слабительных препаратов непосредственно в прямую кишку в виде свечей послабляющий эффект наступает через 10-20 мин.
На все отделы кишечника влияют солевые слабительные, дающие, как известно, наиболее бурный (драстический) эффект в виде обильного жидкого стула, наступающий через 4—6 ч после приема препарата. Их назначают обычно при остром запоре и при пищевых интоксикациях, когда необходимо быстро освободить кишечник от токсичных веществ.
Если слабительные используются эпизодически, то при отсутствии противопоказаний применение их безопасно. Объемные агенты могут уменьшать всасывание некоторых веществ и лекарств, но это обычно не имеет клинического значения.
Общими противопоказаниями к применению слабительных служат воспалительные процессы в брюшной полости, кишечная непроходимость и острые лихорадочные заболевания, а также беременность во избежание осложнений. В период лактации нельзя назначать антрагликозиды и синтетические слабительные (бисакодил, гутталакс), поскольку они всасываются и поступают в молоко.
Постоянное употребление стимулирующих слабительных вызывает раздражение кишки. Кроме того, длительный бесконтрольный прием слабительных средств приводит к довольно быстрому привыканию. Поэтому больные вынуждены постепенно увеличивать дозу, доводя ее нередко до сверхвысокой. Между тем при длительном употреблении синтетических средств и препаратов антрагликозидного ряда большие дозы способны вызывать поражение печени и почек, нервных сплетений в стенке толстой кишки. Наименьшие неблагоприятные реакции при длительном употреблении вызывают осмотические слабительные средства форлакс и лактулоза.
Систематическое длительное применение слабительных средств недопустимо. Поэтому для успешного лечения запора необходимо сначала установить его причину, т.е. точный диагноз, и только после этого выработать методику лечения.
Лечебная физкультура. Дополнительными способами, стимулирующими опорожнение кишечника, являются дыхательные движения (диафрагмальное дыхание) во время дефекации. Натощак полезно также выпить 1 стакан холодной воды с медом (1 ст. л.). Курсами по 1—2 мес. может назначаться минеральная вода (ессентуки № 17 или славяновская).
Комплекс лечебной гимнастики для больных с запором (предложен Е. С. Бородачевой)
В положении стоя.
1. Руки на поясе или на затылке. Круговые, вращательные движения тазом, плечи на месте. Сделать 10—20 вращений в правую и левую сторону.
В положении лежа на спине.
2. Ноги и руки вытянуты. Мышцы расслаблены. Дыхание свободное. При вдохе живот максимально выпятить, а при выдохе — втянуть. Повторить 9—12 раз. Через каждые 3—4 движения делать небольшие перерывы для отдыха.
3. На вдохе втянуть живот и затем толчком его выпятить. Сделать 30—40 таких движений в быстром темпе, затем немного отдохнуть. Дыхание произвольное. Продолжительность упражнения не более 1,5 мин.
4. Руки положить на переднюю брюшную стенку для контроля движений ее мышц. Попе-ременно напрягать и расслаблять сначала правую, затем левую переднюю брюшную мышцу живота. Туловище неподвижно. Продолжительность упражнения 1 мин с перерывами для отдыха.
Упражнения 3 и 4 рекомендуется делать по 3 раза в день.
5. Развести руки в стороны или поднять вверх — вдох. Обхватить колено правой согнутой ноги и подтянуть к животу — выдох. Повторить по 3 раза правой и левой ногой поочередно.
6. Согнуть ноги в коленях. Опираясь на стопы и локти, поднять как можно выше таз — вдох. Вернуться в исходное положение — выдох. Повторить 3—4 раза. Темп медленный.
7. Положить руки на голову, ноги согнуть. Широко развести в стороны колени согнутых ног — вдох, соединить колени — выдох. Повторить 3—4 раза.
8. Исходное положение то же, что в упражнении 7. Наклонить колени согнутых ног влево — выдох. Принять исходное положение — вдох. Повторить по 3 раза вправо и влево.
9. Сделать 15—20 движений, как при езде на велосипеде. Дыхание произвольное.
10. Быстро повернуться на живот и встать на колени, опираясь на вытянутые руки. Поднять правую ногу (прямую) и голову вверх, прогнуться — вдох. Принять исходное положение — выдох. Повторить по 3 раза правой и левой ногой.
В положении стоя на коленях.
11. Опираясь на вытянутые руки, сесть слева от рук — выдох. Принять исходное положение — вдох. Повторить 3 раза в ту и другую сторону.
12. Минуты 2—3 постоять на согнутых, слегка раздвинутых коленях и локтях. Это упражнение рекомендуется делать перед сном, особенно при метеоризме.
В положении сидя на стуле.
13. Не облокачиваться, не напрягать спину. Ноги скрестить под стулом. 15—20 раз втянуть и отпустить прямую кишку, а затем встать и походить. Повторять упражнение 5 раз в день.
Если по общему состоянию больной не может выполнять весь комплекс упражнений, то по согласованию с врачом в утреннюю гигиеническую гимнастику включаются отдельные его упражнения.
Вы читали отрывок из книги "Энтерология. Руководство для врачей - Парфенов А. И.
Купить книгу "Энтерология. Руководство для врачей"
Автор: Парфенов А. И.
ISBN 978-5-8948-1706-4
Приведены сведения о строении, физиологии и патологической физиологии кишечника, описаны современные методы его исследования. Изложены вопросы этиологии, патогенеза и классификация болезней кишечника.
Подробно описаны клиническая картина, диагностика, дифференциальный диагноз и особенности лечения заболеваний кишечника, встречающихся в клинической практике.
Достаточное внимание уделено редким болезням, а также проблемам профилактики и активного выявления болезней тонкой и толстой кишки.
Для гастроэнтерологов, терапевтов, хирургов, инфекционистов, педиатров и научных работников.
Содержание книги "Энтерология. Руководство для врачей" - Парфенов А. И.
ЧАСТЬ I
АНАТОМИЯ И ФИЗИОЛОГИЯ КИШЕЧНИКА
Глава 1. Анатомия кишечника
1.1. Тонкая кишка
1.2. Ободочная кишка
1.3. Прямая кишка и аноректальная область
Литература
Глава 2. Физиология кишечника
2.1. Физиология тонкой кишки
2.2. Физиология толстой кишки
Литература
ЧАСТЬ II
КЛИНИЧЕСКИЕ МЕТОДЫ ИССЛЕДОВАНИЯ
Глава 3. Жалобы, анамнез и осмотр
3.1. Жалобы и анамнез
3.2. Осмотр
Глава 4. Общеклинические, биохимические и иммунологические лабораторные методы
4.1. Общий анализ крови
4.2. Биохимические анализы крови
4.3. Иммунологические методы
4.4. Анализы мочи
4.5. Копрологические исследования
4.6. Исследование микрофлоры кишечника
Литература
Глава 5. Методы исследования кишечного пищеварения, всасывания и барьерной функции тонкой кишки
5.1. Нагрузочные абсорбционные тесты
5.2. Балластные пробы
5.3. Исследование мембранного пищеварения
5.4. Прямой (перфузионный) метод исследования кишечного пищеварения и всасывания
5.5. Дыхательный водородный тест
5.6. Методы исследования барьерной функции тонкой кишки
5.7. Определение повышенных потерь сывороточных белков через кишечник
Глава 6. Методы исследования моторноэвакуаторной функции кишечника
6.1. Методы регистрации внутрикишечного давления
6.2. Методики, основанные на использовании красящих меток
6.3. Радионуклидные исследования моторной функции толстой кишки
6.4. Методы оценки электрической активности кишечника
Литература
Глава 7. Лучевые методы исследования кишечника
7.1. Рентгенологическое исследование
7.2. Компьютерная томография
7.3. Магнитно-резонансная томография
7.4. Радионуклидные методы сканирования
Литература
Глава 8. Ультрасонография
8.1. Ультразвуковая картина кишечника в норме
8.2. Ультразвуковая семиотика болезней кишечника
Литература
Глава 9. Эндоскопические исследования
9.1. Интестиноскопия
9.2. Двухбаллонная энтероскопия
9.3. Эндоскопия прямой и ободочной кишки
9.4. Видеокапсула
9.5. Лапароскопия
9.6. Эндоскопическое ультразвуковое сканирование
Литература
Глава 10. Морфологическая диагностика хронических заболеваний кишечника по биопсии
10.1. Тонкая кишка
10.2. Толстая кишка
Литература
ЧАСТЬ III
ОБЩАЯ СИМПТОМАТОЛОГИЯ
Глава 11. Диарея
11.1. Этиология и патогенез
11.2. Клиника
11.3. Диагноз, дифференциальный диагноз
11.4. Лечение
Литература
Глава 12. Запор
12.1. Этиология и патогенез
12.2. Клиника
12.3. Диагноз, дифференциальный диагноз
12.4. Лечение
Литература
Глава 13. Другие симптомы
13.1. Боль
13.2. Метеоризм
13.3. Отечно-асцитический синдром
Литература
Глава 14. Синдром нарушенного пищеварения
14.1. Классификация, этиология и патогенез
14.2. Клиника
14.3. Диагноз, дифференциальный диагноз
14.4. Лечение
Глава 15. Синдром нарушенного всасывания
15.1. Классификация, этиология и патогенез
15.2. Клиника
15.3. Диагноз, дифференциальный диагноз
15.4. Лечение
Глава 16. Синдром экссудативной энтеропатии
16.1. Классификация, этиология и патогенез
16.2. Клиника
16.3. Диагноз, дифференциальный диагноз
16.4. Лечение
Глава 17. Кишечное кровотечение
17.1. Этиология и патогенез
17.2. Клиника
17.3. Диагноз, дифференциальный диагноз
17.4. Лечение
Литература
Глава 18. Кишечная непроходимость
18.1. Классификация, этиология и патогенез
18.2. Клиника
18.3. Диагноз, дифференциальный диагноз
18.4. Лечение
Глава 19. Дисбактериоз кишечника
19.1. Термостабильный эндотоксин кишечной микрофлоры
19.2. Этиология и патогенез
19.3. Клиника
19.4. Диагноз
19.5. Лечение
Литература
ЧАСТЬ IV
АНОМАЛИИ И ПОРОКИ РАЗВИТИЯ
Глава 20. Аномалии положения
20.1. Аномалии ротации и фиксации
20.2. Атрезии и стенозы кишечника
20.3. Атрезии и стенозы заднего прохода и прямой кишки
20.4. Дупликатуры
20.5. Врожденные дивертикулы
20.6. Долихоколон
Литература
Глава 21. Гетероплазии и гамартии
21.1. Гетероплазии
21.2. Гамартии
Литература
Глава 22. Нарушение иннервации
22.1. Болезнь Гиршспрунга
22.2. Идиопатический мегаколон
22.3. Тотальный аганглиоз кишечника
Литература
Глава 23. Прочие аномалии развития
23.1. Эпителиальный копчиковый ход
23.2. Дермоидная параректальная киста
23.3. Эндометриоз
Литература
ЧАСТЬ V ВОСПАЛИТЕЛЬНЫЕ БОЛЕЗНИ ИЗВЕСТНОЙ ЭТИОЛОГИИ
Глава 24. Острые кишечные инфекции
24.1. Пищевые токсикоинфекции
24.2. Холера
24.3. Стафилококковый энтероколит
24.4. Ботулизм
24.5. Энтериты (энтероколиты), вызываемые клостридиями
24.6. Геморрагический колит
24.7. Сальмонеллез
24.8. Брюшнотифозная язва
24.9. Дизентерия
24.10. Иерсиниоз
24.11. Кампилобактериоз
24.12. Вирусные инфекции
24.13. Диарея путешественников
Литература
Глава 25. Паразитарные и протозойные болезни
25.1. Гельминтозы
25.2. Амебиаз
25.3. Лямблиоз
25.4. Криптоспоридиоз
Литература
Глава 26. Другие гастроэнтериты известной этиологии
26.1. Острые токсические гастроэнтериты
26.2. Аллергический гастроэнтерит
26.3. Антибиотико-ассоциированная диарея
26.4. Лучевой энтерит и колит
Литература
Глава 27. Туберкулез кишечника
Литература
Глава 28. Сифилис и другие венерические болезни кишечника
Глава 29. Микозы кишечника
29.1. Актиномикоз
29.2. Кандидоз
Литература
ЧАСТЬ VI ВОСПАЛИТЕЛЬНЫЕ БОЛЕЗНИ НЕИЗВЕСТНОЙ ЭТИОЛОГИИ
Глава 30. Общие проблемы болезни
Крона и язвенного колита
30.1. Эпидемиология
30.2. Этиология и патогенез
30.3. Внекишечные проявления
30.4. Лечение
Литература
Глава 31. Болезнь Крона
31.1. Этиология
31.2. Патогенез
31.3. Патоморфология
31.4. Клиника
31.5. Внекишечные проявления
31.6. Осложнения
31.7. Диагноз
31.8. Дифференциальный диагноз
31.9. Лечение
31.10. Профилактика рецидивов
31.11. Болезнь Крона и рак
31.12. Прогноз
Литература
Глава 32. Язвенный колит
32.1. Эпидемиология
32.2. Этиология и патогенез
32.3. Патоморфология
32.4. Клиника
32.5. Диагноз
32.6. Дифференциальный диагноз
32.7. Лечение
32.8. Профилактика рецидивов
32.9. Язвенный колит и рак
32.10. Прогноз
Литература
ЧАСТЬ VII
БОЛЕЗНИ МЕХАНИЧЕСКОГО ПРОИСХОЖДЕНИЯ
Глава 33. Кишечная непроходимость
33.1. Механическая непроходимость
33.2. Функциональная (динамическая)
непроходимость
Литература
Глава 34. Другие болезни механического происхождения
34.1. Энтероптоз
34.2. Пневматоз кишечника
34.3. Кишечные свищи
34.4. Спаечная болезнь брюшной полости
34.5. Грыжи живота
Литература
ЧАСТЬ VIII
БОЛЕЗНИ МЫШЕЧНОГО АППАРАТА КИШЕЧНИКА
Глава 35. Дивертикулы кишечника
35.1. Классификация, этиология и патогенез
35.2. Клиника
35.3. Осложнения
35.4. Диагноз, дифференциальный диагноз
35.5. Лечение
35.6. Прогноз и профилактика
Литература
Глава 36. Инертная толстая кишка.
Приобретенный мегаколон
36.1. Инертная толстая кишка
36.2. Приобретенный мегаколон
Литература
ЧАСТЬ IX
ПОРАЖЕНИЯ КИШЕЧНИКА ПРИ ЗАБОЛЕВАНИЯХ ДРУГИХ ОРГАНОВ И СИСТЕМ
Глава 37. Мезентериальная ишемия
37.1. Ишемия верхней брыжеечной артерии
37.2. Ишемия нижней брыжеечной артерии
37.3. Ишемия брыжеечных вен
Литература
Глава 38. Васкулиты
38.1. Геморрагический васкулит Шенлейна—Геноха
38.2. Болезнь Бехчета
Литература
Глава 39. Эндокринные энтеропатии
39.1. Диабетическая энтеропатия
39.2. Энтеропатии при эндокринных опухолях
Литература
Глава 40. Поражения кишечника при болезнях иммунной системы и крови
40.1. Общая вариабельная гипогаммаглобулинемия
40.2. Синдром приобретенного иммунодефицита
40.3. Диарея, связанная с ВИЧ-инфекцией
40.4. Саркома Капоши
40.5. Лимфома
Литература
Глава 41. Функциональные заболевания кишечника
41.1. Классификация
41.2. Стратегия лечения
41.3. Синдром раздраженного кишечника
41.4. Постинфекционный синдром раздраженного кишечника
41.5. Другие функциональные болезни кишечника
41.6. Развитие учения о функциональных заболеваниях кишечника
Литература
ЧАСТЬ X
БОЛЕЗНИ ТОНКОЙ КИШКИ
Глава 42. Врожденные нарушения всасывания
42.1. Нарушение всасывания углеводов
42.2. Нарушение всасывания аминокислот
42.3. Нарушение всасывания жиров
42.4. Нарушение всасывания витаминов
42.5. Нарушение всасывания минеральных веществ
Литература
Глава 43. Целиакия
43.1. Исторические вехи познания целиакии
43.2. Эпидемиология
43.3. Этиология
43.4. Патогенез
43.5. Классификация
43.6. Клиника
43.7. Диагноз
43.8. Дифференциальный диагноз
43.9. Лечение
43.10. Осложнения
43.11. Критерии эффективности лечения и реабилитации
Литература
Глава 44. Глютенчувствительная целиакия — междисциплинарная патология
44.1. Аутоиммунная концепция патогенеза целиакии
44.2. Целиакия и другие органы пищеварения
44.3. Целиакия и анемия
44.4. Целиакия и кости
44.5. Целиакия и эндокринные болезни
44.6. Нервные и психические нарушения у больных целиакией
44.7. Целиакия и аутоиммунный миокардит
44.8. Целиакия и бесплодие
44.9. Целиакия и болезни кожи
44.10. Целиакия и опухоли
Литература
Глава 45. Целиакия, не чувствительная к глютену
45.1. Соевая целиакия
45.2. Рефрактерная целиакия
45.3. Неклассифицированная целиакия (спру)
45.4. Коллагеновая целиакия (спру)
45.5. Гипогаммаглобулинеми ческая целиакия (спру)
45.6. Тропическая спру
Литература
Глава 46. Вторичные нарушения кишечного пищеварения и всасывания
46.1. Синдром короткой тонкой кишки
46.2. Синдром слепой петли
46.3. Дисахаридазная недостаточность
46.4. Алкогольная энтеропатия
46.5. Амилоидоз
46.6. Генерализованный мастоцитоз
46.7. Муковисцидоз
46.8. Кишечная лимфангиэктазия
46.9. Системная склеродермия
46.10. Хологенная диарея
46.11. Инволютивная мальдигестия у лиц пожилого и старческого возраста
Литература
Глава 47. Воспалительные болезни
47.1. Дуодениты
47.2. Язвы двенадцатиперстной кишки
47.3. Болезнь Уиппла
47.4. Язвенный негранулематозный еюноилеит
47.5. Эозинофильный гастроэнтерит
47.6. Фолликулярный илеит
47.7. Простая язва тонкой кишки
47.8. Флегмона тонкой кишки
Литература
Глава 48. Опухоли тонкой кишки
48.1. Доброкачественные эпителиальные опухоли
48.2. Карциноид
48.3. Злокачественные эпителиальные опухоли
48.4. Неэпителиальные опухоли
Литература
Глава 49. Трансплантация тонкой кишки
49.1. Особенности иммунного ответа реципиента
49.2. Показания к трансплантации тонкой кишки
49.3. Варианты оперативных вмешательств и принципы их выполнения
49.4. Тактика лечения больного после трансплантации
49.5. Реакция отторжения трансплантата
49.6. Ретрансплантация тонкой кишки
49.7. Результаты
Литература
ЧАСТЬ XI
БОЛЕЗНИ ОБОДОЧНОЙ КИШКИ
Глава 50. Воспалительные болезни
50.1. Лимфоцитарный и коллагеновый колит
50.2. Глубокий кистозный колит
50.3. Малакоплакия
50.4. Солитарная язва слепой кишки
50.5. Тифлит
50.6. Острый аппендицит
50.7. Хронический аппендицит
50.8. Болезни илеоцекального клапана
Литература
Глава 51. Опухоли ободочной кишки
51.1. Доброкачественные опухоли
51.2. Рак
Литература
ЧАСТЬ XII
БОЛЕЗНИ ПРЯМОЙ КИШКИ, ЗАДНЕПРОХОДНОГО КАНАЛА И ПЕРИАНАЛЬНОЙ ОБЛАСТИ
Глава 52. Воспалительные заболевания
52.1. Проктит
52.2. Парапроктит
52.3. Солитарная язва
52.4. Воспалительные болезни
заднепроходного канала
Литература
Глава 53. Болезни механического происхождения
53.1. Трещина заднего прохода
53.2. Выпадение прямой кишки
53.3. Ректоцеле
53.4. Инородные тела прямой кишки
53.5. Недержание кала
53.6. Кокцигодиния
Литература
Глава 54. Геморрой
54.1. Этиология и патогенез
54.2. Клиника
54.3. Диагноз, дифференциальный диагноз
54.4. Лечение
54.5. Прогноз
54.6. Профилактика
Литература
Глава 55. Функциональные аноректальные болезни
55.1. Функциональное недержание кала
55.2. Функциональная аноректальная боль
55.3. Функциональные нарушения
опорожнения кишечника
55.4. Зуд заднего прохода
Литература
Глава 56. Опухоли прямой кишки
56.1. Доброкачественные опухоли
56.2. Злокачественные опухоли
56.3. Опухоли заднепроходного канала и
перианальной области
Литература
ЧАСТЬ XIII
ОБЩИЕ ВОПРОСЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ БОЛЕЗНЕЙ КИШЕЧНИКА
Глава 57. Классификация болезней кишечника
57.1. Тонкая кишка
57.2. Ободочная кишка
57.3. Прямая кишка
57.4. Илеоцекальная область
Глава 58. Алгоритмы диагностики
58.1. Тонкая кишка
58.2. Илеоцекальная область
58.3. Толстая кишка
Литература
Глава 59. Общие вопросы лечения
59.1. Лечебное питание
59.2. Энтеральное питание
59.3. Парентеральное питание
59.4. Витаминотерапия
59.5. Принципы фармакотерапии
Литература
Глава 60. Психоэмоциональные нарушения, психотерапия и психотропные препараты в лечении заболеваний кишечника
60.1. Обоснование необходимости применения психотерапии и психотропных препаратов в комплексном лечении заболеваний кишечника
60.2. Выявление больных, нуждающихся в психотерапии и лечении психотропными препаратами
60.3. Методика применения психотерапии и психотропных препаратов
60.4. Психотропные препараты и правила их применения
60.5. Особенности лечения наиболее распространенных нервно-психических расстройств
60.6. Продолжение реабилитации больных в амбулаторных условиях
Литература
Предметный указатель
Терапевтический указатель лекарственных средств, применяемых при синдромах и болезнях кишечника
Купить книгу "Энтерология. Руководство для врачей"

















































































0 комментариев