Понос (диарея). Диагноз, дифференциальный диагноз. Лечение. Лекция для врачей
Отрывок из книги "Энтерология. Руководство для врачей - Парфенов А. И.
Диарея (понос)
Диарея (понос) — опорожнение кишечника чаще 3 раз в день и с массой фекалий 300 г в день и более. Стул неоформленный или жидкий с содержанием воды более 75—85 %. На все три параметра оказывают влияние балластные вещества, содержащиеся в рационе, медикаменты, стрессы и экстремальные физические нагрузки.
Этиология и патогенез
Любая диарея — это клиническое проявление нарушения всасывания воды и электролитов в кишечнике. Поэтому патогенез диареи различной этиологии имеет много общего. Способность тонкой и толстой кишки всасывать воду и электролиты огромна.
Ежедневно с пищей человек употребляет около 2 л воды. Объем эндогенной жидкости, поступающей в полость кишечника в составе пищеварительных секретов, достигает в среднем 7 л (слюна — 1,5 л, желудочный сок — 2,5 л, желчь— 0,5 л, панкреатический сок— 1,5 л, кишечный сок — 1 л). Из общего количества жидкости, объем которой достигает 9 л, 70—80 % всасываются в тонкой кишке.
В толстую кишку поступает в течение суток от 1 до 2 л воды, 90 % ее всасываются, и лишь 100—200 мл теряются с калом. Увеличение количества жидкости в фекалиях более 75—85 % ведет к неоформленному или жидкому калу.
В табл. 11.1 приведены основные типы диареи и патогенетические механизмы, лежащие в их основе. В патогенезе диареи участвуют четыре механизма: кишечная гиперсекреция, повышение осмотического давления в полости кишки, нарушение транзита кишечного содержимого и кишечная гиперэкссудация. Несомненно, что механизмы диареи тесно связаны между собой, тем не менее для каждого заболевания характерен преобладающий тип нарушения ионного транспорта. Этим объясняются особенности клинических проявлений различных типов диареи.
Таблица 11.1 Патогенез диареи
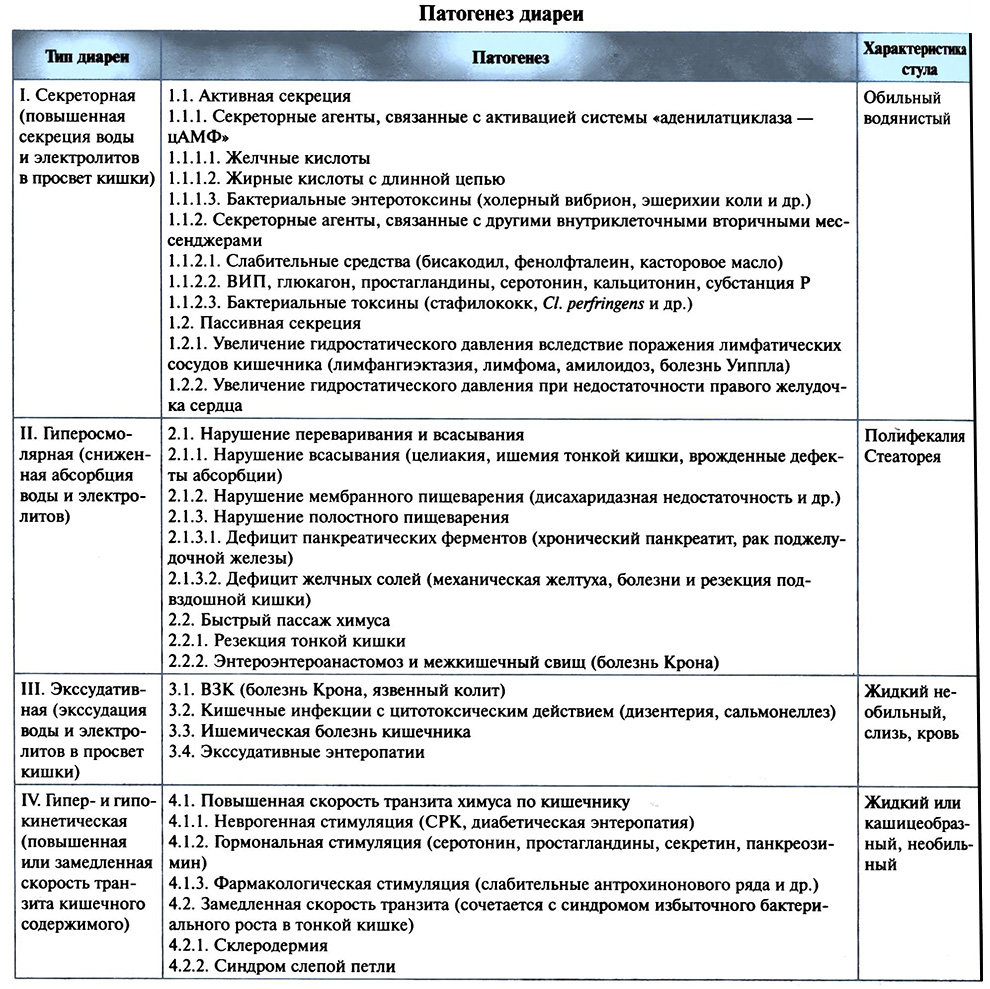
Секреторная диарея. Гиперсекреция — наиболее общий механизм в патогенезе диареи при всех заболеваниях тонкой кишки. Она возникает в результате того, что секреция воды в просвет кишечника преобладает над всасыванием. Секреторная диарея появляется в случае, когда количество воды в фекалиях превышает 100—200 г (90 %).
Основными активаторами секреции являются бактериальные токсины, энтеропатогенные вирусы, лекарства и биологические активные вещества. Секреторную диарею вызывают свободные желчные кислоты (хологенная диарея) и длинноцепочечные жирные кислоты. Способностью увеличивать секрецию натрия и воды в просвет кишки обладают также некоторые желудочно-кишечные гормоны (секретин, ВИП), простагландины, серотонин и кальцитонин, а также слабительные, содержащие антрагликозиды (лист сенны, кора крушины, ревень) и касторовое масло.
Осмотическое давление кишечного содержимого при секреторной диарее значительно ниже осмотического давления плазмы крови. Секреторная диарея характеризуется обильным водянистым стулом (обычно более 1 л), не сопровождающимся болью. При нарушении всасывания желчных кислот или плохой сократительной функции желчного пузыря фекалии обычно приобретают ярко-желтую или зеленую окраску (хологенная диарея).
Гиперосмолярная диарея. Гиперосмолярная диарея развивается вследствие повышения осмотического давления химуса. В этом случае вода и растворенные в ней вещества остаются в просвете кишечника.
Увеличение осмотического давления в полости кишки наблюдается при: 1) дисахаридазной недостаточности (например, при гиполактазии); 2) СНВ; 3) повышенном поступлении в кишечник осмотически активных веществ: солевые слабительные, содержащие ионы магния и фосфора, антациды, сорбитол и др.
Осмотическое давление кишечного содержимого значительно выше осмотического давления плазмы крови.
При гиперосмолярной диарее стул неоформленный обильный с большим количеством остатков пищи, болью не сопровождается.
Экссудативная диарея. Экссудативная диарея возникает при ВЗК вследствие экссудации воды и электролитов в кишку через поврежденную слизистую оболочку; обычно ей также сопутствует потеря белка в просвет кишки. Этот тип диареи наблюдается при болезни Крона, язвенном колите, туберкулезе кишечника, сальмонеллезе, дизентерии, злокачественных заболеваниях и ишемической болезни кишечника.
Осмотическое давление кишечного содержимого чаще выше осмотического давления плазмы крови.
При экссудативной диарее стул жидкий, часто с кровью и гноем; после дефекации появляется боль в животе.
Гипер- и гипокинетическая диарея. Причиной гипер- и гипокинетической диареи является нарушение транзита кишечного содержимого.
Увеличению скорости транзита способствуют слабительные и антацидные лекарства, содержащие соли магния, а также биологически активные вещества, например секретин, панкреозимин, гастрин, простагландины и серотонин.
Продолжительность транзита увеличивается у больных склеродермией, при наличии слепой петли у больных с энтероэнтероанастомозами. В этих случаях появляется также избыточное бактериальное обсеменение тонкой кишки.
Осмотическое давление кишечного содержимого соответствует осмотическому давлению плазмы крови. Нарушение моторной функции кишечника особенно характерно для СРК.
При гипер- и гипокинетической диарее стул частый и жидкий, но суточное количество его не превышает 200—300 г; появлению стула предшествует схваткообразная боль в животе, стихающая после дефекации.
Таким образом, патогенез диареи сложен и включает много факторов. Однако роль их при различных заболеваниях неодинакова. При кишечных инфекциях диарея связана с гиперсекрецией воды и электролитов вследствие того, что бактериальные токсины повышают активность аденилатциклазы в кишечной стенке с образованием цАМФ. У больных с нелеченной целиакией диарее способствует повышение осмолярности химуса, которое вызывается продуктами гидролиза пищевых веществ. У лиц, перенесших обширную резекцию тонкой кишки, важное значение в патогенезе диареи имеет секреция воды и электролитов, вызываемая неабсорбированными желчными кислотами.
Клиника
Клинические особенности диареи в значительной степени зависят от ее причины, продолжительности, тяжести и локализации поражения кишечника. Различают острую и хроническую диарею, а также особые формы. К ним относят ложную и парадоксальную диарею. При ложной диарее повышена частота стула, но масса фекалий не превышает нормы. Этот тип нарушения стула бывает у больных СРК. Для парадоксальной диареи характерна смена запора и поноса. Нарушения стула объясняются гнилостно-бродильными процессами в толстой кишке вследствие стеноза ее дистального отдела.
Острая диарея. Диарея считается острой, когда продолжительность ее не превышает 2 нед. и в анамнезе нет сведений о систематических подобных эпизодах.
Этиология. У подавляющего большинства больных причиной острой диареи служат кишечные инфекции. По данным ВОЗ, диарея является актуальным заболеванием. Так, в развитых странах она наиболее часто встречается у детей дошкольного и младшего школьного возраста. Причиной диареи являются ОКИ. Несмотря на сокращение смертности во всем мире, от диареи ежегодно погибает более 2 млн человек. В США ежегодно регистрируют от 211 до 375 млн случаев острой диареи (1,4 случая на 1 человека в год), более 900 тыс. госпитализаций и 6 тыс. летальных исходов.
Большинство эпизодов острой диареи протекает легко и прекращается самостоятельно. Поэтому решение о необходимости точной диагностики причины острой диареи зависит от тяжести и длительности заболевания.
В табл. 11.2 указаны наиболее вероятные причины острой диареи, связанные с особенностями питания или быта.
Таблица 11.2 Наиболее вероятные причины острой диареи, связанной с питанием и бытовыми условиям
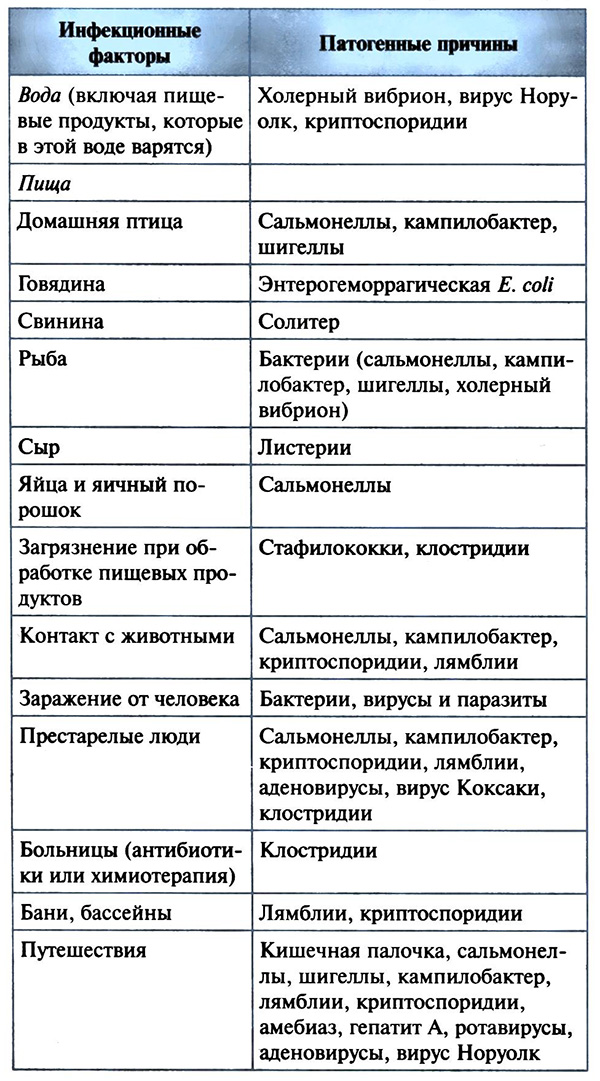
Клиника. Клиническая картина зависит от возбудителя ОКИ. Особенности заключаются в появлении других ведущих симптомов, помимо диареи. К ним относится рвота, боль в животе, лихорадка и кровь в кале.
Наиболее частыми возбудителями ОКИ в США в настоящее время являются сальмонелла (16,1 случаев на 100 тыс. населения), кампилобактер (13,4:100 000), шигелла (10,3:100 000), эшерихия коли О157:Н7 (1,7:100 000) и криптоспоридия (1,4:100 000); вибрионы, иерсинии, листерии и криптоспоридии — в среднем 1 случай на 100 тыс. Среди других энтеропатогенных возбудителей ОКИ надо отметить клостридии, лямблии, ротавирусы, норовирусы и Entamoeba histolytica. Но распространенность их менее известна в связи с менее доступными способами идентификации.
В табл. 11.3 показаны связи клинических симптомов с возбудителями инфекционной диареи.
Таблица 11.3 Особенности клинической картины острой инфекционной диареи

Диагноз. Для острой инфекционной диареи характерны общее недомогание, лихорадка, отсутствие аппетита, иногда рвота. Последняя особенно часта при пищевых токсикоинфекциях, вызванных микроорганизмами, продуцирующими эндо- и энтеротоксины, и почти не бывает у больных сальмонеллезом и дизентерией. Боль в животе вызывают бактерии, продуцирующие цитотоксины, повреждающие эпителиоциты. Высокая лихорадка больше свойственна инвазивным инфекциям, вызывающим воспалительную реакцию. В случае тяжелого воспаления появляются эрозии, язвы и кровавая диарея.
Кровавый жидкий стул, указывающий на повреждение слизистой оболочки кишечника патогенными микробами, особенно характерен для шигеллеза Флекснера, кампилобакгериоза и геморрагического колита, вызванного кишечной палочкой с энтеропатогенными свойствами (см. гл. 24 «Кишечные инфекции»). Следует иметь в виду, что острая кровавая диарея может быть первым проявлением язвенного колита, болезни Крона и венерического заболевания прямой кишки. Состояние больного в этих случаях тяжелое из-за септических симптомов и боли в животе.
Острую диарею вызывают лекарственные средства, особенно антибиотики. В большинстве случаев диарея, ассоциированная с антибиотиками, не угрожает жизни и прекращается самостоятельно после отмены лекарства или через несколько дней после терапии пробиотиками.
Тяжелая форма диареи с внезапным сильным водянистым поносом и высокой лихорадкой, иногда с небольшим количеством крови в кале указывает на развитие псевдомембранозного колита.
При диарее с высокой лихорадкой или с кровью в кале необходим дифференциальный диагноз с дизентерией и язвенным колитом.
Последовательность диагностического поиска при острой диарее представлена на рис. 11.1 в виде алгоритма. В основу алгоритма положено макро- и микроскопическое исследование каловых масс. Присутствие в кале крови указывает на связь диареи с ВЗК. Это предположение подтверждается обнаружением в кале большого количества воспалительных клеток (лейкоцитов и спущенного эпителия), характерными морфологическими изменениями слизистой оболочки толстой кишки, выявляемыми с помощью ректороманоскопии, а также других инструментальных исследований. При отсутствии воспалительных изменений кишечника наиболее вероятной становится связь диареи с нарушением всасывания различной этиологии.
Рис. 11.1. Алгоритм диагностики при острой диарее
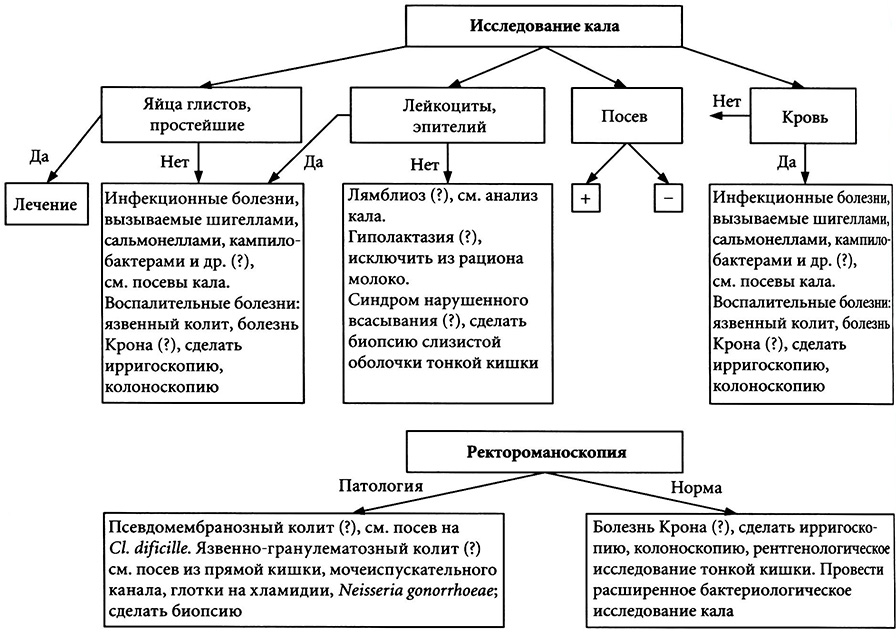
Обязательно следует исключить паразитарные заболевания. Некоторые формы острой диареи могут вызываться энтеровирусами. Характерными особенностями вирусного энтерита являются: а) отсутствие крови и воспалительных клеток в кале; б) способность к спонтанному выздоровлению; в) отсутствие эффекта от антибактериальной терапии. Перечисленные особенности должны учитываться при дифференциальном диагнозе между инфекционными и неинфекционными ВЗК.
Лечение. Регидратация. Регидратационная терапия является основой лечения острых диарейных инфекций. Ее задачами являются:
1) коррекция нарушений вводно-электролитного обмена и кислотно-основного состояния (КОС);
2) восстановление нарушенных гемодинамики и микроциркуляции;
3) устранение гипоксии органов и тканей;
4) устранение или предупреждение развития ДВС-синдрома (диссеминированное внутрисосудистое свертывание крови);
5) дезинтоксикация с целью выведения токсинов и продуктов распада веществ из организма больного.
Регидратационную терапию проводят двумя способами: внутривенным и пероральным. У 85 - 95 % больных с ОКИ лечение можно осуществлять перорально, и только 5—15 % больных нуждаются во внутривенной регидратации.
Регидратационную терапию, внутривенную или пероральную, проводят в два этапа: 1-й этап — регидратация с целью ликвидации имеющихся потерь жидкости и солей; 2-й — регидратация с целью коррекции продолжающихся потерь жидкости и солей. Используют изотонические полиионные кристаллоидные растворы, так как обезвоживание у взрослых больных с ОКИ всегда изотоническое. К ним относятся трисоль, квартасоль, хлосоль, ацесоль. Они гораздо эффективнее физиологического раствора поваренной соли, 5% раствора глюкозы и раствора Рингера. Коллоидные растворы (гемодез, реополиглюкин) используют для дезинтоксикации в отсутствие обезвоживания.
Для пероральной терапии применяют растворы ОPC — глюкосалан, цитроглюкосалан, регидрон, содержащие помимо кипяченой воды соли натрия, калия, гидрокарбонат (или гидроцитрат) и глюкозу. Используют также растворы, содержащие помимо солей аминокислоты, дипептиды, мальтодекстрин. Их эффективность более высокая. Их вводят со скоростью 1-1,5 л/ч в тех же количествах, что для внутривенной регидратации.
Объем вводимой внутрь жидкости определяется степенью обезвоживания и массой тела больного. Объемная скорость введения растворов составляет 1—1,5 л/ч, объем жидкости при обезвоживании I степени — 30—40 мл/кг, II- III степени — 40—70 мл/кг на 1-м этапе лечения. Продолжительность его обычно составляет 1,5- 3 ч, продолжительность 2-го этапа — 2-3 сут, иногда 5—7 сут.
При низкой скорости и меньшем объеме регидратационной терапии обезвоживание может нарастать, гемодинамическая недостаточность прогрессирует, развивается отек легких, пневмония, ДВС-синдром и анурия.
Глюкозу и другие растворы, стимулирующие всасывание натрия в тонкой кишке, используют для пероральной регидратационной терапии еще недостаточно. К тому же пероральная регидратация на основе глюкозо-электролитных растворов не уменьшает потери жидкости с калом и продолжительности диареи, поэтому не всегда эффективна. Дальнейшее развитие регидратационной терапии связывают с повышением абсорбционной функции толстой кишки. Известно, что натрий всасывается в толстой кишке против электрохимических градиентов и количество воды, абсорбируемой в этом отделе кишечника, может достигать 5 л в сутки. Следовательно, толстая кишка может компенсировать потери жидкости, теряемые в тонкой кишке при острой диарее, в частности при холере. Это достигается с помощью КЖК. Последние образуются в толстой кишке из плохо абсорбируемых углеводов, например из кукурузного крахмала при микробном метаболизме.
По данным исследований J. Phillips и соавт. (1995), 50—70 % его не перевариваются в тонком кишечнике. У здоровых лиц он поступает в толстую кишку, где преобразуется микробами в КЖК, которые способны стимулировать всасывание воды и электролитов колоноцитами. В экспериментах на животных А. V. Thillainayagam и соавт. (1998) установили, что добавление кукурузного крахмала в регидратационные растворы уменьшало количества теряемой воды при диарее. S. М. Gore и соавт. еще раньше заметили, что у больных холерой добавление кукурузного крахмала в стандартный раствор уменьшало потери жидкости на 32—36 %, а при других диарейных заболеваниях — на 18 %.
Симптоматическая терапия. По материалам рандомизированных исследований, из большого количества симптоматических средств эффективными противодиарейными средствами являются лишь лоперамид, субсалицилат висмута и каолин. Но лоперамид может вызывать токсический мегаколон у больных шигеллезом и другими ОКИ с кровавой диареей. Этим больным лучше назначать субсалицилат висмута.
Антимикробная терапия. Антибиотики эффективны при лечении шигеллеза, диареи путешественников, сальмонеллеза и кампилобактериоза, но могут увеличивать риск осложнений, например гемолитического уремического синдрома. В табл. 11.4 перечислены наиболее эффективные антибиотики, применяемые для лечения ОКИ.
Таблица 11.4 Антимикробная терапия инфекционной диареи с известным возбудителем
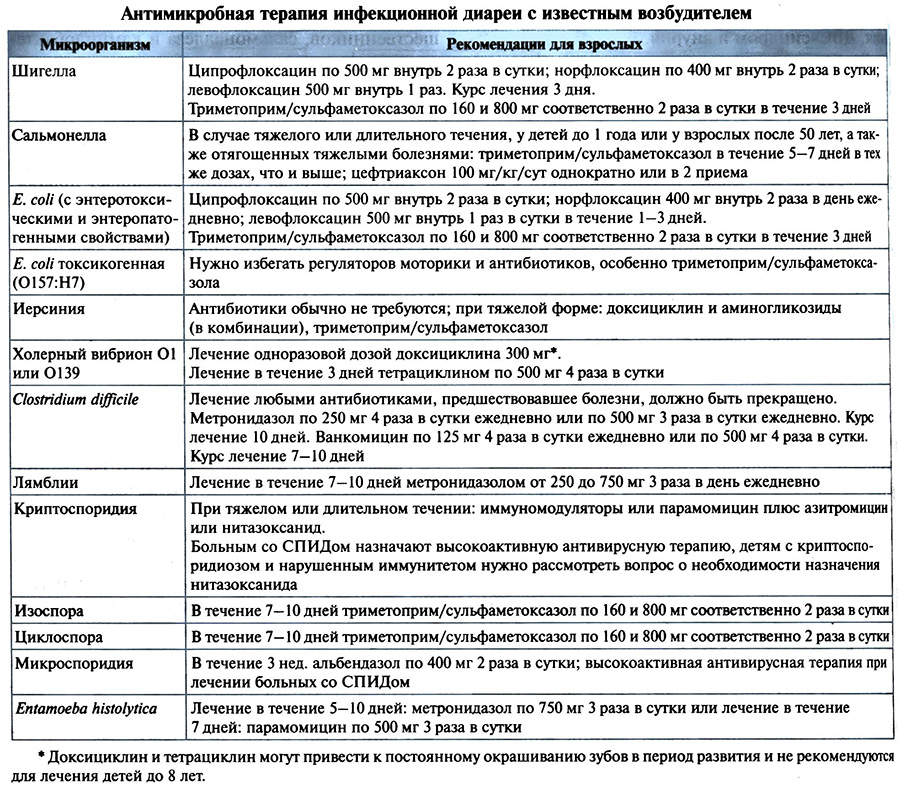
Антимикробная терапия сокращает продолжительность диареи, лихорадки и тенезмов, но уменьшает экскрецию инфекционных микробов из организма. Поэтому она особенно эффективна, если начата рано. Кроме того, антибиотики уменьшают возможность распространения инфекции от человека к человеку. Клиническими испытаниями установлена высокая эффективность новых фторхинолонов при лечении шигеллеза. Однако их использование в корме домашней птицы увеличивает число людей, нечувствительных к ним.
Решающим в диагностике ОКИ, вызванной Е.coli с шигаподобным токсином, является кровавая диарея без лихорадки. Учитывая, что триметоприм/сульфаметоксазол и хинолоны увеличивают продукцию шигатоксина, применение их может увеличивать риск гемолитического уремического синдрома. Поэтому применять антибиотики надо с осторожностью и только в случае тяжелой диареи.
Хроническая диарея. Диарея считается хронической, если продолжается более 3 нед. Причиной хронической диареи чаще всего является ГЦ с малосимптомным течением, гиполактазия или СРК.
У больных ГЦ обычно бывает более или менее выраженный дефицит массы тела и анемия. Люди с гиполактазией обычно избегают употребления цельного молока, но понос может быть спровоцирован и молочными продуктами. СРК обычно наблюдается у лиц молодого возраста, обострения наблюдаются при стрессах, стул обычно частый, после каждого приема пищи, скудный и никогда не содержит крови. Потеря массы тела у этих больных если и бывает, то связана также со стрессами.
Связь диареи с системными болезнями часто устанавливается на основании анамнестических сведений. Понос у больных диабетом, другими эндокринопатиями и склеродермией обычно легко объясняется основным заболеванием, если оно уже установлено. Трудности возникают в тех редких случаях, когда диарея является первым проявлением системного заболевания или доминирует в клинической картине. Так, у больных с карциноидом тонкой кишки заболевание может проявляться эпизодами обильной водной диареи. При достаточно большом размере опухоли и отсутствии метастазов в печень диарея может быть на определенном этапе развития болезни единственным симптомом постепенно нарастающей тонкокишечной непроходимости. У больных с гипертиреозом также возможна манифестация болезни в виде продолжительной диареи, тогда как симптомы тиреотоксикоза (постоянное ощущение жара, раздражительность или потеря масса тела, несмотря на хороший аппетит, и др.) могут отступать на второй план и не привлекать внимания самого больного.
Причиной хронической диареи у больных, перенесших ваготомию, резекцию желудка или кишечника с формированием слепой петли, является избыточное бактериальное обсеменение тонкой кишки. Это часто наблюдается и у больных диабетом, склеродермией в связи с нарушением моторной функции тонкой кишки. У больных хроническим алкоголизмом и частыми рецидивами хронического панкреатита, а также после хирургического удаления поджелудочной железы развивается дефицит всех панкреатических ферментов и, как следствие, диарея со стеатореей.
Болезнь Крона с локализацией в подвздошной кишке или резекция ее ведут к нарушению энтерогепатической циркуляции желчных кислот. В результате появляется диарея и стеаторея. Стул у этих больных обычно обильный, дурно пахнущий, с плавающим жиром. Язвенный колит обычно проявляется кровавой диареей. Тенезмы и малый объем диареи позволяют предполагать ограничение патологического процесса дистальным отделом толстой кишки. Наличие в прошлом трещины прямой кишки и парапроктита позволяет предполагает болезнь Крона. Внекишечные проявления, такие как артрит или поражения кожи, могут присутствовать при язвенном колите и болезни Крона.
Опухоли ободочной и прямой кишки также могут проявляться диареей; отсутствие других вероятных причин у пациентов пожилого возраста и наличие кровотечений еще более подтверждают это предположение.
Одной из причин хронической диареи может быть злоупотребление слабительными средствами, в том числе и тайное употребление их.
Физикальное обследование больных с хронической диареей важно для оценки степени обезвоживания и выявления связи с системными болезнями. Например, тахикардия может быть проявлением латентного гипертиреоза, сердечные шумы, характерные для стеноза легочной артерии или трикуспидального клапана, — следствием карциноидного синдрома, а наличие изолированной или периферической невропатии — проявлением диабета. Склеродермия может быть заподозрена на основании характерных черт лица и изменения кожи рук. Наличие пищевой непереносимости у пациентов с хронической диареей может быть следствием первичной или вторичной дисахаридазной недостаточности. Исследование органов брюшной полости помогает выявить признаки болезни Крона в виде пальпируемого инфильтрата. Болезни перианальной зоны служат ее подтверждением.
Как и при острой диарее, исследование стула и оценка данных ректороманоскопии должны быть частью физикального обследования.
У некоторых больных решающее значение в патогенезе хронической диареи имеет желчь. Диарея у них нередко сочетается с болью в правой подвздошной области. При колоноскопии обращает на себя внимание большое количество густой зеленоватой желчи, покрывающей стенки слепой и восходящего отдела ободочной кишки. При УЗИ наблюдаются признаки гипокинезии, утолщение стенок или отложение холестерина в стенке желчного пузыря. Некоторые из этих больных в прошлом перенесли холецистэктомию. Систематическое поступление желчи в подвздошную и слепую кишку приводит к боли в правой подвздошной области и появлению жидкого стула светло-желтого или зеленоватого цвета. Причиной боли является нарушение моторики кишечника, вызываемое детергентными свойствами желчных кислот. Повышенное поступление желчных кислот в толстую кишку обусловливает диарею. В патогенезе диареи участвуют два механизма: кишечная гиперсекреция и повышение скорости транзита кишечного содержимого. В их реализации участвуют желчные кислоты. Они стимулируют пропульсивную функцию кишечника и активируют систему «аденилатциклаза — цАМФ», вызывающую повышенную секрецию натрия и воды в просвет кишки.
Хологенная диарея характеризуется частым обильным водянистым стулом (обычно не менее 1 л), часто сопровождается болью в правой подвздошной области или правой половине живота, стихающей после стула. Отличительным признаком хологенной диареи является ярко-желтая или зеленая окраска фекалий (подробнее см. гл. 46, разд. «Хологенная диарея»).
Диагноз, дифференциальный диагноз
Диарея является симптомом многих заболеваний, и выяснение ее причин должно основываться в первую очередь на данных анамнеза, физикального обследования, макро- и микроскопического исследования кала.
Следует обратить внимание на консистенцию кала, запах, объем, присутствие крови, гноя, слизи или жира в нем. Иногда связь хронической диареи с нарушением всасывания может быть установлена по данным анамнеза и физикального обследования.
При болезнях тонкой кишки стул объемный, водянистый или жирный. При болезнях толстой кишки стул частый, но менее обильный и может содержать кровь, гной и слизь.
Диарея, связанная с патологией ободочной кишки, в большинстве случаев сопровождается болью в животе.
При болезнях прямой кишки стул становится частым и скудным, появляются тенезмы и ложные позывы к дефекации.
Микроскопическое исследование кала позволяет обнаружить признаки воспаления — скопление лейкоцитов и спущенного эпителия, характерное для воспалительных заболеваний инфекционной или иной природы. Копрологическое исследование дает возможность выявлять избыток жира (стеаторея), мышечные волокна (креаторея) и глыбки крахмала (амилорея), свидетельствующие о нарушениях кишечного пищеварения. Большое значение имеет и обнаружение яиц глистов, лямблий и амеб. Необходимо обращать внимание на pH кала, который в норме более 6,0. Снижение pH происходит в результате бактериального брожения непоглощенных углеводов и белков.
Последовательность диагностического процесса при хронической диарее в виде алгоритма показана на рис. 11.2. Вначале с помощью предыдущего алгоритма (см. рис. 11.1) следует установить, связана ли диарея с паразитарной и бактериальной инфекцией или воспалительными заболеваниями иной природы. Ответ на этот вопрос часто может быть получен при микроскопическом и бактериологическом исследованиях кала и ректороманоскопии.
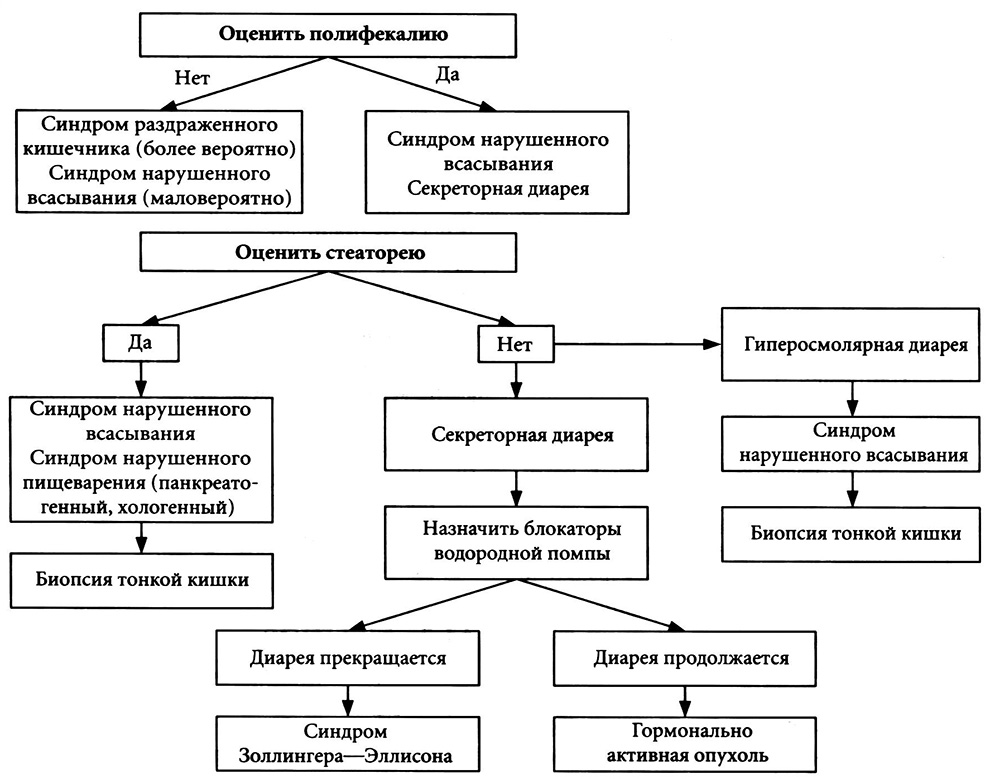
Рис. 11.2. Алгоритм диагностики при хронической диарее
После исключения ВЗК необходимо установить преобладающий патогенетический фактор хронической диареи. Для этого следует определить массу или объем каловых масс за сутки. В случае отсутствия полифекалии наиболее вероятен гиперкинетический, а при большом объеме кала — секреторный или гиперосмолярный тип диареи. При обнаружении в стуле избыточного количества жира устанавливают гиперосмолярную диарею, обусловленную нарушением кишечного пищеварения и всасывания. В случае отсутствия стеатореи у больного можно предполагать секреторный тип диареи, не связанный с бактериальной инфекцией. Причину такой диареи можно определить, если перевести больного на голодную диету. У больных с СНВ диарея прекращается через 1-2 дня.
Наиболее сложна ситуация, когда диарея продолжается в условиях голодания. В этом случае точный диагноз возможен при назначении ингибиторов протонной помпы с целью подавления желудочной секреции. Прекращение диареи позволяет предполагать синдром Золлингера—Эллисона. Если же диарея продолжается, то наиболее вероятна связь секреторной диареи с гормонально-активной опухолью, например с ВИПомой.
Установлению диагноза помогает изменение диеты. Например, хороший терапевтический эффект, наблюдающийся после исключения из рациона молока и молочных продуктов, позволяет установить диагноз гиполактазии (см. стр. 654, «Вторичная лактазная недостаточность»).
Лечение
Диарея является симптомом, поэтому для этиологического или патогенетического лечения необходима нозологическая диагностика.
В табл. 11.5 перечислены заболевания со сходными механизмами диареи и изложены особенности лечения диареи в зависимости от ее типа.
Таблица 11.5. Принципы лечения различных типов хронической диареи

Как видно из табл. 11.5, лечение диареи имеет некоторые особенности в зависимости от ее патогенеза. Некоторые терапевтические подходы являются общими для каждого из 4 типов диареи. К ним относятся диета, антибактериальные препараты и симптоматические средства (адсорбенты, вяжущие и обволакивающие вещества).
Диета. При заболеваниях кишечника, сопровождающихся поносом, диетическое питание должно способствовать торможению перистальтики, уменьшению секреции воды и электролитов в просвет кишки. Набор продуктов должен соответствовать по составу и количеству пищевых веществ ферментативным возможностям патологически измененной тонкой кишки. В связи с этим при поносе в большей или меньшей степени в зависимости от остроты процесса соблюдается принцип механического и химического щажения. В острый период диареи из рациона исключаются пищевые продукты, усиливающие моторно- эвакуаторную и секреторную функции кишечника. Этим требованиям практически полностью отвечает диета № 46 (см. гл. 61, разд. «Лечебное питание»). Ее назначают в острый период диареи.
В период ремиссии рекомендуют диету № 4в. Диета механически и химически щадящая. Допускается запекание в духовке. Разрешают спелые помидоры, лиственный салат со сметаной, сладкие сорта ягод и фруктов в сыром виде (100—200 г).
Антибактериальные препараты. Антибактериальную терапию назначают с целью подавления условно-патогенной микрофлоры. При острой диарее бактериальной этиологии применяют антибиотики (бисептол), противомикробные средства из группы хинолонов (нитроксолин, 5-нок), фторхинолонов (таривид, цифран и др.), сульфаниламидные препараты (сульгин, фталазол и др.), производные нитрофурана (фурадонин, фуразолидон) и антисептики (интетрикс, эрсефурил).
Интетрикс содержит в 1 капе. 0,05 г тилихинола, 0,05 г тилихинола Н-додецила сульфата, 0,2 г тилброхинола. Препарат эффективен в отношении большинства грамположительных и грамотрицательных патогенных кишечных бактерий, грибов рода Candida и Entamoeba hystolitica. При острой инфекционной и паразитарной диарее интетрикс назначают по 4—6 капе, в сутки, курс лечения 5—6 дней. При кишечном амебиазе назначают 4 капе, в сутки, курс лечения 10 дней.
Эрсефурил содержит в 1 капе. 0,2 г нифуроксазида. Препарат назначают при острой диарее по 1 капе. 4 раза в сутки. Курс лечения не должен превышать 7 дней.
Бактериальные препараты. Некоторые бактериальные препараты можно назначать при диарее различного происхождения в качестве альтернативной терапии. К ним относятся споробактерин и бактисубтил.
Споробактерин (Bacillus subtillis 534) обеспечивает активный фагоцитоз условно патогенной микрофлоры, продукцию лизоцима, активацию роста облигатной микрофлоры кишечника и улучшение моторики кишечника.
Назначают по 1 мл внутрь 2 раза в сутки за 30—40 мин до еды в течение 14 дней.
Бактисубтил представляет собой культуру бактерий IP-5832 в виде спор, карбонат кальция, белую глину, окись титана и желатин. При острой диарее препарат назначают по 1 капе. 3—6 раз в сутки, в тяжелых случаях доза может быть увеличена до 10 капе, в сутки. При хронической диарее бактисубтил назначают по 1 капе. 2—3 раза в сутки. Препарат следует принимать за час до еды.
Пробиотики и пребиотики. В настоящее время большое внимание уделяют созданию биологических препаратов, способных оказывать влияние на микробную флору кишечника. Задача состоит в том, чтобы регулярно доставлять в кишечник фармакологически значимые дозы нормальных представителей кишечной флоры (пробиотики), добавлять в рацион продукты, способствующие их размножению в кишечнике, или же продукты метаболизма нормальной флоры, обеспечивающие морфокинетическую функцию и колонизационную резистентность (пребиотики). Предпринимаются также попытки к созданию препаратов комбинированного действия (синбиотикй).
К пробиотикам относятся бифидумбактерин, лактобактерии, пробифор, линекс, бифиформ и энтерол. Их назначают обычно после курса антибактериальной терапии, а энтерол во время курса. Курс лечения может продолжаться от 1 до 4 нед.
Энтерол — натуральный биологический препарат, созданный на основе лиофилизированных штаммов Saccharomyces boulardii. Препарат обладает антимикробным свойством в отношении условно-патогенных и ряда патогенных микроорганизмов. Благодаря увеличению синтеза полиаминов S. boulardii оказывают трофическое действие на слизистую оболочку кишечника. При назначении энтерола повышается и местный иммунный ответ за счет увеличения синтеза IgA в слизистой оболочке тонкой кишки и активации фагоцитоза и комплемента.
Особенно эффективен энтерол при диарее, развившейся после антибактериальной терапии. По нашим данным, после 3-недельного курса лечения энтеролом больных хронической диареей различной этиологии нормализуются показатели фекальной микрофлоры и исчезают признаки бактериального обсеменения тонкой кишки. Изменения микробиоты слизистой оболочки тонкой кишки носят более глубокий характер и нормализуются медленнее. Поэтому лечение должно продолжаться и после наступления ремиссии. Энтерол назначают по 1 капе. 3 раза в сутки в течение 2—3 нед.
Из пребиотиков наиболее известны хилак форте и лактулоза.
Хилак форте представляет собой стерильный концентрат продуктов обмена веществ нормальной микрофлоры кишечника: молочная кислота, лактоза, аминокислоты и жирные кислоты. Эти вещества способствуют восстановлению биологической среды в кишечнике, необходимой для существования нормальной микрофлоры, и подавляют рост патогенных бактерий. Возможно, продукты метаболизма улучшают трофику и функцию эпителиоцитов и колоноцитов. 1 мл препарата соответствует биосинтетическим активным веществам, продуцируемым 100 млрд нормальных микроорганизмов. Хилак форте назначают по 40—60 кап. 3 раза в день на срок до 4 нед. в сочетании с препаратами антибактериального действия или после их применения.
Лактулоза представляет собой искусственный дисахарид. Лактулоза не утилизируется организмом, но представляет собой оптимальную среду для обитания анаэробной симбионтной микрофлоры. Кроме того, она служит прекрасным питательным материалом для нее. Препарат обычно назначают по 1—2 десертной ложки в сутки в течение 2—3 нед. и более.
Таким образом, перспективы лечения дисбактериоза связаны с применением нормальной микрофлоры в оптимальных дозах, обеспечивающих реальное подавление пролиферации патогенных микробов в кишечнике. Для достижения терапевтического эффекта пробиотики должны отвечать следующим требованиям. Они должны обладать устойчивостью к действию соляной кислоты и желчи, способностью к адгезии к стенке кишки, размножению, продукции антимикробных субстанций, антагонизмом по отношению к патогенным бактериям, клинически подтверждаемым эффектом.
Этими свойствами в наибольшей мере обладают бифиформ, пробифор и энтерол.
Симптоматические средства. В эту группу входят адсорбенты, нейтрализующие органические кислоты, вяжущие и обволакивающие препараты. К ним относятся смекта, неоинтестопан, де-нол.
Смекта содержит диоктаэдрический смектит — вещество природного происхождения, обладающее выраженными адсорбирующими свойствами и оказывающее протективное действие на слизистую оболочку кишечника. Являясь стабилизатором слизистого барьера и обладая обволакивающими свойствами, смекта защищает слизистую оболочку от токсинов и микроорганизмов. Назначается по 3 г (1 пакетик) 3 раза в день за 15—20 мин до еды в виде болтушки, растворяя содержимое пакетика в 50 мл воды. Учитывая выраженные адсорбирующие свойства препарата, смекту следует принимать отдельно от других лекарств.
Неоинтестопан представляет собой природный очищенный алюминиево-магниевый силикат в коллоидной форме (аттапульгит). Препарат обладает высокой способностью адсорбировать патогенные возбудители и связывать токсичные вещества, способствуя тем самым нормализации кишечной флоры. Аттапульгит не всасывается из ЖКТ и применяется при острой диарее различного генеза. Начальная доза взрослым составляет 4 таб., далее после каждого стула еще по 2 таб. Максимальная суточная доза — 14 таб. Таблетки следует проглатывать, не разжевывая, запивая жидкостью. Длительность лечения неоинтестопаном не должна превышать 2 дней. Препарат нарушает всасывание одновременно назначаемых препаратов, в частности антибиотиков и спазмолитиков, поэтому интервал между приемом неоинтестопана и других лекарственных средств должен составлять несколько часов.
Фильтрум — энтеросорбент, созданный на основе природного полимера растительного происхождения лигнина (полифепана). Оптимальная терапевтическая дозировка энтеросорбентов составляет по 2 таб. 3 раза в день за 1—1,5 ч до приема пищи и других лекарственных препаратов. Продолжительность лечения в среднем составляет 14 дней.
Лечение хологенной диареи — см. гл. 46, разд. «Хологенная диарея».
Регуляторы моторики. Для лечения диареи широко применяют имодиум, который снижает тонус и моторику кишечника вследствие связывания с опиатными рецепторами. В отличие от других опиоидов имодиум лишен центральных опиатоподобных эффектов, включая блокаду тонкокишечной пропульсии. Антидиарейное действие препарата направлено на ц-опиатные рецепторы энтериновой системы. Имеются доказательства, что непосредственное взаимодействие с тонкокишечными опиатными рецепторами изменяет функцию эпителиоцитов, уменьшая секрецию и улучшая всасывание. Антисекреторный эффект сопровождается снижением моторной функции кишки вследствие блокады μ-опиатных рецепторов.
Имодиум (лоперамид) при острой диарее назначают в таблетках на язык или в капсулах: по 2 таб. или капе. (4 мг), затем назначают по 1 таб. или капе. (2 мг) после каждого акта дефекации в случае жидкого стула до сокращения числа актов дефекации до 1—2 в день. Максимальная суточная доза для взрослых — 8 таб. (капе.) ежедневно. При появлении нормального стула и отсутствии актов дефекации в течение 12 ч лечение имодиумом следует прекратить. Возможные побочные явления: сухость во рту, боль в животе, вздутие, тошнота, рвота, запор, слабость, сонливость, головокружение и головная боль. Противопоказания: язвенный колит, псевдомембранозный колит, острая дизентерия. С особой осторожностью имодиум следует назначать больным с нарушением функции печени.
Антидиарейным (антисекреторным) действием обладает соматостатин.
Сандостатин (октреотид) — синтетический аналог соматостатина, может быть эффективен при рефрактерной диарее у больных с СНВ различной этиологии. Он является ингибитором синтеза активных секреторных агентов, в том числе пептидов и серотонина, и способствует уменьшению секреции и моторной активности. Октреотид выпускается в ампулах по 0,05 мг.
Препарат вводят подкожно в начальной дозе по 0,1 мг 3 раза в сутки. Если через 5—7 дней диарея не стихает, дозу препарата следует увеличить! в 1,5—2 раза.
Вы читали отрывок из книги "Энтерология. Руководство для врачей - Парфенов А. И.
Купить книгу "Энтерология. Руководство для врачей"
Автор: Парфенов А. И.
ISBN 978-5-8948-1706-4
Приведены сведения о строении, физиологии и патологической физиологии кишечника, описаны современные методы его исследования. Изложены вопросы этиологии, патогенеза и классификация болезней кишечника.
Подробно описаны клиническая картина, диагностика, дифференциальный диагноз и особенности лечения заболеваний кишечника, встречающихся в клинической практике.
Достаточное внимание уделено редким болезням, а также проблемам профилактики и активного выявления болезней тонкой и толстой кишки.
Для гастроэнтерологов, терапевтов, хирургов, инфекционистов, педиатров и научных работников.
Содержание книги "Энтерология. Руководство для врачей" - Парфенов А. И.
ЧАСТЬ I
АНАТОМИЯ И ФИЗИОЛОГИЯ КИШЕЧНИКА
Глава 1. Анатомия кишечника
1.1. Тонкая кишка
1.2. Ободочная кишка
1.3. Прямая кишка и аноректальная область
Литература
Глава 2. Физиология кишечника
2.1. Физиология тонкой кишки
2.2. Физиология толстой кишки
Литература
ЧАСТЬ II
КЛИНИЧЕСКИЕ МЕТОДЫ ИССЛЕДОВАНИЯ
Глава 3. Жалобы, анамнез и осмотр
3.1. Жалобы и анамнез
3.2. Осмотр
Глава 4. Общеклинические, биохимические и иммунологические лабораторные методы
4.1. Общий анализ крови
4.2. Биохимические анализы крови
4.3. Иммунологические методы
4.4. Анализы мочи
4.5. Копрологические исследования
4.6. Исследование микрофлоры кишечника
Литература
Глава 5. Методы исследования кишечного пищеварения, всасывания и барьерной функции тонкой кишки
5.1. Нагрузочные абсорбционные тесты
5.2. Балластные пробы
5.3. Исследование мембранного пищеварения
5.4. Прямой (перфузионный) метод исследования кишечного пищеварения и всасывания
5.5. Дыхательный водородный тест
5.6. Методы исследования барьерной функции тонкой кишки
5.7. Определение повышенных потерь сывороточных белков через кишечник
Глава 6. Методы исследования моторноэвакуаторной функции кишечника
6.1. Методы регистрации внутрикишечного давления
6.2. Методики, основанные на использовании красящих меток
6.3. Радионуклидные исследования моторной функции толстой кишки
6.4. Методы оценки электрической активности кишечника
Литература
Глава 7. Лучевые методы исследования кишечника
7.1. Рентгенологическое исследование
7.2. Компьютерная томография
7.3. Магнитно-резонансная томография
7.4. Радионуклидные методы сканирования
Литература
Глава 8. Ультрасонография
8.1. Ультразвуковая картина кишечника в норме
8.2. Ультразвуковая семиотика болезней кишечника
Литература
Глава 9. Эндоскопические исследования
9.1. Интестиноскопия
9.2. Двухбаллонная энтероскопия
9.3. Эндоскопия прямой и ободочной кишки
9.4. Видеокапсула
9.5. Лапароскопия
9.6. Эндоскопическое ультразвуковое сканирование
Литература
Глава 10. Морфологическая диагностика хронических заболеваний кишечника по биопсии
10.1. Тонкая кишка
10.2. Толстая кишка
Литература
ЧАСТЬ III
ОБЩАЯ СИМПТОМАТОЛОГИЯ
Глава 11. Диарея
11.1. Этиология и патогенез
11.2. Клиника
11.3. Диагноз, дифференциальный диагноз
11.4. Лечение
Литература
Глава 12. Запор
12.1. Этиология и патогенез
12.2. Клиника
12.3. Диагноз, дифференциальный диагноз
12.4. Лечение
Литература
Глава 13. Другие симптомы
13.1. Боль
13.2. Метеоризм
13.3. Отечно-асцитический синдром
Литература
Глава 14. Синдром нарушенного пищеварения
14.1. Классификация, этиология и патогенез
14.2. Клиника
14.3. Диагноз, дифференциальный диагноз
14.4. Лечение
Глава 15. Синдром нарушенного всасывания
15.1. Классификация, этиология и патогенез
15.2. Клиника
15.3. Диагноз, дифференциальный диагноз
15.4. Лечение
Глава 16. Синдром экссудативной энтеропатии
16.1. Классификация, этиология и патогенез
16.2. Клиника
16.3. Диагноз, дифференциальный диагноз
16.4. Лечение
Глава 17. Кишечное кровотечение
17.1. Этиология и патогенез
17.2. Клиника
17.3. Диагноз, дифференциальный диагноз
17.4. Лечение
Литература
Глава 18. Кишечная непроходимость
18.1. Классификация, этиология и патогенез
18.2. Клиника
18.3. Диагноз, дифференциальный диагноз
18.4. Лечение
Глава 19. Дисбактериоз кишечника
19.1. Термостабильный эндотоксин кишечной микрофлоры
19.2. Этиология и патогенез
19.3. Клиника
19.4. Диагноз
19.5. Лечение
Литература
ЧАСТЬ IV
АНОМАЛИИ И ПОРОКИ РАЗВИТИЯ
Глава 20. Аномалии положения
20.1. Аномалии ротации и фиксации
20.2. Атрезии и стенозы кишечника
20.3. Атрезии и стенозы заднего прохода и прямой кишки
20.4. Дупликатуры
20.5. Врожденные дивертикулы
20.6. Долихоколон
Литература
Глава 21. Гетероплазии и гамартии
21.1. Гетероплазии
21.2. Гамартии
Литература
Глава 22. Нарушение иннервации
22.1. Болезнь Гиршспрунга
22.2. Идиопатический мегаколон
22.3. Тотальный аганглиоз кишечника
Литература
Глава 23. Прочие аномалии развития
23.1. Эпителиальный копчиковый ход
23.2. Дермоидная параректальная киста
23.3. Эндометриоз
Литература
ЧАСТЬ V ВОСПАЛИТЕЛЬНЫЕ БОЛЕЗНИ ИЗВЕСТНОЙ ЭТИОЛОГИИ
Глава 24. Острые кишечные инфекции
24.1. Пищевые токсикоинфекции
24.2. Холера
24.3. Стафилококковый энтероколит
24.4. Ботулизм
24.5. Энтериты (энтероколиты), вызываемые клостридиями
24.6. Геморрагический колит
24.7. Сальмонеллез
24.8. Брюшнотифозная язва
24.9. Дизентерия
24.10. Иерсиниоз
24.11. Кампилобактериоз
24.12. Вирусные инфекции
24.13. Диарея путешественников
Литература
Глава 25. Паразитарные и протозойные болезни
25.1. Гельминтозы
25.2. Амебиаз
25.3. Лямблиоз
25.4. Криптоспоридиоз
Литература
Глава 26. Другие гастроэнтериты известной этиологии
26.1. Острые токсические гастроэнтериты
26.2. Аллергический гастроэнтерит
26.3. Антибиотико-ассоциированная диарея
26.4. Лучевой энтерит и колит
Литература
Глава 27. Туберкулез кишечника
Литература
Глава 28. Сифилис и другие венерические болезни кишечника
Глава 29. Микозы кишечника
29.1. Актиномикоз
29.2. Кандидоз
Литература
ЧАСТЬ VI ВОСПАЛИТЕЛЬНЫЕ БОЛЕЗНИ НЕИЗВЕСТНОЙ ЭТИОЛОГИИ
Глава 30. Общие проблемы болезни
Крона и язвенного колита
30.1. Эпидемиология
30.2. Этиология и патогенез
30.3. Внекишечные проявления
30.4. Лечение
Литература
Глава 31. Болезнь Крона
31.1. Этиология
31.2. Патогенез
31.3. Патоморфология
31.4. Клиника
31.5. Внекишечные проявления
31.6. Осложнения
31.7. Диагноз
31.8. Дифференциальный диагноз
31.9. Лечение
31.10. Профилактика рецидивов
31.11. Болезнь Крона и рак
31.12. Прогноз
Литература
Глава 32. Язвенный колит
32.1. Эпидемиология
32.2. Этиология и патогенез
32.3. Патоморфология
32.4. Клиника
32.5. Диагноз
32.6. Дифференциальный диагноз
32.7. Лечение
32.8. Профилактика рецидивов
32.9. Язвенный колит и рак
32.10. Прогноз
Литература
ЧАСТЬ VII
БОЛЕЗНИ МЕХАНИЧЕСКОГО ПРОИСХОЖДЕНИЯ
Глава 33. Кишечная непроходимость
33.1. Механическая непроходимость
33.2. Функциональная (динамическая)
непроходимость
Литература
Глава 34. Другие болезни механического происхождения
34.1. Энтероптоз
34.2. Пневматоз кишечника
34.3. Кишечные свищи
34.4. Спаечная болезнь брюшной полости
34.5. Грыжи живота
Литература
ЧАСТЬ VIII
БОЛЕЗНИ МЫШЕЧНОГО АППАРАТА КИШЕЧНИКА
Глава 35. Дивертикулы кишечника
35.1. Классификация, этиология и патогенез
35.2. Клиника
35.3. Осложнения
35.4. Диагноз, дифференциальный диагноз
35.5. Лечение
35.6. Прогноз и профилактика
Литература
Глава 36. Инертная толстая кишка.
Приобретенный мегаколон
36.1. Инертная толстая кишка
36.2. Приобретенный мегаколон
Литература
ЧАСТЬ IX
ПОРАЖЕНИЯ КИШЕЧНИКА ПРИ ЗАБОЛЕВАНИЯХ ДРУГИХ ОРГАНОВ И СИСТЕМ
Глава 37. Мезентериальная ишемия
37.1. Ишемия верхней брыжеечной артерии
37.2. Ишемия нижней брыжеечной артерии
37.3. Ишемия брыжеечных вен
Литература
Глава 38. Васкулиты
38.1. Геморрагический васкулит Шенлейна—Геноха
38.2. Болезнь Бехчета
Литература
Глава 39. Эндокринные энтеропатии
39.1. Диабетическая энтеропатия
39.2. Энтеропатии при эндокринных опухолях
Литература
Глава 40. Поражения кишечника при болезнях иммунной системы и крови
40.1. Общая вариабельная гипогаммаглобулинемия
40.2. Синдром приобретенного иммунодефицита
40.3. Диарея, связанная с ВИЧ-инфекцией
40.4. Саркома Капоши
40.5. Лимфома
Литература
Глава 41. Функциональные заболевания кишечника
41.1. Классификация
41.2. Стратегия лечения
41.3. Синдром раздраженного кишечника
41.4. Постинфекционный синдром раздраженного кишечника
41.5. Другие функциональные болезни кишечника
41.6. Развитие учения о функциональных заболеваниях кишечника
Литература
ЧАСТЬ X
БОЛЕЗНИ ТОНКОЙ КИШКИ
Глава 42. Врожденные нарушения всасывания
42.1. Нарушение всасывания углеводов
42.2. Нарушение всасывания аминокислот
42.3. Нарушение всасывания жиров
42.4. Нарушение всасывания витаминов
42.5. Нарушение всасывания минеральных веществ
Литература
Глава 43. Целиакия
43.1. Исторические вехи познания целиакии
43.2. Эпидемиология
43.3. Этиология
43.4. Патогенез
43.5. Классификация
43.6. Клиника
43.7. Диагноз
43.8. Дифференциальный диагноз
43.9. Лечение
43.10. Осложнения
43.11. Критерии эффективности лечения и реабилитации
Литература
Глава 44. Глютенчувствительная целиакия — междисциплинарная патология
44.1. Аутоиммунная концепция патогенеза целиакии
44.2. Целиакия и другие органы пищеварения
44.3. Целиакия и анемия
44.4. Целиакия и кости
44.5. Целиакия и эндокринные болезни
44.6. Нервные и психические нарушения у больных целиакией
44.7. Целиакия и аутоиммунный миокардит
44.8. Целиакия и бесплодие
44.9. Целиакия и болезни кожи
44.10. Целиакия и опухоли
Литература
Глава 45. Целиакия, не чувствительная к глютену
45.1. Соевая целиакия
45.2. Рефрактерная целиакия
45.3. Неклассифицированная целиакия (спру)
45.4. Коллагеновая целиакия (спру)
45.5. Гипогаммаглобулинеми ческая целиакия (спру)
45.6. Тропическая спру
Литература
Глава 46. Вторичные нарушения кишечного пищеварения и всасывания
46.1. Синдром короткой тонкой кишки
46.2. Синдром слепой петли
46.3. Дисахаридазная недостаточность
46.4. Алкогольная энтеропатия
46.5. Амилоидоз
46.6. Генерализованный мастоцитоз
46.7. Муковисцидоз
46.8. Кишечная лимфангиэктазия
46.9. Системная склеродермия
46.10. Хологенная диарея
46.11. Инволютивная мальдигестия у лиц пожилого и старческого возраста
Литература
Глава 47. Воспалительные болезни
47.1. Дуодениты
47.2. Язвы двенадцатиперстной кишки
47.3. Болезнь Уиппла
47.4. Язвенный негранулематозный еюноилеит
47.5. Эозинофильный гастроэнтерит
47.6. Фолликулярный илеит
47.7. Простая язва тонкой кишки
47.8. Флегмона тонкой кишки
Литература
Глава 48. Опухоли тонкой кишки
48.1. Доброкачественные эпителиальные опухоли
48.2. Карциноид
48.3. Злокачественные эпителиальные опухоли
48.4. Неэпителиальные опухоли
Литература
Глава 49. Трансплантация тонкой кишки
49.1. Особенности иммунного ответа реципиента
49.2. Показания к трансплантации тонкой кишки
49.3. Варианты оперативных вмешательств и принципы их выполнения
49.4. Тактика лечения больного после трансплантации
49.5. Реакция отторжения трансплантата
49.6. Ретрансплантация тонкой кишки
49.7. Результаты
Литература
ЧАСТЬ XI
БОЛЕЗНИ ОБОДОЧНОЙ КИШКИ
Глава 50. Воспалительные болезни
50.1. Лимфоцитарный и коллагеновый колит
50.2. Глубокий кистозный колит
50.3. Малакоплакия
50.4. Солитарная язва слепой кишки
50.5. Тифлит
50.6. Острый аппендицит
50.7. Хронический аппендицит
50.8. Болезни илеоцекального клапана
Литература
Глава 51. Опухоли ободочной кишки
51.1. Доброкачественные опухоли
51.2. Рак
Литература
ЧАСТЬ XII
БОЛЕЗНИ ПРЯМОЙ КИШКИ, ЗАДНЕПРОХОДНОГО КАНАЛА И ПЕРИАНАЛЬНОЙ ОБЛАСТИ
Глава 52. Воспалительные заболевания
52.1. Проктит
52.2. Парапроктит
52.3. Солитарная язва
52.4. Воспалительные болезни
заднепроходного канала
Литература
Глава 53. Болезни механического происхождения
53.1. Трещина заднего прохода
53.2. Выпадение прямой кишки
53.3. Ректоцеле
53.4. Инородные тела прямой кишки
53.5. Недержание кала
53.6. Кокцигодиния
Литература
Глава 54. Геморрой
54.1. Этиология и патогенез
54.2. Клиника
54.3. Диагноз, дифференциальный диагноз
54.4. Лечение
54.5. Прогноз
54.6. Профилактика
Литература
Глава 55. Функциональные аноректальные болезни
55.1. Функциональное недержание кала
55.2. Функциональная аноректальная боль
55.3. Функциональные нарушения
опорожнения кишечника
55.4. Зуд заднего прохода
Литература
Глава 56. Опухоли прямой кишки
56.1. Доброкачественные опухоли
56.2. Злокачественные опухоли
56.3. Опухоли заднепроходного канала и
перианальной области
Литература
ЧАСТЬ XIII
ОБЩИЕ ВОПРОСЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ БОЛЕЗНЕЙ КИШЕЧНИКА
Глава 57. Классификация болезней кишечника
57.1. Тонкая кишка
57.2. Ободочная кишка
57.3. Прямая кишка
57.4. Илеоцекальная область
Глава 58. Алгоритмы диагностики
58.1. Тонкая кишка
58.2. Илеоцекальная область
58.3. Толстая кишка
Литература
Глава 59. Общие вопросы лечения
59.1. Лечебное питание
59.2. Энтеральное питание
59.3. Парентеральное питание
59.4. Витаминотерапия
59.5. Принципы фармакотерапии
Литература
Глава 60. Психоэмоциональные нарушения, психотерапия и психотропные препараты в лечении заболеваний кишечника
60.1. Обоснование необходимости применения психотерапии и психотропных препаратов в комплексном лечении заболеваний кишечника
60.2. Выявление больных, нуждающихся в психотерапии и лечении психотропными препаратами
60.3. Методика применения психотерапии и психотропных препаратов
60.4. Психотропные препараты и правила их применения
60.5. Особенности лечения наиболее распространенных нервно-психических расстройств
60.6. Продолжение реабилитации больных в амбулаторных условиях
Литература
Предметный указатель
Терапевтический указатель лекарственных средств, применяемых при синдромах и болезнях кишечника

















































































0 комментариев