Строение и топография сердца. Анатомия. Лекция для врачей
Лекция для врачей "Строение кровеносных сосудов. Функциональные различия. Анатомия". Авторы лекции для врачей А. Е. Хомутов, Е. В. Крылова, С. В. Копылова
Сердце – (лат. cor) – полый мышечный орган, нагнетающий кровь в артерии и принимающий венозную кровь. Это орган, по мнению Аристотеля, «вмещающий душу», а В. Даль обозначал его как «грудное чрево», «нутро» и даже «нутровую середину». Напоминает самостоятельное живое существо, своего рода «организм в организме». У сердца имеется собственный «скелет», особым образом устроенная мышечная система, персональная система кровообращения, аппарат саморегуляции, сердце функционирует и как железа внутренней секреции: вырабатываемый им гормон регулирует артериальное давление. Полость сердца разделяется на правую и левую половины сплошной перегородкой. В каждой половине различают соответствующие предсердие (atrium) и желудочек (ventriculus).
Топография сердца
Располагается сердце в грудной полости в средостении, эксцентрично, на 2/3 оно смещено влево от срединной плоскости (рис. 5). С боков и частично спереди большая часть сердца прикрыта легкими, а передняя часть прилежит к грудине и к реберным хрящам. Верхняя граница сердца располагается на уровне III реберных хрящей, нижняя граница – на уровне V межреберья, на 1-1,5 см кнутри от среднеключичной линии. Левая граница проходит от места соединения реберного хряща с костной частью III левого ребра до места проекции верхушки, правая граница проходит на 2-3 см кнаружи от правого края грудины до между III и V ребрами. Формой сердце напоминает конус, с широким основанием (basis cordis) и верхушкой (apex cordis), обращенной вниз, вперед и влево. От левого края основания сердца к вырезке верхушки проходит передняя межжелудочковая борозда, заполненная коронарными артерией, веной и жировой клетчаткой. На нижней поверхности сердца, обращенной к диафрагме, различают заднюю межжелудочковую борозду, смыкающуюся с передней межжелудочковой бороздой. В ней также расположены артерия, вена и жировая клетчатка. На границе предсердий и желудочков поперечно проходит венечная борозда, в которой расположен венечный коронарный синус (sinus coronarius). Масса сердца составляет около 250 г – у женщин, и 300 г – у мужчин. Может достигать 350-400 г при функциональной гипертрофии у спортсменов. В последние годы «сердце спортсмена» рассматривается кардиологами как потенциально больное.
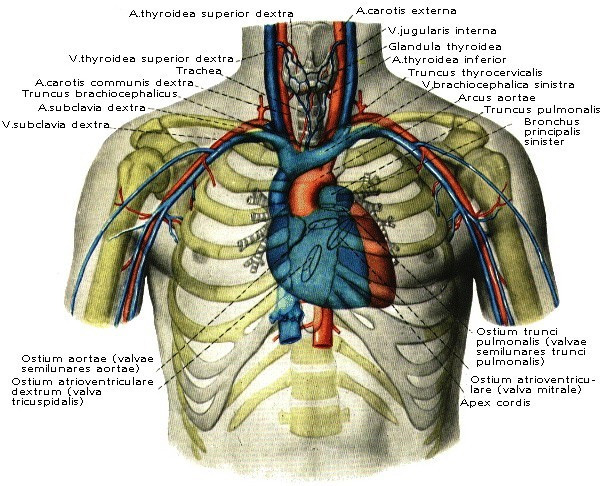
Рис. 5 Топографическая проекция сердца на переднюю стенку грудной клетки
Строение стенки сердца. Клапанный аппарат. Коронарные сосуды
Снаружи сердце окружено серозной оболочкой, состоящей из 2 листков. Висцеральный листок – эпикард – у основания крупных сосудов переходит в париетальный листок – перикард – состоящий из фиброзной соединительной ткани. Полость, образующаяся между ними, не содержит воздуха, заполнена несколькими мл серозной жидкости, и выполняет амортизирующие, защитные и ограничительные функции.
Сердце разделено перегородкой на 2 не сообщающиеся половины, получающие кровь от разных отделов сосудистой системы. Перегородка между правым и левым сердцем имеет отверстие – овальное окно – лишь во время внутриутробного развития. Это отверстие полностью зарастает к моменту рождения, в результате чего кровь из разных половин сердца не смешивается. Если к появлению ребенка на свет это сообщение сохраняется, то мы говорим о врожденном пороке сердечной перегородки. Каждая половина сердца, в свою очередь, разделена на atrium – предсердие и ventriculus – желудочек - перегородкой с отверстием. Это отверстие называется атриовентрикулярным. Снаружи эта перегородка видна в виде венечной борозды. Стенки полостей сердца образованы мышцами, которые прочно фиксируются на фиброзных кольцах (рис. 6).
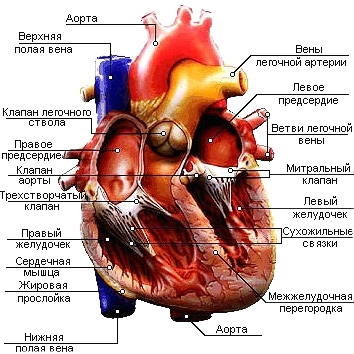
Рис 6. Схема строения камер сердца
Плотная фиброзная соединительная ткань формирует “скелет” сердца. Из нее образуются 3 кольца (anulus), центральное фиброзное тело, соединяющее эти кольца между собой, перепончатая перегородка и 2 фиброзных треугольника (trigonum). К этим структурам крепятся мышечные волокна, створки клапанов, от одного из колец начинается аорта, а посредством 2-х других соединяются камеры сердца (рис. 7).
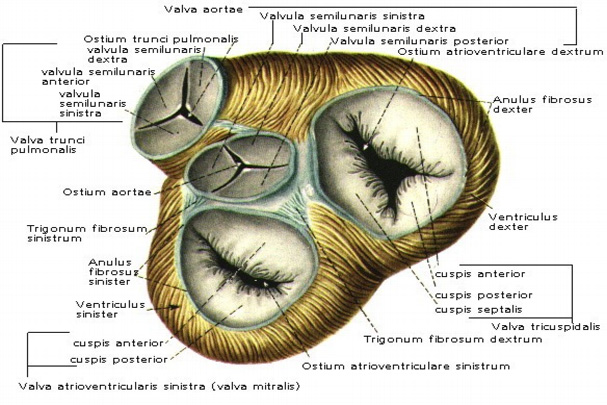
Рис. 7 Клапанный аппарат сердца
От фиброзного скелета начинаются несколько разнонаправленных слоев сердечной мышцы – миокард. Сердечная мышца сочетает в себе признаки 2 других вариантов мышечной ткани. От скелетной мышечной ткани – поперечнополосатую исчерченность, а, следовательно, и механику сокращения. От гладкой мышечной ткани – клеточную структуру и бессознательные сокращения. Кардиомиоциты имеют отростки, благодаря которым образуется единая система, волокна которой переплетаются, переходя одно в другое. А за счет особых участков контактов между отростками кардиомиоцитов – вставочных дисков – осуществляется мгновенный охват возбуждением всего массива сердечной мышцы и ответ в виде сокращения всего за 0,4с.
Возвратимся к макростроению миокарда. Мышечная стенка предсердий значительно тоньше, чем у желудочков. В ней 2 слоя мышечных волокон: 1-й слой поверхностный, общий для обоих предсердий; 2-й слой глубокий, раздельный.
В желудочках 3 слоя волокон. И их расположение относительно друг друга представляет собой настоящую конструкторскую удачу. Пучки поверхностного слоя от фиброзных колец направляются косо вниз, к верхушке сердца, сворачиваются там, наподобие улитки, погружаются вглубь стенки и поднимаются обратно, вверх от верхушки в виде глубокого слоя, в котором ход волокон перпендикулярен поверхностному слою. Средний мышечный пласт залегает между ними и является раздельным для каждого из желудочков. Он образует перегородку сердца (рис. 8).
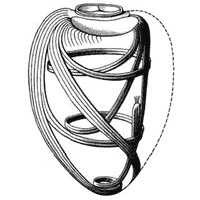
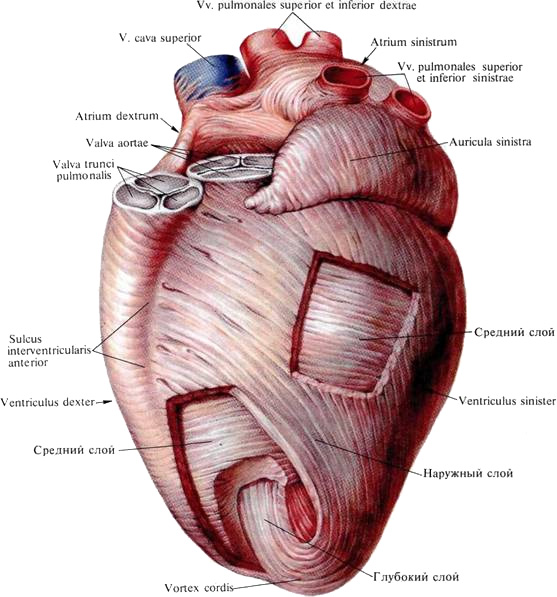
Рис. 8 Строение миокарда
От глубокого мышечного слоя в полости желудочков отходят мясистые перекладины и сосочковые мышцы – они прикрепляются к створкам клапанов.
Внутренняя оболочка сердца называется эндокардом и образована эластичной соединительной тканью и вариантом плоского эпителия – эндотелия. Эта оболочка имеет очень гладкую поверхность, так как из-за небольшого дефекта, шероховатости поверхности может быть спонтанно запущен каскад цепных реакций свертывания крови. Эндокард образует створки всех 4 клапанов сердца (рис. 9).
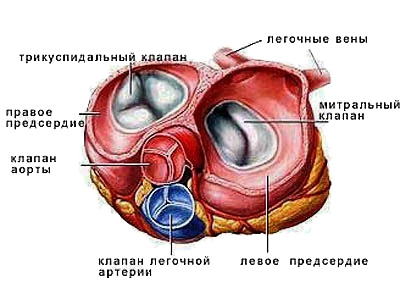
Рис. 9 Клапаны сердца
Сердце обладает собственной системой кровоснабжения. Клиницисты, кардиологи говорят, что в человеческом организме три круга кровообращения, добавляя к уже известным коронарный или венечный круг (рис. 10). Артерии коронарного круга начинаются у основания аорты, их две: правая и левая. На верхушке сердца происходит слияние этих артерий. Явление, при котором один сосуд непосредственно переходит в другой, называется анастомозом. Затем кровь собирается в вены коронарного круга. Их больше, чем артерий. Наиболее крупные вены впадают в коронарный синус, который специальным отверстием открывается в правое предсердие. Коротко венечный круг можно представить так: аорта ⇒ правая и левая коронарные артерии ⇒ их мелкие ветви ⇒ капилляры ⇒ мелкие вены ⇒ крупные вены ⇒ коронарный синус ⇒ правое предсердие. Особенностью сердечной гемоциркуляции является почти полное прекращение движения крови по сосудам в момент сокращения, так как в это время коронарные артерии и, тем более, вены сдавливаются со всех сторон массивом миокарда, и кровоток замирает. В момент расслабления миокарда кровоток восстанавливается.
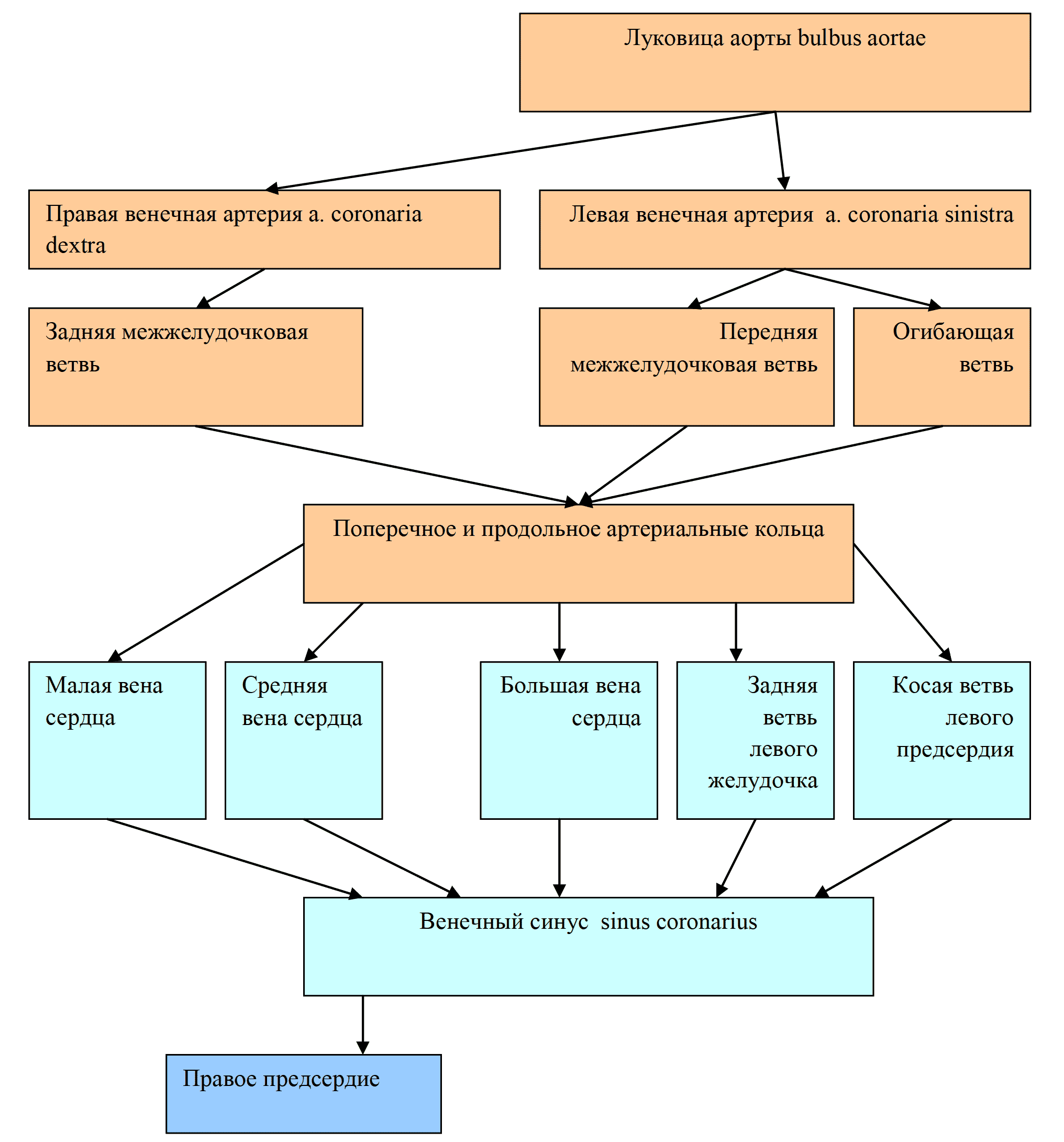
Рис. 10 Схема коронарных сосудов
1. Правое предсердие. В нем имеются 4 отверстия. Три из них приносят кровь к предсердию – это 2 отверстия верхней и нижней полых вен и одно – коронарного синуса. Отверстия коронарного синуса и нижней полой вены иногда сохраняют тонкие мембранные перепонки – Евстахиеву.
В течение внутриутробной жизни эти заслонки устремляют поток крови в нужном направлении, к овальному отверстию, сообщающему левое предсердие с правым. Дело в том, что у плода малый круг кровообращения не функционирует, так как легкие не дышат, значит, нет смысла отдавать кровь из правого предсердия в правый желудочек. 4-е отверстие в правом предсердии – атриовентрикулярное, снабжено 3-створчатым клапаном и пропускает кровь в правый желудочек.
- Правый желудочек. Обладает, по сравнению с предсердием, более толстой мышечной стенкой. Выходной отдел из него снабжен тремя полулунными клапанами. Кровь из него направляется в легочный ствол. В этой половине сердца кровь – венозная.
- Левое предсердие. Имеет 5 отверстий: на верхней стенке находятся 4 отверстия легочных вен, приносящих оксигенированную кровь из малого круга кровообращения. На дне предсердия находится атриовентрикулярное отверстие с двустворчатым клапаном – митральным.
- Левый желудочек. Характерной особенностью его является очень толстая стенка – 1,2см, по сравнению с 0,3см у правого желудочка. Поступившая из предсердия кровь через выходной отдел поступает в аорту через отверстие с тремя полулунными клапанами.
Проводящая система сердца. Сердечный цикл
Один из самых удивительных пунктов в строении сердца – его проводящая система. В 40-е гг. XIX века чешским естествоиспытателем и физиологом Яном Пуркинье в сердце были обнаружены и описаны удивительные клетки-«гибриды», а имя ученого впоследствии присвоили этим клеткам. Эти кардиомиоциты способны самостоятельно, без внешней помощи со стороны нервной системы, генерировать потенциалы действия (ПД), то есть, создавать электрические сигналы. Клетки Пуркинье не разбросаны беспорядочно по всему миокарду. Они образуют 3 скопления – узлы автоматии (рис. 11).
Синоатриальный узел – у. Киса-Флека (A. Keith, 1866 – 1955гг., англ. анатом; M.W. Flack, 1882 – 1931гг., англ. физиолог) – расположен под эпикардом под верхней полой веной и связан с мускулатурой предсердий. Это наиболее важный узел (nodus sinoatrialis), водитель ритма (англ. – pacemaker) 1-го порядка. Генерирует 60-80 имп/мин.
Второй узел – атриовентрикулярный (nodus atrioventricularis), у. Ашоффа-Тавары – расположен в стенке между правыми предсердием и желудочком. В случае блокады проведения выполняет роль пейсмекера. Генерирует 40-50 имп/мин.
Третье скопление – пучок Гиса (truncus, fasciculus atrioventricularis) – расположен в межжелудочковой перегородке, распадается на 2 части, ножки п. Гиса. Они ветвятся в обоих желудочках, образуя волокна Пуркинье. Пучок Гиса генерирует 30 имп/мин, волокна Пуркинье – 20 имп/мин.
В норме роль 2 и 3 узлов автоматии сводится к проведению импульсов по всему массиву миокарда.
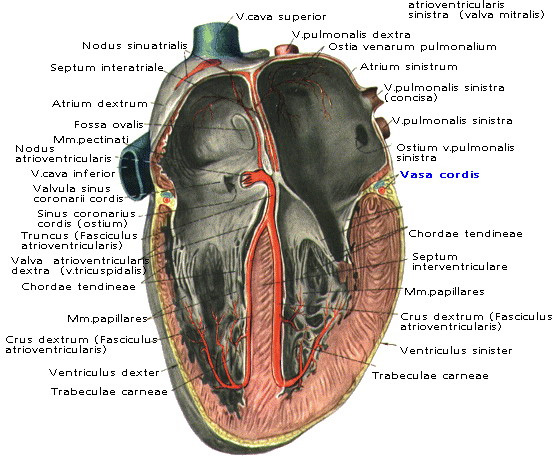
Рис. 11 Узлы автоматии сердца
Работа сердца
Нагнетательная функция сердца основана на чередовании систолы и диастолы желудочков (от греч. systello и diastello, соответственно, стягивание и расширение) (табл. 2). В момент систолы из желудочков выбрасывается 60-80мл крови. Это систолический или ударный объем. В зависимости от кислородного режима и эмоционального состояния сердце меняет свою деятельность в широких пределах. В покое у стандартного здорового человека массой около 70кг систолический объем составляет 65-70мл, ЧСС = 70 уд/мин, таким образом, минутный объем кровообращения составляет около 5л, а при тяжелой физической нагрузке он может возрастать до 30л.
Итак, сердечный цикл начинается с того, что кровь по венам притекает к сердцу. Из полых вен венозная кровь попадает в правое предсердие, а легочные вены приносят артериальную кровь в левое. Оба предсердия постепенно заполняются прибывающей кровью, одна часть которой в них задерживается, а другая понемногу перетекает в желудочки через открытые атриовентрикулярные отверстия. Но вот стенки предсердий напрягаются, их тонус начинает стремительно расти, кольцевые пучки миокарда смыкают отверстия легочных и полых вен, и в результате происходит сокращение миокарда – систола предсердий. При этом вся кровь из них энергично выжимается в соответствующие желудочки, стенки которых в этот момент расслаблены. Эта фаза продолжается 0,1с, причем систола предсердий как бы наслаивается на последние мгновения диастолы желудочков.
Вторая фаза – систола желудочков – следует непосредственно за первой, начинаясь с периода напряжения миокарда. Это продолжается в среднем 0,08с: за 0,05с возбуждение охватывает всю желудочковую мышцу, тонизируя ее, но еще не приводя к возрастанию давления в камерах сердца, а за 0,03с в полостях желудочков происходит быстрое увеличение давления, достигающее значительных величин. При этом кровь не может устремиться обратно, в предсердия, так как вместе со всем миокардом желудочков напрягаются мясистые перекладины и сосочковые мышцы, натягивая сухожильные нити створок клапанов в отверстии, и не позволяя им «выпадать» в предсердия.
После достижения максимальной степени напряжения начинается период сокращения всего миокарда желудочков, длящийся 0,25с, то есть, совершается систола желудочков. За половину этого времени лавинообразное нарастание давления до 200мм рт. ст. в левом и до 60мм рт. ст. в правом желудочках приводит к энергичному выжиманию большей части крови в отверстия, соответственно, аорты и легочного ствола, прижав их клапаны к их же стенкам. Остаток крови выбрасывается из сердца за остальное время под меньшим давлением, причем предсердия уже расслаблены и начали принимать кровь из вен, то есть, систола желудочков наслаивается на диастолу предсердий.
Дальше миокард желудочков расслабляется, вступая на 0,47с в свою диастолу. Учитывая, что она накладывается на предшествующую диастолу предсердий, говорят об общей диастолической паузе. Полулунные створки аортального и легочного клапанов самою же кровью отодвигаются от стенок сосудов, смыкаются и полностью перекрывают просвет артерии. Это занимает около 0,04с. Следующие 0,08с миокард отдыхает, створки митрального и трехстворчатого клапанов закрыты, но, когда в желудочках давление становится ниже, чем в предсердиях, клапаны открываются. Весь объем крови, который успел накопиться в предсердиях, за 0,08с перетекает в соответствующий желудочек. Кровь из полых и легочных вен еще 0,17с медленно заполняет правое и левое предсердия. Сердце на пороге нового цикла (рис. 9).
Итак, время систол сердца составляет 0,43с, а диастол – 0,47с. Учитывая наслоение первых 2 фаз цикла одна на другую, в среднем, продолжительность сердечного цикла – 0,8с.
Таблица 2. Сердечный цикл

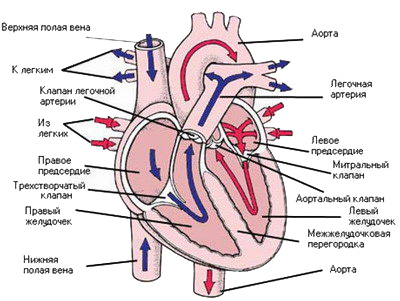
Рис. 12 Движение крови в сердце
Малый круг кровообращения
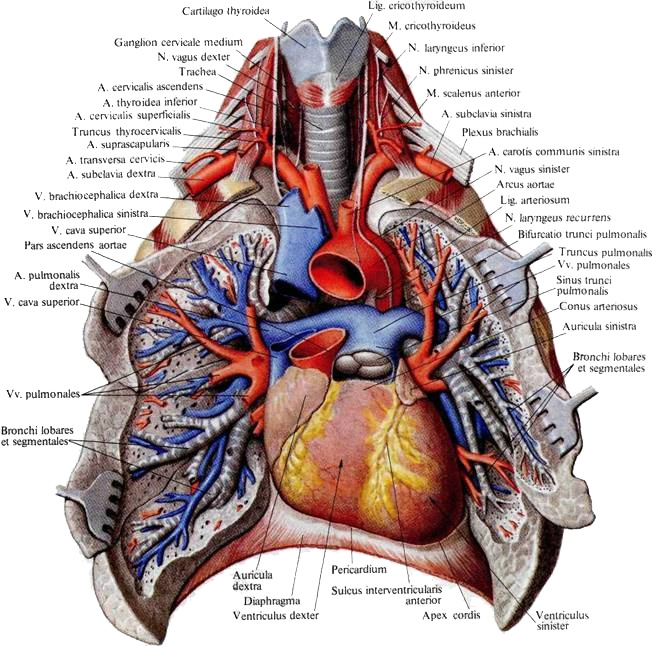
Рис. 13 Сосуды малого круга кровообращения
Большой и малый круги кровообращения образуются выходящими из сердца сосудами и представляют собой замкнутые круги.
Малый круг кровообращения (рис. 13) включает в себя легочный ствол (truncus pulmonalis) (рис. 13, 14) и две пары легочных вен (vv. pulmonales). Он начинается в правом желудочке легочным стволом, который затем разветвляется на 2 легочные артерии — правую и левую. Артерии несут легочным альвеолам венозную кровь. Обогащаясь кислородом в легких, кровь возвращается по легочным венам в левое предсердие, а оттуда поступает в левый желудочек. Выходящие из ворот легких, вены, как правило по две из каждого легкого несут обогащенную кислородом кровь. Выделяют правые и левые легочные вены, среди которых различают нижнюю легочную вену (v. pulmonalis inferior) и верхнюю легочную вену (v. pulmonalis superior).
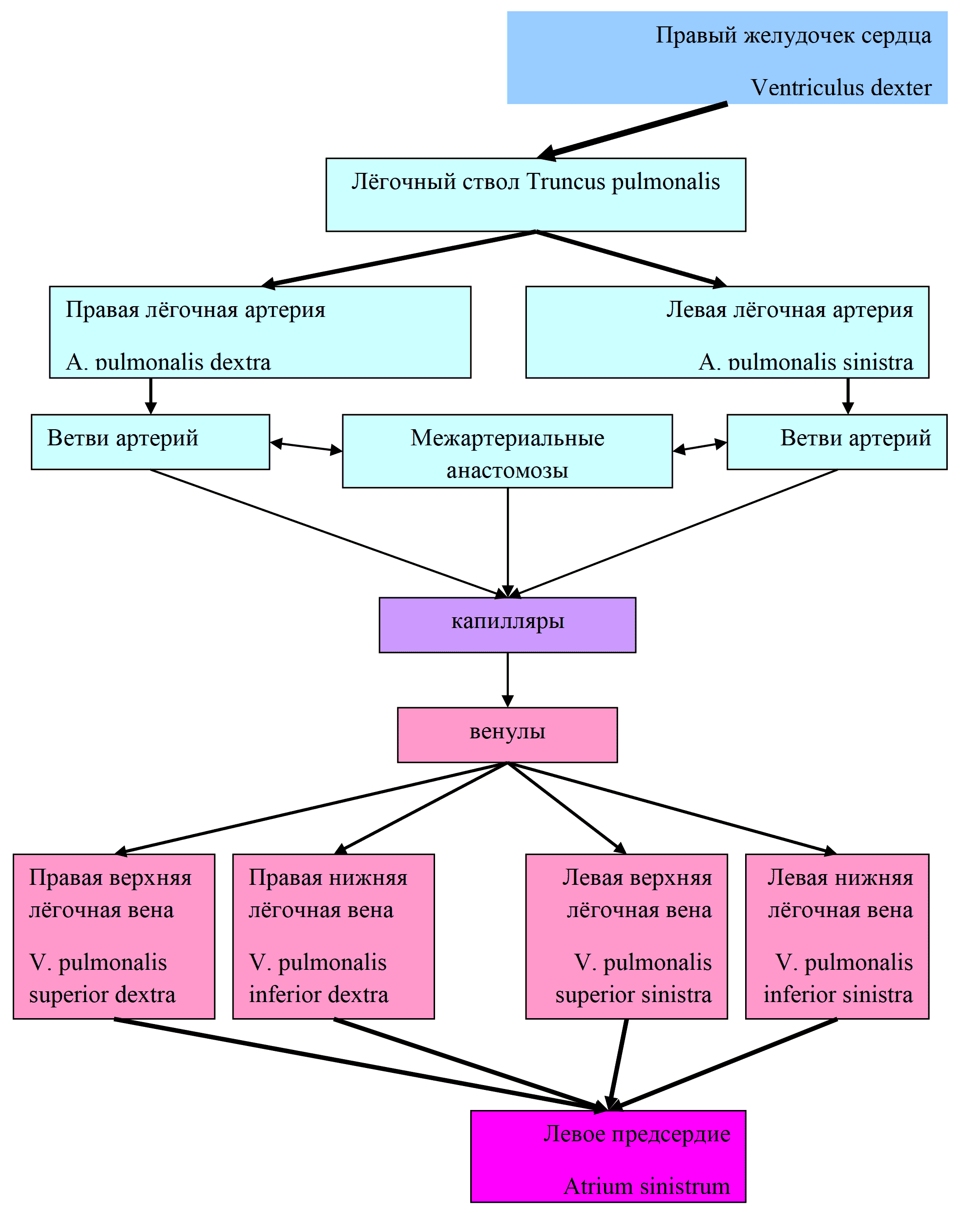
Рис. 14 Схема сосудов малого круга кровообращения
Артерии большого круга
Артерии дуги аорты
Аорта (aorta) – крупный непарный сосуд, с которого начинается система большого круга кровообращения. Это артерия эластического типа. Аорта начинается от устья полулунного клапана левого желудочка, доходит до уровня LIV и подразделяется на восходящую аорту, дугу и нисходящую аорту. От дуги аорты отходят три крупные артерии, питающие кровью органы головы, шеи и верхней конечности (рис. 15).
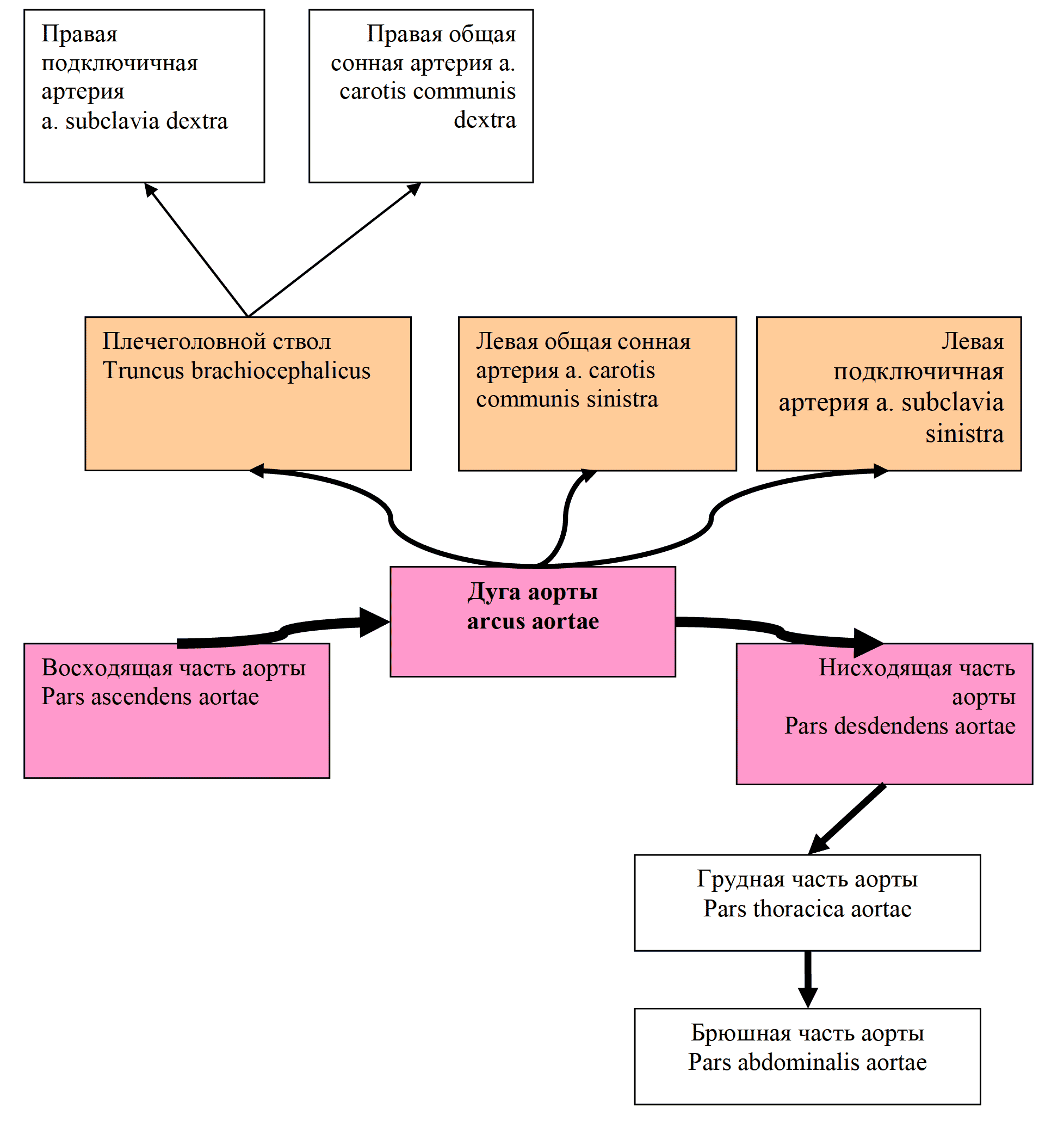
Рис. 15 Артерии дуги аорты
Ветви дуги аорты
1. Общая сонная артерия (a. carotis communis) справа отходит от плечеголовного ствола, а слева – от дуги аорты. Длина правой артерии 6-12см, левая на 23см длиннее. На уровне верхнего края щитовидного хряща делится на наружную и внутреннюю сонные артерии (рис. 16).
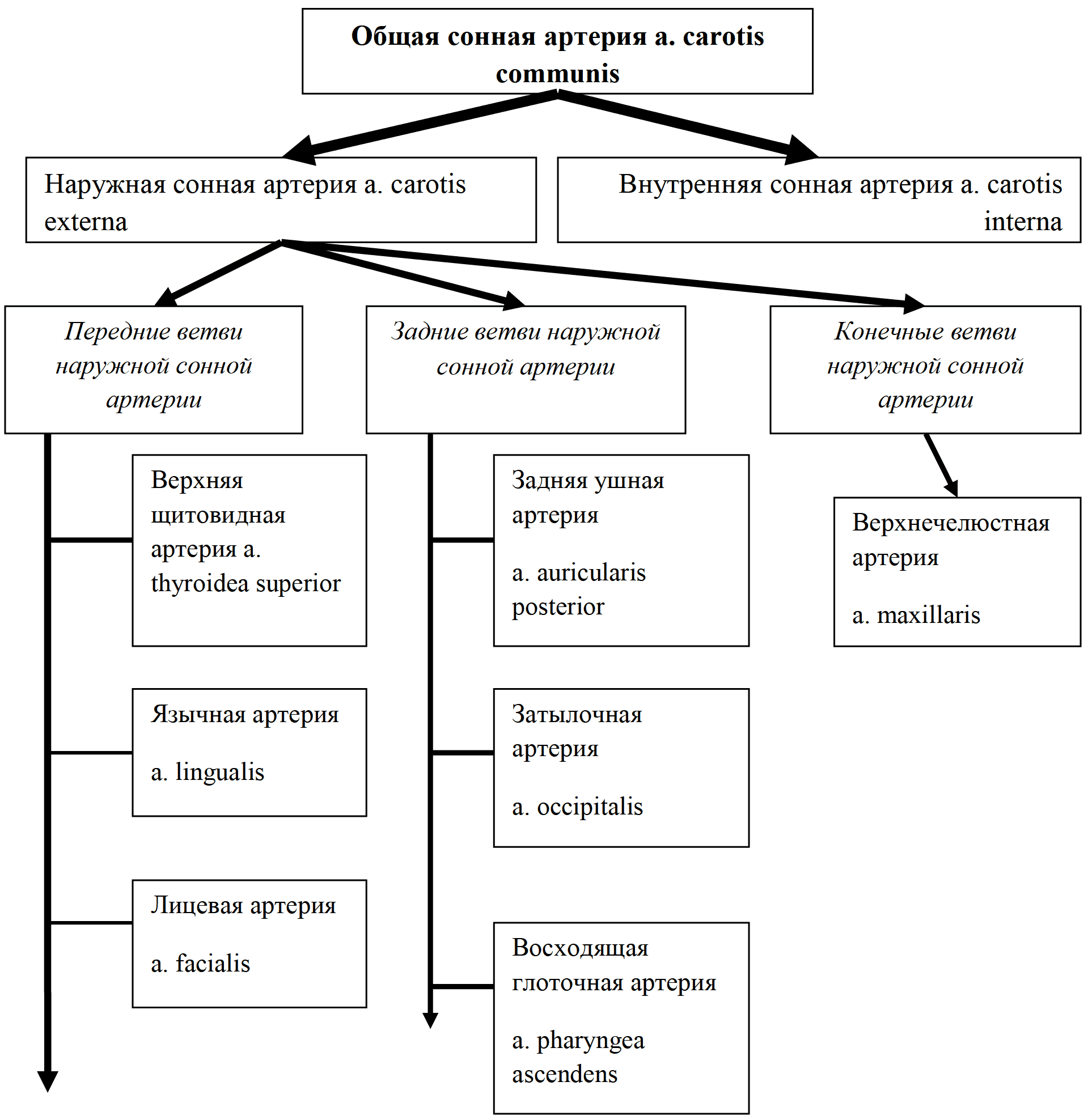
Рис. 16 Система наружной сонной артерии
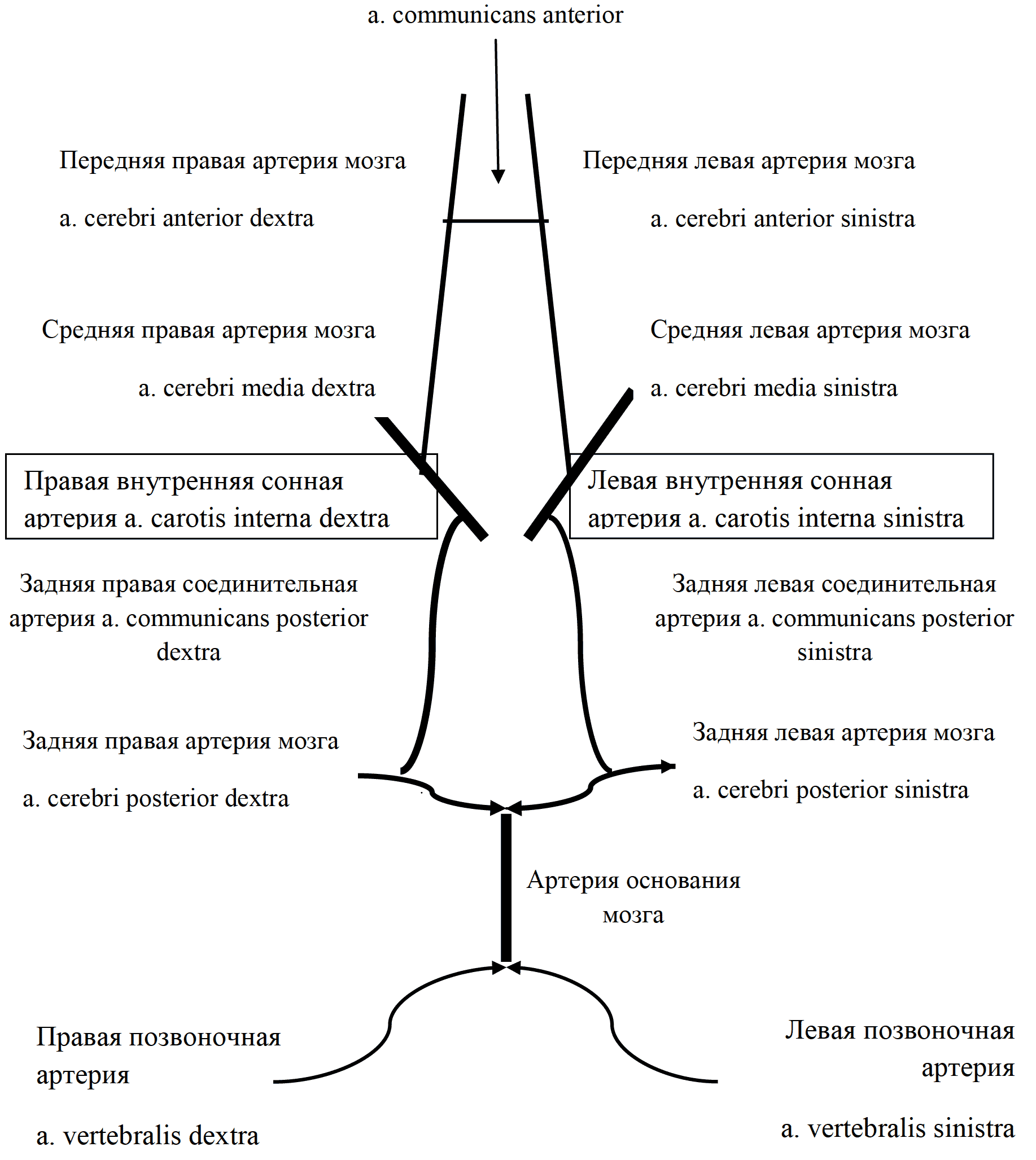
Внутренняя сонная артерия (a. carotis interna) входит в основание черепа через одноименный канал височной кости и делится на концевые ветви – переднюю и среднюю мозговые артерии (рис. 17). Головной мозг получает питание от двух сонных и двух позвоночных артерий, отходящих от подключичных. Внутренние сонные артерии проникают в полость черепа через каналы сонной артерии и делятся на основании черепа у наружного угла зрительного перекреста на два крупных мозговых сосуда: переднюю мозговую и среднюю мозговую артерию. Обе передние мозговые артерии от правой и левой сонных артерий соединяются поперечным сосудом - передней соединительной артерией. Средняя мозговая артерия - самая крупная среди ветвей сонной артерии — питает центральные узлы полушария и всю боковую поверхность полушария мозга, отвечающую за движение, чувствительность и речь. Позвоночные (вертебральные) артерии поднимаются к основанию черепа через отверстия в поперечных отростках шести верхних шейных позвонков и проникают в полость черепа через большое затылочное отверстие. Вступив в полость черепа, позвоночные артерии сливаются и образуют непарную основную артерию (базилярную от "basis - основа"). Основная артерия делится на две парные задние мозговые артерии. Эта система называется вертебро-базилярной. Задние мозговые артерии через две соединительных артерии образуют связи со средней и передней мозговой артерией, формируя артериальный Виллизиев круг (рис. 17), который служит для компенсации кровотока при нарушении проходимости одной из четырех артерий шеи за счет перетоков из других сосудистых бассейнов. Назван в честь английского врача Томаса Виллиса.
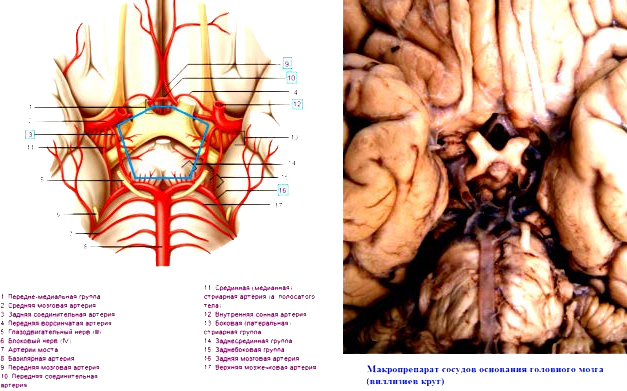
Рис 17. Артерии основания головного мозга
Передняя соединительная артерия
2. Подключичная артерия (a. subclavia) справа начинается от плечеголовного ствола, а слева от дуги аорты и дает ряд ветвей. На шее лежит поверхностно и может служить для введения фармакологических средств и остановки кровотечения. Одна из ветвей – позвоночная артерия, входящая в систему Виллизиева круга. Остальные ветви позвоночной а. питают собственные мышцы груди и шеи (рис. 19, 20).
Подкрыльцовая артерия (a. axillaris) продолжается в плечевую артерию (a. brachialis) (рис. 20, 21), которая огибает плечевую кость, питает мышцы плеча и отдает ветви, спускающиеся к локтевому суставу. В области этого сустава формируется богатая сеть артериальных коллатералей. На ладони располагаются 2 артериальные дуги – поверхностная и глубокая, помимо которых на кисти образуются ладонная и тыльная запястные сети, образующие многочисленные анастомозы и продолжающиеся в артерии пальцев. Собственные артерии пальцев находятся на обращенных друг к другу защищенных поверхностях, что можно считать приспособлением кисти к манипуляциям и защитным механизмом.
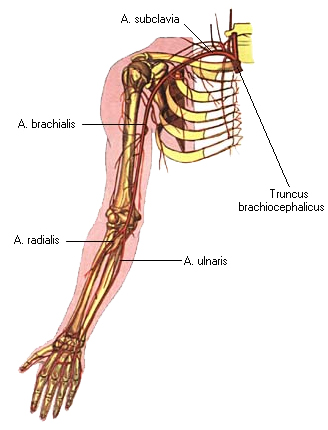
Рис. 19 Схема артерий верхней конечности
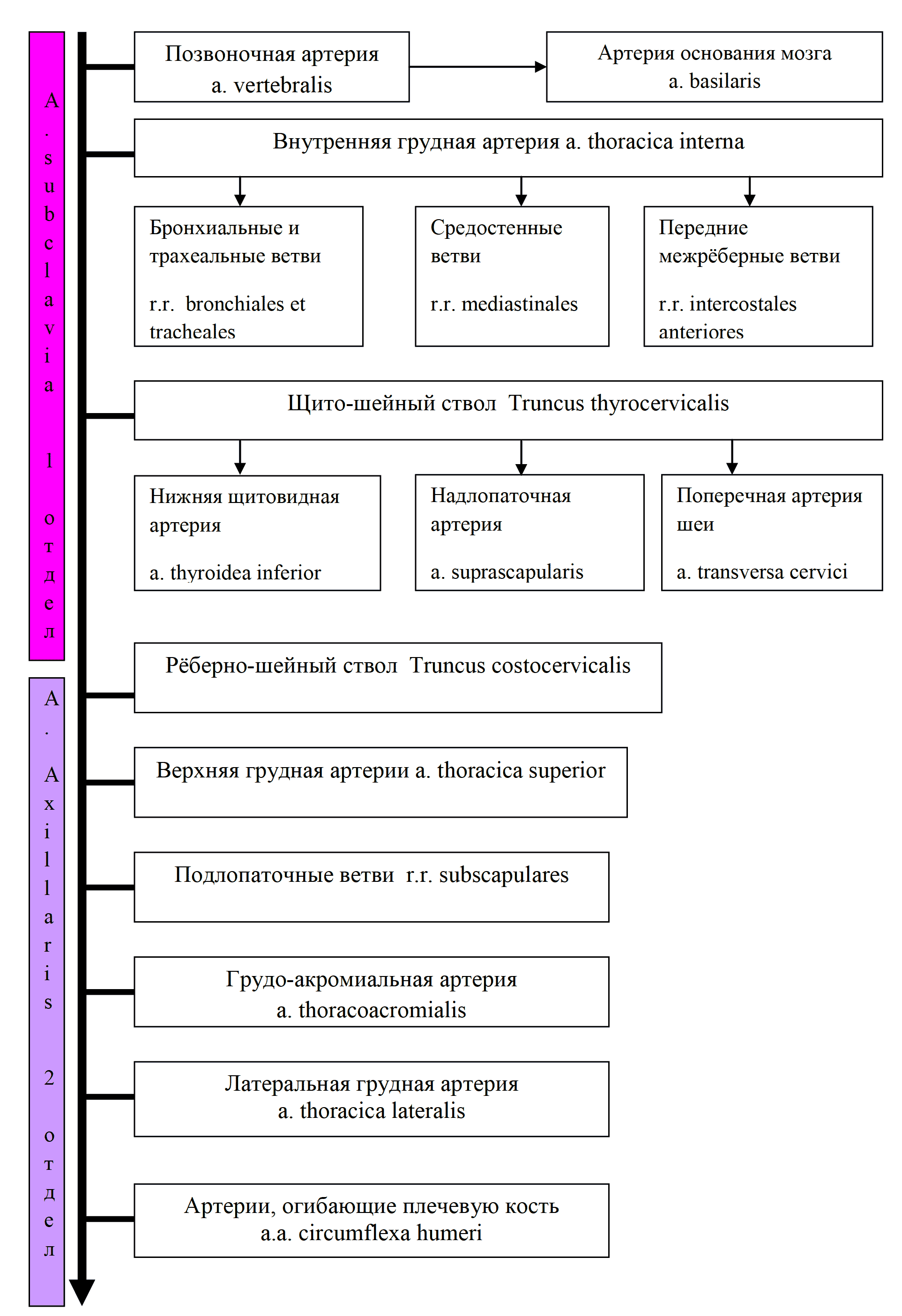
Рис. 20 Система подключичной артерии
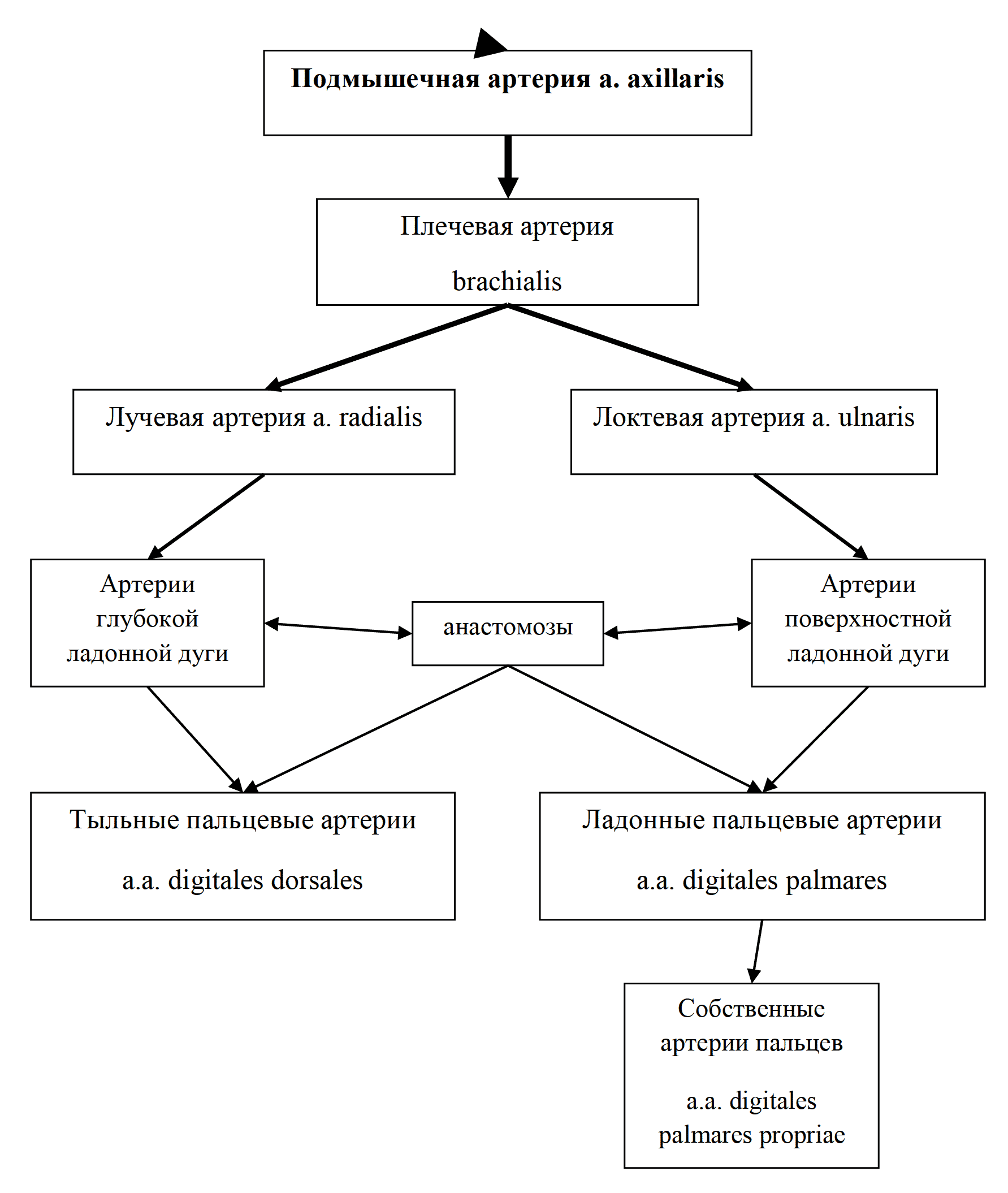
Рис. 21 Система подключичной артерии - артерии руки
Ветви грудной и брюшной аорты
Грудная аорта (aorta thoracalis) располагается в заднем средостении и прилегает к позвоночнику. Дает пристеночные (париетальные) и внутренностные (висцеральные) ветви (рис. 22, 23).
Рис. 22 Грудная аорта
Брюшная аорта (aorta abdominalis) является продолжением грудной, начинается на уровне
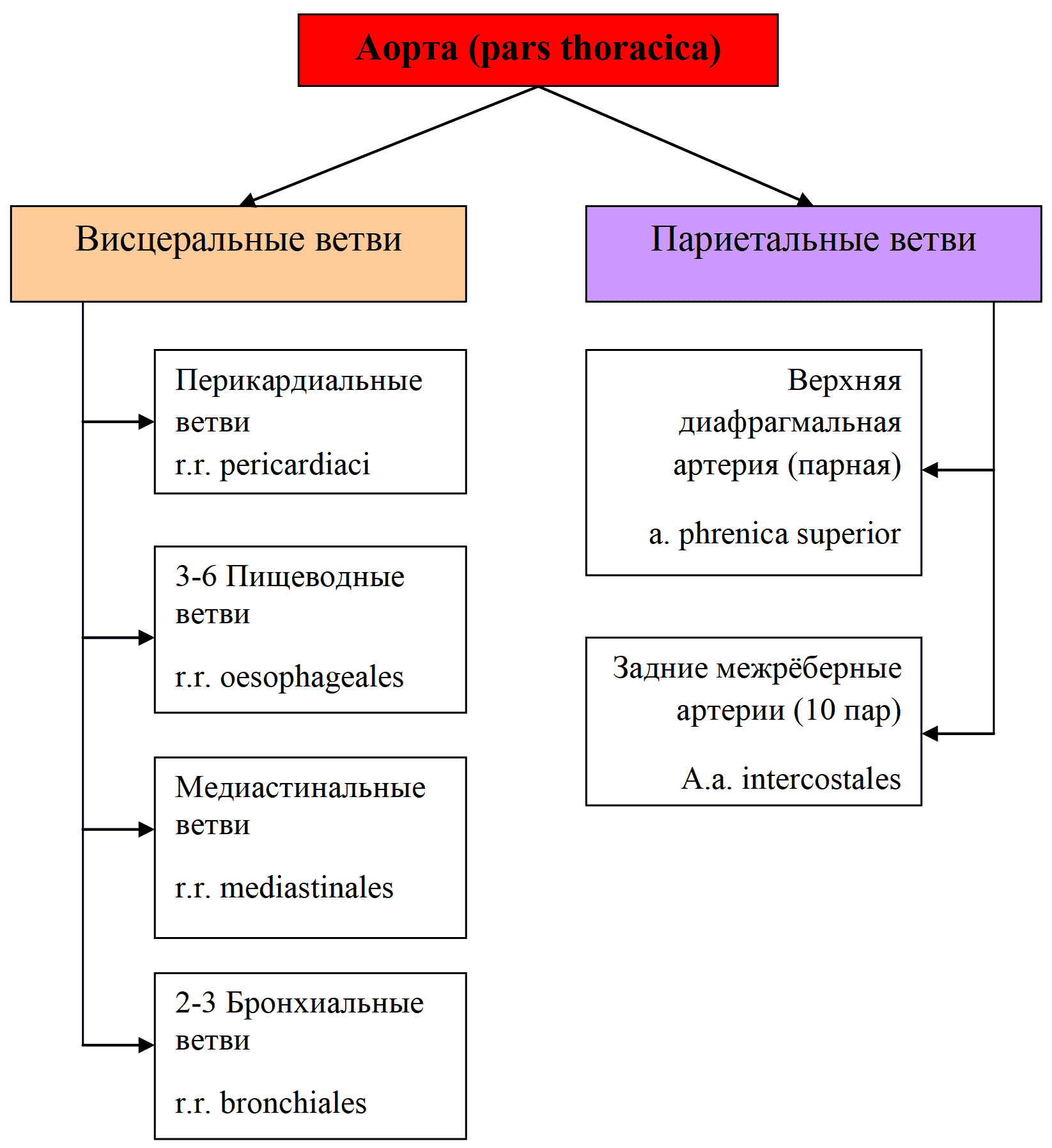
Рис. 23 Сосуды грудной аорты
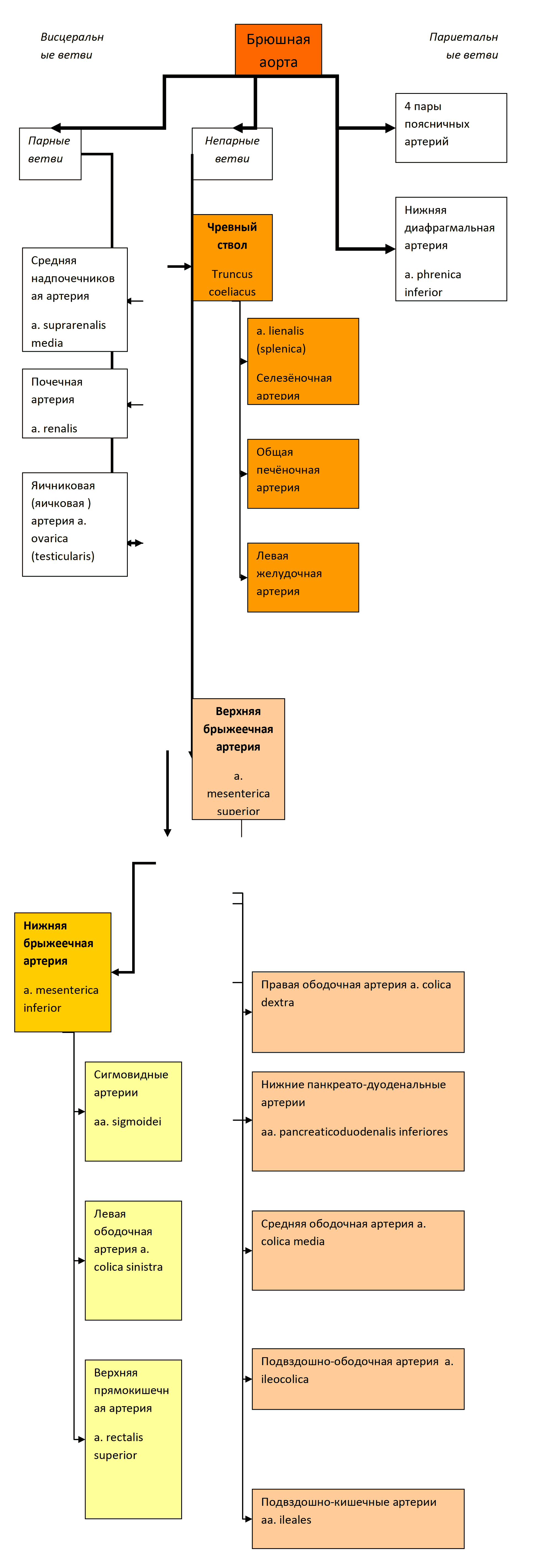
Рис. 24 Сосуды брюшной аорты
Особенности кровоснабжения почек
Начавшаяся от аорты почечная артерия (a. renalis) делится на главные внутрипочечные ветви, от которых отходят междолевые артерии, анастомозирующие друг с другом с образованием дуговых артерий, окружающих почечные пирамиды. От них в корковое вещество почки отправляются многочисленные междольковые веточки, от которых под прямым углом берут начало приносящие артериолы. Венозная система почки представлена в обратном порядке. Междольковые вены коры впадают в дуговые вены, те собираются в междолевые вены, образующие в своей совокупности почечную вену, отдающую кровь непосредственно в нижнюю полую вену.
Основной интерес представляет собой процесс фильтрации крови в почках, который осуществляется в структурно-функциональных единицах – нефронах. В нефронах требующая очистки плазма крови проникает в капсулу сосудистого клубочка, а из системы почечных канальцев вода возвращается обратно в кровяное русло, ненужные вещества уходят в собирательные трубочки, образуя в конечном итоге мочу. Начало процесса фильтрации плазмы - в приносящих артериолах, которые отходят от дуговых артерий под прямым углом. В артериях поток крови по законам гидравлики распределяется следующим образом: форменные элементы в большинстве своем расположены в центре потока, а плазма в основном по периферии. При этом ветвление артерии не вносит какого-то существенного изменения в этот порядок, так как веточка отходит полого и поток успевает равномерно распределиться. В почках же, при ветвлении артерий под прямым углом, она заполняется плазмой больше, чем форменными элементами.
Во-вторых, приносящая артериола клубочка толще выносящей (рис. 25), что неминуемо приводит к повышению давления в клубочке. Под действием высокого давления кровь начинает фильтроваться. Поры в эндотелии капилляров задерживают лишь крупные структуры – клетки крови, молекулы с М>400000. Через фильтр свободно проникают вода, электролиты, аминокислоты, глюкоза, мочевина, витамины, элементы буферных систем и т.п. Всё это называется первичной мочой.
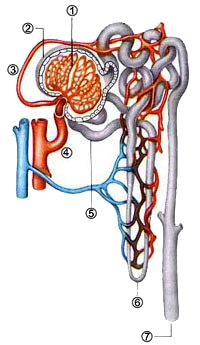
Рис. 25 «Чудесная артериальная сеть» в нефроне
1 – капилляры клубочка; 2 – капсула клубочка; 3 – выносящая артериола; 4 – приносящая артериола; 5 – проксимальный извитой каналец; 6 – петля Генле; 7 – собирательная трубочка. Выше мы подчеркивали принцип строения микроциркуляторного русла в сосудистой системе: артерия ⇒ капилляр ⇒ вена. Почка нам демонстрирует «чудесную сеть» – артериальную, rete mirabile arteriosum. Больше нигде в организме не встречается последовательность: артерия ⇒ капилляр ⇒ артерия. Выносящая артериола разбивается на капилляры повторно, на этот раз как обычно - артерия ⇒ капилляр ⇒ вена. Оплетая канальцы и петлю Генле, капилляры обеспечивают газообмен и собираются в междольковую вену. Через сосудистую систему почек за одну минуту протекает более 1 л крови, то есть, около 700мл плазмы, из которых фильтруется 120мл/мин. В сутки это составляет более 170л первичной мочи. Из 170-180л первичной мочи наружу выводится лишь 11,5л/сут вторичной мочи. 99% с лишним фильтрата реабсорбируется в проксимальных извитых канальцах, петлях, дистальных канальцах и собирательных трубочках.
Система общей подвздошной артерии
Концевыми ветвями брюшной аорты являются общие подвздошные артерии (a. iliaca communis dextra и a. iliaca communis sinistra). На уровне крестцово-подвздошного сустава каждая из них делится на наружную и внутреннюю подвздошную артерию (a. iliaca interna и a. iliaca externa). Внутренняя подвздошная артерия питает стенки малого таза, передней брюшной стенки, ягодичные мышцы и тазобедренный сустав, также дает ряд внутренностных ветвей к органам малого таза (рис. 26). Наружная подвздошная артерия питает мышцы живота и таза, а также нижней конечности (рис. 27). Здесь, как и на верхней конечности, развито коллатеральное кровообращение. Артериальные сети хорошо выражены вокруг коленного сустава, лодыжки и стопы. Хорошо развиты сосуды, питающие ягодичные мышцы, также малоберцовая, передняя и задняя большеберцовые артерии, вместо одной общей артерии голени у приматов. Это приспособление к изменениям опорно-двигательного аппарата в связи с прямохождением.
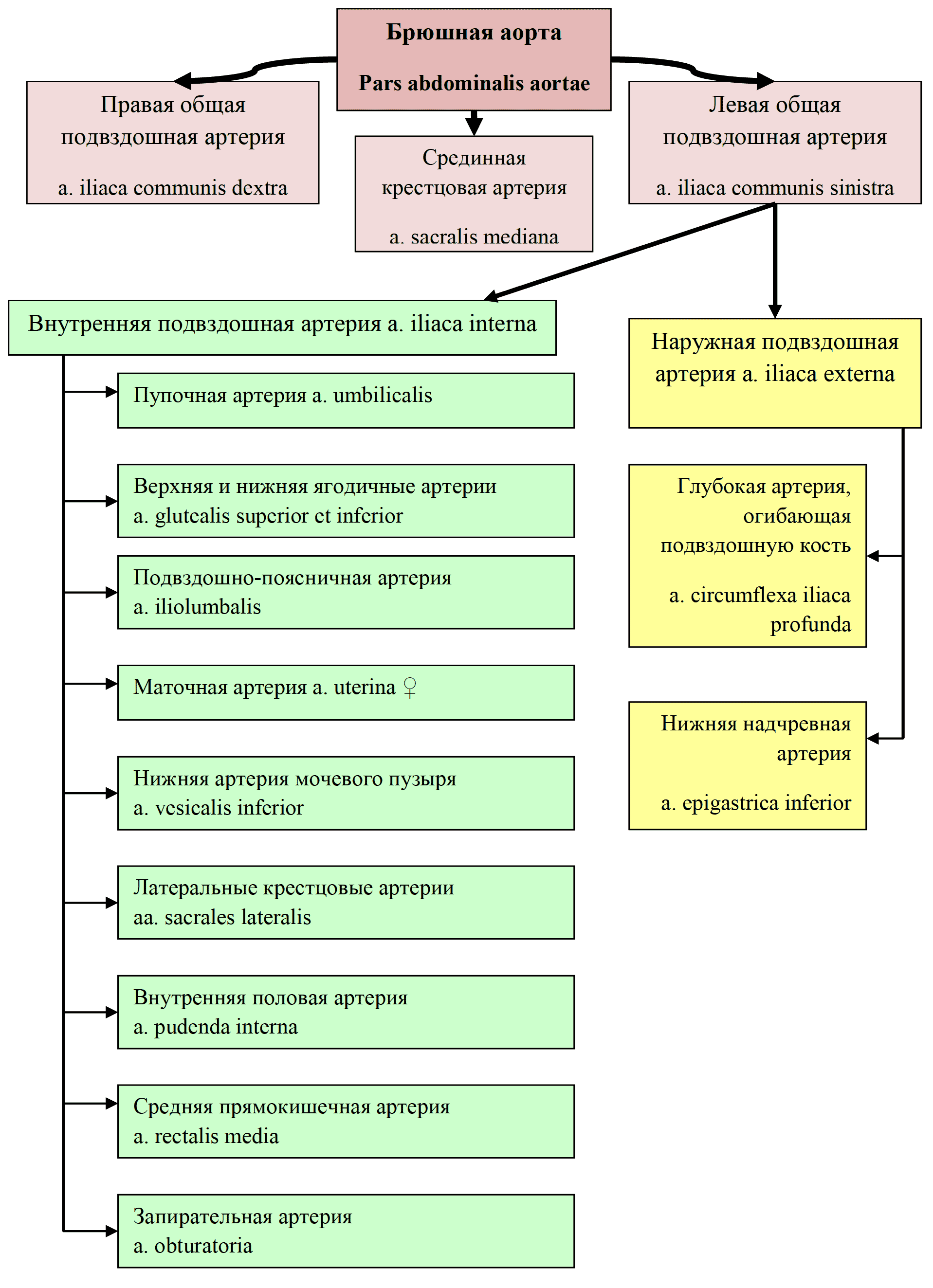
Рис. 26 Артерии внутренней подвздошной артерии
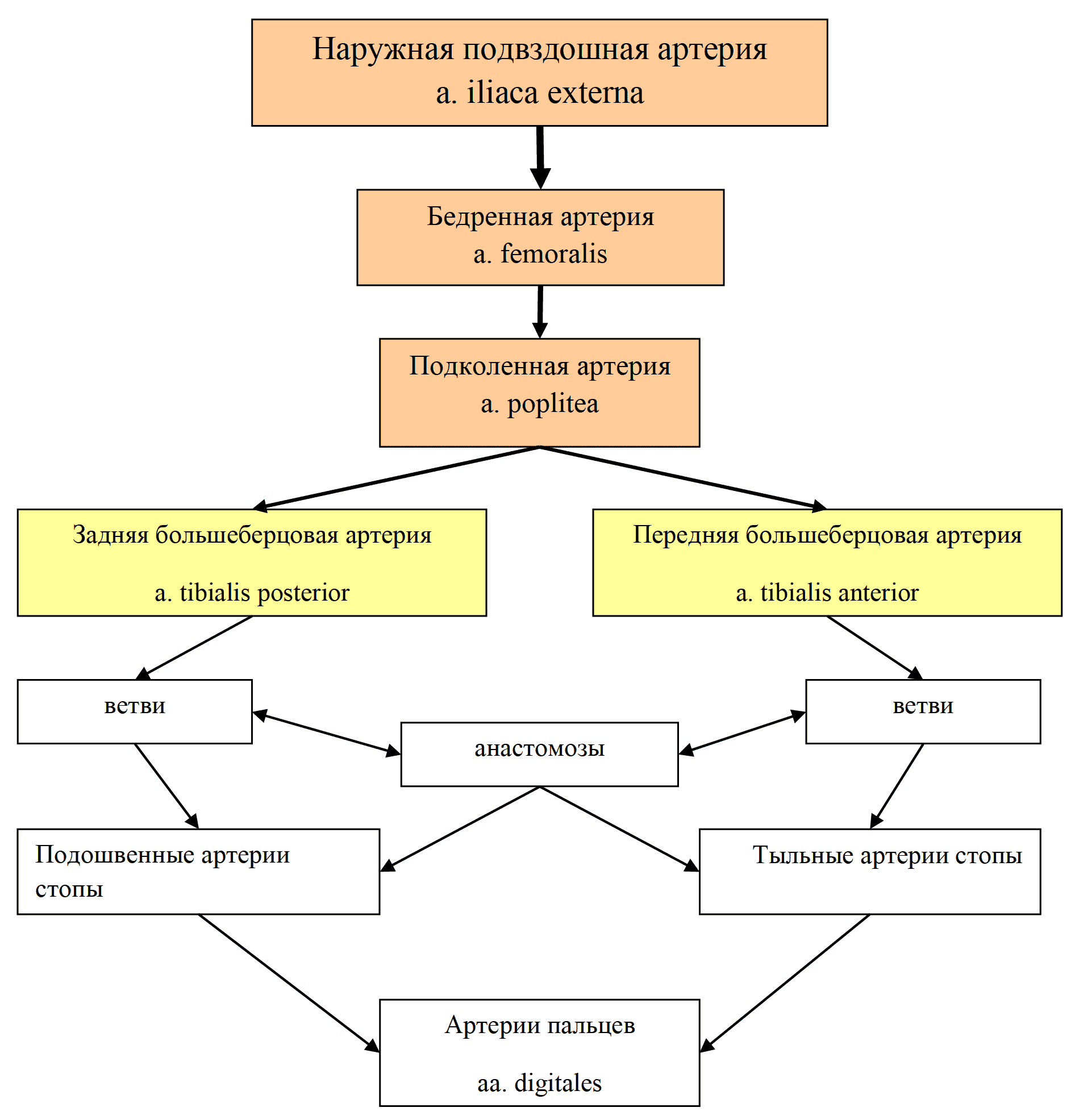
Рис. 27 Артерии наружной подвздошной артерии
Вены большого круга кровообращения
Система верхней полой вены
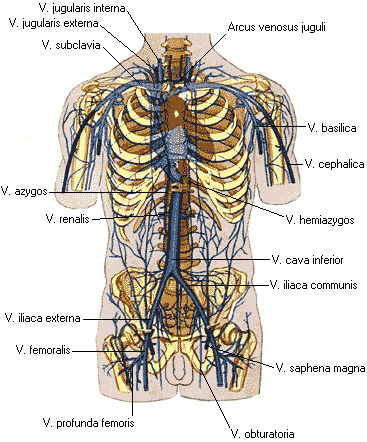
Рис. 28 Схема вен большого круга кровообращения
Верхняя полая вена (v. cava superior) отводит кровь от головы, шеи, верхних конечностей и стенки грудной полости. Она образуется из слияния 2 плечеголовных вен (vv. brachiocephalica), а вблизи сердца в неё впадает непарная вена (v. azygos), а также вены перикарда (рис. 29, 30). Непарная вена начинается в брюшной полости, проходит по по правой стороне тел позвонков и принимает вены от органов средостения, позвоночных сплетений и стенок грудной полости (рис. 29). Полунепарная вена (v. hemiazygos) лежит в грудной полости слева от аорты и в основном повторяет ход непарной вены, принимая аналогичные левые вены от органов и стенок грудной полости. На уровне
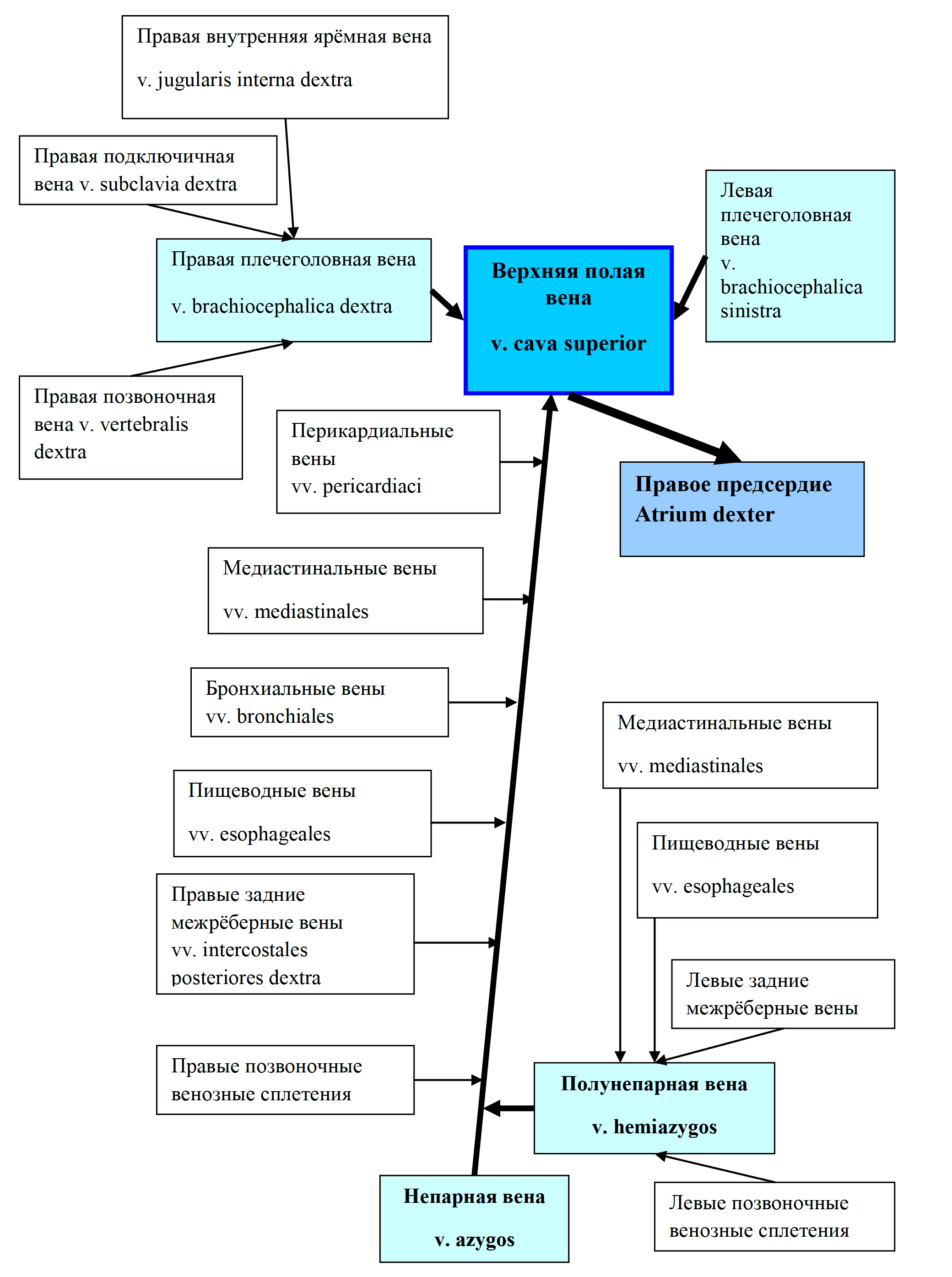
Рис. 28 Схема вен большого круга кровообращения
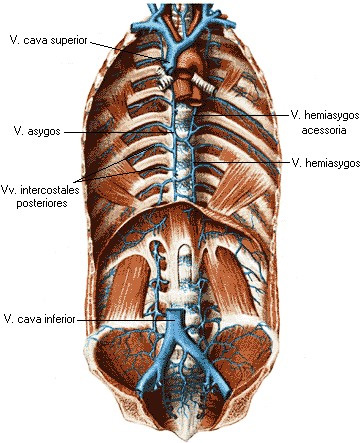
Рис. 30 Топография непарной и полунепарной вен
Плечеголовные вены образуются путем слияния соответствующих подключичной и внутренней яремной вен. Правая плечеголовная вена длиной 2-3см, левая – в 2 раза длиннее (рис. 31). Наиболее значительными притоками плечеголовных вен являются щитовидные, средостенные, позвоночные и глубокие вены шеи и головы.
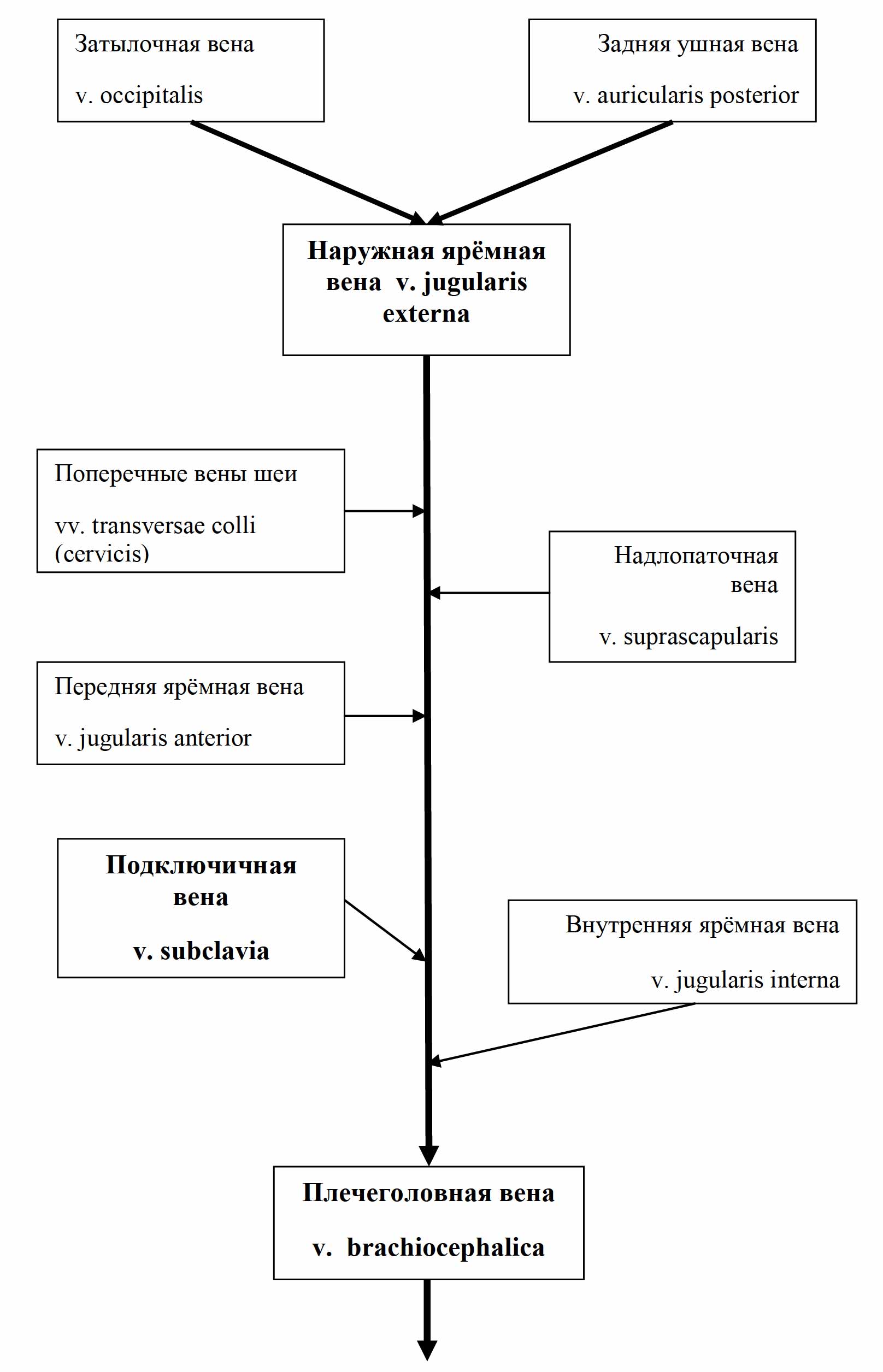
Рис. 31 Система вен плечеголовной вены
Внутренняя яремная вена (v. jugularis interna) собирает кровь от областей головы и шеи, снабжаемых общей сонной артерией, поэтому она спускается вдоль шеи в одном сосудисто-нервном пучке с сонной артерией и блуждающим нервом (рис. 32).
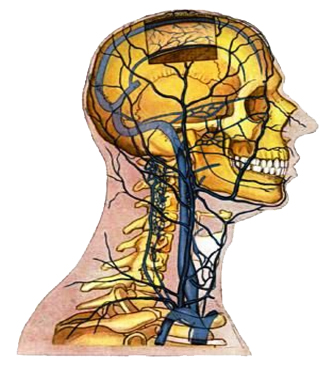
Рис. 32 Топография сосудов внутренней яремной вены
В частности, в v. jugularis interna поступает кровь из пазух (синусов) твёрдой мозговой оболочки, в которые, в свою очередь, поступает кровь от вен головного мозга (рис. 33, 34).
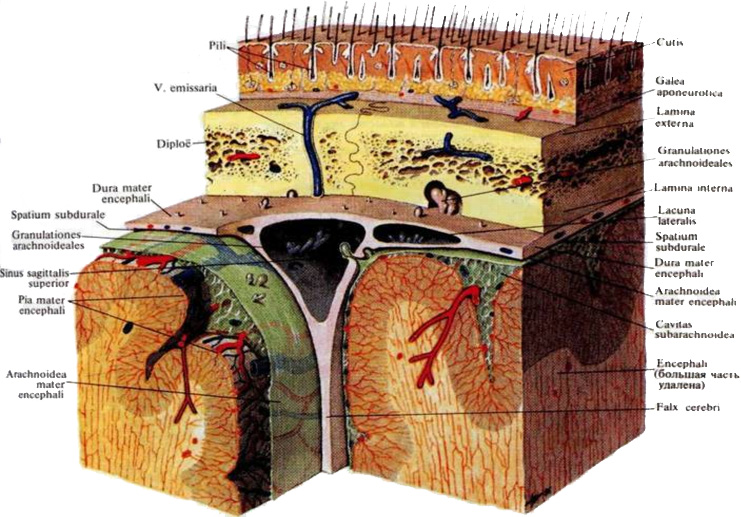
Рис. 33 Строение синуса твердой оболочки мозга
Венозные синусы являются выпячиваниями твердой оболочки мозга, поэтому их стенки состоят из волокнистой соединительной ткани, не имеют мышечных элементов, и не спадаются, а просвет синуса зияет. Эндотелий синусов не имеет клапанов.
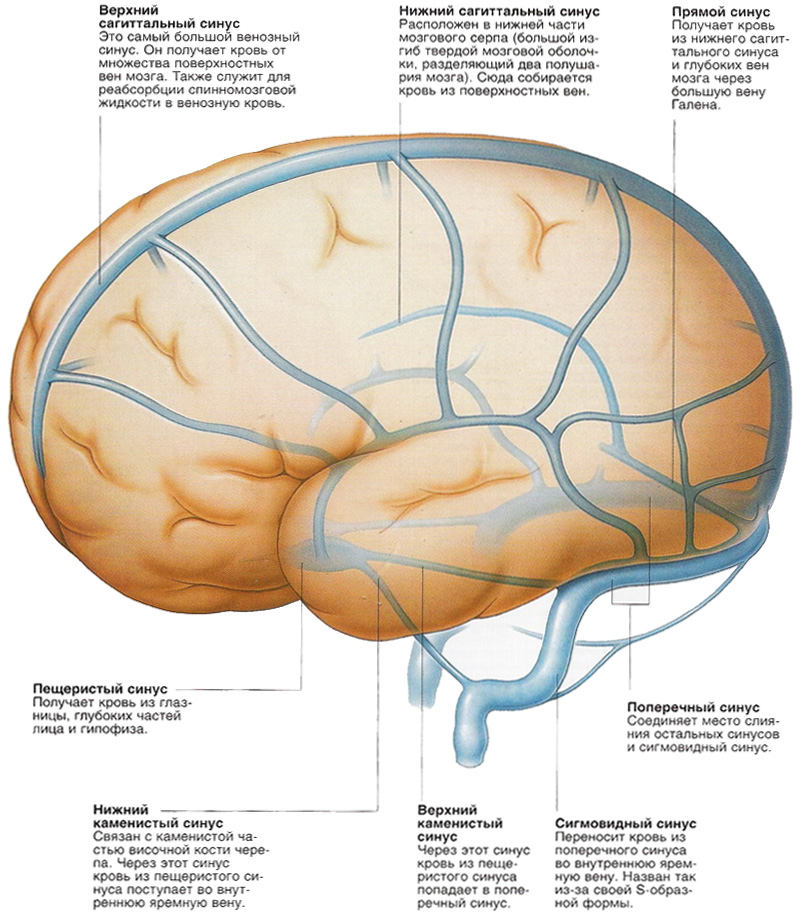
Рис. 34 Топография венозных синусов мозга
Кроме того, в полости черепа во внутреннюю яремную вену впадают вены от глазницы, внутреннего уха и костей свода черепа. Самыми крупными являются лицевая вена (v. facialis) и занижнечелюстная вена (v. retromandibularis). В области шеи в v. jugularis interna впадают притоки от глотки, языка и щитовидной железы (рис. 35).
Вторым по значимости притоком плечеголовной вены является подключичная вена (v. subclavia), собирающая кровь от верхней конечности (рис. 36). Вены верхней конечности многочисленны и среди них различают поверхностные и глубокие. Поверхностные вены собирают кровь от кожи и подкожной клетчатки и обеспечивают терморегуляцию конечности, имеющей большую поверхность при незначительном объеме. Глубокие вены собирают кровь от мышц, костей и суставов, имеют клапаны и анастомозируют друг с другом.
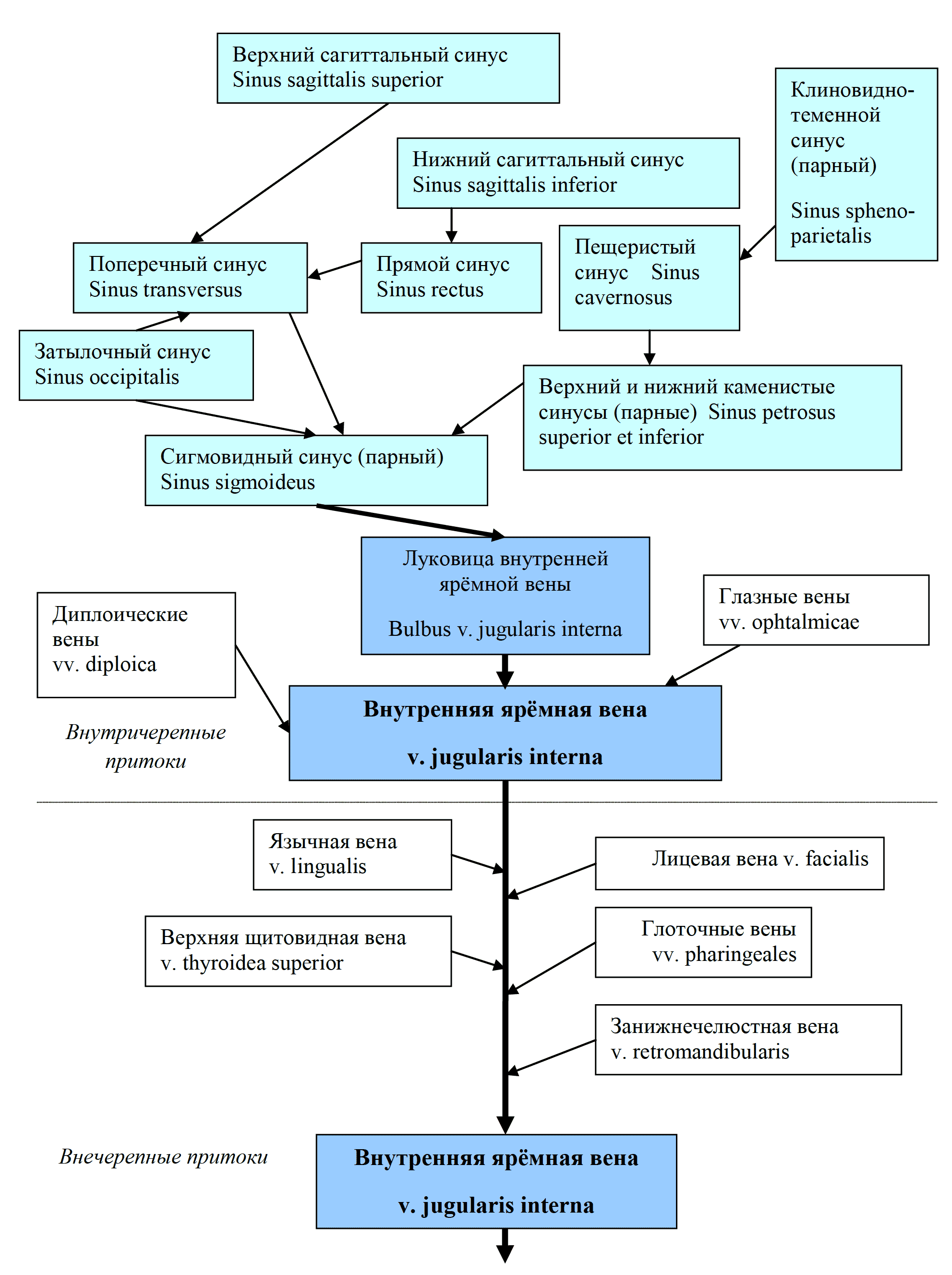
Рис. 35 Схема притоков внутренней яремной вены
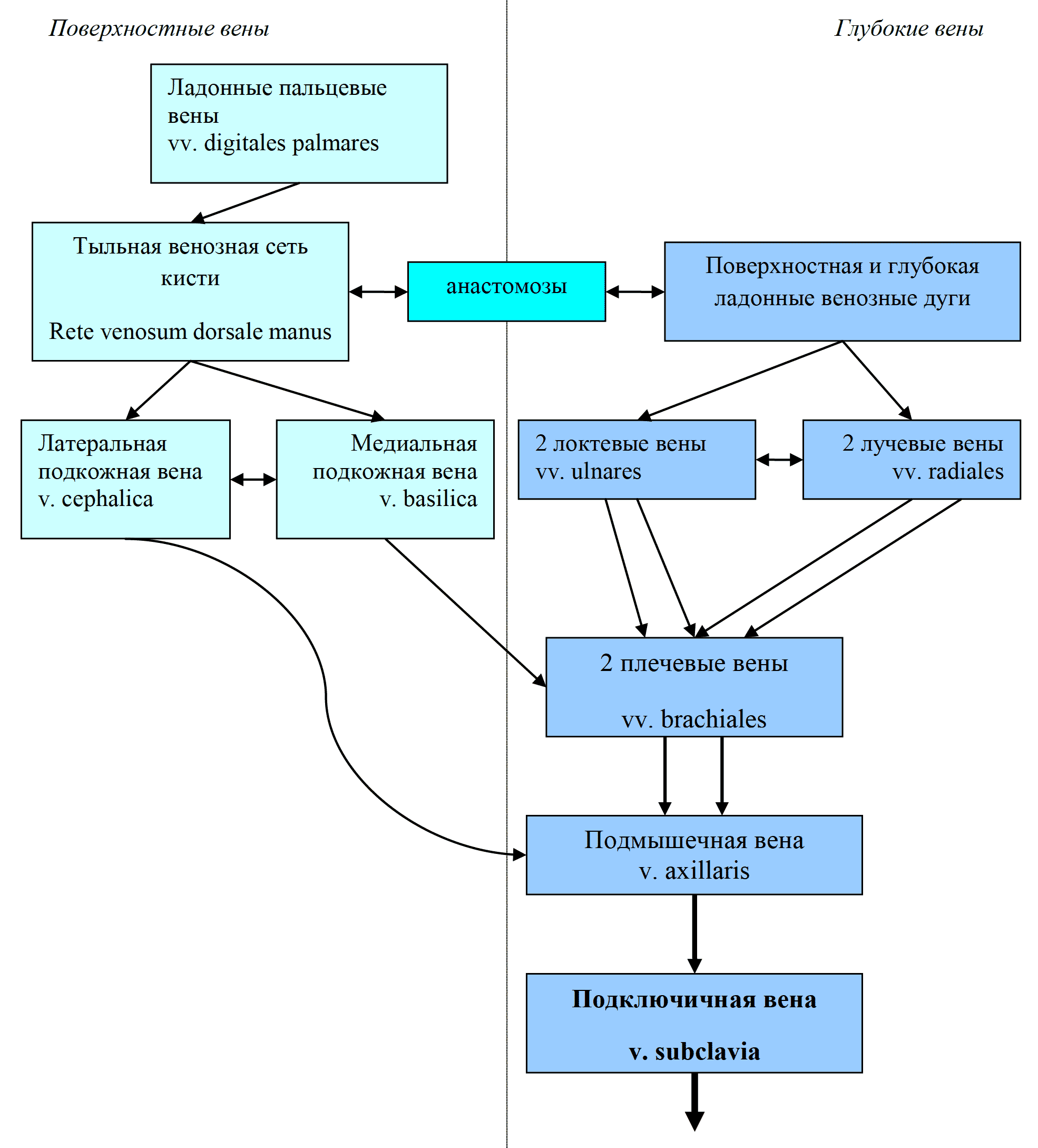
Рис. 36 Схема вен верхней конечности (система подключичной вены)
Система нижней полой вены
Нижняя полая вена (v. cava inferior) начинается на уровне LV из слияния правой и левой общих подвздошных вен (vv. iliaca communis dextra et sinistra). V. cava inferior проходит позади печени, затем через отверстие в сухожильном центре диафрагмы проникает в средостение и в перикард, и открывается в правое предсердие (рис. 31). В нижнюю полую вену впадают парные притоки от стенок тела (париетальные), внутренностей (висцеральные) и конечностей - v. iliaca communis dextra и v. iliaca communis sinistra (рис. 37).
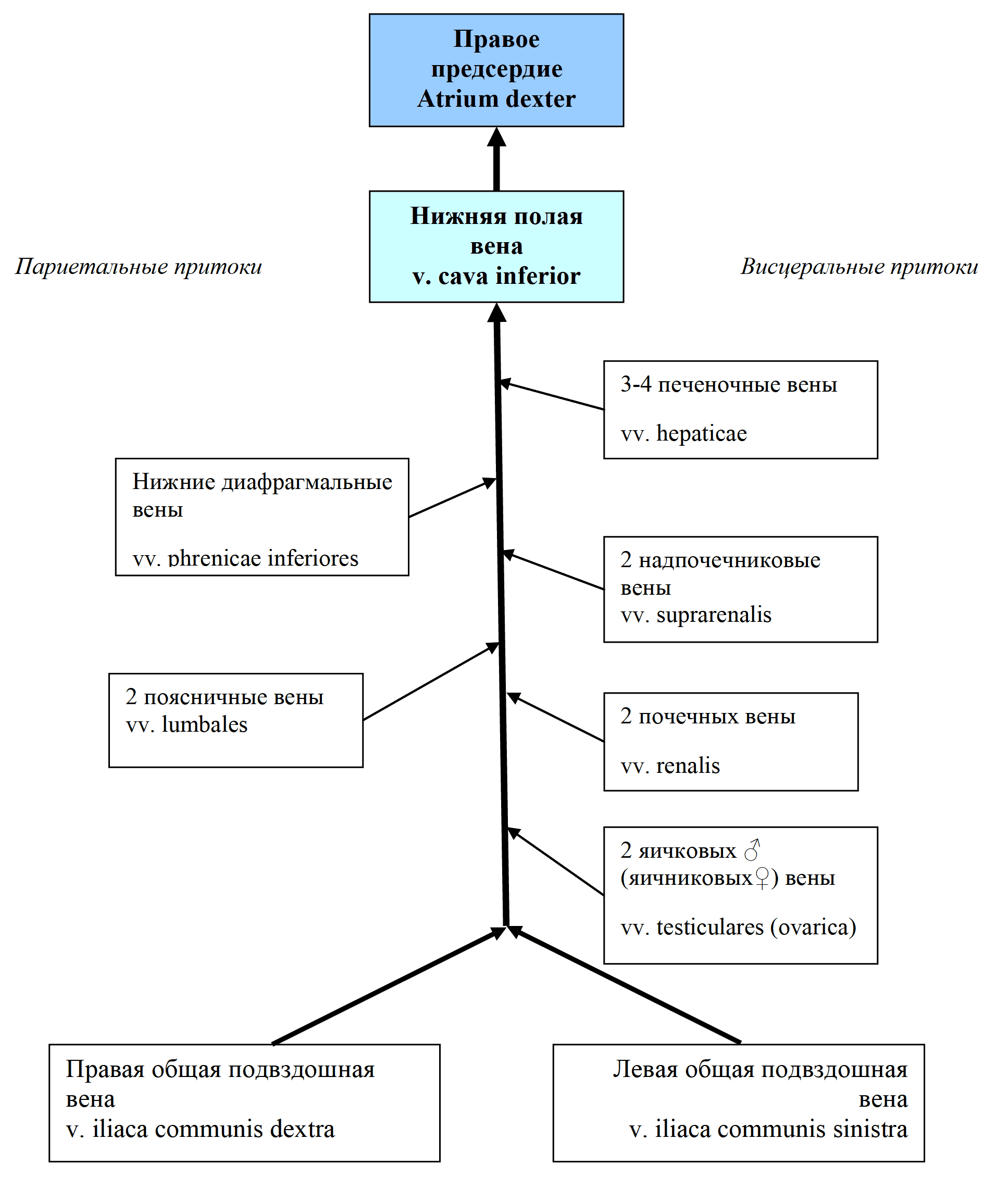
Рис. 37 Система нижней полой вены
Общая подвздошная вена v. iliaca communis – образуется на уровне крестцовоподвздошного сустава при слиянии наружной (v. iliaca externa) и внутренней (v. iliaca interna) подвздошных вен (рис. 38). На уровне LIV – LV правая и левая общие подвздошные вены сливаются, образуя нижнюю полую вену. Внутренняя подвздошная вена имеет висцеральные и париетальные притоки. Париетальные притоки имеют клапаны, сопровождают одноименные артерии (за исключением пупочной вены). Висцеральные притоки, за исключением вен мочевого пузыря, клапанов не имеют и начинаются от венозных сплетений органов малого таза.
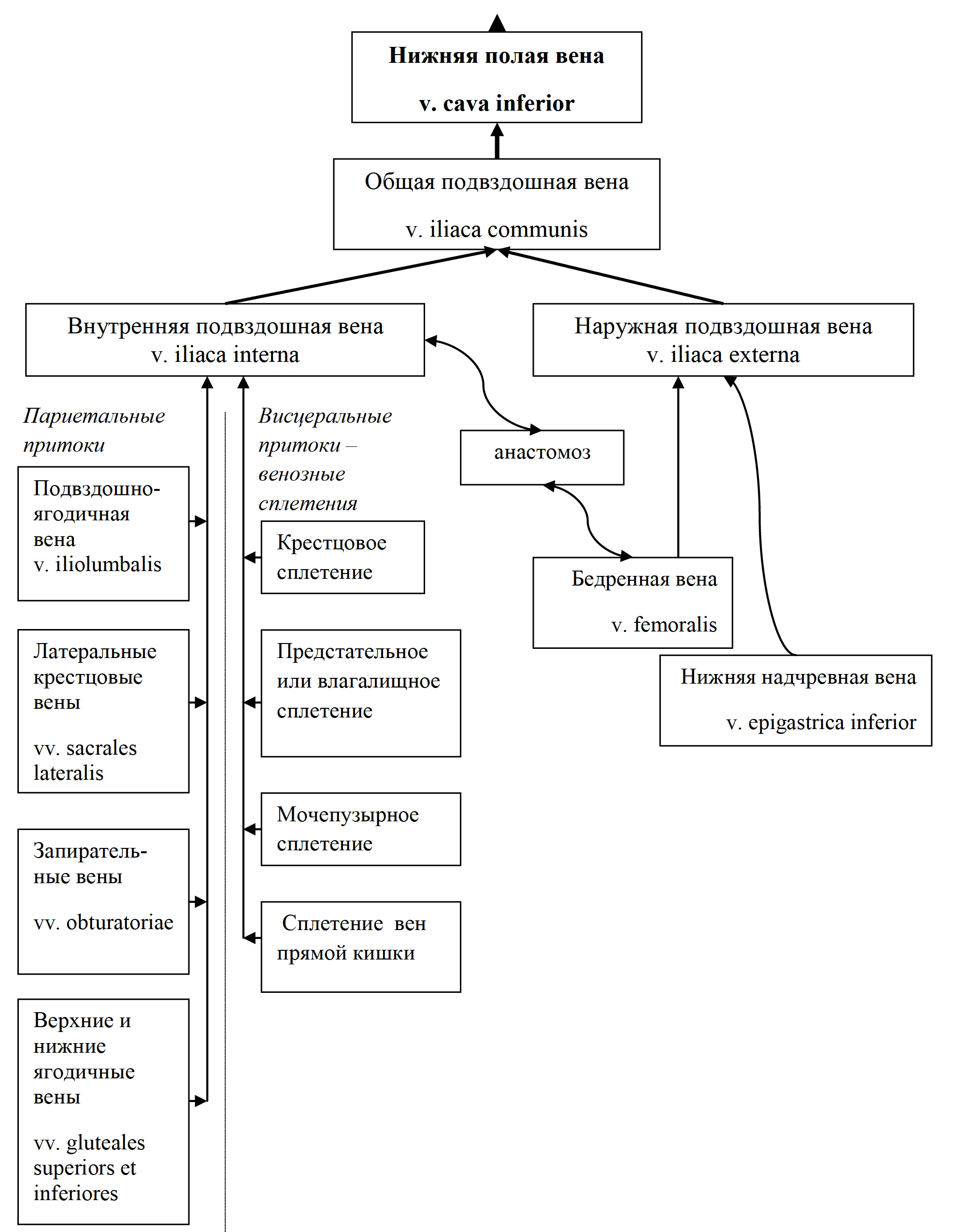
Рис. 38 Система общей подвздошной вены
Система воротной вены печени. Особенности кровотока в печени
В печень поступает не только артериальная кровь по соответствующим артериям, но и венозная, которая собирается от органов пищеварительного тракта в особую систему вен (рис. 39) – систему воротной вены печени. Это самая крупная висцеральная вена – длина ее 5-6 см, диаметр 11-18 мм, которая формируется из вен непарных органов брюшной полости: 1) вен желудка – vv. gastricaе, 2) верхней брыжеечной в. - vena mesenterica superior, 3) нижней брыжеечной в. - vena mesenterica inferior и 4) vena splenica - селезеночной вены. Эти сосуды, соединяясь, образуют ствол воротной вены (truncus venae portae), лежащий сзади головки поджелудочной железы.
Войдя в ворота печени, воротная вена делится на правую и левую ветви (рис. 39, 40), каждая из которых, в свою очередь, распадается сначала на сегментарные, затем междольковые вены. Внутрь долек они отдают широкие капилляры – синусоиды – впадающие в центральную вену. В печеночные дольки впадают также и артериальные веточки от междольковых артерий. По ним течет чистая, оксигенированная кровь для питания самих печеночных клеток. По венам же - кровь, несущая от кишечного тракта, кроме аминокислот, моносахаридов, витаминов, множество веществ, не нужных и вредных для организма: алкоголь, медикаменты, продукты гниения белка, аммиак, билирубин и т.п. И прямо у входа в печеночную дольку венозные и артериальные сосуды сливаются, образуя синусоиды. Они тоже анастомозируют, равномерно распределяя смешанную артериально-венозную кровь между клетками печени. Таким образом, назначение синусоидальной крови тоже смешанное. С одной стороны, кислорода и органических молекул в ней достаточно для нужд гепатоцитов, с другой, проходя через дольку, она освобождается от веществ, в дальнейшей циркуляции которых по организму нет необходимости. Совершив и то, и другое, уже окончательно венозная кровь оттекает в центральную вену дольки. Из печени кровь по 3-4 печеночным венам следует в нижнюю полую вену.
Интересная особенность. Мы привыкли к общей схеме микроциркуляции: артерия ⇒ капилляр ⇒ вена. На этот раз: вена ⇒ капилляр ⇒ вена. Эта необычная ситуация получила название rete mirabile venosum – «чудесная венозная сеть».
За каждую минуту к печеночной дольке доставляется 1200 мл венозной крови и 300 мл артериальной. Ток крови через печень осуществляется медленней, чем через другие органы. Благодаря очень малой скорости кровь успевает очиститься от вредных веществ, всосавшихся в ЖКТ. В местах впадения синусоидов в центральные вены имеются сфинктеры с рецепторами, которые контролируют качество очистки крови. Если достаточного обезвреживания не произошло, они пережимают выход из синусоидов и, задерживая кровь в дольке, продлевают ее дезинтоксикацию.
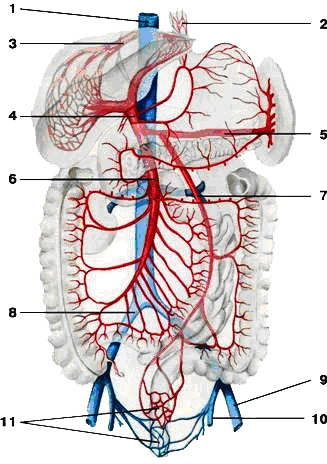
Рис. 39 Схема сосудов воротной вены печени
1. Нижняя полая в.; 2. В.в. пищевода; 3. Печёночная в.; 4. Воротная вена; 5. Селезёночная в.; 6. Нижняя брыжеечная в.; 7. Верхняя брыжеечная в.; 8. Правая общая подвздошная в.; 9.
Левая наружная подвздошная в.; 10. Левая внутренняя подвздошная в.;11. В.в.прямой кишки.
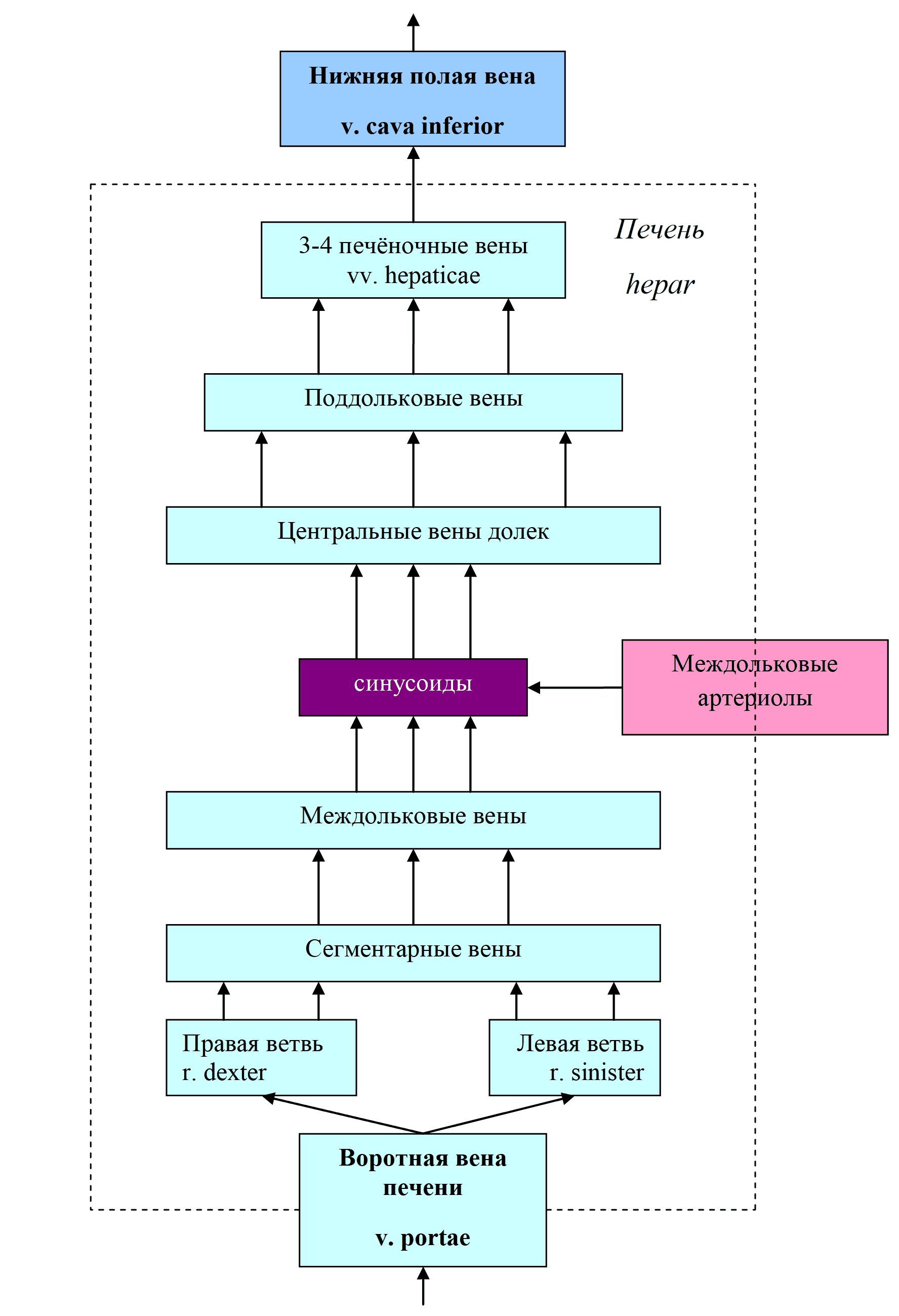
Рис. 40 Схема кровотока в печеночном ацинусе
Система общей подвздошной вены
V. iliaca communis - общая подвздошная в. – парная, начинается на уровне крестцово-подвздошного сустава при слиянии наружной и внутренней подвздошных вен. Не имеет клапанов. При слиянии правой и левой общих подвздошных вв. формируется v. cava inferior (рис. 41). Внутренняя подвздошная в. – v. iliaca interna – залегает позади одноименной артерии и собирает кровь от внутренностей и стенок таза. Эти вены образуют вокруг органов обильные сплетения – геморроидальное сплетение прямой кишки, сплетение позади симфиза, принимающее кровь от половых органов, сплетение мочевого пузыря, а у женщин еще сплетения в окружности матки и влагалища.
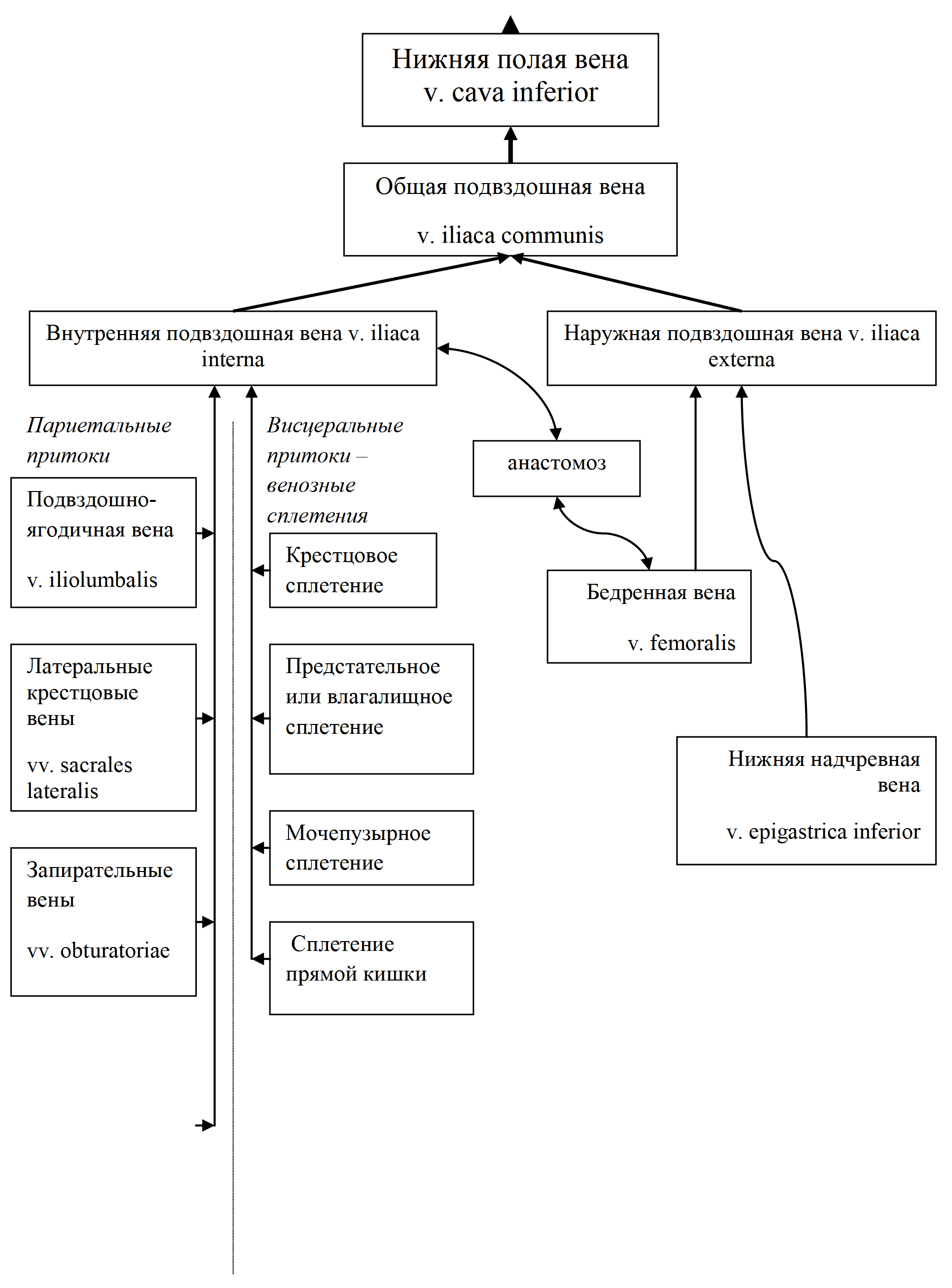
Рис. 41 Система общей подвздошной вены
Вены, собирающие кровь от нижней конечности, формируют систему наружной подвздошной вены (v. iliaca externa). Эта вена не имеет клапанов и следует вверх рядом с одноименной артерией. Образует анастомозы с подвздошно-поясничной веной – притоком внутренней подвздошной вены (рис. 42).
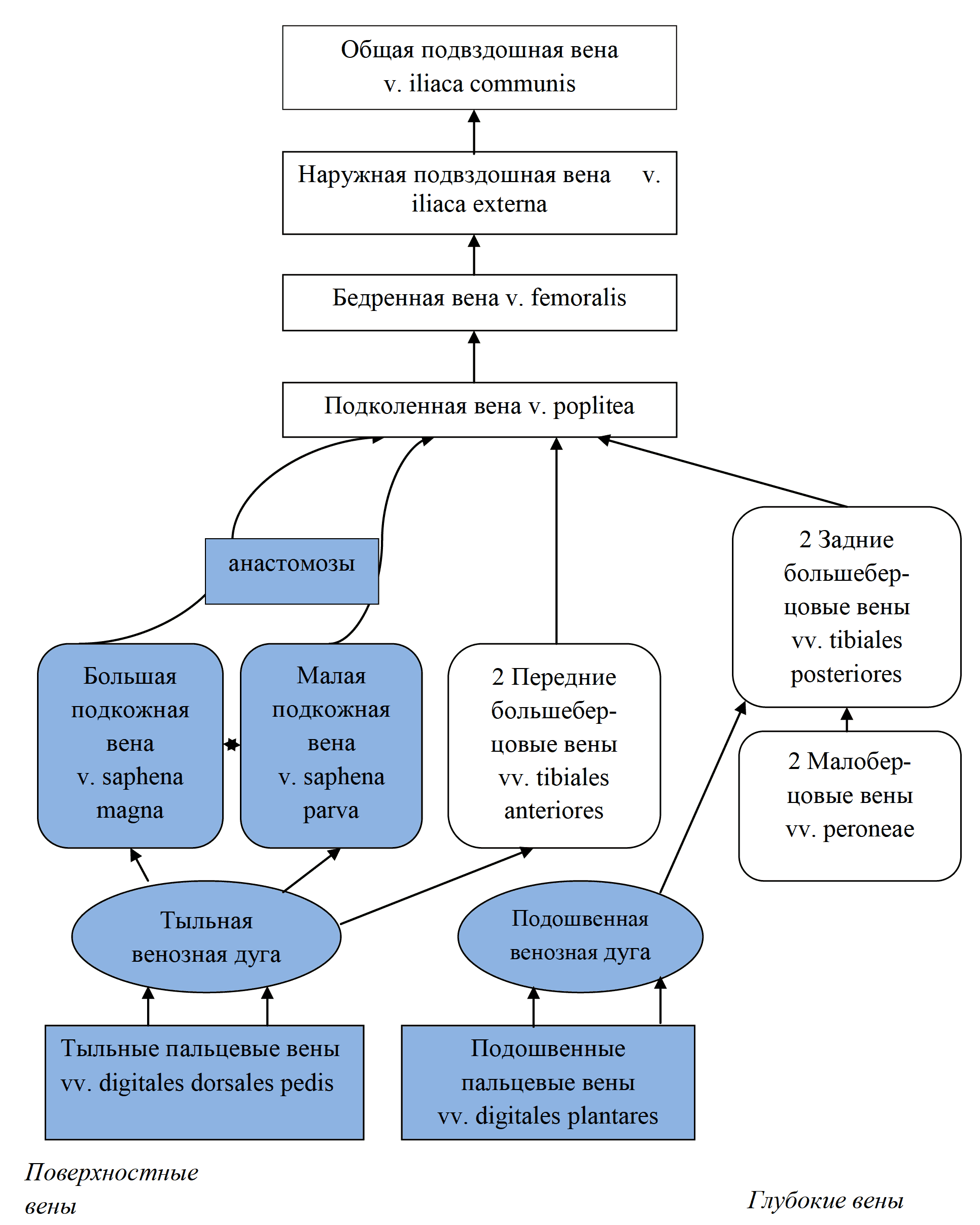
Рис. 42 Вены нижней конечности
Вены нижней конечности, как и вены верхней конечности, делятся на поверхностные и глубокие. Поверхностные вены залегают в подкожной клетчатке. Наиболее крупными из них являются малая и большая подкожные (скрытые) вены (v. saphena parva) и (v. saphena magna). Между этими венами имеются анастомозы. Глубокие вены повторяют разветвления артерий, следуют попарно и сливаются в бедренную вену.






















































0 комментариев