Методы обезболивания для удаления зубов на нижней челюсти. Лекция для врачей
Лекция для врачей "Методы обезболивания для удаления зубов на нижней челюсти" (отрывок из книги "Удаление зубов под местным обезболиванием. Атлас" - Сохов С. Т., Афанасьев В. В., Абдусаламов М. Р.)
Методы обезболивания для удаления зубов на нижней челюсти
Ткани нижней челюсти иннервирует нижнечелюстной нерв (w. mandibularis), являющийся третьей ветвью тройничного нерва, который выходит из черепа через овальное отверстие. После этого он разделяется на ветви, которые объединяют в две группы: переднюю группу, преимущественно двигательную, и заднюю, преимущественно чувствительную. Для обезболивания тканей нижней челюсти применяют блокаду ветвей нижнечелюстного нерва. Основными чувствительными ветвями нижнечелюстного нерва являются:
• нижний луночковый нерв;
• резцовый нерв, который является внутриканальным продолжением нижнего луночкового нерва после подбородочного отверстия;
• подбородочный нерв, который является внеканальным продолжением нижнего луночкового нерва после подбородочного отверстия;
• щечный нерв;
• язычный нерв.
Наиболее важное значение имеет обезболивание нижнего луночкового нерва, который иннервирует твердые ткани зубов на нижней челюсти. Нижний луночковый нерв (л. alveolaris inferior) — самая крупная ветвь нижнечелюстного нерва. Она проходит вниз через межкрыловидный клетчаточный промежуток, далее спускается в крыловидно-нижнечелюстное клетчаточное пространство, а затем входит в нижнечелюстное отверстие, располагающееся на внутренней поверхности ветви нижней челюсти, и в составе сосудисто-нервного пучка проходит в нижнечелюстном канале. В канале нижний луночковый нерв в большинстве случаев идет одним стволом, однако примерно в 20% случаев он образует нижнее зубное сплетение, которое локализуется в проксимальном отделе канала. От зубного сплетения и от ствола нижнего луночкового нерва отходят веточки к зубам, деснам и кости. Таким образом, чувствительная иннервация твердых и части мягких тканей нижней челюсти осуществляется нижним луночковым нервом.
Крыловидно-нижнечелюстное пространство над нижнечелюстным отверстием — наиболее удобный целевой пункт для введения местноанестезирующего раствора для блокады нижнего луночкового нерва, так как:
- Проходящий в этом пространстве участок нижнего луночкового нерва еще не объединен с артерией и веной в единый сосудисто-нервный пучок, а подвижно располагается в рыхлой клетчатке. Благодаря этому вероятность травматических осложнений при его блокаде на этом участке меньше, чем у нижнечелюстного отверстия.
- При подведении кончика иглы к крыловидно-нижнечелюстному пространству внутриротовым способом врач имеет хороший индивидуальный анатомический ориентир: достигнув внутренней поверхности ветви нижней челюсти, игла не провалится глубже, и врач уверенно может определить правильную глубину погружения иглы.
- Это пространство ограничено плотными анатомическими образованиями, препятствующими растеканию местноанестезирующего раствора. Снаружи это плотный слой компактного вещества внутренней поверхности ветви нижней челюсти, изнутри — межкрыловидная фасция, покрывающая медиальную крыловидную мышцу. При небольшом объеме и давлении введения местноанестезирующего раствора он будет концентрироваться в крыловидно-нижнечелюстном клетчаточном пространстве. Такие особенности распространения раствора, вводимого в крыловидно-нижнечелюстное пространство, обусловлены тем, что это пространство, как и межкрыловидный клетчаточный промежуток, является частью глубокой области лица, которое Н.П. Пирогов называл межчелюстным клетчаточным пространством или межчелюстной областью. Эта область ограничена спереди бугром верхней челюсти, сверху — телом и большим крылом основной кости, изнутри — крыловидным отростком, снаружи — ветвью нижней челюсти и снизу — медиальной крыловидной мышцей.
Таким образом, использование способов местной анестезии, при которых местноанестезирующий раствор вводится не у нижнечелюстного отверстия, а в крыловидно-нижнечелюстное пространство, позволяет не только снизить риск постинъекционных осложнений, но и повысить эффективность обезболивания.
В связи с анатомическими особенностями расположения нижнего луночкового нерва в практической работе врача для его выключения используют следующие внеротовые пути введения анестетика:
1. Через вырезку нижней челюсти — подскуловой путь.
2. Со стороны нижнего края нижней челюсти — подчелюстной путь.
3. Со стороны заднего края ветви нижней челюсти.
1. Подскуловой путь (блокада двигательных волокон нижнечелюстного нерва) первоначально использовался для введения местноанестезирующих растворов в толщу жевательной мышцы для устранения ее контрактуры. После уточнений Берше этот способ широко распространился в клинической практике, получив его имя. В отечественной стоматологии больше известен как способ Берше—Дубова.
Техника анестезии. Точка вкола иглы под скуловой дугой на 2 см кпереди от козелка ушной раковины. Игла продвигается перпендикулярно поверхности кожи на глубину 3—3,5 см, через вырезку ветви нижней челюсти перед мыщелковым отростком.
Показания. Подскуловой путь в настоящее время в основном используется для проведения блокад при рефлекторном сведении челюстей, болезненном спазме жевательных мышц, дисфункции височно-нижнечелюстного сустава, лицевых болях и других функциональных нарушениях.
При введении иглы на 3—3,5 см ее кончик у некоторых пациентов погружался на глубину, превышающую глубину расположения овального отверстия, возникала опасность повреждения крупных сосудов, слуховой трубы.
К основным недостаткам можно отнести отсутствие хорошо определяемых индивидуальных ориентиров глубины погружения иглы.
2. Подчелюстной путь рекомендуют использовать при затрудненном открывании рта. При этом иглу проводят в контакте с внутренней поверхностью ветви нижней челюсти до достижения нижнего луночкового нерва. У пациентов с выраженной бугристостью внутренней поверхности ветви нижней челюсти в месте крепления медиальной крыловидной мышцы возможно отклонение иглы. Проведение анестезии сложно и неудобно у детей и, особенно, у тучных людей с короткой шеей из-за трудностей в ориентации иглы для создания контакта с костью. Также в этом случае невозможно избежать травмирования медиальной крыловидной мышцы, покрывающей внутреннюю поверхность ветви нижней челюсти. Вследствие травмы медиальной крыловидной мышцы развивается ограничение подвижности нижней челюсти или сведения челюстей. Таким образом, введение иглы подчелюстным путем может создать дополнительные причины для затрудненного открывания рта.
3. Подведение иглы к нижнему луночковому нерву со стороны заднего края ветви нижней челюсти неминуемо сопряжено с прохождением сквозь околоушную железу, в тканях которой располагаются наружная сонная артерия и ветви лицевого нерва. Как свидетельствуют данные литературы, при использовании этого пути они часто травмируются, а это сопровождается неприятными последствиями: при травме ветвей лицевого нерва, например, возникает контрактура лицевых мышц. В связи с этим способы местной анестезии с использованием этого пути не получили распространения в клинической практике.
Таким образом, безопасными и удобными в практической работе являются такие способы местной анестезии нижнего луночкового нерва, при которых используются введение со стороны переднего края ветви нижней челюсти и внутриротовые способы при свободном открывании рта.
Наиболее эффективными признаны следующие внутриротовые способы блокады нижнего луночкового нерва:
1. Мандибулярная анестезия.
2. Торусальная анестезия (обезболивание по методу М. М. Вайсбрема).
3. Блокада нижнего луночкового нерва при свободном открывании рта по методу П. М. Егорова.
4. Блокада нижнего луночкового нерва при свободном открывании рта по методу Гоу-Гейтса.
5. Блокада нижнего луночкового нерва при ограниченном открывании рта по методу Вазирани—Акинози.
1. Мандибулярная анестезия (обезболивание нижнего альвеолярного нерва).
Блокирование нижнего альвеолярного и язычного нервов у нижнечелюстного отверстия (рис. 2.7, а) можно осуществить внутри- и внеротовым способами. Внутриротовое обезболивание осуществляют пальпаторно и аподактильно.
Техника анестезии. При максимально открытом рте больного врач помещает указательный палец в ретромолярную ямку, ощупывая внутренний край ветви нижней челюсти (рис. 2.7, б). Иглу вводят до кости на 1 см кзади от ногтя указательного пальца и на 1 см выше жевательных поверхностей нижних больших коренных зубов. Шприц должен располагаться у второго малого коренного зуба с противоположной стороны нижней челюсти. Введя иглу на глубину 0,75—1,5 см, выпускают 0,2 мл анестетика для блокирования язычного нерва. На глубине 1,5—2 см, достигнув кости концом иглы, вводят анестетик. Далее надо переместить шприц к резцам и продвинуть иглу рядом с костью вглубь на 2—2,5 см. Под контролем аспирационной пробы ввести анестетик в объеме до 1,8 мл (рис. 2.7, в).
Мандибулярная анестезия с применением современных местных анестетиков наступает через 5—10 мин и продолжается в зависимости от применяемого раствора местного анестетика и концентрации вазоконстриктора до 1,5—2 ч.
Наступление анестезии определяют по появлению у больного чувства онемения на соответствующей половине нижней губы.
Зона обезболивания. Блокада нижнечелюстного и язычного нервов после мандибулярной анестезии обеспечивает обезболивание зубов, альвеолярного отростка и частично половины тела нижней челюсти, слизистой оболочки с вестибулярной и губной сторон от последнего зуба до средней линии. Анестезия язычного нерва (онемение половины языка, покалывание в области его кончика) наступает через 3—5 мин после анестезии. Эти явления косвенно свидетельствуют об анестезии нижнеальвеолярного нерва. Иногда в результате блокады щечного нерва происходит обезболивание слизистой оболочки наружной стороны альвеолярной части от второго премоляра до второго моляра. Необходимо также блокировать веточки анастомозов с противоположной стороны, вводя раствор анестетика по переходной складке во фронтальном отделе нижней челюсти.
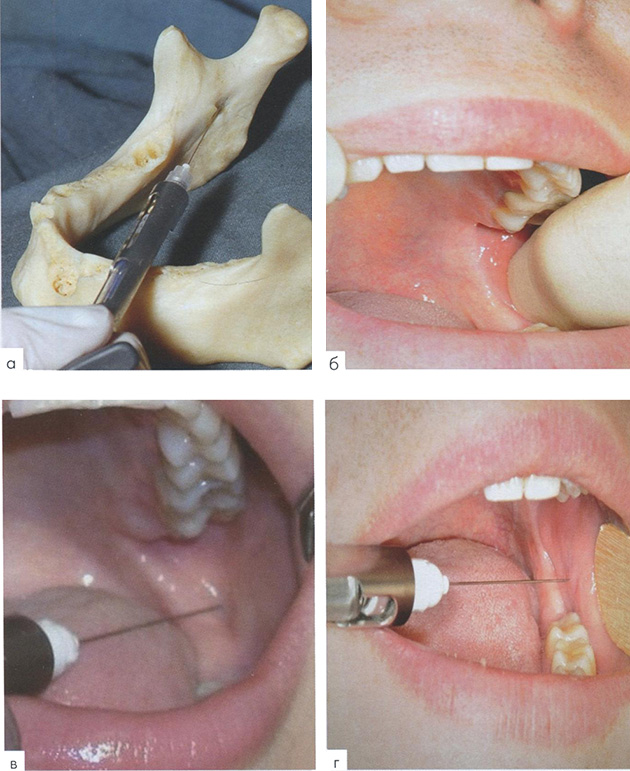
Рис. 2.7. Целевой пункт при мандибулярной анестезии у нижнечелюстного отверстия (а); этап ощупывания — б (мандибулярная анестезия); этап вкола иглы кнутри от височного гребня (в); вкол иглы при мандибулярной анестезии — аподактильный способ (г)
Осложнения. При введении иглы медиальнее крыловидно-нижнечелюстной складки возможны онемение тканей глотки и повреждение внутренней крыловидной мышцы с последующим появлением контрактуры нижней челюсти. Возможны повреждение сосудов и возникновение кровоизлияния, иногда — образование гематомы и попадание анестетика в кровяное русло, появление зон ишемии на коже нижней губы и подбородка. При повреждении язычного и нижнего альвеолярного нервов иглой может развиться неврит. Изредка наблюдается парез мимических мышц вследствие блокады ветвей лицевого нерва. Возможен перелом инъекционной иглы. Это осложнение возникает при изменении первоначального положения иглы резким движением, когда центральный конец ее достаточно глубоко погружен в мягкие ткани или располагается между мышцей и костью. Опасность возрастает при внедрении иглы в сухожилие мышц (чаще височной). Игла ломается в месте перехода ее в канюлю. Необходимо использовать качественные иглы, строго соблюдать технику анестезии, не погружать иглу в ткани до канюли, не производить грубых и резких перемещений иглы. Если отломанная часть иглы полностью погружена в ткани, не следует предпринимать немедленной попытки удаления ее в поликлинике. Удаление иглы возможно только в стационаре после тщательного рентгенологического обследования. Иногда наблюдаются постинъекционные воспалительные процессы в крыловидно-нижнечелюстном пространстве.
Книга "Удаление зубов под местным обезболиванием. Атлас"
Авторы: Сохов С. Т., Афанасьев В. В., Абдусаламов М. Р.
В атласе приведены основные положения программы подготовки студентов стоматологического факультета по разделу «Удаление зубов под местным обезболиванием».
Издание включает вопросы овладения мануальными навыками проведения различных методик местного обезболивания, используемого при операции удаления зубов верхней и нижней челюстей, в том числе методики сложного удаления зуба. В атласе рассмотрены профилактика и лечение осложнений, которые могут возникнуть при удалении зубов. Эти сведения необходимы студентам в их практической работе для первичного овладения специальностью не только врача-стоматолога, но и челюстно-лицевого хирурга.
Материал изложен с позиций последних достижений медицинской науки и практики, что позволит молодому специалисту на высоком уровне исполнять свои профессиональные обязанности.
Издание предназначено студентам стоматологических факультетов медицинских вузов, ординаторам, стоматологам, хирургам-стоматологам и челюстно-лицевым хирургам.
Содержание книги "Удаление зубов под местным обезболиванием. Атлас" - Сохов С. Т., Афанасьев В. В., Абдусаламов М. Р.
1.1. Показания и противопоказания к удалению зубов.
1.2. Методика удаления зуба с помощью щипцов и элеваторов
1.3. Удаление зубов и их корней с помощью бормашины.
1.4. Обработка раны после удаления зуба
1.5. Течение раневого процесса после удаления зуба.
1.6. Осложнения, возникающие во время и после удаления зуба
Часть II. Местное обезболивание при удалении зубов.
2.1. Местное обезболивание при удалении зубов
2.2. Местные анестетики, применяемые в стоматологии
2.3. Методы обезболивания для удаления зубов на верхней челюсти
2.4. Методы обезболивания для удаления зубов на нижней челюсти
Тесты

























































0 комментариев