Поражение дыхательной системы при LONG-COVID инфекции. Часть 2. Лекция для врачей
Методические рекомендации. «Особенности течения LONG-COVID инфекции. Терапевтические и реабилитационные мероприятия». Часть 2. "Поражение дыхательной системы при LONG-COVID инфекции"
Лонг-ковид: что такое лонг-ковид и как с ним бороться? Часть 1
Поражение сердечно-сосудистой системы при Long-COVID инфекции. Часть 3
Поражение эндокринной системы при Long-COVID инфекции. Часть 4
Поражение почек при Long-COVID. Часть 5
Ревматизм. Long-COVID инфекции. Часть 6
Неврологические заболевания. Long-COVID инфекции. Часть 7
Психиатрия. Long-COVID инфекции. Часть 8
Детский мультисистемный воспалительный синдром, ассоциированный с COVID-19. Часть 9
Мультисистемный воспалительный синдром у взрослых, ассоциированный с COVID-19. Часть 10
Медицинская реабилитация при Long-COVID инфекции Часть 11
Поражение дыхательной системы при LONG-COVID инфекции
Тактика ведения больных с продолжающимися симптомами COVID-19
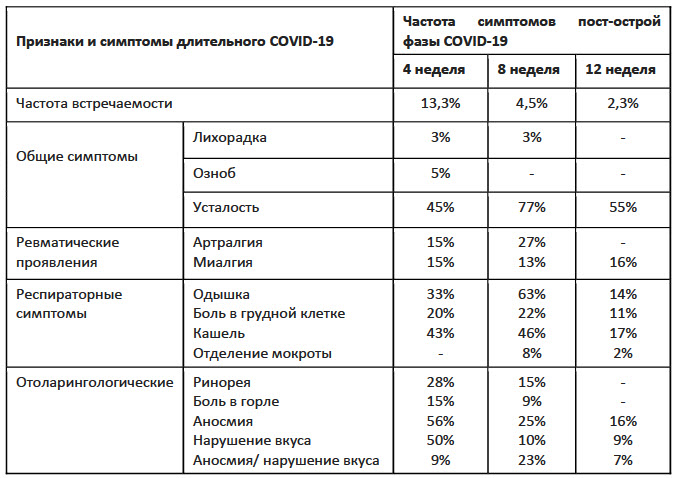
Обобщенные данные основных исследований симптомов COVID-19 (> 4 нед., 8 нед. 12нед.)
Таблица 1
Вопросы, рекомендуемые для пациента, перенесшего острую фазу COVID-19 с персистирующими респираторными симптомами (Swiss Recommendation for the Follow-Up and Treatment of Pulmonary Long COVID Guidelines: Respiration 2021; 100: 826-841.)
1. Должны ли все пациенты с персистирующими респираторными симптомами после COVID-19 проходить обследование легких, включая бодилетизмографию, измерение диффузионной способности легких и анализ газов крови?
Ответ: Все пациенты с персистирующими респираторными симптомами после COVID-19 должны пройти обследование легких, включая плетизмографию, измерение диффузионной способности и анализ газов крови (убедительная рекомендация, достигнут консенсус).
2. Должны ли пациенты после COVID-19, у которых имеются интерстициальные изменения, после исключения активной инфекции, проходить лечение системными стероидами?
Ответ: Комитет признает использование стероидов в качестве возможного подхода к лечению, если, например, можно диагностировать организующая пневмония или бронхиолит и исключить острую инфекцию. Поскольку в настоящее время не опубликовано ни одного РКИ, это остается индивидуальным решением, если функция легких нарушена, и у пациента остаются симптомы.
3. Должны ли пациенты после COVID-19 с признаками легочного фиброза получать специфические антифибротические препараты?
Ответ: Неясно, должны ли пациенты после COVID-19, у которых имеются признаки легочного фиброза, получать конкретные антифибротические препараты. Хотя РКИ по-прежнему нет, несколько исследований с нинтеданибом (NCT04619680, NCT04541680, NCT04338802) и пирфенидоном (NCT04607928, NCT04653831) проходят в настоящее время.
Наиболее часто регистрируемые респираторные симптомы:
- боль в грудной клетке: дыхательный дискомфорт (ограничение вдоха, ощущение тяжести в груди)
- одышка
- кашель
- отделение мокроты
Анамнез
- Наличие в анамнезе подтвержденного или вероятного случая острого COVID-19
- Характер и тяжесть предыдущих и текущих симптомов
- Время появления и продолжительность симптомов с момента начала острого COVID-19
- Наличие хронических бронхолегочных заболеваний в анамнезе
Физикальное обследование
Необходимо оценить общее состояние больного, измерить температуру тела, провести аускультацию и перкуссию легких, измерить ЧДД, определить SpO2.
Оценка одышки
При наличии у пациента одышки рекомендуется провести оценку одышки и толерантности к физической нагрузке по шкале Борга, тест с 3-х или 6- минутной ходьбой (3МWT или 6MWT), либо 1-минутный тест «сесть-встать» (1STST) соответственно возможностям пациента.
Оценка одышки и толерантности к физической нагрузке.
Шкала Борга – субъективный способ определения уровня нагрузки. Она разбита от 6 до 20 баллов, как ориентир по сердечному ритму: при умножении балла Борга на 10, полученное значение приблизительно соответствует частоте сердечных сокращений для соответствующего уровня активности.
| Описание вашего состояния | Оценка по шкале Борга | Примеры (для большинства, моложе 65 лет) |
| Состояние покоя | 6 | Чтение книг, просмотр ТВ |
| Очень легко | от 7 до 8 | Завязывание шнурков |
| Легко | от 9 до 10 | Работы (например, складывание одежды), которые не требуют больших усилий |
| Умеренная нагрузка | от 11 до 12 | Ходьба по продуктовому магазину или другие виды деятельности, которые требуют некоторых усилий, но недостаточно, чтобы ускорить дыхание |
| Трудно | от 13 до 14 | Быстрая ходьба или другие виды деятельности, которые требуют умеренных усилий и ускоряют пульс и дыхание, но не приводят к отдышке |
| Тяжело | от 15 до 16 | Велоспорт, плавание, или другие виды деятельности, которые требуют энергичных усилий и заставляют сердце быстро биться и дышать очень часто |
| Очень тяжело | от 17 до 18 | Высочайший уровень активности, который вы можете поддерживать |
| Максимальная нагрузка | от 19 до 20 | Финишный удар в гонке или другой всплеск активности, который вы не можете поддерживать в течение долгого времени |
Тест с 6 минутной ходьбой (6MWT)
Выполняется при 3- или 6 –минутной ходьбе по внутреннему коридору в лечебном учреждении. При необходимости им разрешается остановиться во время теста. До и после теста оцениваются ЧДД, SpO2 и ЧСС. При появлении неприятных ощущений в грудной клетке и/или снижении SpO2 до 88% тест прекращается. 1-минутный тест «сесть-встать» (1STST) выполняется со стулом стандартной высоты (46 см) без подлокотников, установленным у стены.
Пациент должен сидеть на стуле вертикально, колени и бедра должны быть согнуты под углом 90°, ступни должны быть поставлены на пол на ширине бедер, а руки должны быть положены на бедра и оставаться неподвижными. Пациента просим повторить вставание в вертикальном положении, а затем сесть в том же положении с индивидуальной скоростью (безопасной и удобной) как можно больше раз в течение 1 минуты. Пациента необходимо проинструктировать не использовать руки в качестве опоры при вставании или сидении. Пациентам разрешается отдыхать в течение 1-минутного периода. Регистрируется количество повторов.
Модифицированная шкала Борга (0–10) используется для оценки одышки и утомляемости непосредственно до и после теста. Также проводится пульсоксиметрия, измерение ЧСС до и после теста с 6-минутной ходьбой либо 1- минутным тестом «сесть-встать». Уровень десатурации ≥4% считается клинически значимым для этого исследования.
Всем пациентам с продолжающимся симптоматическим COVID-19 рекомендуется проведение пульсоксиметрии с измерением SpO2 для выявления признаков ДН.
Комментарии: Пульсоксиметрия рекомендуется в качестве простого и надежного скринингового метода, позволяющего выявлять пациентов с ДН. Необходимо проводить измерение в динамике и записывать параметры сатурации не только в покое, но и при нагрузке (ходьба по комнате).
Всем пациентам с продолжающимся симптоматическим COVID-19 рекомендуется проведение исследование функции внешнего дыхания, бодиплетизмографии и определения диффузионной спсобности легких (DLCO).
Комментарии: наиболее частым функциональным нарушением респираторной системы после COVID-19 является нарушение DLCO, что влияет на качество жизни пациентов, служит причиной одышки, слабости и утомляемости.
Лечение
Респираторная поддержка: При снижении SpO2 менее 93% рекомендовано начало оксигенотерапии при помощи маски или назальных канюль с потоком кислорода 5-10 л в минуту до достижения показателя SpO2>95%. Сочетание оксигенотерапии (стандартной или высокопоточной) с положением пациента лежа на животе в прон-позиции не менее 12-16 часов в сутки приводит к улучшению оксигенации.
| Изменения на ВРКТ | Лечебные мероприятия | Медикаментозная терапия |
| Организующаяся пневмония, фибринозная организующаяся пневмония | Немедикаментозная терапия* Симптоматическая терапия, О2-терапия (по показаниям) Рассмотреть возможность назначения средних/низких доз системных кортикостероидов | Преднизолон: 25 мг/кг/сут 3 нед.; 20 мг/сут 1 нед.; 15 мг/сут 1 нед.; 10 мг/сут 1 нед.; 5 мг/сут 1 нед. Всего 7 нед. |
| Ретикулярные изменения, утолщение междольковых перегородок, фокальный или мультифокальный с-м, «матовые уплотнения, субплевральные паренхиматозные тяжи | Немедикаментозная терапия* Симптоматическая терапия, О2-терапия (по показаниям) Рассмотреть возможность назначения средних/низких доз системных кортикостероидов | Преднизолон: 25 мг/сут 2 нед.; 20 мг/сут. 1 нед.; 15 мг/сут 1 нед.; 10 мг/сут. 1 нед.; 5 мг/сут. 1 нед. Всего 6 нед. |
| Признаки фиброза (грубые фиброзные тяжи с явным искажением паренхимы или без него, бронхоэктазия/ бронхиолоэктазы), «сотовая перестройка» | Немедикаментозная терапия* Симптоматическая терапия, О2-терапия (по показаниям) Рассмотреть возможность назначения антифибротических препаратов | Нинтеданиб 300 мг/ сут или пирфенидон по схеме в течение 6-ти более месяцев при сохраняющемся прогрессировании функциональных показателей (ФЖЕЛ, DLco) |
| «Новые» эмфизематозные или кистозные изменения в легких (пневматоцеле) | Немедикаментозная терапия* Симптоматическая терапия, О2-терапия (по показаниям) | Нет рекомендаций |
| Фиброзоподобные, субплевральные ретикулярные изменения, без «сотовой перестройки», утолщение прилегающей плевры | Немедикаментозная терапия* Симптоматическая терапия, О2-терапия (по показаниям) | N-ацетилцистеин 1800 мг/сут в течение 6-9-12 месяцев |
В зависимости от клинической ситуации по показаниям может меняться доза, кратность и продолжительность ГКС на основе решения врачебного консилиума.
Методы немедикаментозной терапии:
1. Инспираторный тренинг-дыхательные упражнения при коронавирусном поражении легких, вследствие повреждения альвеол для улучшения вентиляционной способности легких, улучшения механики дыхания, работы дыхательной мускулатуры.
2. Вибрационно-перкуссионная терапия. - метод сочетает механическое воздействие высокочастотной вибрацией и компрессией на грудную клетку.
3. Интрапульмональная перкуссионная вентиляция
5. Индивидуальные рекомендации по питанию – персонифицированные
- витамин С
- витамин D
- витаминно-минеральные комплексы
- мульти+омега-3 ПНЖК
- нутритивная поддержка
- разработка индивидуальной диеты с учетом наличия сопутствующей патологии
Симптоматическая терапия:
- противокашлевые препараты при непродуктивном кашле (у 80% больных кашель непродуктивный);
- мукоактивные препараты при продуктивном кашле (у 8% пациентов кашель с продукцией мокроты, как правило, это пациенты, перенесшие тяжелый COVID-19 с присоединением внутрибольничной бактериальной инфекции);
- бронхолитические средства при наличии обструктивных изменений.
Показания к длительной кислородотерапии в домашних условиях:
Абсолютные показания:
- SрO2 ≤ 88% (задача: SpO2 > 90%, титровать поток - при нагрузке +1 л/мин, сон + 1 л/мин)
- Относительные показания SрO2 89% (при наличии особых условий: Ht > 55%, эритроцитоз, легочная гипертензия, сердечная недостаточность)
- SрO2 ≥ 90% (нет показаний за исключением особых условий): - десатурация при нагрузке; - десатурация во время сна (титровать дозу во время сна: 8 ч – SpO2 >90%);
- болезнь легких с тяжелым диспноэ.
В зависимости от клинической ситуации по показаниям может меняться доза, кратность и продолжительность ГКС на основе решения врачебного консилиума.
По назначению антикоагулянтов, как парентеральных, так и пероральных в постковидный период доказательной базы в настоящее время недостаточно. Однако, в случае сохранения повышенных показателей D- димера, в случае сохранения массивных изменений на компьютерной томографии, сохранении дыхательной недостаточности, требующей оксигенотерапии целесообразно продолжить применение антикоагулянтов – низкомолекулярные гепарины п/к, пероральные антикоагулянты (апиксабан, ривароксабан) в профилактических дозах.
Кашель у пациентов с продолжающимся симптоматическим COVID-19, как-правило, непродуктивный. Для его купирования целесообразно назначение противокашлевых препаратов – бутамират, леводропропизин.
Бутамирата цитрат (Синекод), являясь ненаркотическим противокашлевым препаратом центрального действия, избирательно действует на кашлевой центр, не подавляя дыхательный центр, не вызывает привыкания, может использоваться длительно без потери эффективности, может применятся у пациентов с гипергликемией, не имеет межлекарственных взаимодействий.
Если у больного имеются жалобы на продуктивный кашель, что наблюдается, как-правило, у больных, перенесших тяжелое течение COVID-19 с присоединением нозокомиальной бактериальной инфекции, рекомендовано использование мукоактивных препаратов – амброксол, карбоцистеин, N-ацетилцистеин, эрдостеин. Ацетилцистеин характеризуется комплексным действием - муколитическим антиоксидантным и противовоспалительным.
Возможно применение мукоактивных препаратов комплексного действия на основе экстрактов лекарственных растений. Наиболее изученным препаратом такого рода является Бронхипрет, содержащий экстракты тимьяна, листьев плюща и корня первоцвета. Препарат обладает отхаркивающим, мумолитически, противовоспалительным, антибактериальным и противовирусным действием.
В условиях гипоксии определенную положительную роль могут сыграть препараты метаболического антиоксидантного действия. Полидигидрокси-
фенилентиосульфонат натрия (Гипоксен) – антигипоксантное и антиоксидантное средство. Препарат облегчает проникновение кислорода в клетки вследствие снижения сродства гемоглобина к кислороду, и восстанавливает нарушенные процессы образования энергии (АТФ) в митохондриях. Путем шунтирования 1-й и 2-й комплексов дыхательной цепи в митохондриях он поддерживает и повышает уровень тканевого дыхания и аэробных процессов, нивелирует негативные последствия гипоксии, способствует быстрому окислению накопленных восстановительных эквивалентов НАДФН2 и оптимизирует работу митохондрий, а также ингибирует свободнорадикальные процессы.
Включение Гипоксена в терапию пациентов с пневмониями сокращает сроки выздоровления, ускоряет нормализацию показателей периферической крови, укорачивает продолжительность выявления влажных хрипов и одышки.
Положительный эффект отмечен и у больных с острыми бронхитами, бронхиальной астмой, саркоидозом. Гипоксен повышает эффективность
терапии у пациентов с ХОБЛ среднетяжелого и тяжелого течения. На фоне добавления Гипоксена к терапии установлена:
- положительная динамика в снижении выраженности десатурации (по пульсоксиметрии)
- положительная динамика к 6 мес. по индексу транзиторной одышки
- положительная динамика, проявляющаяся в уменьшении выраженности одышки после выполнения нагрузки (по шкале Борга)
- увеличилась толерантность к ФН по 6-минутному шаговому тесту
- положительная динамика в ответ на ФН по кардиореспираторному тесту
- улучшение качества жизни (КЖ), связанного со здоровьем (по Респираторному вопроснику госпиталя Святого Георгия)
Этилметилгидроксипиридина малат (Этоксидол) – антиоксидантное средство. Активирует супероксиддисмутазу и каталазу, ингибирует свободнорадикальные процессы, редуцирует оксидантный стресс, оказывает мембранопротекторное, антигипоксическое действие (повышает напряжение и уровень кислорода, восстанавливая активность синтеза макроэргического метаболита 2,3-дифосфоглицерата (2,3-ДФГ) и повышая диссоциацию оксигемоглобина), антиишемическое (улучшает кровоток в зоне ишемии, ограничивает зону ишемического повреждения, уменьшает агрегацию тромбоцитов, улучшает реологические свойства крови и микроциркуляцию), улучшает метаболизм (повышает уровень АТФ) в головном мозге, сердце и других органах, повышает устойчивость организма к стрессу, имеет ноотропное действие.
Благодаря антиоксидантному, антиишемическому и антигипоксическому действию, увеличивает метаболизм, уменьшает ишемические, гипоксические неврологические и сердечно-сосудистые нарушения, в т. ч. у пациентов с коронавирусной инфекцией.
Назначение Этоксидола при COVID-19 основано на блокаде образования метаболитов окислительного стресса, нейтрализации активных форм кислорода и повышении концентрации (нормализации) 2,3-ДФГ – нормализует насыщенность крови кислородом, тем самым улучшает оксигенацию.
Дополнительно препарат увеличивает концентрацию фоллистатина, способствуя ограничению воспалительного процесса в легких, снижая концентрацию и активность активина-А путем его связывания с фоллистатином и уменьшая концентрацию провоспалительных цитокинов (IL-1β и IL-6) и развитие «цитокинового шторма» и воспаления.
Для стимуляции мукозального иммунитета рекомендуется применение препарата ОМ-85 (Бронхо-Мунал). Помимо активации противоинфекционной защиты, ОМ-85 стимулирует Тreg-зависимые противовоспалительные механизмы. Применение ОМ-85 в комплексном лечении респираторной инфекции направлено на снижение риска вторичной бактериальной инфекции и потребности в антибиотиках. Также OM-85 используется с целью неспецифической профилактики респираторных инфекций и обострений хронических заболеваний дыхательных путей, индуцированных вирусами и бактериями. При COVID-19 ОМ-85 следует рекомендовать как средство профилактики рецидивирующих респираторных и вторичных бактериальных инфекций.
Особую проблему при Long-COVID-19 может представлять относительно редкое формирование в продуктивную фазу воспаления тонкостенных легочных кист вследствие ремоделирования ткани легких. Как правило, они не требуют специального вмешательства, поскольку имеют тенденцию обратного развития и практически никогда не нагнаиваются.
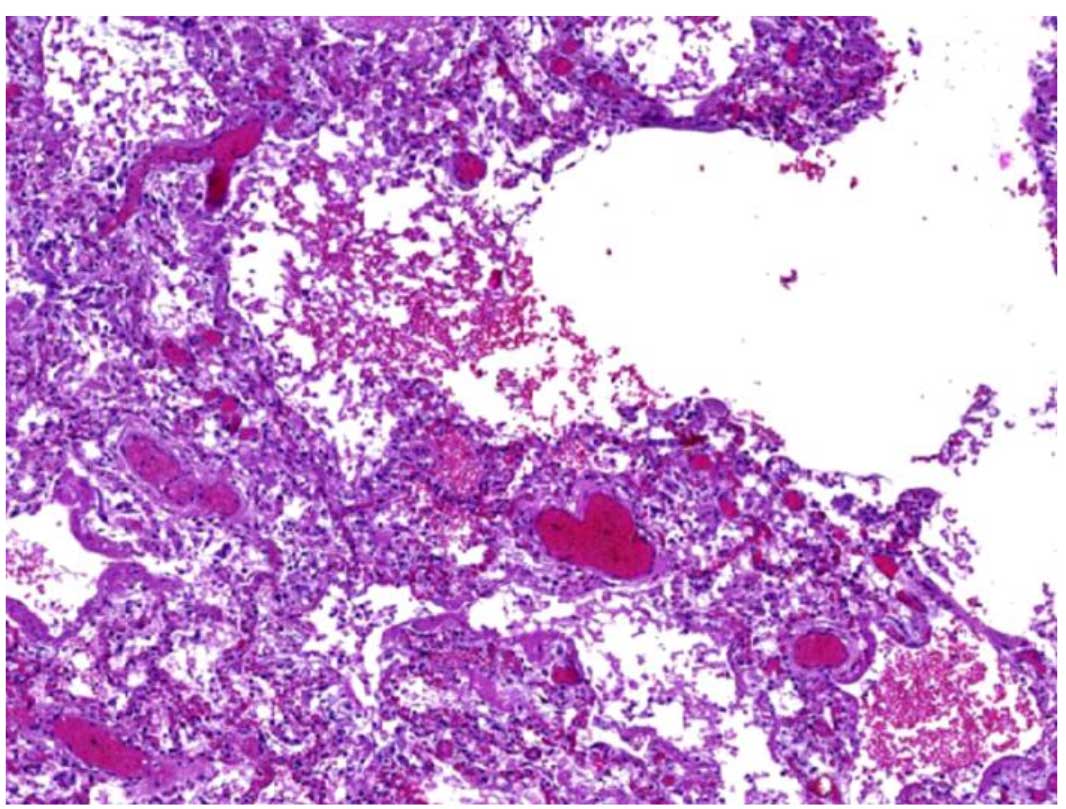
Рис. 1. Формирование кисты легкого в экссудативную фазу диффузного альвеолярного повреждения. Некроз межальвеолярных перегородок с образованием полости неправильной формы (стрелки), содержащий тканевой детрит и эритроциты. Стенки полости представлены сохранившимися межальвеолярными перегородками с очагами фибриноидного некроза, слабой лимфоидной инфильтрацией, гиалиновыми мембранами. Полнокровие и тромбы сосудов микроциркуляторного русла. Окраска гематоксилином и эозином, х 120 (предоставлено О.В.Зайратьянцем)
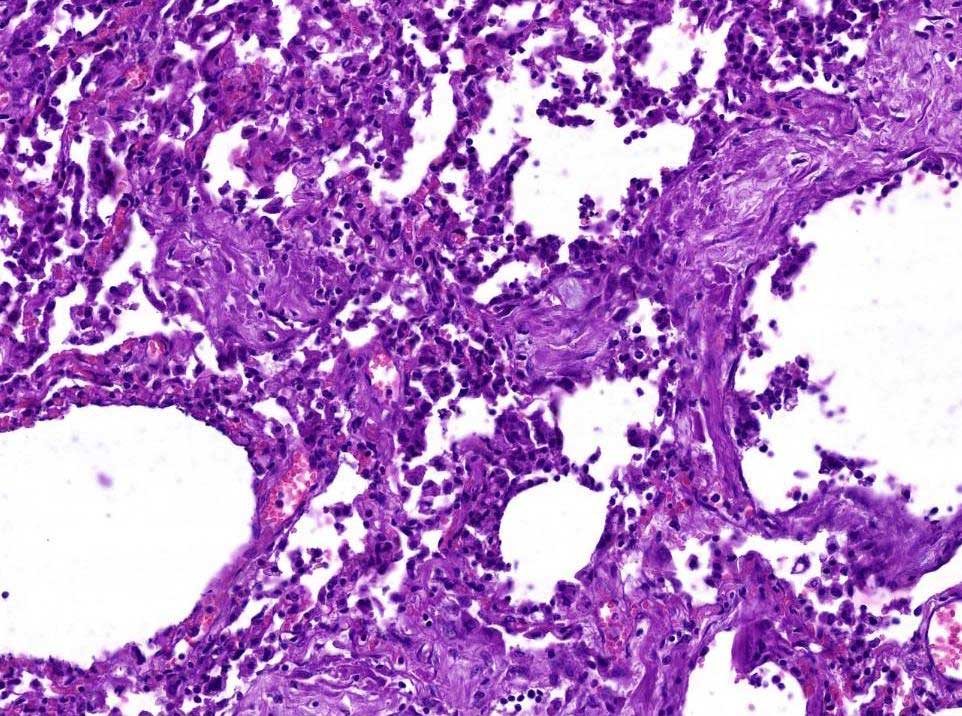
Рис. 2. Формирование кист легкого в пролиферативную фазу диффузного альвеолярного повреждения. Две полости округлой формы (стрелки), одна из которых содержит немного пристеночного тканевого детрита с лейкоцитами и макрофагами. Стенки полостей представлены местами склерозированными, местами с очагами фибриноидного некроза межальвеолярными перегородками со слабой лимфоидной инфильтрацией и полнокровными сосудами микроциркуляторного русла. Окраска гематоксилином и эозином, х 250 (предоставлено О.В.Зайратьянцем)
Тем не менее, при субплевральном расположении кист нередко развивается пневомторакс и пневмомедиастинум. Лечебная тактика в этом случае сводится в дренировании плевральной полости с целью формирования открытого пневмоторакса и спонтанного закрытия дефекта легочной ткани. В ряде случаев необходима активная аспирация из дренажа. Радикальное хирургическое вмешательство (торакоскопия, плевродез или диссекция кист) крайне ограничено и по казано только при множественных рецидивах пневмоторакса и неэффективности консервативной терапии.
Пациентам с признаками функционального дефицита легких, в особенности, при персистирующих респираторных симптомах и/или выраженных остаточных изменениях в легочной ткани, для улучшения показателей функции внешнего дыхания, физического состояния пациентов и клинической картины, в том числе для снижения выраженности легочной одышки, повышения уровня сатурации и толерантности к физической нагрузке, для разрешения остаточных изменений в легких рекомендуется назначение препарата Лонгидаза (бовгиалуронидаза азоксимер), в виде в/м введения курсом 15 инъекций 1 раз в 5 дней. Согласно ИМП возможен общий курс до 25 введений: после первых 15-и инъекций 1 раз в 5 дней следующие 10 инъекций вводятся курсом 1 раз в 10 дней.
Лонгидаза вызывает гидролиз гиалуроновой кислоты, снижая ее избыточное количество, затрудняющее газообмен, и оказывает антифиброзное действие. Препарат Лонгидаза безопасен и хорошо переносится пациентами, что доказано в клинических исследованиях и в период пострегистрационного использования. Эффективность применения препарата у пациентов, перенесших COVID-19, показана в многоцентровом открытом проспективном исследовании DISSOLVE.
Для купирования выраженных симптомов заложенности носа или ринореи целесообразно применять назальные деконгестанты короткими курсами до 7 дней. Монопрепараты ксилометазолина и/или оксиметазолина (Отривин) позволяют уменьшить отек слизистой оболочки полости носа и восстановить проходимость воздушных путей в короткие сроки. Для устранения ринореи эффективна комбинация деконгестанта ксилометазолина с секретолитиком ипратропия бромидом (Отривин Комплекс).






















































0 комментариев