Основы эхокардиографии (Вирджинский медицинский университет). Лекция для врачей
Лекция для врачей "Основы эхокардиографии". Лекцию для врачей проводит медицинский факультет Вирджинского медицинского университета г. Шарлотсвиль, США.
Дополнительный материал
Ультразвуковое исследование сердца
«КУБАНСКИЙ ГОСУДАРСТВЕННЫЙ МЕДИЦИНСКИЙ УНИВЕРСИТЕТ»
д.м.н. профессор, заведующим кафедрой лучевой диагностики КГМУ Поморцев А. В.
врач ультразвуковой диагностики ККБ №1 Логвинова Л. В.
врач ультразвуковой диагностики ККБ №1 Юрьевым С. Ю.
врач ультразвуковой диагностики ГБ №2 Хабарова Т. Н.
Введение
Данные методические рекомендации посвящены важной проблеме современной медицины - ультразвуковой диагностике заболеваний сердца.
Ультразвуковая техника и внедрение в кардиологическую практику ультразвуковых методик дает возможность с высокой точностью неинвазивно диагностировать пороки и заболевания сердечно-сосудистой системы, как в антенатальном, так и перинатальном периоде жизни. Комплексное использование эходопплеркардиографии у пациентов с врожденными пороками сердца позволяет значительно сократить количество сложных внутрисердечных исследований, сделать их целенаправленными, и в ряде случаев избежать их применения. Безопасность исследования для больного и низкая стоимость способствуют использованию методики у пациентов любого возраста.
Мы надеемся, что настоящие методические рекомендации позволят ознакомить практических врачей с эходопплеркардиографической картиной врожденных пороков и некоторых заболевания сердца, а также правильном применении методики исследования.
Учебное пособие предназначено для студентов, интернов и врачей, занимающихся ультразвуковой диагностикой.
От авторов.
Ао - аорта
АВК - атриовентрикулярный клапан
ВПС - врожденные пороки сердца
ВТПЖ - выходной тракт правого желудочка
ДМЖП - дефект межжелудочковой перегородки
ДПЖС - дефект предсердно-желудочковой перегородки
ДМПП - дефект межпредсердной перегородки
Д-ЭХОКГ - допплерэхокардиография
ЛА - легочная артерия
ЛЖ - левый желудочек
ЛЛА - левая легочная артерия
ЛП - левое предсердие
МК - митральный клапан
МПП - межпредссердная перегородка
МЖП - межжелудочковая перегородка
НПВ - нижняя полая вена
ОАВК - открытый атривентрикулярный канал
ОАП - открытый артериальный проток
ОО - овальное окно
ПЖ - правый желудочек
ПП - правое предсердие
Р - давление
ТК - трикуспидальный клапан
ТГА - транспозия главных артерий
ЭХОКГ - эхокардиография
ЗС- задняя створка
Тема 1.
Ультразвуковые методы в кардиологии. Принцип работы эхокардиографа. Методика эхокардиографического обследования.
Учебная цель: ознакомить с основными ультразвуковыми методами диагностики сердечно-сосудистых заболеваний, стандартными эхокардиографическими позициями и измерениями.
Эхокардиография (ЭХОКГ) - метод визуализации полостей и внутрисердечных структур сердца с помощью отраженных ультразвуковых волн. Среди современных методов исследования сердечно-сосудистой системы эхокардиография занимает особое место благодаря безопасности, относительной простоте, доступности и большой информативности.
В настоящее время используют три основных режима: одномерный, двухмерный и допплеровский, которые взаимно дополняют друг друга и применяются, как правило, в комплексе. Двухмерный режим позволяет получить изображение сердца в разрезе и визуально оценить внутреннее строение его. Одномерный режим способен показать быстрые движения различных структур сердца, прежде всего, клапанов. Допплеровский режим отображает движение внутрисердечных потоков крови.
В основе эхокардиографического метода лежит ультразвуковая локация, т.е. восприятие внутренними структурами сердца отраженных ультразвуковых импульсов. Для исследования сердца у взрослых людей обычно применяется ультразвук с частотой колебаний 2,25-3,5 МГц. При таких частотах обеспечивается хорошая фокусировка ультразвукового луча, а также оптимальное отражение его от исследуемых структур.
Эхокардиограф - аппарат, позволяющий получать изображение внутрисердечных структур с разверткой их движения во времени. Существует несколько способов регистрации эхосигналов. Для исследования сердца используют следующие:
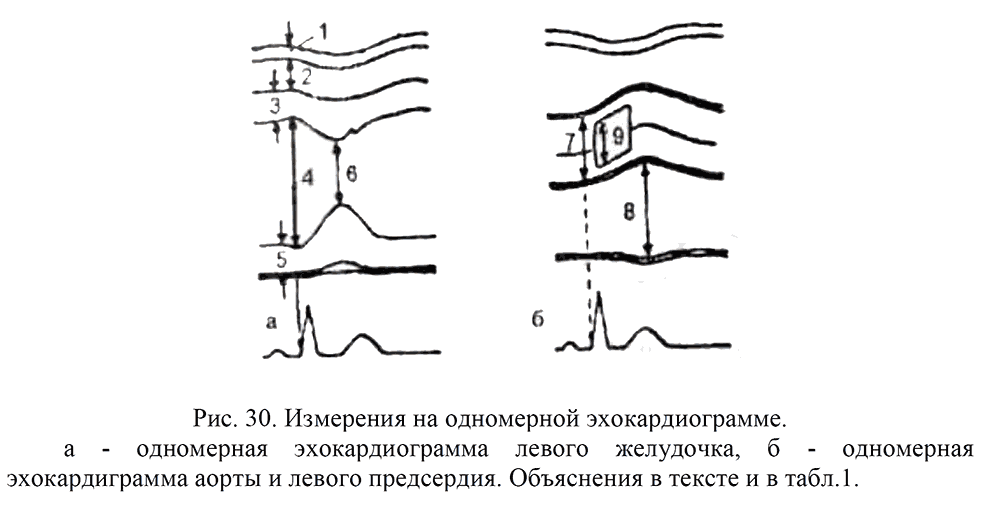
- одномерное изображение сердца с разверткой движения его структур во времени - М-режим; (одномерная ЭХОКГ - рис. 30).
-двухмерное изображение сердца в реальном масштабе времени - В-режим (двухмерная эхокардиография, с углом секторального сканирования от 30° до 90° - рис. 31).
Все ультразвуковые приборы разработаны и изготовлены по единому принципу. Один из основных компонентов эхокардиографа - электронный датчик, который генерирует ультразвуковые колебания и воспринимает отраженные сигналы.
Затем полученные эхо-сигналы поступают на электронный усилитель, а оттуда - на экран осциллографа и регистрирующее устройство. Прибор снабжен маркером, с помощью которого определяют величину расстояния между различными структурами и временные интервалы.
Современные ультразвуковые системы включают блок, работающий по принципу эффекта Допплера и позволяющий дополнительно изучать особенности кровотока в полостях сердца и в крупных сосудах. Сущность данного эффекта заключается в том, что частота ультразвукового сигнала при отражении от движущихся элементов крови изменяется прямо пропорционально линейной скорости кровотока. Измеряемая прибором разность частот между отраженными и посланными ультразвуковыми сигналами носит название допплеровской частоты или допплеровского сдвига (чем больше допплеровский сдвиг, тем больше скорость кровотока). Существует три вида допплеровских исследований: непрерывная и импульсная допплеркардиография, а также цветное картирование потоков крови.
В датчике для непрерывной допплерографии имеется два пьезокристалла, один из которых постоянно излучает ультразвуковые волны, а второй, непрерывно воспринимает отраженные импульсы. С его помощью определяют высокие скорости кровотока.
Датчик для импульсной допплерографии содержит один пьезокристалл, способный генерировать УЗ - волны, он же является приемником для отраженных колебаний. С его помощью исследуют движение крови в очень малых объемах, в т.н. контрольных объемах.
Цветное картирование (визуализация) кровотока дает информацию о направлении и характере кровотока в реальном масштабе времени, что облегчает восприятие нормального, а также патологического тока крови и тем самым улучшает диагностику многих заболеваний.
Порядок проведения эхокардиографии: исследование проводят в положении больного на спине или левом боку, ультразвуковой датчик располагают в 3-5 м/реберье по левому краю грудины. В М - режиме используют четыре стандартные позиции датчика. Методика УЗ - исследования
Во время проведения эхокардиографии больной находится в горизонтальном положении на спине с приподнятым изголовьем или на левом боку. Для обеспечения безвоздушного контакта между датчиком и поверхностью кожи применяют ультразвуковой гель, глицерин или вазелиновое масло.
При одномерной ЭХОКГ датчик устанавливают в 3 - 5 межреберье у левого края грудины в области «акустического окна». При этом ультразвуковой луч из одной и той же точки локации последовательно направляется на различные структуры сердца. Положение внутрисердечных структур определяет ту или иную стандартную позицию.
Первая стандартная позиция: в зону локации попадает часть правого желудочка (ПЖ) и полость левого желудочка (ЛЖ) на уровне хорд митрального клапана (МК).
Вторая стандартная позиция: в зоне локации - ЛЖ на уровне створок МК и часть ПЖ.
Третья стандартная позиция: регистрируются полость ПЖ, МЖП, основание передней створки МК и часть полости левого предсердия (ЛП).
Четвертая стандартная позиция: луч проходит через выходной тракт ПЖ, корень аорты (Ао), аортальный клапан (АК) и полость ЛП.
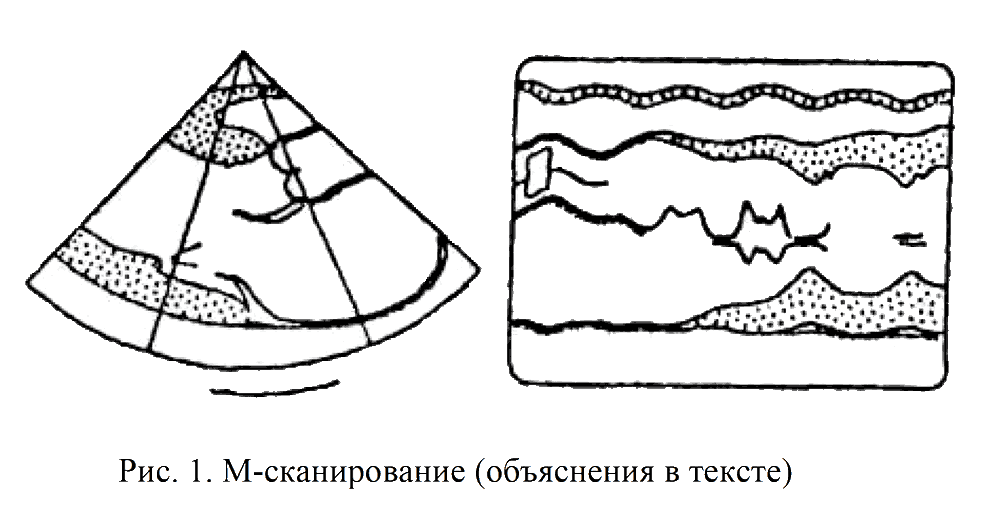
Постепенный переход датчика от 1 к 4 позиции (от верхушки к основанию сердца) называется М-сканированием (рис.1).
Локация перечисленных структур существенно облегчается при синхронной работе аппарата одновременно в двух режимах: одномерном и двухмерном.
Двухмерное ультразвуковое исследование обычно начинается с продольного сканирования из парастернальной области, затем, не меняя позиции датчика, переходят к поперечному сканированию. В последующем проводится локация из верхушечной области, а при необходимости - из других доступов. Во всех случаях следует добиваться перпендикулярного направления ультразвукового луча по отношению к лоцируемым структурам.
Методика проведения допплеровского исследования аналогична двухмерному: используются те же позиции датчика и положения пациента. При этом требуется параллельное направление ультразвукового луча потоку крови, угол расхождения между ними не должен превышать 20°. Для изучения особенностей внутрисердечного кровотока контрольный объем устанавливается за клапаном при его стенозе или перед клапаном при его недостаточности. Величина размера контрольного объема устанавливают чаще всего в пределах 2 - 4 мм.
Тема 2.
Ультразвуковая анатомия сердца
Учебная цель: ознакомить с особенностями ультразвуковой картины внутрисердечных структур.
Успешное проведение эхокардиографического исследования невозможно без представления об анатомическом строении сердца в ультразвуковом изображении.
В одномерном (М-) режиме графики движения различных структур сердца разные по виду, что позволяет отличить их друг от друга даже без двухмерной ЭХОКГ.
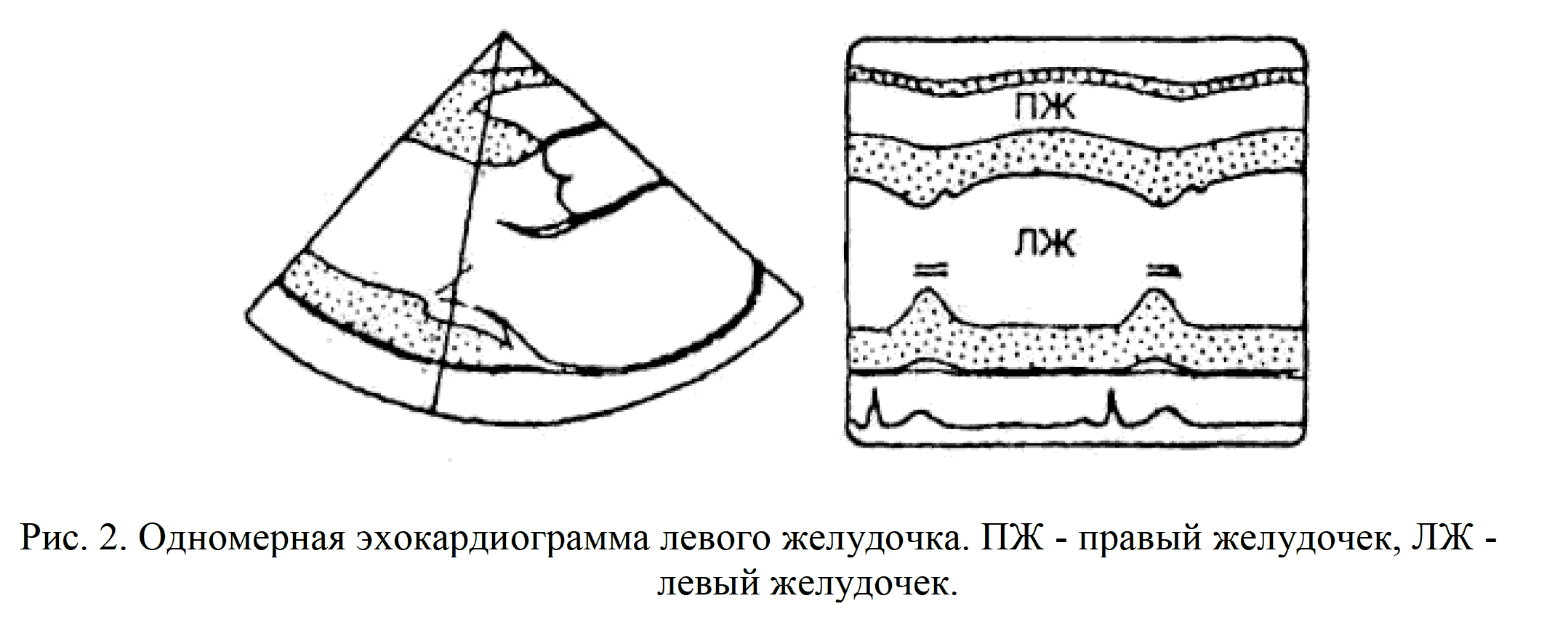
Полость правого желудочка изучают из I стандартной позиции датчика. Она ограничена передней стенкой правого желудочка и межжелудочковой перегородкой. Область выходного тракта правого желудочка регистрируется из IV позиции. Спереди она ограничена передней стенкой правого желудочка сзади - передней стенкой аорты. Полость левого желудочка изучают из I стандартной позиции датчика.
ЭХОКГ левого желудочка показывает характер движения межжелудочковой перегородки и задней стенки левого желудочка. Во время систолы эти стенки сближаются, во время диастолы - удаляются друг от друга. Расстояние между ними соответствует короткой оси левого желудочка. Амплитуда движения задней стенки в норме приблизительно вдвое больше, чем межжелудочковой перегородки (рис.2).
Движение створок митрального клапана (МК) изучают из II стандартной позиции датчика (рис.3. 32).
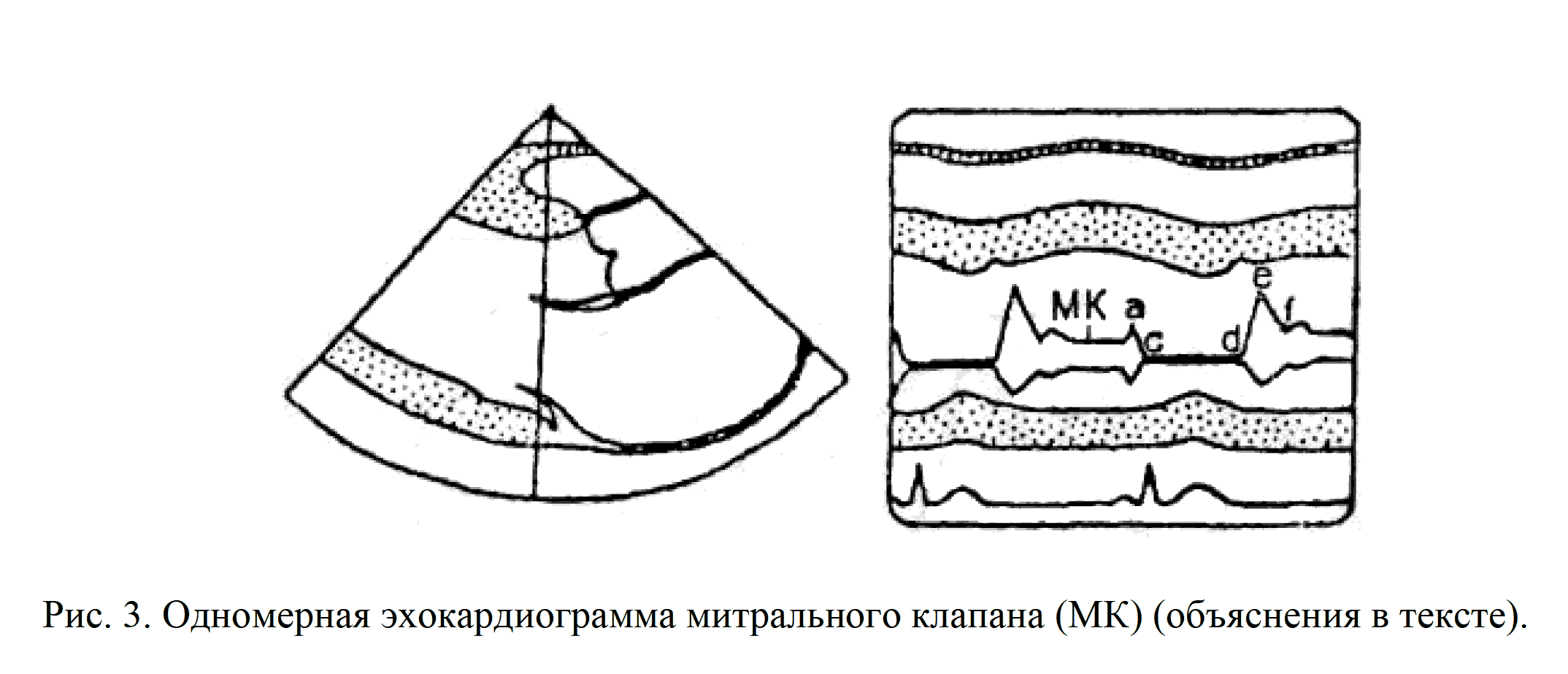
Во время систолы створки МК сомкнуты. Систолический интервал обозначен точками C-D). Во время диастолы передняя створка МК смещается к межжелудочковой перегородке, а задняя - к задней стенке левого желудочка. Движение передней створки имеет типичную М-образную конфигурацию. Зеркальный характер движения створок сохраняется на протяжении всей диастолы.
Для анализа движения створок митрального клапана в М-режиме используют следующие показатели:
- систолическая экскурсия створок МК-интервал С-D (норма 5,3-6 мм);
- амплитуда открытия передней створки в диастолу - интервал D-Е (норма 15,9-19,2 мм);
- расхождение створок МК в диастолу на высоте пика Е (норма больше 26 мм);
- скорость раннего диастолического прикрытия передней створки МК-интервал Е-F (норма больше 80 мм/с);
- длительность диастолического расхождения створок - интервал В-С (норма 0,44-0,56 с);
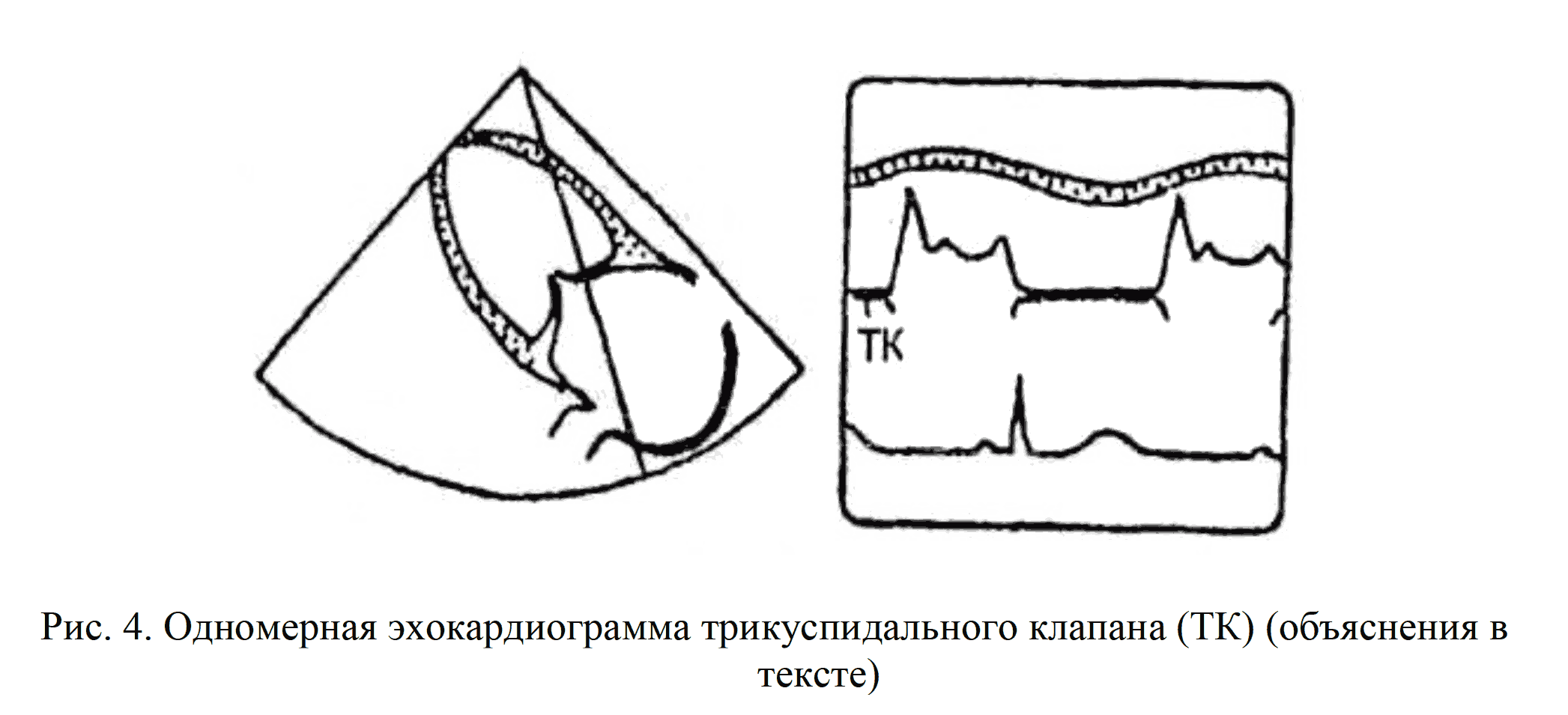
Передняя створка трикуспидального клапана (ТК) лоцируется из III стандартной позиции. Графическая запись её движения похожа на запись движения передней створки МК (рис.4).
Восходящий отдел аорты регистрируется из IV стандартной позиции датчика. В М-режиме стенки аорты представлены двумя параллельными линиями, движение в систолу направлено к датчику, в диастолу - от датчика. В просвете аорты визуализируются створки аортального клапана. Степень расхождения аортальных створок в систолу в норме 1,9-2,4 см (рис.5).
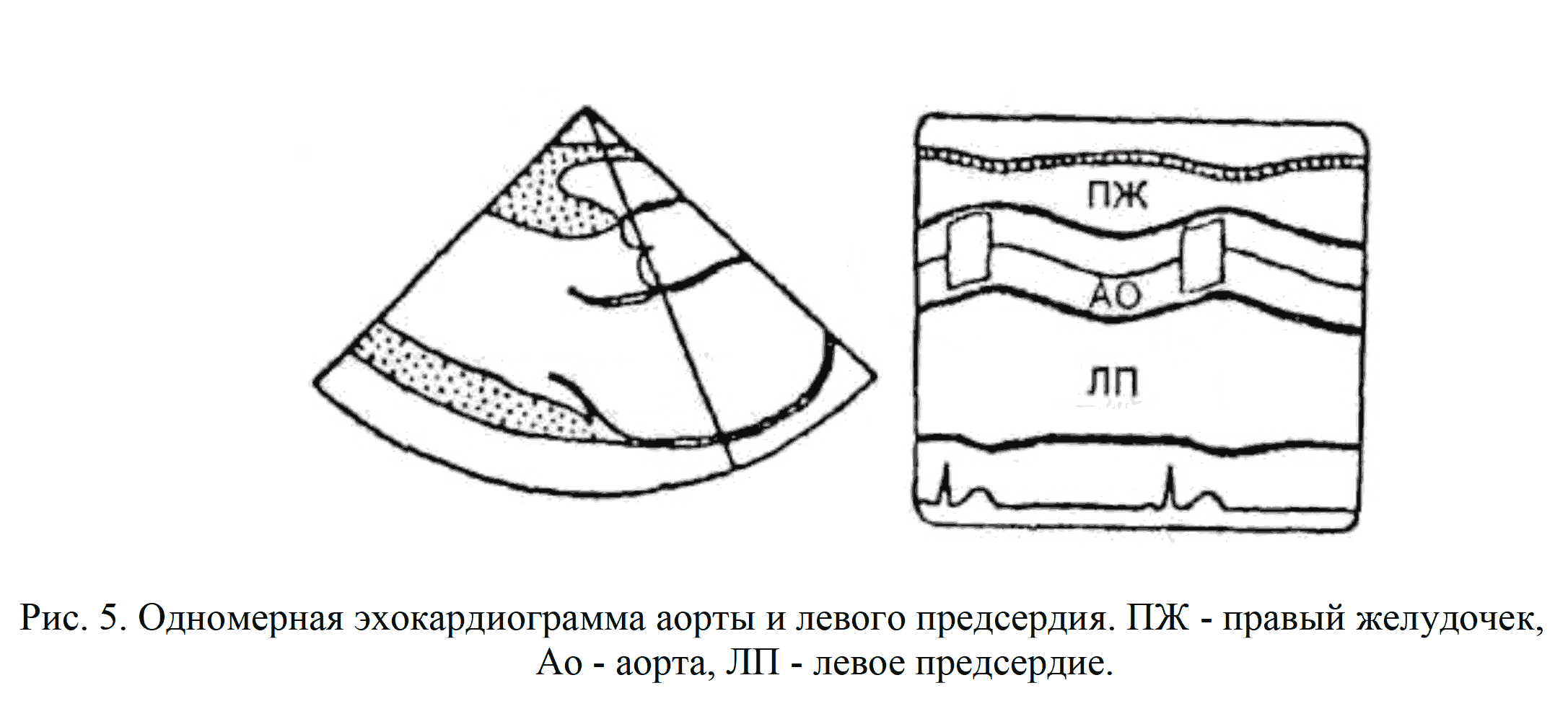
Кзади от аорты располагается полость левого предсердия. Его размеры в норме 3,5-3,8 см.
Направив датчик вверх, по направлению к ключице, можно визуализировать движение одной из створок клапана легочного ствола (рис.6).
Приведенные направления УЗ луча являются стандартными. Их можно получить маленьким одномерным датчиком.
Использование двухмерной эхокардиограммы (В-режим) позволяет расширить область применения М-режима. Выбирая соответствующие направления на эхокардиограмме, можно оценить характер движения любой структуры.
Локация из левой парастеральной области.
Датчик устанавливают в 3-5 межреберье слева от грудины и получают на экране изображение парастернального продольного сечения сердца, позволяющее оценить прежде всего его левые отделы (рис.7).
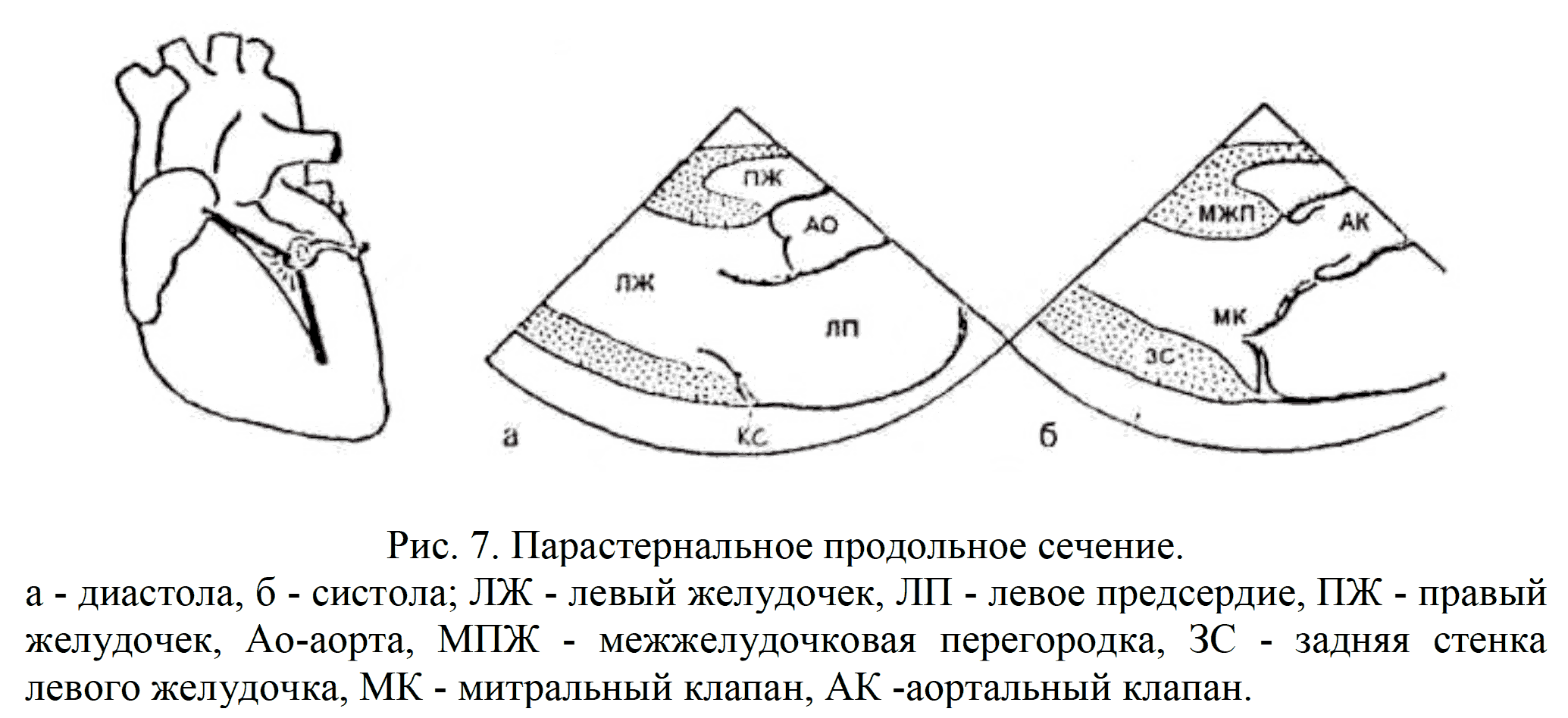
Справа на экране визуализируется изображение восходящего отдела аорты. В просвете его видны полулунные створки аортального клапана. Кзади от аорты располагается левое предсердие.
Слева на экране - изображение левого желудочка. Межжелудочковая перегородка соединяется с передней стенкой аорты, задняя стенка левого желудочка - с задней стенкой левого предсердия. Между левым предсердием и левым желудочком располагается митральный клапан.
Для получения парастернальных поперечных сечений сердца датчик разворачивают на 900, направляя ультразвуковую плоскость по короткой оси.
Сечение на уровне позволяет увидеть «рассеченную» поперек аорту и в просвете ее 3 створки аортального клапана (рис.8).
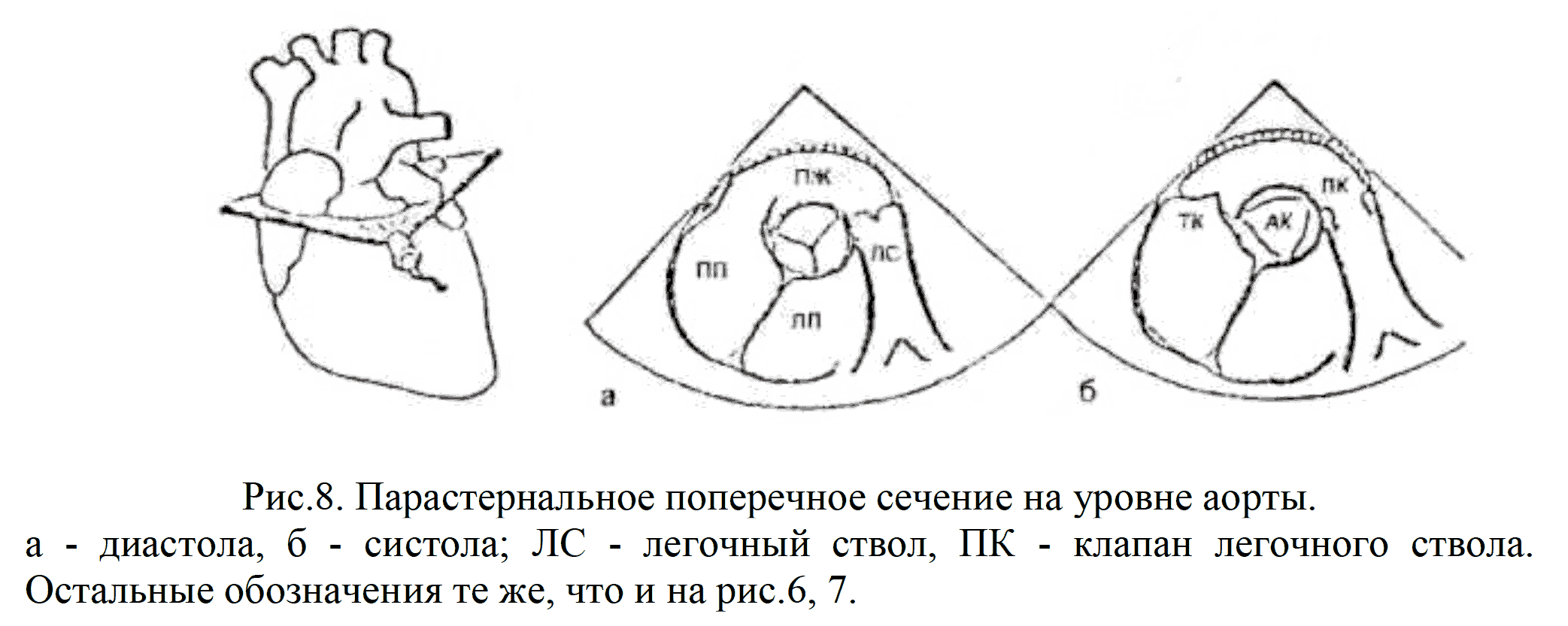
Кзади от аорты располагаются левое и правое предсердия, разделенные межпредсердной перегородкой.
Кпереди от аорты находится выходной тракт правого желудочка. Слева на экране находится изображение трикуспидального клапана, справа - легочный ствол и его клапан.
Поперечное сечение на уровне створок МК позволяет получить поперечный срез ЛЖ в виде круга. В центре располагаются движущиеся створки МК. Спереди и слева к ЛЖ примыкает полость ПЖ (рис.9).
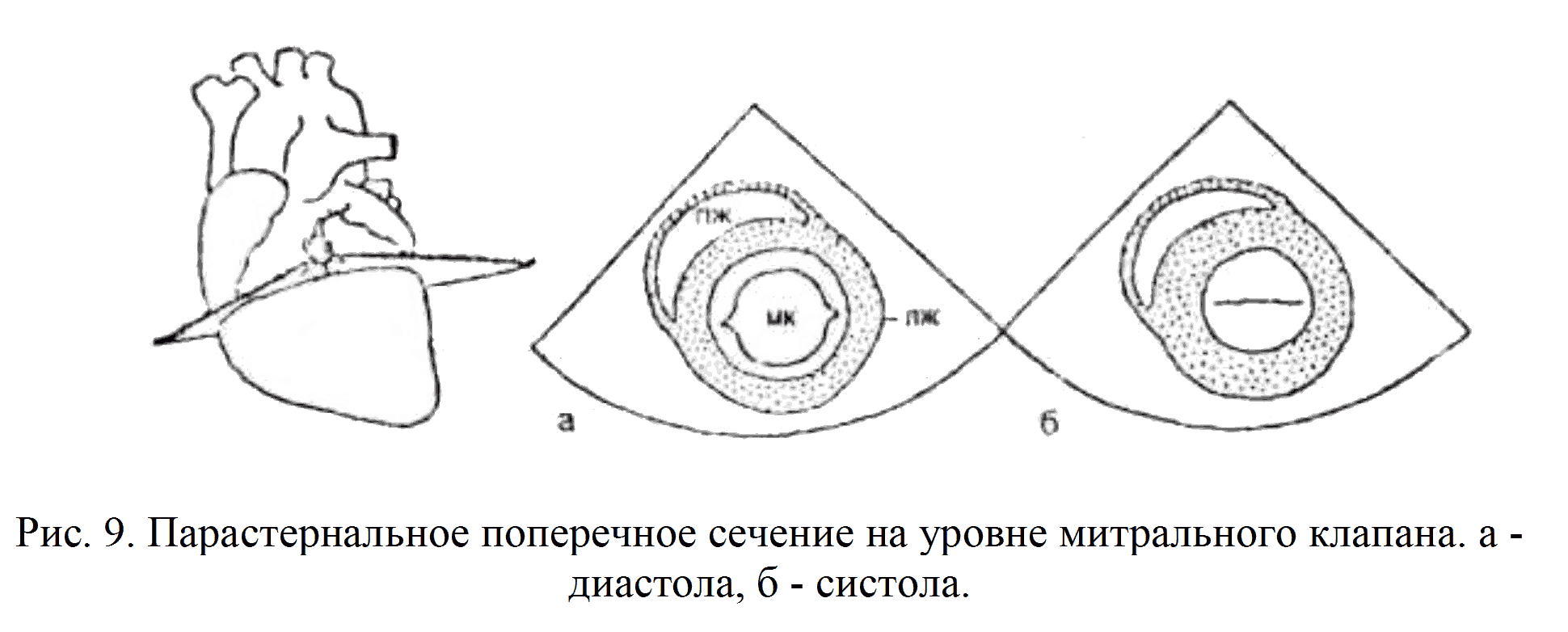
Поперечное сечение на уровне папиллярных мышц напоминает предыдущее. Вместо МК на экране визуализируются папиллярные мышцы в виде утолщений стенок ЛЖ (рис.10).
Локация из верхушечной области.
Проводится из области пальпации верхушечного толчка.
Верхушечное 4-камерное сечение: на экране все камеры сердца видны одновременно, сверху - изображения желудочков, снизу - предсердий. Визуализируются обе перегородки. Между предсердиями и желудочками располагаются Л-У клапаны. Перегородочная створка трикуспидального клапана крепится ближе к сердца на расстоянии 5-10 мм от передней створки МК (рис.11).
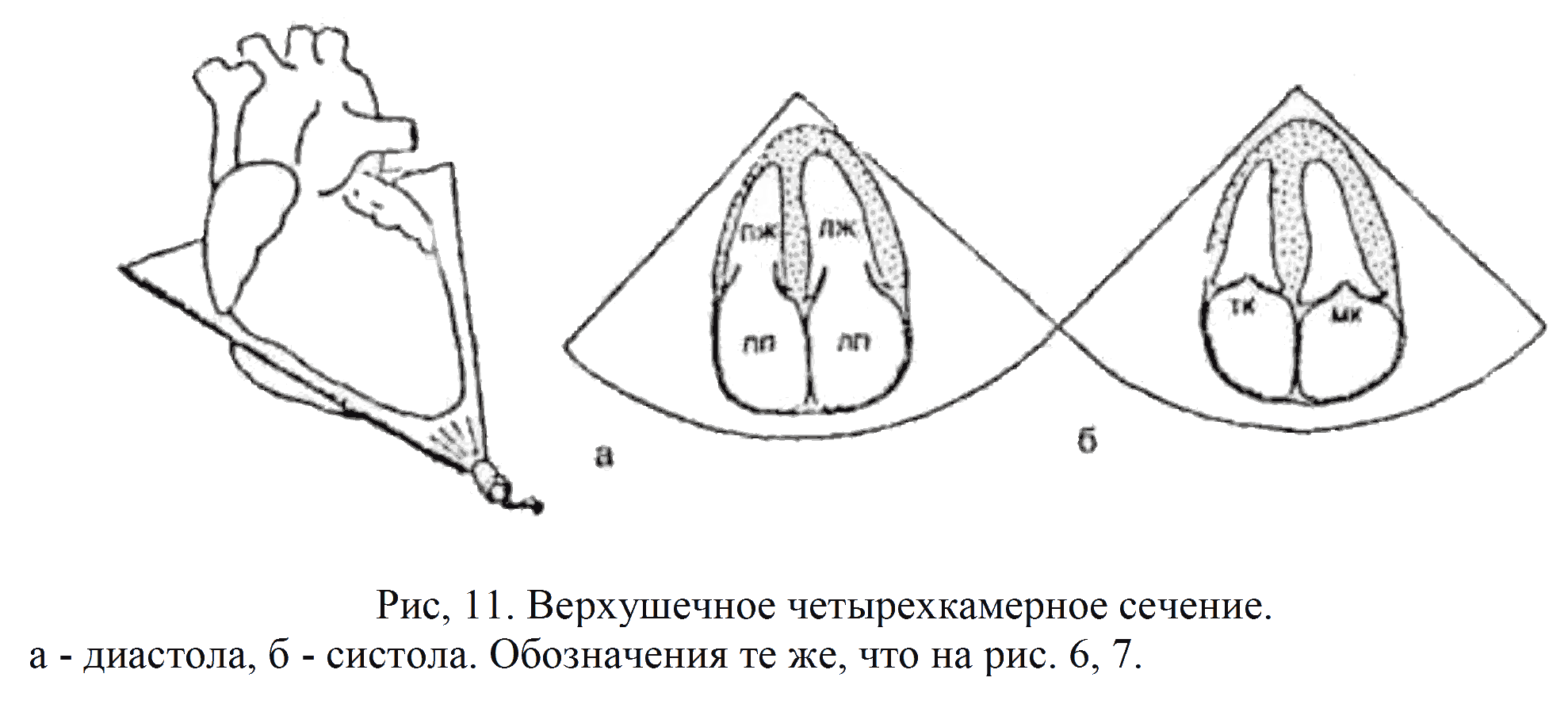
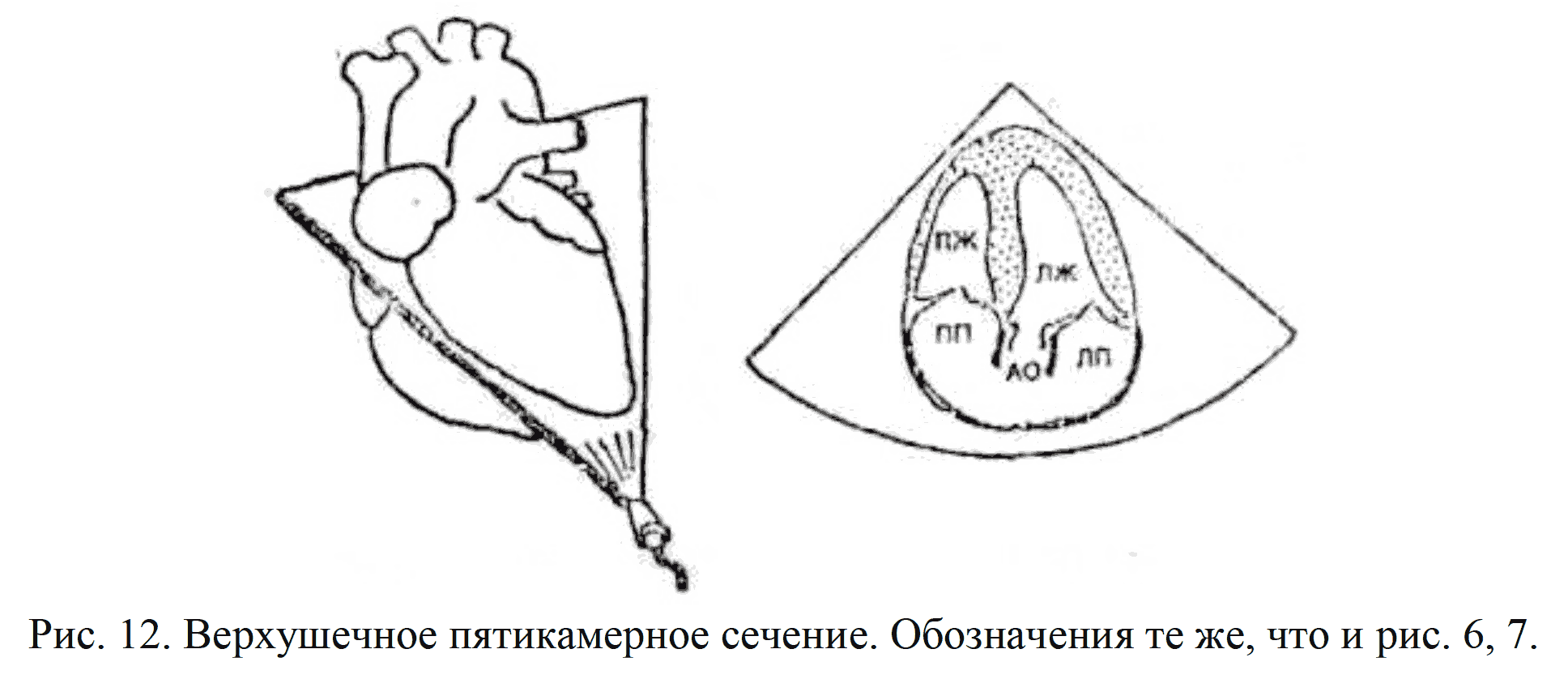
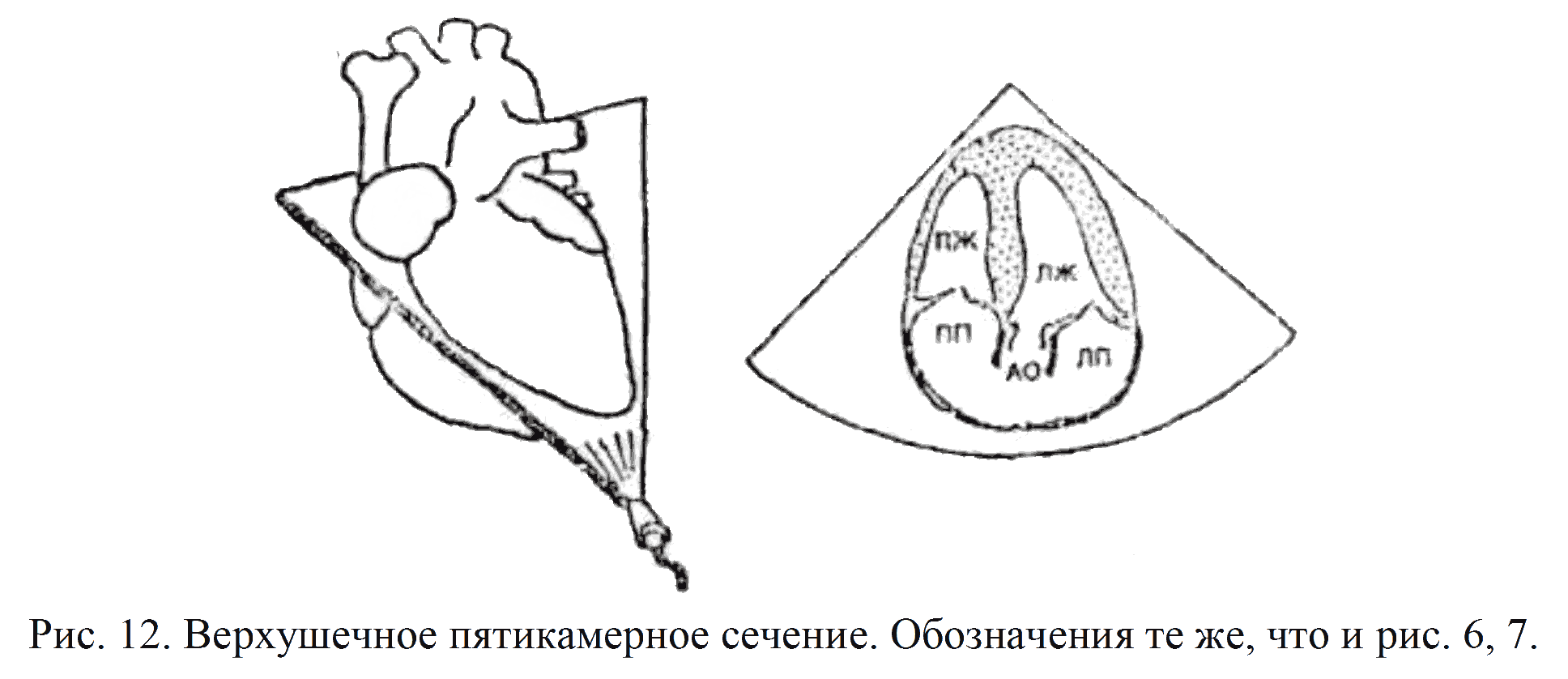
Верхушечное 5-камерное сечение: плоскость локации проходит больше кпереди, что позволяет визуализировать не только 4 камеры, ной корень аорты вместе с путем оттока из ЛЖ (рис. 12).
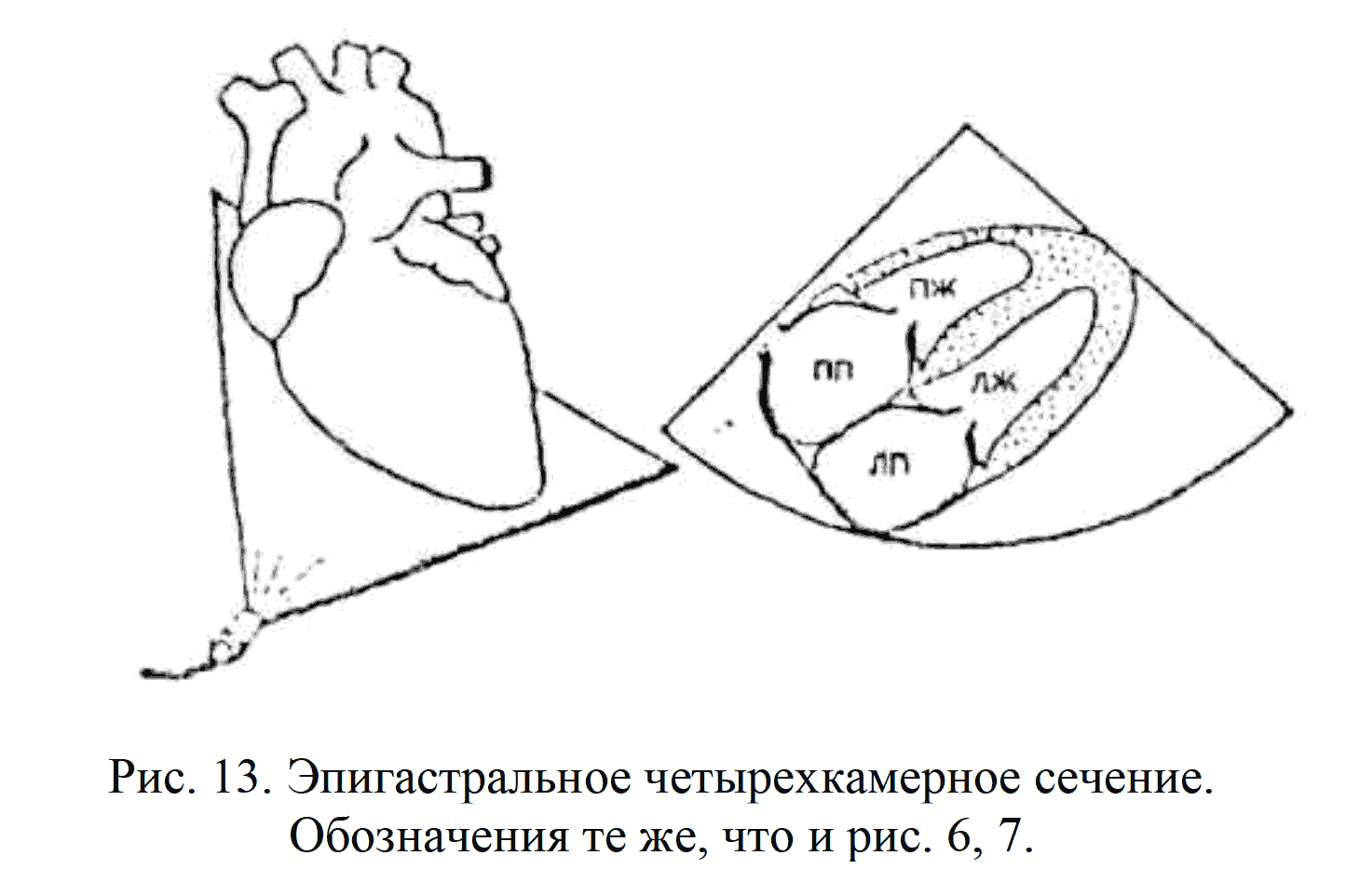
Локация из эпигастральной области.
Локация из этого доступа возможна только на вдохе и при возвышенном положении грудной клетки.
Эпигастральное 4-камерное сечение (рис. 13).
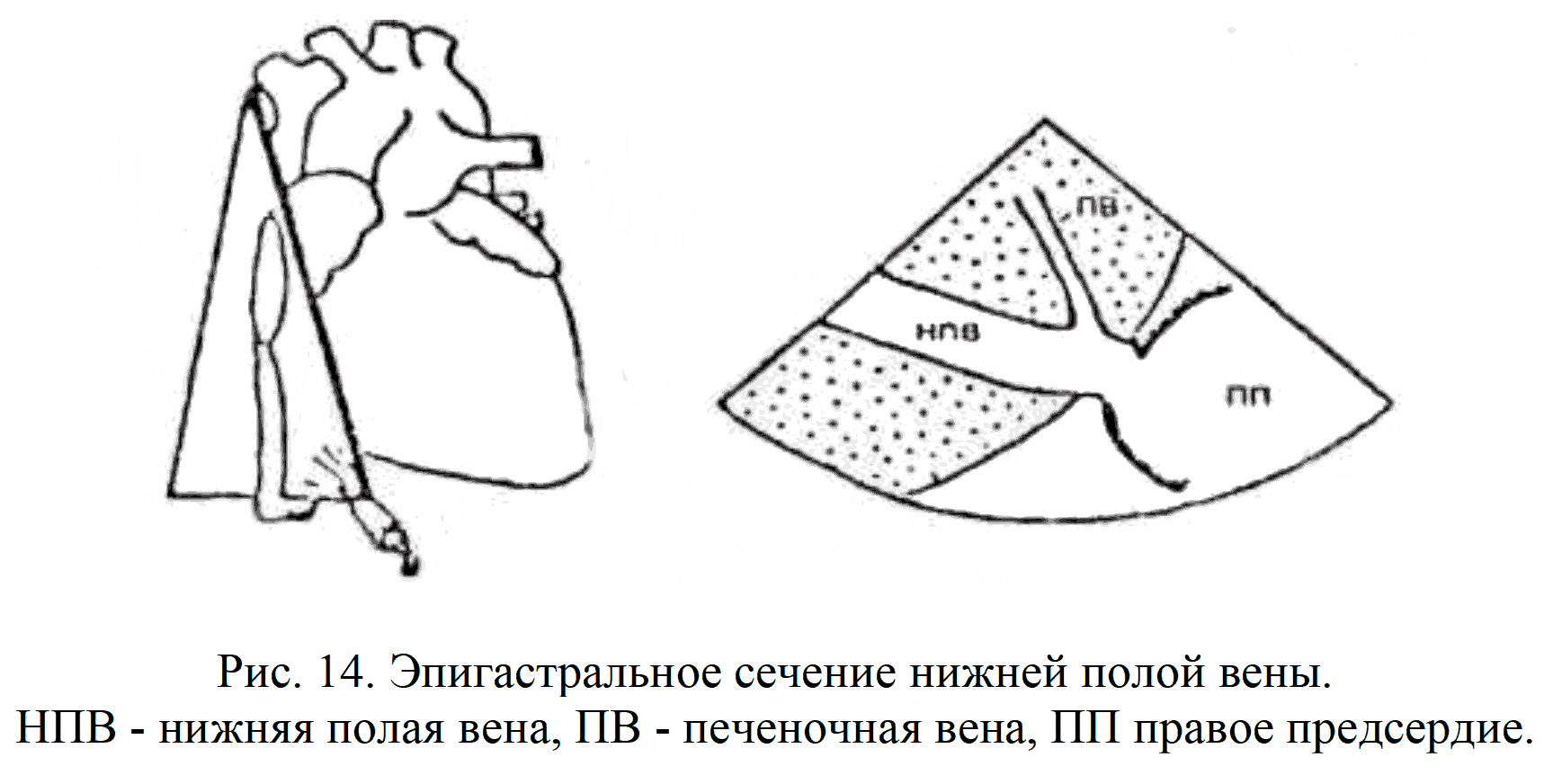
Эпигастральное сечение нижней полой вены и печеночных вен, проходящих через печень и впадающих в правое предсердие (рис.14).
Локация из надгрудинной области.
Больного необходимо уложить на спину, под лопатки подложить валик таким образом, чтобы голова оказалась запрокинутой и повернутой немного в сторону. Датчик устанавливают в надгрудинную ямку. Изображение можно получить на выдохе пациента.
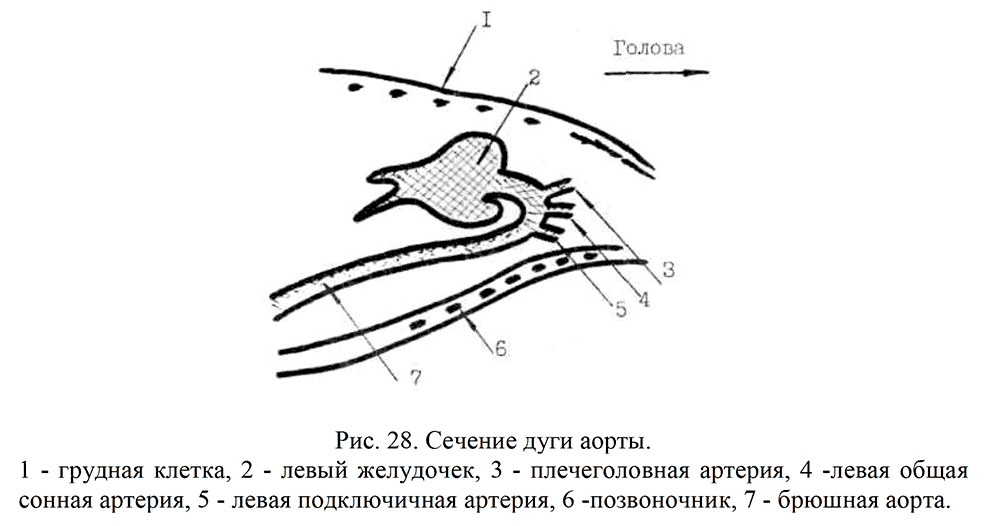
Продольное сечение дуги аорты позволяет увидеть собственно дугу, ее нисходящий и восходящий отделы (рис. 15).
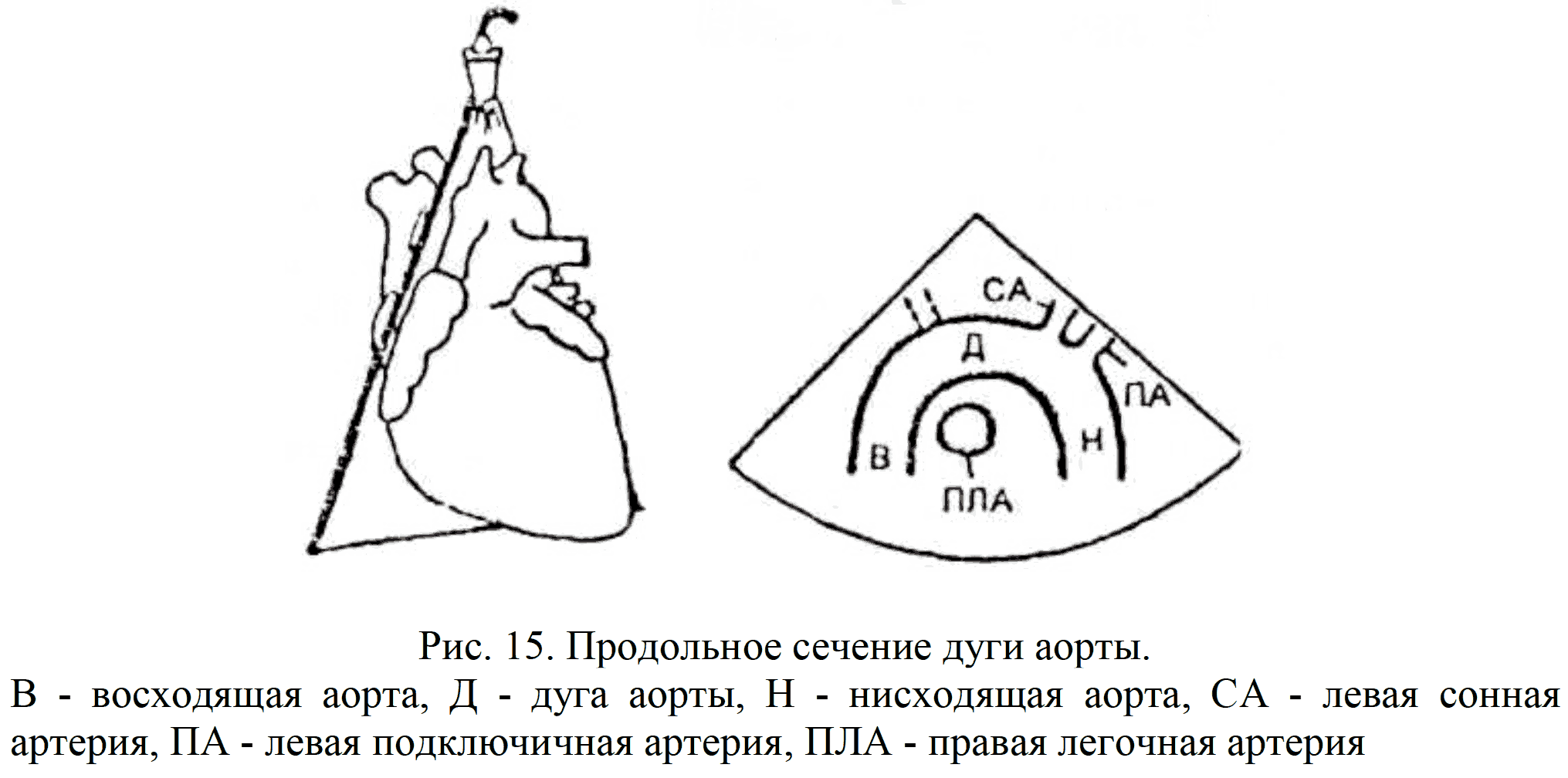
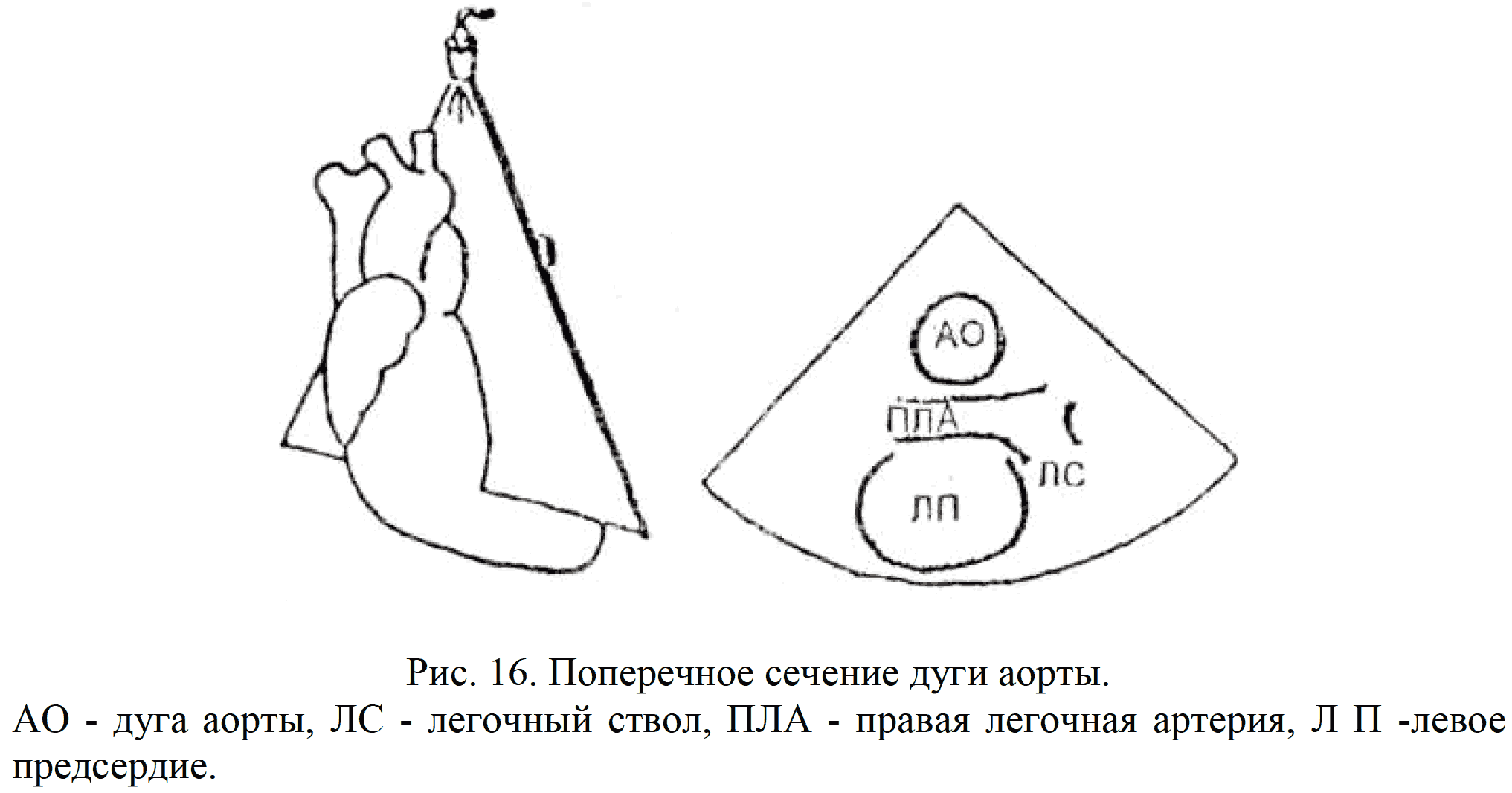
Вверху справа на экране удается визуализировать отходящие от аорты крупные сосуды - левую сонную и левую подключичную артерии. Плечеголовной ствол слева расположен больше кзади. Ниже дуги аорты располагается поперечное сечение правой ветви легочной артерии. Поперечное сечение дуги аорты позволяет увидеть аорту, правую ветвь легочной артерии, область бифуркации легочного ствола (рис.16)
Тема З
Основные эхокардиографические признаки различных заболеваний сердца. Приобретенные пороки
Учебная цель: ознакомить с основными эхокардиографическими признаками приобретенных пороков сердца.
Приобретенные пороки относятся к числу достаточно распространенных заболеваний сердца. Своевременная и правильная их диагностика имеет важное значение для определения тактики лечения и прогноза. Методом верификации приобретенных пороков сердца и их осложнений является одномерная (М-режим) и двухмерная (В-режим) эхокардиография в сочетании с допплеровским методом исследования кровотока. При ультразвуковом исследовании выявляются следующие изменения.
Митральный стеноз.
- Уменьшение открытия створок МК в диастолу;
- Уменьшение скорости раннего диастолического прикрытия перед ней створки МК;
- Однонаправленное (конкордантное) движение створок МК;
- Изменение структуры створок МК (фиброз-кальциноз);
- Уменьшение площади митрального отверстия (Smo);
- Увеличение левого предсердия и правых камер;
- Увеличение скорости трансмитрального потока в диастолу.
Митральная регургитация.
- Регистрация обратного тока крови в систолу в полости левого предсердия при проведении допплеркардиографии;
- Патологические изменения со стороны створок МК;
- Кальциноз фиброзного кольца МК;
- Нарушение целостности хордального аппарата МК:
- Увеличение левых камер и экскурсии стенок левого желудочка.
Пролапс митрального клапана.
- Пролабирование 1 или 2 створок МК в систолу в полость левого предсердия, зарегистрированное в 2-х позициях: парастернальной по продольной оси и 4- камерной;
- Увеличение амплитуды открытия МК в диастолу;
- Увеличение скорости открытия передней створки МК.
Аортальный стеноз.
- Уплотнение створок аортального клапана и уменьшение их открытия;
- Множество интенсивных эхо-сигналов в просвете аорты, параллельных ее стенкам в М-режиме;
- Увеличение скорости потока через аортальный клапан в систолу при проведении допплеркардиографии;
- Гипертрофия стенок левого желудочка;
- Дилатация левого предсердия.
Аортальная недостаточность.
- Появление струи аортальной регургитации в выносящем тракте левого желудочка;
- Диастолическое дрожание передней створки МК;
- Дилатация левых камер, больше - левого желудочка;
- Увеличение экскурсии стенок левого желудочка;
- Увеличение диаметра корня аорты;
- Увеличение амплитуды движения стенок аорты в М-режиме.
Трикуспидальная недостаточность.
В норме существует незначительная физиологическая регургитация на ТК.
Причины возникновения патологической ТК регургитации:
а) врожденные - аномалия Эбштейна, синдром Марфана;
б) приобретенные - регургитация возникает как следствие ряда заболеваний: ревматизма, инфекционного эндокардита, легочной гипертензии и т.д.
Прямой признак ТК регургитации - струя регургитации в полости правого предсердия, выявляемая с помощью импульсного допплера (РХ) или цветного допплеровского картирования (ЦДК). В режиме постоянного допплера (СХ) оценивается характер ТК регургитации по интенсивности спектра потока.
Косвенные признаки ТК регургитации - дилатация правых отделов или изолированная дилатация правого предсердия.
Трикуспидальный стеноз.
Причины возникновения ТК стеноза: ревматизм, инфекционный эндокардит, обструкция приносящего тракта опухолью, карциноидный синдром. Основные ультразвуковые признаки:
- Изменение структуры створок ТК и ограничение их открытия.
- Однонаправленное движение створок ТК вследствие спаечного процесса в области комиссур.
- Значительное увеличение правого предсердия, нижней полой вены и печеночных вен при размерах правого желудочка.
Регургитация на клапане легочной артерии.
Физиологическая регургитация на клапане a. pulmonalis наблюдается у большинства людей. Патологическая регургитация может быть врожденной (двухстворчатый клапан a. pulmonalis) и приобретенной. Причины приобретенной легочной регургитации: ревматическое поражение створок (всегда сочетается с поражением остальных клапанов), инфекционный эндокардит, карциноидный синдром, легочная гипертензия любой этиологии.
Основные ультразвуковые признаки:
- Струя регургитации, в выносящем тракте ПЖ, выявляемая с помощью импульсного допплера и цветного картирования.
- Дилатация ствола легочной артерии и ПЖ.
- Структурные изменения створок клапана легочной артерии.
Стеноз клапана легочной артерии.
Врожденный стеноз выявляется в раннем детском возрасте. Причины приобретенного стеноза: ревматизм, инфекционный эндокардит, карциноидный синдром (клапан легочной артерии поражается одновременно с трикуспидальным клапаном), сдавление легочного ствола опухолью переднего или верхнего средостения (псевдостеноз).
Основные ультразвуковые признаки:
- Ускоренный поток в систолу через клапан ЛА, регистрируемый с помощью постоянного допплера.
- Изменения со стороны створок, их однонаправленное движение.
- Выраженная гипертрофия ПЖ.
- Дилатация правых камер.
- Постстенотическая дилатация ствола ЛА.
- Характерное движение створки ЛА в М-режиме.
Легочная гипертензия.
Различают первичную и вторичную легочную гипертензию. Первичная легочная гипертензия (болезнь Айерсы) возникает в результате поражения мелких легочных артерий, чаще встречается у женщин.
Причины вторичной легочной гипертензии:
- приобретенные пороки;
- врожденные пороки с шунтированием крови;
- тромбоэмболия ЛА;
- гипертрофическая кардиомиопатия с обструкцией;
- инфекционный эндокардит с тяжелой регургитацией;
- обширный инфаркт миокарда, постинфарктный кардиосклероз.
Основные ультразвуковые признаки:
- Нарушение движения задней створки клапана ЛА в М-режиме: уплощение диастолической части движения, отсутствие волны 'а', увеличение амплитуды и скорости открытия створки, появление волны 'п' в ранней систоле (рис.17).
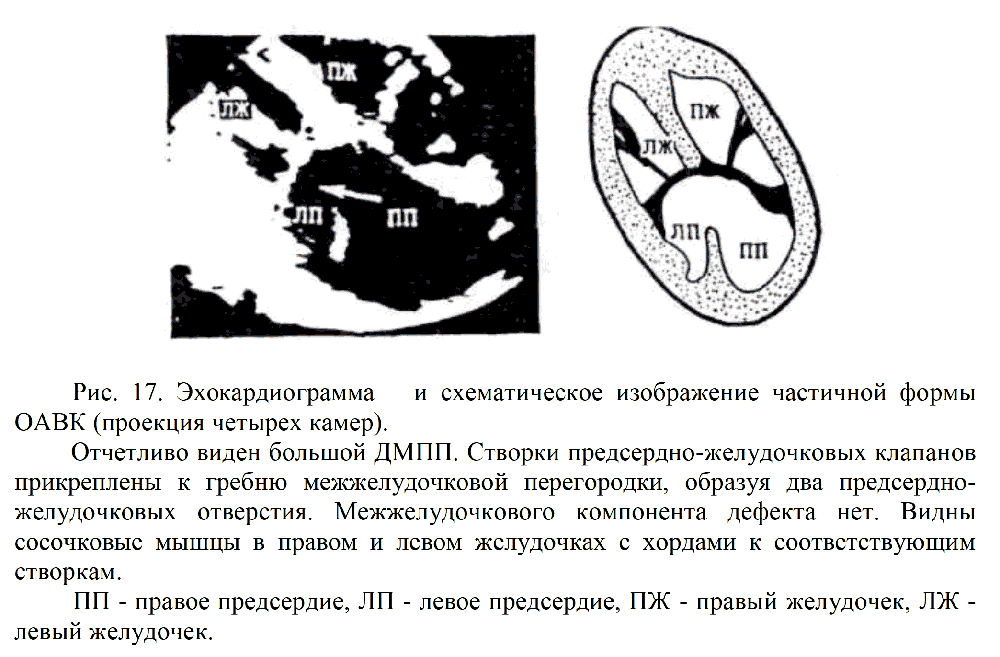
- Дилатация правых камер;
- Гипертрофия правого желудочка при длительно существующей легочной гипертензии.
Тема 4.
Врожденные пороки сердца у взрослых
Учебная цель: ознакомить с основными эхокардиографическими признаками врожденных пороков сердца.
При обследовании пациентов с врожденными пороками сердца (ВПС) следует придерживаться определенного алгоритма:
- идентифицировать клапаны, учитывая их взаимное расположение;
- распознать перегородки сердца, проследить их непрерывность из различных позиций, оценить тип движения межжелудочковой перегородки;
- оценить анатомические взаимоотношения клапанов и МЖП;
- дать характеристику движения створок клапанов;
- измерить камеры, выявить наличие и выраженность дилатации полостей и гипертрофии миокарда желудочков;
- в допплеровском режиме оценить степень клапанной регургитации, сужений на пути кровотока и внутрисердечных шунтов.
Необходимо учитывать, что диагностические критерии включают в первую очередь комплекс анатомических признаков ВПС. Гемодинамические нарушения имеют лишь второстепенное значение.
Дефект межпредсердной перегородки (ДМПП).
Прямой признак- отсутствие или прерывистость эхосигналов от МПП в В-режиме. Двухмерная эхокардиография позволяет визуально локализовать дефект из левого парастернального доступа в сечении по короткой оси и из субкостального доступа в 4- камерном сечении сердца. М-режим не дает возможности визуализировать дефект, но позволяет выявить косвенные признаки ДМПП:
- значительное увеличение полости ПЖ;
- парадоксальное движение МЖП;
- увеличение экскурсии передней створки ТК;
- относительное уменьшение размера ЛЖ.
Степень гемодинамических нарушений зависит от размера дефекта. Легочная гипертензия развивается только при большом объеме сброса.
Дефект межжелудочковой перегородки (ДМЖП).
Дефекты могут располагаться в любой части МЖП, сочетаться с различными ВПС. Бывают одиночные и множественные дефекты. Тяжесть гемодинамических нарушений определяется размером и локализацией дефекта, степенью легочной гипертензии.
Прямой признак - непосредственная визуализация дефекта из апикального и субкостального доступов, а также из парастернального доступа в сечении по короткой оси.
Косвенные признаки порока лучше выявляются с помощью М-режима:
- увеличение полостей желудочков;
- увеличение экскурсии стенок ЛЖ;
- гипертрофия преимущественно передней стенки ПЖ;
- увеличение скорости диастолического движения МК;
- нарушение движения створки клапана ЛА, характерное для легочной гипертензии.
Допплерэхография (Д-ЭХОКГ) позволяет регистрировать турбулентный систолический поток над дефектом.
Открытый артериальный проток (ОАП).
Прямой признак-обнаружение протока. Локация из парастернальной позиции датчика по длинной оси легочной артерии (поперечный срез на уровне аорты), а также из супрастернальной позиции позволяет визуализировать проток в виде «дополнительного сосуда».
Дополнительные эхографические признаки:
- 1.Расширение левых камер, увеличение экскурсии стенок ЛЖ как проявление его объемной перегрузки.
- 2.Расширение легочной артерии (ЛА).
- 3.Обнаружение в просвете ЛА систолического и диастолического потоков при Д- ЭХОКГ.
- 4.Регистрация в просвете ЛА мозаичного потока теплых тонов, направленного к датчику.
Открытый атриовентрикулярный канал (ОАВК).
В основе этого порока лежит недоразвитие ткани эндокардиальных подушечек, что приводит к различным дефектам АВ-клапанов и перегородок сердца. Различают частичный, общий и косой АВ-каналы.
Эхокардиографические признаки частично открытого АВ - канала:
- Первичный ДМПП и (или) ДМЖП.
- Аномальное прикрепление фиброзного кольца МК, АВ - клапаны расположены на одном уровне.
- Сужение пути оттока ЛЖ - локализация передней створки МК до передней стенки аорты.
- Аномалии МК и ТК.
- Объемная диастолическая перегрузка правых отделов.
При общем АВ-канале имеется также митрально-трикуспидальное продолжение, т.е. непосредственный переход передней створки МК в створку ТК.
Д-ЭХОКГ:
- турбулентный поток сброса на уровне МПП;
- митральная регургитация;
- трикуспидальная регургитация.
Для косого АВ - канала характерно сообщение между ЛЖ, ПП и ПЖ из-за дефекта в АВ - перегородке, расщепление септальной створки ТК. При Д-ЭХОКГ определяется сброс из ПП и трикуспидальная регургитация (рис. 17, 18).
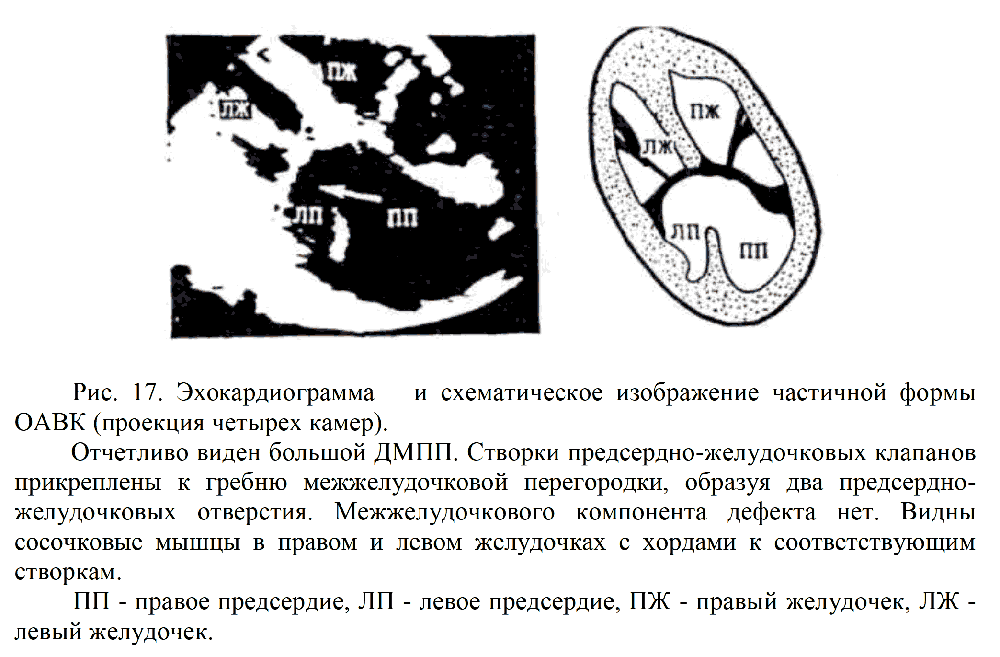
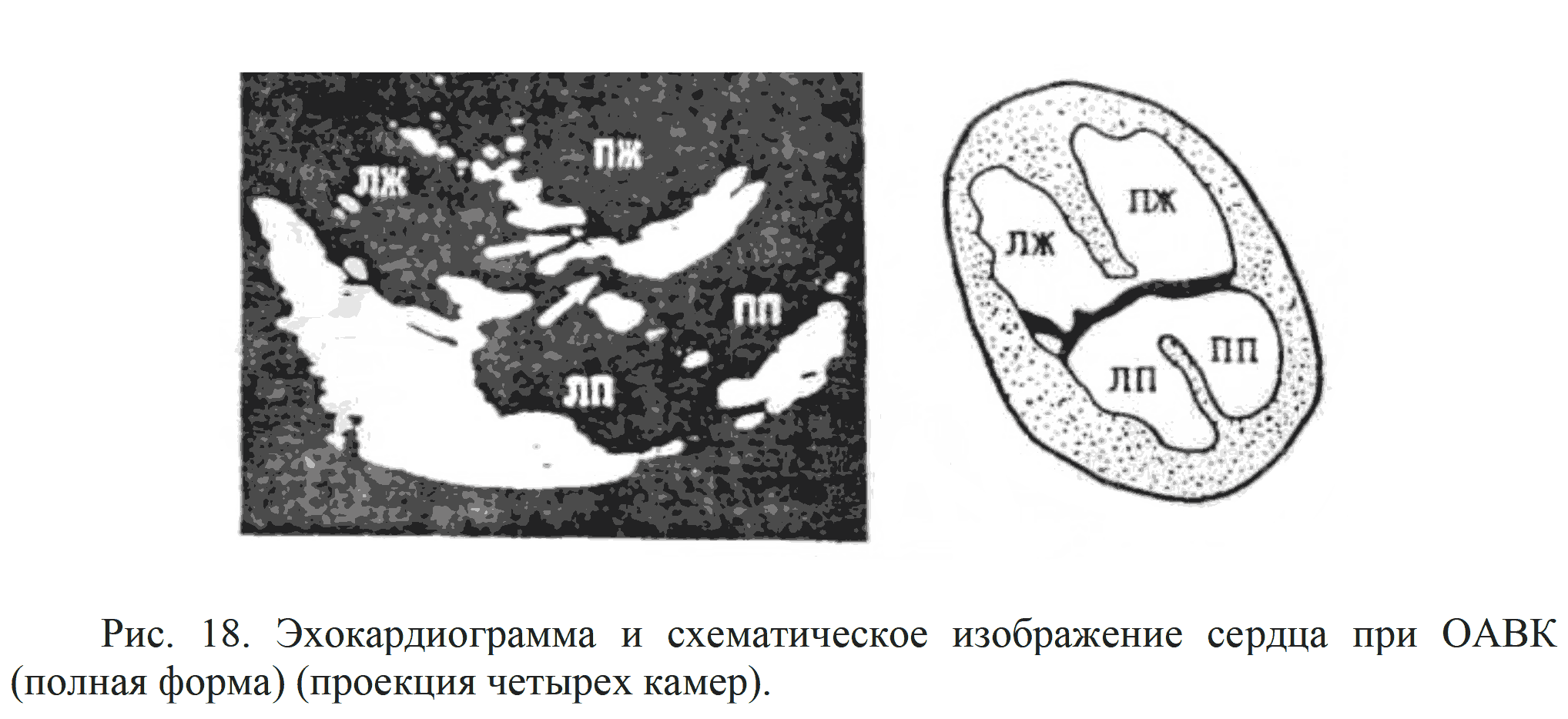
Видно, как общая створка предсердно-желудочкового клапана перекидывается через гребень межжелудочковой перегородки, не прикрепляясь к нему. Образуются межпредсердный и межжелудочковый компоненты дефекта в перегородке.
ПП - правое предсердие, ЛП - левое предсердие, ПЖ - правый желудочек, ЛЖ - левый желудочек
Пороки с препятствием оттоку крови из желудочков.
Стеноз легочной артерии.
- Утолщение створок ЛА с неполным открытием их в систолу.
- Гипоплазия фиброзного кольца ЛА, ствола и ветвей.
- Характерное диастолическое движение створки ЛА в М-режиме.
- Гипертрофия ПЖ.
- Д-ЭХОКГ: систолический градиент давления на ЛА.
Триада Фалло.
При сочетании ДМПП и стеноза ЛА обнаруживаются следующие ЭХОКГ - признаки порока:
- ДМПП.
- Утолщение створок Л А.
- Гипоплазия ЛА.
- Систолический градиент давления на ЛА.
- Сброс на уровне ДМПП.
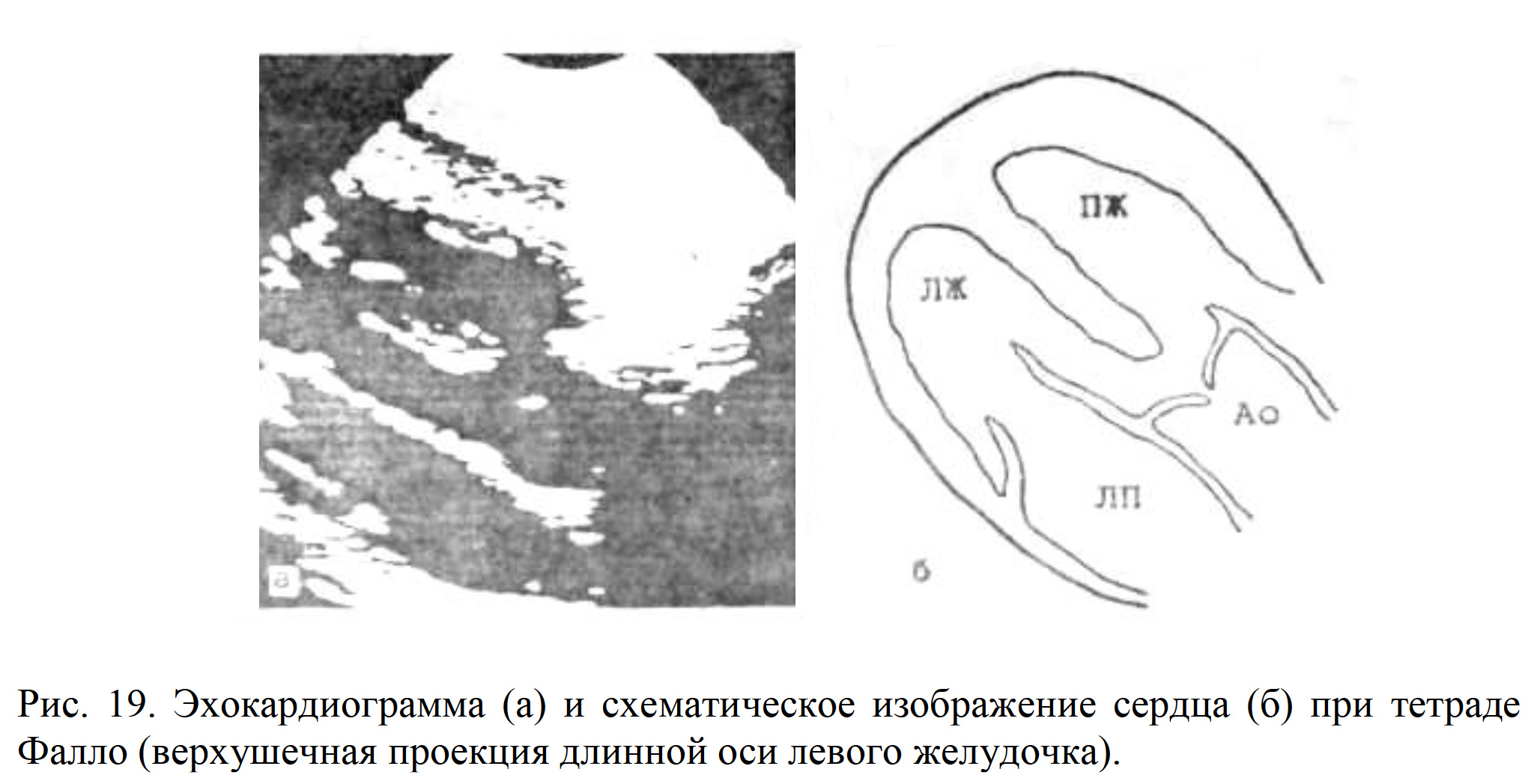
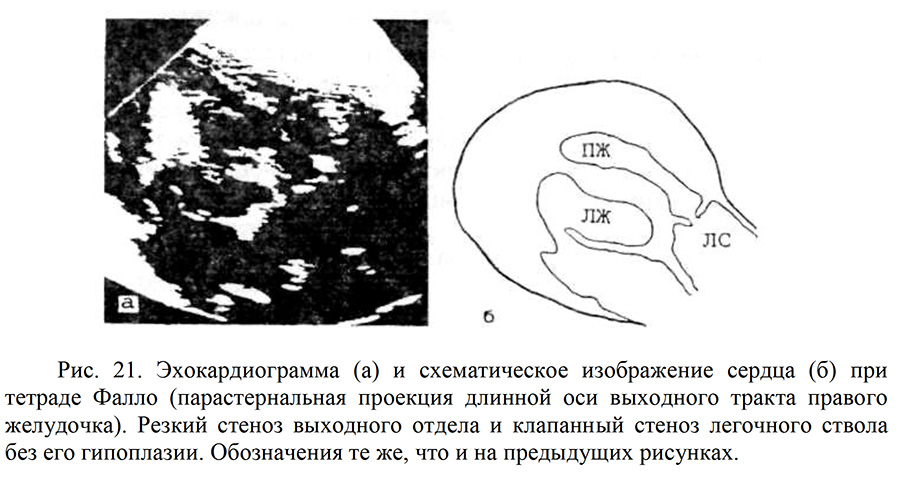
Тетрада Фалло. ЭХОКГ признаки:
- Визуализация ДМЖП, поток сброса на уровне МЖП.
- Систолический градиент давления между ПЖ и ЛА, обусловленный стенозом легочной артерии.
- Гипертрофия ПЖ.
- Декстрапозиция аорты: аорта сидит «верхом» над МЖП, сообщаясь с обоими желудочками. При сканировании от верхушки к основанию МЖП не переходит в переднюю стенку аорты, как в норме; аорта увеличена (рис. 19, 21).
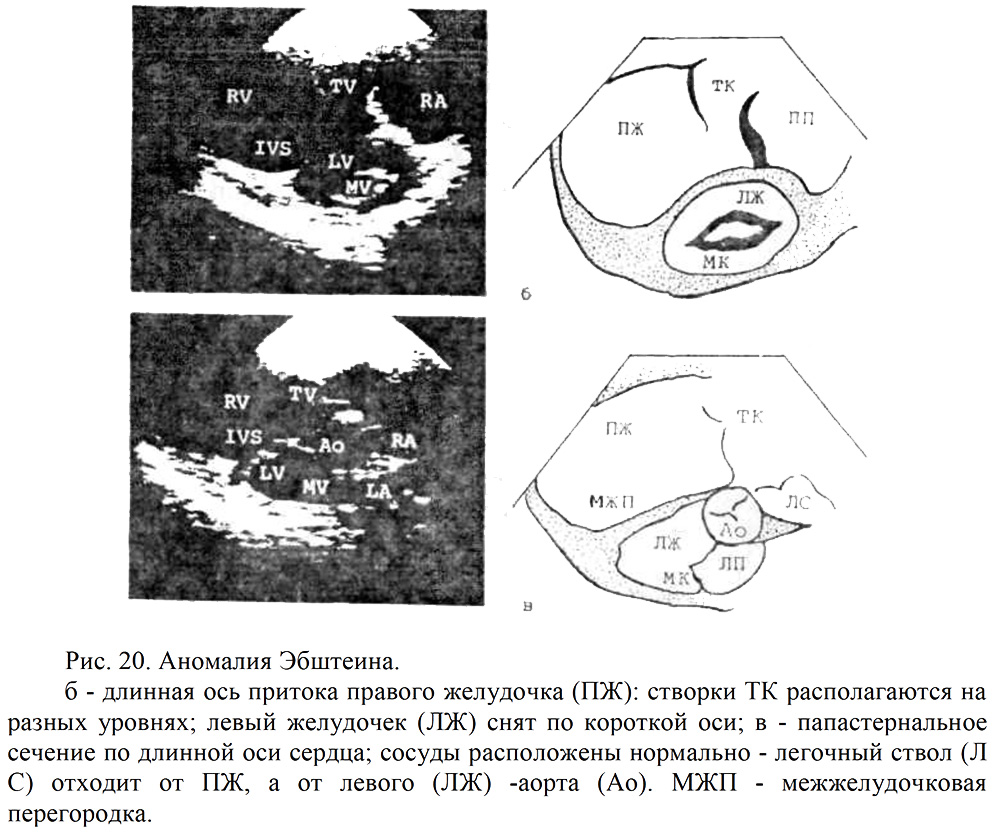
Аномалия Эбштейна.
- Смещение книзу от фиброзного кольца к верхушке ПЖ одной, двух или трёх створок ТК.
- Выявление атриализованной части ПЖ.
- ТК регургитация вследствие нарушения функции ТК.
- Объемная диастолическая перегрузка правых отделов (рис.20).
Тема 5
Ишемическая болезнь сердца
Учебная цель: ознакомить с основными эхокардиографическими признаками нарушений локальной и глобальной сократимости миокарда при ИБС.
Задачи эхокардиографии в диагностике ИБС и ее осложнений:
- Поиск зон нарушения регионарной сократимости миокарда.
- Выявление дилатации полостей левых камер.
- Оценка систолической и диастолической функций ЛЖ.
- Диагностика осложнений ИБС.
Атеросклероз коронарных артерий вызывает сужение их просвета вплоть до полной окклюзии и является анатомическим субстратом ИБС. Основное следствие ИБС - появление участков ишемии и некроза миокарда с последующим нарушением сократимости сердца.
Асинергия - неодновременное сокращение различных сегментов миокарда.
Нарушения локальной сократимости ЛЖ обозначают в следующих терминах:
- Гипокинезия - снижение амплитуды систолического движения пораженных сегментов миокарда (экскурсия МЖП - в пределах 0 - З мм при норме 5 мм; ЗС - менее 5 мм при норме 1,1 см).
- Акинезия - отсутствие движения участка миокарда.
- Дискинезия - движение пораженного участка в направлении, противоположном нормальному.
Осложненные формы ИБС:
- Вторичный пролапс МК.
- Отрыв хорд МК.
- Дисфункция папиллярных мышц.
- Постинфарктный ДМЖП.
- Аневризма аорты.
- Аневризма ЛЖ.
- Тромб верхушки ЛЖ
На эхокардиограмме аневризма ЛЖ характеризуется истончением и дискинезией пораженной стенки; отмечается значительное увеличение полости ЛЖ, движение передней створки МК небольшой амплитуды, имеет остроконечные пики в диастолу («алмазообразная» форма движения МК). Аневризма диагностируется и в том случае, если имеется обширная зона акинезии миокарда, занимающая более 40% от площади ЛЖ. Зачастую полость аневризмы выстилает тромб. «Свежие» тромбы отличаются высокой эхогенностью. «Старые» тромбы имеют участки кальциноза. Пристеночный тромб укрепляет стенку аневризмы
Тема 6.
Опухоли сердца
Учебная цель: ознакомить курсантов с эхокардиографическими проявлениями наиболее распространенных опухолей сердца.
Опухоли сердца разнообразны по этиологии и локализации. Различают первичные и вторичные новообразования сердца.
Первичные опухоли бывают:
- доброкачественные;
- злокачественные.
Среди доброкачественных опухолей наиболее часто встречаются миксомы. Миксома - мобильное образование, подвижность которого обусловлена тонкой ножкой, на которой крепится тело миксомы. Подвижность миксомы создает возможность ее продвижения стоком крови.
Типичное место прикрепления миксомы - межпредсердная перегородка. Как правило, она растет в полость ЛП, но может локализоваться и в ПП.
В-режим: миксома определяется по наличию плотного образования между створками МК, провисающего в ЛЖ во время диастолы через клапанное отверстие из Л П. Обычно ее диаметр около 2-3,5см. Проводится сканирование по длинной и короткой оси из левого парастернального доступа.
М-режим: интенсивный эхо-сигнал от опухоли создает впечатление митрального стеноза с кальцинозом створок.
Достоверный симптом миксомы ЛП - устойчивые эхосигналы облаковидной конфигурации, исходящие из ЛП во время систолы желудочков. Вторичные опухоли развиваются метастатическим путем либо в результате прорастания опухоли из другого органа.
Тема 7.
Перикардиты
Учебная цель: ознакомить курсантов с основными ультразвуковыми признаками перикардитов.
Перикардит - воспаление сердечной сорочки. К наиболее частым причинам возникновения перикардита относят: туберкулез, ревматизм, пневмонию, уремию. Принято выделять экссудативный, адгезивный и констриктивный перикардит.
В норме листки перикарда плотно соприкасаются друг с другом. Накопление жидкости в полости перикарда перикарда вызывает их расхождение, между ними появляется свободное от эхосигналов пространство, размеры которого зависят от ее объема.
Прямой признак экссудативного перикардита - наличие анэхогенной зоны между пери- и эпикардом.
При незначительном количестве выпота величина эхосвободного пространства не более 3-4 мм. В М-режиме такой выпот определяется только в области задней стенки ЛЖ.
При умеренном количестве жидкости между листками перикарда эхо-свободное пространство находится в пределах 3-8 мм. При М-сканировании видно, что количество выпота увеличивается от основания к верхушке сердца.
Широкое (9-20 мм и более) расхождение листков перикарда сзади и спереди сердца наблюдается при выраженном выпоте в полости перикарда. Отмечается гиперкинезия свободных стенок сердца и МЖП.
Массивный перикардиальный выпот может осложниться тампонадой сердца. Эхографические особенности этого грозного осложнения - уменьшение размеров и объемов обоих желудочков, связанное с фазами дыхания, резкое снижение показателей сократимости миокарда. Наличие тампонады требует проведения неотложных мероприятий.
Морфологическую основу адгезивного перикардита составляют обширные спайки между эпи- и перикардом, приводящие иногда к полному сращению.
При ультразвуковом исследовании у таких больных определяются утолщенные и уплотненные листки перикарда. Движение их становится однонаправленным. Между ними определяется эхосвободное пространство, заполненное слоистой массой.
При констриктивном перикардите происходит сращение в единый конгломерат наружного и внутреннего листков перикарда с их последующим обызвествлением и формированием плотной капсулы («панцирное» сердце), приводящей к выраженным нарушениям внутрисердечной и общей гемодинамики. При констрикции проявляются специфические феномены, которые лучше распознаются с помощью М-режима. Наблюдается нарушение кинетики задней стенки ЛЖ и МЖП, а также створок клапанов. При двухмерной эхокардиографии определяется плотная тень, окружающая сердце.
Тема 8
Кардиомиопатии
Учебная цель: ознакомить с основными ультразвуковыми признаками кардиомиопатий.
Кардиомиопатии - группа заболеваний миокарда неизвестной этиологии.
Различают дилатационную, гипертрофическую и рестриктивную кардиомиопатий. В основе этой классификации лежат структурные и функциональные нарушения миокарда, характерные для каждой формы заболевания.
Дилатационная кардиомиопатия.
ЭХОКГ признаки:
- Резкое расширение полостей сердца, особенно ЛЖ.
- Относительная недостаточность АВ - клапанов.
- Увеличение расстояния от передней створки МК до МЖП.
- Изменение формы движения МК в диастолу.
- Глобальная гипокинезия стенок ЛЖ.
- Резкое снижение сократительной функции миокарда.
- Выраженная диастолическая дисфункция ЛЖ.
Гипертрофическая кардиомиопатия (ГКМП).
Формы ГКМП: с признаками обструкции выходного тракта ЛЖ и необструктивная.
ЭХОКГ признаки ГКМП без признаков обструкции:
- Гипертрофия стенок ЛЖ;
- Относительное уменьшение полости ЛЖ из-за утолщенных стенок.
- Дилатация ЛП.
- Митральная регургитация.
- Диастолическкая дисфункция ЛЖ по гипертрофическому типу (1-й тип).
1.Незначительная -12-14 мм.
2.Умеренная -14-16 мм.
3.Значительная -16-18 мм.
4.Выраженная -18-20 мм.
5.Высокой степени - более 20 мм.
Наиболее часто встречается гипертоническая необструктивная ГКМП.
ЭХОКГ признаки обструктивной ГКМП:
- Гипертрофия МЖП, особенно ее базальных отделов, значительно преобладающая над гипертрофией других отделов ЛЖ.
- Переднесистолическое движение МК к межжелудочковой перегородке.
- Среднесистолическое прикрытие створок АК.
- Дилатация ЛП.
- Уменьшение полости ЛЖ.
- Ускорение кровотока в выходном тракте ЛЖ и появление градиента давления между ЛЖ и аортой.
- Митральная регургитация.
Рестриктивная кардиомиопатия.
Эхокардиографические признаки:
- Резкое утолщение эндокарда желудочков, преимущественно в верхушечной области.
- Значительная дилатация ЛП и ПП.
- Выраженное нарушение диастолической функции желудочков (2-й тип).
- Уменьшение в объеме или отсутствие измененной полости ЛЖ или ПЖ.
- Трикуспидальная регургитация.
Тема 9
Особенности ультразвукового исследования сердца плода. Врожденные пороки сердца
Учебная цель: ознакомить курсантов с особенностями ультразвукового исследования и кровообращения сердца плода. Изучить диагностические критерии пороков сердца плода.
Кровообращение плода.
На протяжении беременности кровообращение плода из примитивной формы претерпевает значительные изменения.
Кровь из плаценты течет через пупочную вену и входит в венозный проток и сосудистую сеть печени. Из пупочной вены кровь поступает в брюшную полость плода через аранциев проток. Аранциев проток впадает в нижнюю полую вену. Из нижней полой вены через евстахиеву заслонку кровь направляется через овальное окно в левое предсердие (ЛП) и далее в левый желудочек (ЛЖ) и аорту (Ао). Из верней полой вены кровь поступает в правый желудочек и ЛА. Антенатально поток через ЛА составляет лишь 12% кровотока. Основной объем через открытый артериальный проток (ОАП) поступает в нисходящую часть Ао.
Овальное окно и боталлов проток действуют как обходные шунты, позволяющие крови из полых вен, минуя легкие, поступать в систему большого круга кровообращения.
Особенностью кровообращения плода являются условия, при которых, несмотря на наличие, значительно уменьшенного легочного кровотока, работа двух желудочков сохраняется одинаковой. По мере развития легких - это период от 24 до 38 недели - объем крови через боталлов проток уменьшается. Внутриутробно сердце функционирует как насос и распределитель венозных и артериальных потоков.
Следует отметить, что правая и левая половины сердца соединяются параллельно, а не последовательно, как у взрослых. Левый желудочек у плода изгоняет на 20% крови меньше, чем правый.
Основная особенность деятельности сердца плода состоит в том, что оба желудочка нагнетают кровь в Ао, т. е. в большой круг кровообращения. Маленькое сердце плода позволяет обеспечить ткани и органы количеством крови, превышающим в 2-3 раза кровоток взрослого человека.
Высокий метаболизм плода предполагает начало пульсации сердца к концу третьей недели. Вначале эти сокращения слабые и неритмичные. Начиная с 6 недели, они становятся более ритмичными и составляют: в 6 недель 110 ударов в минуту, в 7-8 недель - 180-190, на 12-13 недели -150-160 ударов в минуту
Эхография сердца плода.
К основным компонентам последовательного анализа для диагностики врожденных пороков сердца (ВПС) плода относят:
- Определение положения сердца;
- Идентификация его камер;
- Оценка предсердно-желудочковых соединений;
- Изучение соединений желудочков с магистральными сосудами.
Расположение внутренних органов плода определяют при поперечном сканировании на уровне верхней части живота. В этом сечении желудок и селезенка в норме располагаются слева, портальный синус - справа. Поперечное сечение выше уровня диафрагмы демонстрирует 4-х камерный срез сердца (рис. 22). Данное сечение является самым важным из эхокардиографических сечений плода и позволяет диагностировать большинство пороков сердца.
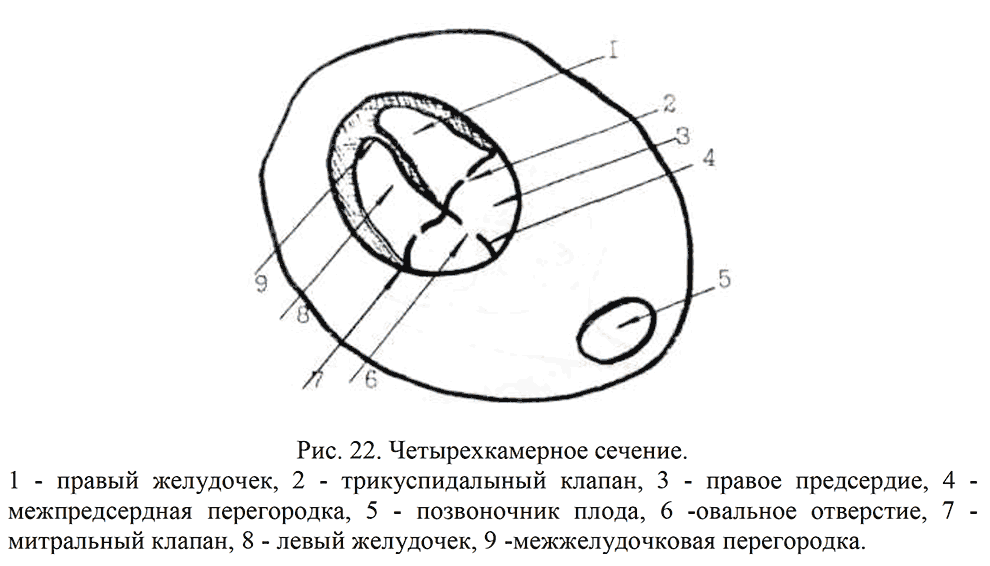
Сечение по длинной оси ЛЖ(рис. 23) позволяет проверить непрерывность соединения между передней стенкой Ао и МЖП, между задней стенкой Ао и передней створкой МК. Необходимо датчик из положения 4-х камерного сечения повернуть в сторону головы плода до получения изображения места начала сосуда из ЛЖ.

Сечение, позволяющее визуализировать на уровне выходного тракта ПЖ(рис. 24), Получают продольное сечение плода, при этом виден выходной тракт из ПЖ к ЛА, направленной кзади.
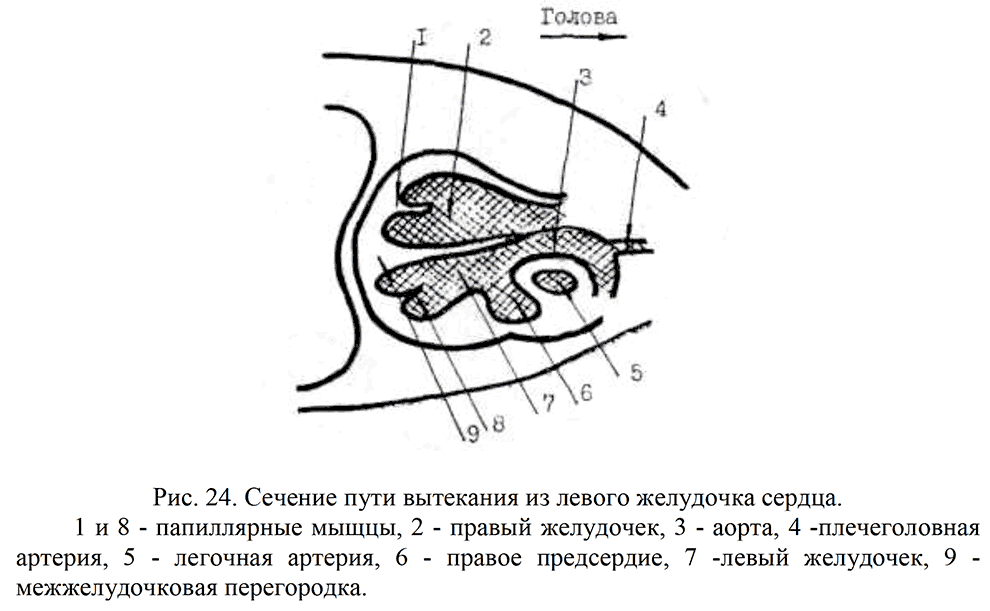
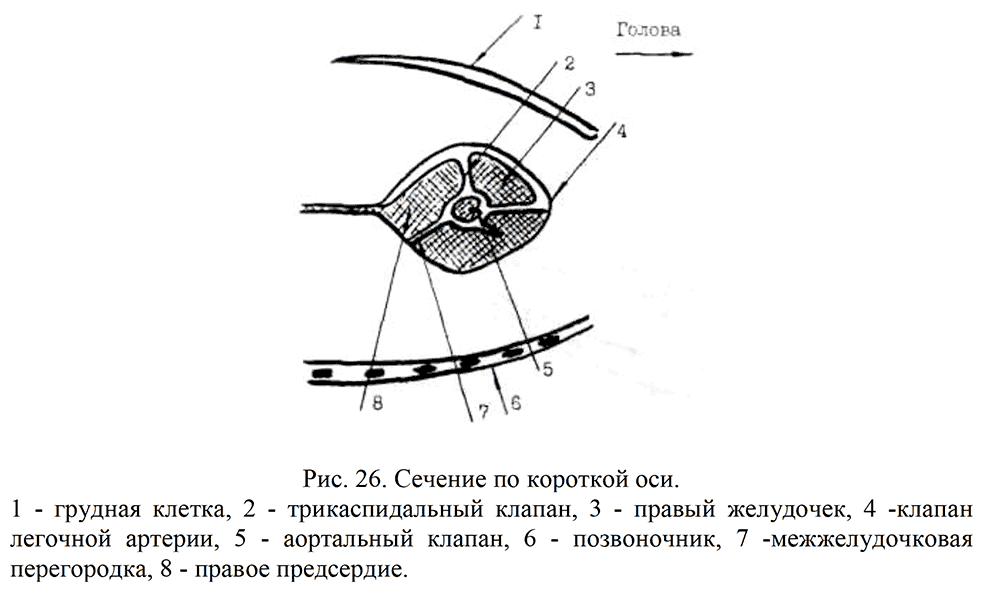
Сечение по короткой оси сердца (рис. 26). Датчик устанавливают параллельно нисходящей Ао, получают поперечное сечение Ао на уровне клапанов, одновременно визуализируются ПП, ТК, ПЖ, клапаны ЛА.
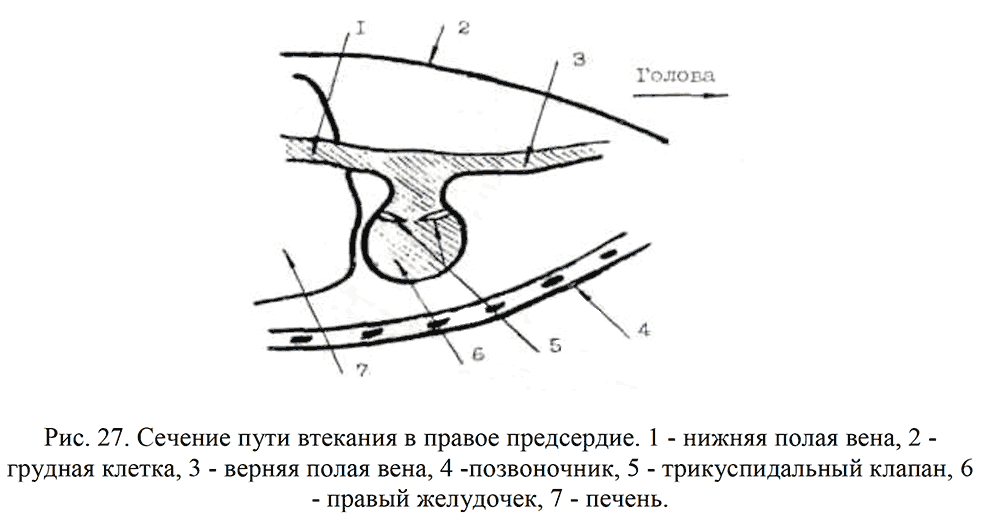
Сечение входного тракта ПП (рис. 27). После четкого изображения брюшного отдела Ао датчик наклоняют к передней стенке грудной клетки. При этом визуализируется продольное сечение верхней и нижней полых вен, правые предсердия и желудочек, ТК.
Сечение дуги Ао (рис. 28). После получения изображения хода брюшной Ао выводят дугу Ао. При этом, одновременно, визуализируются левый желудочек сердца, восходящая Ао, дуга Ао с отходящими от нее сосудами.
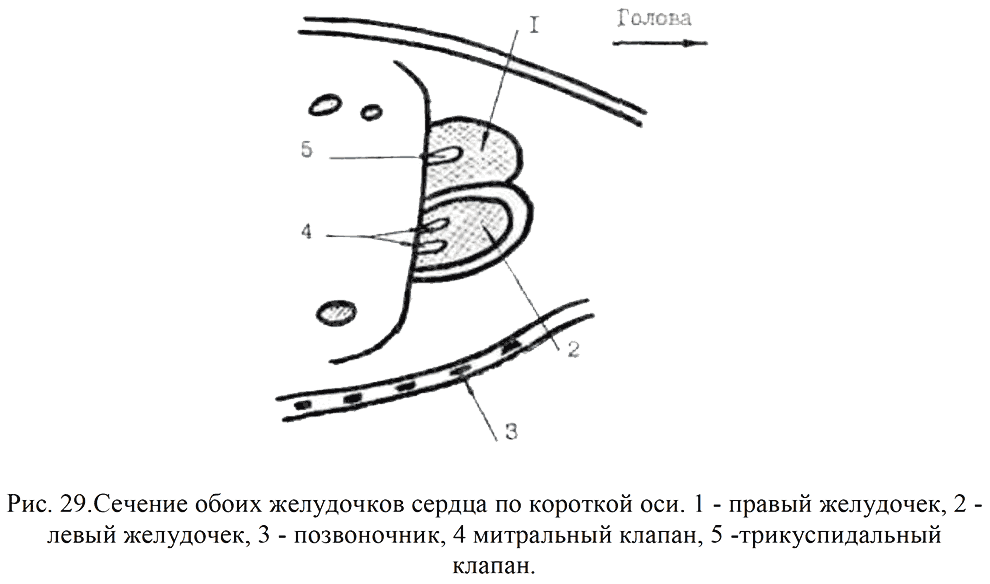
Сечение обоих желудочков по короткой оси (рис. 29). Датчик устанавливают перпендикулярно сечению выходного тракта из левого или правого желудочка до получения изображения обоих желудочков.
Точное получение данных может быть затруднено из-за двигательной активности плода, многоводия, выраженного подкожно-жирового слоя женщины. 24-32 неделя беременности считаются оптимальными для скрининга сердца плода.
Получив изображение сечений сердца, наблюдают регулярность сердечных сокращений, согласованное движение предсердий и желудочков, пульсацию брюшной Ао.
При сердечной недостаточности в полости перикарда может определяться выпот в виде анэхогенного пространства на границе раздела предсердия и желудочка.
Пороки сердца плода.
Дефект межпредсердной перегородки (ДМПП). Патологическая анатомия. Дефекты МПП подразделяются на:
- Дефект МПП в области входных трактов;
- Дефект на уровне полостей предсердий;
- Дефект МПП в области выходных трактов.
Гемодинамика. До тех пор пока шунт справо-налево у плода остается физиологическим, гемодинамические нарушения отсутствуют.
Диагностика основана на выявлении целостности МПП. Большие дефекты МПП
(>3мм) распознаются легко.
Доступ к визуализации:
- срез четырехкамерный;
- срез через верхушку сердца;
- чрезреберный доступ.
- срез четырехкамерный;
- срез через левый и правый желудочки;
- срез по короткой оси.
- дефект МЖП;
- стеноз ЛА и гипертрофия правого желудочка, последний не всегда может выявляться.
- срез четырехкамерный;
- срез через Ао.
- короткая ось магистральных сосудов;
- срез на уровне бифуркации ЛА.
- срез по короткой оси сердца;
- пятикамерный срез.
- срез по длинной оси желудочков;
- короткая ось главных сосудов.
Дефект межжелудочковой перегородки (ДМЖП). Патологическая анатомия. ДМЖП классифицируются в зависимости от места локализации, могут быть:
- Мембранозные;
- Мышечные (чаще трабекулярной части).
Гемодинамика. При изолированном ДМЖП у плода гемодинамические нарушения отсутствуют. Давление в обоих желудочках приблизительно одинаково и даже большие ДМЖП сопровождаются небольшими шунтами в том и другом направлении.
Диагностика основана на выявлении анэхогенного участка в перегородке. Чаще всего ДМЖП локализуется в мембранозной части.
Доступ к визуализации:
Тетрада Фалло.
Патологическая анатомия. Каждый из компонентов тетрады может быть выражен в разной степени. ДМЖП локализуется в основном в перимембранозной или верхней части перегородки. Изменения выходного тракта ПЖ может колебаться от легкого стеноза до атрезии. Степень нахождения Ао над МЖП вариабельна.
Гемодинамика имеет свои особенности у плода. Давление в системном и легочном кругах кровообращения поддерживается на одинаковом уровне. Даже при выраженном стенозе или атрезии ЛА кровь из правого желудочка поступает в Ао и легочное кровообращение осуществляется путем ретроградного кровотока через артериальный проток.
Диагностика основывается на обнаружении расширенной Ао, заходящей на МЖП. Кроме того, имеет место:
Доступ к визуализации:
Аномалия Эбштейна.
Патологическая анатомия. Смещение створок трехстворчатого клапана приводит к разделению правого желудочка на два отдела: верхний, или атриализованный, и нижний, собственно желудочек. Стенки правого желудочка заметно утолщены.
Гемодинамика. Дисплазия и смещение трехстворчатого клапана приводят к его недостаточности с регургитацией в правое предсердие в фазу систолы, что может вызвать у плода застойную сердечную недостаточность.
Диагностическим критерием служит смещение трехстворчатого клапана в глубь правого желудочка. Правое предсердие расширено.
Доступ к визуализации: срез четырехкамерный.
Общий предсердно-желудочковый канал (синоним: общий атрио-вентрикулярный канал).
Патологическая анатомия включает дефекты в нижней части МПП и верхнем отделе МЖП. Размеры дефекта могут быть разными.
Гемодинамика. Основная проблема данного порока заключается в недостаточности атрио-вентрикулярных клапанов, связанной с нарушением их анатомии. Это может приводить к регургитации крови в предсердия и застойной сердечной недостаточности.
Диагностика основывается на выявлении дефекта нижней части МПП и в верхнем отделе МЖП.
Неполная форма данного порока имеет дефект только нижней части МПП, полна форма-наличие общей створки на уровне атриовентрикулярных клапанов.
Доступ к визуализации: четырехкамерный срез.
Стеноз легочной артерии (ПА).
Патологическая анатомия. Стеноз ЛА в основном обусловлен срастанием комиссур створок легочного клапана.
Гемодинамика. Выраженный стеноз может обусловить застойную сердечную недостаточность.
Пренатальная диагностика стеноза затруднена. Заподозрить можно либо при расширении ЛА, либо при уменьшении правого желудочка.
Доступ к визуализации:
Общий артериальный ствол.
Патологическая анатомия. Аномалия развития заключается в единственном артериальном сосуде, выходящим из обоих желудочков с одним полулунным клапаном.
Гемодинамика. Основным фактором, определяющим гемодинамика плода, служит функционирование клапана артериального ствола. До тех пор, пока сердце плода работает как единая камера, в которой кровь смешивается, а затем выталкивается, адекватное функционирование клапана артериального ствола не вызывает заметных нарушений. В противном случае недостаточность клапана приводит к массивной регургитации из ствола в желудочки с развитием застойной сердечной недостаточности.
Диагностические критерии: артериальный ствол характеризуется единственным артериальным сосудом, расположенным на МЖП. Этот порок следует дифференцировать от тетрады Фалло, где клапан артериального ствола с тремя створками.
Доступ к визуализации:
Полная транспозиция главных артерий (ТМС).
Патологическая анатомия. В зависимости от нарушения конусоствольной сегментации взаиморасположение Ао и ЛА может быть различно. В большинстве случаев Ао находится спереди и справа от ЛА.
Согласно данным Becker и Anderson различают:
- Полная ТМС с интактной МЖП;
- Полная ТМС с ДМЖП;
- Полная ТМС с ДМЖП и стенозом ЛА.
Гемодинамика. У плода с неосложненной ТГА или ТГА с ДМЖП отсутствует недостаточность гемодинамики в связи с функционированием параллельной модели внутриутробного кровообращения: оксигенированная кровь от плаценты поступает в НПВ, а затем в правый желудочек, далее по двум направлениям - через боталлов проток и нисходящую Ао в сосудистое русло, и из Ао - в брахиоцефалический регион.
Диагностика основывается на анатомическом срезе через Ао и ЛА, которые выходят из желудочков в параллельном направлении.
Ао и ЛА могут быть достоверно идентифицированы по направлению сосудов к дуге Ао и бифуркации ЛА на правую и левую ветви соответственно.
Доступ к визуализации:
Коарктация дуги аорты.
Патологическая анатомия. Имеется повреждение в юкстапротоковой части дуги Ао. Если кровоток через перешеек Ао составляет 10% от общего сердечного выброса, значительные гемодинамические нарушения маловероятны.
Диагностика коарктации Ао основывается на выявлении сужении сосуда в области перешейка которое может сочетаться с расширением проксимального или дистального отдела. Однако пренатальная диагностика этого порока чрезвычайно трудна. Доступ к визуализации: супрастернальная длинная ось.
Тема 10.
Особенности эхографической диагностики сердца у новорожденных
Учебная цель: ознакомить с диагностическими критериями пороков сердца новорожденных.
Врожденные пороки сердца (ВПС) среди причин детской смертности занимают третье место после патологии центральной нервной системы и опорно-двигательного аппарата. Рождаемость детей с врожденными аномалиями сердечно-сосудистой системы колеблется от 0,7 до 1,7%, и за последние годы отмечалась выраженная тенденция к увеличению их числа. Увеличение количества патологии связано с множеством причин, в число которых входит улучшение выявляемости врожденных пороков развития.
По частоте встречаемости выделяют следующие группы врожденных пороков сердца.
Первая группа: пороки, проявляющиеся только у новорожденных.
Гипоплазия левой половины сердца.
Патологическая анатомия. Резкое расширение правого желудочка, от которого отходит огромный ствол ЛА. Верхушка сердца образована целиком правым желудочком. Правое предсердие увеличено в объеме. Ао представляет тяж 2-3 мм. Легочный ствол переходит в широкий боталлов проток, а затем в нисходящую Ао.
Гемодинамика. Состояние кровообращения можно охарактеризовать
как «гемодинамическую катастрофу». Правый желудочек функционирует как общий для большого и малого круга кровообращения. Происходит застой в легких, повышается давление в сосудах малого круга кровообращения. Тяжесть нарушений внутрисердечной гемодинамики обусловлена резким застоем в легких, высоким давлением в малом круге кровообращения, в правых отделах сердца и неадекватным кровоснабжением большого круга кровообращения.
Диагностика основана на выявлении резкого сужения восходящей дуги Ао, уменьшение конечно-диастолического размера левого желудочка и увеличение этого показателя у правого; наличии грубых изменений митрального клапана.
Доступ к визуализации: четырехкамерный срез.
Атрезия ЛА с интактной межжелудочковой перегородкой.
Патанатомия. Постоянными признаками порока являются полная атрезия легочного ствола, гипоплазия правого желудочка и в 90% случаев гипоплазия трикуспидального клапана.
Гемодинамика. Возврат венозной крови из большого круга кровообращения возможен при наличии межпредсердного сообщения, а далее из Ао через боталлов проток, либо при помощи бронхиального кровообращения возможно поступление крови в легкие,
Диагностика включает оценку степени гипоплазии правого желудочка, атрезии ствола ЛА, проходимость клапана ЛА и степень недостаточности трикуспидального клапана.
Доступ к визуализации:
- парастернальная проекция длинной оси ЛА;
- парастернальная проекция выводного тракта ПЖ.
- продольное сечение по длинной оси сердца.
- парастернальная и субкостальная проекция длинной оси левого желудочка и магистральных сосудов;
- супрастернальная проекция длинной оси Ао.
- короткая ось сосудов;
- пяти камерный срез.
- продольное сечение по длинной оси сердца;
- четырехкамерный срез сердца.
- парастернальная проекция 4-х камерного среза;
- субкостальная проекция 4-х камерного среза;
- парастернальная проекция короткой оси на уровне Ао.
- дефекты мембранознойчасти;
- отсутствие МЖП.
- парастернальная проекция короткой оси на уровне корня Ао;
- парастернальная проекция длинной оси;
- верхушечная 4-х камерная;
- субкостальная.
- парастернальная длинная ось ЛЖ;
- парастернальная короткая ось на уровне корня Ао;
- супрастернальная проекция с выведением ветрей ЛА.
- парастернальная проекция длинной оси ЛА.
- прямым ЭХО-КГ признаком является обнаружение локального сужения диаметра Ао.
- супрастернальная длинная ось;
- парастернальная длинная и короткая оси.
- парастернальная проекция длинной оси ЛА.
- надклапанный.
- парастернальная проекция длинной оси ЛЖ
- парастернальная проекция короткой оси на уровне корня Ао.
Аномальный дренаж легочных вен.
Патологическая анатомия. Характеризуется отсутствием сообщения между легочными венами и левым предсердием, легочные вены впадают в правое предсердие либо во впадающие в него вены.
Гемодинамика. Кровообращение по большому кругу возможно лишь при наличии ДМПП. Гемодинамические изменения принимают характер аналогичный изменениям при ТМС с ДМЖП. Ведущим признаком является артериальная гипоксемия.
Диагностика основана на:
- относительном уменьшении размеров левых отделов сердца;
- дилятации правого предсердия и правого желудочка;
- парадоксальном характере МЖП;
- при впадении легочных вен в коронарный синус имеется пространство, образованное венозным коллектором.
Доступ к визуализации:
-четырехкамерный срез;
Вторая группа: пороки, проявляющиеся преимущественно у новорожденных.
Полная транспозиция аорты и легочной артерии (ТМС).
Патологическая анатомия. Имеются два замкнутых круга кровообращения. В одном циркулирует только артериальная кровь, в другом - венозная, т.е. создаются условия, несовместимые с жизнью. Существование больных с этим пороком возможно при наличии сопутствующих сообщений.
Гемодинамика. Основной особенностью у детей является разобщенность кругов кровообращения, которые соединяются между собой только при наличии шунтов, поэтому и в Ао и в ЛА кровь смешивается. Чем больше величина сброса крови через шунт, тем благоприятней прогноз. Диагностика основана на выявлении:
- желудочно-артериальная дискордантность: Ао отходит от правого желудочка, ЛА - от левого желудочка;
- магистральные сосуды и выводные тракты обоих желудочков расположены параллельно;
- эхо-признаки ДМЖП и ДМПП;
- наличие митрально-легочного фиброзного продолжения.
Доступ к визуализации:
Общий артериальный ствол (ОАС).
Патологическая анатомия. Аномалия развития заключается в единственном артериальном сосуде, выходящим из обоих желудочков с одним полулунным клапаном. Легочные артерии отходят от восходящей части артериального ствола.
Гемодинамика. При отсутствии сужения в устье ЛА возникают выраженные гемодинамические нарушения сразу после рождения. В полостях сердца в Ао и ЛА поддерживается равное давление и происходит перенаполнение кровью легочных сосудов, развивается сердечная недостаточность, приводящая к смерти пациента. Сужение устья ЛА предохраняет малый круг от перегрузки объемом и создает наличие градиента давления между Ао и ЛА.
Диагностика основана на ультразвуковом сканировании которое позволяет увидеть единый широкий сосуд, отходящий от обоих желудочков. Диагностическими признаками также являются отсутствие второго полулунного клапана и отсутствие визуализации ЛА и клапанного кольца ее при расположении по короткой оси.
Доступ к визуализации:
Двухкамерное сердце.
Патологическая анатомия. Порок характеризуется наличием в полости правого желудочка аномальной мышцы, которая создает препятствие току крови и делит полость на две камеры с различным давлением.
Гемодинамика определяется градиентом давления между двумя камерами желудочка. Величина градиента давления может быть различной и со временем возрастать.
Диагностика. Основным диагностическим критерием является обнаружение аномальной мышцы в полости правого желудочка.
Доступ к визуализации:
Третья группа: пороки, не проявляющиеся у новорожденных.
Дефект межпредсердной перегородки (ДМПП).
Патологическая анатомия. Первичный дефект: возникает в следствии незаращения первичного отверстия и располагается в нижней части перегородки, непосредственно над устьями атрио-вентрикулярных клапанов. Вторичный дефект вызван сохранением вторичного отверстия. Локализуется он в центральной или задне-верхней части перегородки.
Открытое овальное окно наблюдается при недоразвитии клапана овального отверстия или при его дефекте, в связи с чем оно может быть широко или частично открыто.
Гемодинамика. Влияние порока различно в зависимости от размеров и расположения дефекта. Суть гемодинамических нарушений - артерио-венозный сброс из левого предсердия в правое, что приводит к гипер-волемии малого круга кровообращения, диастолической перегрузке и дилатации полости правого желудочка.
Диагностика: прямым ЭХО-КГ признаком порока является обнаружение перерыва эхо-сигнала от МПП.
Дополнительными признаками служат данные объемной диастолической перегрузки правых отделов: расширение ПП и ПЖ, парадоксальное движение МЖП.
Д-ЭХОКГ данные:
- регургитация турбулентного потока на уровне МПП;
- определение систолического турбулентного потока в сторону датчика на уровне створоктрикуспидального клапана.
Цветное допплеровское картирование: сброс крови слева направо через дефект в теплых тонах. Доступ к визуализации:
Дефект межжелудочковой перегородки (ДМЖП).
Патологическая анатомия. Различают:
-дефекты мышечной перегородки;
Гемодинамика. Дефекты диаметром 0,5см в мышечной части перегородки оказывают большое сопротивление кровотоку, поэтому сброс крови из ЛЖ в ПЖ невелик и не вызывает выраженных гемодинамических нарушений.
При дефекте средних размеров (0,5-2 см) сброс достигает 70% крови, выбрасываемой ЛЖ. Это вызывает объемную перегрузку малого круга кровообращения, ведущую к диастолической перегрузке ПЖ и в последствии его гипертрофии.
При большом дефекте МЖП последовательно возникает объемная перегрузка левого сердца, ведущая к гипертрофии ЛЖ и ЛП.
Диагностика, прямым ЭХО-КГ признаком является обнаружение перерыва эхо- сигнала от МЖП, при М-ЭХОКГ необходимо лоцировать два атрио-вентрикулярных клапана без разделяющей их МЖП.
Д-ЭХОКГ:
- регургитация турбулентного систолического потока на уровне МЖП;
- определение направления шунта крови через ДМЖП с помощью цветного картирования;
- увеличение ЛЖ и ЛП.
Доступ к визуализации:
Тетрада Фалло (кроме случаев с атрезией ЛА).
Патологическая анатомия Основной аномалией, определяющей нарушение гемодинамики, является стеноз ЛА. Самой тяжелой формой стеноза является гипоплазия ствола ЛА или полная ее атрезия. Дефект ДМЖП располагается в мембранозной части МЖП, больших размеров.
Декстропозиция Ао: в одних случаях Ао отходит от ЛЖ, в других - до 80% площади ее поперечного сечения располагается над ПЖ. Гипертрофия ПЖ.
Гемодинамика. Ведущая роль принадлежит стенозу ЛА. При выраженном стенозе благодаря препятствию тока крови из ПЖ в малый круг кровообращения значительная часть крови сбрасывается в Ао. В результате этого минутный объем крови малого круга уменьшается, а большого - увеличивается. Развивается гипоксия
Диагностические критерии:
ЭХО-признаки:
- 1)декстропозиция Ао, Ао «сидящая» на МЖП, тем самым сообщающаяся с обоими желудочками;
- 2)стеноз ЛА;
- 3)ДМЖП, чаще перимембранозный;
- 4)гипертрофия миокарда ПЖ.
Д-ЭХОКГ признаки:
-определение градиента давления между ПЖ и ЛА;
-определение турбулентного потока крови на уровне МЖП.
Доступ к визуализации:
Четвертая группа: пороки, встречающиеся во всех возрастных группах.
Открытый артериальный проток.
Патологическая анатомия. Артериальный проток отходит от дуги Ао напротив левой подключичной артерии или чуть дистальнее. Длина 10-15 мм, ширина 5-10 мм.
Гемодинамика. Артериальная кровь из Ао через ОАП попадает в систему малого круга кровообращения, вызывая его перегрузку, затем вновь возвращается в ЛП. Сердечный выброс из ЛЖ увеличивается вследствие дополнительного количества крови, сброшенной через проток, что приводит к перегрузке и гипертрофии ЛЖ.
Диагностика: прямым ЭХО-КГ признаком является обнаружение протока. Локация протока производится из парастернальной проекции по длинной оси ЛП.
Дополнительные ЭХО-КГ признаки:
- расширение ЛА;
- расширение ЛЖ и ЛП;
- обнаружение в просвете ЛА систоло-диастолического потока;
- обнаружение в нисходящей Ао дополнительного диастолического потока;
- при цветном допплеровском картировании в просвете ЛА регистрируется по направлению к датчику мозаичный поток теплых тонов.
Доступ к визуализации:
Коарктация аорты.
Патологическая анатомия. Врожденное сужение просвета Ао, чаще в области перешейка. В 90% случаев коарктация располагается в месте перехода дуги в нисходящую Ао. Данная патология сопровождается развитием обильной сети коллатералей.
Гемодинамика. Изменения гемодинамики зависят от степени сужения Ао, его протяженности и состояния коллатерального кровообращения. Нарушения гемодинамики обусловлены препятствием для тока крови, в результате чего возникают два режима кровообращения в большом круге - выше и ниже места сужения. В проксимальном отделе большого круга создаются условия развития артериальной гипертонии. В дистальном отделе диастолическое давление снижено.
Диагностика основана на:
Д-ЭХОКГ - определение градиента давления в месте сужения Ао.
Цветовое допплеровское картирование показывает либо наличие турбулентного потока в месте сужения, либо его отсутствие (при перерыве Ао).
Доступ к визуализации:
Стеноз легочной артерии (ПА).
Патологическая анатомия. Врожденный порок. Различают клапанный стеноз ЛА, в результате сращения створок клапана в области комиссур, и инфундибулярный, в следствие гипертрофии мышцы выходного отдела ПЖ или наличия фиброзно-мышечной перегородки с отверстием различного диаметра.
Гемодинамика. При изолированном стенозе ЛА кровообращение идет по нормальному типу, но из-за препятствия току крови из ПЖ в ЛА легочный кровоток уменьшается. Гипертрофия ПЖ приводит к утолщению стенок этого желудочка, а затем к относительной недостаточности трикуспидального клапана.
Диагностика. Эхо-признаки:
- уменьшение отверстия ЛА из-за сращения по комиссурам;
- утолщение створок клапана с куполообразным, неполным открытием их в систолу (инфундибулярный тип);
- различают степени гипоплазии кольца легочного клапана, ствола и ветвей ЛА;
- гипертрофия стенок ПЖ;
Д-ЭХОКГ: определение систолического градиента давления на ЛА. Доступ к визуализации: - парастернальная проекция выводного тракта ПЖ;
Стеноз аорты.
Патологическая анатомия. Врожденный порок, при котором имеется препятствие току крови из ЛЖ в Ао. Различают:
-клапанный стеноз;
-подклапанный стеноз;
Гемодинамика. В результате сужения на пути оттока крови создаются условия для повышения систолического Р в ЛЖ и снижения в Ао, причем градиент давления находится в прямой зависимости от степени стеноза. При выраженном стенозе Ао нарастает гипертрофия ЛЖ, а затем развивается недостаточность митрального клапана.
Диагностика.
При клапанном стенозе Ао наблюдается утолщение створок Ао клапана, их неполное, куполообразное открытие в систолу; визуализируется уменьшенное, эксцентричное отверстие клапана, обусловленное сращением по комиссурам.
При надклапанном стенозе: мембранозный вариант - обнаружение в выходном отделе ЛЖ дополнительного линейного эхо-сигнала; при надклапанном стенозе определяется локальное сужение.
Дополнительные признаки:
- утолщение МЖП;
- утолщение стенок ЛЖ;
- постстенотическое расширение восходящей Ао.
Д-ЭХОКГ: установление градиента давления на уровне сужения.
Доступ к визуализации:
Аномалия Эбштейна.
Патологическая анатомия. Суть порока заключается в смещении трикуспидального клапана в полость ПЖ ближе к верхушке. Смещение створок приводит к разделению ПЖ на две части: верхняя часть находится над смещенным клапаном и является атриализованной частью ПЖ. Нижняя часть располагается над створками трикуспидального клапана, по размерам она меньше верхней и функционирует как
выходной тракт ПЖ.
Гемодинамика. Правый желудочек из-за небольших его размеров и наличия всегда сопутствующей трикуспидальной недостаточности неэффективно функционирует. Между выходным отделом ПЖи ПП имеется участок, затрудняющий отток крови из ПП. Увеличивается давление в ПП и при наличии ДМПП возникает венозно-артериальный сброс крови.
Диагностика.
ЭХО-признаки, не встречающиеся при других пороках сердца:
- 1)смещение книзу от фиброзного кольца к верхушке правого желудочка одной, двух или трех створок трехстворчатого клапана;
- 2)обнаружение «атриализованной» части ПЖ.
Дополнительные признаки аномалии:
- 1)эхо-признаки объемной диастолической перегрузки правых отделов сердца;
- 2)уменьшение размера полости неатризованной части ПЖ.
Д-ЭХОКГ:
- -регургитация на трикуспидальном клапане.
- -парастернальная проекция 4-х камер;
- -парастернальная проекция короткой оси на уровне корня Ао.
- -парастернальная проекция 4-х камер;
Доступ к визуализации:
Общий атриовентрикулярный канал.
Патологическая анатомия. В центре сердца имеется отверстие, через которое анатомически сообщаются четыре камеры сердца: это ДМПП, ДМЖП, общий атризентрикулярный канал для обоих желудочков, образованный передней и задней створками, связанными с перегородкой и двумя латеральными створками.
Гемодинамика. Нарушения гемодинамики определяются наличием сообщений на уровне предсердий, желудочков и степенью неполноценности атриовентрикулярных клапанов. Нагрузка на все отделы сердца резко возрастает. В результате происходит объемная перегрузка левого желудочка с увеличением левых отделов сердца. В результате гиперволиемии малого круга кровообращения развивается легочная гипертензия.
Диагностика.
ЭХО-признаки:
- 1)выявление первичного ДМПП;
- 2)наличие высокого ДМЖП;
- 3)признаки аномалий митрального клапана, который проявляется сближением передней створки митрального клапана с МЖП;
- 4)уменьшение размеров ЛЖ.
Д-ЭХОКГ:
- регургитальция на митральном и трикуспидальном клапанах;
- патологическое систолическое движение створок.
Доступ к визуализации:
-парастернальная проекция короткой оси на уровне створок и папиллярных мышц атривентрикулярного клапана.
ПРИЛОЖЕНИЕ
Таблица 1
Нормальные величины количественных показателей одномерной эхокардиограммы.
| № |
Показатель |
Обозначение |
Норма |
| 1 |
Толщина миокарда правого желу-дочка в диастолу |
ТМПЖд |
≤ 5 мм |
| 2 |
Диаметр правого желудочка |
ДПЖ |
≤ 25 мм |
| 3 |
Толщина межжелудочковой пере-городки в диастолу |
ТМЖПд |
7-11 мм |
| 4 |
Диаметр левого желудочка в диастолу |
ДЛЖд |
≤ 56 мм |
| 5 |
Толщина задней стенки левого желудочка в диастолу |
ТЗСЛЖд |
7-11 мм |
| 6 |
Диаметр левого желудочка в систолу |
ДЛЖс |
- |
| 7 |
Диаметр аорты |
ДА |
20-37 мм |
| 8 |
Диаметр левого предсердия |
ДЛП |
≤ 40 мм |
| 9 |
Раскрытие аортального клапана |
Раскр. АК |
≥15 мм |
Таблица 2.
Нормальные величины количественных показателей двухмерной эхокардиограммы.
| № |
Показатель |
Норма |
| 1 |
Диаметр правого желудочка |
≤ 30 мм |
| 2 |
Диаметр аортального кольца |
14-26 мм |
| Диаметр аорты на уровне клапана |
21-35 мм |
|
| 4 |
Левое предсердие, передне-задний размер (сист.) |
23-35 мм |
| 5 |
Левый желудочек, передне-задний размер (диаст.) |
36-54 мм |
| 6 |
Левый желудочек, медиально-латеральный размер (диаст.) |
37-58 мм |
| 7 |
Левый желудочек, длинная ось (диаст.) |
62-95 мм |
| 8 |
Левое предсердие, медиально-латеральный размер (сист.) |
25-45 мм |
| 9 |
Левое предсердие, продолный размер (сист.) |
29-53 мм |
| 10 |
Правый желудочек, медиально-латеральный размер (диаст.) |
26-43 мм |
| 11 |
Правый желудочек, длинная ось (диаст.) |
55-91 мм |
| 12 |
Правое предсердие, медиально-латеральный размер (сист.) |
29-46 мм |
| 13 |
Правое предсердие, продольный размер (сист.) |
34-49 мм |
| 14 |
Площадь левого желудочка (диаст.) |
18-47 см² |
| 15 |
Площадь левого предсердия (сист.) |
9-23 см² |
| 16 |
Площадь правого желудочка (диаст.) |
11-36 см2 |
| 17 |
Площадь правого предсердия (сист.) |
8-20 см² |
| 18 |
Правый желудочек, выходной тракт (диаст.) |
14-29 мм |
| 19 |
Диаметр легочной артерии |
12-23 мм |
| 20 |
Нижняя полая вена (сист.) |
11-25 мм |
Таблица 3
Разделение врожденных пороков сердца в зависимости от возрастной хронологии первых симптомов (Б.А. Константинов).
Пороки, проявляющиеся только у новорожденных |
Пороки, проявляющиеся преимущественно у новорожденных |
Пороки, не проявляющиеся у новорожденных |
Пороки, встречающиеся во всех возрастных группах |
Гипоплазия левой половины сердца |
Полная транспозиция Ао и ЛА |
Дефект межпредсердной перегородки |
Открытый артериальный проток |
Атрезия клапанов ЛА с интактной межжелудочковой перегородкой |
Общий истинный артериальный ствол |
Дефект межжелудочковой перегородки |
Коарктация аорты |
Поддиафрагмальный полный аномальный дренаж легочных вен |
Двухкамерное сердце |
Тетрада Фалло (кроме случаев с атрезией ЛА) |
Стеноз клапанов легочной артерии |
Аномальное отхождение левой венечной артерии от легочной |
Тетрада Фалло |
||
Атрезия трикуспидального клапана. |












































0 комментариев