Болезнь Бехчета. МРТ диагностика. Нейровизуализация. Головной мозг. Лекция для врачей
Дополнительный материал к лекции
Болезнь Бехчета - идиопатический системный васкулит, который в 20-30% случаев наряду с другими симптомами или изолированно проявляется различными синдромами поражения ЦНС. Хотя этиология неизвестна, описывают ассоциацию болезни с HLA-B51, мутацией фактора V Лейдена и триггерную роль микробных антигенов. Встречается повсеместно, но наиболее распространена в странах Восточного Средиземноморья и Восточной Азии. Самая высокая распространенность в Турции - 80-370 случаев на 100 000 человек. Средний возраст заболевших 20-30 лет, мужчины болеют в 2-5 раз чаще женщин. Болезнь Бехчета может рецидивировать, прогрессировать или разрешаться (спонтанно в течение нескольких недель, месяцев или на фоне лечения кортикостероидами).
Диагностика основывается на клинических критериях, специфичных лабораторных тестов не существует, гистопатологические данные также неспецифичны.
В соответствии с диагностическими критериями, установленными Международной группой по изучению болезни Бехчета, диагноз основывается на наличии рецидивирующих язв полости рта и двух из следующих признаков:
• рецидивирующие язвы половых органов, поражения глаз (передний и задний увеит и васкулит сетчатки);
• поражения кожи (узелковая эритема, псевдофолликулит, папулопустулезные поражения и угревидные узелки);
• положительный тест патергии (образование пустул через 24-48 часов после укола кожи стерильной иглой).
Классическая клиническая триада болезни Бехчета включает:
• язвы полости рта;
• язвы половых органов;
• поражения глаз.
Кроме того, могут вовлекаться кожа, суставы, желудочно-кишечный тракт, мочеполовая система, центральная нервная система, сердечно-сосудистая система и легкие. Сосудистые осложнения развиваются у —30% (20-40%) пациентов с болезнью Бехчета. Основным патологическим процессом при болезни Бехчета является васкулит и периваскулярная воспалительная инфильтрация сосудов разного калибра.
Сердечно-сосудистые проявления болезни Бехчета (5-30% случаев):
• утолщение аорты и верхней полой вены (васкулит), воспаление вен приводит к тромбозу, поражение артерий - к сужению артерий и формированию аневризм;
• перикардит - наиболее частое кардиологическое проявление, возникающее в 39% случаев.
Торакальные проявления болезни Бехчета (1- 8% случаев):
• аневризмы легочных артерий: фузиформные или мешотчатые, как правило, множественные или билатеральные, расположенные в нижней доле или в главных легочных артериях;
• субплеврально расположенные инфильтраты, зоны повышенной плотности клиновидной или округлой формы - представляют собой очаговый васкулит и тромбоз, приводящий к инфаркту, кровоизлиянию или ателектазу.
Желудочно-кишечные проявления возникают в 5-60% случаев.
Поражение опорно-двигательного аппарата при болезни Бехчета: более чем в 50% случаев развиваются заболевания суставов или артралгии.
Поражение ЦНС наблюдается в 10-50% случаев, обычно развивается в течение 10 лет после начала болезни. Есть предрасположенность у жителей Средней Азии и Японии. В подавляющем большинстве случаев изъязвление слизистых оболочек предшествует неврологическому поражению, что помогает в постановке диагноза. К основным клиническим проявлениям относятся головная боль, нарушение чувствительности, изменения личности, дизартрия, мозжечковая симптоматика. При непаренхиматозном варианте болезнь Бехчета может проявляться внутричерепной гипертензией, асептическим менингитом, невропатией черепных нервов, тромбозом дуральных синусов, диссекцией, окклюзией или формированием аневризм в артериях. При поражении паренхимы мозга (паренхиматозный вариант) в первую очередь вовлекается ствол (чаще ножки мозга и мост мозга, реже таламусы) и спинной мозг. Также возможно вовлечение в процесс базальных ядер, внутренних капсул и зрительных нервов, реже остального вещества полушарий большого мозга. Гистологически изменения представляют собой воспалительную клеточную инфильтрацию вокруг венул и артериол. По мере того как заболевание становится хроническим, наблюдается формирование зон глиоза, атрофии и в некоторых случаях утолщение мозговых оболочек.
Нейровизуализация
При MPT-исследовании наблюдаются крупные линейные, серповидные или неправильной формы зоны и очаги повышенной интенсивности сигнала на Т2-ВИ, изо- или гипоинтенсивного сигнала на Т-ВИ, изо- или слабо повышенного сигнала на ДВИ, обычно ассоциированные с вазогенным отеком, нередко отмечается объемное воздействие (рисунок 4.5.28).
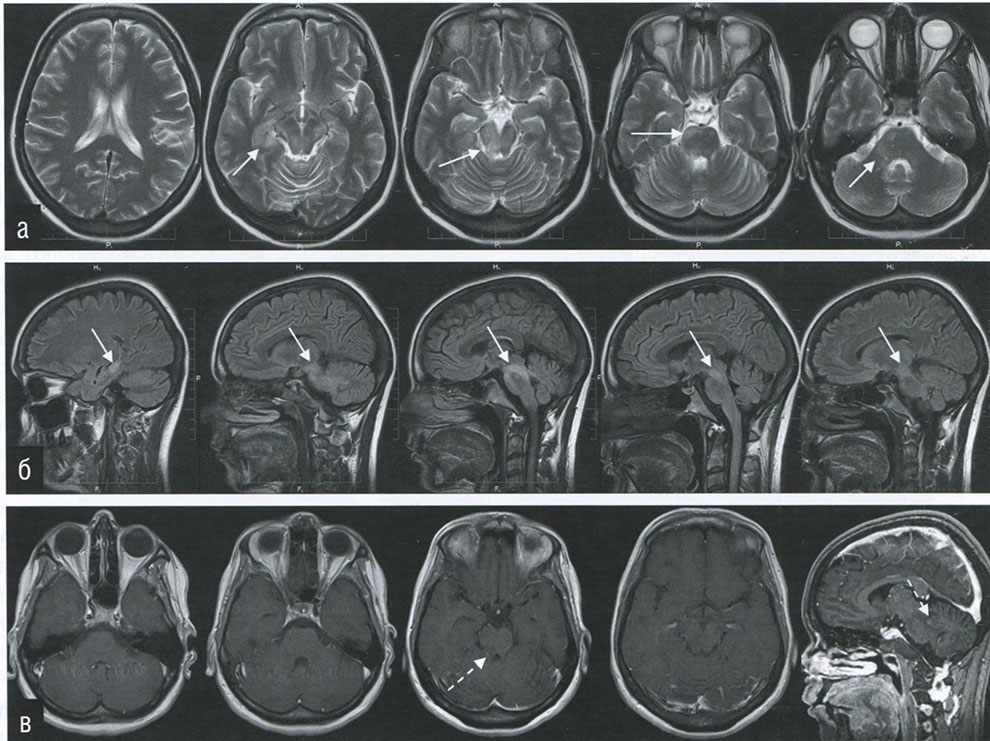
Рисунок 4.5.28. Пациентка, 29 лет с болезнью Бехчета. При МРТ головного мозга в правых отделах среднего мозга, мосту мозга, в правых верхней и средней мозжечковых ножках, медиальных отделах правого полушария мозжечка, сером и белом веществе медиобазальных отделов височной доли визуализируются зоны без четких контуров гиперинтенсивного MP-сигнала в режимах Т2 (а, аксиальная проекция) и T2-f (б, сагиттальная проекция), гипоинтенсивного в режиме Т1 с фрагментарным слабоинтенсивным накоплением контрастного вещества очагом в среднем мозге (в, аксиальная и сагиттальная проекции). Ножки мозга асимметричны (толщина правой больше).
Очаги в полушариях большого мозга не имеют тенденцию к перивентрикулярному расположению. Часто встречается изолированное поражение ствола. После введения контрастного вещества обычно определяется его накопление очагами в острую фазу и быстрое снижение накопления после терапии глюкокортикоидами. В ответ на стероидную или иммуносуппрессивную терапию также может уменьшаться размер очагов. Дифференциальный ряд включает рассеянный склероз, нейросаркоидоз, глиоматоз мозга, антифосфолипидный синдром, инфаркты ствола мозга. При нетипичных формах болезни Бехчета в веществе мозга могут выявляться опухолеподобные изменения, дифференциальный ряд включает лимфому, другие злокачественные опухоли и абсцессы. Эти нетипичные проявления болезни Бехчета могут затруднять диагностику, особенно в тех случаях, когда неврологические проявления и обострения болезни не совпадают по времени.
КТ вследствие частого изолированного поражения ствола менее информативна, однако в типичных местах также могут наблюдаться гиподенсивные зоны.
Дополнительный материал к лекции
Книга "Нейровизуализация. Головной мозг"
Авторы: Кротенкова М. В., Сергеева А. Н., Морозова С. Н., Древаль М. В., Брюхов В. В., Коновалов Р. Н., Кремнева Е. И., Савицкая И. А., Суслин А. С.
ISBN 978-5-6048392-1-8
Книга посвящена диагностической визуализации неопухолевых заболеваний центральной нервной системы, основанной на многолетнем опыте и обширной базе данных ФГБНУ «Научный центр неврологии». Цель данного издания — информативно и лаконично представить неопухолевые патологии головного мозга, включая терминологию, этиологию, патогенез и патоморфологию, клиническую картину и дифференциальный диагноз.
Основной акцент сделан на описании характерных нейровизуализационных особенностей и признаков заболеваний центральной нервной системы и сопровождается многочисленными КТ- и МРТ-изображениями, выполненными на современном высокотехнологичном оборудовании: мультиспиральном компьютерном томографе и магнитно-резонансных томографах с величиной магнитной индукции 1,5 Т и 3,0 Т. В книге, наряду с хорошо известными, представлены редкие заболевания ЦНС с описанием клинической картины и диагностических изображений.
Данное руководство включает в себя главы, посвященные анатомии головного мозга, эмбриональному развитию мозга, врожденным мальформациям, цереброваскулярным, нейродегенеративным, демиелинизирующим, травматическим, воспалительным, токсическим и метаболическим заболеваниям центральной нервной системы.
Книга послужит практическим руководством как для рентгенологов, неврологов, нейрохирургов, так и для аспирантов, ординаторов и студентов медицинских вузов, а также для обучающихся по дополнительным профессиональным программам.
Содержание книги "Нейровизуализация. Головной мозг" - Кротенкова М. В., Сергеева А. Н., Морозова С. Н., Древаль М. В.
1. Анатомия центральной нервной системы
1.1. Анатомия головного мозга
1.2. Черепные нервы
1.3. Анатомия оболочек головного мозга
1.4. Анатомия ликворосодержащих пространств головного мозга
1.5. Анатомия артерий головного мозга
Макроанатомия магистральных артерий головы
Микроанатомия сосудов
1.6. Анатомия вен головного мозга
2. Этапы развития и врожденные мальформации головного
2.1. Этапы эмбрионального развития мозга
2.2. Мальформации, связанные с нарушением формирования коры
Мальформации, связанные с нарушением клеточной пролиферации и апоптоза
Мальформации, связанные с нарушением нейрональной миграции
Мальформации, связанные с постмиграционными нарушениями
2.3. Мальформации развития заднего мозга
Аномалии развития Киари
Кистозные аномалии задней черепной ямки
Синдром Жубер
Ромбэнцефалосинапсис
2.4. Мальформации, связанные с нарушением органогенеза
Мальформации мозолистого тела
Агенезия прозрачной перегородки
3. Факоматозы (нейрокожные синдромы)
3.1. Нейрофиброматоз 1-го типа
3.2. Нейрофиброматоз 2-го типа
3.3. Шванноматоз
3.4. Туберозный склероз
3.5. Болезнь Гиппеля-Линдау
3.6. Синдром Штурге - Вебера
3.7. Наследственная геморрагическая телеангиоэктазия
3.8. РНАСЕ-синдром
3.9. Другие редкие факоматозы
4. Цереброваскулярная патология
4.1. Ишемический инсульт
4.2. Внутричерепные кровоизлияния
Нетравматические внутримозговые кровоизлияния
Внутрижелудочковые кровоизлияния
Субарахноидальные кровоизлияния
Поверхностный сидероз
Субдуральные гематомы
Эпидуральные гематомы
4.3. Церебральный венозный тромбоз
4.4. Церебральная микроангиопатия (ЦМА)
Спорадическая (возраст-зависимая) ЦМА
Церебральная амилоидная ангиопатия (ЦАА)
Воспалительная церебральная амилоидная ангиопатия (ABRA)
Церебральная аутосомно-доминантная артериопатия с субкортикальными инфарктами и лейкоэнцефалопатией (ЦАДАСИЛ)
4.5. Васкулопатии
Атеросклероз
Диссекция
Фибромускулярная дисплазия
Васкулиты
Обратимый вазоконстрикторный синдром
Болезнь Бехчета
Болезнь моямоя
Антифосфолипидный синдром
Системная красная волчанка
Синдром Сусака
4.6. Сосудистые мальформации
Артериовенозные мальформации
Дуральные артериовенозные фистулы
Каротидно-кавернозное соустье
Аневризматическая мальформация вены Галена
Венозная аномалия развития (венозная ангиома)
Перикраниальный синус
Церебральная кавернозная мальформация
Капиллярные телеангиоэктазии
4.7. Аневризмы
Мешотчатые аневризмы
Фузиформные аневризмы
Псевдоаневризмы
5. Демиелинизирующие заболевания
5.1. Рассеянный склероз
5.2. Атипичные варианты рассеянного склероза
Псевдотуморозный рассеянный склероз
Концентрический склероз Бало
Тип Марбурга
Тип Шильдера
5.3. Острый рассеянный энцефаломиелит
5.4. Острый геморрагический лейкоэнцефалит
5.5. Левамизол-индуцированная лейкоэнцефалопатия
5.6. Оптиконейромиелит и заболевания спектра оптиконейромиелита
5.7. Анти-МОС-ассоциированные заболевания
5.8. Прогрессирующая мультифокальная лейкоэнцефалопатия
6. Интракраниальные воспалительные заболевания
6.1. Бактериальные инфекции
Абсцесс
Вентрикулит
Менингит
Эмпиема
Нейроборрелиоз (болезнь Лайма)
Нейросифилис
Нейротуберкулез
Ромбэнцефалит
6.2. Нейросаркоидоз
6.3. Вирусные инфекции
Энцефалиты, вызванные вирусами семейства герпеса
Энцефалит Бикерстаффа
ВИЧ-энцефалит
Грипп-ассоциированный энцефалит
Подострый склерозирующий панэнцефалит
6.4. Паразитарные инвазии
Токсоплазмоз
Нейроцистицеркоз
Эхинококкоз
Амебиаз
Малярия
6.5. Грибковые поражения
6.6. Прионные заболевания: болезнь Крейтцфельдта - Якоба
6.7. Аутоиммунные энцефалиты
6.8. Энцефалит Расмуссена
6.9. Синдром CLIPPERS
7. Нейродегенеративные заболевания
7.1. Нормальное старение мозга
7.2. Болезнь Альцгеймера
7.3. Болезнь Паркинсона
7.4. Мультисистемная атрофия
7.5. Деменция с тельцами Леви
7.6. Лобно-височная лобарная дегенерация
7.7. Прогрессирующий надъядерный паралич
7.8. Кортикобазальная дегенерация
7.9. Болезнь Гентингтона (хорея Гентингтона)
7.10. Спиноцеребеллярные атаксии
7.11. Боковой амиотрофический склероз
7.12. Валлеровская дегенерация
7.13. Гипертрофическая оливарная дегенерация
7.14. Сосудистая деменция
7.15. Мезиальный височный склероз
8. Токсические и метаболические энцефалопатии
8.1. Митохондриальные заболевания
Митохондриальная энцефаломиопатия с лактатацидозом и инсультоподобными эпизодами (MELAS)
Миоклоническая эпилепсия с рваными красными волокнами (MERRF)
Подострая некротизирующая энцефаломиелопатия (синдром Ли (или Лея) - Leigh syndrome)
Синдром Кернса - Сейра
Лейкоэнцефалопатия с преимущественным поражением ствола головного мозга и спинного мозга и повышенным уровнем лактата (ЛССЛ)
8.2. Наследственная диффузная лейкоэнцефалопатия со сфероидами (НДЛС) с дебютом во взрослом возрасте
8.3. Нейродегенерации с накоплением железа в головном мозге (ННЖМ)
Пантотенаткиназа-ассоциированная нейродегенерация (PKAN)
Другие формы ННЖМ
8.4. Болезнь Вильсона - Коновалова
8.5. Болезнь Фара
8.6. Гиперпаратиреоз
8.7. Гипопаратиреоз
8.8. Алкогольная энцефалопатия
8.9. Энцефалопатия Вернике
8.10. Болезнь Маркиафавы - Биньями
8.11. Печеночная энцефалопатия
8.12. Синдром осмотической демиелинизации
8.13. Цитотоксическое поражение мозолистого тела
8.14. Синдром задней обратимой энцефалопатии
8.15. Отравление метанолом
8.16. Отравление угарным газом
8.17. Поражение ЦНС при наркомании
8.18. Гипоксически-ишемическое поражение головного мозга
8.19. Постлучевая и постхимиотерапевтическая энцефалопатия
9. Черепно-мозговая травма
9.1. Ушибы головного мозга
9.2. Диффузное аксональное повреждение
9.3. Переломы костей черепа
9.4. Смещения и деформации мозга
9.5. Церебральная жировая эмболия
9.6. Отёк мозга
9.7. Смерть мозга
10. ПАТОЛОГИЯ ЛИКВОРНОЙ СИСТЕМЫ
10.1. Артефакты от тока ликвора
10.2. Гидроцефалии
10.3. Интракраниальная гипотензия
10.4. Внутричерепная гипертензия
11. Доброкачественные внутричерепные кисты
11.1. Внемозговые (экстрааксиальные) кисты
Арахноидальные кисты
Киста хориоидальной щели
Эпидермоидные кисты
Дермоидные кисты
Нейроэнтерические кисты
Киста шишковидной железы
Киста кармана Ратке
11.2. Внутримозговые (интрааксиальные) кисты
Периваскулярные пространства
Гиппокампальные ремнантные кисты
Нейроглиальные кисты
Порэнцефалические кисты
11.3. Внутрижелудочковые кисты
Кисты сосудистых сплетений
Коллоидные кисты
Эпендимальные кисты
Расширение полости прозрачной перегородки и киста промежуточного паруса
Список основных использованных сокращений












0 комментариев