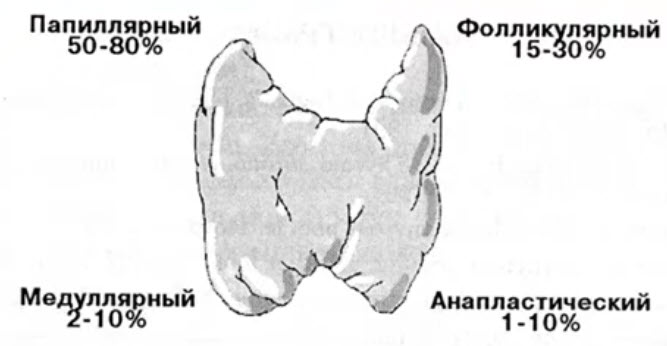
Лекция для врачей "Клиническая и ультразвуковая анатомия молочных желез" Лекцию для врачей проводит профессор В. А. Изранов
На лекции рассмотрены следующие вопросы:
- Топография молочных желез
- Структурные компоненты молочной железы
- Железистый
- Соединительнотканный
- Жировой
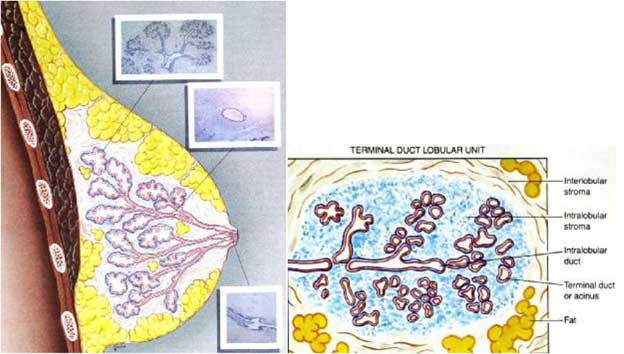
- Железистый компонент - паренхима молочной железы
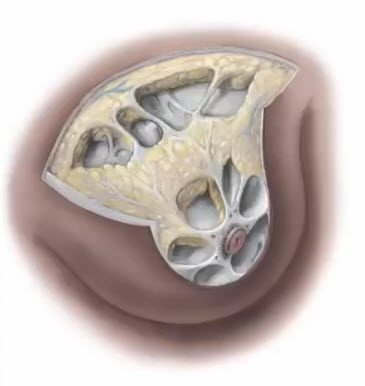
- Анатомически молочная железа представляет собой сложный альвеолярно-трубчатый орган, состоящий из нескольких долей
- Число долей (как и их размеры) зависит от размеров молочных желез и колеблется от 6-8 (небольшие железы) до 20-24 (большие железы). Доли располагаются радиально по отношению к соску и могут накладываться одна на другую
- Каждая доля имеет конусовидную форму с вершиной у соска, окружена рыхлой соединительной тканью и определенным количеством жировой клетчатки
- Железистый компонент - паренхима молочной железы
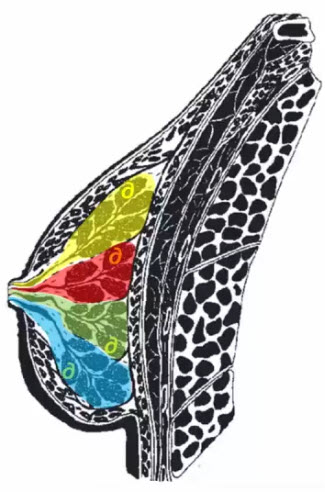
- Паренхима молочной железы представлена сложными альвеолярно-трубчатыми железами, собранными в мелкие дольки, из которых формируются доли
- Железистая долька, как и железистая доля не имеет наружной капсулы и является не столько анатомической, сколько функциональной единицей молочной железы
- Железистый компонент -выводные протоки молочной железы
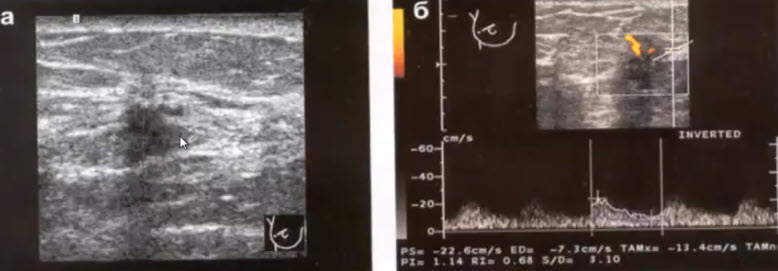
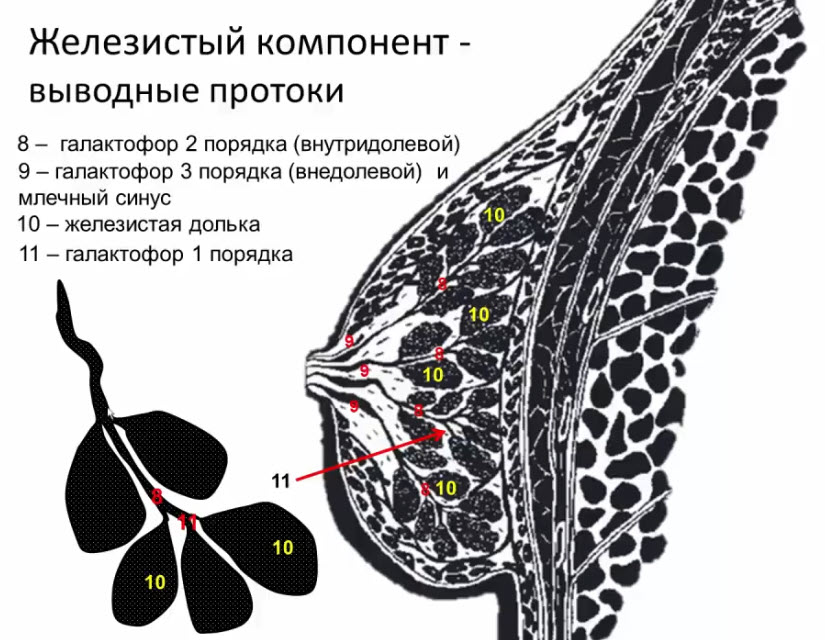
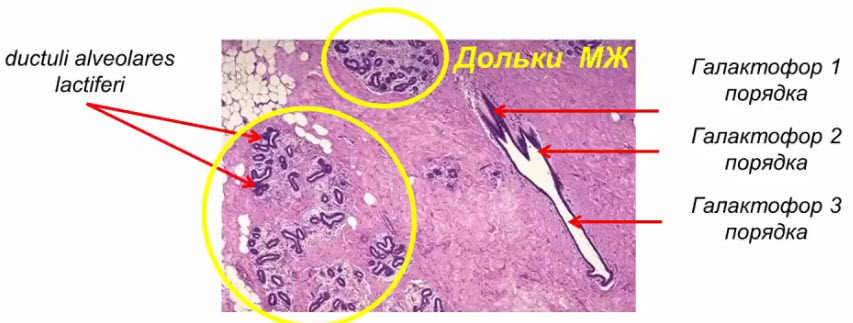
- От каждой железистой дольки отходит выводной млечный проток или галактофор I порядка (диаметр до 1 мм)
- Галактофор II порядка - внутридолевой (диаметр до 2 мм)
- Галактофор III порядка - внедолевой, впадает в млечный синус (диаметр до 3 мм)
- Железистый компонент выводные протоки
- Железистый компонент (паренхима и протоки молочной железы)
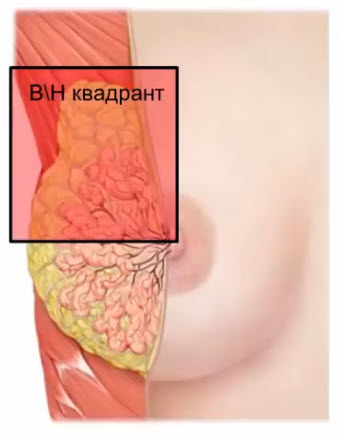
- Основная масса железистой ткани находится в верхнем наружном квадранте
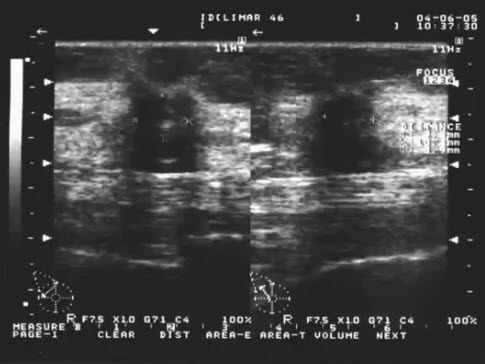
- «Покоящаяся» МЖ (вне периода лактации) представляет собой систему протоков
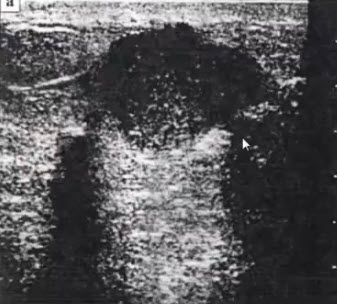
- Вне периода лактации дольки образованы многократно ветвящимися млечными протоками, которые заканчиваются слепыми трубочками — млечными альвеолярными проточками (ductuli alveolares lactiferi), на которых в период лактации развиваются альвеолы (alveoli gl. mammariae)
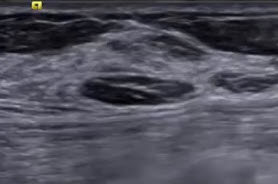
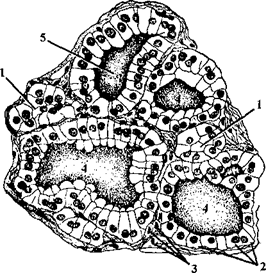
- Интактная молочная железа вне периода лактации (гистологический препарат)
- Железистый компонент лактирующей молочной железы
- Во время беременности внутри железистых долек, на концах млечных протоков образуются многочисленные микроскопические пузырьки — альвеолы, формирующие ацинусы
- Ацинус продуцирует молоко в период лактации и атрофируется или исчезает после окончания кормления грудью
- Ацинус представляет собой морфологически терминальную протоковую (дольковую) единицу (ТПЕ или ТДЕ)
- II. Соединительнотканный компонент молочной железы
- Соединительнотканный компонент
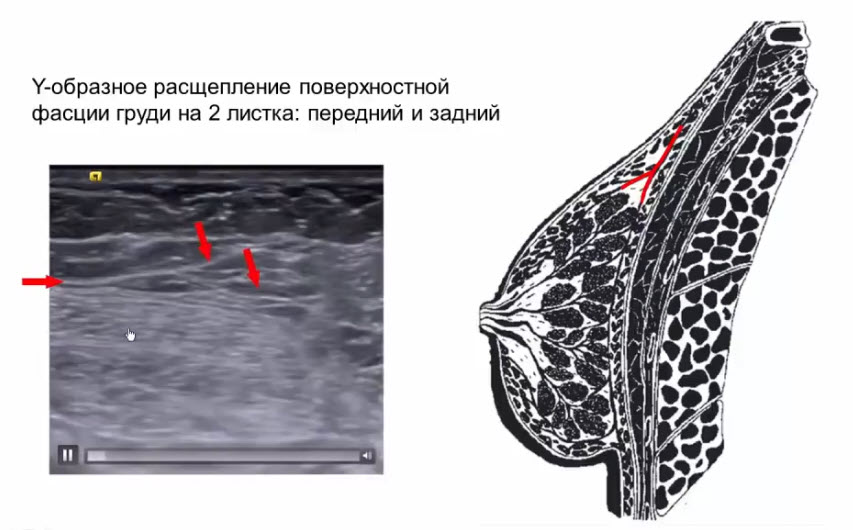
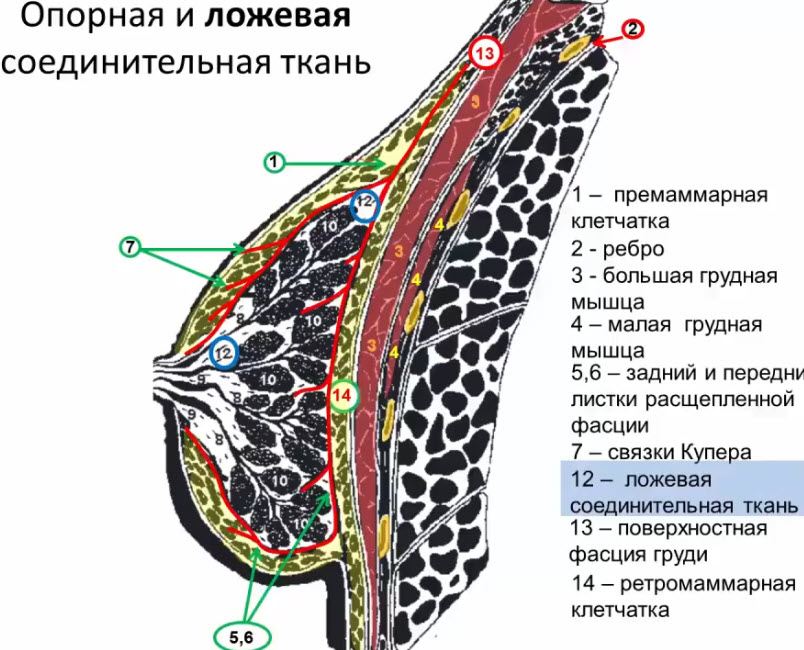
- 1. Опорная соединительная ткань (отроги расщепленной поверхностной фасции) - связки Купера
- 2. Ложевая (мантильная) соединительная ткань
- Опорная соединительная ткань
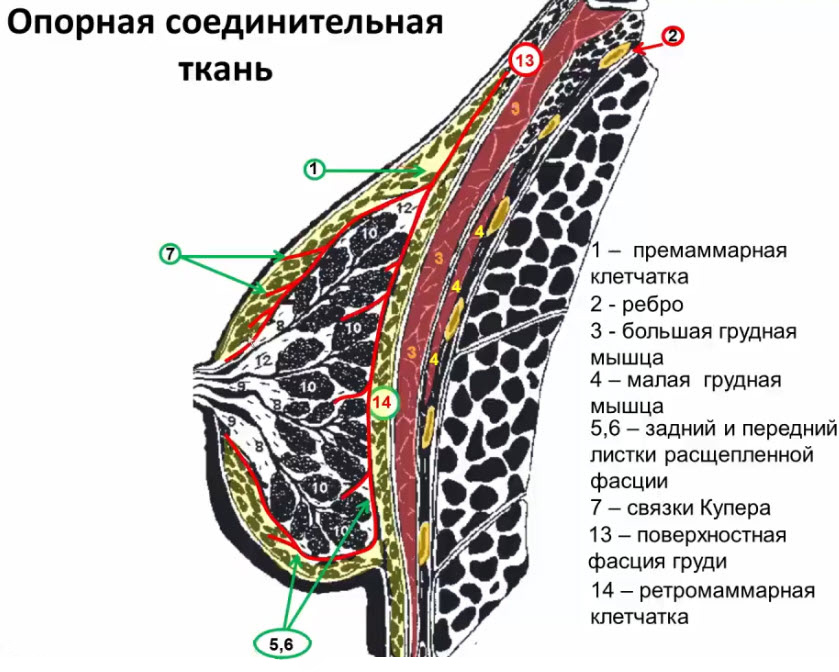
- Связки Купера
- С позиций УЗИ связками Купера называются соединительнотканные структуры, соединяющие переднюю поверхность железистого слоя с глубоким слоем дермы

- Связки Купера в хирургическом понимании термина (lig. suspensorium mammae)
- Опорная и ложевая соединительная ткань
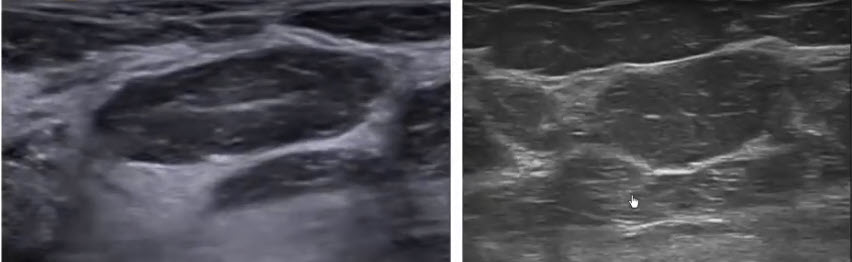
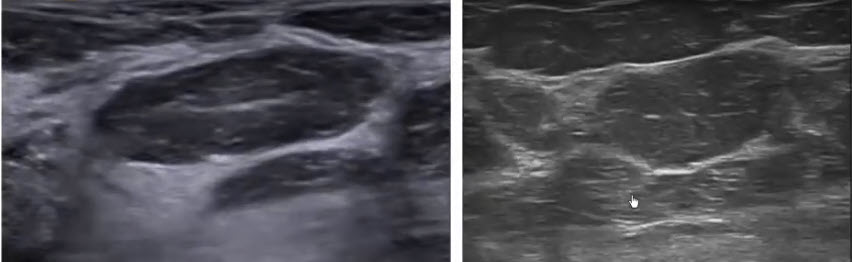
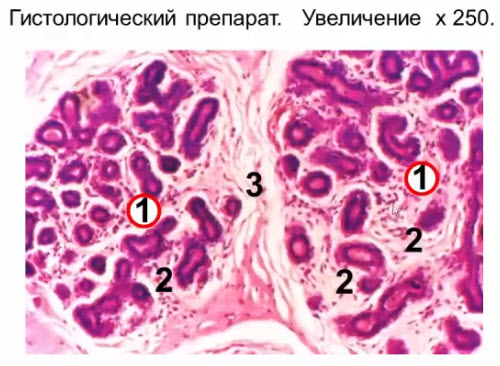
- Интактная молочная железа женщины репродуктивного возраста
- 1 - дольки молочной железы
- 2 - ложевая (мантильная) соединительная ткань с большим количеством клеток и единичными нежными волокнами
- 3 - междольковая соединительная ткань, относящаяся к опорной строме
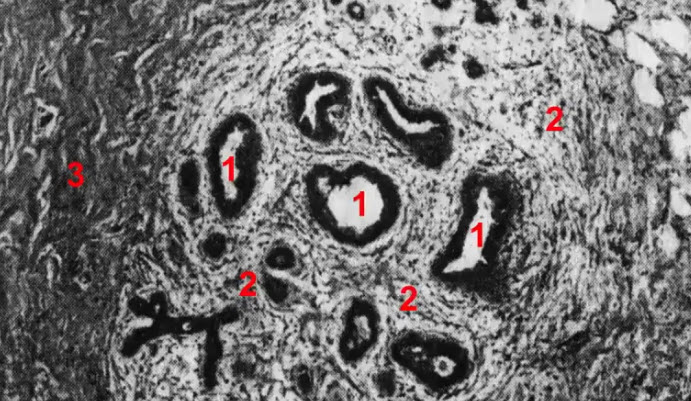
- Интактная молочная железа женщины репродуктивного возраста. Увеличение хЗ00
- 1 - ductuli alveolares lactiferi внутри единичной дольки
- 2 - ложевая (мантильная соединительная ткань)
- 3 - междольковая опорная соединительная ткань
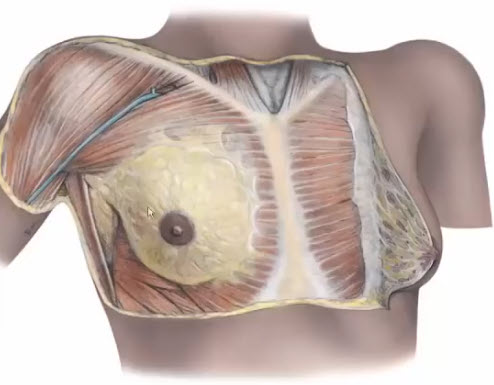
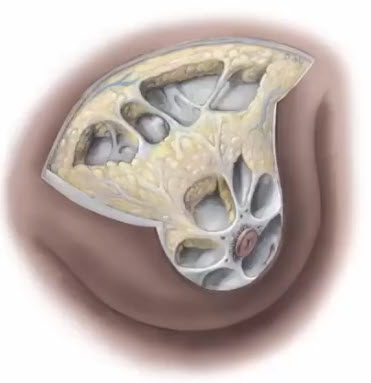
- Жировая ткань
- Представлена крупными жировыми долями (1-2 см) и мелкими дольками (до 5 мм), располагающимися послойно в виде пре- и ретромаммарной клетчатки, а также отдельными долями в железистом слое
- У худых женщин при отсутствии жировой ткани в подкожном слое, в молочной железе жировая ткань при ультразвуковом исследовании также может не выявляться
- Жировая ткань
- Жировые доли отделены друг от друга фасциальными элементами, хорошо различимыми при УЗИ
- Процессы жировой инволюции запускаются в физиологических условиях после прекращения лактации, а также после прерывания беременности
- Жировые доли могут сливаться, «вытесняя» и замещая железистую ткань. Это происходит в физиологических условиях в менопаузе, а также при ожирении, когда молочная железа выполняет роль жирового депо
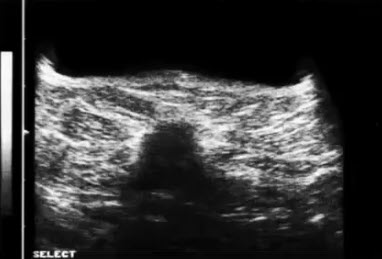
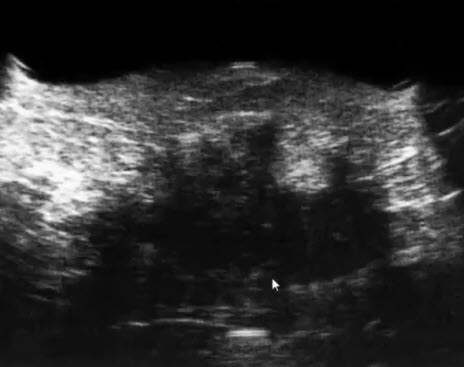
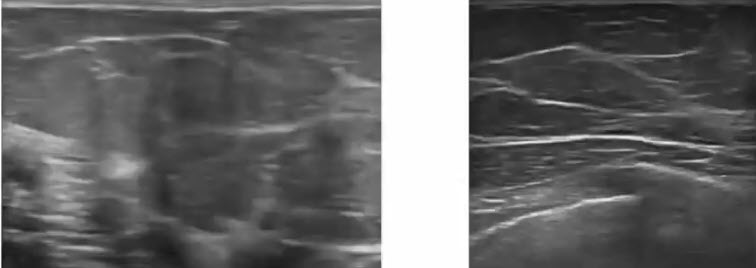
- Жировая ткань. Сканограммы
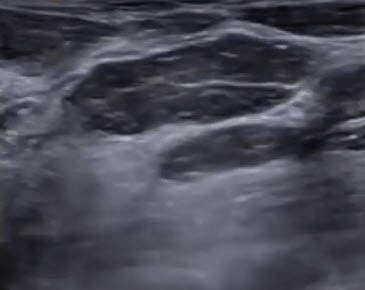
- Жировая доля в железистом слое. По периферии - стромальные (соединительнотканные структуры). Лоцируется слой премаммарной и ретромаммарной клетчатки
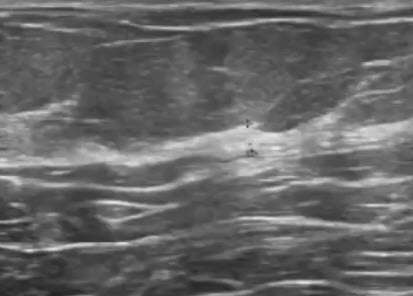
- Полное замещение железистой ткани жировой тканью. Весь срез молочной железы представлен единым пластом жировой ткани с множественными фасциальными перегородками. Курсорами измерен оставшийся фрагмент железистой ткани
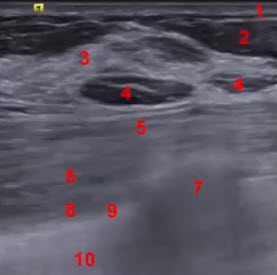
- Структуры МЖ, дифференцируемые при УЗИ:
- 1. Кожа
- 2. Сосок
- 3. Подкожная зона (подкожный жировой слой, передний листок расщепленной фасции)
- 4. Связки Купера
- 5. Паренхима молочной железы или фиброгландулярная зона
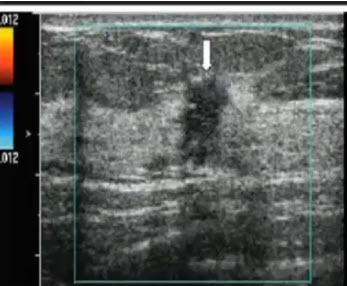
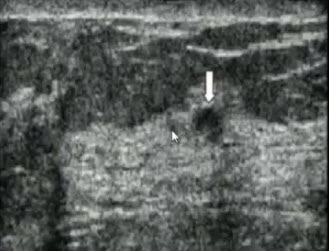
- 6. Млечные протоки
- 7. Ретромаммарная жировая клетчатка (визуализируется не всегда)
- 8. Большая и малая грудные мышцы
- 9. Ребра
- 10. Межреберные мышцы
- 11. Плевра
- 12. Лимфатические узлы (визуализируются не всегда)
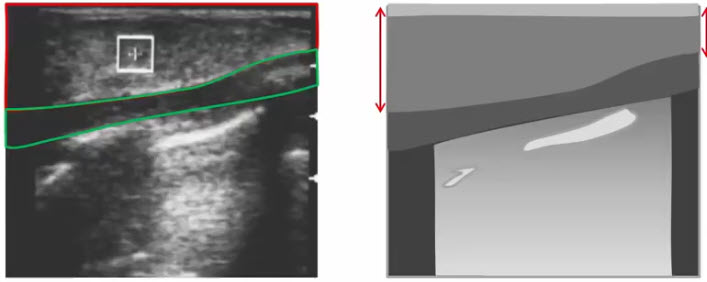
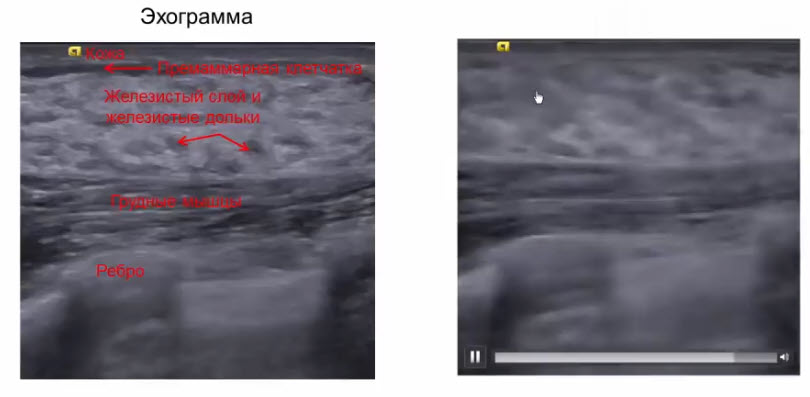
- Послойное строение эхографического изображения молочной железы
- 1 - кожа
- 2 - премаммарная жировая клетчатка передним листком расщепленной фасции
- 3 - фиброгландулярный (железистый слой)
- 4 - жировые доли (дольки)
- 5 - большая грудная мышца
- 6 - малая грудная мышца
- 7 - ребро


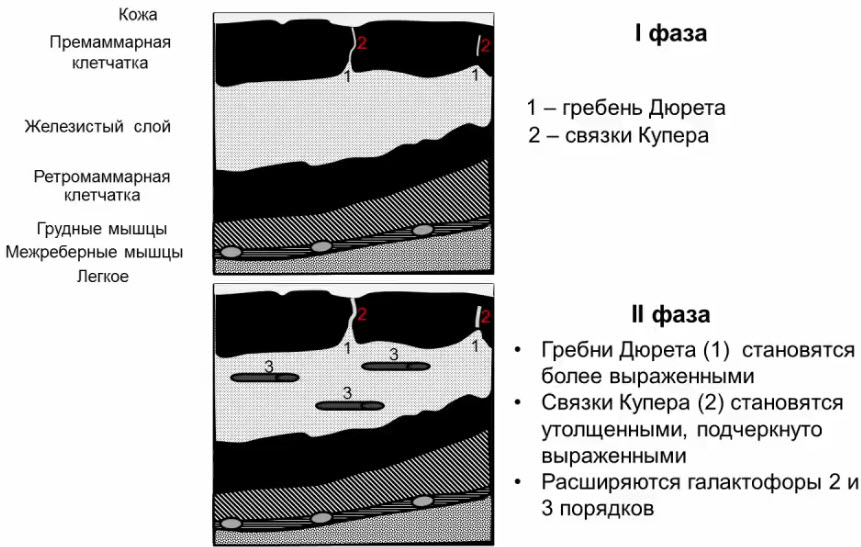
- Схема эхоструктуры молочной железы в I и во II фазы цикла
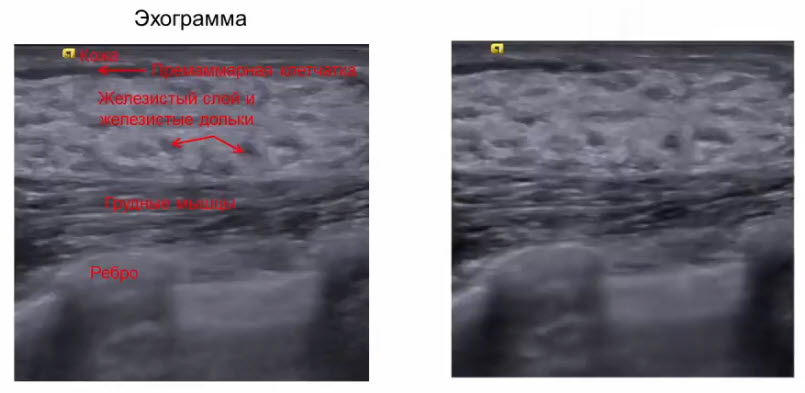
- Послойная эхоструктура железы в I фазу цикла
- Толщина железистого слоя
- Зависимость толщины слоя железистой ткани от возраста в контрольной группе женщин (по Т.Н. Трофимовой и И. А. Солнцевой, 1999)
- Соотношение структурных компонентов молочной железы
- Фиброзно-жировая инволюция является естественным (нормальным) отражением возрастных физиологических изменений в женском организме, связанных с постепенным уменьшением толщины железистого слоя и увеличением доли жировой ткани в молочной железе
- Этот процесс сопровождается «огрублением» соединительнотканного компонента за счет физиологической трансформации ложевой соединительной ткани в грубую волокнистую (фасциальную) ткань
- В связи с этим, заключения ультразвукового исследования и маммографического исследования у женщин в менопаузе по типу «Диффузные фиброзные изменения молочных желез» во многих случаях являются необоснованными
- Фиброзно-жировая инволюция - это норма в менопаузе!
- Протокол исследования: раздел «Ультразвуковая анатомия»
- Фрагмент протокола УЗИ молочных желез (раздел ультразвуковая анатомия)
- Ультразвуковая анатомия
- Возможность четкой дифференциации тканей - хорошая, ограничена, плохая
- Кожа....мм: не изменена, утолщена, изменена...
- Премаммарная клетчатка.....мм
- Фиброгландулярная ткань....мм
- Ретромаммарная клетчатка...мм
- Ультразвуковой морфотип (ювенильный, ранний репродуктивный, расцвета, зрелый, пременопаузальный, постменопаузальный, лактационный, четко не определяется)
- Соотношение тканей: много железистой, практически отсутствует жировая /много железистой и немного жировой /достаточно железистой, много жировой / железистая ткань определяется в виде единичных включений
- Визуализация позадисосковой области - хорошая, невозможная
- Эхоструктура правой и левой МЖ симметрична/асимметрична