УЗИ диагностика гидронефроза у детей. Лечение гидронефроза. Лекция для врачей
Лекция для врачей "Возможности ультразвуковой диагностики гидронефроза у детей" Лекцию для врачей проводит лучевой диагностики и медицинской визуализации ФП и ДПО д.м.н., профессор Синельникова Елена Владимировна
На лекции рассмотрены следующие вопросы:
- Гидронефроз - это прогрессирующее расширение лоханки и чашечек, возникающее вследствие нарушения оттока мочи, что приводит к необратимым изменениям в паренхиме и прогрессивному снижению функции пораженной почки
- Гидронефроз является частным случаем обструкции мочевой системы
- Обструкция почек и мочевыводящих путей - это нарушение оттока мочи вследствие различных причин
- Повреждение почечной ткани, возникающее в результате обструкции, определяется термином обструктивная нефропатия
- Обструкция обусловлена разнообразными анатомическими или функциональными изменениями (аномалиями развития)
- Рабочая классификация органических и функциональных обструкций и обструктивных нефропатий в детском возрасте (Папаян А. В., Столова Э. Н.,1999)
- По типу:
- 1. Органическая - наличие анатомических образований, препятствующих опоку мочи
- 2. Функциональная - нарушение нормальной кинетики мочевыводящих путей (ПМР, нейрогенный мочевой пузырь)
- 3. Смешанная
- По времени возникновения:
- 1. Врожденная
- 2. Приобретенная
- По этиологии:
- При органической обструкции:
- 1. Изолированные причины: добавочный сосуд, опухоль, гематома, фимоз, уретероцеле, камень, дивертикул мочевого пузыря
- 2. Нарушение оттока на фоне аномалий развития почек (аномалии структуры, количества, положения, взаиморасположения, ротации)
- При органической обструкции:
- По типу:
- Пои функциональной обструкции
- 1. Аномалии проведения нервного импульса аномалии, связанные с нарушением иннервации мочевых путей нейрогенная дисфункция мочевого пузыря пузырно-мочеточниковый рефлюкс воздействие бактериальных токсинов на проведение нервного импульса
- По уровню обструкции:
- 1. Внутрипочечная
- 2. Мочеточниковая
- 3. Интравезикальная
- 4. Инфравезикальная
- 5. Многоуровневая
- Клинические проявления обструкции:
- 1. Дисплазия
- 2. Гипоплазия
- 3. Гиподисплазия
- 4. Микрокисты
- 5. Кисты
- 6. Гидрокаликоз
- 7. Гидронефроз
- 8. Уретерогидронефроз
- 9. Мегауретер
- По степени нарушения оттока:
- 1. Полная
- 2. Частичная (парциальная)
- По динамике:
- 1. Улучшение (спонтанное, после консервативного лечения, после оперативного лечения)
- 2. Без динамики
- 3. Ухудшение с исходом в ХПН
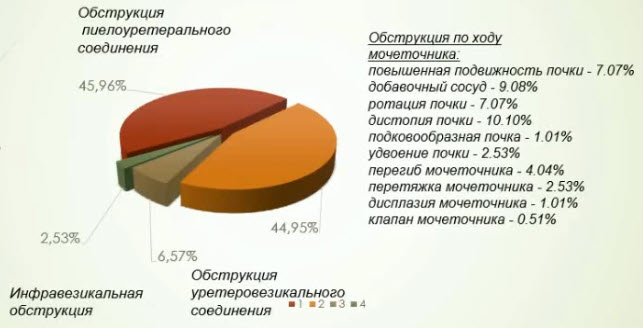
- Причины органической обструкции мочевыводящих путей
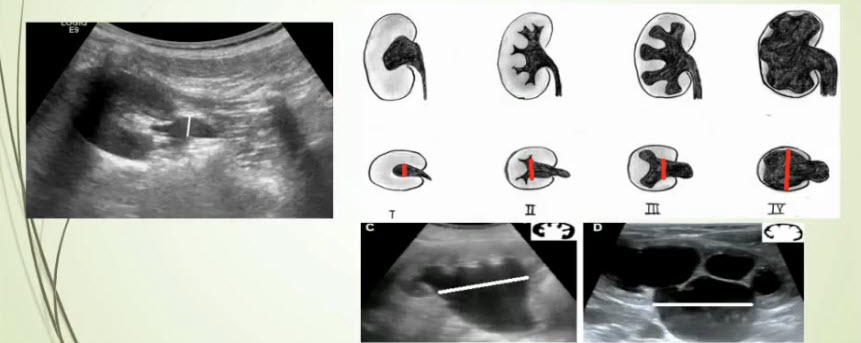
- Выделяют четыре стадии патологического процесса:
- I - прегидронефроз, пиелоэктазия или интермиттирующий гидронефроз
- II - III - гидронефроз с большим или меньшим расширением полостей почки
- IV - гидронефроз с резким истончением ткани паренхимы
- Клиническая картина гидронефроза
- Пальпируемая опухоль в брюшной полости
- Боль в животе
- Рвота
- Инфекция мочевых путей
- Макрогематурия
- Артериальная гипертензия
- Особенность клиническом картины в зависимости от этиологии
- Препятствие в пиелоуретеральном отделе. Стеноз пиелоуретерального сегмента чаще выявлялся слева(73%). Препятствие в зоне пиелоуретерального сегмента способствует развитию тяжелых степеней гидронефроза - Среди наших больных I степень гидронефроза выявлена в 4 почках (4,44%), II степень гидронефроза выявлена в 15 почках (16,66%), III степень - 33%, IV степень-45,5%. I + II- в 21 % случаев
- В 70% случаев у пациентов присоединяется ИМС (пиелонефрит), и у 27% из них - рецидивирующее и часто рецидивирующее течение пиелонефрита. Может наблюдаться сочетание обструкции в пиелоуретеральном отделе с другими аномалиями развития почек и мочевыводящих путей как на стороне поражения, так и на контрлатеральной стороне: повышенная подвижность почки, добавочный сосуд, пузырно-мочеточниковый рефлюкс, дистопия почки. Более 80% детей предъявляют жалобы: боли в животе (76%), энурез - 20%, дизурические расстройства - 12%
- Передне-задний размер лоханки в норме ("Измерения в детской ультразвуковой диагностике: Справочник" - Пыков М. И.)
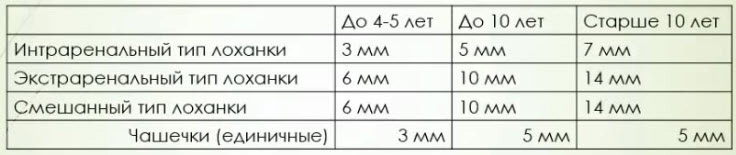
- Принцип УЗ измерения дилатированной лоханки почек
- Расширение лоханки, связанное с иными проблемами («функциональное расширение»)
- Повышенная водная нагрузка, повышенный диурез
- Воспалительные процессы внепочечной локализации
- Прием гормональных препаратов
- Перерастяжение мочевого пузыря, высокое внутрипузырное давление
- Нарушение сократительной способности гладкомышечных элементов чашечно-лоханочной системы (пиелонефрит)
- Рахит
- Гипотрофия, гиповитаминозы, гипомикроэлементозы
- Синдром дисплазии соединительной ткани
- Ложноположительная диагностика обструкции мочевых путей - до 22%
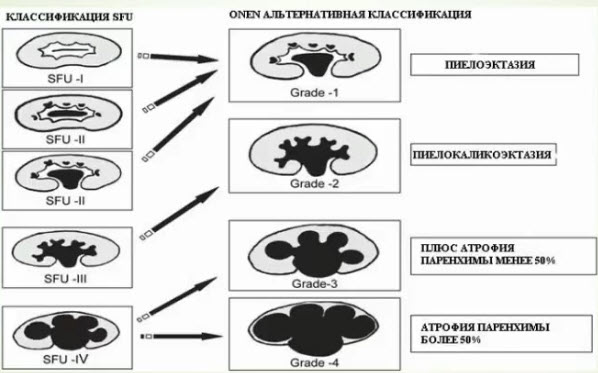
- Классификация гидронефроза по Ассоциации фетальных урологов
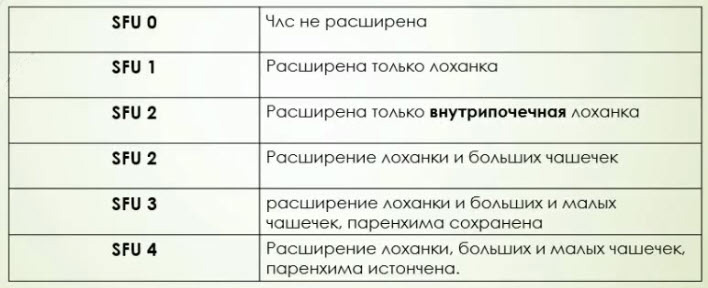
- ONEN альтернативная классификация
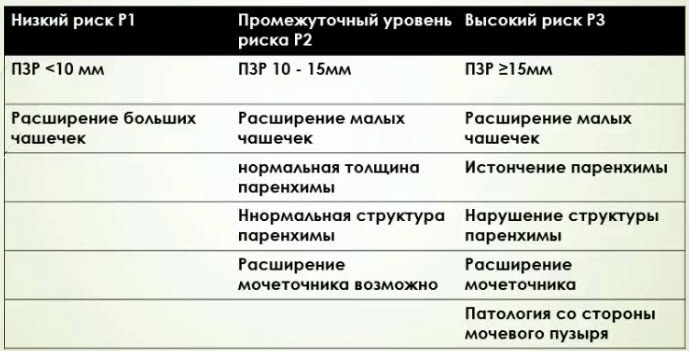
- Стратификационные риски по данным постнатального УЗИ (старше 48 часов)
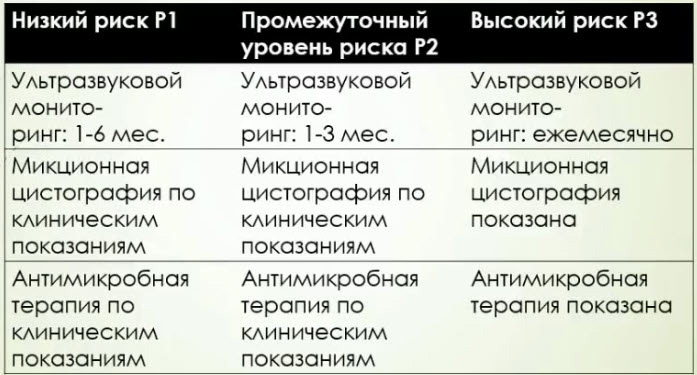
- Тактика ведения пациентов
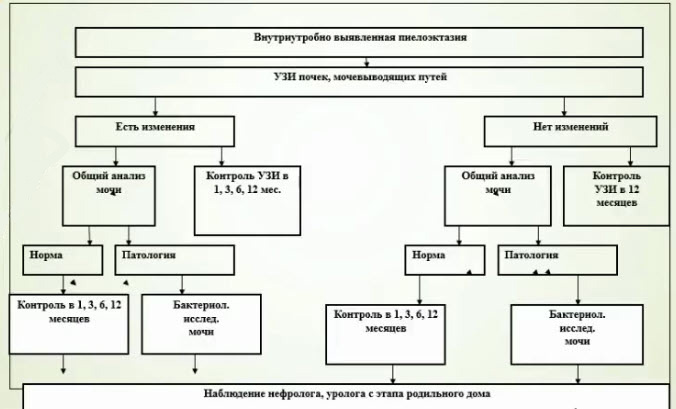
- Алгоритм наблюдение новорожденных с внутриутробно выявленной пиелоэктазией
- Транзиторный или физиологический гидронефроз 41-88%, только 19-25% детей с антенатально выявленным гидронефрозом нуждаются в последующем в пиелопластике
- Самопроизвольное исчезновение гидронефроза к моменту родов происходит от 17,7% до 72% случаев. Нормализация размеров лоханки после рождения отмечается в 63%, а у 24% больных пиелоэктазии является следствием порока развития мочевых путей
- 98 детей обследовано
- 3 мес до 14 лет с изолированным расширением лоханки
- Динамика: 92,3% - нормализация размеров лоханки
- 7,7% - расширение сохранилось к возрасту 7 лет
- 2,8% (3 чел) - увеличение размера лоханки в связи с наличием аберрантного сосуда
- 3 мес до 14 лет с изолированным расширением лоханки
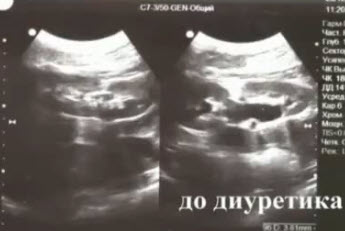
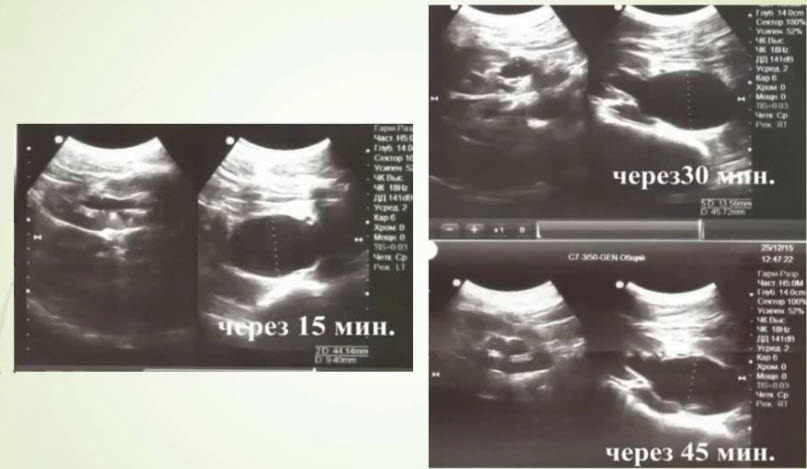
- Диуретическая реносонография
- Исследование до введения диуретика
- Водная нагрузка 10 мл/кг, лазикс 0,5 млг/кг в/м
- Исследование размеров лоханки через 15, 30, 45, 60 мин
- Норма - расширение члс, затем сокращение до исходного уровня за 30-45 мин
- Функциональная обструкция - восстановление исходных размеров в течение 60 мин
- Органическая обструкция - длительное расширение - до 2,5 часов
- Попытки в какой-то мере определить стратегию ведения пациентов с гидронефрозом не отвечают на многие клинические вопросы
- После рождения необходимо выполнять цистографию и диуретическую сонографию
- Наблюдение за младенцами с антенатально выявленным расширением полостной системы, у которых при первом исследовании после рождения передне-задний размер лоханки был 10 мм и более
- Показанием к оперативному лечению были:
- рецидивирующие эпизоды мочевой инфекции с фебрильной лихорадкой
- снижение относительной функциональной активности почки более чем на 10% на серии изотопных исследований и нарастание передне-заднего размера лоханки более чем на 20% на сонограммах в динамике. Наибольшая прогностическая ценность - передне-задний размер лоханки 20 мм и более с чувствительностью 81,8% и спецификой 91,7%
- Показанием к оперативному лечению были:
- Нет достоверных предикторов хирургического вмешательство для пациентов с гидронефрозом
- ПЗР лоханки 6-9 мм + каликоэктазия
- ПЗР лоханки 9-15 + каликоэктазия.
- Обе группы имеют более высокий фактор риска последующих хирургических вмешательств, чем аналогичное увеличение размера лоханки без каликоэктазии
- Уровень риска в последней группе - выше, чем определяемых по SFU 3 степени
- До 4 лет
- Необходимость пиелопластики - лоханка более 18мм, чашечки более 10 мм. Передне-задний размер лоханки менее 15 мм - благоприятное течение врожденного гидронефроза
- Опрос среди 284 врачей радиологов Северной Америки, работающих с детьми. В настоящее время нет единой описательной системы для характеристики расширения мочевых путей. В практической деятельности используется классификация SFU и критерии, основанные на размере передне-заднего размера лоханки. По поводу последнего не достигнуто консенсуса. 95 % респондентов заявили о необходимости единой описательной системы
- За короткий исторический период, обусловленный появлением, развитием и совершенствованием визуализирующих методов исследования, удалось добиться успехов в выявлении обструкции мочевой системы
- В настоящее время задачей является создание стратегий ведения, с одной стороны минимально инвазивных, с другой стороны, обладающих высокой информационной значимостью
- Целью является выбор лечебной тактики, направленной на предупреждение возникновения обструктивной нефропатии у пациентов с обструкцией мочевой системы
Дополнительный материал
Гидронефроз: диагностика, лечение
Гидронефроз (гидронефротическая трансформация) — заболевание почки, характеризующееся стойким расширением чашечно-лоханочной системы (ЧЛС) вследствие сужения лоханочно-мочеточникового сегмента (ЛМС). Расширение ЧЛС почки, наступившее из-за нарушения оттока мочи по мочеточнику и сопровождающееся также его расширением, называется уретерогидронефрозом.
Гидронефроз — относительно частое заболевание почек. По данным аутопсий, в популяции патология выявляется в 3,1 % случаев. В детском возрасте заболевание встречается чаще у мальчиков, чем у девочек (в соотношении 5 : 2), в возрасте от 20 до 60 лет — преобладает у женщин, а после 60 лет — у мужчин в связи с патологией предстательной железы. У больных старше 40 лет гидронефроз преимущественно является симптомом других заболеваний, определяющих прогноз для пациента.
Выделяют три стадии развития гидронефроза:
1) расширение лоханки (пиелоэктазия) с незначительным нарушением почечной функции или без него — I стадия;
2) расширение лоханки и чашечек почки (гидрокаликоз) с уменьшением толщины паренхимы и значительным нарушением ее функции — II стадия;
3) более выраженное по сравнению со II стадией расширение лоханки и чашечек с резкой атрофией почечной паренхимы вплоть до превращения почки в тонкостенный мешок — III стадия.
На рис. 1 показаны патологические изменения, происходящие в почке при гидронефрозе вследствие стриктуры пельвиоуретерального сегмента.
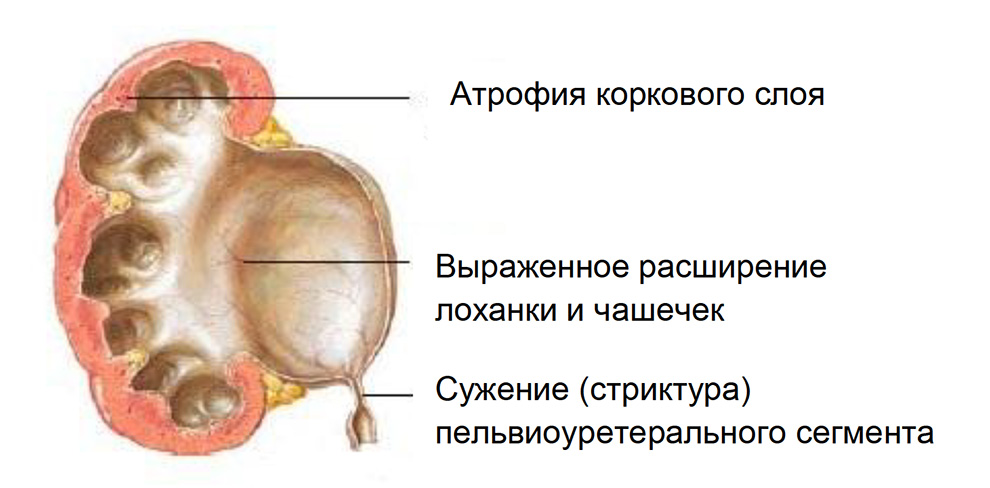
Рис. 1 Изменение структуры почек
Этиология и патогенез
Гидронефроз может развиться вследствие целого ряда причин, как врожденных, так и приобретенных, приводящих к сужению ЛМС. Без нарушения оттока мочи в зоне ЛМС гидронефроза не бывает.
Выделяют первичный и вторичный гидронефроз.
Первичный (или врожденный) гидронефроз развивается в результате какой-либо аномалии верхних мочевых путей в зоне ЛМС. Наиболее часто в качестве причины гидронефроза устанавливается врожденное сужение ЛМС, включая нейромышечную дисплазию мочеточника в пельвиоуретеральной области, атипичное высокое отхождение мочеточника от лоханки. В 20-30 % случаев в качестве причины формирования обструкции в ЛМС выявляется добавочная нижнеполярная почечная артерия. В большинстве случаев она ответвляется от основного ствола почечной артерии и сопровождается веной. Добавочная нижнеполярная почечная артерия не только сдавливает ЛМС, но и постепенно приводит к склеротическим изменениям как в самом сегменте, так и в окружающих тканях за счет воздействия пульсовой волны. Данная группа причин формируется в процессе эмбриогенеза, а гидронефроз может устанавливаться по данным антенатального УЗИ плода начиная с 15-16-й недели беременности. Крайне редко в качестве причин формирования врожденного гидронефроза могут быть солитарная почечная киста, парапельвикальная киста, поликистоз почек.
Вторичный (или приобретенный) гидронефроз развивается как осложнение заболевания на уровне ЛМС, приводящее к нарушению оттока мочи из почки. Эта группа причин более многообразна: конкремент, вклинившийся в ЛМС, или результат длительного нахождения конкремента даже после его удаления, педункулит, опухоль почки или лоханки со сдавлением ЛМС, экстра- или интрауретеральная опухоль, туберкулезные поражения, эхинококкоз, солитарные кисты почек, рубцовые и склеротические изменения окружающей клетчатки в результате перенесенной травмы почки и др.
Патогенез гидронефроза сложен. Вследствие нарушенного оттока мочи на уровне ЛМС повышается внутрилоханочное давление, что приводит к затрудненному выделению мочи из сосочков в чашечки и развитию пиелоренальных рефлюксов. Эти изменения в свою очередь вызывают отек и воспаление почечной паренхимы, интерстициальной ткани, сдавление почечных вен и нарушение внутрипочечной гемодинамики. В итоге при неадекватном или несвоевременном лечении происходит атрофия почечной паренхимы.
Гидронефроз может быть одно- или двухсторонним, асептическим или инфицированным.
Симптоматика
Гидронефроз нередко протекает бессимптомно. Выраженность его клинических проявлений зависит главным образом от стадии заболевания, причины обструкции в ЛМС и имеющихся осложнений. Первыми симптомами могут стать боль в поясничной области, макрогематурия, гипертермия, повышение артериального давления. Почечная колика развивается при острой обструкции, обычно камнем. Повышение температуры тела, ухудшение общего состояния, изменения в анализах мочи имеют место при присоединении инфекции мочевых путей. Гематурия возникает из вен форниксов вследствие быстрого снижения внутрилоханочного давления при восстановлении оттока мочи. Пальпируемое объемное образование в подреберье — важный симптом гидронефроза. В случае двухсторонней формы постепенно прогрессирует хроническая болезнь почек, при которой пациенты жалуются на никтурию, жажду, тошноту, отеки, артериальную гипертензию.
Диагностика
Алгоритм диагностики заболевания включает анализ жалоб пациента и анамнестических данных, проведение физикального обследования, лабораторных исследований, а также определение морфофункционального состояния почек и мочевых путей с использованием методов лучевой диагностики (ультразвуковых, рентгенорадиологических).
При врожденном гидронефрозе клинические проявления развиваются медленно. Наиболее частым первым признаком заболевания является боль, которая у большинства пациентов появляется после физической нагрузки: длительного бега, прыжков, плавания. Признаком II–III стадии гидронефроза является пальпируемое образование в животе. Прощупываемая почка эластична, имеет гладкую поверхность. У части пациентов выявляется макро- или микрогематурия, которая также чаще возникает после физической нагрузки. В роли самого распространенного осложнения гидронефроза выступает пиелонефрит, при присоединении которого на первое место выдвигаются симптомы инфекционного заболевания: лихорадка, озноб, интоксикация организма и др.
На гидронефроз указывают данные анамнеза: наличие представленных выше симптомов (см. «Симптоматика»), их продолжительность, связь с перенесенными операциями или патологическими процессами в зоне ЛМС, брюшной полости, забрюшинного пространства.
Анализы мочи, крови могут не иметь патологических отклонений. Лейкоцитоз крови, сдвиг лейкоцитарной формулы, увеличение СОЭ свидетельствуют о присоединении мочевой инфекции. Об этом свидетельствуют также лейкоцитурия и бактериурия. Лабораторные показатели, характерные для прогрессирования хронической болезни почек — азотемия, гиперкалиемия, метаболический ацидоз, гипернатриемия, анемия. Для определения скорости клубочковой фильтрации проводится проба Реберга-Тареева, для исследования концентрационной функции почек — проба Зимницкого.
УЗИ почек, мочевого пузыря, предстательной железы позволяет определить степень расширения лоханки, чашечек, мочеточника, толщину паренхимы почки, увеличение предстательной железы, остаточную мочу в мочевом пузыре, объемные образования в прилежащих к мочевой системе органах забрюшинного пространства и брюшной полости. Допплерографию используют для изучения почечного кровотока.
Самым важным этапом при обследовании пациента с гидронефрозом является установление действительной функции пораженного органа и выявление резервных возможностей для его функциональной реабилитации.
С этой целью проводятся изотопная ренография или динамическая нефросцинтиграфия. Они позволяют оценить секреторную, экскреторную функции почки, а также внутрипочечную гемодинамику.
Обзорная рентгенография органов мочевой системы помогает оценить размеры почки, ее расположение и тени рентгенпозитивных конкрементов в проекции почки и мочеточников при их наличии. Экскреторная урография отображает анатомическое строение органов мочевой системы и контраст-выделительную способность обеих почек (рис. 2). При значительных изменениях паренхимы почек накопление контрастного вещества в ЧЛС замедляется и становится заметным только через несколько часов после его введения (отсроченные снимки). Иногда только ретроградная уретеропиелография позволяет определить причину гидронефроза, уровень локализации обструкции, ее протяженность. Исследование выполняют в день операции в связи с опасностью развития пиелонефрита. Антеградная пиелография выполняется для уточнения диагноза после операции чрескожной пункционной нефростомии по поводу острого обструктивного пиелонефрита либо других заболеваний почки и мочеточника. Микционная контрастная цистография используется при подозрении на пузырно-мочеточниковый рефлюкс, инфравезикальную обструкцию.
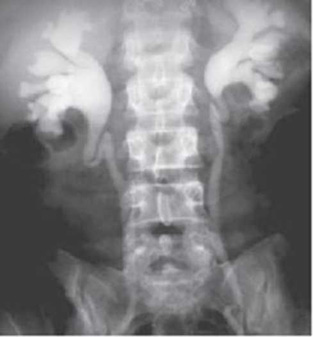
Рис. 2. Двухсторонний уретерогидронефроз вследствие инфравезикальной обструкции (экскреторная урография)
В некоторых случаях применяют аортографию для выявления дополнительных артерий, способствующих развитию гидронефроза.
КТ, МРТ показаны при недостаточной информативности экскреторной урографии и подозрении на опухоли различных локализаций.
Для определения тактики лечения (консервативное или хирургическое), проведения дифференциальной диагностики между функциональными и органическими видами обструкции в ЛМС, оценки результатов хирургического лечения выполняют фармакодинамические пробы. Их проводят по ходу применения стандартных методов исследования (УЗИ почек, изотопной ренографии, экскреторной урографии). Данные пробы позволяют определить проходимость ЛМС, оценить резервную функцию почек, почечный кровоток на фоне употребления различных фармпрепаратов (диуретиков, вазодилататоров).
Лечение
Целью лечения пациента с гидронефрозом является устранение причины заболевания, сохранение и улучшение функции почки, ликвидация клинических симптомов.
Консервативное лечение допустимо у пациентов с начальной стадией заболевания, при отсутствии любых осложнений и прогрессирующего нарушения функции почки, без нарушения работоспособности и самочувствия пациентов. В ходе терапии проводятся мероприятия, направленные на улучшение проходимости ЛМС, васкуляризации органов мочевой системы и ее сократительной способности: ЛФК и дозированная двигательная активность, фитотерапия, диетотерапия, нормализация функции кишечника, физиотерапевтические мероприятия, при выявлении пиелонефрита — современная медикаментозная антибактериальная терапия.
Основными показаниями для хирургической коррекции ЛМС следует считать постепенно прогрессирующую дилатацию ЧЛС, симптоматическое течение заболевания, наличие конкрементов, рецидивы и хронизацию пиелонефрита и, главное, ухудшение функционального состояния почки. Целью оперативного лечения является восстановление нормального пассажа мочи, улучшение или сохранение функции почки, профилактика прогрессирования хронического пиелонефрита. Пластическая операция показана при одно- и двухстороннем гидронефрозе, в случае сохранности функции почки и возможности устранения причины болезни. В процессе операции при врожденном гидронефрозе удаляется порочно сформированный участок ЛМС с последующим формированием пиелоуретероанастомоза из функционально и морфологически полноценных тканей лоханки и мочеточника. При вторичном гидронефрозе устраняется причина, приведшая к обструкции в ЛМС, и, при необходимости, проводится коррекция ЛМС.
Выполнение чрескожной пункционной нефростомии или установка внутреннего стента в предоперационном периоде показаны:
- при обострении хронического пиелонефрита;
- прогрессировании хронической болезни почек при двухстороннем процессе или гидронефрозе единственной функционирующей почки;
- у пациентов с выраженными сопутствующими заболеваниями для купирования болевого симптома;
- в терминальных стадиях гидронефроза при необходимости выбора между нефрэктомией и органосохраняющей операцией.
Для восстановления проходимости ЛМС используют следующие виды оперативного лечения:
1. Открытые реконструктивно-пластические вмешательства:
- уретеропиелоанастомоз с резекцией суженного участка и наложением анастомоза конец в конец между мочеточником и лоханкой (самая распространенная операция по Андерсену-Хайнсу);
- лоскутные пластические операции (V-Y-пластика по Фолею, операция Кальп-Де Вирда);
- уретерокаликоанастомоз (операция Нейвирта) при внутрипочечной лоханке и протяженной стриктуре мочеточника.
2. Эндоурологические операции с использованием перкутанного или трансуретрального доступов:
- бужирование и баллонная дилатация ЛМС;
- эндотомия и внутреннее стентирование.
3. Лапароскопические пластические вмешательства с использованием трансабдоминального или ретроперитонеального доступа.
Нефрэктомию выполняют при одностороннем гидронефрозе III стадии, когда имеется резко выраженная атрофия паренхимы почки, а функция ее незначительна (менее 10 % общей функциональной способности почек).
Все пациенты с гидронефрозом должны проходить периодическое обследование в соответствии с программой диспансерного наблюдения для своевременного выявления отрицательной динамики течения заболевания и применения адекватного лечения.
































0 комментариев