Факторы, снижающие прочность костей. Лекция для врачей
Лекция для врачей "Факторы, снижающие прочность костей" (отрывок из книги "Остеопороз, гиперпаратиреоз и дефицит витамина D" - Древаль А. В.)
Факторы, снижающие прочность костей
Минеральная плотность костной ткани
Чем ниже минеральная плотность ткани (МПК), тем выше риск перелома. Вместе с тем нельзя указать некоторое пороговое значение, за пределами которого обязательно произойдёт перелом, так как зависимость между минеральной плотность ткани и риском переломов нелинейная, точнее экспоненциальная. Кроме того, минеральная плотность ткани — не единственный фактор, влияющий на прочность костной ткани: у многих больных с инструментально диагностированным остеопорозом (Т-критерий ниже —2,5) не возникают переломы, в то время как у ряда больных остеопенией и даже с нормальной МПК они происходят при минимальной травме.
Метаболизм костной ткани
Повышенный метаболизм костной ткани — независимый фактор риска переломов (см. подраздел 2.7 «Потеря костной ткани»),
Немодифицируемые факторы риска
Женский пол
У женщин масса скелета в среднем меньше, чем у мужчин, и по этой причине вероятность развития остеопороза у них выше. Кроме того, женщины живут дольше мужчин, поэтому у них может в большей степени подключаться возрастной фактор риска остеопороза. В дополнение к этому в первые годы менопаузы потеря костной ткани существенно повышается за счёт ускорения ремоделирования кости.
Европеоидная раса
У людей европеоидной расы масса скелета в среднем меньше, чем у негроидной. Кроме того, на различие в частоте переломов у разных рас могут влиять этнически различные геометрические свойства костей, в частности длина бедренной оси, соотношение кортикальной и трабекулярной масс кости и устойчивость к сгибанию кости.
Длина оси шейки бедра
Длину оси шейки бедренной кости определяют от края большого вертела до внутреннего края таза (рис. 5.1). Эта длина служит независимым от минеральной плотности ткани фактором риска перелома шейки. Удлинение шейки бедренной кости по сравнению со средним значением на одно стандартное отклонение повышает риск перелома бедра вдвое. Также на риск переломов влияет и величина угла шейки бедренной кости (см. рис. 5.1).
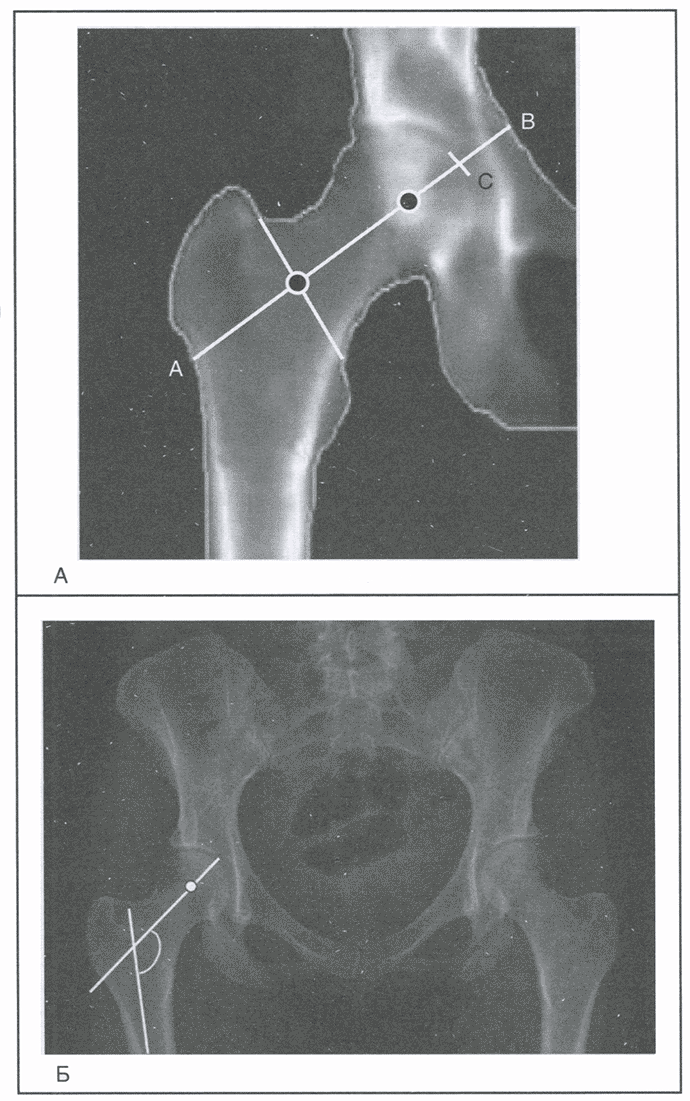
Рис. 5.1. Определение длины (расстояние АВ) оси шейки бедренной кости (А) и угла величины угла шейки бедра (Б)
Семейная предрасположенность
В случае заболеваемости остеопорозом в семье, особенно когда возникает перелом шейки бедренной кости у биологического родственника, риск перелома повышается. Однако следует заметить, что семейная предрасположенность к переломам может быть связана не только с генетикой, но и с особенностями стиля жизни семьи.
Старение
С возрастом костная масса и качество кости снижаются (см. подраздел 2.6 «Пик костной массы»), поэтому возраст — независимый фактор риска остеопороза. В частности, при одном и том же показателе минеральной плотности ткани риск перелома выше у людей старшего возраста. К существенным факторам, предрасполагающим к остеопорозу у пожилых, относятся снижение физической активности, а также нарушение всасывания кальция и витамина D.
Менопауза и менархе
Эстрогены оказывают протективное действие на прочность скелета: они стимулируют образование костной ткани и снижают её резорбцию. В связи с этим позднее наступление менархе или ранняя менопауза — факторы риска остеопороза, особенно если менопауза вызвана хирургическим удалением яичников, а больной при этом не назначена заместительная гормональная терапия. У женщин с нерегулярным менструальным циклом или периодами аменореи также ускоряется потеря костной массы и, соответственно, повышается риск переломов (остеопороз).
Низкая масса тела
У людей с низкой массой тела и костная масса также снижена, поэтому риск остеопороза у них повышен. У женщин, у которых масса тела ниже, чем она была в 25 лет, повышается риск остеопороза.
Снижение роста
Если у обследуемого снизился рост более чем на 1,5 см, обычно это бывает симптомом компрессионных переломов позвонков. Если эти переломы возникают при отсутствии какой-либо явной травмы, то это признак низкотравматических переломов и становится достаточным основанием для диагностики остеопороза. Более того, выявленные компрессионные переломы позвонков, связанные с остеопорозом, существенно повышают риск развития перелома в ближайшем будущем.
Низкотравматические переломы в прошлом
У больного с низкотравматичными переломами гораздо выше риск новых переломов в будущем, чем у людей без таких переломов.
Вы читали отрывок из книги "Остеопороз, гиперпаратиреоз и дефицит витамина D" - Древаль А. В.
Книга "Остеопороз, гиперпаратиреоз и дефицит витамина D"
Автор: Древаль А. В.

Остеопороз, гиперпаратиреоз и дефицит витамина D — тесно связанные друг с другом патологические состояния, развивающиеся главным образом вследствие нарушения метаболизма кальция в организме. Однако в руководствах, посвященных остеопорозу, влияние гиперпаратиреоза и дефицита витамина D на развитие остеопороза обстоятельно не описывается. Вместе с тем в руководствах по гиперпаратиреозу, которые обычно пишут эндокринологи, остеопороз рассматривается только как одно из его проявлений, а роль витамина D исчерпывается включением его в схему регуляции обмена кальция. В монографиях же по витамину D, в свою очередь, не уделяется достаточно внимания остеопорозу и гиперпаратиреозу.
В связи с этим возникла идея написать руководство для врачей, лечащих больных с остеопорозом, таким образом, чтобы два ключевых фактора его развития — гиперпаратиреоз и дефицит витамина D — также были представлены обстоятельно, как смежные и практически важные для его диагностики и лечения вопросы.
Издание предназначено врачам общей практики, эндокринологам, гинекологам, травматологам, ортопедам, ревматологам, а также читателям, интересующимся данным спектром проблем.
Содержание книги "Остеопороз, гиперпаратиреоз и дефицит витамина D" - Древаль А. В.
I. ОСТЕОПОРОЗ
Введение
1. Определение и эпидемиология
1.1. Определение
1.2. Распространённость остеопороза в России
2. Основы патофизиологии кости
2.1. Функции скелета
2.2. Типы костной ткани
2.3. Минеральный состав кости и костный матрикс
2.4. Костные клетки
2.4.1. Остеокласты
2.4.2. Остеобласты
2.4.3. Остеоциты
2.5. Ремоделирование кости
2.6. Пик костной массы
2.7. Потеря костной ткани
3. Костная денситометрия и другие технические средства диагностики остеопороза
3.1. Двухэнергетическая рентгеновская абсорбциометрия
3.2. Обычное рентгенологическое исследование
3.3. Количественное ультразвуковое исследование
3.4. Количественная компьютерная томография
3.5. Магнитно-резонансная томография
4. Клиническая классификация остеопороза и его диагностика
4.1. Клиническая классификация остеопороза
4.2. Диагностика остеопороза
4.2.1. Установление диагноза «остеопороз»
4.2.2. Оценка тяжести остеопороза и риска переломов (программа FRAX)
4.2.3. Лабораторная диагностика
4.2.4. Наблюдение за больными остеопорозом
5. Факторы риска переломов и средства их профилактики
5.1. Факторы, снижающие прочность костей
5.1.1. Минеральная плотность костной ткани
5.1.2. Метаболизм костной ткани
5.1.3. Немодифицируемые факторы риска
5.1.4. Модифицируемые факторы риска
6. Фармакологические препараты в лечении остеопороза
6.1. Бисфосфонаты
6.1.1. Алендроновая кислота (Алендронат)
6.1.2. Ризедроновая кислота
6.1.3. Ибандроновая кислота
6.1.4. Золедроновая кислота
6.1.5. Бисфосфонаты в клинической практике
6.2. Паратгормон (терипаратид) в лечении остеопороза
6.2.1. Фармакология
6.2.2. Доза и показания
6.2.3. Клиническая практика
Полное содержание
6.3. Деносумаб
6.3.1. Фармакология
6.3.2. Дозы и показания
6.3.3. Побочные эффекты
6.4. Менопаузальная гормональная терапия и селективные модуляторы эстрогеновых рецепторов
6.4.1. Эстрогены
6.4.2. Селективный модулятор эстрогеновых рецепторов ралоксифен
6.5. Новые разрабатываемые препараты для лечения остеопороза
6.5.1. Ингибиторы катепсина К
6.5.2. Ингибиторы склеростина.
7. Наблюдение за больными остеопорозом
7.1. Маркёры костного метаболизма
7.2. Двухэнергетическая рентгеновская абсорбциометрия
7.2.1. Изменение минеральной плотности костной ткани и риск перелома
7.3. Индивидуальная программа наблюдения за больным, получающим антиостеопоротические препараты
7.3.1. Первый визит: мотивация и обучение
7.3.2. Начальные наблюдательные визиты
7.3.3. Последующие наблюдательные визиты
7.4. «Лечебные каникулы» у больных, получающих бисфосфонаты
8. Остеопороз в пременопаузе
8.1. Причины низкой минеральной плотности костной ткани в пременопаузе
8.1.1. Болезни и препараты, вызывающие потерю костной ткани
8.1.2. Факторы, связанные с менструальным циклом
8.1.3. Факторы, связанные со стилем жизни
8.1.4. Женская атлетическая триада
8.2. Диагностика остеопороза у женщин в пременопаузе
8.3. Лечение
8.3.1. Общий подход
8.3.2. Идиопатический остеопороз
8.3.3. Глюкокортикоидный остеопороз
8.3.4. Вторичный остеопороз
8.3.5. Выбор лечения
8.3.6. Наблюдение
9. Остеопороз у мужчин
9.1. Эпидемиология и последствия переломов у мужчин
9.1.1. Распространённость
9.1.2. Смертность
9.1.3. Заболеваемость
9.2. Патогенез низкотравматических переломов у мужчин
9.3. Диагностика остеопороза у мужчин
9.4. Лечение остеопороза у мужчин
9.4.1. Бисфосфонаты
9.4.2. Терипаратид
9.4.3. Деносумаб
9.4.4. Тестостерон
10. Остеопороз, индуцированный глюкокортикоидами
10.1. Влияние глюкокортикоидов на костную массу и переломы
10.2. Механизм действия глюкокортикоидов на кость
10.3. Оценка риска переломов у больных, получающих глюкокортикоиды
10.4. Лечение остеопороза, индуцированного глюкокортикоидами
11. Остеопороз у больных сахарным диабетом
II. ГИПЕРПАРАТИРЕОЗ И НЕКОТОРЫЕ ДРУГИЕ МЕТАБОЛИЧЕСКИЕ БОЛЕЗНИ КОСТЕЙ
12. Биосинтез, секреция и действие паратгормона
12.1. Регуляция кальциево-фосфорного обмена
12.1.1. Паратгормон
12.1.2. Витамин D
12.1.3. Ростовой фактор-23 фибробластов
12.1.4. Кальций-чувствительный рецептор
12.1.5. Кальцитонин, ПТГ-подобные пептиды и другие гормоны, регулирующие кальциевый обмен
12.1.6. Интеграция кальциевого и фосфорного гомеостаза
13. Гиперпаратиреоз
13.1. Причины
13.2. Симптомы
13.3. Биохимия крови и мочи
13.4. Инструментальное обследование
13.5. Гормональное обследование и диагностические признаки
13.6. Патогенез симптомов и признаков
13.7. Сопутствующие состояния, болезни и осложнения
13.8. Лечение
14. Основные патологические состояния, сопутствующие нарушению секреции и действия паратгормона
14.1. Гиперкальциемия
14.1.1. Этиология
14.1.2. Симптомы
14.1.3. Диагностика
14.1.4. Обследование
14.1.5. Лечение
14.2. Гипокальциемия
14.2.1. Этиология
14.2.2. Клиническая картина
14.2.3. Лечение
14.3. Дефицит витамина D
14.4. Гипомагниемия
14.5. Гипофосфатемия
14.5.1. Этиология
14.5.2. Лечение
14.6. Остеомаляция
15. Болезни, проявляющиеся гиперпаратиреозом
15.1. Первичный гиперпаратиреоз
15.1.1. Определение
15.1.2. Эпидемиология
15.1.3. Этиология
15.1.4. Патофизиология
15.1.5. Клинические проявления
15.1.6. Диагностика
15.1.7. Лечение
15.2. Вторичный гиперпаратиреоз
15.2.1. Определение
15.2.2. Этиология и распространённость
15.2.3. Патофизиология и клиническая картина
15.2.4. Лабораторное и инструментальное обследование
15.2.5. Лечение
15.2.6. Прогноз
15.3. Третичный гиперпаратиреоз
15.3.1. Определение
15.3.2. Этиология
15.3.3. Патофизиология
15.3.4. Клинические проявления
15.3.5. Лечение
15.4. Сопровождающиеся гиперпаратиреозом редкие заболевания
15.4.1. Семейная доброкачественная (гипокальциурическая) гиперкальциемия
15.4.2. Гиперкальциемия при злокачественных новообразованиях
15.4.3. Кальцифилаксия
III. ДЕФИЦИТ ВИТАМИНА D
16. Ключевые механизмы развития дефицита витамина D и его определение
16.1. Этиология и патогенез дефицита
16.2. Кальций и витамин D
16.2.1. Роль витамина D в гомеостазе кальция
16.2.2. Суточная потребность в кальции
16.3. Витамин D
16.3.1. Витамин D в организме
16.3.2. Исследование витамина D
16.3.3. Дефицит витамина D — определение
17. Клинические проявления гиповитаминоза D
17.1. Гиповитаминоз D и риск переломов
17.2. Диагностика гиповитаминоза D
18. Устранение дефицита витамина D
18.1. Дозы
18.2. Особые ситуации
18.2.1. Беременность
18.2.2. Хроническая болезнь почек
18.2.3. Сочетание с гиперпаратиреозом
18.3. Мониторирование
18.3.1. Побочные эффекты
18.3.2. Метаболиты витамина D
18.3.3. Воздействие средневолнового ультрафиолетового облучения
18.3.4. Кальций\

























0 комментариев