УЗИ при головных болях у пациентов с сердечно-сосудистой патологией. Лекция для врачей
Лекция для врачей "УЗИ при головных болях у пациентов с сердечно-сосудистой патологией" (отрывок из книги "УЗИ при головных болях у пациентов с сердечно-сосудистой патологией" - М. В. Шумилина)
Введение
Одной из самых частых жалоб, беспокоящей пациентов разного профиля, является головная боль (ГБ). При этом головная боль может быть симптомом порядка 300 заболеваний.
По данным «Российского общества по изучению головной боли», наиболее вероятными причинами возникновения головной боли считают:
1) сужение и расширение внутричерепных кровеносных сосудов, вызванные различными патологиями;
2) стимуляцию черепно-мозговых и шейных нервов;
3) повышенное напряжение в покое мышц головы и шеи;
4) офтальмологические и оториноларингологические расстройства;
5) заболевания шейного отдела позвоночника;
6) биохимические факторы и эндокринные расстройства;
7) неврологические расстройства.
Международная классификация головной боли (МКГБ) выделяет более 160 разновидностей головных болей, подразделяя их на первичные, когда не удается выявить органическую причину (95-98% случаев), вторичные головные боли, а также краниальные невралгии и лицевые боли.
По данным МКГБ-3, «при первичных головных болях анамнез, физикальный и неврологический осмотры, а также дополнительные методы исследования не выявляют органической причины боли, то есть исключают вторичный характер цефалгии. Позитивная диагностика первичной головной боли базируется исключительно на данных жалоб и анамнеза. Для позитивной диагностики любой формы первичной головной боли ключевыми являются сведения относительно времени возникновения и продолжительности головной боли, ее характере, провоцирующих и облегчающих факторах, влиянии головной боли на пациента, способах ее облегчения, состоянии пациента в межприступный период». Все эти факторы и положены в существующую классификацию головной боли. Инструментальные и лабораторные методы исследования (электроэнцефалография, реоэнцефалография, рентгенография, методы ультразвуковой диагностики и нейровизуализации - компьютерная томография (КТ) и магнитно-резонансная томография (МРТ) не используются для позитивной диагностики первичных головных болей, так как не выявляют никакой патологии».
Важность точной инструментальной диагностики сердечно-сосудистой патологии при головной боли недооценивается в текущей работе практического здравоохранения и за рубежом.
В отечественной и зарубежной практике до сих пор используют стандарты диагностики головной боли, базирующиеся только на опросниках, клинических шкалах и интервью. Такая ситуация приводит к необоснованному ограничению использования инструментальных методов исследования и отсутствию этиопатогенетического лечения, то есть направленного на устранение причины, вызывающей головную боль, а при существующем в современной медицине стандартном лечении антиконвульсантами и антидепрессантами оказывается неэффективным.
На текущий момент связь головной боли с сердечно-сосудистыми заболеваниями недооценивается, вместе с тем она принадлежит к числу актуальных, достаточно сложных и слабо исследованных вопросов. В последнее время в литературе стали появляться работы об ассоциации головной боли, в частности мигрени, с кардиальной патологией. С позиции патологической физиологии головная боль - это симптом, и для выявления сосудистой этиологии этого симптома, для предотвращения различных поражений сердечно-сосудистой системы необходимо разработать целевые стратегии, которые должны базироваться на обязательной инструментальной диагностике с использованием уже найденных критериев кардиальной и артериовенозной патологии.
ФГБУ «НМИЦ ССХ им. А. Н. Бакулева» М3 РФ является профильным центром по диагностике и лечению сердечно-сосудистой патологии. Обязательное ультразвуковое обследование таких пациентов позволило выявить, сопоставить, систематизировать объективные факторы, провоцирующие возникновение головных болей.
По результатам исследований, проведенных в группе ультразвуковых исследований сердечно-сосудистой и органной патологии, в основе многих, наиболее распространенных среди кардиологических пациентов, видов первичной головной боли (по рубрификации МКГБ «при повышении АД», «после приема нитроглицерина», «гипнической (утренней головной боли)», «простой мигрени», «головной боли напряжения», «кашлевой», «при физической нагрузке» и т.д.) и ряда вторичных (например, при «гиперперфузионном синдроме» после реконструкции внутренних сонных артерий - ВСА) лежат нарушения венозного церебрального оттока, которые могут возникать при системной или региональной флебогипертензии, вызванной аномалиями строения интра- и экстракраниальной (брахиоцефальной) венозной системы, артериовенозным дисбалансом (АВД). В 90-х годах прошлого века в Центре впервые были разработаны методика обследования венозной экстракраниальной системы и классификация нарушений венозного оттока (ВО), сформулирована теория АВД, получен патент на измерение системного венозного давления с помощью ультразвуковой допплерографии (УЗДГ). Теория АВД, роли нарушений венозного оттока нашла подтверждение в ряде работ отечественных исследователей.
Проверяемые на практике уже более 30 лет теория АВД с методикой комплексного ультразвукового обследования убеждают в необходимости обязательного ультразвукового обследования пациентов с головной болью. Головная боль - это симптом, и основная цель нашего обследования - постараться найти или исключить факторы, которые способствуют ее развитию, и которые можно фиксировать при проведении полноценной ультразвуковой диагностики. При этом есть возможность подобрать этиопатогенетическое лечение и реально помочь пациенту.
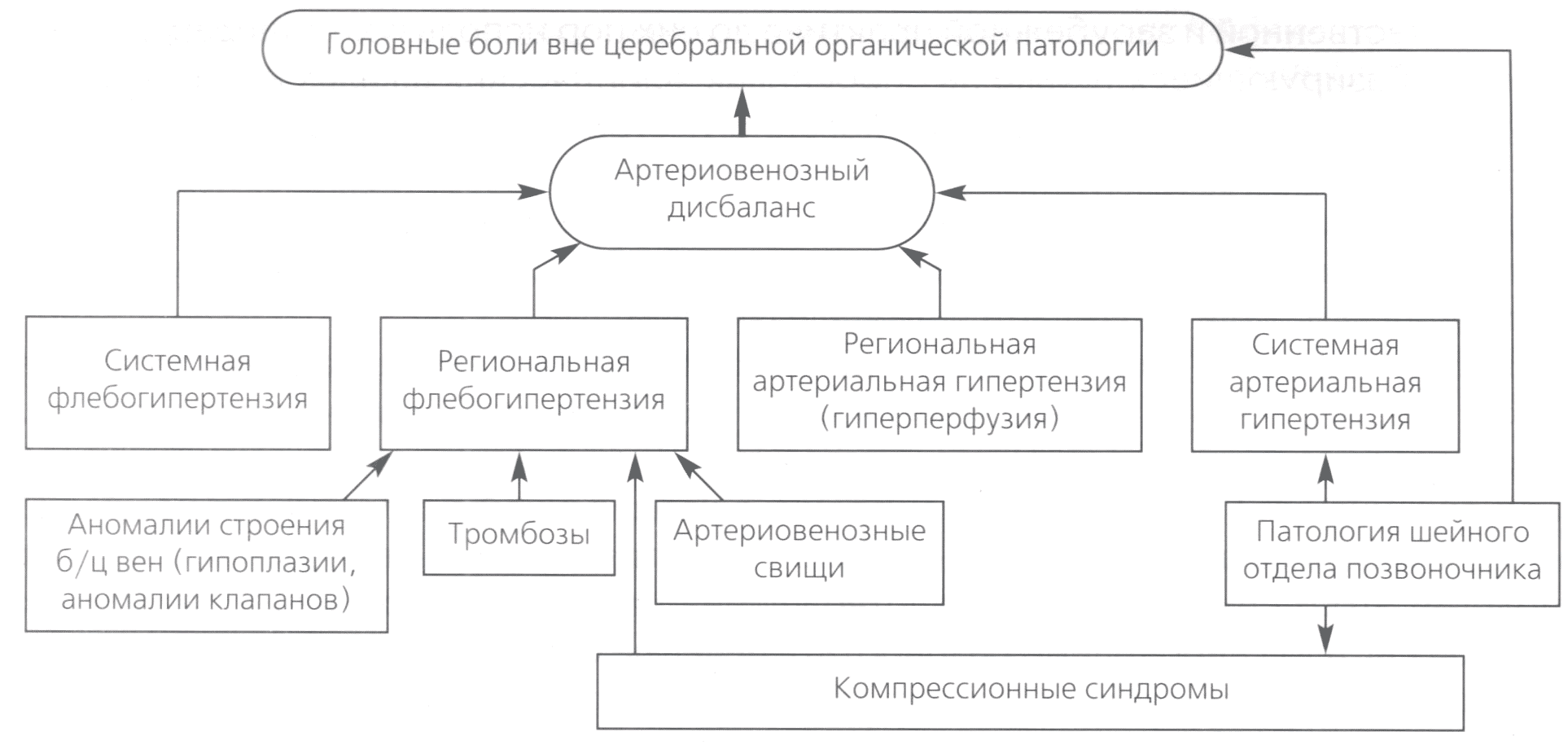
Рис. 1. Схема основных причин головной боли вне церебральной органической патологии, выявляемых при ультразвуковых исследованиях
В большинстве случаев в основе возникновения головных болей вне церебральной органической патологии лежат нарушения ВО с несоответствием венозного оттока артериальному притоку с развитием так называемого АВД (рис. 1).
Причиной развития АВД могут быть системные факторы в виде артериальной или венозной гипертензии.
Артериальная гипертензия может быть системной и региональной. Для исключения системной артериальной гипертензии необходимы измерения артериального давления (АД) в плечевых артериях.
Региональную артериальную гипертензию мы наблюдаем, например, после реконструкции брахиоцефальных артерий при резкой активизации артериального притока, с развитием гиперперфузионного синдрома при АВД.
Венозная гипертензия также может быть системной и региональной, в зависимости от наличия системных или региональных причин ее возникновения (рис. 2).
Венозный кровоток, равно как и венозный тонус, определяется артериальным притоком, состоянием транскапиллярного обмена, мышечным тонусом, адекватностью центральных механизмов ВО. Действие системного фактора с развитием системной флебогипертензии наблюдается при ряде заболеваний, в частности сердца (недостаточности трикуспидального клапана, выраженной диастолической дисфункции и т.д.), при нарушении функций внешнего дыхания и других патологиях.
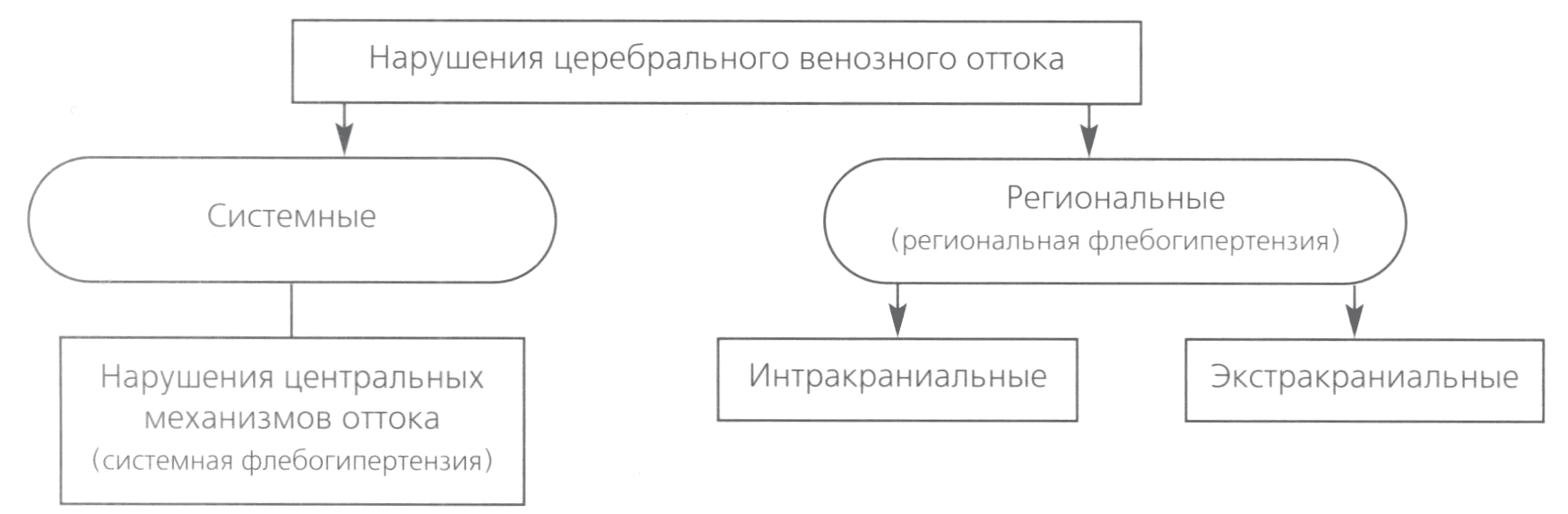
Рис. 2. Факторы, вызывающие нарушения церебрального венозного оттока
В.А. Вальдман подразделял флебогипертензию на физиологическую (конституциональную, тоногенную) и патологическую (неврогенную, гормональную и застойную при сердечной недостаточности или механическом препятствии для ВО). К постоянно действующим факторам при системной венозной гипертензии относятся:
1) давление крови, определяемое работой сердца, пульсацией артериальных сосудов и тонусом артериол;
2) активная диастола сердца («присасывающий» эффект), определяемая частично величиной остаточного давления в полостях сердца;
3) состояние транскапиллярного обмена, которое определяет разница между фильтрацией жидкой части плазмы и резорбцией тканевой жидкости (с учетом притока лимфы в венозную систему);
4) состояние внутритканевого давления;
5) давление в малом круге кровообращения.
К периодически действующим факторам относятся:
1) неврогенный фактор с преимущественным влиянием на венозный тонус симпатической нервной системы;
2) действие эндогенных и экзогенных биологически активных веществ (нитроглицерина, биогенных аминов, интоксикаций, включая алкогольные) на посткапилляры, венулы и продукты обмена;
3) влияние дыхания на венозное давление (ВД) (в частности, нарушения внешнего дыхания из-за деформаций грудной клетки, плевральных спаек, резкого ожирения или метеоризма);
4) состояние и движение мышц, влияющих на венозный кровоток, как при динамическом, так и при статическом (тоническом) напряжении;
5) величина атмосферного давления;
6) эффекты гидростатического давления.
Таким образом, периферическое ВД есть интегральная величина, которая изменчива, и в каждом конкретном периоде времени функционирует, подвергаясь влияниям конкретных, доминирующих на данный момент факторов.
Н.Е. Чеберев (2003 г.), описывая системную функциональную венозную гипертензию (ФВГ), выделил 3 варианта ее течения:
- нейровегетативный, или дизрегуляторный с неустойчивым ВД, с венозными гипертоническими кризами при незначительном подъеме АД, с выраженными вегетативными и эмоциональными проявлениями;
- гиперволемический: этот вариант характеризуется стабильным повышением венозного периферического давления с увеличением объема циркулирующей крови до б л и более. У пациентов отмечались задержка жидкости, отечный синдром, а также боли в мышцах и суставах, ГБ носили упорный характер, и, по данным реоэнцефалографии (РЭГ), отмечалось нарушение венозного оттока. Автор считает, что происходят увеличение уровня вазопрессина и нарушение регуляции водного обмена. На фоне повышенной проницаемости сосудистой стенки наблюдается избыточное поступление белка из межтканевого пространства в кровь с увеличением онкотического давления крови;
- кардиальный, при котором доминируют сердечные симптомы: упорные боли в области сердца с одышкой при физической нагрузке. У 80% больных этой группы были отмечены те или иные варианты отклонений электрокардиограммы (ЭКГ). Наиболее существенные из них - снижение амплитуды зубца Т, депрессия сегмента ST, предсердные и желудочковые экстрасистолы.
По тяжести заболевания автор подразделяет ФВГ на легкую, среднюю и тяжелую формы:
1) при заболевании легкой степени состояние больных удовлетворительное, трудоспособность сохранена, головные боли и невротический синдром выражены умеренно; ВД, как правило, не превышает 160-170 мм вод. ст.;
2) при заболевании средней тяжести у больных наблюдаются умеренные головные боли, головокружения, выражен астеноневротический синдром, значительно снижена адаптация к гипоксии, физическим нагрузкам и метеорологическим факторам. Выражены симптомы микроциркуляторных и тканевых нарушений, ВД чаще всего 160-200 мм вод. ст.;
3) при тяжелом течении ФВГ у некоторых больных ВД достигает 200-300 мм вод. ст. и выше, головные боли упорные, постоянные, сопровождаются тяжелыми системными головокружениями, тошнотой, рвотой.
Регионарные причины нарушений ВО с развитием региональной флебогипертензии можно подразделить на интракраниальные и экстракраниальные (брахиоцефальные).
Среди интракраниальных причин выделяют: травмы черепа и мозга, новообразования, арахноидиты, тромбозы вен и синусов твердой мозговой оболочки, сдавление внутричерепных вен при водянке мозга и краниостенозе и др.
Интракраниальная патология может вызывать манжеточное сдавление мостиковых вен с затруднением оттока от поверхностных вен и компенсаторной активизацией оттока по глубоким венам мозга.
Кратковременные нарушения ВО, которые чаще всего компенсируются, могут возникать и при обычных физиологических процессах: кашле, чихании, дефекации, во время пения, при игре на духовых инструментах, поворотах головы и т.д. Стабильность воздействия причинного фактора во времени определяет продолжительность и особенности течения нарушений ВО.
Острое нарушение ВО может лежать в основе развития более серьезных ишемических неврологических осложнений, а также отека мозга.
При остром общем венозном полнокровии вследствие недостатка кислорода в венозной крови в тканях развиваются гипоксия и ацидоз, повышается сосудистая проницаемость, прежде всего в микроциркуляторном русле, что приводит к плазматическому пропитыванию и отеку, дистрофическим (а в тяжелых случаях и некротическим) изменениям с развитием ишемии, к диапедезным кровоизлияниям. Хронические нарушения ВО могут приводить к развитию таких тяжелых форм церебральной патологии, как лакунарное состояние мозга, субкортикальная артериосклеротическая энцефалопатия с исходом в деменцию, обозначаемая как гипертоническая лейкоэнцефалопатия, сосудистый паркинсонизм и др.
Нельзя забывать, что функционирование системы мозгового кровообращения тесно связано с ликвородинамикой, с взаимодействием объемов и давлений крови и ликвора. Обратное всасывание ликвора происходит преимущественно через арахноидальные ворсинки и пучки арахноидальных клеток, выдвинутых в просвет синусов твердой мозговой оболочки, особенно в верхний сагиттальный синус. Арахноидальные ворсины действуют наподобие клапанов, позволяющих жидкости продвигаться из ликворного пространства в кровь, но не в обратном направлении. При давлении ликвора около 112 мм вод. ст. создается равновесие между его продуцированием и резорбцией. При повышении ВО в синусе скорость движения ликвора через ворсины будет снижаться.
Скорость движения ликвора через арахноидальные ворсины в венозные синусы определяется по формуле: Fсмж = Рсмж - Рсс /Rав`
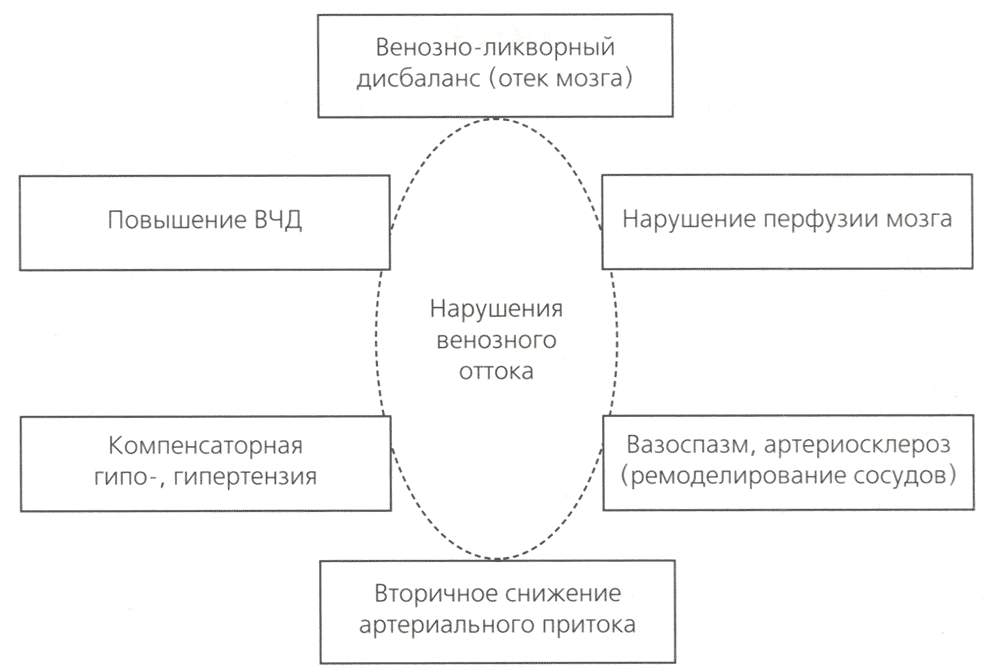
Рис. 3. Патологические последствия нарушений венозного оттока
где Рсмж - скорость движения ликвора через ворсины, Рсмж - давление ликвора в субарахноидальном пространстве, Рсс - венозное давление в синусе, Raв - сопротивление ворсин.
Учитывая одностороннее движение ликвора по арахноидальным ворсинам, при повышении ВД нарушается поступление жидкости из ликворного пространства в кровь и вторично увеличивается давление спинномозговой жидкости. Длительное нарушение абсорбции цереброспинальной жидкости лежит в основе развития нормотензивной гидроцефалии с развитием деменции, нарушения функции тазовых органов, нарушений ходьбы и расширением желудочковой системы.
При повышении венозного церебрального давления у пациентов при локации мозговых артерий при допплерографии выявляются признаки «вазоспазма», при его длительном существовании происходит ремоделирование артериол с развитием артериосклероза. При повышении ВД неизбежно увеличение периферического сопротивления и вторичное снижение артериального притока по сонным и позвоночным артериям. Такой механизм лежит в основе развития венозного варианта компенсаторной, вторичной цереброишемической артериальной гипертензии, для которой характерно повышение АД в ночные/утренние часы, когда пациент находится в горизонтальном положении, в условиях затруднения венозного оттока (рис. 3).
Учитывая значительную роль венозного давления в формировании целого ряда патологических состояний, его измерение должно быть включено в стандартную схему осмотра пациента.
Книга "Ультразвуковые исследования при головных болях у пациентов с сердечно-сосудистой патологией"
Автор: Шумилина М. В.

Головная боль является мультидисциплинарной проблемой и, пожалуй, одной из самых частых жалоб человечества. ФГБУ «НМИЦ ССХ им. А. Н. Бакулева» является профильным центром по диагностике и лечению сердечно-сосудистой патологии. Обязательное ультразвуковое обследование брахиоцефальных артерий и вен у таких пациентов, сопоставление с результатами ангиографии, МРТ и МСКТ, с послеоперационными наблюдениями на протяжении уже четырех десятков лет позволило выявить и систематизировать ряд объективных факторов, провоцирующих возникновение определенных видов головных болей (ГБ). В первую очередь, первичных, самых распространенных головных болей, таких как мигрень, головная боль напряжения и т.д., при которых использование инструментальных методов диагностики в современной неврологии не считается целесообразным.
Выдвинутая в свое время теория артериовенозного дисбаланса при нарушениях венозного оттока с развитием венозных энцефалопатий и нарушениями перфузии головного мозга реализована в нашей методике обследования брахиоцефальных вен. Однако в последнее время стали появляться материалы с искажением и неправильной интерпретацией ультразвуковых данных. Поэтому автор считает крайне необходимым и актуальным представить правильное описание своей методики.
Несомненное достоинство учебно-методического руководства – это описание ультразвуковой диагностики различных по происхождению нозологий (костно-хрящевой патологии, миофасциальных нарушений, патологии вен), которые детально проиллюстрированы и представлены в виде четких алгоритмов действий.
Работа содержит принципиально новые данные по ультразвуковой диагностике стадий мигрени, шилояремного, шилокаротидного, подъязычно-каротидного, щитокаротидных синдромов. В приложении представлены все уникальные разработки автора по диагностике патологии брахиоцефальных артерий (классификация бифуркаций сонных артерий, классификация достоверности разных диагностических методов в выявлении разных типов атеросклеротических бляшек внутренних сонных артерий, определении значимости патологических извитостей, способе определения показаний к реконструкции при тандем-стенозах, стадии компрессии при сосудистом синдроме Игла и т.д.).
Учебно-методическое руководство предназначено для специалистов ультразвуковой/функциональной, лучевой диагностики, неврологов, кардиологов, хирургов и врачей общей практики.
Содержание книги "Ультразвуковые исследования при головных болях у пациентов с сердечно-сосудистой патологией"
Глава 1. Первый этап обследования: измерение венозного и артериального давления
Глава 2. Второй этап обследования: диагностика патологии брахиоцефальных вен и артерий в экстракраниальном отделе
Глава 3. Третий этап обследования: проведение функциональных проб с отведениями верхних конечностей.
Глава 4. Четвертый этап обследования: выполнение транскраниальной допплерографии
Глава 5. Нарушения церебрального венозного дренажа как звено патофизиологии мигрени
Глава 6. Клинический пример с обсуждением




























0 комментариев