Синдром Ледда у новорожденных. Симптомы. УЗИ диагностика. Лекция для врачей
Лекция для врачей "Синдром Ледда у новорожденных. Симптомы. УЗИ диагностика" (отрывок из книги "Ультразвуковая диагностика в неотложной неонатологии. Том 2" - Ольхова Е. Б.)
Синдром Ледда
Синдром Ледда является одной из наиболее частых причин полной или частичной кишечной непроходимости в периоде новорожденности.
Формирование пороков этой группы происходит в раннем периоде внутриутробного развития, когда в зависимости от срока и стадии развития плода формируются различные варианты аномалии. В начальной стадии развития плода средняя кишка в норме имеет вентральную и дорсальную брыжейки. Затем, на стадии физиологической вентральной грыжи, средняя кишка значительно обгоняет в росте в длину тело эмбриона и формируются ее изгибы. Позднее средняя кишка погружается в брюшную полость, развивающаяся печень смещает ее справа вниз, при этом происходит поворот средней кишки вокруг формирующейся оси — a. omphalomesenterica, аорты, из части которой впоследствии образуется верхняя брыжеечная артерия. Нарушение процессов ротации и фиксации средней кишки ведет к образованию разнообразных пороков, для которых характерно нарушение ротации двенадцатиперстной кишки и частично или полностью нефиксированная толстая кишка.
Фиксация брыжейки на небольшом протяжении (в норме линия фиксации достаточно длинная — от связки Трейтца до слепой кишки в подвздошной области) позволяет кишке вращаться вокруг узкой мезентериальной ножки, в результате чего возникает заворот средней кишки с клиникой непроходимости.
Таким образом, полное представительство синдрома Ледда включает в себя три компонента:
— высокое расположение купола слепой кишки;
— гиперфиксацию двенадцатиперстной кишки;
— отсутствие фиксации брыжейки (с вероятностью возникновения собственно заворота средней кишки).
Соответственно многокомпонентности порока его проявления также могут быть разнообразными. Полное представительство синдрома Ледда проявляется острой полной высокой странгуляционной кишечной непроходимостью, сопровождающейся тяжелой клинической картиной, иногда с явлениями шока. В классическом варианте, на который приходится большинство случаев, заворот развивается на 3—5-е сутки жизни ребенка, но возможно возникновение заворота и в более поздние сроки, вплоть до взрослого состояния. Естественно, при возникновении заболевания у детей старше периода новорожденное™ и у взрослых пациентов диагностика сопряжена с большими трудностями — в первую очередь из-за того, что синдром Ледда обычно не предполагается как возможная причина состояния.
Если собственно заворота средней кишки не происходит, то клиническая картина заболевания может сводиться к хронической частичной высокой обтурационной кишечной непроходимости, которая обусловлена гиперфиксацией двенадцатиперстной кишки плоскостными спайками от купола высоко расположенной слепой кишки к париетальной брюшине. Хроническая дуоденальная непроходимость проявляется отставанием ребенка в физическом развитии, анемией, периодическими срыгиваниями и рвотой с примесью желчи. Диагностика заболевания может быть достаточно сложна именно ввиду неясности клинической картины и отсутствия острых проявлений непроходимости. Диагностируется патология в детском возрасте старше периода новорожденности, казуистически редко — во взрослом состоянии.
Наконец, если заворота не происходит и фиксация двенадцатиперстной кишки не нарушает ее проходимости, мальротация никак клинически не проявляется. Однако высокое расположение купола слепой кишки с червеобразным отростком может привести к развитию атипичных по локализации форм острого аппендицита.
Традиционная диагностика синдрома Ледда у новорожденных основана на оценке клинического состояния ребенка и данных рентгенологического обследования. При этом обзорная рентгенография малоинформативна: определяется относительно крупный газовый пузырь в желудке и сниженное газонаполнение нижележащих отделов кишечника, то есть достоверно диагностировать заболевание поданным обзорной рентгенографии не представляется возможным. Типичных для низкой кишечной непроходимости уровней не выявляется, типичной для атрезии двенадцатиперстной кишки рентгенологической картины в виде двух уровней и отсутствия газонаполнения нижележащих отделов кишечника также не определяется.
Значительно информативнее рентгеноконтрастное исследование. При пероральном контрастировании определяется застой содержимого в расширенном желудке и мегадуоденум. Эвакуация контрастного препарата в нижележащие отделы кишечника резко замедлена, при этом иногда четко прослеживается атипичное расположение петель тонкой кишки — они расположена в правой половине живота. Основное диагностическое значение имеет ирригография, при которой определяется высокое расположение купола слепой кишки, что, собственно, и является патогномоничным рентгенологическим признаком данного заболевания. Таким образом, рентгеноконтрастное исследование позволяет диагностировать высокое расположение купола слепой кишки, дилатацию двенадцатиперстной кишки, замедленную эвакуацию содержимого в нижележащие отделы кишечника и атипичное расположение петель тонкой кишки. Но собственно заворот рентгенологически диагностировать невозможно (рис. 2.168).
Банальное УЗИ в этих случаях обычно малоинформативно, поскольку характерных для кишечной непроходимости другого генеза признаков дилатации кишечных петель и эхографического симптома маятника в данном случае не наблюдается. В типичном случае обращает на себя внимание только снижение газонаполнения кишечных петель и угнетение или отсутствие перистальтики, но эти эхосимптомы неспецифичны и не позволяют диагностировать патологию.
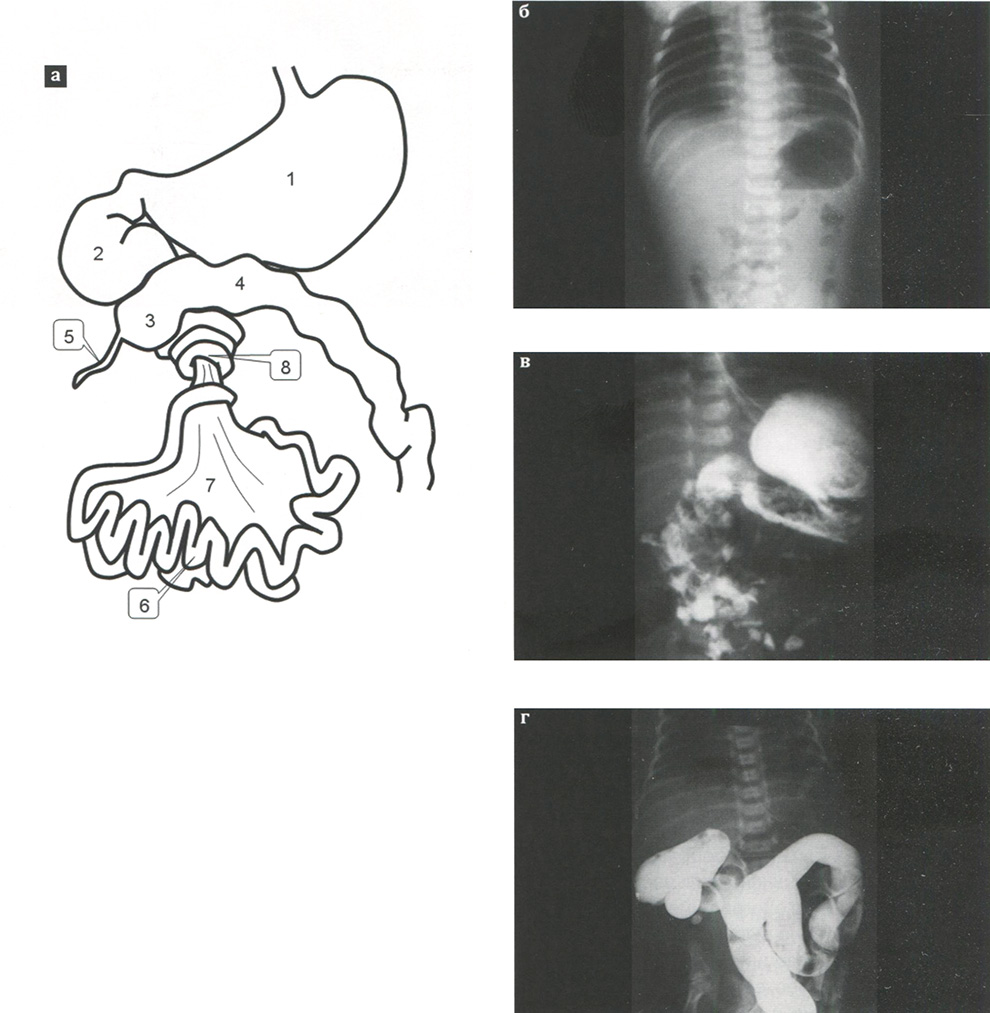
Рис. 2.168. Схема порока и рентгенологическое исследование новорожденного с синдромом Ледда:
а — схема порока: 1 — желудок; 2 — двенадцатиперстная кишка; 3 — слепая кишка; 4 — толстая кишка; 5 — червеобразный отросток; 6 — тонкая кишка; 7 — брыжейка; 8 — собственно место заворота;
б — обзорный снимок брюшной полости. Определяется большой газовый пузырь в желудке, газонаполнение нижележащих отделов кишечника значительно снижено;
в — в течение 4 часов контраст заполнил часть тонкой кишки, расположенной справа;
г — ирригография с контрастным веществом. Определяется высокое расположение купола слепой кишки.
Методика выполнения УЗИ у новорожденных с подозрением на синдром Ледда предполагает некоторые отступления от стандартного исследования, которые были разработаны на основании знания анатомии порока. Особенностью исследования при подозрении на синдром Ледда является то, что при проведении УЗИ в эпигастральной области надо прицельно искать собственно заворот брыжейки, который приводит к нарушению сосудистой анатомии эпигастрия: собственно заворот формируется вокруг верхней мезентериальной артерии, которая оказывается в его центральной части. При этом верхняя мезентериальная вена оказывается вовлеченной в заворот и располагается не в краниокаудальном направлении правее соответствующей артерии, а формирует сосудистое кольцо в эпигастрии, определяя собой типичную эхографическую картину.
Соответственно, прицельный поиск заворота брыжейки проводится сначала векторным (микро- конвексным, неонатальным) датчиком с частотой сканирования 5—7 МГц (в зависимости от размеров ребенка), при этом сканирование проводится в поперечном направлении сверху вниз от мечевидного отростка до пупка. Начинать целесообразно несколько правее средней линии, когда умеренная компрессия передней брюшной стенки позволяет оттеснить подлежащие кишечные петли.
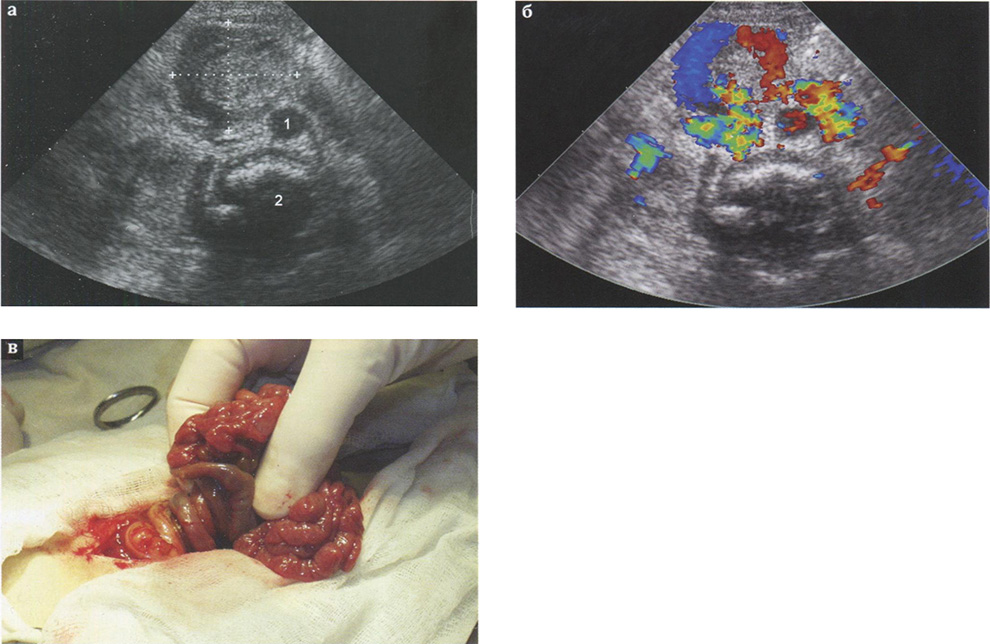
Рис. 2.169. Заворот средней кишки при синдроме Ледда при поперечном сканировании векторным датчиком с частотой 5 МГц (1 — брюшная аорта; 2 — позвонок): а — исследование в В-режиме: + + — заворот брыжейки;
б — цветовое допплеровское исследование: в структуру заворота вовлечен крупный сосуд (верхняя брыжеечная вена), формирующий патогномоничный эхографический признак этой патологии — сосудистое кольцо;
в — интраоперационный снимок: показан собственно заворот брыжейки, характерны спавшиеся петли тонкой кишки.
В типичном случае несколько правее средней линии выявляется округлой формы аперистальтическая слоистая структура обычно до 20 мм в диаметре, включающая в себя и дилатированные до 3—4 мм сосуды — фрагменты верхней мезентериальной вены (рис. 2.169). Параметры кровотока в сосудах этой структуры могут быть разнообразными, в любом случае прослеживаются и артериальные, и венозные сосуды. Венозный кровоток часто носит пропульсивный характер, артериальный — коллатерального типа. Подобная эхографическая картина должна быть расценена как проявления заворота тонкой кишки с умеренно выраженными нарушениями мезентериального кровотока. Эта структура имеет англоязычное название — whirlpool sign, т. е. знак водоворота, собственно заворот. Сразу надо отметить, что количественная оценка кровотока в сосудах, формирующих кольцо, достаточно сложна чисто технически и практической необходимости выполнять ее нет. Принципиально важным является именно сохранность кровотока в сосудистом кольце и его типичная визуализация, а количественная оценка имеет чисто научное значение. Очень характерную картину можно зафиксировать при допплеровском исследовании в режиме реального времени, когда в эпигастрии определяется пульсирующее сосудистое кольцо.
То есть эхографически дифференцируется именно «неуловимый» при рентгенологическом обследовании компонент синдрома Ледда — заворот средней кишки. И именно этот компонент является главным при определении степени экстренности оперативного вмешательства (сохранность кровотока в сосудах брыжейки определяет возможность предоперационной подготовки пациента).
После визуализации заворота (или структуры, подозрительной на заворот) векторным датчиком целесообразно проведение сканирования линейным датчиком с частотой 6—8 МГц в зависимости от размеров ребенка. Апертура датчика должна быть около 4 см, иначе область визуализации будет слишком мала. Возможно использование режима трапеции. Применение линейного датчика позволяет получить максимально качественные изображения сосудистого кольца. В типичном случае диаметр вовлеченной в заворот верхней мезентериальной вены составляет около 4 мм (рис. 2.170).
Купить книгу "Ультразвуковая диагностика в неотложной неонатологии" - Ольхова Е. Б.
Книга "Ультразвуковая диагностика в неотложной неонатологии"
Автор: Ольхова Е. Б.
II том. Заболевания органов брюшной и грудной полостей

В руководстве представлена ультразвуковая диагностика неотложных заболеваний у новорожденных и детей первых месяцев жизни. Подробно изложены различные методики проведения сканирования, в том числе в экстренных ситуациях, особенности выполнения исследования у недоношенных младенцев и младенцев, находящихся в крайне тяжелом состоянии. Детально представлены возможности нейросонографии: ишемические и геморрагические поражения центральной нервной системы различной локализации и степени тяжести, инфекционно-воспалительные заболевания головного мозга, аномалии развития. Обсуждаются особенности оценки допплеровских показателей церебральной гемодинамики, возможности допплеровских методик в оценке ликвородинамики. Подробно рассмотрены различные заболевания органов и тканей лица и шеи, грудной клетки, в том числе диафрагмальные грыжи и ателектазы легких у младенцев. Детально представлены возможности ультразвуковой диагностики при патологии органов брюшной полости, в особенности при уникальных, свойственных только периоду новорожденное патологических состояниях. Так, целый раздел посвящен портальным тромбозам, их вариантам, оценке и последствиям, изложены различные варианты кишечной непроходимости и особенности их эхографической диагностики, в частности при синдроме Ледда.
Отдельно рассматривается вопрос эхографической оценки состояния органов брюшной полости младенцев при язвенно-некротическом энтероколите. Ультразвуковая диагностика заболеваний почек включает в себя все группы патологических состояний, в том числе аномалий развития и их осложненных вариантов, дисметаболических нарушений и острой обструкции мочевыводящих путей. В разделе, посвященном острой почечной недостаточности у новорожденных, представлены различные варианты этого состояния и принципы оценки ренального кровотока при критических нарушениях почечной функции. Главы, посвященные вопросам ультразвуковой диагностики заболеваний репродуктивной системы, включают в себя все основные виды патологии, при этом больше внимания уделяется неотложным заболеваниям и состояниям. Ультразвуковая диагностика заболеваний опорно-двигательного аппарата посвящена в основном неотложным инфекционно-воспалительным заболеваниям мягких тканей и суставов. Руководство обширно иллюстрировано (более 1100 иллюстраций), содержит множество клинических примеров и образцы протоколирования ультразвуковых исследований.
Предназначено врачам ультразвуковой диагностики, радиологам, детским хирургам, хирургам-неонатологам и детским реаниматологам, педиатрам, микропедиатрам, курсантам последипломного этапа образования, студентам старших курсов медицинских вузов.
Купить книгу "Ультразвуковая диагностика в неотложной неонатологии" - Ольхова Е. Б.
Содержание книги "Ультразвуковая диагностика в неотложной неонатологии. Том 2." - Ольхова Е. Б.
Глава 1
Заболевания органов грудной полости
Гиповентиляция
Ателектазы и снижение воздушности легочной ткани
Исследование ребер
Пневмония
Киста легкого
Диафрагмальная грыжа
Гидроторакс
Хилоторакс
Катетер-ассоциированные осложнения
Вилочковая железа
Клинические примеры
Купить книгу "Ультразвуковая диагностика в неотложной неонатологии" - Ольхова Е. Б.
Глава 2
Заболевания органов брюшной полости
2.1. Заболевания печени
Особенности возрастной эхоанатомии
Аномалии формы и расположения печени
Диффузные изменения печени
Очаговые изменения паренхимы печени
Травмы печени у новорожденных
Портальные тромбозы
Врожденные аномалии строения сосудистой системы печени
Газ портальной системы
Клинические примеры
2.2. Заболевания желчевыводящих путей
Включения в просвете желчевыводящих путей
Ультразвуковая диагностика в неотложной неонатологии. II том
Аномалии развития желчевыводящих путей
Фетальный гепатит и атрезия желчных ходов
Клинические примеры
2.3. Заболевания селезенки и поджелудочной железы
Клинические примеры
2.4. Высокая кишечная непроходимость
Заболевания желудка
Непроходимость двенадцатиперстной кишки
Синдром Ледда
Изолированный заворот петли тонкой кишки
Клинические примеры
2.5. Низкая кишечная непроходимость
Полная врожденная низкая кишечная непроходимость
Частичная врожденная кишечная непроходимость
Приобретенная кишечная непроходимость
Объемные образования брюшной полости
Поражение подвздошно-поясничных мышц
Редкие организованные включения
Атрезия анального отверстия
Клинические примеры
2.6. Язвенно-некротический энтероколит
Клинические примеры
Приложение
Тестовые вопросы
Рекомендуемая литература
Купить книгу "Ультразвуковая диагностика в неотложной неонатологии" - Ольхова Е. Б.










0 комментариев