Эхосемиотика структурных изменений желчного пузыря и желчевыводящих путей (УЗИ билиарной обструкции). Лечение острого и хронического холецистита. Лекция для врачей
Лекция для врачей "Эхосемиотика структурных изменений желчного пузыря и желчевыводящих путей (УЗИ билиарной обструкции)". Лекцию для врачей проводит В. А. Изранов
На лекции рассмотрены следующие вопросы:
- Основные причины билиарной обструкции
- Клинически проявляется механической желтухой (подпеченочочный блок) с повышением уровня конъюгированного билирубина
- Холедохолитиаз
- Рак головки поджелудочной железы
- Холангиокарцинома (ХЦР)
- Рак большого дуоденального сосочка
- Сдавление ОЖП увеличенными лимфатическими узлами
- Холангит
- Острый панкреатит
- Сдавление протока опухолью, распространяющейся от соседних органов (желчный пузырь, печень, желудок)
- Синдром Mirizzi
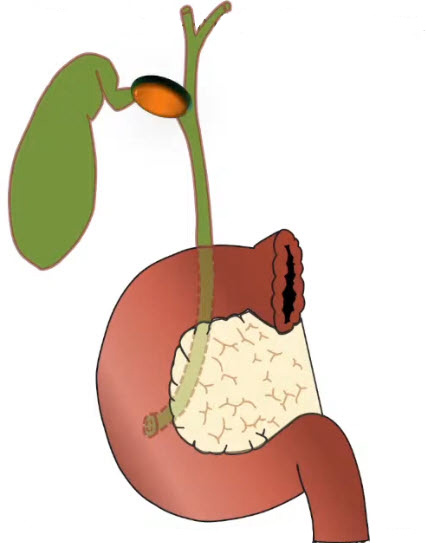
- Холедохолитиаз
- Мелкий конкремент холедоха, вызывающий преходящую обструкцию. На момент исследования 0ЖП=5 мм. Стенки протока неравномерно утолщены, содержимое повышенной эхогенности (признаки холангита)
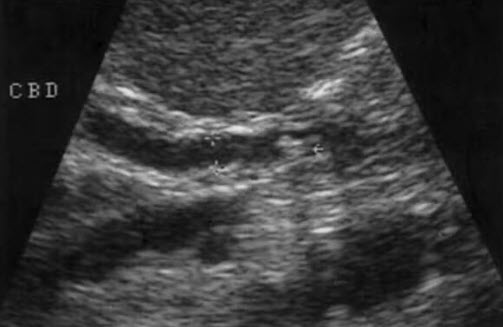
- Мелкий конкремент в дистальном отделе ОЖП с выраженной акустической тенью
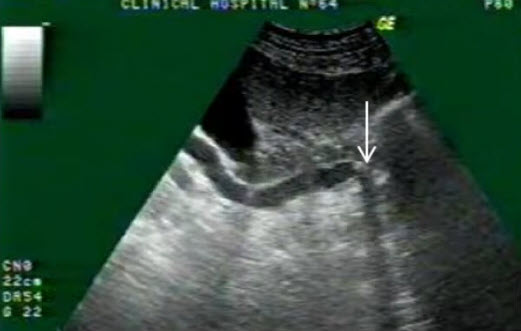
- Холедохолитиаз II
- Холедохолитиаз III
- Мелкий конкремент холедоха, обтурирующий проток. Воронкообразное расширение холедоха
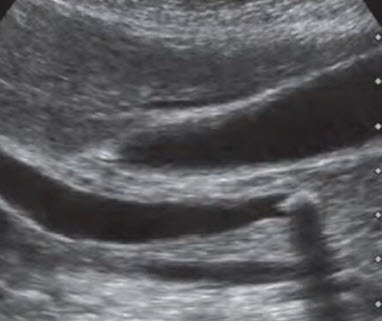
- Мелкий конкремент в дистальной части холедоха без признаков обструкции. Холедох не расширен (1,8 мм и 4,9 мм)!
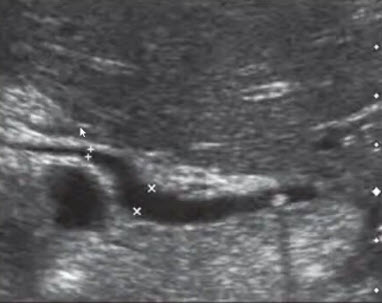
- Синдром Мирицци
- Синдром Mirizzi (тип I) - конкремент в шейке желчного пузыря или пузырном протоке, сдавливающий общий печеночный проток
- Синдром Mirizzi (тип II) - конкремент образует пролежень и возникает свищ с общим печеночным протоком
- Эхографические признаки:
- 1. «вколоченный» конкремент в области шейки или пузырного протока
- 2. расширение общего печеночного протока и внутрипеченочных желчных путей
- 3. отсутствие признаков расширения холедоха!
- 4. (желтуха)
- Pablo Luis Mirizzi (1893-1964)
- Синдром Мирицци? Нет! Нет расширения ОПП
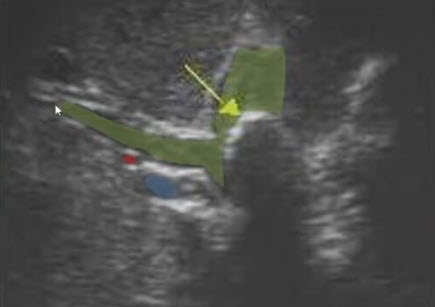
- Синдром Мирицци? Да! ОПП расширен
- Обструкция ОЖП опухолью
- Неравномерно расширенный ОЖП обтурирован опухолевой массой в панкреатическом отделе
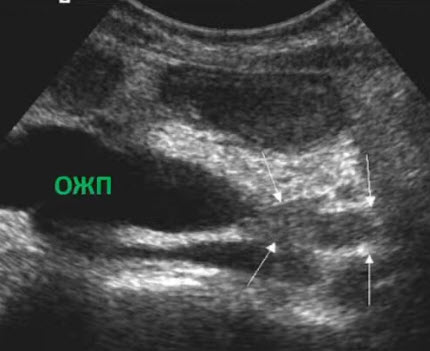
- Обструкция ОЖП опухолью
- Показан II-тип (пониженной эхогенности) опухоли общего желчного протока
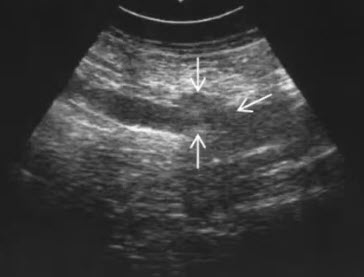
- Показан III-тип (смешанной эхогенности) опухоли общего печеночного протока
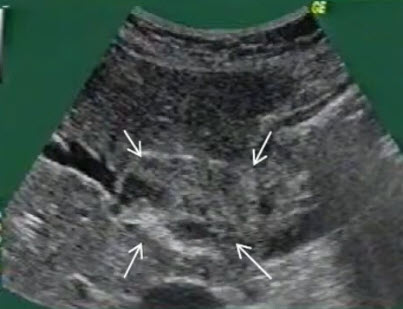
- Обструкция ОЖП опухолью
- ГПЖ - головка поджелудочной железы с нечеткими неровными контурами, эхогенность ниже эхогенности печени
- ВВ - воротная вена
- НПВ - нижняя полая вена
- ОЖП - холедох расширен более диаметра воротной вены
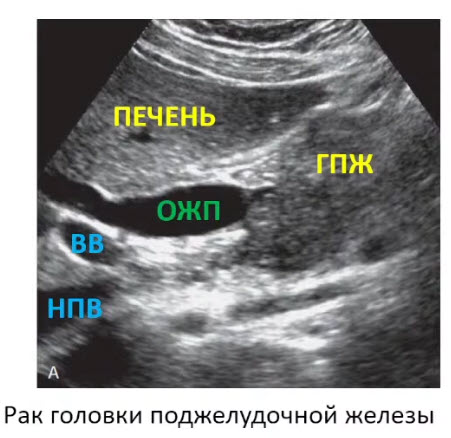
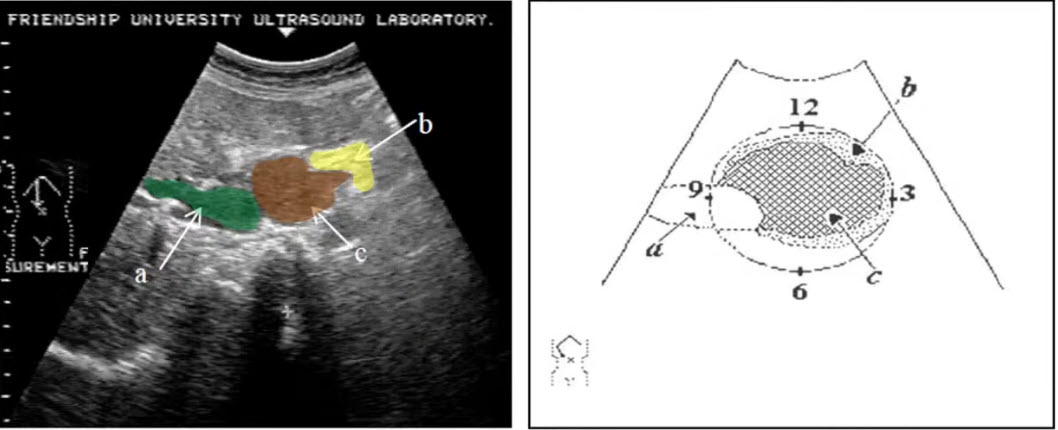
- Опухоль головки поджелудочной железы
- Показана опухоль головки поджелудочной железы и схема ее визуализации по циферблату:
- а - расширенный общий желчный проток
- b - крючковидный отросток
- Показана опухоль головки поджелудочной железы и схема ее визуализации по циферблату:
- Холангиоцеллюлярный рак (ХЦР), или холангиокарцинома
- Новообразование, исходящее из эпителия желчных протоков. ХЦР - редкая опухоль (2 случая на 100 тыс. населения), наблюдается преимущественно у лиц старше 65 лет, с небольшим превалированием мужского пола
- Рост опухоли может быть:
- масс-формирующим (экзофитным)
- инфильтративным (перидуктальным)
- внутрипротоковым (полиповидным) или смешанным
- Полиповидный внутрипротоковый тип роста
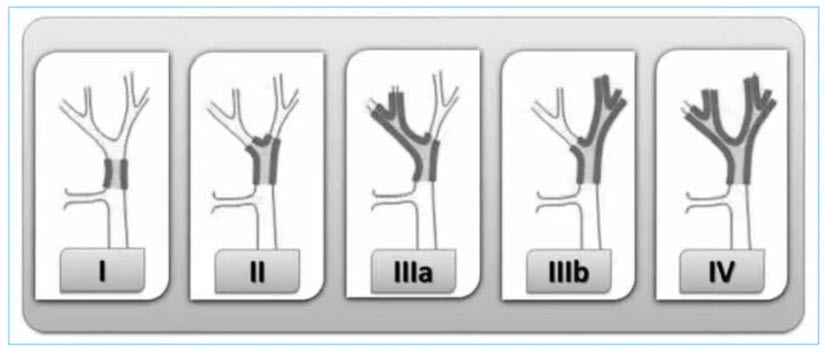
- Классификация холангиокарциномы в области ворот печени по Bismuth-Corlette (1975)
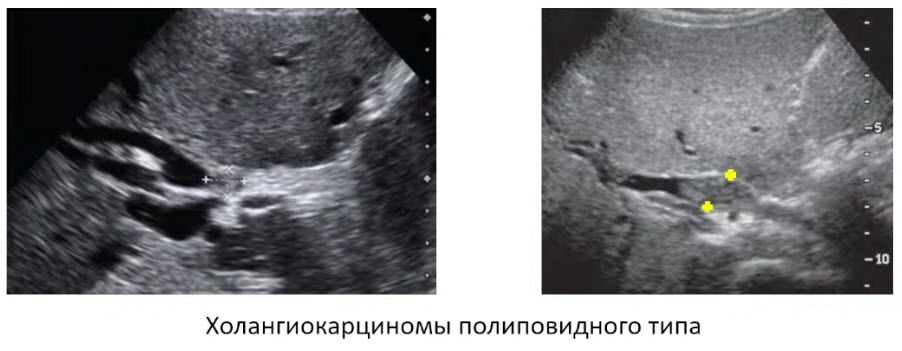
- Холангиокарцинома: примеры
- Холангиокарцинома: пример
- Мелкое (7 * 9 мм) внутрипросветное образование в дистальном отделе ОЖП. Эхограмма с использованием увеличения изображения (zoom)
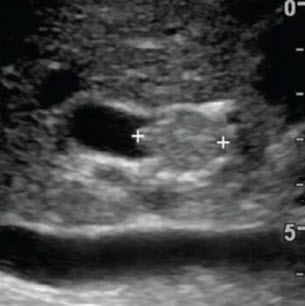
- Холангиокарцинома: примеры
- Множественные внутрипеченочные радиально расположенные протоки заканчиваются «обрываясь», без признаков соединения друг с другом. Область окончания протоков в проекции зоны слияния протоков представлена центрально расположенной изоэхогенным образованием
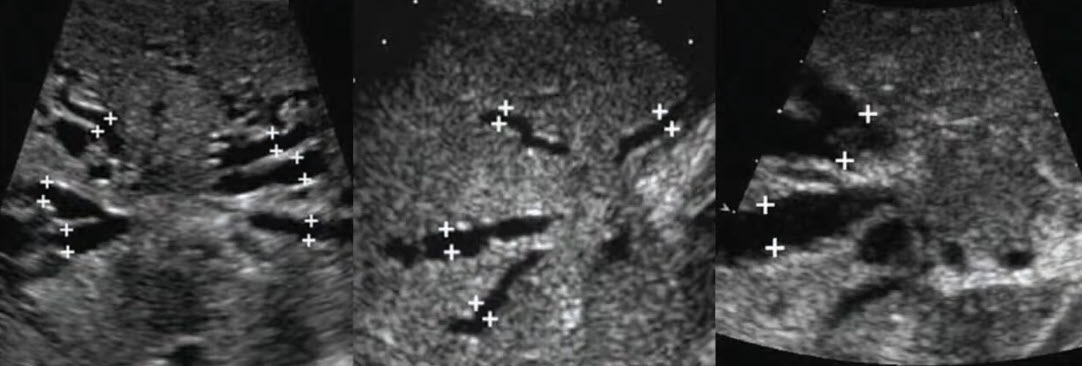
- Холангиокарцинома: пример
- Продольное сечение проксимального отдела ОЖП. Стенки протока диффузно утолщены, просвет сужен: перидуктальный тип роста
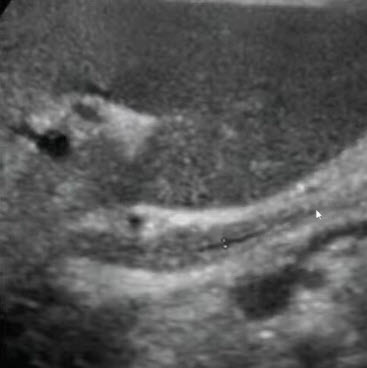
- Первично-склерозирующий холангит
- Продольное сечение левого печеночного протока. Дистальная дилатация протока и проксимально расположенная область утолщения стенок
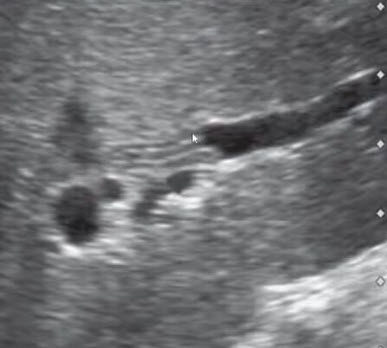
- Дилатация внутрипеченочных желчных протоков
- Локальная дилатация внутрипеченочных протоков левой доли в результате дистальной билиарной стриктуры у пациента с первичным склерозирующим холангитом. Типичный штопорообразный ход расширенных мелких протоков
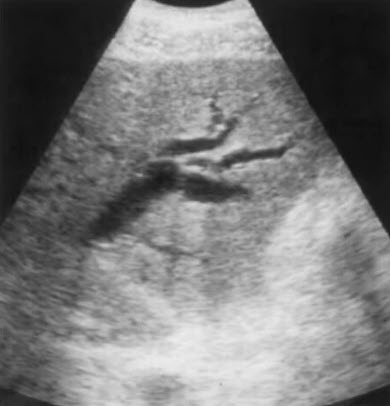
- Первично-склерозирующий холангит
- Продольное и поперечное сечение ОЖП на уровне ворот печени. Диффузное концентрическое утолщение стенки
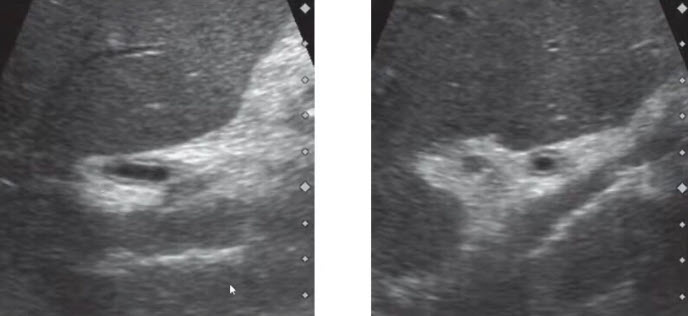
- Билиарная обструкция воспалительного генеза
- Острый панкреатит: увеличенная с нечеткими и неровными контурами неправильной формы головка поджелудочной железы с множественными гиперэхогенными линейными и точечными включениями. ОЖП расширен (диаметр сопоставим с воротной веной), панкреатический отдел конусовидно сужен (эхографический симптом отличия от расширения ОЖП опухолевого генеза). Стенка желчного пузыря утолщена (признак вторичного холецистита, обусловленного воспалением прилежащего органа)
Дополнительный материал. Автор врач - рентгенолог высшей категории Городков Владислав Иванович
Холецистит - воспаление желчного пузыря, преимущественно бактериального происхождения, иногда возникающее вторично при дискинезии желчевыводящих путей, наличии желчных камней, паразитарных инвазиях различают две формы холецистита: бескаменный и калькулезный, по течению - острый и хронический.
Острый холецистит
Этиология и патогенез
Причины возникновения острого воспаления желчного пузыря разнообразны. Ведущая роль в развитии острого холецистита принадлежит инфекции. Наиболее частыми возбудителями является кишечная палочка, реже - стафилококк, стрептококк, энтерококк. Холецистит также возникает при аутолитическом поражении слизистой оболочки желчного пузыря в результате заброса в его полость сока поджелудочной железы. Воспаление желчного пузыря возможно при наличии глистных инвазий (аскаридоз), а также у больных с вирусными гепатитами. Однако, необходимо помнить, что инфицированная желчь не вызывает воспаления желчного пузыря без предрасполагающих к воспалению факторов - застоя желчи и повреждения стенок органа.
Застою желчи способствуют органические нарушения путей оттока желчи в результате сдавления или перегиба шейки желчного пузыря, протоков, закупорки протоков камнем, слизью, в редких случаях - гельминтами. Застой желчи возможен при дискинезии желчного пузыря и желчевыводящих путей, нарушении тонуса и двигательной активности билиарного тракта под влиянием нарушений режима питания (ритма, количества, качества употребляемой пищи, главным образом переедания, и употребления жирной пищи). Большое значение психоэмоциональных перегрузок, стрессов, гиподинамии, нарушений обмена веществ, приводящих к изменению химического состава желчи (ожирение, атеросклероз, сахарный диабет). Кроме того воспаление желчного пузыря может возникать рефлекторно при заболевании других органов ЖКТ по пути висцеро-висцеральных взаимодействий. Большую роль играет наличие острого и хронического воспалительного процесса в других органах (тонзиллит, синусит, аднексит, пневмония, бронхит и т. п.).
Повреждение стенки желчного пузыря возможно в результате раздражения слизистой оболочки его желчью с измененными физико-химическими качествами (литогенная желчь), при травматизации конкрементами, раздражении слизистой оболочки панкреатическими ферментами, затекающими в общий желчный проток (при спазме сфинктера Одди). Немаловажное значение в развитии острого воспаления желчного пузыря имеет нарушение кровообращения в его стенке при атеросклерозе (абдоминальная ишемическая болезнь), гипертонической болезни, застое крови по большому кругу кровообращения, при портальной гипертензии.
Инфекция в желчный пузырь попадает тремя путями:
1. восходящим путем из кишечника - энтерогенный путь. Этому способствуют гипотония сфинктера Одди, ахлоргидрия либо гипохлоргидрия желудочного сока.
2. гематогенным путем из большого круга кровообращения по печеночной артерии (чаще при хроническом тонзиллите и других поражениях рото и носоглотки) или из кишечника по воротной вене. Способствуют этому нарушения барьерной функции тонкокишечного эпителия и печени.
3. лимфогенным путем при аппендиците, воспалительных заболеваниях женской половой сферы, пневмонии, нагноительных процессах в легких.
Особенное значение лимфогенный путь распространения инфекции имеет значение при шеечном холецистите, так как область шейки пузыря имеет богатую систему лимфатических коллекторов, тесно связанных с брюшиной.
Клиническая картина
В клиническом отношении большой разницы между острым калькулезным и острым бескаменным холециститом нет, поэтому рассмотрим клинические проявления двух форм холецистита вместе.
Болевой синдром имеет некоторые особенности. Беспокоит сильная, приступообразная боль в правом подреберье с иррадиацией в правую лопатку, правую надключичную и правую поясничную области, иногда в области сердца, симулируя стенокардию (холецистокоронарный синдром). Боль возникает внезапно, иногда среди полного здоровья, часто ночью после обильной, жирной пищи. Длительность болевого синдрома от нескольких минут (желчная, печеночная колика) до многих часов и даже дней. Особенно упорные боли вызывают бескаменные холециститы. Боли могут сопровождаться рефлекторной рвотой, иногда с примесью желчи, нарушениями со стороны сердечно-сосудистой системы (тахикардия, аритмия, падение артериального давления, коллапс). Быстро нарастают симптомы воспаления (повышение температуры до 38-39 градусов и выше, озноб).
При обследовании больного сознание ясное, положение активное или вынужденное (из-за выраженности болевого синдрома больные мечутся в кровати, не находят положения, облегчающего состояние). Живот вздут, при пальпации отмечается значительная болезненность в правом подреберье, где может пальпироваться желчный пузырь, увеличенный, болезненный. Симптомы Ортнера, Мюссе, Мерфи, Кера положительные. При переходе воспалительного процесса на париетальную брюшину возникает мышечная защита и выявляется положительный симптом Щеткина- Блюмберга. Печень увеличена в размере, край ровный, болезненный.
Дополнительные методы исследования
В клиническом анализе крови появляются изменения, характерные для выраженного воспаления (высокий лейкоцитоз, сдвиг лейкоцитарной формулы влево, токсическая зернистость нейтрофилов, ускоренная СОЭ).
Биохимическое исследование крови выявляет повышение: содержания в крови альфа-2-глобулинов, билирубина за счет связанного, уровня аминотрансфераз, а также появление "С-реактивного" белка.
При возникновении желчной колики у больных желчнокаменной болезнью и острым калькулезным холециститом необходимо проведение дифференциальной диагностики между ними. Болевой синдром по силе, локализации, иррадиации практически отличий не имеет. Отличия заключаются в нарастании симптомов воспаления при наличии острого холецистита. Если при желчнокаменной болезни температура повышается не выше субфебрильных цифр, кратковременно и даже может оставаться нормальной, то при развитии острого холецистита наблюдается лихорадка с повышением температуры до 38-39 градусов и выше. При желчнокаменной болезни во время приступа желчной колики изменений в клиническом анализе крови, как правило, не наблюдается. Для острого холецистита характерны выраженные воспалительные изменения (лейкоцитоз, ускорение СОЭ, появляется токсическая зернистость нейтрофилов).
В зависимости от патологических изменений в желчном пузыре, клинических проявлений, данных лабораторных и инструментальных методов исследования, различают катаральный, флегмонозный и гангренозный холецистит.
При катаральном холецистите больные предъявляют жалобы на непродолжительные, с типичной иррадиацией, умеренной интенсивности, боли в правом подреберье. Болезненность в правом подреберье выражена только при глубокой пальпации живота, симптомы раздражения брюшины отсутствуют. Желчный пузырь чаще увеличен, если пальпируется, то почти безболезненный. Температура повышается незначительно (не более 38 градусов), лейкоцитоз в пределах 10 тысяч, без сдвига лейкоцитарной формулы.
По данным фракционного хроматического дуоденального зондирования может быть гипокинезия желчного пузыря, снижение концентрационной функции его, пузырная желчь (порция "В") светло-коричневого или светло-зеленого (при хроматическом зондировании) цвета. При микроскопическом исследовании желчи в пузырной порции много слизи, эпителия, лейкоцитов более 10 в поле зрения. При биохимическом исследовании желчи можно выявить признаки снижения концентрационной функции слизистой оболочки желчного пузыря: снижение концентрации билирубина, холестерина, желчных кислот. Посев желчи на флору выявляет наличие кокковой флоры, кишечной палочки и т.п.
По данным обзорной рентгенографии при катаральном холецистите, когда воспалительный процесс ограничен, определяется ограниченное вздутие петель кишечника в правой половине брюшной полости и ограничение подвижности правой половины диафрагмы. Пероральная холецистография не применяется, т.к. концентрационная функция желчного пузыря снижена и концентрирование его не наступает. Применима внутривенная холангиография, при проведении которой виден желчный пузырь, расположенный на уровне 1 -2 поясничных позвонков, грушевидной, овальной формы. После приема пробного завтрака желчный пузырь сокращается на 1/3 первоначального объема (при сохраненной сократительной функции его) или менее чем на 1/3 (при дисфункция желчного пузыря по гипокинетическому типу). При наличии острого калькулезного холецистита в просвете желчного пузыря видны тени конкрементов, структура желчного пузыря гомогенная.
Катаральная форма холецистита является наиболее легкой и может заканчиваться полным выздоровлением с восстановлением нормальной структуры тканей и функции желчного пузыря. Однако в ряде случаев она переходит во флегмонозную форму.
При остром флегмонозном холецистите боли носят более интенсивный характер и продолжительнее. Рвота принимает неукротимый характер. Температура 38-40 градусов, держится в течение нескольких дней.
При пальпации живот болезненный в правом подреберье, желчный пузырь резко болезненный, отмечаются положительные симптомы Кера, Мюсси, Мерфи, Ортнера, Щеткина-Блюмберга (при переходе воспалительного процесса на брюшину и развитии ограниченного перитонита).
Симптом Кера - боль при вдохе во время пальпации правого подреберья.
Симптом Мюсси – Гергиевского («френикус-симптом») – при надавливании в надключичной области между ножками грудино-ключично-сосцевидной мышцы выявляется болезненность вследствие иррадиации по диафрагмальному нерву раздражения с рецепторов диафрагмы.
Симптом Мерфи – равномерно надавливая большим пальцем руки на область желчного пузыря, предлагают больному сделать глубокий вдох, при этом он задерживает дыхание и отмечается значительная боль в этой области.
Симптом Ортнера – возникновение болезненности при постукивании ребром кисти
по правой реберной дуге.
Симптом Щеткина-Блюмберга - значительное усиление болезненности при быстром отнятии руки, производящей глубокую пальпацию живота
Лейкоцитоз достигает 15-20 тысяч. В период острого воспалительного процесса при подозрении на флегмонозный холецистит (по клиническим данным), дуоденальное зондирование не проводится. На обзорной рентгенограмме выявляется ограниченное вздутие правой половины поперечноободочной кишки или печеночного ее изгиба, иногда с нечетким горизонтальным уровнем жидкости, вздутие петель тонкого кишечника с образованием небольших "арок", расположенных на уровне тел 2-3 поясничных позвонков.
По данным ультразвукового исследования: стенка желчного пузыря значительно утолщена, отмечается понижение эхогенности по наружному контуру. В полости желчного пузыря множество средней эхогенности, хаотично расположенных, нежных, структур (гной). Эти структуры не дают акустической тени. Болезненность и напряжение брюшной стенки при надавливании датчиком (при переходе воспаления на брюшину). Отслойка части слизистой оболочки желчного пузыря. При калькулезе определяются камни желчного пузыря.
Гангренозный холецистит, как и флегмонозный, характеризуется выраженной клинической картиной острого воспаления желчного пузыря. Причем данная форма протекает с явлениями общей интоксикации (заостренные черты лица, сухой язык, тахикардия), которые нередко даже выступают на первый план. У пожилых людей при переходе флегмонозного холецистита в гангренозный может наблюдаться некоторое стихание местных проявлений заболевания (уменьшение болей, степени напряжения мышц живота, снижение температуры). Однако при этом усиливается сдвиг лейкоцитарной формулы влево, отмечается неуклонный рост числа лейкоцитов. Учитывая тяжесть состояния, проводится обзорная рентгенография, ультразвуковое исследование, которые выявляют те же признаки воспаления, что и при наличии флегмонозного холецистита. Следовательно, ведущим в диагностике гангренозного холецистита является нарастание интоксикации, лейкоцитоза.
Гангренозная форма холецистита встречается реже, но представляет большую опасность из-за возможности перфорации стенки желчного пузыря и быстрого развития перитонита. Она чаще возникает у пожилых людей при наличии у них сосудистых заболеваний (атеросклероза, гипертонической болезни), поражающих также основные сосуды желчного пузыря, либо под влиянием ферментативного воздействия на стенку желчного пузыря активного панкреатического сока.
Катаральный, флегмонозный, гангренозный холецистит - это часто стадии единого нарастающего воспалительного процесса, но они с самого начала могут протекать как самостоятельные формы.
Хронический холецистит
Хронический холецистит - хроническое воспаление желчного пузыря, является исходом перенесенного острого холецистита, но может с самого начала протекать как хронический процесс.
Этиология и патогенез
Причины возникновения, условия инфицирования желчи, пути проникновения в желчный пузырь патогенной микрофлоры те же, что и при развитии острого холецистита.
Большую роль в развитии хронического холецистита играют нарушения моторно-тонической функции желчного пузыря, приводящие к застою желчи и замедлению ее эвакуации. Учитывая ведущую роль ЦНС в регуляции сократительной функции желчного пузыря и желчных протоков, любые неврозы и стрессовые ситуации могут приводить к развитию дисфункциональных расстройств билиарной системы и предрасполагают к возникновению и хронизации воспаления в желчном пузыре. Если хроническое воспаление в желчном пузыре не развивается на фоне ЖКБ, то, тем не менее, хронический бескаменный холецистит рассматривается как физико-химическая стадия развития калькулезного процесса и требует соответствующего терапевтического подхода с целью профилактики развития ЖКБ. Особенно внимательно следует наблюдать за больными с холестатическими формами дискинезии билиарного тракта (застойный желчный пузырь в сочетании со спазмофилией сфинктера Одди).
Классификация хронического холецистита (по А.М. Ногаллеру):
1. По степени тяжести:
• легкая,
• средней тяжести,
• тяжелая форма.
2. По стадиям заболевания:
• обострения,
• стихающего обострения,
• ремиссии (стойкой и нестойкой).
3. По наличию осложнений:
• не осложненный,
• осложненный.
4. По характеру течения:
• рецидивирующий,
• монотонный,
• перемежающийся.
Клиническая картина
При легкой форме болевой синдром не резко выражен, обострения 1-2 раза в год, продолжительность обострения не более 2-3 недель. Боли локализованы в правом подреберье, возникают через 40-90 минут после погрешности в диете (употребления острой, жирной, жареной, обильной пищи), длительностью до 30 минут, проходят чаще самостоятельно. Часто боли возникают или усиливаются при длительном пребывании в положении сидя (за рулем автомобиля, за экраном компьютера и т. п.). Боль может иррадиировать вверх, в правое плечо и шею, правую лопатку, отличается монотонностью. Механизм боли чаще дистенсионный, реже - спастичекий, по типу желчных неинтенсивных колик. Диспепсические явления отсутствуют. Функция печени, как правило, не нарушена.
При холецистите средней тяжести характерен стойкий болевой синдром. Боли выраженные, с типичной иррадиацией, связаны с малейшей погрешностью в диете, небольшими физическими и эмоциональными перенапряжениями. Часто беспокоят тошнота, изжога, металлический вкус во рту, может быть рвота пищей на высоте болей, желчью, отрыжка. Больные часто отмечают и синдром кишечной диспепсии (метеоризм, чередование запоров и поносов). Нередко отмечается снижение работоспособности, раздражительность, бессонница. Обострения бывают чаще (5-6 раз в год), длительные.
У пациентов с хроническим холециститом часто могут отмечаться нарушения функции печени, поджелудочной железы, нарушения пищеварительной функции двенадцатиперстной и тонкой кишки. Расстройство моторики толстой кишки, расстройство стула (при холестазе - запоры, при ферментной недостаточности поджелудочной железы и/или при несбалансированном выбросе инфицированной желчи - поносы).
При тяжелой форме резко выражен болевой синдром и диспепсические явления, отмечаются частые (1-2 раза в месяц и чаще) и продолжительные желчные колики. Медикаментозная терапия малоэффективна. Не редко развиваются осложнения (перихолецистит, холангит, перфорация желчного пузыря, водянка пузыря, эмпиема).
При обострении холецистита отмечается нарастание боли и диспепсических явлений, появляются и нарастают признаки воспаления (лихорадка, лейкоцитоз со сдвигом влево, ускорение СОЭ, увеличение альфа-2-глобулинов в сыворотке крови, положительный "С"-реактивный белок, повышается уровень билирубина за счет связанного, может повышаться уровень аминотрансфераз. Печень увеличивается и становится болезненной при пальпации. В период ремиссии признаки воспаления отсутствуют, болевой и диспепсический синдром исчезают полностью, чаще несколько уменьшаются.
Хронический холецистит часто возникает у пациентов, нарушающих режим питания, употребляющих жирную, жареную пищу, после перенесенного гепатита А, дизентерии, при заболеваниях желудка, кишечника в анамнезе, в семьях, где патология желчевыводящих путей встречается у нескольких поколений, особенно у женщин. При обследовании больного в период обострения положение его активное, сознание ясное. Кожные покровы обычной окраски. Больной чаще повышенного питания. Живот вздут равномерно или преимущественно в верхней половине. При поверхностной пальпации определяется повышенная чувствительность, иногда болезненность в проекции желчного пузыря. Мышечное сопротивление брюшной стенки отсутствует. Вне обострения симптомы Ортнера, Мюссэ, Мерфи, Василенко отрицательные. Печень не увеличена, край ровный, безболезненный. Желчный пузырь не пальпируется. В клиническом анализе крови патологических изменений не выявлено. Биохимическое исследование крови позволяет выявить нарушение липидного обмена (увеличение содержания холестерина, триглицеридов, фосфолипидов). По данным холецистографии пузырь овальной, грушевидной формы, расположен на уровне 1-2 поясничных позвонков, при наличии калькулезного холецистита на фоне тени желчного пузыря видны дефекты наполнения. После приема пробного завтрака (двух сырых желтков) пузырь сокращается на 1/3 первоначального объема (при сохраненной сократительной способности желчного пузыря) или слабо сокращается (менее чем на 1/3 первоначального объема) при наличии сопутствующей дискинезии желчного пузыря по гипокинетическому типу. Если при проведении холецистографии отсутствует контрастирование желчного пузыря, можно думать о наличии "отключенного" желчного пузыря (камень в пузырном протоке), при обострении холецистита данное явление возникает за счет нарушения концентрационной функции пузыря. В таких случаях проводят внутривенную холецистохолангиографию.
Особенно информативно при хроническом холецистите ультразвуковое исследование, при котором вне обострения выявляется утолщение и уплотнение стенки желчного пузыря, за счет развития склеротического процесса в ней при длительном анамнезе заболевания. При обострении присоединяются такие признаки, как пристеночная негомогенность, связанная с воспалительными изменениями слизистой оболочки, наложение фибрина, воспалительного детрита, удвоение контура пузыря, причем данные признаки воспаления могут выявляться в различных сочетаниях.
Указанная клиника характерна для типичной, болевой формы хронического холецистита. Кроме данной формы у больных может наблюдаться атипичное течение болезни. Чаще наблюдается клинический кардиалгический вариант, при котором больные ощущают типичные стенокардитические боли в области сердца, перебои. На ЭКГ может отмечаться уплощение конечного отдела желудочного комплекса, реже - инверсия зубца Т. Нарушения ритма, чаще представлены экстрасистолией. Кроме кардиальной формы хронический холецистит может надевать маску ГЭРБ, проявляясь выраженной изжогой, дисфагией в сочетании с диффузным спазмом пищевода. Нередко, как уже указывалось выше, в клинике хронического холецистита на первый план может выходить симптоматика нарушений пищеварения с симптомами кишечной диспепсии, по типу синдрома раздраженной толстой кишки.
УЗИ при патологии желчного пузыря
Боль
Наиболее классическим симптомом заболевания желчного пузыря является боль в правом подреберье, обычно возникающая после приема жирной пищи. Тошнота и рвота иногда возникают и могут указывать на наличие камня в общем желчном протоке. Приступ желчного пузыря может вызвать направленную боль в правом плече, с его воспалением может также боль в правой лопатке.
Желтуха
Желтуха характеризуется наличием желчи в тканях с получением желто-зеленого цвета кожи. Он может развиться, когда крошечный желчный камень блокирует желчные протоки между желчным пузырем и кишечником, оказывая давление на печень и заставляя желчь поступать в кровь.
Застой желчи (сладж)
Сгущение желчи или сладж часто происходит от ее застоя. Это может наблюдаться у пациентов с длительным голоданием, гиперлиментационной терапией или с обструкцией желчного пузыря. У некоторых пациентов желчные пузыри могут быть настолько заполнены этой густой желчью, что на УЗИ становиться изоэхогенным и его трудно отличить от паренхимы печени. Иногда осадок также находится в общем желчном протоке. Осадок зависит от тяжести; поэтому с изменениями в положении пациента врач проводя УЗИ может в состоянии отделить осадок от случайных искусственных эхо-сигналов, обнаруженных в желчном пузыре. Сладж будет медленно восстанавливаться по мере изменения положения пациента. Сладж следует рассматривать как аномальное явление, потому что существует либо функциональная, либо патологическая аномалия, когда кальций билирубин или холестерин осаждается в желчи. Осложнениями билиарного сгустка являются камнеобразование, желчная колика, бескаменный холецистит и панкреатит.
Сонографические находки при сладже
Иногда пациент представляет на УЗИ с увеличенным желчным пузырем, содержащим аморфное, низкоуровневое внутреннее эхо без акустического затенения, которое может быть приписано сгущенной или уплотненной желчи. Считается, что источником эхо в желчном иле являются твердые частицы (преимущественно пигментные гранулы с меньшим количеством кристаллов холестерина). Частицы могут быть небольшими и все еще производить заметное эхо. Сладж может имитировать полипоидные опухоли (опухолевидный осадок). Осадок не будет присутствовать с утолщением стенки желчного пузыря или внутренней васкуляризацией, как опухоль. Сладж на УЗИ также может наблюдаться в сочетании с желчнокаменной болезнью, холециститом и другими заболеваниями желчевыводящих путей.
Толщина стенки при ультразвуковом исследовании
Нормальная толщина стенки желчного пузыря на УЗИ составляет менее 3 мм. Билиарные причины утолщения стенки желчного пузыря включают холецистит, аденомиоматоз, рак, синдром приобретенного иммунодефицита (СПИД), холангиопатию, тяжелое гипоальбуминемическое состояние и склерозирующий холангит. Небилиарные причины включают диффузные заболевания печени (цирроз и гепатит), панкреатит, портальную гипертензию и сердечную недостаточность. Утолщенная стенка является неспецифическим признаком и не обязательно связана с болезнью желчного пузыря.
Сонографические находки стенки желчного
Толщина стенки желчного пузыря должна измеряться, когда датчик перпендикулярен передней стенке желчного пузыря. Обычно это делается в поперечной плоскости, но в некоторых случаях продольная плоскость обеспечивает лучшее выравнивание. Увеличение должно быть уменьшено и фокусная зона выровняла к зоне желчного пузыря ясно для того чтобы разграничить переднюю стену. Передняя стенка измеряется от внешнего к внутреннему краю. Сонографически стенку желчного пузыря можно недооценить, если она имеет обширный фиброз или окружена жиром.
Холецистит на УЗИ
Холецистит-это воспаление желчного пузыря, которое может иметь одну из нескольких форм: острую или хроническую, бескаменную, эмфизематозную или гангренозную.
Сонографические данные при холецистите
Утолщенная стенка желчного пузыря >3 мм
Просвет расширенного желчного пузыря >4 см
Желчнокаменная болезнь
Подвижный камень в мешочке или пузырном протоке Гартмана
Положительный знак Мерфи
Увеличение кровотока в стенке на цветном допплере
Скопление перихолецистной жидкости
Острый холецистит на ультрасонографии
Наиболее частая причина острого холецистита возникает из-за постоянной обструкции пузырного протока или шейки желчного пузыря пораженным желчным камнем. При попадании камней в пузырный проток или в шейку желчного пузыря (мешочек Гартмана) возникает обструкция с расширением просвета, ишемия и инфекция (холецистит) с последующим некрозом желчного пузыря. Если камень, вызвавший поражение, спонтанно не разрушается, желчный пузырь может стать некротическим и перфорировать. Даже если при проведении УЗИ трудно визуализировать фактический камень, который вызывает препятствие, другие камни в желчном пузыре могут быть замечены.
Острый холецистит на УЗИ встречается в три раза чаще у женщин, чем у мужчин старше 50 лет, но он имеет аналогичную частоту в более высоких возрастных группах. Клинически больной острым холециститом испытывает острую боль в правом подреберье (положительный признак Мерфи - остановка дыхания при пальпации области желчного пузыря; может быть ложноположительным у небольшого процента пациентов), лихорадку и лейкоцитоз, может наблюдаться повышение уровня билирубина и щелочной фосфатазы в сыворотке крови.
Хирургическая холецистэктомия является лечением выбора. Антибиотики могут быть введены в курс лечения, чтобы уменьшить воспаление перед операцией. Осложнения острого холецистита могут быть серьезными и включать эмпиему, эмфизематозный или гангренозный холецистит и перфорацию.
Сонографические находки острого холецистита
Острый холецистит имеет при проведении УЗИ очень специфические результаты на сонографии. У пациента будет положительный знак Мерфи, что делает область желчного пузыря чрезвычайно чувствительной к прикосновению. Имеется утолщенная стенка желчного пузыря более 3 мм. Это должно быть измерено на передней стенке с параллельной датчику направлением. Просвет желчного пузыря расширен более чем на 4 см. Камни в желчном пузыре обычно присутствуют, и сонограф должен искать пораженный камень в мешочке Гартмана или кистозном протоке. Увеличенный кровоток при ЦДК будет присутствовать вторично к воспалению стенки желчного пузыря. Возможно наличие скопления перихолецистной жидкости вокруг ложа желчного пузыря.
Сонографический вид острого холецистита определяется как желчный пузырь с неправильным очертанием утолщенной стенки. В утолщенной стенке обнаруживается эхогенная область, вероятно, вызванная отеком. Если нерегулярная стенка желчного пузыря показывает поперечнополосатые эхосигналы, может присутствовать более запущенный случай холецистита. Некоторые стенки будут толще из-за перихолецистного абсцесса. Иногда у нормальных людей наблюдается утолщение стенки желчного пузыря; это связано со степенью сокращения нормального желчного пузыря. Увеличение желчного пузыря является еще одним важным признаком острого холецистита с шириной измерения, более значимой, чем длина.
Сонографический признак Мерфи положителен, когда болезненность проявляется над областью желчного пузыря, а врач касается правого верхнего квадранта датчиком и применяется мягкое сжатие. Когда пациент делает глубокий вдох, желчный пузырь смещается ниже защитного реберного края. Этот положительный признак может отсутствовать, если пациенту давали анальгетики перед исследованием или если состояние было продлено с результатом гангренозного холецистита.
Скорость цветного допплера (с низкой установкой PRF) увеличена в пузырной артерии, которая включает воспаленную стену желчного пузыря. Мощность допплера может лучше продемонстрировать этот увеличенный кровоток, потому что датчик не должен быть параллельным потоку, как это происходит с цветным допплером.
Врач УЗИ должен оценить наличие или отсутствие перихолецистной жидкости. Стенка может стать воспаленной и отечной с последующей утечкой в перихолецистное пространство, окружающее желчный пузырь. Если утолщенная стенка локализована и нерегулярна, следует рассмотреть абсцесс, холецистоз или карциному желчного пузыря.
Осложнения острого холецистита. эмфизематозный холецистит на УЗИ
Эмфизематозный холецистит является редким осложнением острого холецистита, который чаще встречается у пожилых мужчин. Это происходит больше у больных сахарным диабетом, и часто на УЗИ камни в желчном пузыре могут не присутствовать. Это заболевание связано с наличием газообразующих бактерий в стенке желчного пузыря и/или в просвете с расширением в желчные протоки. Перфорация желчного пузыря чаще встречается при эмфизематозном холецистите, чем при холецистите, вызванном желчными камнями. Это состояние является неотложной хирургической помощью.
Сонографические находки при эмфизематозном желчном пузыре
На УЗИ вид будет зависеть от количества газа в стенке желчного пузыря. Если газ внутрипросветный, то врачу следует искать заметное яркое эхо вдоль передней стенки с кольцеобразным или кометно-хвостовым артефактом непосредственно кзади от эхогенной структуры. Если присутствует большое количество газа, внешний вид может имитировать упакованный мешок или стенку, эхо-сигнал, тень криволинейной эхогенной областью с полным задним нечетким затенением WES знак используется для постановки диагноза: W (wall – утолщение стенки желчного пузыря), Е (echo – усиленный эхосигнал от конкремента) S (shadowing – тень за конкрементом).
Гангренозный холецистит на УЗИ
Другим серьезным болезненным осложнением острого холецистита, которое может привести к перфорации, является гангренозный холецистит. Этот процесс может произойти после длительной инфекции, которая вызывает некроз желчного пузыря. Стенка желчного пузыря может быть утолщенной и отечной, с очаговыми участками экссудата, кровоизлияния и некроза. Кроме того, могут быть язвы и перфорации, приводящие к перихолецистным абсцессам или перитониту. Камни в желчном пузыре или мелкий песок встречаются у 80% до 95% пациентов.
Сонографические находки при ультрасонографии при гангренозном холецистите
Общими эхо-признаками гангрены являются наличие диффузной среды с грубой эхогенной плотностью, заполняющей просвет желчного пузыря при отсутствии обструкции желчных протоков. Этот эхогенный материал имеет следующие три характеристики:
- он не вызывает затенения,
- он не зависит от силы тяжести и
- он не проявляет эффекта наслоения. Отсутствие расслоения объясняется повышенной вязкостью желчи.
Кроме того, стенка желчного пузыря становится нерегулярной, с отечными карманами внутри стенки, представляющими собой скопления кровоизлияний или абсцессов. Стенка может настолько воспалиться с кровоизлиянием, так что развивается геморрагический холецистит. Околопузырная жидкость может присутствовать в области, окружающей ложе желчного пузыря.
Бескаменный холецистит и ультрасонография
Это необычное состояние-острое воспаление желчного пузыря при отсутствии конкрементов. Оно может развиться вторично по отношению к инфекции стенки желчного пузыря, ишемии, химической токсичности для стенки желчного пузыря и обструкции пузырного протока. Эта ситуация, скорее всего, вызвано снижением кровотока через кистозную артерию. Состояния, вызывающие угнетение моторики (травмы, ожоги, послеоперационные состояния, инфекции, вызванные вирусом иммунодефицита человека и др.) может способствовать развитию бескаменного холецистита. Внешнее сжатие кистозного протока массой или лимфаденопатией также может вызвать это состояние. Клинически у пациента положительный знак Мерфи.
Сонографические находки при бескаменном холецистите на УЗИ
Стенка желчного пузыря чрезвычайно утолщена (более 4-5 мм), и эхогенный осадок виден в расширенном желчном пузыре. Ищите наличие перихолецистной жидкости в асците или субсерозальном отеке.
Хронический холецистит на ультрасонографии
Хронический холецистит является наиболее распространенной формой воспаления желчного пузыря. Это результат многочисленных приступов острого холецистита с последующим фиброзированием стенки желчного пузыря. Клинически у пациентов может наблюдаться преходящая боль в правом подреберье, но не болезненность, как при остром холецистите.
Перекрут желчного пузыря на ультрасонографии
Перекрут желчного пузыря является редким заболеванием, которое чаще встречается у пожилых женщин и связано с подвижным желчным пузырем с длинной брыжейкой. Симптомы характерны для острого холецистита.
Сонографические находки при перекруте ЖП на УЗИ
Желчный пузырь сильно воспаляется и раздувается. Пузырная артерия и пузырный проток также могут искривиться. Если желчный пузырь перекручивается более чем на 180 градусов, может развиться риск гангрены. Хирургическое вмешательство является основным видом лечения этого состояния.
Желчнокаменная болезнь на УЗИ
Желчнокаменная болезнь, или желчные камни в желчном пузыре, часто встречается в сокращенном желчном пузыре с грубым утолщением стенки желчного пузыря. Знак стены, тени (WES) на УЗИ описан как заключенный контракт яркий желчный пузырь с задним затенением, вызванным упакованным мешком камней. Когда желчный пузырь будет полностью заполнен камнями, врач УЗИ сможет увидеть только переднюю границу желчного пузыря с камнями, отбрасывающими отчетливую акустическую тень (знак WES). Знак WES состоит из трех дугообразных линий, за которыми следует тень. Первая линия является эхогенной и представляет собой перихолецистный жир, а также прослойка между стенкой желчного пузыря и печенью. Вторая линия гипоэхогенная и представляет желчный пузырь. Третья линия является эхогенной, отражая сконцентрированные камни в желчном пузыре. Акустическая тень видна сзади этой третьей линии.
Желчнокаменная болезнь является наиболее распространенным заболеванием желчного пузыря. При желчнокаменной болезни может быть один крупный желчный камень или много мелких. Крошечные камни являются наиболее опасными, потому что они могут проникать в желчные протоки и препятствовать оттоку желчи. После жирной еды желчный пузырь сокращается, чтобы выпустить желчь и, если камни в желчном пузыре блокируют отток, возникает боль. По мере того как желчь хранится в желчном пузыре, небольшие кристаллы солей желчи преципитируют и могут сформировать камни в желчном пузыре меняя от размера булавочной головки к размеру самого органа.
Пять факторов риска для пациента с желчнокаменной болезнью - это ожирение, женский пол, возраст за сорок лет, малоподвижный образ жизни и генетические факторы. Кроме того, многие другие факторы приводят к развитию камней в желчном пузыре, включая беременность, диабет, использование оральных контрацептивов, гемолитические заболевания, потерю веса, вызванную диетой, и общее парентеральное питание. Больные могут протекать бессимптомно до появления камня в кистозном или общем протоке, который вызывает желчную колику.
Острая боль в правом подреберье или эпигастрии с лучевой нагрузкой на плечо после приема пищи с высоким содержанием жира, тошнота и рвота являются типичными проявлениями желчнокаменной болезни. Эта боль может длиться до 6 часов и заканчивается только тогда, когда камень выходит из шейки желчного пузыря или полностью проходит через пузырный проток.
Сонографические находки на ультрасонографии
Оценка камней в желчном пузыре с помощью УЗИ оказалась чрезвычайно полезной процедурой у пациентов с симптомами желчнокаменной болезни. Желчный пузырь оценивают на увеличение толщины стенки, наличие внутренних отражений в просвете с задним акустическим затемнением. Камни в желчном пузыре выглядят как подвижные, эхогенные внутрипросветные структуры, отбрасывающие акустические тени. Часто пациенты с желчными камнями имеют увеличенный просвет желчного пузыря. Камни размером менее 1-2 мм трудно отделить друг от друга с помощью ультразвукового исследования. Высокочастотный датчик должен быть использован чтобы более лучше очертить камни и их затеняющие характеристики. Конвексный зонд позволит более обширному виду близкого поля и хорошему изображению желчного пузыря. Фокусная зона должна быть отрегулирована до уровня желчного камня.
Положение пациента должно быть смещено во время процедуры, чтобы продемонстрировать наличие движения камней. Пациенты должны быть просканированы в левом и правом боковом или вертикальном положении. Камни должны переместиться в наиболее зависимую область желчного пузыря. В некоторых случаях желчь имеет густую консистенцию и камни остаются в верхней части желчного пузыря. Таким образом, плотность камней и задняя тень будут сонографическим доказательством камней.
Что касается акустического затенения, то рассеянные отражения влияют на затенение не так сильно, как зеркальные отражения. Факторы, которые создают тень, связаны с акустическим импедансом камней в желчном пузыре, преломлением через них или дифракцией вокруг них, их размером, центральным или периферийным расположением и положением относительно фокуса луча и интенсивностью луча.
Все камни отбрасывают акустические тени независимо от специфических свойств камней. Размер камня важен. Камни больше 3 мм всегда отбрасывают тень. Было показано, что любой камень, отсканированный два или более раз с использованием одного и того же датчика и настроек машины, может генерировать или не генерировать тень, даже если сканирование выполняется с интервалом в несколько секунд. Тень сильно зависит от соотношения между камнем и акустическим лучом. Если центральная балка выровнена по камню, можно увидеть тень. Таким образом, некоторое критическое соотношение между диаметром камня и шириной луча должно быть достигнуто до того, как будет видно затенение.
Некоторые камни плавают ("плавающие камни в желчном пузыре"), когда присутствует контрастный материал из оральной холецистограммы, потому что контрастный материал имеет более высокий удельный вес, чем желчь, и указывает, что плавающие камни состоят из холестерина. Желчные камни стремятся к уровню, на котором их удельный вес равен удельному весу смеси желчи и контрастного вещества.
Дифференциальные диагнозы желчнокаменной болезни включают полипы желчного пузыря и шарики сладжа. Полипы представляют собой крошечные структуры мягких тканей, которые прилипают к стенке желчного пузыря. Они не двигаются и не отбрасывают тень. Шарики сладжа больше, чем большинство камней в желчном пузыре и двигаются, хотя они не производят акустическую тень.
Фарфоровый желчный пузырь на УЗИ
Фарфоровый желчный пузырь является редким явлением, которое определяется как инкрустация кальция стенки желчного пузыря. Это связано с желчными камнями у большинства пациентов и может представлять собой форму хронического холецистита и воспаления. Чаще встречается у пожилых пациенток. Клиника у пациента, как правило, протекает бессимптомно, и диагноз, ставится как случайное открытие или когда образование обнаруживается при профилактическом осмотре на УЗИ. Клиническое значение фарфорового желчного пузыря является повышенный риск развития рака желчного пузыря.
Сонографические находки при фарфоровом желчном пузыре
На сонографии видно яркое эхогенное эхо в области желчного пузыря с затенением кзади. Дифференциальная диагностика будет включать знак WES. Вся стенка желчного пузыря не может быть полностью кальцифицирована; таким образом, внешний вид будет варьироваться в зависимости от количества кальцификации.
УЗИ при патологии желчного пузыря
Холедохолитиаз на УЗИ
Холедохолитиаз подразделяется на первичные и вторичные формы. Первичный холедохолитиаз — это новое образование кальциевых камней в желчных протоках. Эти камни могут быть результатом болезни, вызывающей стриктуры или расширение желчных протоков, приводящей к застою, как это происходит при склерозирующем холангите, болезни Кароли, паразитарных инфекциях, хронических гемолитических заболеваниях и предшествующей желчной хирургии. Вторичная форма означает, что большинство камней в общем желчном протоке мигрировали из желчного пузыря. Камни общего протока обычно связаны с калькулезным холециститом.
Сонографические находки
Камни, как правило, поражают дистальную часть внутрипеченочного протока и ампулу Фатера и могут выступать в двенадцатиперстную кишку. Именно по этой причине важно, чтобы хирурги проверяли общий желчный проток при удалении желчного пузыря. Врач УЗИ должен искать расширенный проток с протоковым камнем, который выглядит гиперэхогичным и отбрасывает заднюю тень. Не все протоковые камни могут затеняться, и они не будут проявлять подвижность. Изменения в положении пациента в диапазоне от правого заднего косого до вертикального сканирования могут помочь отличить пораженный протоковый камень от двенадцатиперстной кишки.
Другие причины затенения на УЗИ желчного пузыря
Врач УЗИ должен знать, что структуры или сужения, отличные от камней, могут привести к ослаблению ультразвукового луча или затенению. Кальцификации в печеночной артерии и головке поджелудочной железы могут вызвать затенение в области желчного пузыря и быть неправильно истолкованы как камни. Воздух или газ в двенадцатиперстной кишке может также дать начало интенсивной тени в правом верхнем квадранте.
Внутри билиарный газ иногда трудно отделить от камней, хотя газ обычно производит более яркое отражение с артефактом кольца и более грязной тенью против чистой острой тени от камня. Другой причиной затенения в правом подреберье является газ в желчном дереве. Это спонтанное явление, возникающее в результате образования желчно-кишечного свища при хроническом заболевании желчного пузыря. Камни внутрипеченочных протоков встречаются реже, чем камни обычных желчных протоков. Камни внутрипеченочных протоков, как правило, образуются в основном в желчных протоках и обычно являются осложнением другой аномалии желчных путей.
Гемобилия на УЗИ
Билиарная травма, вторичная по отношению к чрескожным билиарным процедурам или биопсии печени, является причиной большинства случаев гемобилии. Другие причины включают холангит, холецистит, сосудистые мальформации, травмы живота и злокачественные новообразования.
Обычными клиническими проявлениями являются боль, кровотечение и желтуха. На УЗИ вид крови в желчном дереве будет зависеть от времени присутствия крови. Острое кровотечение будет проявляться в виде жидкости с низким уровнем внутреннего эха. При ультразвуковом исследовании необходимо найти сгустки крови, которые могут двигаться в протоке с расширением в желчный пузырь.
Пневмобилия на ультрасонографии
Пневмобилия — это воздух внутри желчного дерева, вторичный по отношению к билиарному вмешательству, билиарно-кишечным анастомозам или общим стентам желчных протоков. У пациента с острым животом пневмобилия может быть вызвана эмфизематозным холециститом, воспалением от воздействия камня в общем желчном протоке или связана с длительным острым холециститом, который может привести к эрозии кишечника. На сонографии воздух в желчных протоках представляет собой яркие, эхогенные линейные структуры, которые следуют за портальными триадами. Видна задняя тень и отражающийся артефакт. Врач УЗИ должен следить за движением крошечных пузырьков воздуха при изменении положения пациента.
Холангит на УЗИ
Холангит — это воспаление желчных протоков, которое приводит к утолщению их стенки. Он может проявляться в виде острого бактериального холангита, рецидивирующего пиогенного холангита или первичного склерозирующего холангита. Причина холангита зависит от типа заболевания, но обструкция может включать стриктуры протоков, паразитарную инвазию, бактериальную инфекцию, камни, холедохальные кисты или новообразования.
Холангит может быть идентифицирован как восточный склерозирующий холангит. Другие формы холангита включают СПИД холангит и острый обструктивный гнойный холангит. Клинически у больного наблюдаются недомогание и лихорадка с последующим потоотделением и ознобом. Возможны боли в правом подреберье и желтуха. В тяжелых случаях пациент находится в летаргическом состоянии, в состоянии прострации и шока. Повышенные лабораторные показатели показывают лейкоцитоз, а также повышение уровня сывороточной щелочной фосфатазы и билирубина.
Холангит является состоянием, когда нужна неотложная медицинская помощь, так как он развивает повышение давления в желчном дереве с накоплением гноя. Необходима декомпрессия общего желчного протока. Более половины больных склерозирующим холангитом имеют язвенный колит. Как склерозирующий, так и СПИД-холангит могут иметь внутрипеченочные билиарные изменения, которые почти идентичны при ультразвуковом исследовании.
Сонографические находки
Врач УЗИ должен определить причину и уровень обструкции, а также исключить другие заболевания, такие как холецистит или гепатит. Желчное дерево расширено, и общая стенка желчного протока может показать гладкое или нерегулярное утолщение. Может быть холедохолитиаз с осадком. Стенка протока может быть настолько утолщена, что ее трудно распознать по сонографии без тщательной оценки. Холангит обычно поражает желчные протоки в более генерализованном виде. Тщательная оценка паренхимы печени также должна быть сделана для поиска печеночных абсцессов.
Субкостальная косая визуализация ворот печени для изображения портальной венозной системы является ориентиром для поиска желчного дерева. Общий желчный проток может быть увеличен или не увеличен, но стенки могут стать немного нерегулярными и утолщенными. Камни обычно застревают в дистальном отделе общего желчного протока или должны быть подвижными, чтобы вызвать прерывистую обструкцию.
У больных восточным холангитом чаще всего поражается боковой сегмент левой доли печени. В острой септической фазе пациенту может потребоваться срочная чрескожная декомпрессия желчевыводящих путей или операция. Атрофия пораженного протока развивается с хроническим застоем и воспалением с последующим билиарным циррозом и холангиокарциномой. УЗИ отлично подходит для наблюдения за этими пациентами. Когда желчное дерево расширяется, внутренний просвет может быть гипоэхогенным или эхогенным с камнями, то эти камни могут не затенять, особенно если они крошечные.
Аскаридоз на УЗИ
Это паразитический круглый червь (Ascaris lumbricoides), который использует фекально-оральный путь передачи. Червь может быть от 20 до 30 см длиной и 6 мм в диаметре. Он растет в тонком кишечнике перед входом в желчное дерево через ампулу Фатера. Эти черви вызывают острую обструкцию желчных путей и являются драматическими, если смотреть их на УЗИ. Клинически пациент может быть бессимптомным или иметь желчные колики, панкреатит или желчные симптомы.
Сонографические находки
На сонографии врач может обозначить увеличенный проток с движущейся "трубкой" или параллельными эхогенными линиями внутри желчных протоков. По мере того, как датчик повернут в поперечное положение, червь окружен стенкой протока и дает возникновение симптома «цели». Если датчик удерживается на месте над измененной областью, на изображении могут быть видны небольшие дискретные движения. Червь может сворачиваться, или может быть несколько червей, которые присутствуют как аморфный эхогенный дефект заполнения в правом верхнем квадранте.
Внутрипеченочные желчные новообразования на УЗИ
Изменения внутрипеченочных желчных протоков в большинстве случаев происходят вторично по отношению к внепеченочной обструкции желчных протоков. Иногда внутрипеченочные поражения ответственны за изменения в протоке. Внутрипеченочные желчные опухоли встречаются редко и в основном ограничиваются цистаденомой и цистаденокарциномой. Опухоли чаще встречаются у женщин среднего возраста, у которых клинически присутствуют боль в животе, образование или желтуха (если опухоль находится вблизи ворот печени). Сонографический вид – кистозное образование с множественными перегородками и сосочковыми наростами. Образование может иметь вариации в этой структуре и может быть однородной, кальцифицированной или множественной. Поражение может быть связано с расширением внутрипеченочных протоков. Дифференциальная диагностика включает геморрагическую кисту или инфекцию, эхинококковую кисту, абсцесс или кистозный метастаз.
Холангиокарцинома на УЗИ
Холангиокарцинома является редким злокачественным новообразованием, которое возникает в более крупных желчных протоках, которые обычно являются общим желчным протоком или общим печеночным протоком. Заболеваемость встречается редко, и частота увеличивается с возрастом. Наиболее распространенным фактором риска в западном мире является первичный склерозирующий холангит. Классификация опухоли основана на анатомической локализации: внутрипеченочная (периферическая), хилярная (Клацкина) и дистальная. Большинство холангиокарцином являются аденокарциномами, за которыми следуют плоскоклеточные карциномы. Опухоли делятся на подтипы: склерозирующие, узловые и папиллярные. Наиболее распространенными являются узловые склерозирующие опухоли. Хилярная холангиокарцинома представляет собой узловую склерозирующую опухоль, плотное образование, окружающую и сужающую пораженный проток с узловым внутрипротоковым компонентом. Папиллярные холангиокарциномы на УЗИ чаще обнаруживаются в дистальном отделе общего желчного протока.
Внутрипеченочная холангиокарцинома на УЗИ
Хотя это наименее распространенное место для холангиокарцином, она представляет собой второе по распространенности первичное злокачественное новообразование печени. Значительный рост этого тумора по сравнению с прошлыми 2 декадами произошел наряду с увеличением числа пациентов с циррозом печени гепатитом C. Эти опухоли часто неоперабельны, с плохим прогнозом.
Сонографические находки
На сонографии можно увидеть большое образование в печени. Внешний вид разнообразен, от гипоэхогенного до гиперэхогенного. Может быть гетерогенная текстура или гиповаскулярная плотное образование. Расширение желчных протоков связано с этими обструктивными изменениями от опухоли в трети случае. Необычно, внутрипеченочная холангиокарцинома представляет собой одну или несколько полипоидных интрадуктальных масс. Другая необычная форма может присутствовать в виде образования внутри кистозной структуры, которая представляет собой опухоль в очень расширенном протоке, который не сообщается с желчным деревом.
Холангиокарцинома клацкина (рак желчных протоков) на ультрасонографии
Опухоль Клацкина является специфическим типом холангиокарциномы, которая может возникать при раздвоении общего печеночного протока с вовлечением как центрального левого, так и правого протока. Наиболее показательной сонографической особенностью холангиокарциномы является изолированное расширение внутрипеченочных протоков. Несмотря на то, что обструктивная масса не может быть изображена, для опухоли Клацкина характерно отсутствие соединения правого и левого протоков.
Эта опухоль является сложной задачей для большинства методов визуализации. У больного клинически отмечаются желтуха, зуд и повышенные холестатические показатели печени. Это заболевание обычно начинается в правом или левом желчном протоке, а затем распространяется в проксимальный проток и дистально в общий печеночный проток и контралатеральные желчные протоки. Опухоль может выходить за пределы протоков и поражать соседние воротные вены и артерии. Хроническая непроходимость приводит к атрофии пораженной доли. Узловое образование возникает в воротах печени и удлиняется к чревной оси с последующими метастазами к печени. Хотя хирургическая резекция используется, большинство пациентов умирают в течение года после постановки диагноза.
При сонографии особое внимание уделяется области воротам печени. Врач УЗИ должен оценить уровень обструкции, наличие образования, лобарной атрофии, проходимость магистральных, правых и левых воротных вен, а также оценить оболочку печеночной артерии и искать местную и отдаленную аденопатию и метастазы.
Если протоки расширены, врач УЗИ должен проследить за их направлением в центральной части к печеночному вороту, чтобы определить, какой порядок ветвления связан с опухолью. Резекция исключается при обнаружении расширения опухоли в сегментарных протоках.
Оценка системы портала имеет решающее значение. Сужение правой или левой воротной вены приводит к компенсаторному увеличению кровотока в печеночной артерии. Сужение или оболочка опухоли, которая облитерирует главную воротную вену или соответствующую печеночную артерию, делает опухоль неоперабельной.
Дистальная холангиокарцинома на УЗИ
Эту опухоль трудно отличить от хилярной холангиокарциномы, хотя прогрессирующая желтуха наблюдается у большинства больных. Опухолевая масса может быть склерозирующей или полиповидной. Оценка распространения опухоли в верхней протоковой системе и внепеченочной области должна быть тщательно оценена. Опухоль может распространиться на соседние лимфатические узлы.
Сонографические находки
При сонографии склерозирующая опухоль узловая с очаговым неправильным сужением протока и утолщением стенки. Опухоль гипоэхогенная и гиповаскулярная с плохо выраженными краями. Более распространенная полипоидная опухоль рассматривается как гиповаскулярная хорошо выраженное образование, обнаруженная в дистальной системе протоков.
Метастазы в желчное дерево на УЗИ
Наиболее распространенные участки опухоли, которые могут распространиться на желчевыводящую систему от груди, толстой кишки или меланомы. Эти метастазы могут повлиять на внутрипеченочную и внепеченочную протоковую систему. На УЗИ появление метастазов аналогично появлению холангиокарциномы с опухолью, представляющей собой гиперэхогенную или гипоэхогенную и гиповаскулярную опухоль с плохо выраженными краями.
Ключевые моменты:
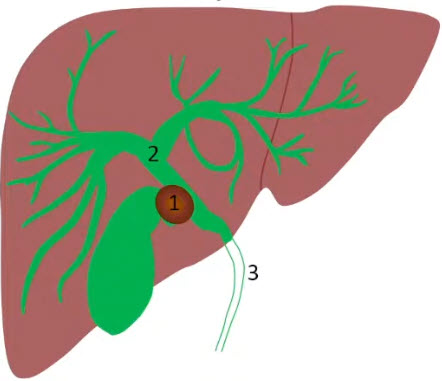
- Желчный аппарат состоит из правого и левого печеночных протоков, общего печеночного протока, общего желчного протока, грушевидного желчного пузыря и пузырного протока.
- Желчные протоки делятся на внутрипеченочные и внепеченочные сегменты. Внутрипеченочные протоки проходят в портальных триадах вместе с воротными венами и печеночными артериями. Периферические внутрипеченочные протоки проходят параллельно печеночным артериям и воротным венам. Внепеченочная часть желчных протоков включает общий печеночный проток, общий желчный проток и часть центрального правого и левого протоков.
- Правый и левый печеночные протоки выходят из правой доли печени в воротах печени и соединяются с образованием общего печеночного протока, который затем проходит каудально и медиально.
- Общий желчный проток соединен главным панкреатическим протоком, и вместе они открываются через небольшую ампулу (ампулу Фатера) в стенку двенадцатиперстной кишки.
- Средняя печеночная вена выровнена с ямкой желчного пузыря. Междолевая щель простирается от правой воротной вены до желчной ямки.
- Желчный пузырь делится на дно, тело и шейку.
- Основными функциями внепеченочных желчных путей являются 1) транспортировка желчи из печени в кишечник и 2) регулирование ее потока.
- Общий проток лежит спереди и справа от воротной вены в области ворот печени и желудочно-печеночной связки. Печеночная артерия расположена спереди и слева от воротной вены.
- Наиболее классическим симптомом заболевания желчного пузыря является боль в правом подреберье, обычно возникающая после приема жирной пищи.
- Желтуха характеризуется наличием желчи в тканях с получением желто-зеленого цвета кожи.
- Сладж или сгущенная желчь, часто происходит от застоя желчи.
- Желчные причины утолщения стенки на УЗИ желчного пузыря включают холецистит, аденомиоматоз, рак, СПИД, холангиопатию, тяжелое гипоальбуминемическое состояние и склерозирующий холангит.
- Небилиарные причины утолщения стенки на УЗИ желчного пузыря включают диффузные заболевания печени (цирроз и гепатит), панкреатит, портальную гипертензию и сердечную недостаточность.
- Холецистит — это воспаление желчного пузыря, которое может иметь одну из нескольких форм: острую или хроническую, бескаменную, эмфизематозную или гангренозную.
- У больного острым холециститом отмечаются острая боль в правом подреберье (положительный признак Мерфи – боль от давления датчиком на вдохе в области желчного пузыря), лихорадка и лейкоцитоз.
- Хронический холецистит является следствием многочисленных приступов острого холецистита с последующим фиброзированием стенки желчного пузыря.
- Когда желчный пузырь полностью заполнен камнями, врач УЗИ сможет только изобразить переднюю границу желчного пузыря, при этом камни отбрасывают отличную акустическую тень, известную как WES знак.
- Желчнокаменная болезнь является наиболее распространенным заболеванием желчного пузыря.
- Фарфоровый желчный пузырь ассоциируется с желчными камнями у большинства пациентов и может представлять собой форму хронического холецистита и воспаления.
- Холестероз — это состояние, при котором холестерин откладывается в пластинках желчного пузыря и часто ассоциируется с холестериновыми камнями.
- Полипы желчного пузыря представляют собой небольшие, четко очерченные выступы мягких тканей от стенки желчного пузыря.
- Аденомиоматоз является доброкачественным заболеванием, которое демонстрирует гиперпластические изменения в стенке желчного пузыря.
- Аденомы представляют собой доброкачественные новообразования желчного пузыря с предраковым потенциалом значительно ниже, чем аденомы толстой кишки.
- Первичная карцинома желчного пузыря встречается редко и почти всегда является быстро прогрессирующим заболеванием и связана с желчнокаменной болезнью.
- Кисты холедоха - необычная, разнообразная группа заболеваний, которые могут проявляться как врожденное, очаговое или диффузное кистозное расширение желчного дерева.
- Наиболее распространенной причиной обструкции желчных протоков является наличие опухоли или тромба в системе протоков.
- Существует три основных области возникновения обструкции: 1) интрапанкреатическая, 2) супрапанкреатическая и 3) ворота печени.
- Холангит — это воспаление желчных протоков, которое может проявляться в виде острого бактериального холангита, рецидивирующего пиогенного холангита или первичного склерозирующего холангита.
- Холангиокарцинома является редким злокачественным новообразованием, которое возникает в больших желчных протоках, которые обычно являются общим протоком или общим печеночным протоком.
- Опухоль Клацкина является специфическим типом холангиокарциномы, которая может возникать при раздвоении общего печеночного протока с вовлечением как центрального левого, так и правого протока.
Лечение острого холецистита
Лечение больных с острым холециститом (с первого часа поступления в клинику) должно начинаться с интенсивной комплексной патогенетической терапии, направленной как на основное заболевание, так и на коррекцию или стабилизацию сопутствующей патологии.
Лечебные мероприятия включают:
- покой (постельный режим в хирургическом стационаре);
- голод (2-3 суток, затем диету № 5а по Певзнеру);
- холод при наличии воспалительных явлений;
- спазмолитики миотропного действия (но-шпа, дюспаталин, баралгин);
- новокаиновые блокады (по Вишневскому, круглая связка печени по Виноградову, забрюшинная новокаиновая по Л. И. Роману);
- антибиотики широкого спектра действия (цефалоспорины III - IV поколений, тетрациклинового ряда, аминогликозиды, создающие высокую концентрацию в желчных путях);
- инфузионную дезинтоксикационную терапию;
- симптоматическую терапию сопутствующих заболеваний.
Показанием к операции являются перфорация пузыря с перитонитом, угроза перфорации, т. е. деструктивный холецистит, особенно при ферментативной или его атеросклеротической (сосудистой) форме, осложненные формы — абсцессы, механическая желтуха, холангит.
В настоящее время действия хирурга зависят от срока давности заболевания, характера морфологических изменений и местных осложнений, возраста больного, сопутствующей патологии и эффекта проводимой терапии.
При этом различают следующие виды вмешательств:
1. Неотложная операция (в первые 4-6 часов после поступления больного) показана при перфорации стенки с развитием желчного перитонита. Предоперационная подготовка, как правило, проводится на операционном столе. В остальных случаях больным назначается комплексная интенсивная терапия, которая одновременно является и предоперационной подготовкой, с одновременным дообследованием (включая УЗИ).
2. Срочная операция показана при отсутствии эффекта от консервативного лечения в течение 24-48 часов.
3. В случаях, когда консервативная терапия приводит к купированию острого процесса, операцию проводят в отсроченном периоде (через 8-14 дней), не выписывая больного (после предварительной подготовки и обследования).
Но в настоящее время отсроченные операции практически не выполняются, так как пациентов выписывают на амбулаторное лечение с последующим выполнением лапароскопической холецистэктомии (ЛХЭ) через 3-4 месяца после разрешения острого воспаления стенки желчного пузыря, которое является «золотым» стандартом лечения осложненной ЖКБ.
Операции по неотложным показаниям имеют летальность до 37,2 %, по срочным — до 2,6 %.
Особо тяжелым больным с сопутствующей патологией сразу выполняют микрохолецистостомию под контролем УЗИ.
Обезболивание, как правило, интубационный наркоз — эндотрахеальный с миорелаксантами.
Когда невозможно выполнить ХЭ путем видеолапароскопии, большинство хирургов применяют верхнесрединный разрез от мечевидного отростка до пупка или разрезы в правом подреберье (по Федорову или Кохеру), а также трансректальный разрез справа длиной до 3-4 см (мини-доступ) с установкой специального оборудования (видеоассистент «Лига — 7»).
Операция на желчных путях обязательно должна начинаться:
- с ревизии гепатопанкреатодуоденальной зоны;
- осмотра желчного пузыря, его размеров, состояния его стенок (определение наличия в нем камней после аспирации его содержимого);
- осмотр печеночно-двенадцатиперстной связки и проходящего в ней холедоха с определением его диаметра (если диаметр более 11 мм, то это говорит о желчной гипертензии);
- интраоперационной холангиографии путем введения контраста после пункциии холедоха или канюлирования пузырного протока (по показаниям);
- осмотра и пальпации поджелудочной железы (особенно ее головки);
- после вскрытия протока: холедохотомии (определяется характер желчи: замазкоподобная, с камнем, прозрачная, мутная), ревизии зондами Долиотти с целью выявления проходимости в 12-перстную кишку;
- видеохоледохоскопии при расширенном протоке и подозрении на камни.
Основным оперативным вмешательством при холецистите является холецистэктомия — удаление желчного пузыря «от дна к шейке» или «от шейки ко дну» с изолированной перевязкой пузырной артерии и пузырного протока.
В редких случаях — у крайне тяжелых, пожилых больных, при технических трудностях удаления и недостаточной квалификации хирурга — производится холецистостомия «вплотную» и «на протяжении» с дренированием пузыря. Эта операция является сугубо паллиативной, она невозможна при гангренозных формах, а в последующем у значительной части больных требуется повторная операция — холецистэктомия. В последние годы у пожилых больных с высокой степенью операционного риска, особенно при наличии желтухи, рекомендуется холецистостомия путем лапароскопии как первый этап для декомпрессии и санации желчных путей.
Холедохотомия (вскрытие холедоха) показана при расширении холедоха более 11 мм, закупорке его камнем или множественных камнях, холангите, недостаточной проходимости терминального отдела холедоха или сфинктера Одди, явлениях желчной гипертензии. Она сопровождается восстановлением «пассажа» путем извлечения камней, реже — видеохолангиоскопией. Холедохотомия завершается глухим швом холедоха, наружным дренированием (по Вишневскому, Пиковскому-Холстеду через пузырный проток при достаточном его диаметре, по Керру на Т-образном дренаже), внутренним дренированием путем формирования билиодигестивных анастомозов — холедоходуоденального иди холедохоеюнального — по Микуличу, Юрашу-Виноградову, Финстереру, Флеркену.
Реже выполняется наружное дренирование, показанное при отсутствии дуоденостаза, холангите (мутная желчь, ознобы в анамнезе), расширении холедоха более 12 мм, желчной гипертензии при сопутствующем панкреатите.
Внутреннее дренирование показано при выраженной протяженной структуре дистального отдела холедоха II-III степени, плотно вклиненном, не поддающемся извлечению камне в области фатерова соска, при множественных камнях или замазкоподобной желчи. В двух последних случаях, а также при стенозирующем папиллите в настоящее время чаще производится трансдуоденальная папиллосфинктеротомия с последующей папиллосфинктеропластикой. При наличии специального оборудования возможно проведение эндоскопической ретроградной папиллосфинктеротомии с санацией желчевыводящих путей.
Все операции на желчных путях должны завершаться дренированием подпеченочного пространства (чаще по Спасокукоцкому).
Послеоперационный период зависит от характера выполненной операции, состояния больного и наличия осложнений.
На фоне инфузионной терапии, включающей растворы глюкозы, белковые препараты, солевые растворы, вводятся антибиотики, гепатопротекторы, спазмолитики. При необходимости (избыточный вес, пожилой возраст, распространенные гнойно-некротические процессы и др.) вводится гепарин (или низкомолекулярные гепарины — фраксипарин, фрагмин), эластично бинтуют нижние конечности, проводится ранняя активация больных.
Принципы лечения хронического холецистита
Одним из основных принципов лечения хронического холецистита является приверженность пациентов здоровому образу жизни (категорический отказ от алкоголя и табакокурения).
Главный и наиболее эффективный метод лечения заболевания — диетотерапия (стол № 5 по Певзнеру), основными принципами которой являются:
- частый (5-6 раз в сутки) прием пищи небольшими порциями;
- употребление только свежеприготовленной пищи в теплом виде;
- употребление вареной, запеченной, приготовленной на пару пищи;
- разнообразный, полноценный рацион;
- резкое ограничение жареных блюд, солений, маринадов, копченостей, а также щавеля, шпината и лука.
Диета должна способствовать предупреждению застоя желчи в желчном пузыре, уменьшению воспалительных явлений.
Этиотропное лечение назначается, как правило, в фазы обострения процесса, антибактериальная терапия — в случаях, когда имеются клинические и лабораторные данные, подтверждающие активность воспалительного процесса в желчном пузыре. Из антибиотиков рекомендуется назначать препараты широкого спектра действия, которые поступают в желчь в достаточно высокой концентрации (макролиды последнего поколения). Все препараты назначаются в обычных терапевтических дозах курсами 7-10 дней. При лямблиозе желчных путей эффективен метронидазол (Метрогил, Трихопол, Клион) в дозе 200 или 400 мг (суточная доза — 1200 мг) или тинидазол в дозе 500 мг (суточная доза — 2 г) в течение 2-3 дней.
Нарушения оттока желчи у пациентов с хроническим холециститом корригируются желчегонными препаратами. Различают желчегонные средства холеретического действия, которые стимулируют образование и выделение желчи печенью, и холекинетические препараты, усиливающие мышечное сокращение желчного пузыря и поступление желчи в 12-перстную кишку.
К холеретическим препаратам относятся:
- синтетические средства: оксафенамид, циквалон, никодин;
- препараты растительного происхождения: хофитол, аллохол, холензим, лиобил, фламин, бессмертник, холагон, гепатофальк планта, капли желчегонные, кукурузные рыльца.
Холеретические препараты могут применяться при холецистите в фазах затихающего обострения или ремиссии. Назначаются они обычно на 3 недели, затем препарат целесообразно сменить.
Холекинетики не следует назначать при калькулезном холецистите. Они показаны пациентам с некалькулезным холециститом и гипомоторной дискинезией желчного пузыря.
У пациентов с некалькулезным холециститом эффективны лечебные дуоденальные зондирования (5-6 раз через день), особенно при гипомоторной дискинезии. В фазе ремиссии таким пациентам следует рекомендовать «слепые» дуоденальные зондирования 1 раз в неделю или 2 недели. Для их проведения лучше использовать ксилит и сорбит. Пациентам с калькулезным холециститом дуоденальные зондирования противопоказаны из-за опасности развития механической желтухи.
Лицам с некалькулезным холециститом и нарушениями физико-химических свойств желчи (дискринией) показано назначение в течение длительного периода времени (3-6 месяцев) пшеничных отрубей, энтеросорбентов (энтеросгель по 15 г 3 раза в день).
При отсутствии признаков воспаления назначают физиопроцедуры (индуктотермия, электрофорез с новокаином и др.).
В фазе ремиссии хороший эффект дает терапия минеральными водами.
При отсутствии холангита показано санаторно-курортное лечение.
Профилактика хронического холецистита
Первичной профилактикой холецистита является соблюдение здорового образа жизни.
Ежедневная утренняя гимнастика и достаточный двигательный режим в течение дня (ходьба, легкие виды спорта, плавание, лыжи; для пожилых — посещение групп оздоровления) помогут создать условия, при которых желчь не будет застаиваться в организме и тем самым вредить ему.
Важную роль играет профилактика синдрома психоэмоционального перенапряжения, приводящего к ослаблению регулирующего влияния ЦНС на моторно-эвакуаторную функцию желчного пузыря, сфинктерный аппарат и изменению коллоидных свойств желчи вследствие нарушения энтерогепатической циркуляции желчных кислот.
Необходимо исключить обильный прием пищи на ночь, особенно жирной и в сочетании с алкогольными напитками.
Немаловажным условием профилактики холецистита является достаточное употребление жидкости (не менее 1,5-2 л в течение дня).
Необходимо также соблюдать режим питания — принимать пищу в одно и то же время.
Обязательным условием профилактики является регулярное опорожнение кишечника с целью предупреждения дискинезии желчевыводящих путей (висцеральные рефлексы) и выведения холестерина.
Для профилактики обострений (вторичная профилактика) пациентам с хроническим холециститом необходимо строго соблюдать диету и принципы дробного питания, избегать гиподинамики, стрессов и переохлаждения, тяжелой физической нагрузки. Такие пациенты состоят на диспансерном учете и дважды в год должны проходить обследование. Им показано регулярное санаторно-курортное лечение.



















0 комментариев