УЗИ простаты. Анатомия предстательной железы (простаты)
Лекция для врачей "УЗИ простаты". Лекцию для врачей проводит андролог, уролог Феданов Станислав Леонидович. Стаж 23 года.
На лекции рассмотрены следующие вопросы:
- Найти простату
- Определить её объём
- Оценить наличие и объем остаточной мочи
- Жалобы пациентов

- Книга для лекции "Ультразвуковое исследование в урологии и нефрологии" - Капустин С. В.
- Книга посвящена ультразвуковой диагностике заболеваний органов мочевыделения. В монографии значительное внимание уделено методике ультразвукового исследования забрюшинного пространства, почек и надпочечников, мочеточников, мочевого пузыря, простаты и органов мошонки в необходимом для практического врача аспекте. Использованы современные зарубежные рекомендации и материалы согласительных документов по классификациям и диагностике рассматриваемой патологии.
Книга предназначена для врачей ультразвуковой диагностики, урологов и нефрологов, но будет интересна и полезна всем клиницистам, желающим расширить свои знания по ультразвуковой диагностике, урологии и нефрологии. - Купить книгу "Ультразвуковое исследование в урологии и нефрологии" - Капустин С. В.
- Книга посвящена ультразвуковой диагностике заболеваний органов мочевыделения. В монографии значительное внимание уделено методике ультразвукового исследования забрюшинного пространства, почек и надпочечников, мочеточников, мочевого пузыря, простаты и органов мошонки в необходимом для практического врача аспекте. Использованы современные зарубежные рекомендации и материалы согласительных документов по классификациям и диагностике рассматриваемой патологии.
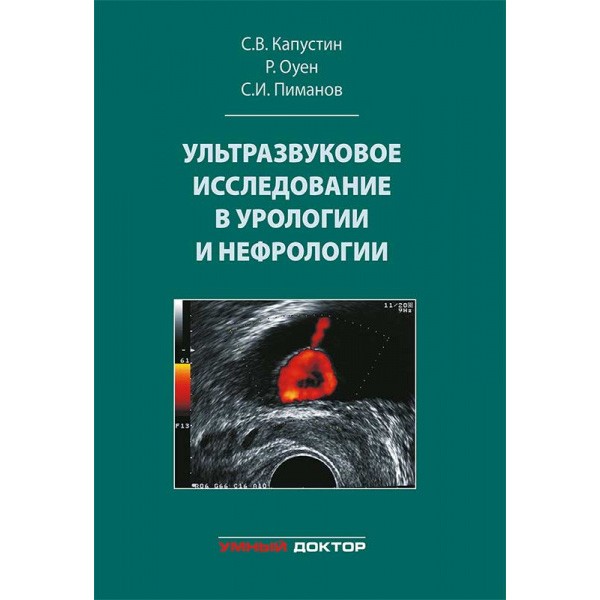
- ТРУЗИ простаты (1974)
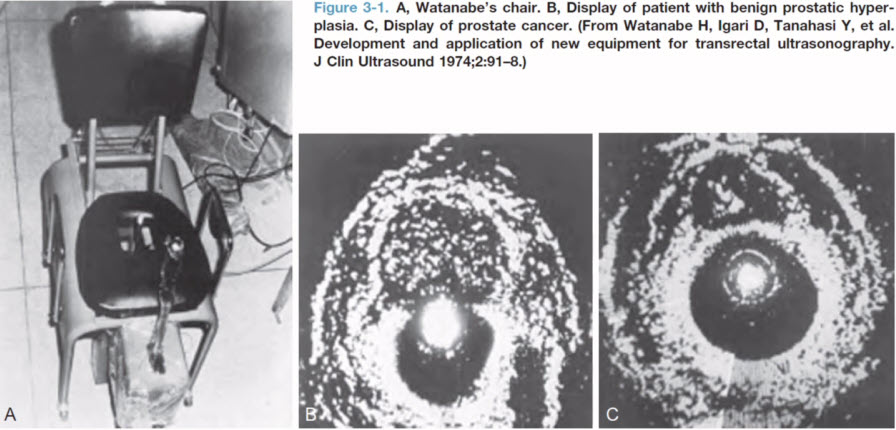
- Анатомия простаты
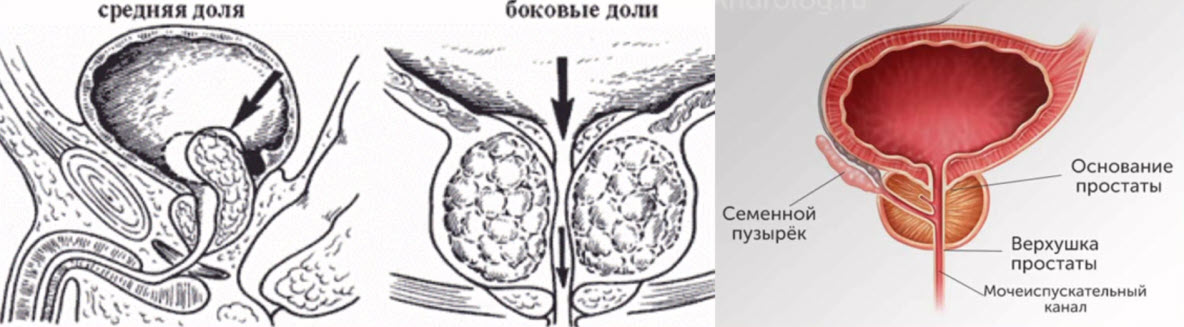
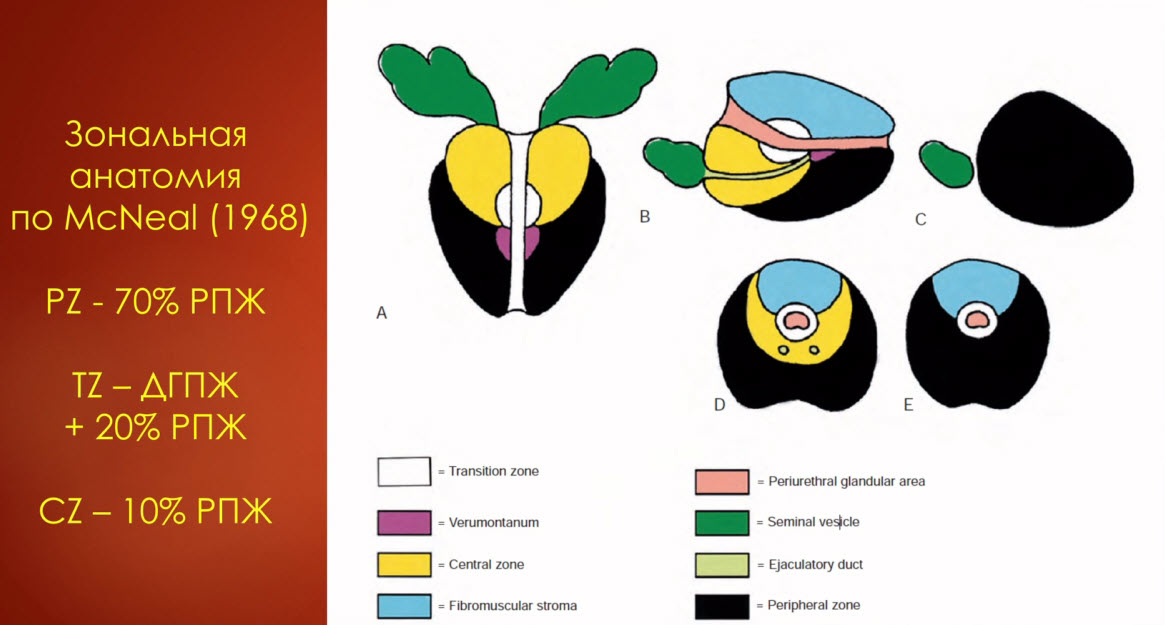
- Зональная анатомия по McNeal (1968)
- Расположение сосудисто-нервных пучков предстательной железы
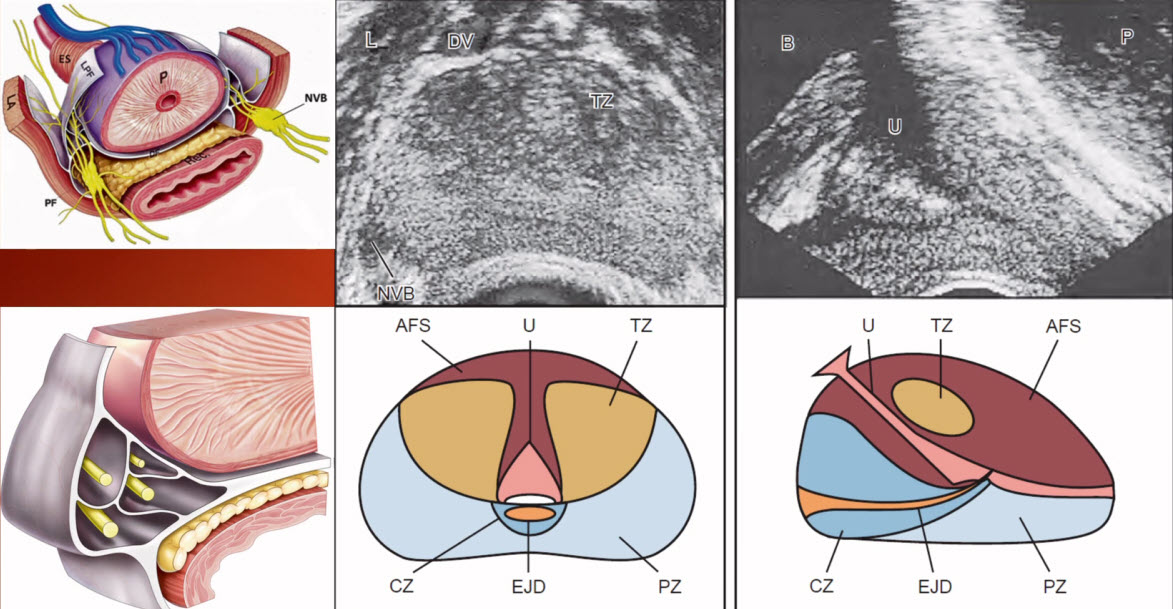
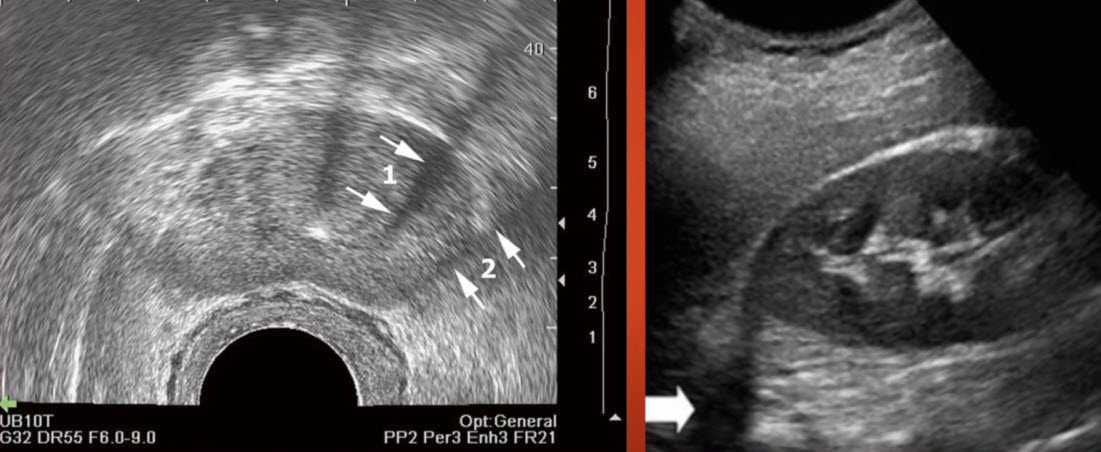
- Фронтальный и сагиттальный срез ТРУЗИ
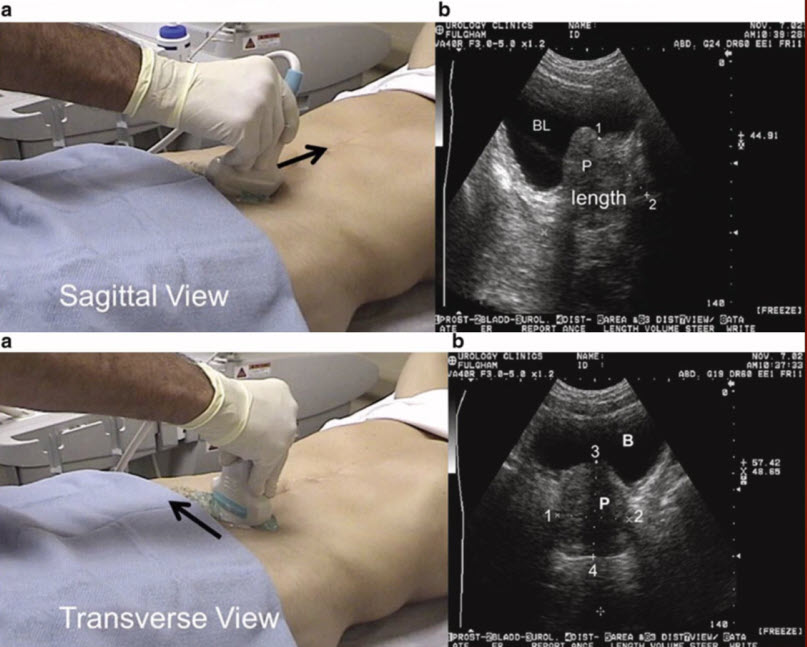
- Методика исследования (трансабдоминально)
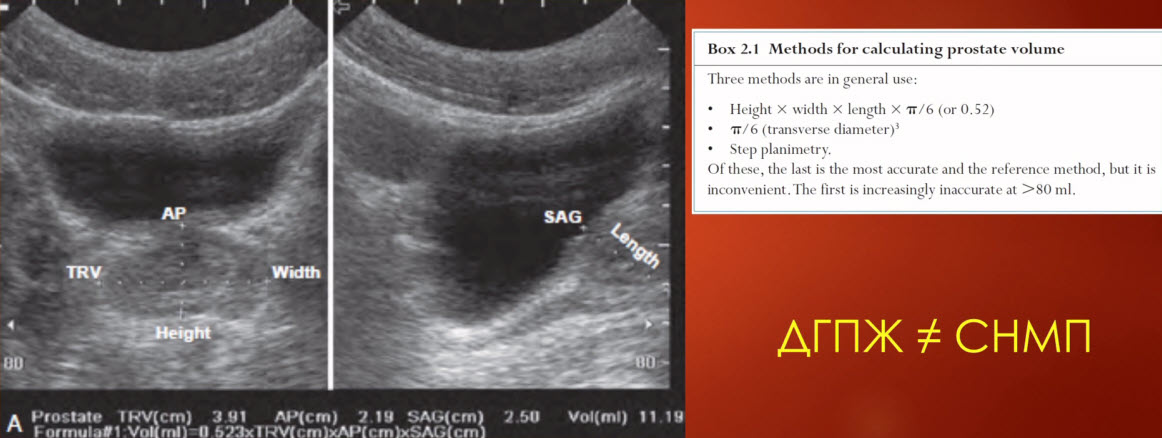
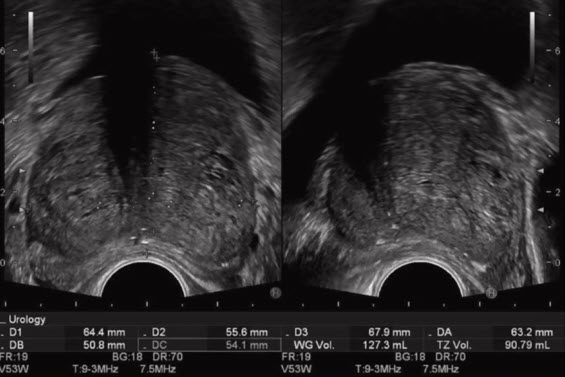
- Определение объема простаты
- Артефакты изображения: реверберация
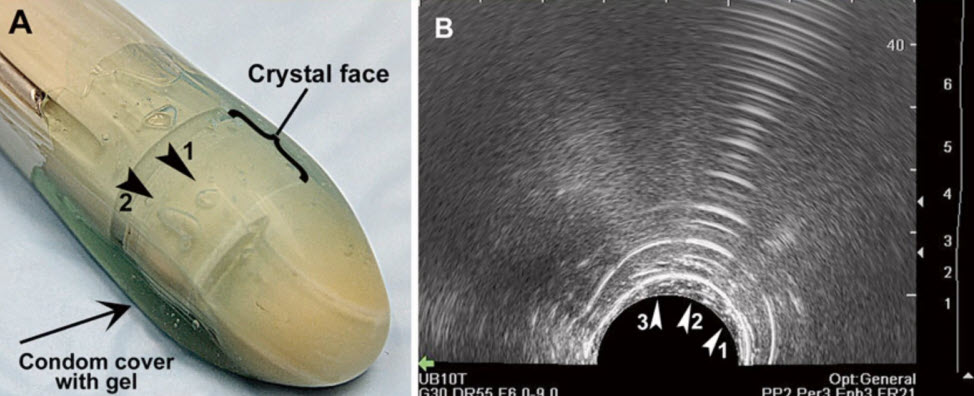
- Артефакты изображения: реверберация
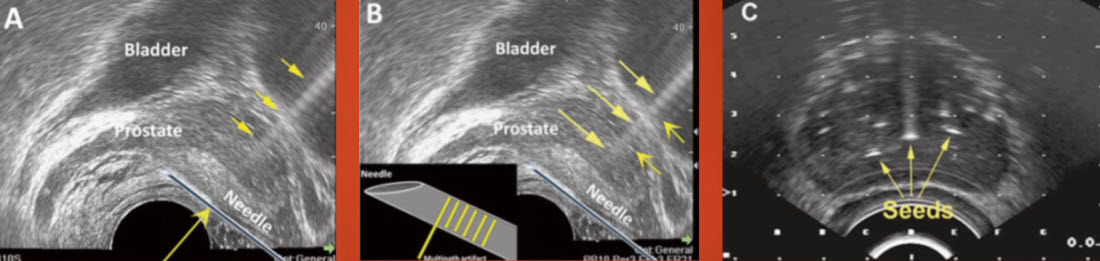
- Артефакты изображения: компрессия датчиком
- Артефакты изображения: компрессия датчиком
- Артефакты изображения: положение больного
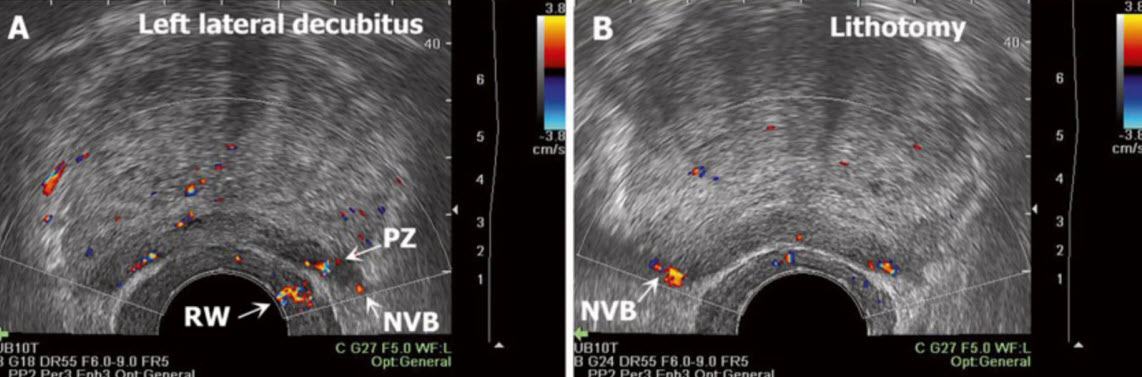
- Артефакты изображения: краевой артефакт
- Артефакты изображения: дорсальное усиление
- Артефакты изображения: акустическая тень
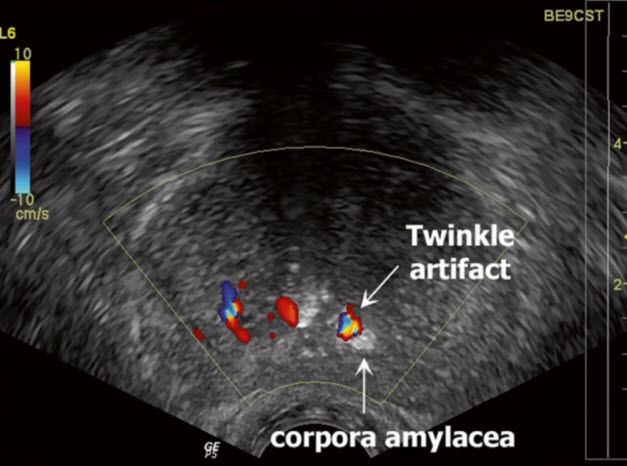
- Артефакты изображения: мерцание
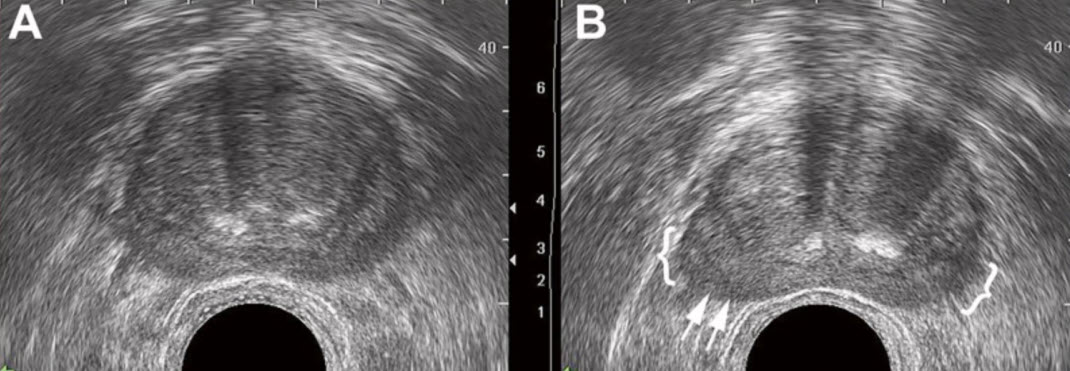
- Доброкачественная гиперплазия предстательной железы
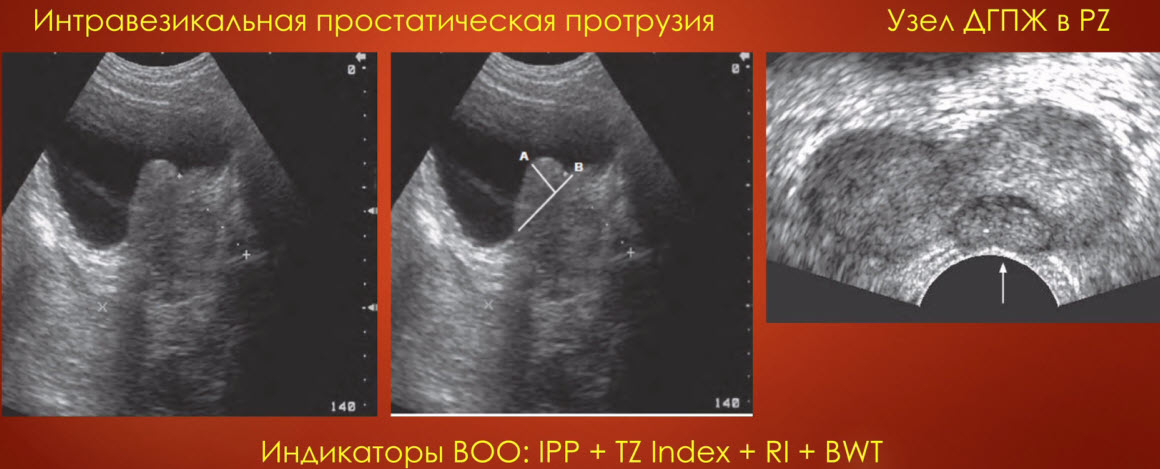
- «Средняя доля» простаты
- ТУР-дефект (ДГПЖ)
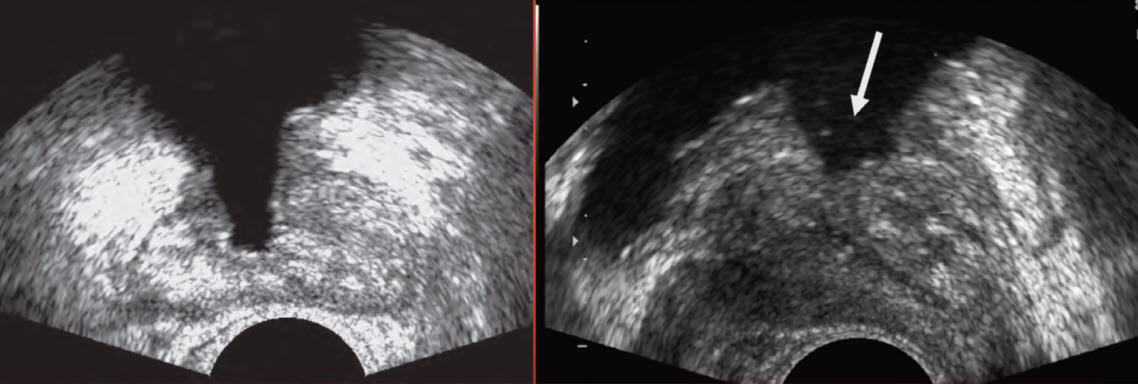
- Трансабдоминальное (трансвезикальное) VS Трансректальное
- Показания к ТРУЗИ
- Подозрение на рак простаты
- Оценка простаты в особых случаях (ожирение, цистостома)
- Биопсия простаты под УЗ-наведением
- Бесплодие
- Брахитерапия + HIFU
- ТРУЗИ простаты
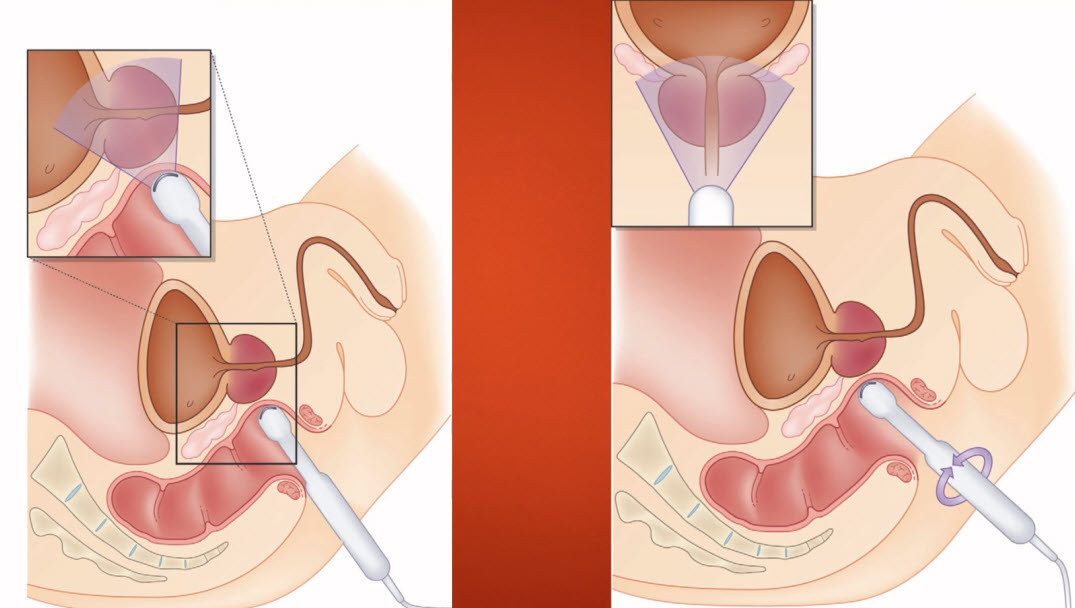
- Фронтальный и сагиттальный срез (ТРУЗИ)
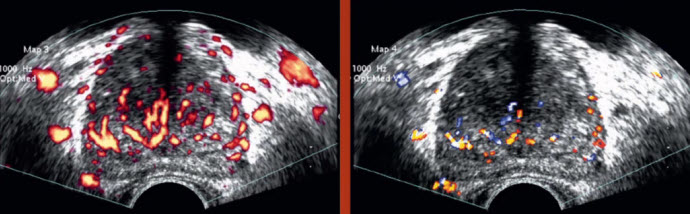
- Режим допплера
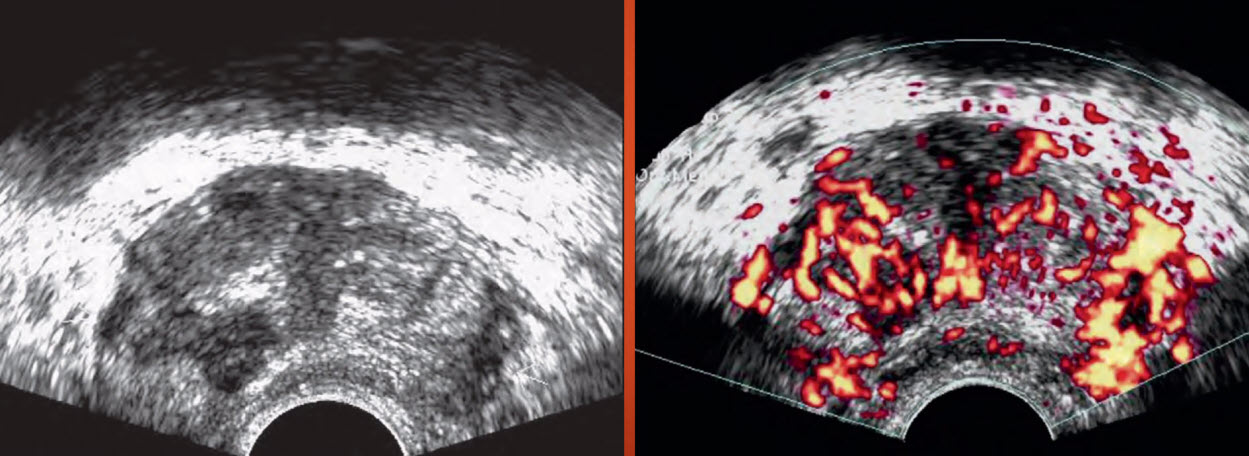
- Хронический простатит
- Острый простатит (абсцесс простаты)
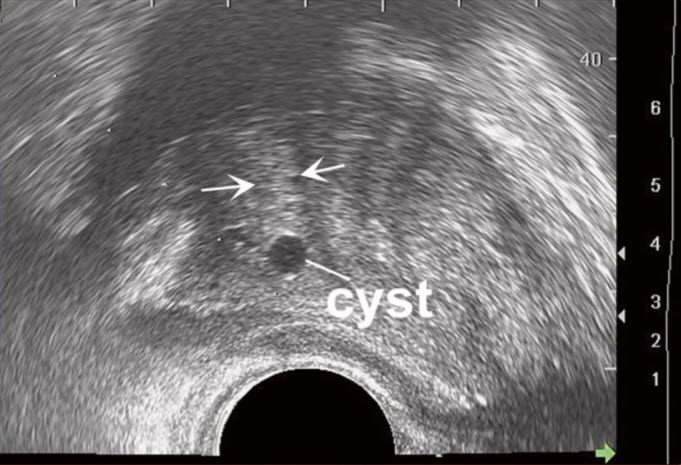
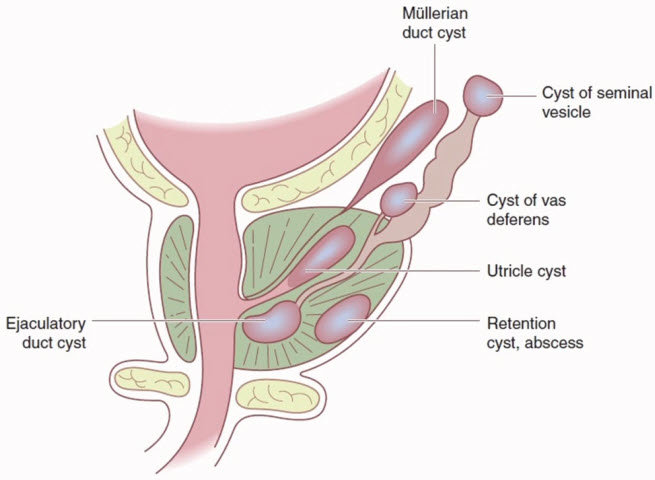
- Анэхогенные образования простаты
- Паренхиматозные (ретенционные)
- Маточки
- Мюллерового протока
- Семявыносящего протока
- Абсцесс
- Кистозные опухоли
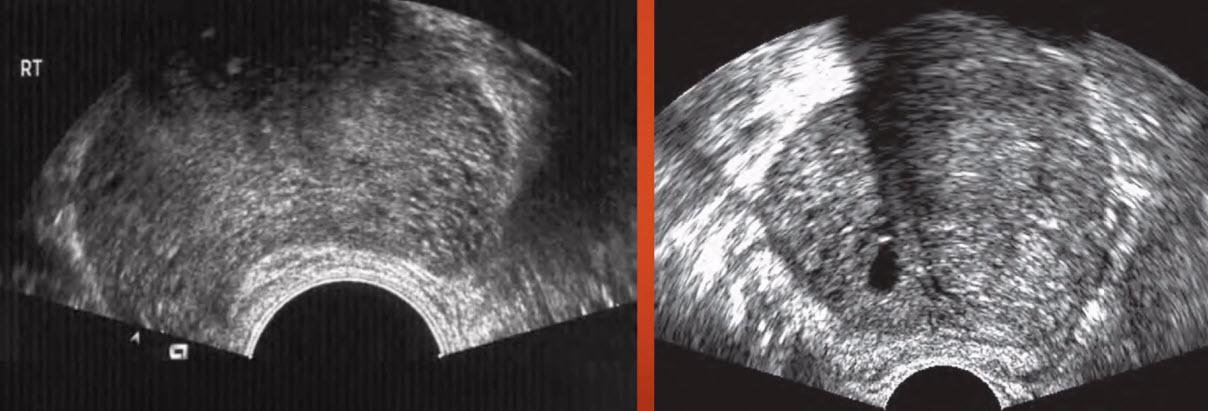
- Кисты простаты:
- Паренхиматозные (ретенционные, дегенеративные) кисты
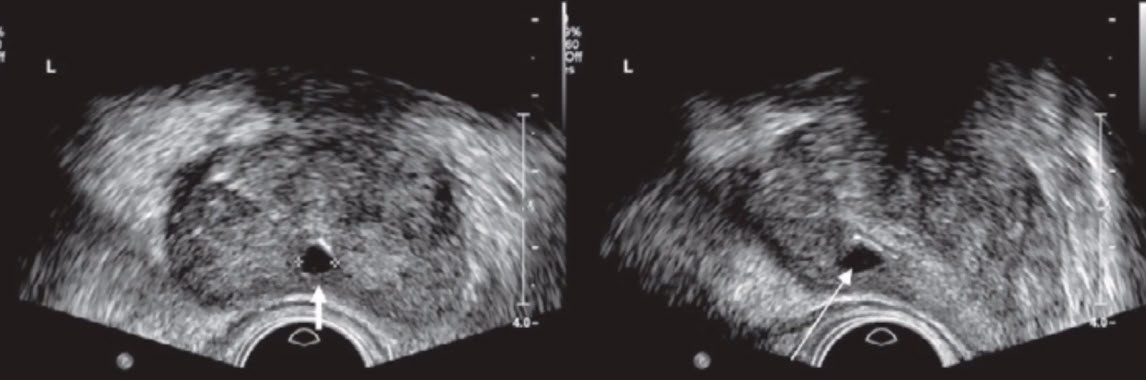
- Кисты простаты:
- Киста маточки
- Кисты простаты:
- Киста Мюллерова протока
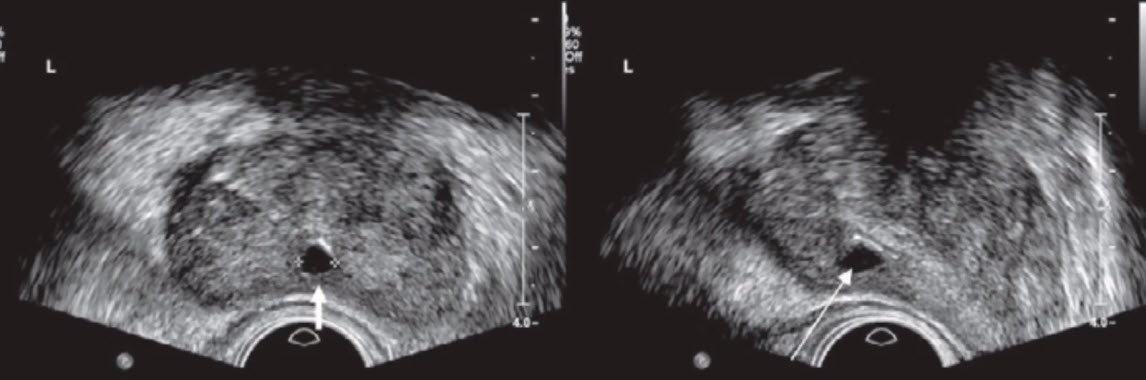
- Кисты простаты:
- Аденокарцинома простаты с кистой
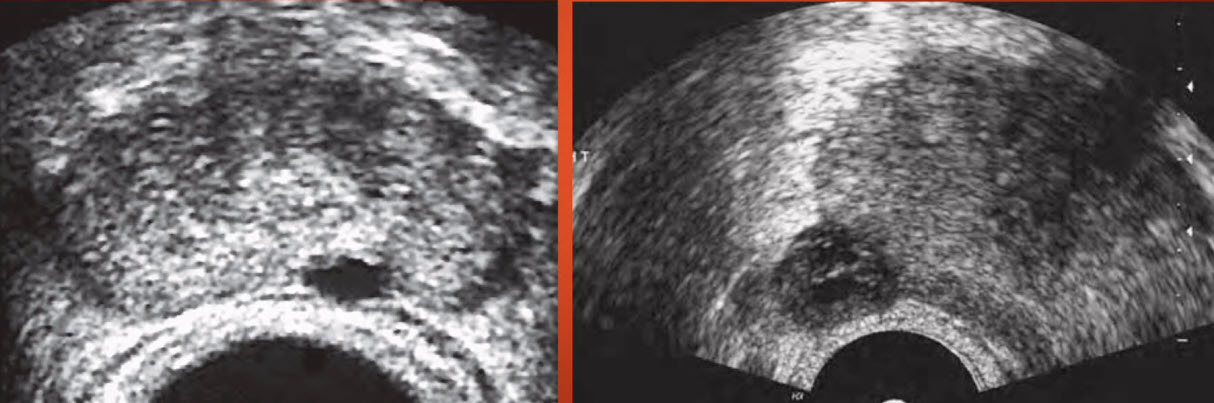
- Киста в проекции шейки мочевого пузыря
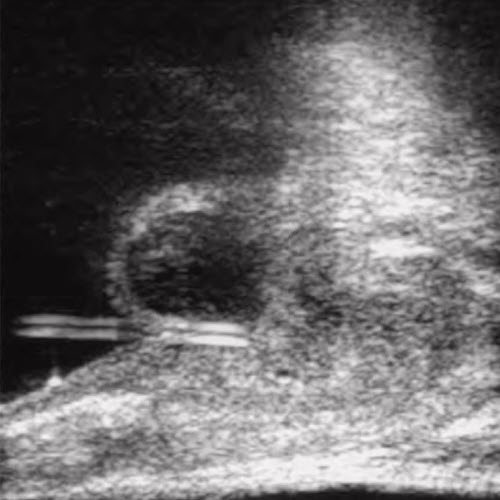
- Синдром Циннера
- агенезия левой почки
- обструкция левого семявыносящего протока
- кисты семенного пузырька
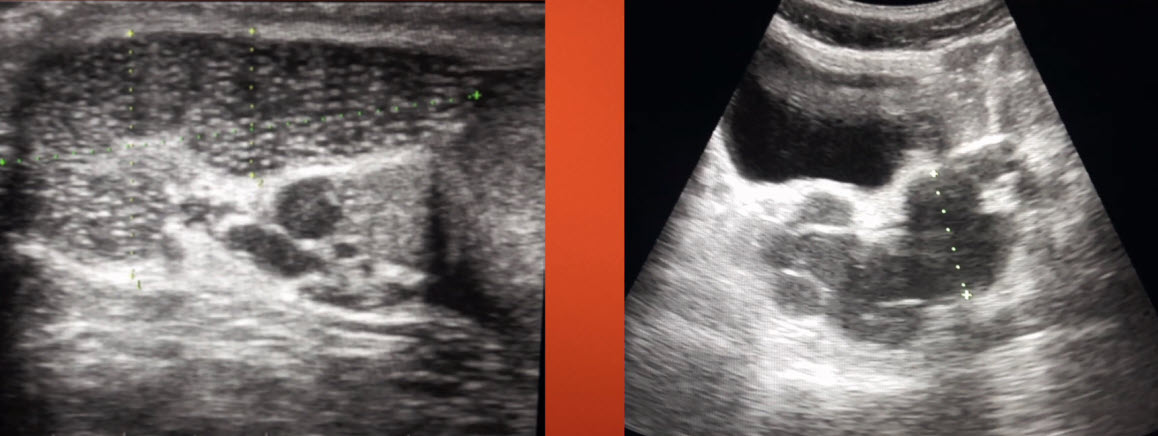
- Бесплодие (обструктивная азооспермия)
- Киста правого семенного канатика
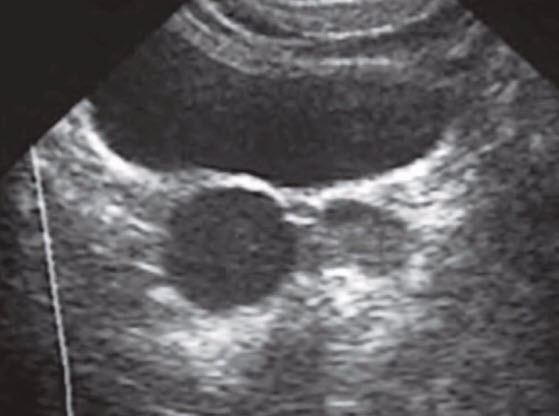
- Агенезия левого семенного пузырька семявыносящего протока
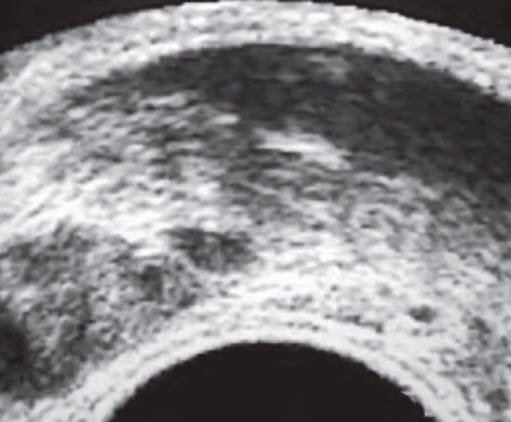
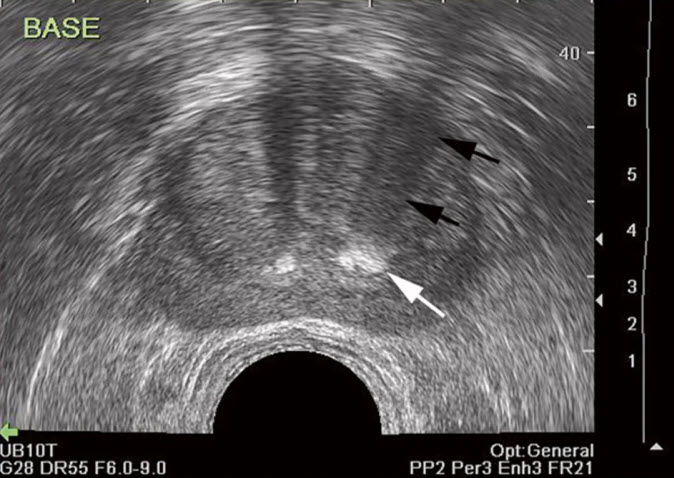
- Рак простаты
- Признаки при ТРУЗИ:
- Гипоэхогенный узел (40%)
- Периферическая зона (80%)
- Гиперваскулярный (80%)
- Деформация контура простаты
- Нечёткий край простаты (10%)
- Нечёткая граница «хирургической капсулы»
- Признаки при ТРУЗИ:
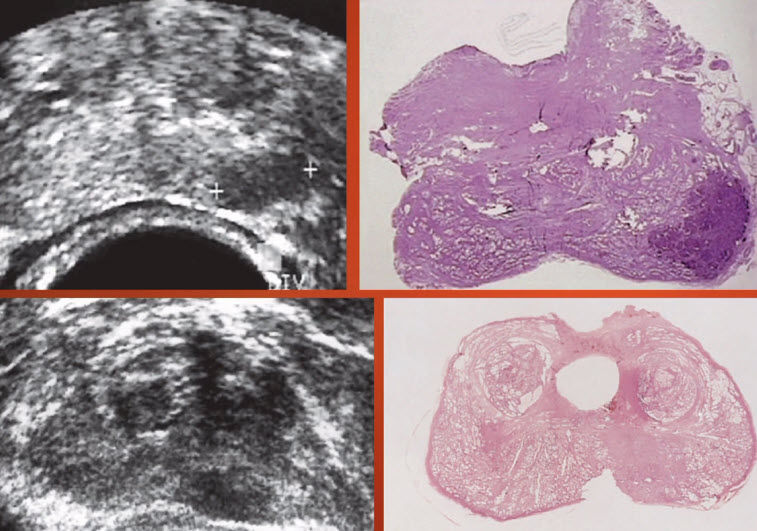
- Рак простаты
- Рак простаты
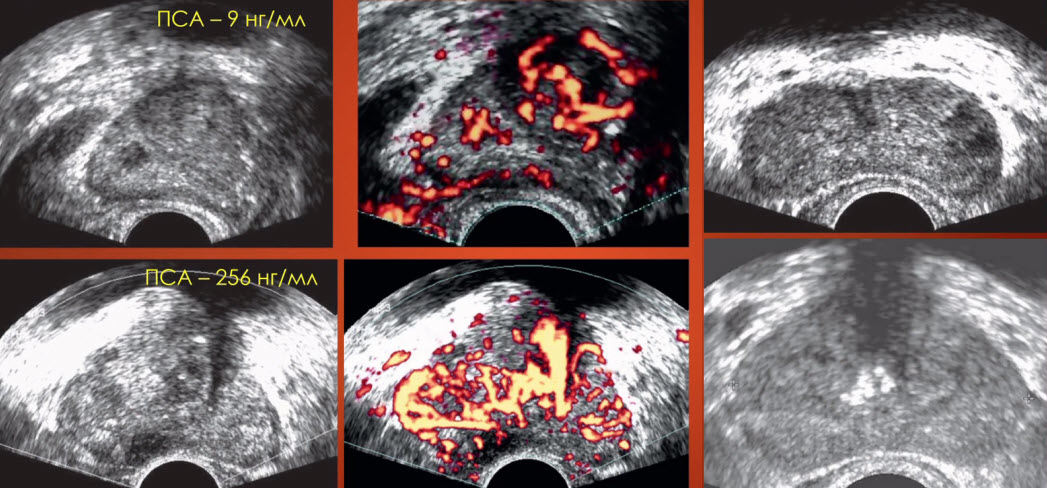
- ПСА - 6 нг/мл, ТРУЗИ: Слева в PZ небольшой гипоэхогенный очаг, без усиления кровотока при ЦДК
- Биопсия: аденокарцинома, Глисон 7 25% справа, 15 % слева
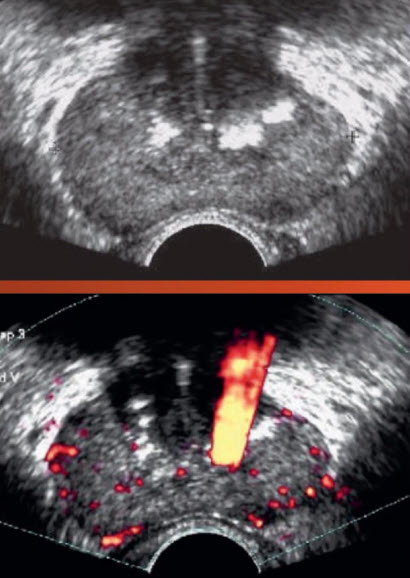
- Рак простаты
- ТРУЗИ: Слева в PZ мелкие плотные кальцинаты (признак комедонекроза в опухоли)
- Биопсия: аденокарцинома
- Рак простаты
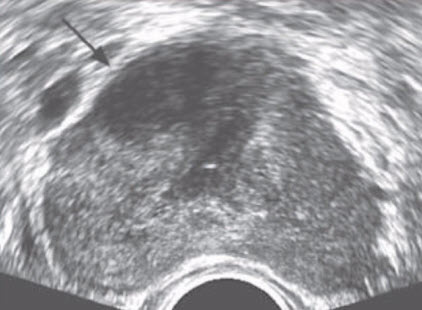
- ТРУЗИ: справа в передней фибромускулярной строме - гипоэхогенный очаг
- В первичной системной биопсии - ДГПЖ
- Биопсия: аденокарцинома осматривать всю простату перед началом биопсии!!!
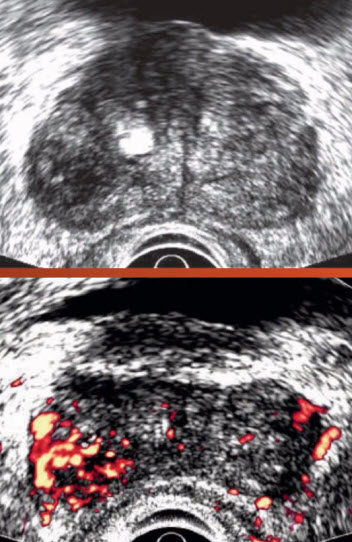
- Рак простаты
- ТРУЗИ: Справа в PZ типичный гипоэхогенный очаг без четких границ, усиления кровотока в режиме ЭД
- Биопсия: аденокарцинома, Глисон 8
- Эластография (компрессионная, сдвиговой волной)
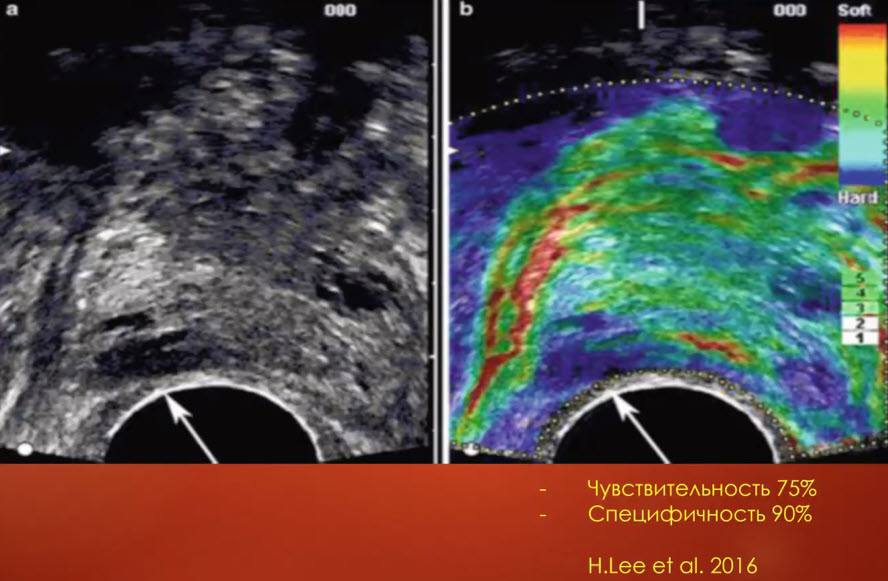
- Контрастирование
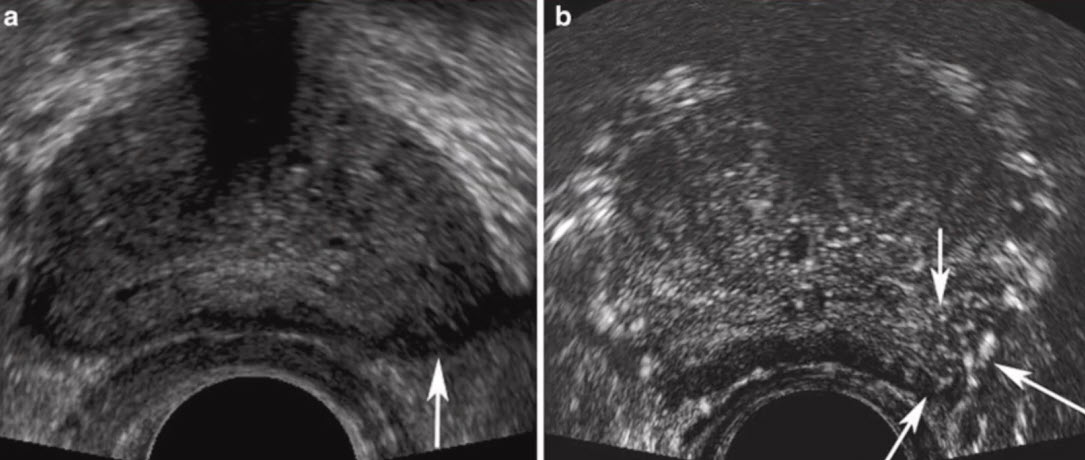
- Скрининг РПЖ ПРИ + ПСА
- Самый частый рак у мужчин (у каждого 6-го АА)
- 2-ое место среди причин смерти от онкологических заболеваний
- ТРУЗИ не является методом отбора больных на биопсию
- Менее 40% РПЖ - гипоэхогенный очаг
- Только в 40% случаев гипоэхогенный очаг = рак
- 70-80% - в периферической зоне
- Более 90% - локализованный РПЖ (из-за ПСА)
- Дополнительные. Методы отбора на биопсию
- Дериваты ПСА (плотность ПСА (0,15), скорость увеличения ПСА (0,75), коэффициент ПСА)
- РСАЗ, PHI, 4KScore (4 подвида ПСА, возраст, ПРИ, биопсии(=/-))
- Номограммы (Партина), Prostate Cancer Calculator
- мпУЗИ (эластография, контрастирование...)
- мпМРТ по протоколу PI-RADS 2.0 * (2016)
- Биопсия простаты

- Системная биопсия простаты
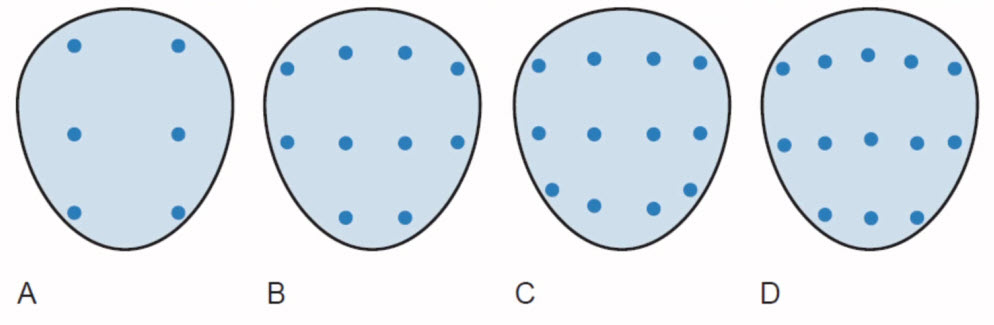
- Биопсия простаты
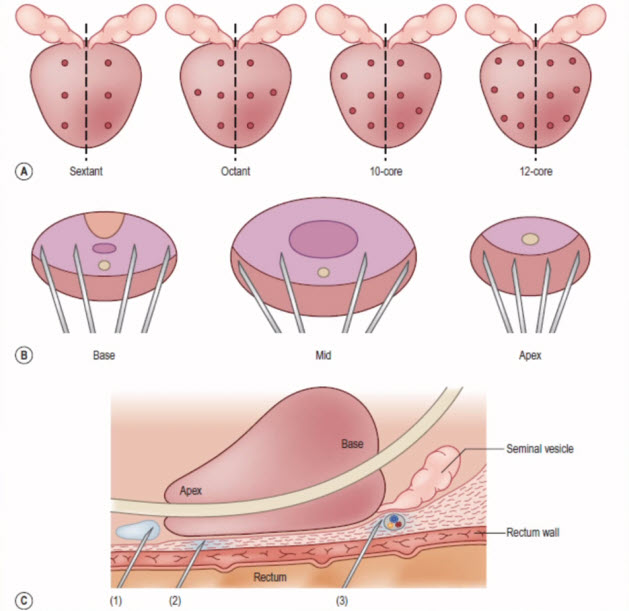
- Маркировка зон простаты для таргетной биопсии
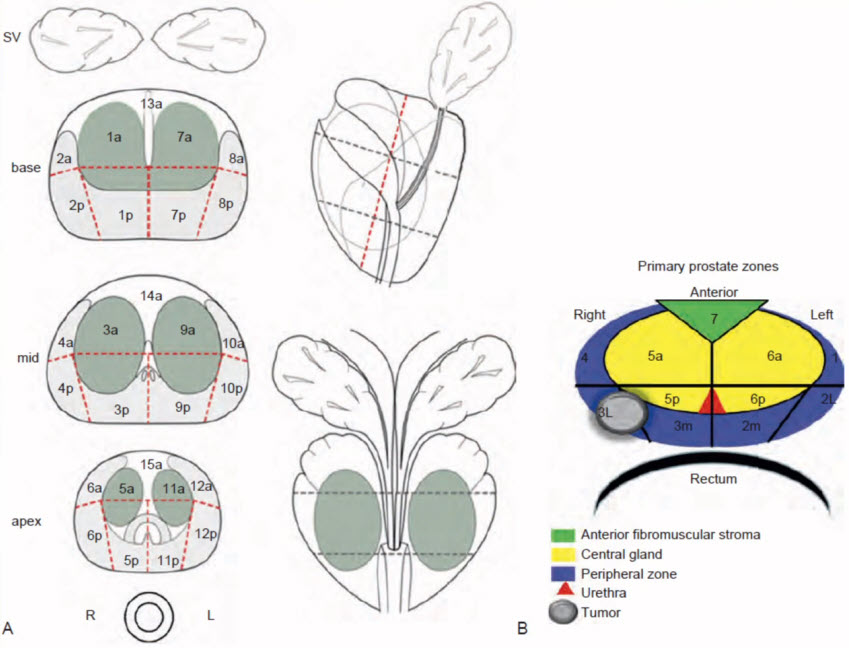
- Уретро-везикальный анастомоз
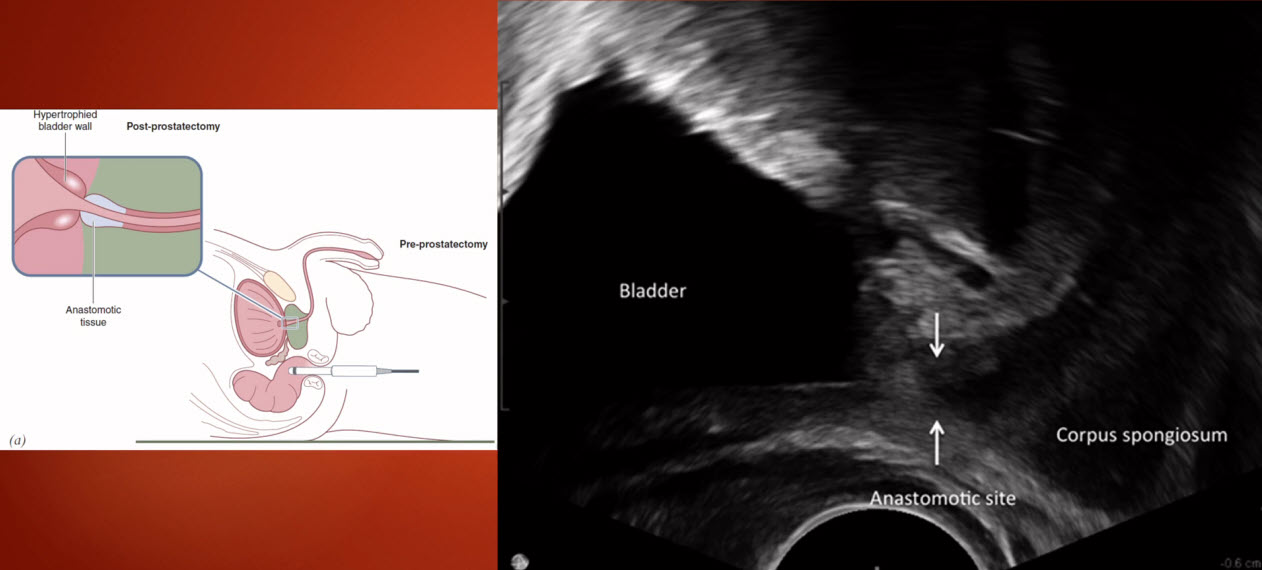
- Уретро-везикальный анастомоз (местный рецидив РПЖ)
- Пациент X, 61 год б/х рецидив после РПЭ ПСА - 0,52 нг/мл
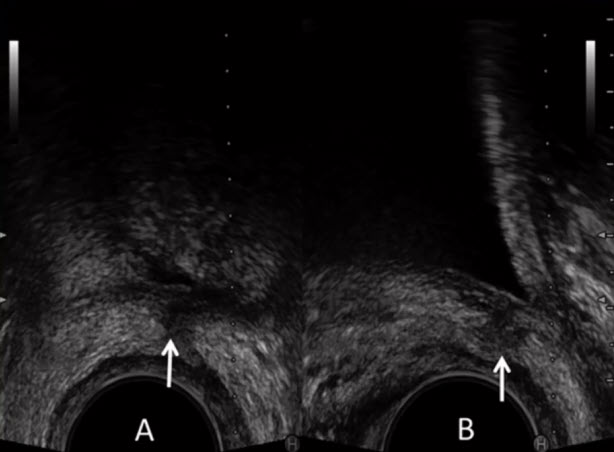
- Уретро-везикальный анастомоз (аденоматозная гиперплазия)
- Пациент N, 62 год б/х рецидив после РПЭ ПСА - 0,43 нг/мл
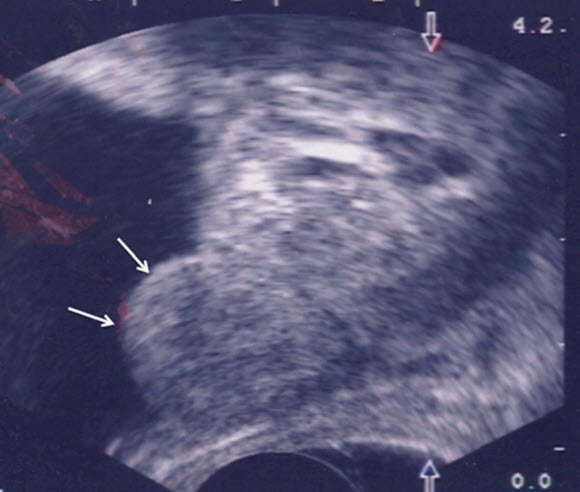
- Fusion-биопсия (UroNav (free hand) vs Artemis)
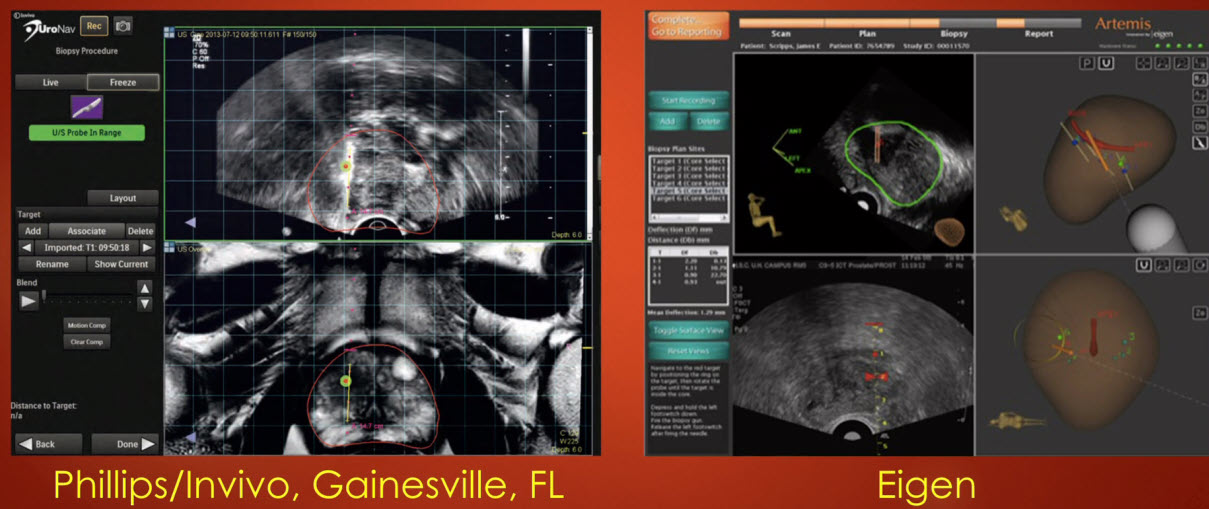
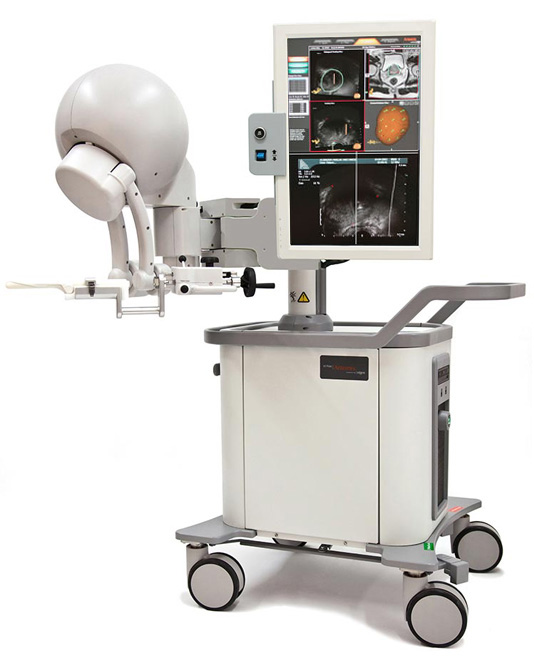
- Аппарат ARTEMIS - 3D Ultrasound guided Prostate Biopsy Platform with MRI Fusion
- Основой технологии фьюжн-биопсии является сочетание многопараметрических МР-изображений предстательной железы с ТРУЗИ-изображениями
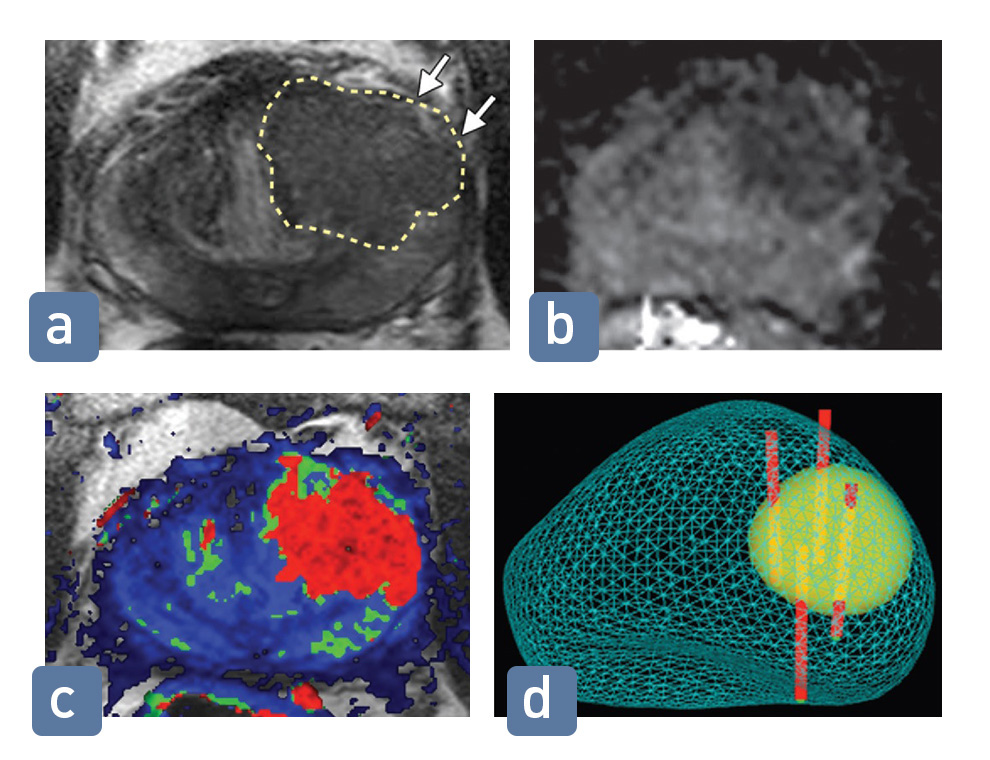
- Перед процедурой биопсии вся простата создается с помощью программного обеспечения в 3D, и обнаруженный в ткани простаты очаг рака можно исследовать, сделав его 3D. Процесс «слияния» осуществляется путем наложения трехмерных изображений, созданных на МРТ, на изображения, созданные с помощью ультразвука, проходящего из прямой кишки. Благодаря процессу слияния, созданному с помощью специального программного обеспечения и ультразвукового аппарата, обеспечивается 3D-картирование простаты и забор образцов ткани из каждой желаемой точки в плановом порядке, в отличие от стандартной биопсии. Этот метод выявляет рак с большей частотой, чем стандартная биопсия (около 80%)
- На рисунках (а), (б) и (в) показан очаг рака, обнаруженный в средней части предстательной железы. (г) – 3D-изображение предстательной железы, созданное совмещением МРТ и УЗИ изображений (фьюжн)
- Аппарат ARTEMIS
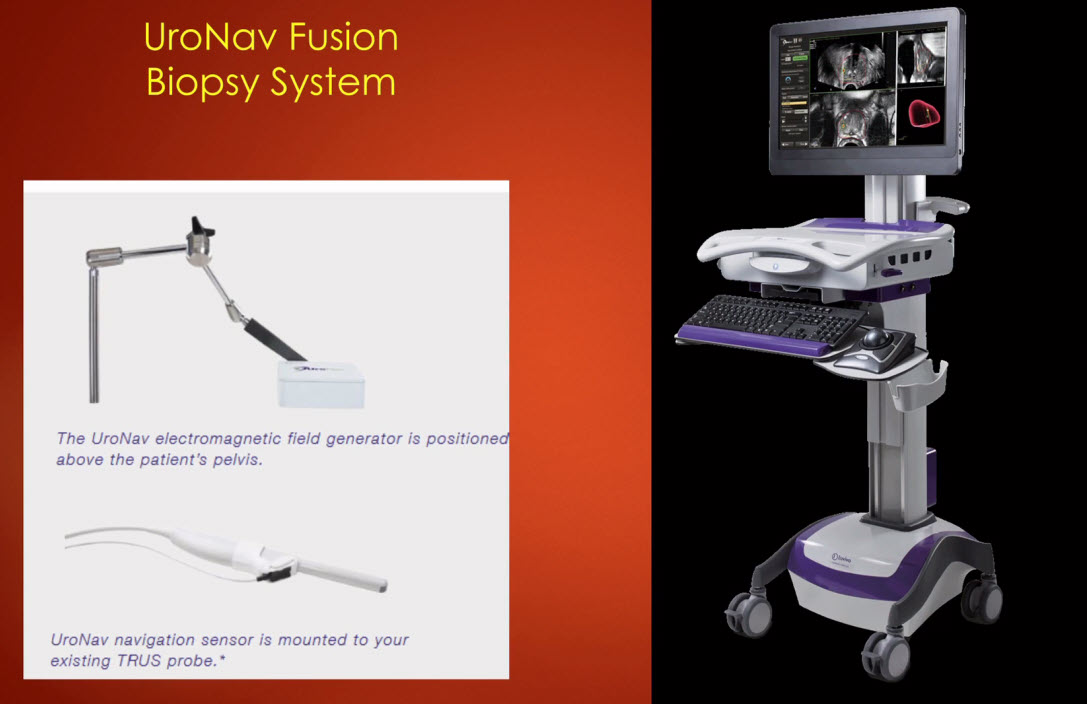
- UroNav Fusion Biopsy System
- UroNav объединяет МР-изображения простаты до биопсии с изображениями биопсии под ультразвуковым контролем в режиме реального времени для подозрительных поражений, а также четкой визуализации пути иглы для биопсии. Сочетая электромагнитное отслеживание и навигацию с бортовым компьютером и интерфейсом визуализации в реальном времени, UroNav обеспечивает точное наведение на цель
- Брахитерапия рака простаты под УЗ-наведением
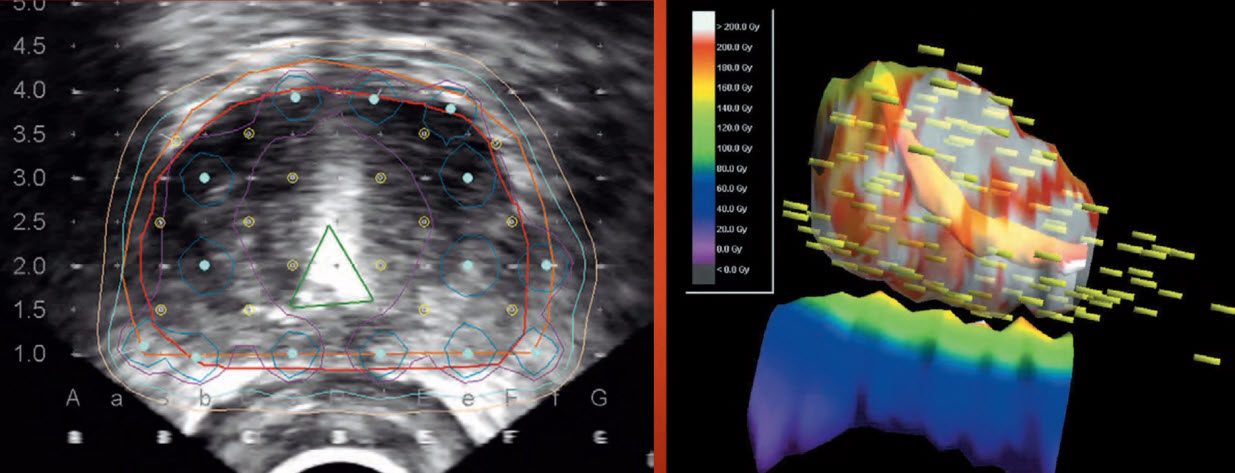
- Брахитерапия рака простаты под УЗ-наведением
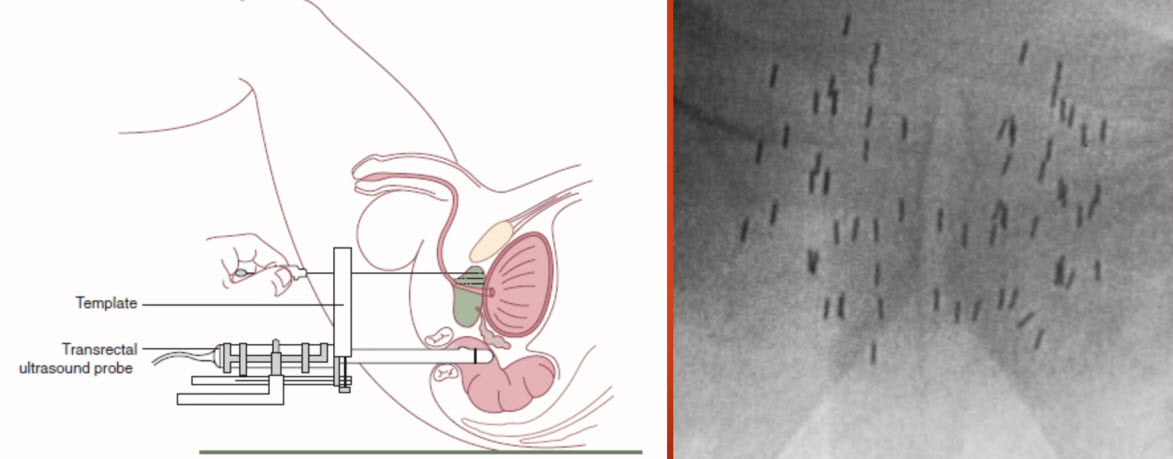
- ABLATHERM (HIFU)
- Компания EDAP HIFU разработала уникальную технологию для миниинвазивного трансректального лечения рака предстательной железы с помощью высокоинтенсивного сфокусированного ультразвука (HIFU). ABLATHERM предназначен для термоаблации опухоли без повреждения окружающих тканей, и является методом выбора для лечения локализованного рака простаты и спасительной “salvage” терапией
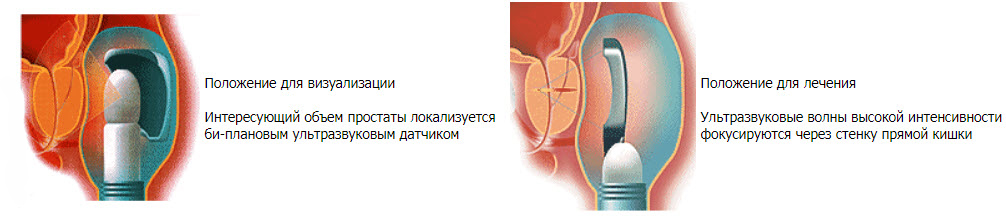
- Положение для визуализации / лечения
Дополнительный материал
Анатомия предстательной железы
Анатомия промежности
Промежность – это область между лобковым симфизом, точнее дугообразной связкой лобка спереди, верхушкой копчика сзади, седалищными буграми и крестцовобугорными связками с боков. Промежность является нижней стенкой туловища, замыкающей малый таз снизу, через которую проходят мочеиспускательный канал (уретра), прямая кишка у мужчин, а также влагалище у женщин. Расположенная по срединной линии кожная складка – шов промежности, разделяет промежность на правую и левую половины.
Промежность имеет форму ромба и делится условной линией, соединяю щей седалищные бугры, на две неравные треугольные области: переднюю – мочеполовую область (синонимы: мочеполовой треугольник, устаревшее название – мочеполовая диафрагма) и заднюю – заднепроходную область (синонимы: диафрагма таза, тазовое дно) (рис. 1.1, 1.2).
Через мочеполовую область проходит уретра. Мышцы мочеполового треугольника делятся на поверхностные и глубокие. Ультразвуковой луч или пункционная игла, следуя от кожи промежности к предстательной железе, проходит через следующие слои: кожа, подкожная клетчатка, поверхностная фасция, или фасция Колье, являющаяся продолжением поверхностной фасции передней брюшной стенки, поверхностные мышцы и их фасции. Далее следуют перинеальная мембрана, переходящая в постпростатический сфинктер (синонимы: поперечнополосатый сфинктер, рабдосфинктер, произвольный сфинктер уретры, сфинктер уретры), разделяющая поверхностные и глубокие мышцы промежности, глубокая поперечная мышца промежности и ее фасции, бульбоуретральные железы (синоним: куперовы железы), уретра. К поверхностным мышцам относятся: поверхностная поперечная мышца промежности и парные: седалищно-пещеристая и луковично-пещеристая мышцы (см. рис. 1.1, 1.2). Поверхностные поперечные мышцы промежности крепятся к седалищным буграм и нижним ветвям лобковой кости, а с медиальной стороны вплетаются в сухожильный центр промежности. Седалищно-пещеристые мышцы окружают ножки полового члена, часть волокон направляется к тылу полового члена и переходит сухожильным растяжением в белочную оболочку. Луковично-пещеристая мышца начинается на боковой поверхности пещеристых тел и, встречаясь с одноименной мышцей противоположной стороны, по средней линии губчатого тела формирует шов.
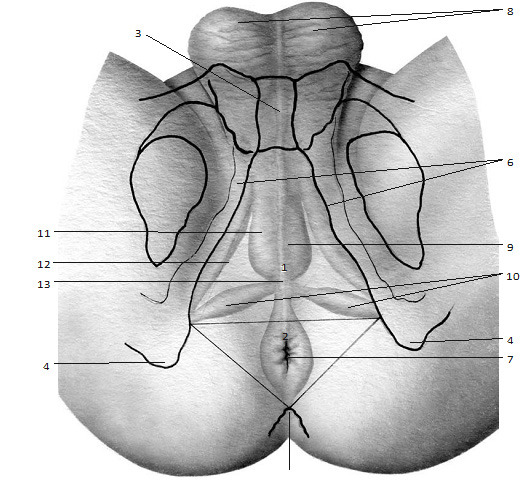
Рис. 1.1. Схема поверхностных слоев промежности с наложением изображения костных ориентиров. Промежность имеет форму ромба и разделяется условной линией, соединяю щей седалищные бугры, на две неравные треугольные области: переднюю – мочеполовую (1) и заднюю – заднепроходную, или тазовое дно (2). Костными ориентирами промежности являются: 3 – симфиз лонных костей; 4 – седалищные бугры; 5 – копчик; 6 – подвздошные кости. В заднепроходной области имеется анальное отверстие (7). Мембранозная уретра скрыта мышцами промежности. Мошонка и половой член (8) перемещены вентрально. Кожный срединный шов (9) делит промежность на правую и левую половины. Поверхностная поперечная мышца промежности (10) визуально делит промежность на два треугольника. Луковично-пещеристая мышца (11) и седалищно-пещеристая мышца (12) относятся к поверхностным мышцам промежности. Сухожильный центр промежности (13) проецируется на кожу в виде небольшого углубления между анальным отверстием и мошонкой.
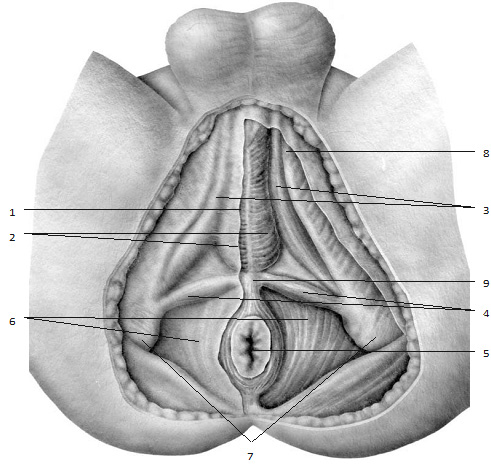
Рис. 1.2. Анатомический срез поверхностных мышц промежности. Удалены кожа, подкожная клетчатка, фасция Колье (слева). В данном срезе видны: 1 – фасция Колье справа от срединного шва; 2 – луковично-пещеристые мышцы; 3 – седалищно-пещеристые мышцы; 4 – поверхностные поперечные мышцы; 5 – анальное отверстие и наружный сфинктер анального отверстия; 6 – мышцы, поднимающие задний проход. Поверхностные поперечные мышцы промежности крепятся к седалищным буграм (7) и нижним ветвям лобковой кости (8), а с медиальной стороны вплетаются в сухожильный центр промежности (9).
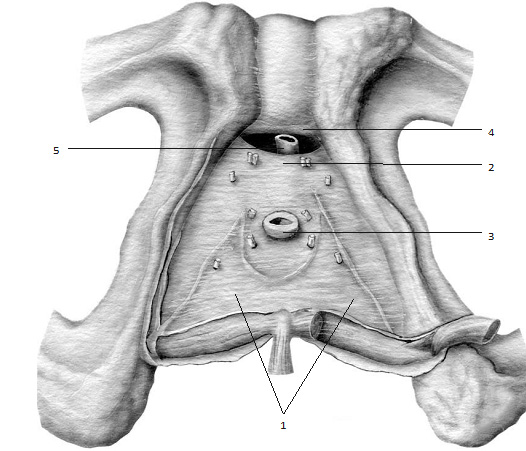
Рис. 1.3. Анатомический срез на уровне перинеальной мембраны (1), которая разделяет глубокие и поверхностные мышцы промежности. По краям фасция Колье и перинеальная мембрана срастаются, образуя спереди поперечную связку промежности (2), которая рас положена спереди от мембранозной части уретры (3), но не доходит до дугообразной связки лобка (4). В щель между двумя связками проходят поверхностные ветви дорсальной артерии и вены полового члена (5).
Мышцы способствуют извержению спермы и мочеиспусканию. Снаружи поверхностные мышцы покрыты фасцией Колье, изнутри – перинеальной мембраной. Фасция Колье крепится к нижней ветви лобковой кости и к заднему краю перинеальной мембраны, натяну той между поверхностными и глубокими мышцами промежности (рис. 1.3).
К глубоким мышцам мочеполовой области относятся постпростатический сфинктер и глубокая поперечная мышца промежности. Между глубокой поперечной мышцей промежности, постпростатическим сфинктером, луковицей полового члена и луковично-пещеристой мышцей залегают бульбоуретральные железы, выделяющие вязкий секрет перед эякуляцией, нейтрализующий pH остаточной в уретре мочи и увлажняющий головку полового члена (рис. 1.4).
Верхняя и нижняя фасции промежности по сторонам срастаются с надкостницей нижних ветвей седалищных и лобковых костей, а под лобковым симфизом обе фасции срастаются друг с другом, в результате чего образуется поперечная связка промежности (lig. transversum perinei). Эта связка находится спереди от мембранозной части мочеиспускательного канала и не доходит до дугообразной связки лобка, благодаря чему между этими двумя связками остается узкая щель, через которую проходят тыльные (синоним: дорсальные) вены и артерии полового члена (см. рис. 1.2, 1.3).
Внимание! В современной анатомии не используется термин «мочеполовая диафрагма, или урогенитальная диафрагма». Ранее считалось, что субстратом мочеполовой диафрагмы является глубокая поперечная мышца промежности и ее фасции, на которой, подобно яблоку на столе, «покоится» предстательная железа, сквозь которую проходит уретра. В настоящее время установлено, что верхушка предстатель ной железы граничит только с постпростатическим сфинктером уретры, а глубокая поперечная мышца промежности совместно с передними пучками мышечной стенки прямой кишки прилежит к постпростатическому сфинктеру сзади, укрепляя зад нюю стенку, непосредственно с верхушкой железы, однако, не соприкасаясь. Ис пользуется термин «перинеальная мембрана» (синоним: промежностная мембрана) для обозначения фасциального листка, разделяющего поверхностные и глубокие мышцы промежности и изнутри покрывающего луковицу полового члена, луковично-пещеристую мышцу, поднимающуюся вверх к постпростатическому сфинктеру. Последний онтогенетически является производной этой мембраны. Термин «мочеполовая диафрагма» хотя и используется в широкой практике, но является устаревшим.
Через тазовое дно (диафрагму таза) проходит прямая кишка. Мышцы диафрагмы таза представлены: правой и левой мышцами, поднимающими задний проход (синоним: леваторы – m.m. levator ani), правой и левой копчиковыми мышцами, наружным сфинктером заднего прохода (рис. 1.5). К простатоуретральному переходу сбоку тесно прилежат уплотненные час ти мышц, поднимающих задний проход, – лобково-уретральные мышцы, создающие петлю вокруг уретры. Произвольные сокращения этих мышц в совокупности с сокращением лобково-ректальных мышц (это еще одна часть леваторов) приводят к перемещению уретры вперед и вверх, что ве дет к быстрой активной остановке мочеиспускания. В центре соединения мочеполового треугольника и заднепроходной об ласти, между прямой кишкой и мочеиспускательным каналом находится серповидной формы сухожильная структура, идущая в сагиттальной плос кости сверху от места формирования вниз до кожи (см. рис. 1.1, 1.2), называемая сухожильным центром промежности. Сухожильный центр про межности образован переплетением сухожилий наружного сфинктера заднего прохода, луковично-пещеристой мышцы, поверхностной поперечной мышцы промежности, передними волокнами мышц, поднимающих задний проход, глубокой поперечной мышцей промежности, мышцами по сухожильный центр участвует вместе с лобковоуретральными и лобково прямокишечными мышцами в акте активной произвольной остановки мочеиспускания. Повреждение сухожильного центра промежности в результате травмы, при проведении мультифокальной биопсии, хирургическом вмешательстве может привести к недержанию мочи.
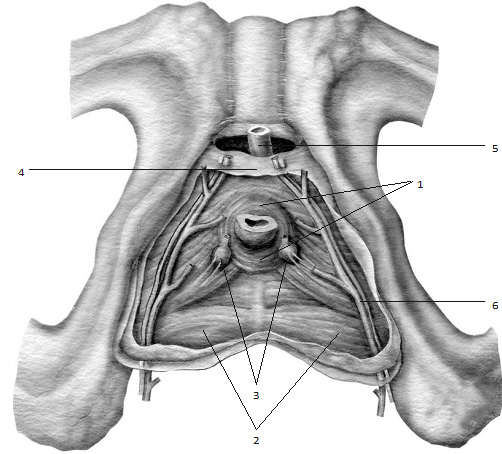
Рис. 1.4. Анатомический срез на уровне глубоких мышц промежности мочеполового треугольника. Представлены: 1 – сфинктер уретры; 2 – глубокие поперечные мышцы промежности; 3 – бульбоуретральные (куперовы) железы; 4 – поперечная связка промежности; 5 – поверхностная ветвь дорсальной вены полового члена; 6 – внутренняя половая артерия.
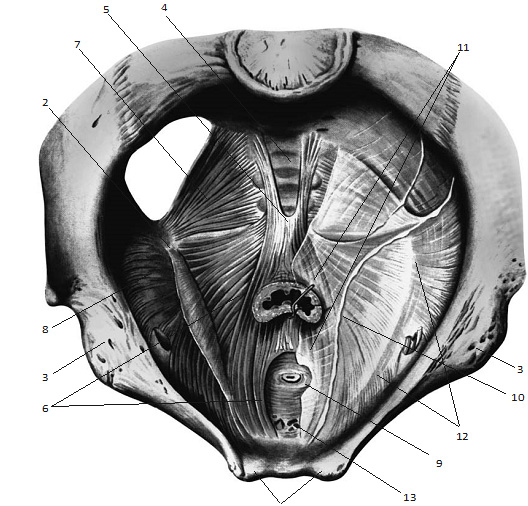
Рис. 1.5. Анатомический срез. Костные структуры таза, мышцы и фасции тазового дна (приводится по: Синельников Р.Д., Синельников Я.Р. Атлас анатомии человека. М.: Медицина, 1996. Т.2. С. 228). Представлены: 1 – лонные кости; 2 – седалищные бугры; 3 – подвздошные кости; 4 – крестец; 5 – копчик; 6 – мышцы, поднимающие задний проход (m. levator ani); 7 – копчиковые мышцы; 8 – внутренняя запирательная мышца; 9 – сфинктер уретры; 10 – сухожильная дуга тазовой фасции; 11 – эндопельвикальная фасция; 12 – сухожильная дуга мышцы, поднимающей задний проход; 13 – поверхностные ветви дорсальной артерии и вены полового члена.
Кровоснабжение промежности осуществляется за счет ветвей внутренней (глубокой) половой артерии, которая из полости таза выходит через большое седалищное отверстие, огибает седалищную ость, а затем через малое седалищное отверстие входит в седалищно-прямокишечную ямку, где отдает несколько крупных ветвей: нижнюю прямокишечную артерию, промежностную артерию и дорсальную артерию полового члена (см. рис. 1.4). Венозная кровь оттекает по одноименным венам во внутреннюю подвздошную вену. Лимфатические сосуды впадают в поверхностные паховые лимфатические узлы.
Иннервация промежности осуществляется ветвями полового нерва: по нервным волокнам нижних прямокишечных нервов, промежностных нервов, а также заднепроходно-копчиковых нервов – ветвями копчикового нерва.
Предстательная железа является небольшим, объемом примерно 20 см3 железистым и фиброзно-мышечным органом, охватывающим начальную часть мужской уретры. Являясь производным уретры, предстательная желе за наполовину состоит из железистых клеток, на 1/4 – из фиброзных и 1/4 – из мышечных волокон. Строма располагается между протоками желез и разделяет железистое вещество на дольки. Каждая долька предстательной железы окружена кольцевыми и продольными пучками гладких мышц, образующими единую сократительную систему, которая обеспечивает быструю эвакуацию секрета из железы при эякуляции, а также препятствует истечению мочи во время эякуляции, вследствие чего моча и сперма не смешиваются. Предстательная железа является секреторным органом. Секрет предстательной железы содержит фибринолизин, амилазу, простатспецифический антиген (ПСА), калликреин, фибронектин, семеногелин, фосфолипиды, холестерол, цинк, кальций, другие белковые соединения, функции которых не изучены. Секрет предстательной железы, являясь первой фракцией эякулята, принимает участие в его разжижении, активизирует движение сперматозоидов, оказывает буферное, ферментативное и антимикробное действие.
Форма железы. Если попытаться оценить геометрическую форму предстательной железы, то она более всего приближается к перевернутому усеченному конусу, основание которого слегка наклонено вперед, а верхушка направлена вниз и вперед к мочеполовому треугольнику (рис. 1.6, 1.7). В основании предстательной железы выделяют два отдела: передний и задний, которые разделены глубокой, небольшой по протяженности поперечной бороздкой. Передний отдел основания сращен с шейкой мочевого пузыря. К заднему, меньшему отделу прилежат нижние отделы семенных пузырьков и семявыносящих протоков, с которыми простата рыхло соединяется. В бороздку входят узкие выводные протоки семенных пузырьков и семявыносящие протоки, где происходит их слияние с образованием семявыбрасывающих протоков (семявыбрасывающих трактов). По этой бороздке в процессе онтогенеза происходит инвагинация простатической капсулы и перипростатических тканей с распространением во внутренние отделы железы по ходу семявыбрасывающих протоков вплоть до семенного бугорка. При раке предстательной железы семявыбрасывающие тракты с окружающей их клетчаткой являются зоной анатомической слабости капсулы, в связи с чем их инвазия опухолью быстро приводит к экстракапсулярному распространению рака (см. рис. 1.6).
По задней поверхности железы определяется пологая и широкая меж долевая борозда, что позволяет урологам делить предстательную железу на правую и левую доли, хотя по морфологическому строению обе доли одинаковы и подобное деление условно (см. рис. 1.7). Форма железы значительно изменяется с возрастом при развитии в ней гиперпластических процессов. Особенно варьирует форма верхушки железы (рис. 1.8–1.10). Верхушка может равномерно обхватывать уретру, тогда железа напоминает формой редьку или круглое яблоко. Однако чаще мембранозная уретра «утоплена» внутрь простаты за счет нависания верхушки над сфинктером циркулярно симметрично либо асимметрично, с одной или двух сторон.
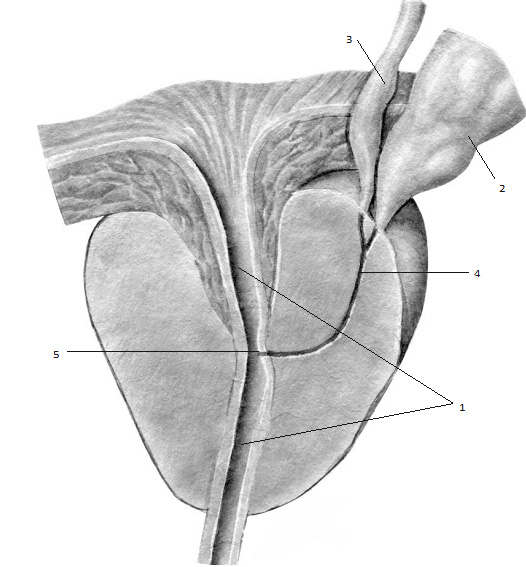
Рис. 1.6. Схематическое изображение предстательной железы: срез на уровне уретры (1). В бороздку между передним и задним отделами основания предстательной железы входят семенные пузырьки (2) и семявыносящие протоки (3), где, сливаясь, образуют семявыбрасывающие протоки (4), которые проходят в косовертикальном направлении к средней части уретры и открываются узкими отверстиями по бокам семенного бугорка (5).
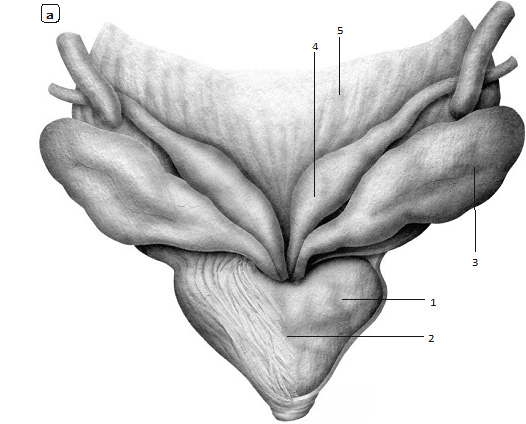
Рис. 1.7. Предстательная железа. а – вид сзади. По задней поверхности предстательной железы (1) определяется пологая и широкая междолевая борозда (2), которая позволяет урологам условно делить железу на правую и левую доли. Семенные пузырьки (3), ампулы семявыносящих протоков (4) прилежат к предстательной железе сверху и сзади. Предстательная железа находится под мочевым пузырем (5).
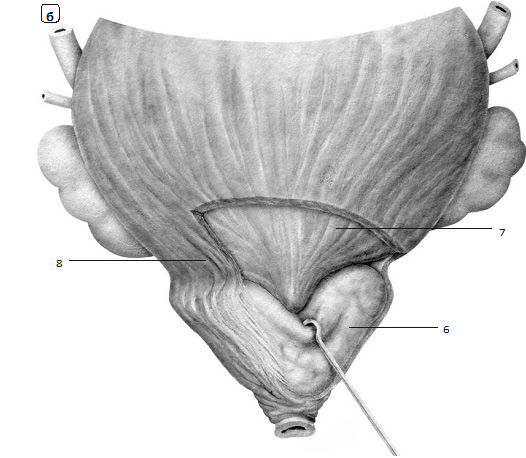
Рис. 1.7 (окончание). б – вид спереди. Предстательная железа (6) находится под мочевым пузырем (7). С мочевого пузыря на простату спускается тонкий гладкомышечный пласт во локон, называемый фартуком детрузора (8).
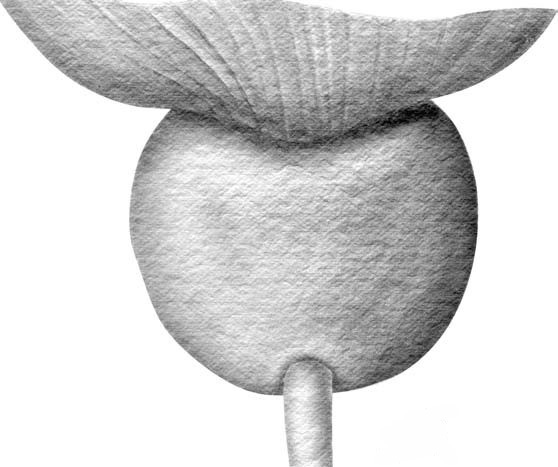
Рис. 1.8. Один из вариантов строения верхушки предстательной железы: верхушка равно мерно обхватывает уретру; железа напоминает формой редьку или круглое яблоко.
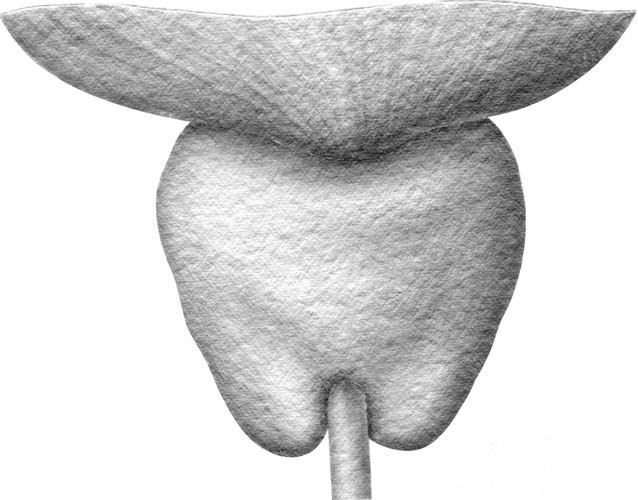
Рис. 1.9. Один из вариантов строения верхушки предстательной железы: мембранозная уретра «утоплена» внутрь простаты за счет нависания верхушки над уретрой симметрично с двух сторон.
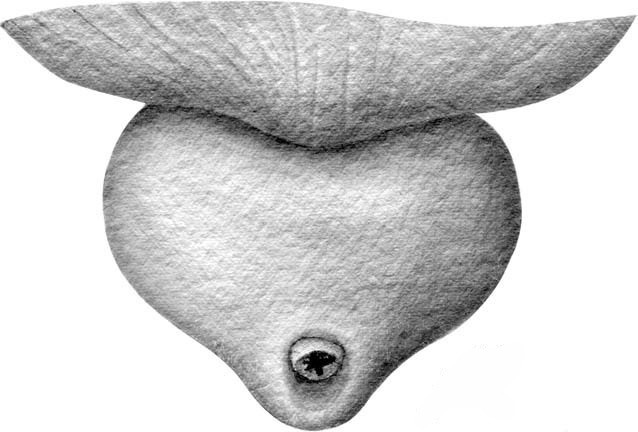
Рис. 1.10. Один из вариантов строения верхушки предстательной железы: мембранозная уретра перекрыта верхушкой асимметрично сзади.
В этих случаях железа напоминает формой болгарский перец или яблоко антоновку.
Внимание! Форма верхушки, оцененная при трансректальном ультразвуковом исследовании (ТРУЗИ), определение длины «перекрытия» мембранозной уретры губками верхушки, расчет длины мембранозной уретры помогут хирургу на дооперационном этапе выбрать уровень рассечения уретры и вид анастомоза.
Топография предстательной железы. Стенки малого таза ограничивают лонные, подвздошные, седалищные кости, крестец и копчик (см. рис. 1.5). Лобковые кости спереди соединяются лобковым симфизом, укреп ленным сверху верхней лобковой связкой, по нижнему краю – дугообразной связкой лобка (см. рис. 1.3, 1.4). Предстательная железа находится в среднем отделе малого таза, который расположен подбрюшинно и отграничен латеральным листком тазовой фасции, являющейся продолжением внутрибрюшной фасции. Предстательная железа находится под мочевым пузырем, между симфизом спереди и прямой кишкой сзади. Сзади и сверху к ней прилежат семенные пузырьки и семявыносящие протоки (см. рис. 1.7, а). С боковых сторон предстательную железу ограничивают мышцы, поднимающие задний проход и формирующие своеобразную широкую «воронку», в которой и находится предстательная железа (рис. 1.11, 1.12). Мышцы, поднимающие задний проход, вместе с копчиковыми мышцами формируют тазовое дно (см. рис. 1.5). Переднемедиальные пучки мышц, поднимающих задний проход (см. рис. 1.11, 1.12), не смыкаются. Это пространство выполнено глубокими структурами мочеполового треугольника. В углу между нижними ветвями лонной кости натянута перинеальная мембрана, покрывающая снизу постпростатический сфинктер (см. рис. 1.3). Верхушка железы плотно охвачена мышцами постпростатического сфинктера, который является единственной частью промежности, непосредственно грани чащей с предстательной железой снизу.
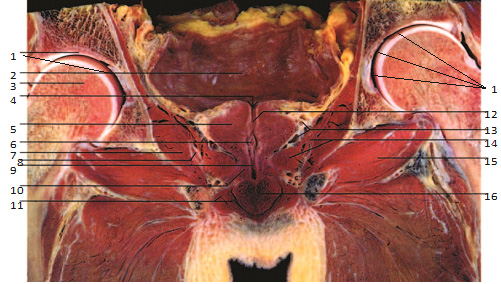
Рис. 1.11. Фронтальный анатомический срез малого таза на уровне простатической уретры. 1 – суставная впадина тазобедренного сустава; 2 – мочевой пузырь; 3 – головка бедренной кости; 4 – внутреннее отверстие мочеиспускательного канала; 5 – предстательная железа; 6 – семенной бугорок; 7 – внутренняя запирательная мышца; 8 – седалищно-прямокишечная ямка; 9 – мембранозная часть уретры; 10 – постпростатический сфинктер (сфинктер уретры, рабдосфинктер); 11 – ножка полового члена и седалищно-кавернозная мышца; 12 – простатическая уретра; 13 – простатическое сплетение; 14 – мышца, поднимающая задний проход; 15 – наружная запирательная мышца; 16 – луковица полового члена.
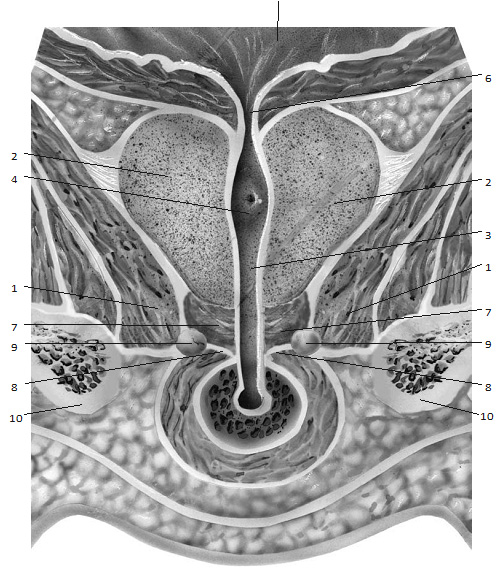
Рис. 1.12. Упрощенная схема, представляющая топографию предстательной железы. Мышцы, поднимающие задний проход (1), формируют незамкнутую спереди воронку, в которой находится предстательная железа (2). 3 – мочеиспускательный канал; 4 – семенной бугорок; 5 – мочевой пузырь; 6 –внутреннее отверстие мочеиспускательного канала; 7 – постпростатический сфинктер; 8 – перинеальная мембрана; 9 – куперовы железы; 10 – седалищные кости.
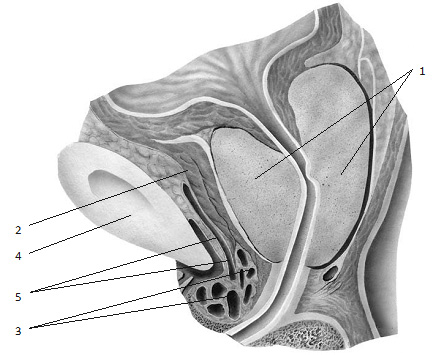
Рис. 1.13. Сагиттальный срез – схема по средней линии предстательной железы. 1 – предстательная железа; 2 – фартук детрузора. Между фартуком детрузора и передней поверхностью железы в прослойке жировой клетчатки располагается венозное сплетение Санторини (3), дренирующее кровь из дорсальной вены полового члена; 4 – симфиз лонной кости; 5 – поверхностная ветвь дорсальной вены полового члена.
Спереди предстательная железа покрыта тонким слоем мышечных волокон, являющихся продолжением наружного гладкомышечного слоя детрузора (см. рис. 1.7, б). В англоязычной литературе этот слой носит название фартука детрузора. Фартук детрузора в свою очередь покрыт латеральным листком эндопельвикальной фасции. Между фартуком детрузора и перед ней поверхностью железы в прослойке жировой клетчатки располагается венозное сплетение (сплетение Санторини) (рис. 1.13), дренирующее кровь из дорсальной вены полового члена и имеющее широкие анастомозы с пузырным, простатическим, прямокишечным венозными сплетениями. Поверх этого сплетения лежат пузырно-лобковые связки, являющиеся утолщением латерального листка тазовой фасции. По задней поверхности мочевого пузыря на предстательную железу спускаются тонкие гладкомышечные пучки, являющиеся продолжением наружного слоя мышцы мочевого пузыря, ана логичные фартуку детрузора, которые называются пузырно-предстательной мышцей (см. рис. 1.7, а). Задняя поверхность железы соприкасается с нижним расширенным отделом прямой кишки, слегка вдаваясь в ее про свет. От ампулы прямой кишки железа отделена двумя тонкими листками брюшиннопромежностной фасции (так называемым апоневрозом Денонвилье–Салищева, который начинается от дна брюшинного кармана в ма лом тазу, а внизу заканчивается на тазовом дне, в области сухожильного центра промежности).
Семенные пузырьки являются секреторными органами, вырабатывающими жидкость, которая смешивается с секретом яичек, поступающим по семявыносящим протокам, при этом поддерживается жизнеспособность спермы, снижается ее вязкость. Семенные пузырьки представлены в виде сложенной вдвое трубки с внутренними ячейками, расположенной в клетчатке над простатой по бокам от семявыносящих протоков (см. рис. 1.7, б). Передняя поверхность семенных пузырьков прилегает к дну мочевого пузыря, а задняя поверхность – к передней стенке прямой кишки. Длина семенного пузырька составляет около 5 см, наибольшая ширина – 2,5–3 см. Про свет семенных пузырьков выстлан слизистой оболочкой, образующей складки. Стенка семенного пузырька имеет трехслойную структуру (адвентиция, мышечный слой, слизистая оболочка). Семявыбрасывающие протоки образуются в глубине бороздки между передним и задним отделами основания предстательной железы путем слияния выводных протоков семенных пузырьков и семявыносящих протоков (см. рис. 1.6). Семявыбрасывающие протоки от места своего формирования в бороздке основания предстательной железы следуют в направлении сверху вниз и медиально к простатической части мочеиспускательного канала, где открываются отверстиями по бокам семенного бугорка у его основания (рис. 1.14). Структура стенки семявыбрасывающего протока также трехслойная.
Взаимоотношение органов малого таза и брюшины. При переходе с передней брюшной стенки на верхнюю и переднюю стенку мочевого пузыря брюшина образует поперечную пузырную складку, при пустом мочевом пузыре расположенную ближе к симфизу. Далее у мужчин брюшина покрывает часть боковых и задней стенок мочевого пузыря, семявыносящие протоки изнутри и верхушки семенных пузырьков (от основания предстательной железы брюшина отстоит на 1,0–1,5 см). Затем брюшина переходит на прямую кишку, образуя прямокишечно-пузырное пространство. В прямокишечно-пузырном пространстве могут определяться петли тонкой кишки, поперечно ободочная или сигмовидная кишка, однако в ниж нюю, наиболее узкую щель прямокишечно-пузырного пространства кишки не проникают.
Внимание! При проведении биопсии органов малого таза у мужчин, как правило, риск повреждения брюшины и кишечника минимален, поскольку в нижнюю, наиболее узкую щель прямокишечно-пузырного пространства петли кишки не попадают, что выгодно отличает мужской малый таз. Однако жидкость или гной из брюшной полости в эту щель проникать могут.
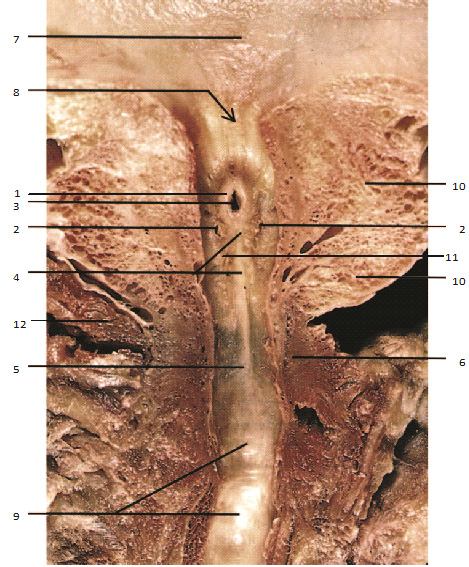
Рис. 1.14. Фронтальный анатомический срез предстательной железы на уровне мочеиспускательного канала. 1 – семенной бугорок; 2 – отверстия семявыбрасывающих протоков; 3 – отверстие маточки предстательной железы; 4 – гребень уретры; 5 – мембранозная часть уретры; 6 – сфинктер уретры; 7 – мочевой пузырь; 8 – шейка мочевого пузыря и внутреннее отверстие уретры; 9 – висячая часть уретры; 10 – ткань предстательной железы; 11 – отверстия выводных протоков желез предстательной железы, 12 – мышца, поднимающая задний проход
Клетчаточные пространства среднего этажа малого таза. Все органы малого таза отделяются от стенок малого таза клетчаткой. Там, где органы лишены брюшинного покрова, их покрывает висцеральный листок тазовой фасции, но между фасцией и органом заключена клетчатка (за исключением мест сращения капсулы и фасций), содержащая нервы, лимфатические и кровеносные сосуды. Основными клетчаточными пространствами средне го этажа полости малого таза, где находятся простата, семенные пузырьки, мочевой пузырь, прямая кишка, являются: пристеночное, в котором проходят подвздошные сосуды, предпузырное (позадилобковое), содержащее сплетение Санторини, и позадипрямокишечное, ограниченное спереди прямой кишкой, сзади крестцом, снизу фасцией, покрывающей мышцу, поднимающую задний проход. Сверху данное клетчаточное пространство сообщается с забрюшинным пространством. В предпузырном пространстве могут развиваться: при переломах костей таза – гематомы, при повреждении мочевого пузыря – мочевая инфильтрация, при повреждении предпузырной фасции – мочевая инфильтрация передней брюшной стенки. При нарушении целостности предпузырной фасции вблизи внутренних подвздошных сосудов гной из околопузырного пространства может распространяться в клетчатку при стеночного пространства и в забрюшинную клетчатку подвздошной ямки.
При гнойном процессе в позадипрямокишечном пространстве гной может распространяться вверх в забрюшинную клетчатку и вниз по волокнам и фасциальным листкам мышцы, понимающей задний проход, в нижний этаж малого таза – в седалищно-прямокишечную ямку, где часто наблюдается его скопление.
Фасции и капсула предстательной железы. Предстательная железа покрыта фиброзной капсулой, окруженной фибромускулярным слоем гладкомышечных волокон, спускающихся с мочевого пузыря. Фибромускулярные волокна проникают в простату в качестве септ, разделяя ее на функциональные зоны.
Фасция таза является продолжением внутрибрюшной фасции. Фасция таза формирует латеральный и медиальный листки. Латеральный листок покрывает мышцу, поднимающую задний проход, сверху и снизу. Верхний листок носит название внутритазовой фасции (синоним: эндопельвикальная фасция – f. endopelvina). Эндопельвикальная фасция, являясь продолжением тазовой фасции, в свою очередь дает висцеральный (синоним: про статическая фасция) и париетальный (синоним: фасция мышцы, понимающей задний проход) листки. В месте отхождения висцерального листка внутритазовая фасция имеет уплотнение, которое называется сухожильной дугой таза (см. рис. 1.5). Висцеральный листок отходит от сухожильной дуги таза по переднебоковой поверхности предстательной железы (примерно на 2 и 11 часах условного циферблата) и покрывает простату, мочевой пузырь, семенные пузырьки и семявыносящие протоки. За счет уплотнения внутритазовой фасции формируются и парные лобково-предстательные связки. Этими связками фасциальный футляр предстательной железы крепится к лобковой кости. При проведении радикальной простатэктомии (РПЭ) вскрытие фасциального футляра обычно производится в месте отхождения висцерального листка внутритазовой фасции от сухожильной дуги (рис. 1.15); в тех случаях, когда железа имеет небольшой объем, сухожильная дуга и лобково-простатические связки хорошо видны. При больших объемах аденомы сухожильная дуга смещена латерально, лобково-простатические связки могут быть не видны. Поэтому для хирургов, планирующих РПЭ, важно на дооперационном этапе иметь представление об объеме и форме железы.
Фасции и связки выполняют каркасную функцию, фиксируют положение мочевого пузыря, предстательной железы, уретры, оказывая активное и пассивное противодействие внутрибрюшному давлению, гравитации, поддерживают правильное анатомическое положение органов малого таза, выполняют барьерную функцию при возникновении очагов гнойного воспаления в малом тазу.
Лобково-промежностная мышца, которая формирует внутренний слой мышцы, поднимающей задний проход, прикрепляется к лобковой кости сзади от лобково-предстательной связки. Парные лобково-промежностные мышцы и лобково-предстательные связки окружают и поддерживают периуретральную зону в горизонтальной, сагиттальной и фронтальной плоскостях. Сохранение лобково-предстательных связок, лобково-промежностных мышц и сухожильной дуги таза позволяет значительно снизить процент больных с недержанием мочи после РПЭ.
Помимо перечисленных выше, фасции с заложенными в них мышечны ми пучками выполняют сфинктерные функции. Так, кроме поперечно-полосатых и гладких мышц постпростатического сфинктера уретры за начало или остановку микции отвечают лобково-предстательные связки, мышечные пучки лобково-предстательных мышц, а также ректоуретральные, ректоперинеальные мышцы, глубокая поперечная мышца промежности с фасциями, перинеальной мембраной, сухожильным центром промежности.
Фасции, формирующие футляр предстательной железы, расположены кнаружи от ее капсулы, однако в некоторых местах имеются зоны сращения фасций железы и капсулы.
Капсула простаты представлена слаборазвитым пучком фиброзных и гладкомышечных волокон, сформированных из стромы самой железы. Капсула железы отсутствует в передних ее отделах (в области передней фибромускулярной стромы и фартука детрузора, в области верхушки и основания).
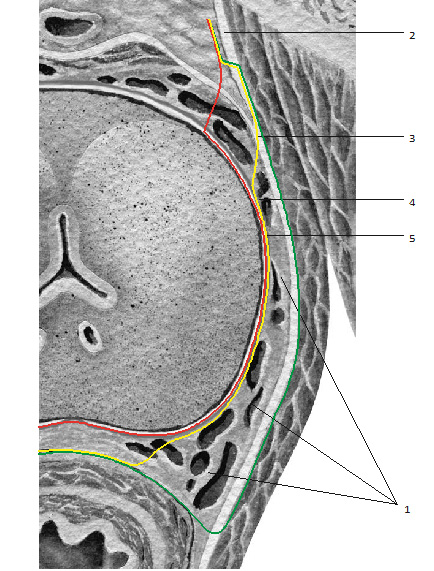
Рис. 1.15. Схема вариантов РПЭ: экстрафасциальная простатэктомия – зеленая линия рас сечения. Проводится с захватом фасции мышцы, поднимающий задний проход. Наиболее абластична, но не позволяет сохранить нейроваскулярный пучок; внутрифасциальная простатэктомия (красная линия рассечения) с захватом только капсулы железы наименее абластична, так как на дооперационном уровне не всегда можно исключить экстракапсулярное распространение опухоли; межфасциальная простатэктомия с осторожной сепарацией волокон нейроваскулярного пучка позволяет сохранить нейроваскулярный пучок и безопасна по параметрам абластичности (желтая линия). 1 – нейроваскулярный пучок; 2 – фасция мышцы, поднимающей задний проход (париетальный листок эндопельвикальной фасции); 3 – сухожильная дуга таза; 4 – простатическая фасция (висцеральный листок эндопельвикальной фасции); 5 – капсула предстательной железы.
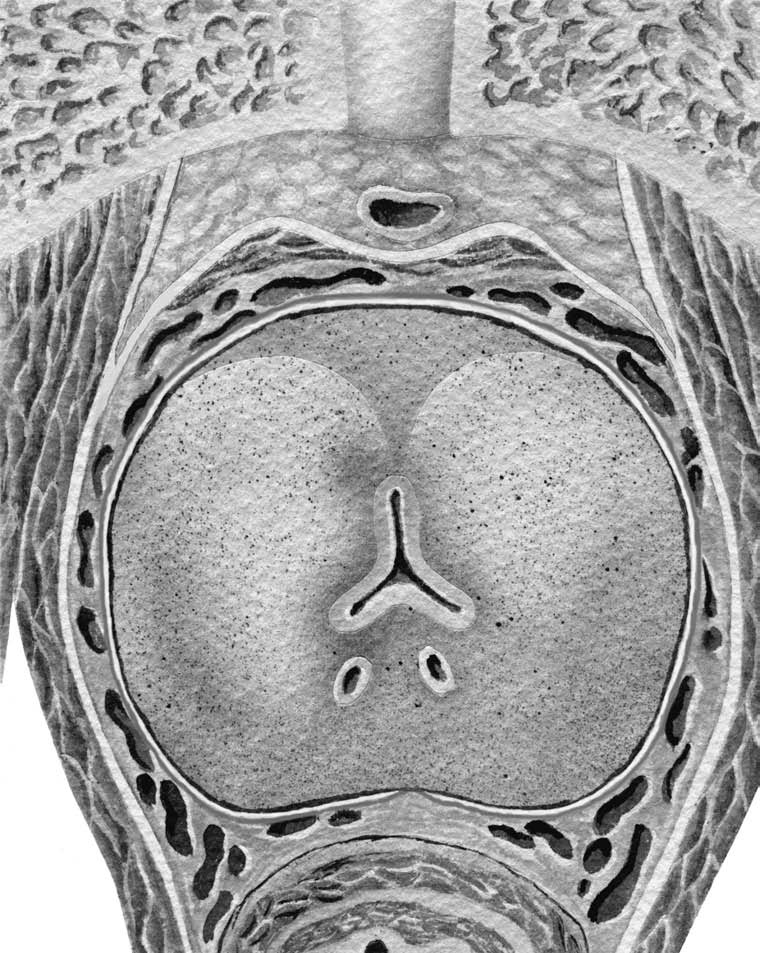
Рис. 1.16. Поперечный срез предстательной железы и ее фасциального футляра. 1 – капсула предстательной железы; 2 – простатическая фасция; 3 – фасция мышцы, поднимаю щей задний проход (париетальный листок эндопельвикальной фасции); 4 – сухожильная дуга таза; 5 – сплетение Санторини; 6 – нейроваскулярный пучок; 7 – фартук детрузора; 8 – поверхностная ветвь дорсальной вены полового члена. ПЗ – периферическая зона предстательной железы; СТ – семявыбрасывающие тракты; У – уретра; ПФС – передняя фибромускулярная строма; ТЗ – транзиторные (переходные) зоны; ЛК – лобковая кость.
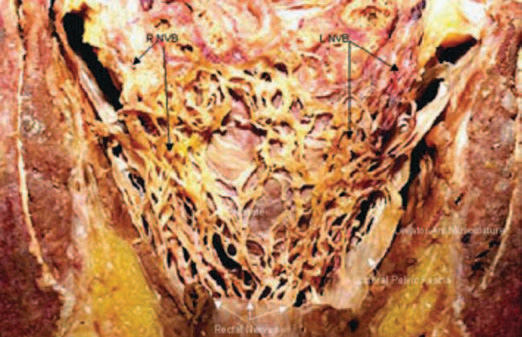
Рис. 1.17. Анатомический препарат тазового неврального сплетения. Нейроваскулярный пучок представляет собой тончающую паутинку переплетающихся нервных структур и рядом расположенных сосудистых структур (стрелки) в пространстве между апоневрозом Денонвилье, задней и боковыми поверхностями предстательной железы (предстательная железа удалена).
Соотношение капсулы и фасций предстательной железы может значи тельно варьировать: капсула может быть сращена с простатической фасцией, может вообще отсутствовать; в некоторых случаях капсула железы четко дифференцируется, а простатической фасции нет.
Передняя часть простатической фасции покрывает переднюю поверхность железы, фартук детрузора, сплетение Санторини между 10–11 и 1–2 часами условного циферблата и прикрепляется к передней поверхности железы (передней фибромускулярной строме) по средней линии (рис. 1.15, 1.16).
Кзади от сухожильной дуги образуется пространство (см. рис. 1.15, 1.16), отграниченное с медиальной стороны висцеральным листком фасции таза (простатической фасцией), с латеральной стороны – латеральным листком внутритазовой фасции, покрывающим m. levator ani, сзади – апоневрозом Денонвилье. Апоневроз Денонвилье сращен с капсулой проста ты по средней линии сзади, однако в латеральных отделах сращения капсулы и апоневроза нет.
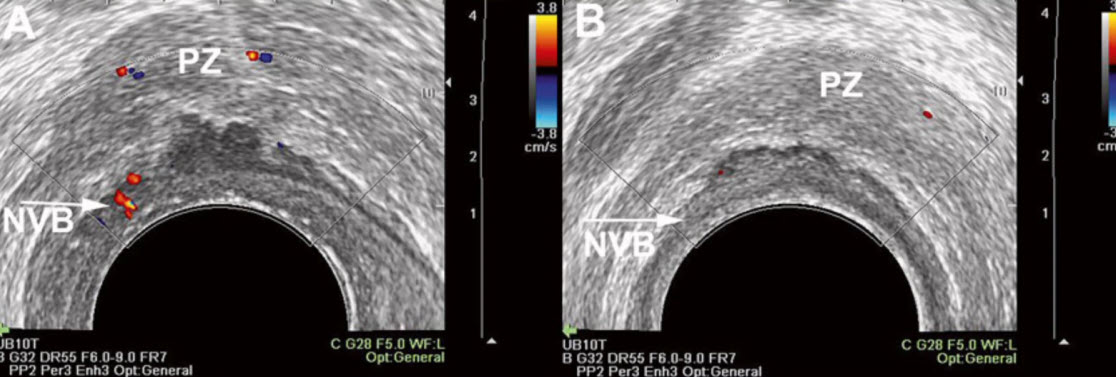
В этих пространствах справа и слева от средней линии, по задней, заднебоковой и частично по передней поверхности железы от семенных пузырьков до сфинктера уретры в жировой клетчатке между двумя листками тазовой фасции располагается обильное сплетение нервных волокон и со судов (нейроваскулярный пучок) (рис. 1.17).
Взаимоотношения капсулы железы и эндопельвикальной фасции в области расположения нейроваскулярного пучка очень важны при планировании нервосберегающей простатэктомии. Эти взаимоотношения весьма вариабельны. Капсула простаты вместе с висцеральным листком эндопельвикальной фасции в месте расположения нейроваскулярного пучка в 52% случаев отделена от латерального листка эндопельвикальной фасции ареолой из жировой клетчатки, в которой находятся элементы нейроваскулярного пучка. В этом случае нейроваскулярный пучок в виде единого ствола не идентифицируется. Он представлен тонкой паутинкой переплетающихся волокон, рассеянных в жировой клетчатке среди сосудов и лимфатических протоков по задней, боковой поверхности железы до уровня фасциальной сухожильной дуги (см. рис. 1.17). В 48% случаев капсула и висцеральный листок могут сливаться с латеральным листком эндопельвикальной фасции. Тогда прослойка жировой клетчатки определяется только в небольшом треугольнике по заднебоковому контуру простаты, при этом нейроваскулярный пучок может визуализироваться в виде единого стволика.
Нейроваскулярный пучок. Нейроваскулярный пучок и сопровождающие его очень тонкие сосуды проходят вплотную к задней поверхности семенных пузырьков к основанию простаты в 4 мм от шейки мочевого пузыря и в 2 мм от мышцы, поднимающей задний проход, далее по задней поверхности простаты к верхушке. На уровне междолевой борозды волокон сплетения почти нет, в основном они концентрируются в ректопростатических латеральных углах (см. рис. 1.15–1.17).
В области верхушки нейроваскулярный пучок расположен очень близко к уретре, объем пучка значительно меньше, волокна его разрознены. Расположены волокна диффузно по заднелатеральной и задней поверхности постпростатического сфинктера примерно от 2 до 10 часов условного циферблата. Задний и передний срединные швы свободны от невральных волокон.
После прохождения постпростатического сфинктера невральные волокна проникают в кавернозные тела, где иннервируют гладкомышечные клетки стенок сосудов и синусоиды полового члена.
Почему необходимо знать устройство фасциального футляра предстательной железы? Наиболее безопасной в онкологическом плане является экстрафасциальная простатэктомия (см. рис. 1.15). Однако данный вид операции подразумевает удаление нейроваскулярного пучка вместе с простатой и ее фасциальным футляром. Операцией, которая позволяет сохранить нейроваскулярный пучок и удалить железу вместе с капсулой, является интрафасциальная простатэктомия, однако этот вид операции менее абластичен из-за наличия сращений капсулы и простатической фасции по средней линии сзади, а также часто не диагностированной перед операцией экстракапсулярной инвазии. При проведении операции существует возможность случайного отрыва кусочка капсулы, что является потенциально опасным в плане опухолевой диссеминации. Более абластичной является интерфасциальная (между двумя листками эндопельвикальной фасции) простатэктомия. Трансректальное исследование поможет определить вероятное сращение двух листков эндопельвикальной фасции у конкретного пациента, которое встречается у 48% пациентов, определить тип строения нейроваскулярного пучка и выбрать более подходящий вид оперативного пособия. Точное знание особенностей анатомических структур и их взаимоотношений при выполнении РПЭ позволяет оценить риск операционных осложнений, сохранить больному потенцию, контроль за мочеиспусканием и одновременно радикально выполнить операцию.
Строение предстательной железы. Через толщу предстательной железы проходят три трубчатые структуры: мочеиспускательный канал (синоним: уретра) и семявыбрасывающие протоки.
Уретра служит для выведения мочи при мочеиспускании, а также для вы ведения эякулята в процессе семяизвержения. Уретра проходит сверху вниз от основания к верхушке, в верхней трети отклоняется кпереди от вертикальной оси примерно на угол в 35°, образуя открытую кпереди дугу. Длина уретры составляет 3–4 см, диаметр – около 1 см. Это щелевидная трубка из мышечно-эластических элементов, выстланная изнутри слизистой оболочкой с расширением в средней части. Внутрипузырный отдел и верхнюю треть окружает развитый мышечный жом – сфинктер мочевого пузыря (синонимы: препростатический сфинктер, непроизвольный сфинктер уретры, внутренний сфинктер уретры). В нерастянутом состоянии по всей длине уретры по задней стенке определяется складка слизистой – гребень уретры. В основании гребня с обеих сторон находятся бороздки – уретральные синусы, куда открываются протоки практически всех простатических желез. Сразу ниже угла уретры определяется ее рас ширение. В расширенной части по задней стенке находится веретенообразной формы семенной бугорок (см. рис. 1.14). На вершине семенного бугорка располагается щелевидный карман, погруженный в ткань железы, так называемая маточка предстательной железы, являющаяся рудиментом мюллерова протока. В мочеиспускательном канале выделяют слизистый, подслизистый, мышечный слои и адвентицию. В слизистом и подслизистом слоях расположены множественные мелкие слизистые и подслизистые железы. Мышечная оболочка уретры представлена слоем продольных гладкомышечных волокон, являющихся продолжением гладких мышечных волокон мочепузырного треугольника. Однако на всем протяжении эти волокна переплетаются с волокнами сфинктера мочевого пузыря, идущими сверху вниз, от мочевого пузыря до уровня семенного бугорка уретры, и волокнами постпростатического сфинктера, идущими снизу вверх. В слизистом и подслизистом слоях расположены периуретральные железы, гиперплазия которых приводит к формированию средней доли аденомы предстательной железы.
Стенки пустого мочеиспускательного канала образуют щель, которая в различных его участках имеет разную форму: в области постпростатического сфинктера – звездчатую, на уровне семенного бугорка, в средней части – подковообразную, в верхней трети – форму выпуклой кпереди дуги.
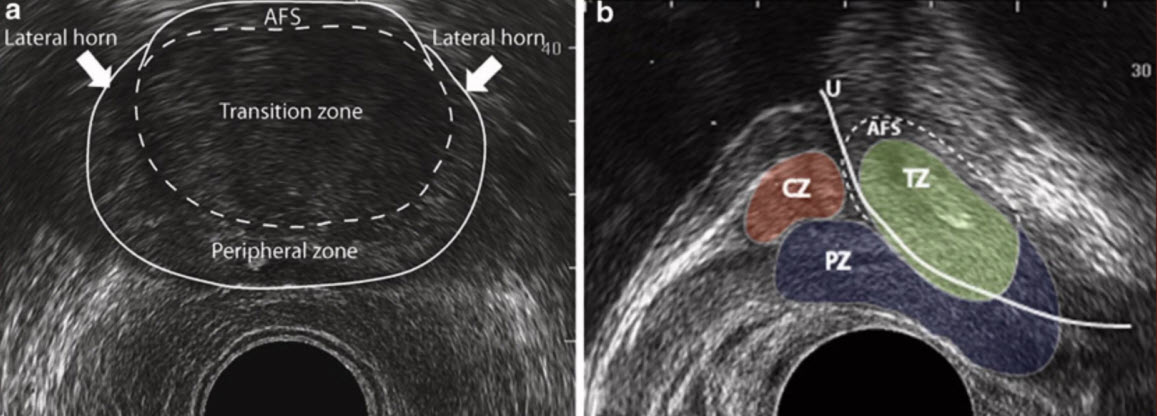
Зональная анатомия предстательной железы по J. E. McNeal
Развитие наиболее часто встречающихся заболеваний предстательной железы (доброкачественной гиперплазии предстательной железы (ДГПЖ), рака и простатита) связано с патоморфологическими изменениями в определенных зонах железы, впервые описанными гистологом и урологом J.E. McNeal в 1981г. Знание врачом ультразвуковой диагностики зональной анатомии по J. E. McNeal способствует более точной топической и дифференциальной диагностике заболеваний простаты.
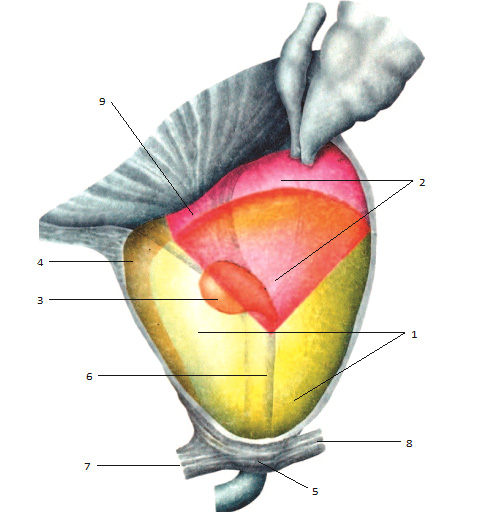
Рис. 1.18. Зональная анатомия предстательной железы (приводится по J.E. McNeal в нашей интерпретации). 1 – периферическая зона; 2 – центральная зона; 3 – переходные зоны; 4 – передняя фибромускулярная строма; 5 – постпростатический сфинктер; 6 – уретра; 7 – лобково-простатические связки; 8 – ректопростатические связки; 9 – сфинктер мочевого пузыря.
J.E. McNeal выделил в железе четыре фибромышечные и четыре железистые зоны (рис. 1.18). Железистая ткань формирует периферическую, центральную и переходные зоны. Выделяется также зона периуретральных желез.
Периферическая зона составляет примерно 75% всего объема нормальной предстательной железы. Она окутывает задние и боковые отделы железы и простирается от основания до верхушки органа. Клетки периферической зоны предположительно происходят из мезодермального эмбрионального листка. Ацинусы желез периферической зоны (главных желез) мелкие, округлой формы, эпителий высокий цилиндрический, с негранулированной цитоплазмой. Протоки длинные, ветвящиеся, радиально сходятся к семенному бугорку. Рыхлые соединительнотканные элементы вокруг желез переплетаются с циркулярными мышечными волокнами. Быстрое сокращение этих волокон гарантирует выделение секрета желез при эякуляции.
Центральная зона представляет собой перевернутый конус, расположенный между уретрой и семявыбрасывающими протоками. Центральная зона составляет 25% железистой ткани, расположенной сзади от проксимального отдела простатической уретры, окружающей семявыбрасывающие тракты. Железы центральной зоны предположительно происходят из вольфовых протоков. Ацинусы желез центральной зоны (вставочных желез) большие, неправильной формы, эпителий низкий кубический, с гранулированной цитоплазмой. По сравнению с другими областями простаты секреторные клетки центральной зоны при микроскопии более темные, имеют более выпуклую цитоплазму и каждая клетка имеет сравнительно большое ядро. Поверхность покровного эпителия неровная за счет микрососочков на апикальной части цитоплазматической мембраны, через которые секрет клеток выделяется в просвет ацинуса. Выводные протоки этих желез короткие, степень ветвления выражена меньше.
Переходные зоны – это две небольшие шаровидные структуры, составляющие всего 5–10% железистого объема и расположенные в верхней трети простатической уретры чуть выше семенного бугорка, латерально от внутреннего сфинктера. Предположительно клетки переходных зон происходят из эндодермального зародышевого листка.
Примерно 1% всего объема железистой ткани составляют периуретральные (слизистые) железы, которые залегают в проксимальном сегменте простатической части мочеиспускательного канала. Секреторные клетки периуретральных желез, транзиторной и периферической зон имеют меньшие ядра, которые равномерно расположены ближе к основанию. Цитоплазма этих клеток бледно окрашивается, и они имеют относительно ровную поверхность.
Фибромышечные зоны по J. E McNeal это: передняя фибромускулярная строма, сфинктер мочевого пузыря, гладкомышечные пучки уретры, постпростатический сфинктер, волокна которого идут вверх по уретре и по поверхности железы, где переплетаются с волокнами сфинктера мочевого пузыря и передней фибромускулярной стромы.
Передняя фибромускулярная строма представлена тонкой пластинкой соединительной и мышечной ткани. Передняя фибромускулярная строма расположена по передней поверхности железы от основания простаты до ее верхушки. Эта зона не содержит железистой ткани и состоит из соединительной ткани и продольных гладких мышечных волокон наружно го слоя детрузора. По средней линии передняя фибромускулярная строма сращена с простатической фасцией. По направлению к верхушке железы волокна передней фибромускулярной стромы сливаются с волокнами постпростатического сфинктера.
Сфинктер мочевого пузыря (внутренний сфинктер уретры) начинается от шейки мочевого пузыря и идет до семенного бугорка. Это хорошо развитый слой, представленный продолжением циркулярных гладких мышечных волокон среднего слоя детрузора. Сфинктер регулирует поступление мочи из мочевого пузыря в уретру. У здоровых мужчин шейка мочевого пузыря и внутренний сфинктер закрыты. У лиц с нейрогенным мочевым пузырем шейка и сфинктер зияют.
Гладкие мышечные волокна, составляющие внутренний мышечный слой уретры, являются продолжением мышц треугольника мочевого пузыря.
Постпростатический сфинктер начинается сразу ниже верхушки простаты. Он тесно прилежит, но не связан с лобко-вопромежностными мышцами и мышцами тазового дна. Постпростатический сфинктер является производным перинеальной мембраны, распространяется снизу вверх от перинеальной мембраны, покрывающей луковицу полового члена и луковично-губчатую мышцу, к верхушке простаты, затем переходит на передние отделы простаты, где сливается с передней фибромускулярной стромой. Задней поверхностью наружный сфинктер и верхушка простаты тесно прилежат к прямой кишке и глубокой поперечной мышце промежности. Отдельные гладкомышечные пучки стенки прямой кишки, а также глубокая поперечная мышца промежности поддерживают постпростатический сфинктер сзади.
Постпростатический сфинктер состоит из двух различных слоев мускулатуры. Наружный циркулярный слой, имеющий в поперечном срезе форму подковы, открытой кзади, или конуса, состоит из поперечно-полосатых мышечных волокон медленного типа, что предполагает пассивный контроль за мочеиспусканием. Волокна быстрого типа, заложенные в лобково-уретральных, лобково-промежностных и лобково-прямокишечных мышцах (пучки мышечно-фасциальных волокон от мышцы, поднимающей задний проход), обеспечивают быструю произвольную остановку микции. Слой мышц сфинктера утолщен спереди и с боков и истончен по задней поверхности, где прерывается срединным задним сухожильным швом, который соединяется с фасцией простаты и мочевого пузыря и с сухожильным центром промежности снизу. Некоторые авторы считают, что сухожильный центр промежности участвует вместе с лобковоуретральными и лобково прямокишечными мышцами в акте активной произвольной остановки моче испускания. Поэтому реконструкция этого сухожильного центра во время операции снижает риск развития недержания мочи.
Внутренний слой сфинктера состоит только из гладкомышечных и соединительнотканных волокон. Тем не менее, поскольку все слои сфинктера переплетаются, действия всех слоев синергичны.
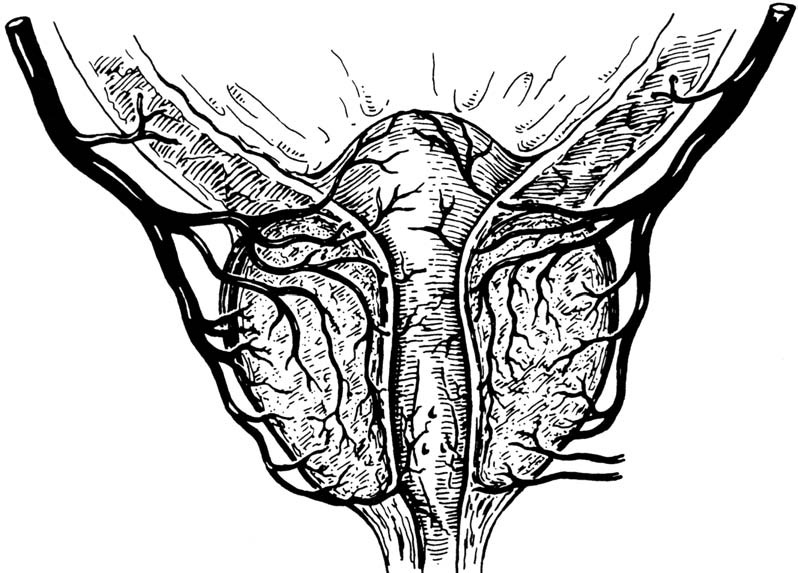
Рис. 1.19. Схема артериального кровоснабжения предстательной железы (Campbell’s urol ogy. 8th ed. Philadelphia etc.: W.B. Saunders, 2002. V.1. P. 65). 1 – нижняя пузырная артерия; 2 – артерия предстательной железы; 3 – уретральные ветви артерии предстательной железы; 4 – капсулярные ветви артерии предстательной железы; 5 – добавочные ветви геморроидальных и срамных артерий.
Кровоснабжение предстательной железы происходит за счет ветвей, отходящих от нижних пузырных, средних геморроидальных артерий и от срамной артерии, ветвь которой – a.prostatica – связана с другими артериальными сосудами предстательной железы обширными анастомоза ми (рис. 1.19). В 4–75% случаев наблюдаются аберрантные и добавочные срамные артерии, берущие начало от обеих подвздошных, верхней и нижней пузырных, запирательной артерий. Аберрантные и добавочные артерии в отличие от мелких передних и латеральных артерий, сопровождающих простатическое венозное сплетение, толщина которых не превышает 1 мм, могут визуализироваться достаточно толстыми стволиками в непосредственной близости к мочевому пузырю и предстательной железе, идущими по направлению к кавернозным телам полового члена. Варианты от хождения срамных артерий, кровоснабжающих кавернозные тела, нередко приводят к необходимости перевязки последних во время РПЭ. Это является одним из факторов, приводящих к эректильной дисфункции.
Венозный отток происходит в глубокую дорсальную вену полового члена, расположенную между мембранозным отделом уретры и верхушкой предстательной железы. На этом уровне дорсальная вена разделяется на поверхностную ветвь, которая проходит между лобково-простатическими связками наверх по передней поверхности простаты к мочевому пузырю, а также правую и левую ветви, идущие в заднелатеральном направлении между двумя листками эндопельвикальной фасции. Латеральные ветви анастомозируют с простатическим венозным сплетением. Простатическое венозное сплетение имеет широкие анастомозы с мочепузырным сплетением, задними мошоночными венами, а также с геморроидальным сплетением, с венами семенных пузырьков и семявыносящих протоков. Все эти сплетения формируют внутреннюю подвздошную вену (рис. 1.20).
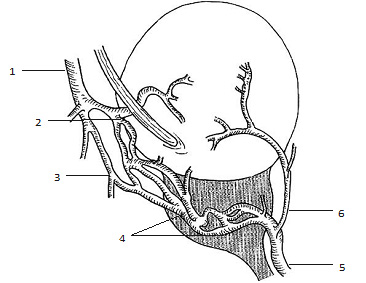
Рис. 1.20. Схема венозного оттока предстательной железы. 1 – внутренняя подвздошная вена; 2 – нижняя пузырная вена; 3 – геморроидальные вены; 4 – простатическое венозное сплетение; 5 – дорсальная вена полового члена; 6 – поверхностная ветвь дорсальной вены полового члена.
Лимфоотток осуществляется в направлении трех основных групп лимфатических узлов: наружных и внутренних подвздошных и крестцовых. Наружные и внутренние подвздошные лимфатические узлы сопровождают одноименные артерии. Лимфатический отток осуществляется пре имущественно во внутренние подвздошные лимфатические узлы. Крестцовые лимфатические узлы располагаются вдоль задней стенки мочевого пузыря по ходу срединной крестцовой артерии. Лимфатическая система предстательной железы связана с лимфатическими сосудами прямой кишки, мочеточников, семенных пузырьков, яичек.
Иннервация, обеспечивающая процессы эрекции, эякуляции, нормаль ной функции мочевого пузыря и уретрального сфинктера, осуществляется ветвями нижнего подчревного сплетения (симпатические ганглии ТXI–LII), тазового сплетения (симпатическими и парасимпатическими ганглиями SII–IV). Простатическое сплетение, являющееся частью тазового сплетения, находится в фиброзно-жировой ткани пространства, отграниченного фасцией Денонвилье сзади, фасцией мышцы, поднимающей задний про ход, латерально, задней и боковой поверхностью предстательной железы, вплоть до 2 и 10 часов условного циферблата (см. рис. 1.20). Как уже отмечалось выше, несколько меньшая плотность невральной сети обнаруживается только в центре задней поверхности предстательной железы, что соответствует примерно 6 часам условного циферблата. Что касается функционального деления различных частей нейроваскулярного пучка, то единого мнения по этому вопросу нет.
Так, A.J. Costello и соавт. в своей работе показали, что передняя часть нейроваскулярного пучка отделена от задней части примерно на 3 см на уровне основания простаты, на уровне средней части простаты эти час ти конвергируют и затем расходятся вновь к верхушке простаты. Они же отметили, что передняя часть пучка иннервирует преимущественно мышцу, поднимающую задний проход. Нервные волокна, отвечающие за эректильную функцию и функцию мочевых сфинктеров, находятся в задних отделах сплетения на уровне задних поверхностей верхушек семенных пузырьков. На основании предположения о том, что все волокна пучка отвечают за эректильную функцию, Y. Kaiho и соавт. с помощью электростимуляции нервных волокон по латеральной поверхности предстательной железы от 1 до 5 часов условного циферблата удалось добиться повышения давления в кавернозных телах.
Тем не менее тщательная и осторожная сепарация семенных пузырьков во время операции, а также проведение везикулосохраняющих операций помогают снизить риск повреждения этих нервов и уменьшить частоту эректильной и сфинктерной дисфункции.
Внимание! Знание строения и функции нейроваскулярного пучка важно не только для урологов, проводящих РПЭ, но также для врачей, выполняющих мультифокальную биопсию предстательной железы, специалистов, применяющих высокотехнологичные методики локального лечения рака предстательной железы: ультразвуковую абляцию или криодеструкцию предстательной железы.










0 комментариев