Ультразвуковая анатомия органов малого таза у женщин. Профессор В. А. Изранов. Лекция для врачей
Лекция для врачей "Ультразвуковая анатомия органов малого таза у женщин". Лекцию для врачей проводит профессор В. А. Изранов
На лекции рассмотрены следующие вопросы:
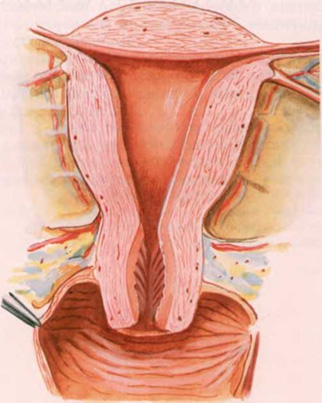
- Внутренние женские половые органы (вид сзади)
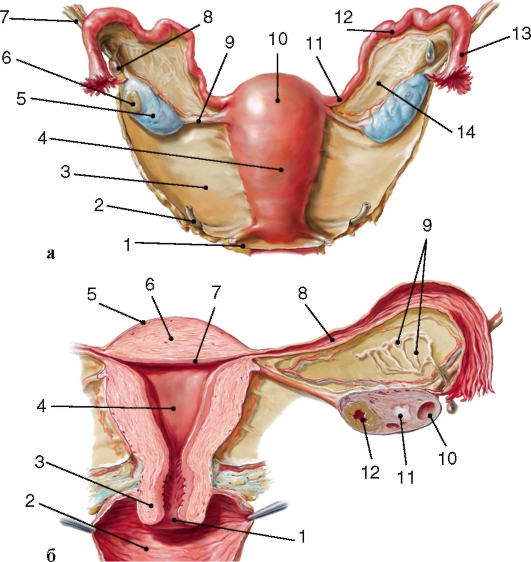
Внутренние женские половые органы: а - внешний вид сзади: 1 - маточно-прямокишечное углубление брюшины; 2 - мочеточник; 3 - широкая связка матки; 4 - тело матки; 5 - яичник; 6 - желтое тело в яичнике; 7 - связка, подвешивающая яичник; 8 - околояичник; 9 - собственная связка яичника; 10 - дно матки; 11 - перешеек маточной трубы; 12 - ампула маточной трубы; 13 - воронка; 14 - брыжейка яичника; б - срез во фронтальной плоскости: 1 - отверстие матки; 2 - полость влагалища; 3 - шейка матки; 4 - полость матки; 5 - наружная оболочка матки (периметрий); 6 - средняя оболочка (миометрий); 7 - внутренняя оболочка (эндометрий); 8 - полость маточной трубы; 9 - придаток яичника; 10 - везикулярный яичниковый фолликул; 11 - беловатое тело; 12 - желтое тело
- Строение яичников. Понятие об овариально-менструальном цикле
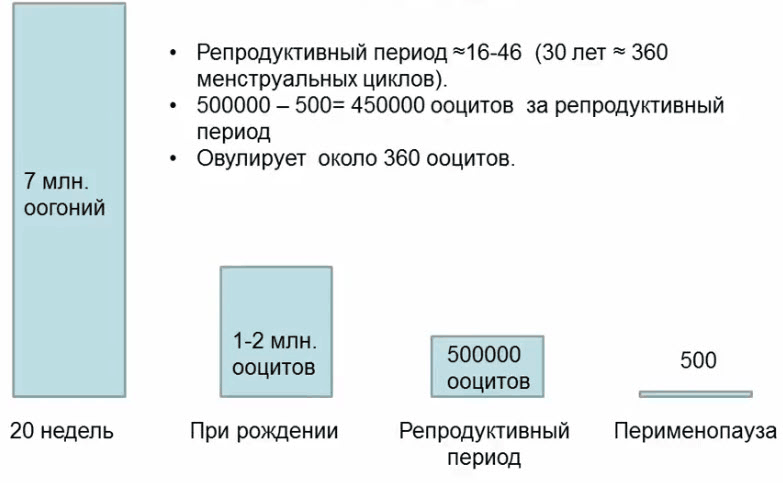
- Фолликулярный резерв яичников
- Фолликулярный аппарат яичников
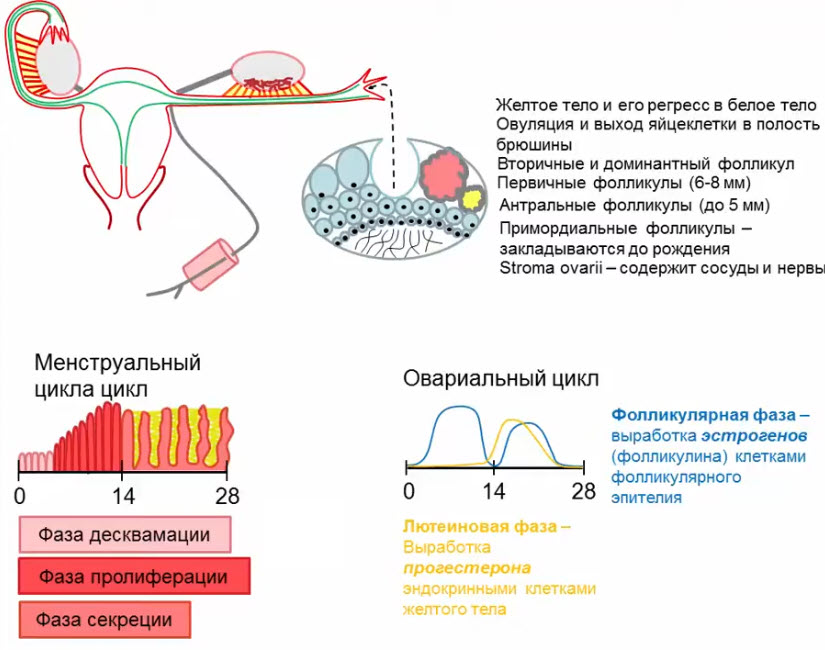
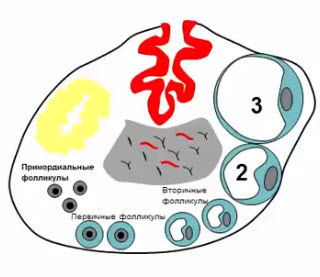
- Примордиальные фолликулы
- Закладываются на 2-м месяце внутриутробной жизни
- Подвергаются спонтанной гибели в течение всей жизни
- Не содержат жидкостного компонента -> не визуализируются на УЗИ, не вырабатывают гормонов
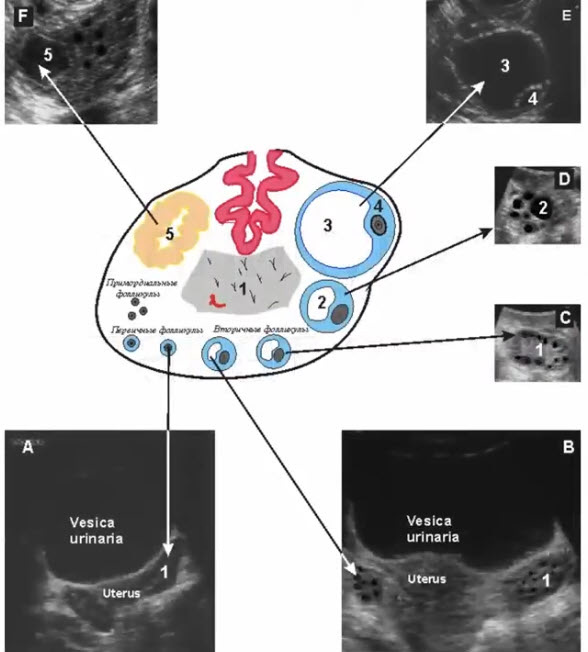
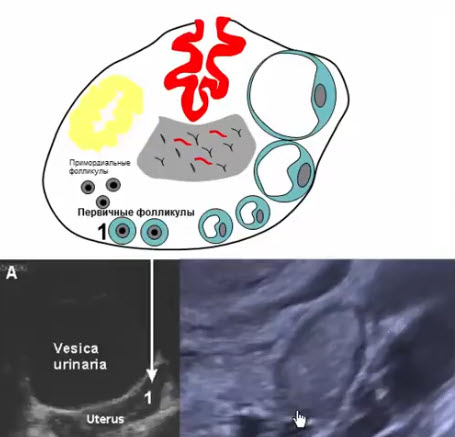
- Первичные (антральные) фолликулы
- Развиваются из примордиальных под действием гонадотропных гормонов в период полового созревания
- Содержат жидкостной компонент -> визуализируются на УЗИ (диаметр до 5 мм), вырабатывают минимальный уровень эстрогенов
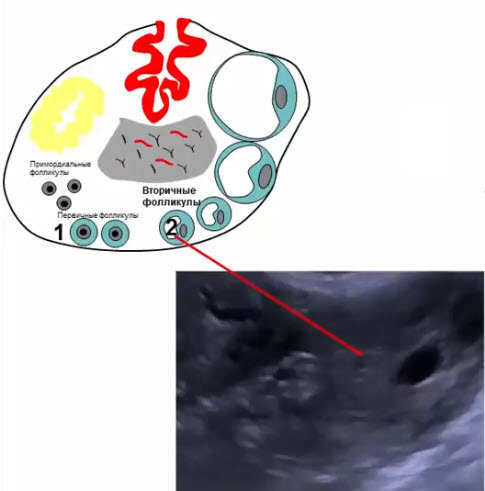
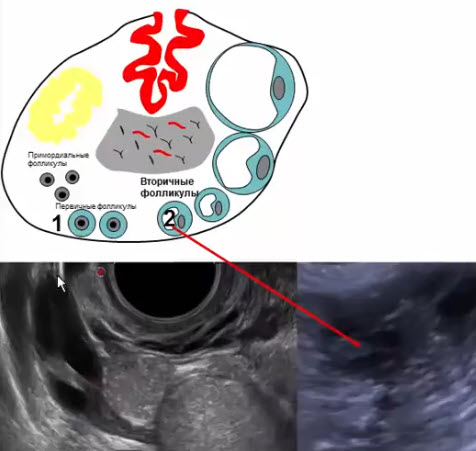
- Вторичные фолликулы
- Развиваются из первичных фолликулов под действием гонадотропных гормонов в период полового созревания и в репродуктивном периоде
- Диаметр 6-8 мм, в репродуктивном периоде нормальное количество -до 10 шт в продольном скане, располагаются по периферии
- Вырабатывают определенный уровень эстрогенов
- Доминантный фолликул
- Развивается из вторичных под действием гонадотропных гормонов в 1 фазу ОМЦ
- В норме — 1 доминантный в 1 из 2 яичников (сторона образования чередуется через месяц)
- Диаметр более 10 мм
- Активно вырабатывает эстрогены
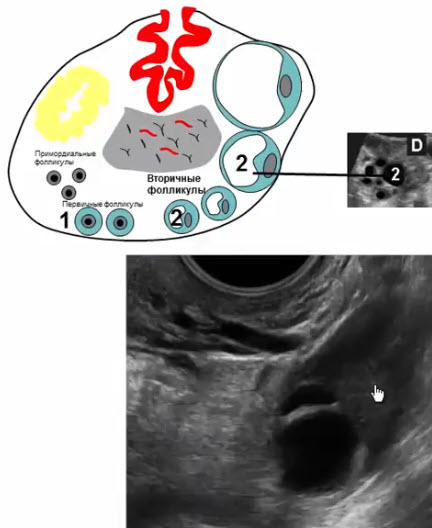
- Преовуляторный фолликул
- Развивается из доминантного к середине менструального цикла
- В норме — 1 преовуляторный в 1 из 2 яичников
- Диаметр от 18 до 30 (!) мм
- Активно вырабатывает эстрогены и незначительный уровень прогестерона
- №4 - cumulus oophorus
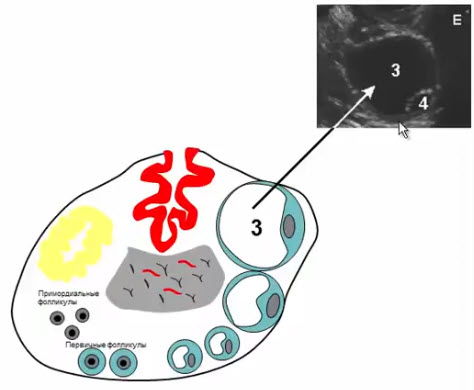
- Желтое тело
- Овариально-менструальный цикл
- Фазы менструального цикла
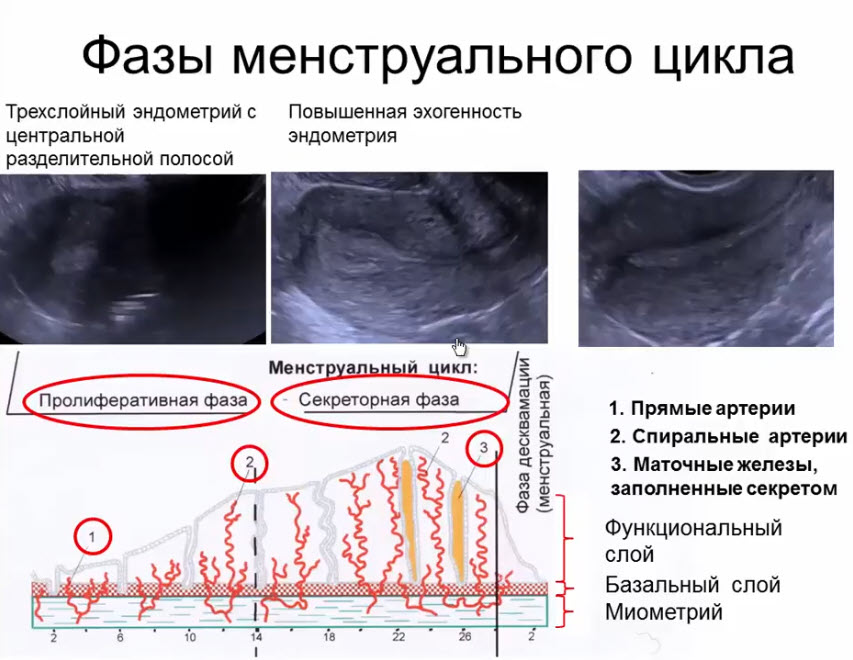
- Фазы овариального цикла
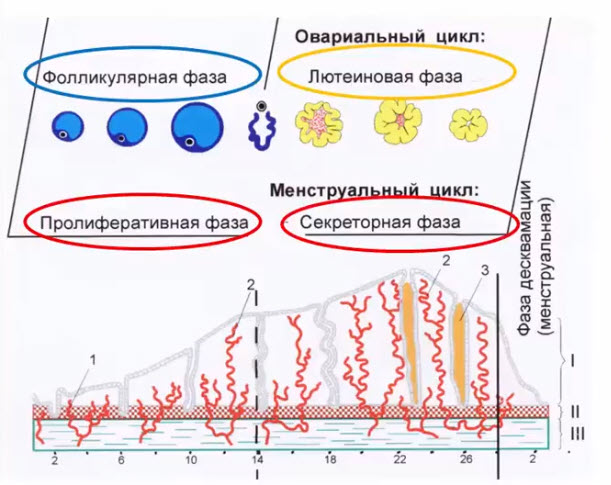
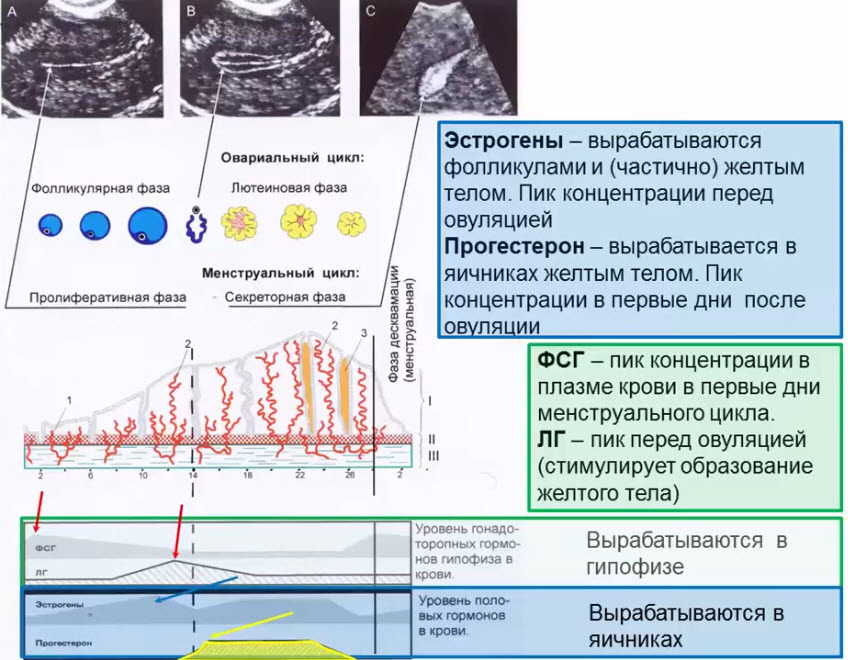
- Гормональная регуляция овариально-менструального цикла
- Продольное сечение органов малого таза женщины в репродуктивном периоде (ТАИ)
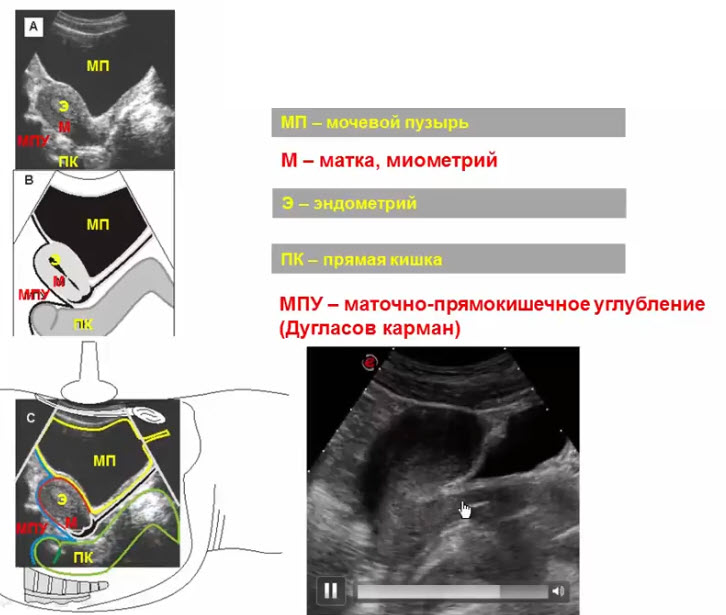
- ТАИ - трансабдоминальное исследование
- Адекватное наполнение мочевого пузыря: выше уровня дна матки
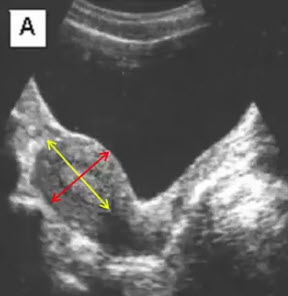
- Длина матки - расстояние от дна до внутреннего зева (< 70 мм)
- Толщина матки - расстояние от передней поверхности тела матки до задней строго перпендикулярно длиннику (< 42 мм)
- Ширина матки - расстояние от правой боковой стенки до левой (< 60 мм)
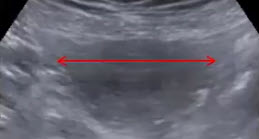
- ТВИ - трансвагинальное исследование
- Обязательное предварительное опорожнение мочевого пузыря
- Выведение матки строго срединной плоскости сечения с максимальным передне-задним размером эндометрия
- Принципы интерпретации УЗ симптомов
- Размеры матки (репродуктивный период)

- Гипоплазия матки (генитальный инфантилизм)
- I ст. - размеры матки не превышают
32*56 мм - II ст. - размеры матки не превышают 26*40 мм
- III ст.- размеры матки не превышают 21*30 мм
- I ст. - размеры матки не превышают
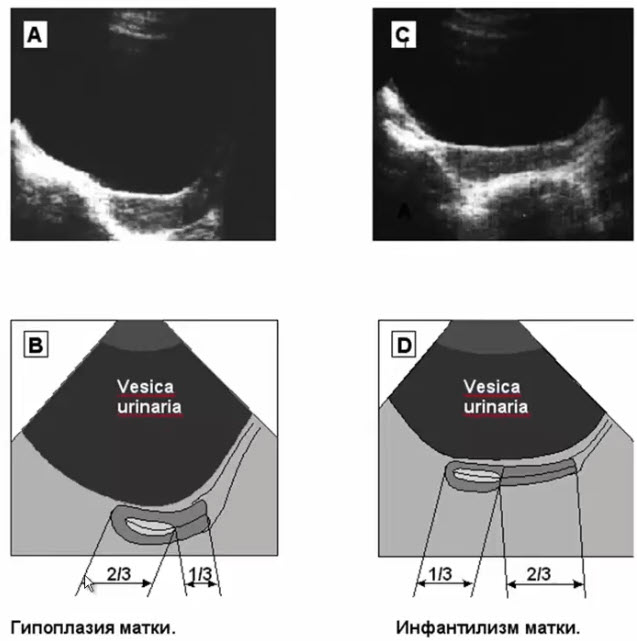
- Гипоплазия матки. Форма матки и соотношения размеров между телом и шейкой соответствуют нормальной взрослой матке (2:1), однако она пропорционально уменьшена в размерах Размеры тела матки не превышают 21x 30 мм. Причиной гипоплазии могут быть нарушения регулирующей функции гипоталамуса или снижение гормональной функция яичников
- Инфантилизм матки. Форма матки цилиндрическая Соотношения размеров между телом и шейкой соответствуют препубертатному периоду развития органа (1:2). Угол между шейкой и телом не сформирован. Размеры тела матки не превышают 32 x 56 мм при I степени. 26 x 40 мм при II степени и 21 x 30 мм при III степени инфантилизма органа.
- Сканограмма инфантильной матки
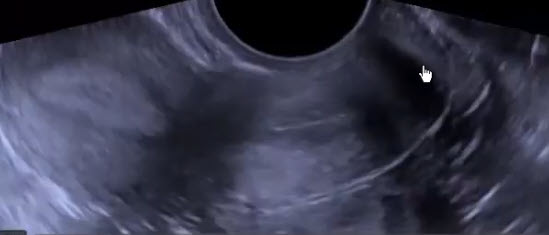
- М-эхо (срединный комплекс, отражение от срединных структур) = Эндометрий
- Репродуктивный период < 15 мм
- Менопауза < 5 мм
- Яичники
- Типичное положение яичников
- 1. Вертикальное (фиксация за счет lig.infundibulo-pelvica s. lig. suspensorium ovarii в области входа в малый таз)
- 2. Прилежит к внутренней подвздошной вене
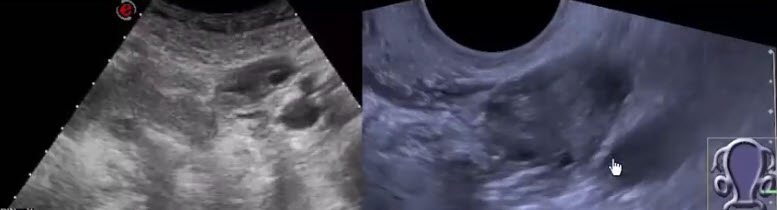
- Атипичное положение яичников:
- 1. Несостоятельность связочного аппарата яичника (lig.infundibulo-pelvica s. lig. suspensorium ovarii)
- 2. Один из симптомов периоофорита
- Нормативные эхографические параметры яичников
- Объем - до 8 см.куб. (норма), (линейные размеры имеют второстепенное значение)
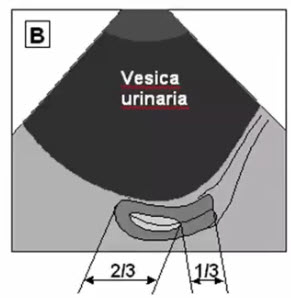
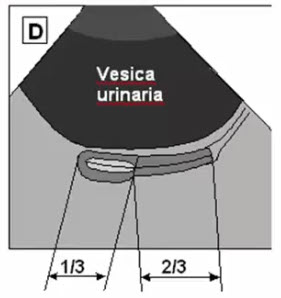
- Отношение Длина яичника \ Ширина матки < 1 \ 3
- Объем - до 8 см.куб. (норма), (линейные размеры имеют второстепенное значение)
- Фолликулы:
- по периферии органа
- не более 10 в срезе
- Диаметр преовуляторного фолликула - до 30 мм
- Размеры яичников у женщин репродуктивного возраста:
- Длина - 20-40 мм
- Передне-задний размер - 10-25 мм
- Ширина - 15-30 мм
- Объем яичников в различные сроки постменопаузы
- При менопаузе более 20 лет яичниковая ткань идентифицируется не чаще, чем в 3-5% случаев. Разница в объему правого и левого яичников не должна превышать 1 : 1,5

- Причины отсутствия изображения яичников
- Существуют клинические ситуации, когда получить изображение яичников не представляется возможным:
- постменопауза более 10 лет
- агенезия половых желез
- дисгенезия гонад — могут определяться недифференцированные фиброзные тяжи длиной 20-30 мм шириной 5 мм
- синдром тестикулярной феминизации -“пустой малый таз”
- недостаточный опыт врача ультразвуковой диагностики
- оперативное удаление
- Существуют клинические ситуации, когда получить изображение яичников не представляется возможным:
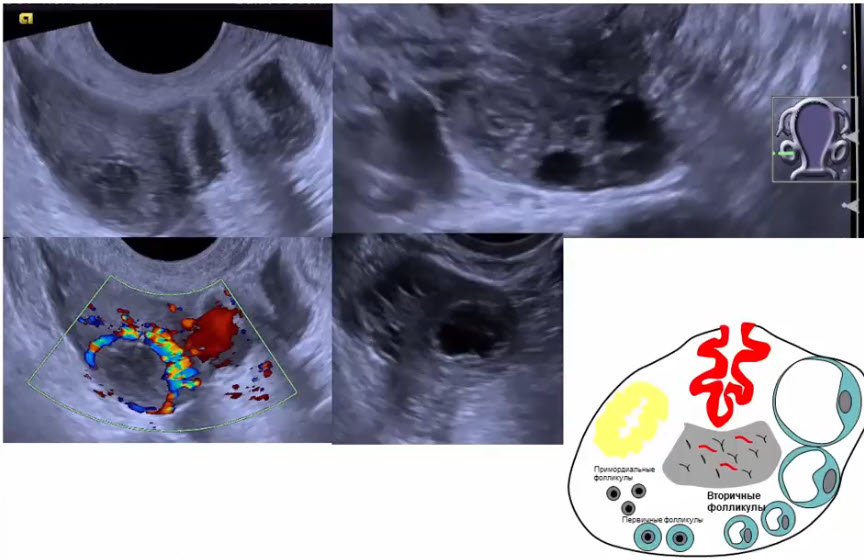
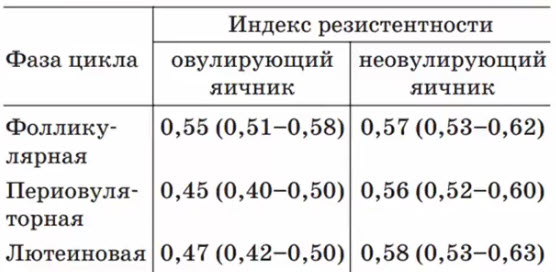
- Индекс резистентности в артериях яичников
- Изменение индекса сосудистого сопротивления в яичнике в зависимости от фазы менструального цикла и наличия или отсутствия овуляции
Дополнительный материал
Клиническая анатомия матки и придатков
Матка на фронтальном разрезе
Размеры матки нерожавшей женщины. Общая длина матки — 7-9 см Длина шейки матки — 2,5-3 см Ширина тела матки — 4-5 см Толщина тела матки — 2-3 см Толщина стенки матки —1-2 см Диаметр канала шейки 2 мм Масса матки — 50-70 г (рожавшей женщины — 100 г)
Матка — важнейший орган женской половой системы, обеспечивающий развитие и вынашивание плода. Топографо-анатомически матка является, если можно так выразиться, ключевым органом женского таза, так как она занимает срединное центральное положение среди органов и других анатомических структур малого таза.
Макроанатомическое строение матки достаточно простое.
На верхнем слайде представлен фронтальный разрез матки.
Прежде всего, в ней различают тело матки и шейку. В теле выделяют дно — самую верхнюю часть тела, расположенную выше углов матки, где в нее проходят маточные трубы.
Полость тела матки уплощена в переднезаднем направлении. Во фронтальной плоскости она имеет треугольную форму с вершиной, обращенной вниз к шейке матки.
Несколько суженное место перехода тела в шейку описывают как перешеек.
В шейке выделяют надвлагалищную и влагалищную части. В канале шейки различают внутренний зев (отверстие на уровне перешейка между телом и шейкой) и наружный зев (отверстие, открывающееся во влагалище).
Стенка матки состоит из трех слоев: эндометрия — слизистой оболочки матки, миометрия — основного мышечного слоя матки, и периметрия — серозной оболочки матки. Вот, собственно, все элементарные базовые сведения по анатомии матки, которые следует дополнить анатомометрическими сведениями, представленными на нижнем слайде.
Эти цифры тоже базовые, так как характеризуют матку нерожавшей женщины.
Каждый параметр представлен двумя цифрами от и до, то есть минимальными и максимальными значениями. Что имеется в виду?
Имеются в виду пределы индивидуальных различий соответствующего размера матки.
Так, общая длина матки индивидуально может изменяться в пределах от 7 до 9 см. При этом на длину шейки матки нерожавшей женщины приходится 2,5-3 см, то есть примерно одна треть.
Ширина тела матки в 4-5 см и толщина тела матки в 2-3 см указывают на двукратное превышение поперечного размера матки над переднезадним. Различия в толщине стенки матки от 1 до 2 см связаны с индивидуальными различиями в выраженности, то есть толщине миометрия.
Общая масса матки нерожавшей женщины находится в пределах 50-70 г, тогда как масса матки рожавшей женщины превышает этот параметр в два раза и более, равняясь в среднем 100 г.
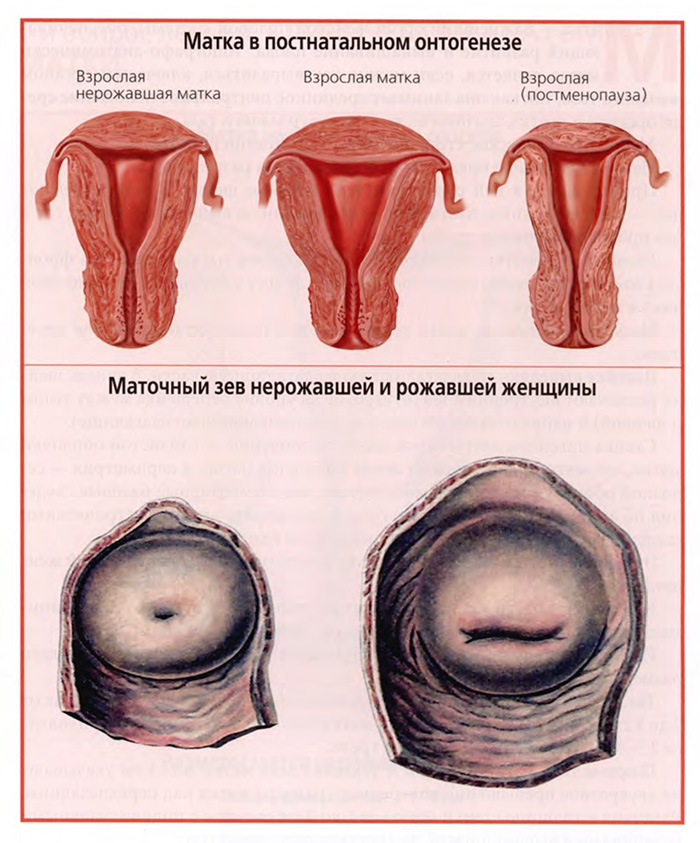
Представленную выше анатомическую характеристику матки следует дополнить теми макроанатомическими изменениями, которые происходят с маткой на протяжении второй половины постнатального онтогенеза после завершения юношеского возраста. Такие изменения представлены на рисунках верхнего слайда.
Левый рисунок соответствует тому описанию матки нерожавшей женщины, которое уже было дано выше. Видно хорошее развитие миометрия и тела, и шейки матки, некоторое преобладание толщины миометрия стенок тела матки над миометрием его дна, вытянутая вертикально полость матки.
У рожавшей матки, как видно на среднем рисунке, существенно увеличивается объем тела матки. Возрастает его поперечный размер, расширена полость матки, утолщен миометрий дна матки. По толщине он становится одинаковым с миометрием боковых стенок тела матки. А вот шейка матки макроскопически не претерпевает каких-либо существенных изменений.
Явные макроскопические изменения матки происходят в пожилом возрасте, как обозначено на правом рисунке, в постменопаузе.
Резко уменьшается тело матки за счет уменьшения толщины его стенки и сужения полости матки. Толщина стенки тела матки уменьшается, прежде всего, за счет частичной возрастной атрофии миометрия.
Наименьшие макроанатомические изменения происходят с шейкой матки. Она сохраняет прежние параметры, за исключением некоторого сужения шеечного канала.
Есть еще одно внешнее различие между маткой нерожавшей и рожавшей женщины. Оно представлено на нижнем слайде и касается формы наружного отверстия шейки матки (наружного маточного зева).
У матки нерожавшей женщины наружный зев имеет круглую форму и минимальные размеры (левый рисунок).
У матки рожавшей женщины он приобретает вытянутую в поперечном направлении щелевидную форму (правый рисунок).
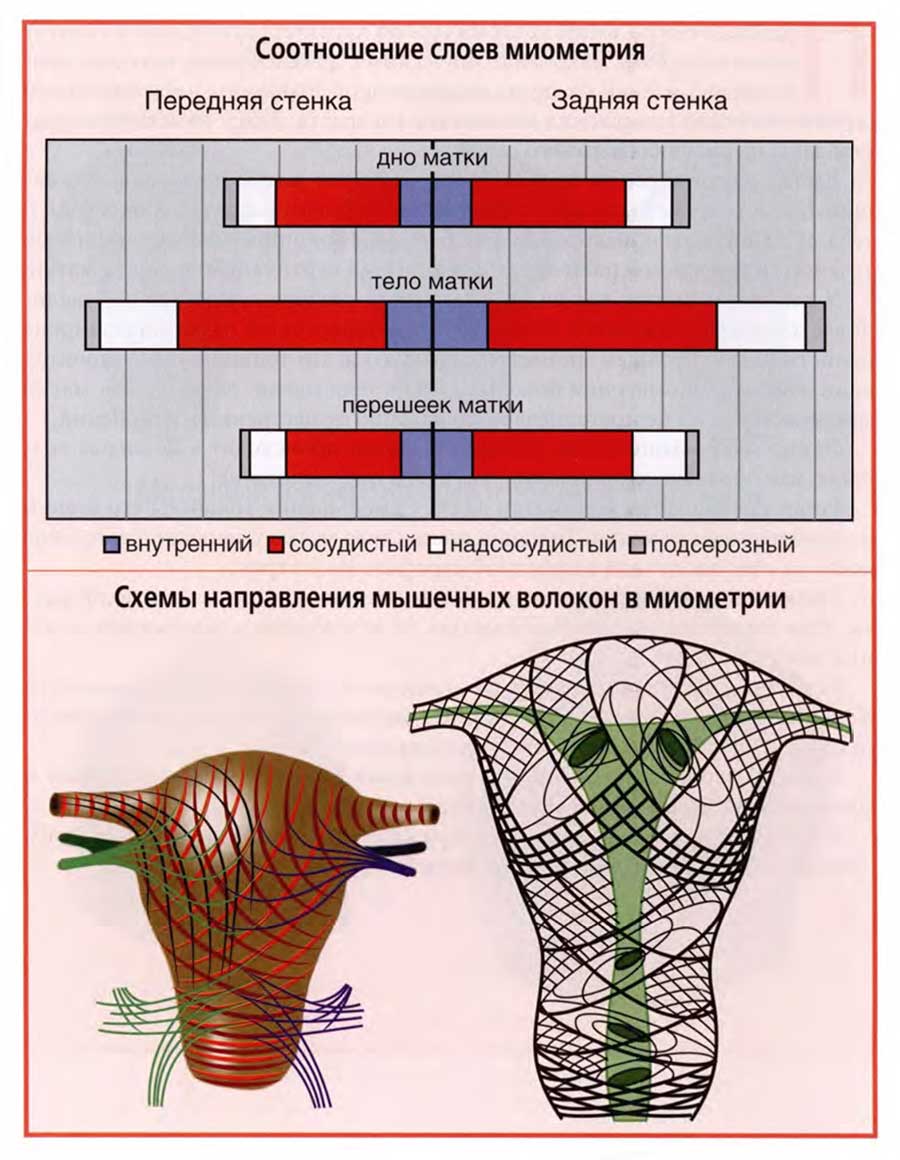
Матка по своему строению — прежде всего мышечный орган, основным слоем стенки которого является миометрий.
Мышечный слой миометрия неоднороден.
В теле матки выделяют внутренний, сосудистый, надсосудистый и подсерозный слои. Если названия трех слоев определяются их расположением в стенке матки, то название сосудистого слоя принято потому, что именно в этом слое располагается основная масса внутристенных кровеносных сосудов матки.
Толщина слоев различна и находится в определенных соотношениях друг с другом. Такие соотношения отражает диаграмма верхнего слайда.
На диаграмме видно, что из четырех слоев миометрия самым толстым в теле матки является сосудистый слой. При этом в стенках тела матки он наиболее толстый в сравнении с толщиной миометрия дна матки и перешейка.
Значительно тоньше сосудистого слоя внутренний, следующий сразу за слизистой оболочкой, и надсосудистый слои. И в этих слоях наблюдается некоторое преобладание толщины слоев стенок тела матки в сравнении с толщиной слоев дна и перешейка. Самый тонкий — наружный, подсерозный слой.
Важный раздел строения миометрия — архитектоника его мышечных волокон. На нижнем слайде представлены две схемы, демонстрирующие основные направления мышечных волокон в миометрии. Схемы взяты из разных руководств, но они сходным образом отражают закономерности архитектоники миометрия.
Мышечные волокна дна матки имеют вертикальное направление, спускаясь по передней и задней стенкам тела матки, они все больше приобретают косое, вертикально-поперечное направление. При этом чем ниже, ближе к шейке матки, тем их расположение становится преимущественно косопоперечным.
В шейке матки мышечные волокна располагаются поперечно, образуя кольцевые структуры.
Так строение миометрия выглядит на диаграмме, а его архитектоника в обобщенном, схематизированном виде.
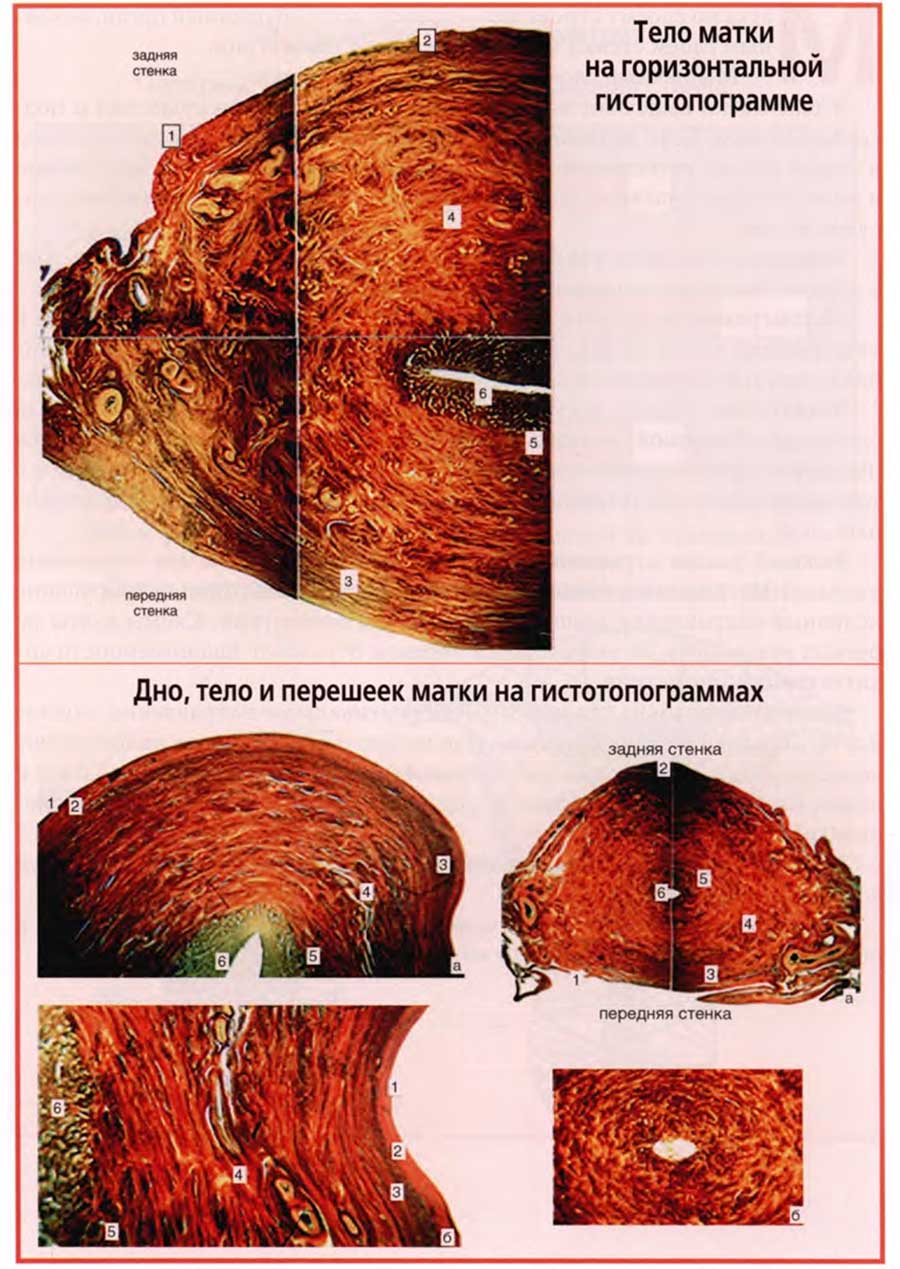
Я имею возможность представить вам строение миометрия не только на схемах и рисунках, но и на фотографиях с препаратов миометрия.
Эти препараты получены в результате исследований по строению миометрия, проведенных на нашей кафедре. Фотографии с таких препаратов содержатся на верхнем и нижнем слайдах. Это гистотопограммы, окрашенные по способу Ван-Гизона, по которому соединительная ткань окрашивается в малиново-красный, а мышечная ткань — в желтовато-коричневатый цвет. Фотографии выполнены через стереоскопический микроскоп при 8-кратных и 16-кратных увеличениях.
На верхнем слайде представлен горизонтальный срез правой половины тела матки. Хорошо видны слои стенки тела матки: серозная оболочка (1), подсерозный слой миометрия (2), надсосудистый (3), сосудистый (4), внутренний (5) слои миометрия, слизистая оболочка (6).
Нижний слайд содержит четыре фотографии гистотопограмм матки.
На верхнем левом снимке представлена сагиттальная гистотопограмма дна матки. Мышечные волокна располагаются сагиттально, а переходя на переднюю и заднюю стенки тела матки, приобретают вертикальное направление.
На латеральном нижнем снимке также сагиттальная гистотопограмма, но тела матки, ее передней и задней стенок. Видно, что мышечные волокна имеют вертикально-косое направление, так как они прослеживаются не на всем протяжении гистотопограммы, а на небольших отрезках.
На правых фотографиях — поперечные гистотопограммы шейки матки. Правая верхняя фотография демонстрирует слои миометрия, имеющие, как и в теле матки, те же цифровые обозначения. Видно циркулярное расположение мышечных волокон.
На правой нижней фотографии, сделанной при большем увеличении, видно, что в шейке матки мышечные волокна располагаются более рыхло, так как в шейке более развиты соединительнотканные прослойки между пучками мышечных волокон и отдельными мышечными волокнами.
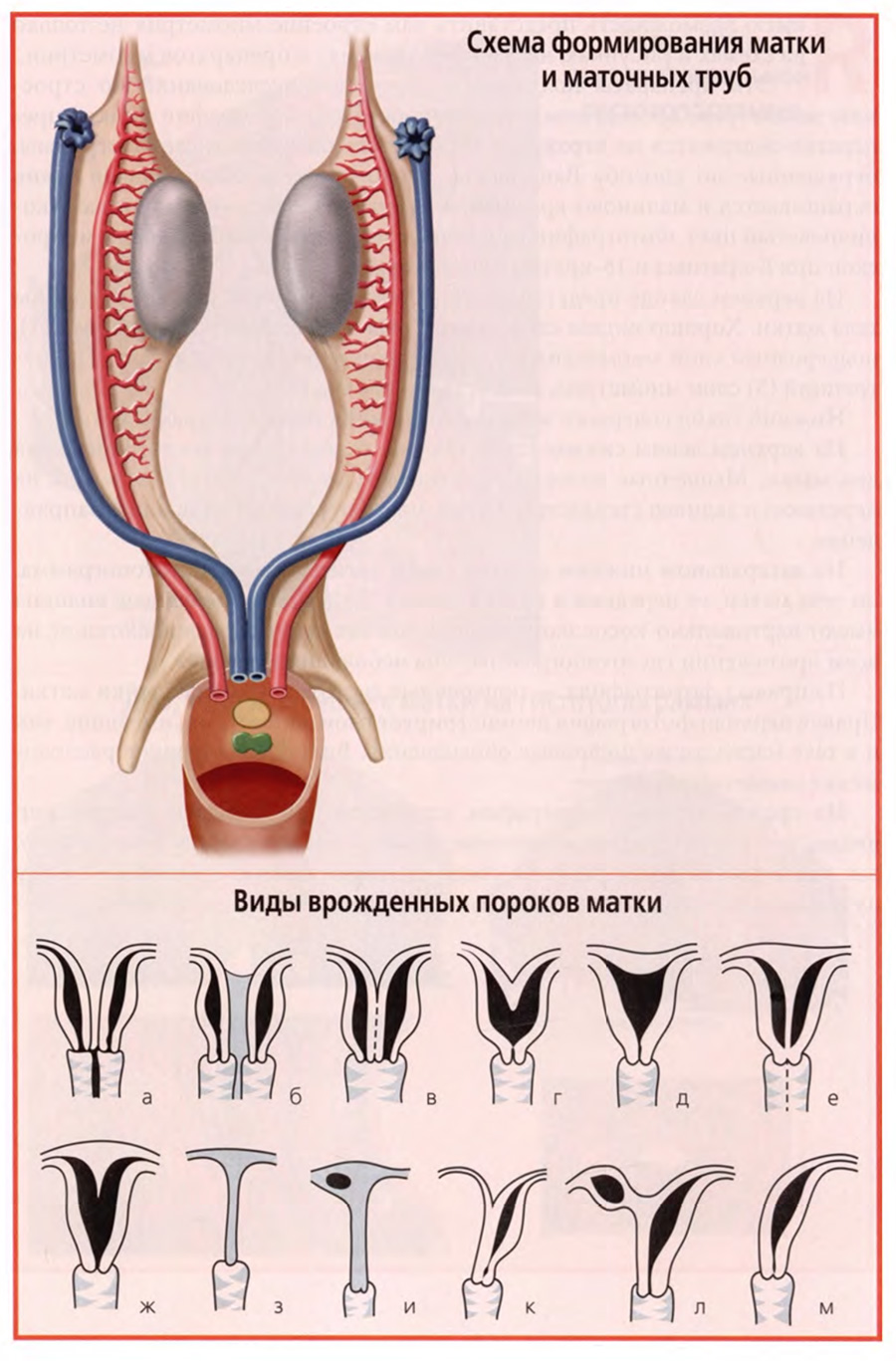
В акушерской клинике большое значение имеют аномалии и пороки развития матки. Их рассмотрение и правильная оценка возможны только на основе анализа развития матки в эмбриогенезе, прежде всего, учета главного принципа — развития единого непарного органа из парных эмбриональных зачатков. Для развития матки таким источником являются парные мюллеровы протоки, представленные на рисунке верхнего слайда.
Из большей части мюллеровых протоков развиваются маточные трубы.
Нижние части мюллеровых протоков сливаются вместе, и в результате дальнейших преобразований из них формируются матка и верхняя часть влагалища.
Если в эмбриональный период в процессе этих преобразований возникают какие-либо отклонения или нарушения, то результатом эмбрионального развития матки являются различные аномалии и пороки развития. Их можно расположить в виде своеобразного вариационного ряда в зависимости от глубины эмбриональных нарушений.
Такой ряд представлен на нижнем слайде. Он позволяет представить все аномалии и пороки развития матки в более последовательном, систематизированном виде.
Схематические рисунки верхнего ряда и левый нижнего демонстрируют диапазон пороков и аномалий в зависимости от глубины нарушения слияния протоков и ликвидации перегородки между ними. Крайним является вариант «а», когда вообще не происходит объединения мюллеровых протоков и образуются две матки и два влагалища. Рядом с ним вариант «б», где между двумя матками имеется соединительнотканная мембрана. Рядом с ним вариант «в», в котором две матки при одном влагалище сращены внутренними стенками. Кстати, двойная или двурогая матка для некоторых животных, особенно рождающих по несколько плодов, является их видовой нормой.
Следующая группа рисунков от варианта «г» до варианта «ж» демонстрирует степени нарушений в ликвидации внутренней продольной перегородки в полости матки. Может быть полное сохранение перегородки в варианте «е» или сохранение ее остатков в большей или меньшей степени.
Варианты «з» и «и» представляют случаи врожденного отсутствия матки как мышечного полого органа в результате глубокого нарушения, а по сути — прекращения эмбриогенеза матки.
Последняя группа вариантов «к», «л», «м» демонстрирует варианты развития матки из одного мюллерова протока с редукцией другого. В результате таких нарушений формируется так называемая однорогая матка.
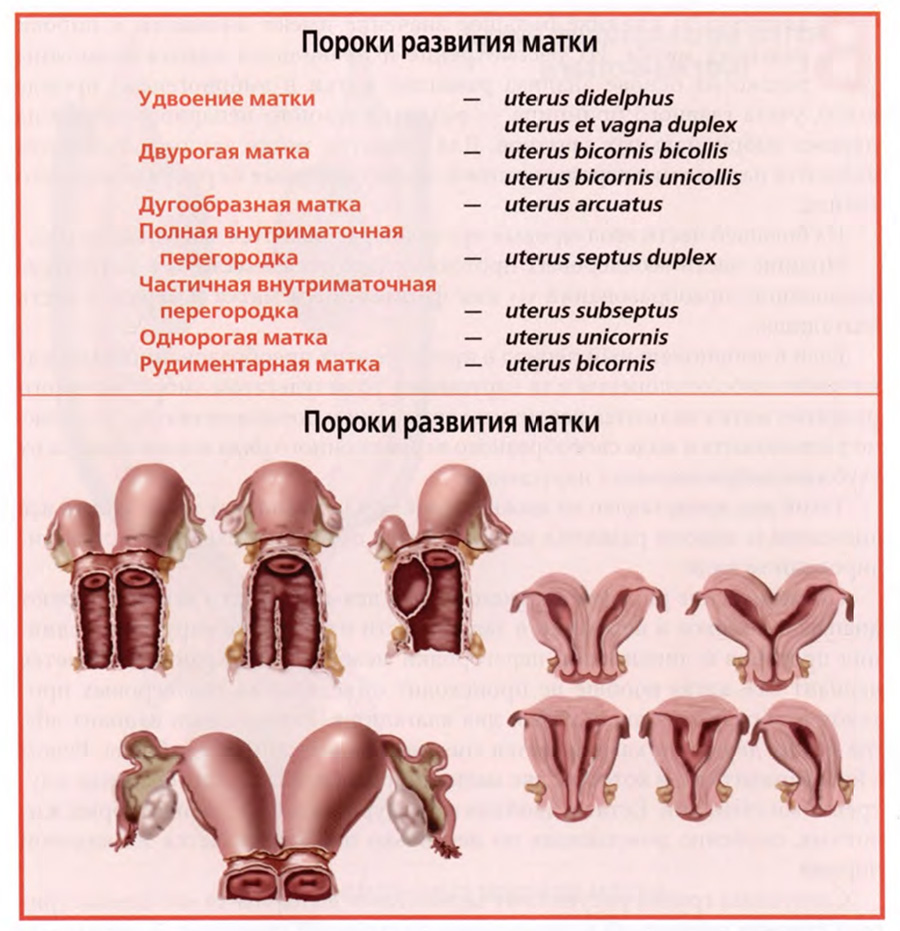
Проведенное выше рассмотрение нарушений в развитии матки определяет терминологию пороков развития матки и их номенклатуру. Перечень основных пороков развития матки в акушерстве представлен в следующем виде.
Перечень пороков развития матки.
• Удвоение матки.
• Двурогая матка.
• Дугообразная матка.
• Полная внутриматочная перегородка.
• Частичная внутриматочная перегородка.
• Однорогая матка.
• Рудиментарная матка.
Мы специально не стали в тексте приводить латинские наименования пороков развития матки, чтобы не усложнять изложение материала.
Такой перечень с латинскими наименованиями пороков развития матки продублирован на верхнем слайде.
Чтобы завершить рассмотрение раздела темы о пороках развития матки, полезно рассмотреть если не фотографии с препаратов, то рисунки с препаратов, которые представлены на нижнем слайде.
Эти рисунки сделаны американским анатомом и художником, профессором Фрэнком Неттером. На них представлены некоторые пороки, в том числе и некоторые варианты, не отраженные в приведенной классификации.
На левой половине слайда пять рисунков.
На нижнем рисунке полное удвоение матки. На крайних верхних рисунках варианты удвоения матки с недоразвитием одной из двух, справа с двумя влагалищами, слева — с недоразвитием одного из влагалищ. На среднем рисунке вариант с одной маткой и влагалищем, разделенным продольной перегородкой.
На правой половине слайда пять рисунков фронтальных разрезов матки. Можно видеть вариант двурогой матки, варианты полного или частичного разделения перегородкой полости матки и вариант однорогой матки.
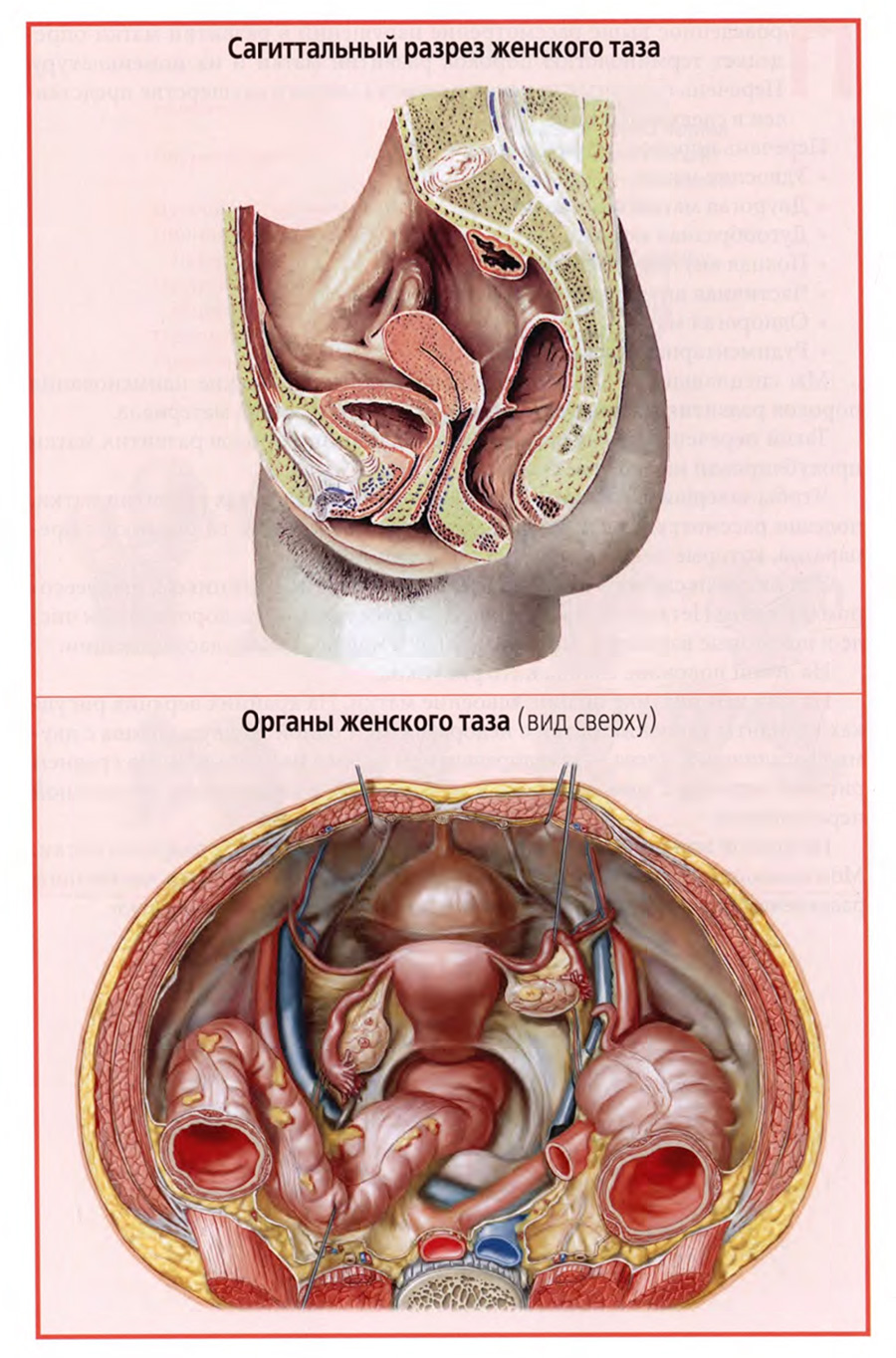
Один из ключевых вопросов при рассмотрении клинической анатомии матки — это ее расположение в полости малого таза и топографо-анатомические взаимоотношения с основными органами таза.
Частично топография матки уже рассматривалась на предыдущей лекции. Вы уже знакомы с сагиттальным разрезом малого таза, представленным на верхнем слайде.
Кстати, при изложении или изучении таких дисциплин, как клиническая анатомия, очень важно не только сообщать необходимые сведения устно или письменно, но и предъявлять иллюстрации. При этом среди них есть базовые, которые должны оставаться в нашей зрительной памяти и, следовательно, предъявляться не один раз.
Вот к числу таких иллюстраций относится рисунок верхнего слайда. Показывая его, мы уже писали, что тело матки и немного надвлагалищной части шейки располагаются в брюшинном этаже малого таза, а основная часть шейки — в подбрюшинном этаже, что матка занимает срединное положение в полости малого таза между мочевым пузырем и прямой кишкой. При этом ее шейка тесно соприкасается с мочевым пузырем спереди и со средним отделом прямой кишки сзади.
Рассматривался ход брюшины на матке, при котором брюшиной покрыта передняя поверхность тела матки до перешейка, а сзади брюшина покрывает не только заднюю поверхность тела матки, но и надвлагалищную часть шейки и задний свод влагалища. В результате впереди и позади матки образуются брюшинные углубления: мочепузырноматочное и прямокишечноматочное, более глубокое, имеющее большое клиническое значение, так как является самым низким местом брюшинной полости и доступно чрезвлагалищной пункции заднего свода.
В стороны от краев матки отходят парные широкие связки матки, являющиеся дупликатурой брюшины.
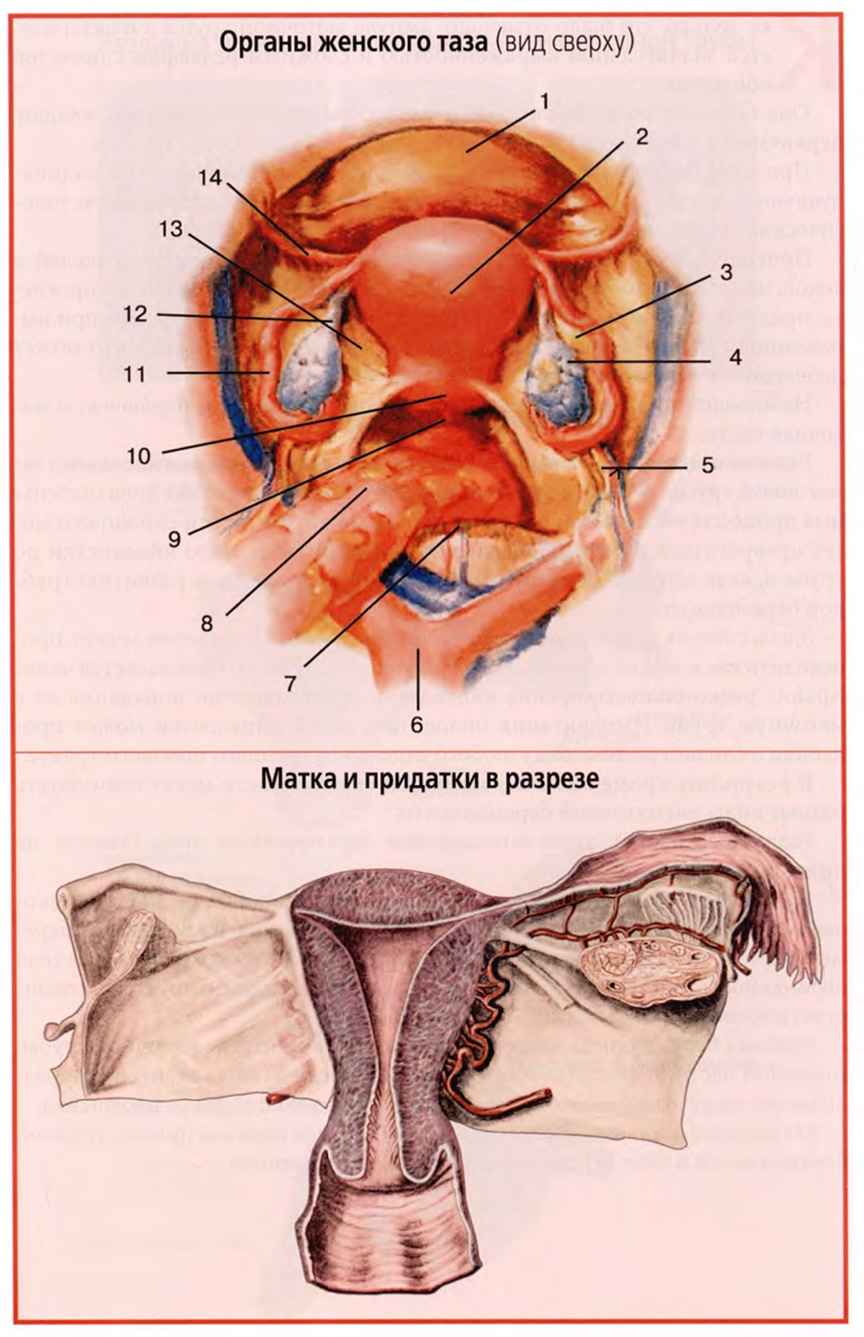
На нижнем слайде представлен еще один важный рисунок с видом на органы женского таза сверху, со стороны брюшной полости. Он подобен тому виду, который открывается при лапароскопии таза.
На рисунке хорошо видны три расположенных друг за другом органа: мочевой пузырь, матка и прямая кишка. По бокам матки видны маточные трубы и яичники.
Важно отметить, что маточные трубы, как и все широкие связки матки, не располагаются строго во фронтальной плоскости, а ближе к боковой стенке таза поворачивают кзади, где ампулярная часть маточной трубы окутывает яичник.
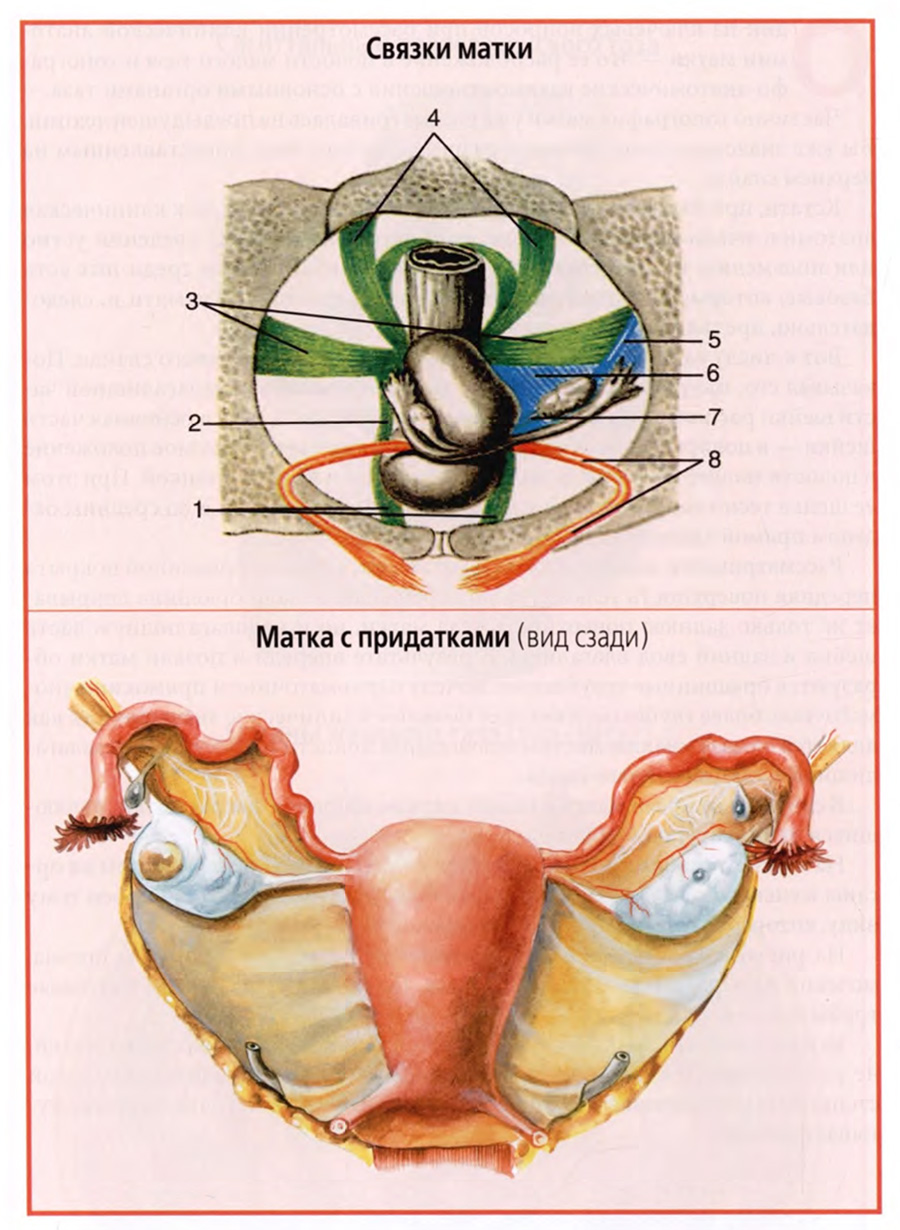
Обычно в учебниках и руководствах указывается, что матка хорошо фиксирована в полости малого таза.
К числу фиксирующих матку факторов относят, прежде всего, ее тесную связь с влагалищем и плотную фиксацию последнего при прохождении через мышечно-фасциальное дно малого таза, в основном мочеполовую диафрагму и частично тазовую диафрагму.
Кроме того, описывается ряд соединительнотканных связок, стабилизирующих положение тела и шейки матки, изображенные на рисунке верхнего слайда. К их числу относят: лобково-маточные (1 и 2) и крестцово-маточные связки (4), стабилизирующие положение шейки матки в переднезаднем направлении, кардинальные связки (3), расположенные в основании широких связок матки (6) и обеспечивающие срединное положение матки. Сами широкие связки матки никакого механического значения в стабилизации матки не имеют. Среди лобково-маточных связок выделяют лобково-пузырные и пузырно-маточные связки, а в крестцово-маточных связках выделяют маточно-прямокишечные связки.
Круглые связки матки (8), отходящие от ее углов вперед, как бы удерживают наклон и изгиб матки вперед.
Таким образом, фиксирующий аппарат матки можно представить в виде следующего перечня.
Фиксирующий и поддерживающий аппарат матки.
• Лобково-маточные связки.
- Лобково-пузырные связки.
- Пузырно-маточные связки.
• Крестцово-маточные связки.
- Маточно-прямокишечные связки.
• Широкие связки матки.
- Кардинальные связки.
• Круглые связки.
• Мышечно-фасциальное дно таза.
- Мочеполовая диафрагма.
- Частично тазовая диафрагма.
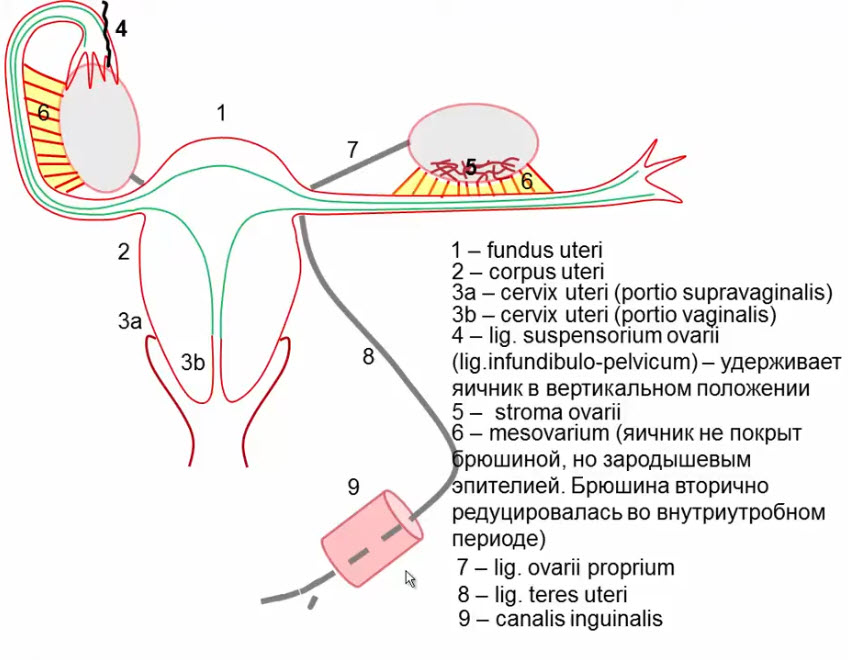
Парные широкие связки матки представляют собой дупликатуру брюшины, отходящую от краев тела матки к боковой стенке малого таза (нижний слайд). По верхнему краю широкой связки располагается маточная труба, к задней стенке прикрепляется яичник, соединенный собственной связкой яичника с углом тела матки. В сторону и вперед, приподнимая над собой передний листок широкой связки, проходит круглая связка матки.
С учетом такого строения в широкой связке матки выделяют следующие четыре части: брыжейку маточной трубы, mesosalpinx (верхняя часть связки), брыжейку яичника, mesovarium, часть заднего листка связки, к которому прикреплен яичник, брыжейку матки, mesometrium (основную часть широкой связки) и часть широкой связки, окружающую круглую связку, mesodesma.
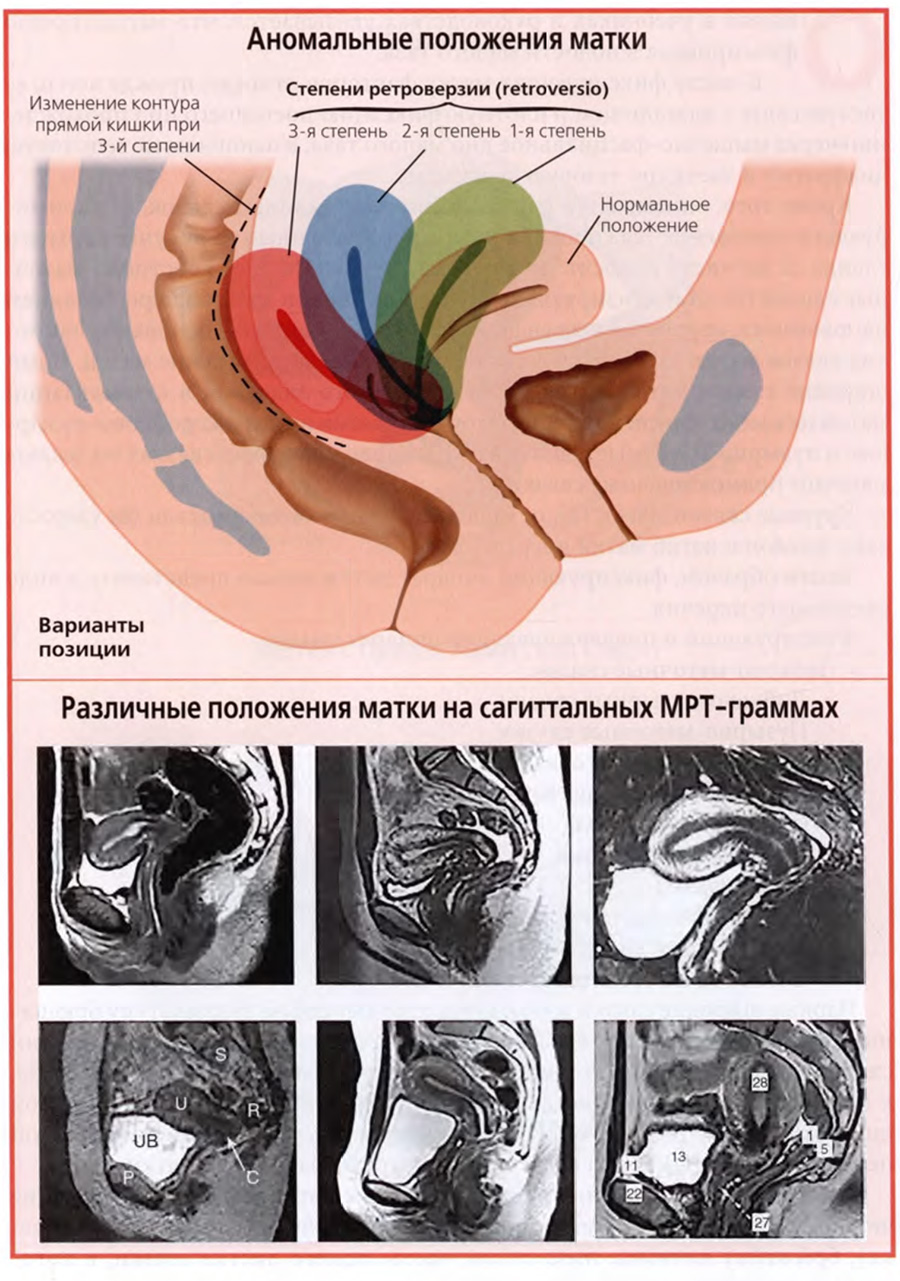
Типичное, или нормальное, положение матки описывают двумя терминами: «антефлексия», anteflexio, и «антеверзия», anteversio.
Антефлексия - это изгиб вперед тела матки по отношению к шейке, антеверзия — наклон всей матки вперед.
Наряду с этим в клинике встречаются случаи измененного, иногда говорят, патологического, положения матки. К таким измененным положениям относятся: тяжелая антефлексия, ретрофлексия, ретроверзия и ретропозиция.
Под тяжелой антефлексией следует понимать резкий изгиб тела матки по отношению к шейке примерно под углом 90°. Ретрофлексия retroflexio, — это изгиб тела матки назад по отношению к шейке, ретроверзия, retroversio — наклон всей матки кзади, ретропозиция, retropositio — устойчивое смещение матки назад в полости малого таза.
Варианты измененного положения матки, названные анормальными, представлены на верхнем слайде. На верхнем рисунке слайда видны разные степени ретроверзии матки. Три нижних рисунка демонстрируют на фоне обозначенной пунктирной линией нормального положения матки: тяжелую антефлексию (левый рисунок), ретропозицию (средний рисунок) и ретрофлексию (правый рисунок).
Таким образом, все варианты нормального и измененного положения матки могут быть представлены в следующей классификации.
Положение матки и его изменения.
. Нормальное:
- антефлексия;
- антеверзия.
• Измененное:
- тяжелая антефлексия;
- ретрофлексия;
- ретроверзия;
- ретропозиция.
Измененные положения матки имеют большое значение в акушерской практике. При таких измененных положениях может нарушаться развитие плода в матке. В крайних формах может вообще быть невозможным развитие и вынашивание плода или нормальное течение родов.
Полностью признавая и не умаляя клинического значения измененных положений матки, следует учитывать в оценке таких изменений, по крайней мере, два момента: во-первых, индивидуальные различия в положении матки у разных женщин, во-вторых, возможные изменения в положении матки в зависимости от наполнения мочевого пузыря и прямой кишки.
Современные возможности прижизненной магнитно-резонансной томографии позволяют это учитывать.
Присмотритесь к магнитно-резонансным томограммам нижнего слайда. На них видны и индивидуальные различия в выраженности антефлексии, и изменения в положении матки при наполненном мочевом пузыре.
Очень важно исследование изменения положения матки в зависимости от наполнения и положения окружающих органов.
Еще гениальный Н.И. Пирогов в своем «Атласе распилов через замороженное человеческое тело» приводит рисунки, иллюстрирующие различия в положении матки при пустом и наполненном мочевом пузыре.
В настоящее время, с применением прижизненной магнитно-резонансной томографии, возможно систематическое топографо-анатомическое и анатомометрическое изучение изменчивости в положении матки.
Такие исследования по магнитно-резонансно-томографической анатомии мужского и женского таза, наряду с выполненными и выполняемыми исследованиями по прижизненной компьютерно-томографической и магнитно-резонансно-томографической анатомии головного мозга, средостения, органов брюшной полости, забрюшинного пространства, проводятся на нашей кафедре.
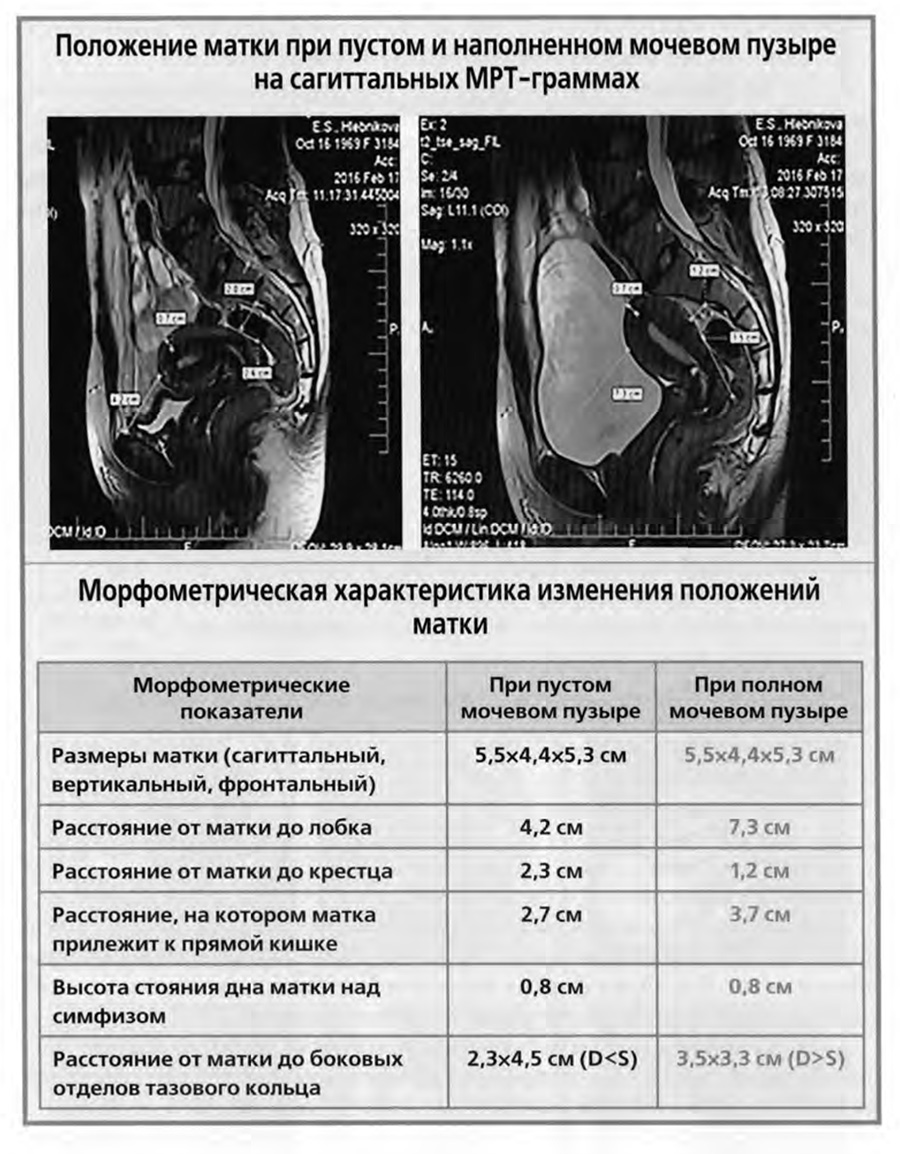
На верхнем слайде представлено одно наблюдение из подобного исследования.
На слайде две сагиттальные магнитно-резонансные томограммы малого таза одной и той же женщины: левая — при пустом мочевом пузыре, правая — при наполненном. На левом снимке при пустом мочевом пузыре матка находится в типичном положении антефлексии и антеверзии.
На правом снимке той же женщины, но при наполненном мочевом пузыре, передний изгиб тела матки по отношению к шейке и передний наклон матки практически исчезли, матка занимает вертикальное положение, смещена кзади, то есть занимает ретропозицию.
Величина таких изменений положения и смещения матки может быть измерена и оценена статистически. Результаты анатомометрических измерений одного наблюдения приведены в таблице нижнего слайда.
Из таблицы видно, что размеры матки при изменении наполнения мочевого пузыря не изменяются.
Расстояние матки от лобка увеличивается с 3,3 до 6,3 см, то есть почти в два раза, а расстояние до крестца уменьшается с 5,8 до 4,0 см.
Несколько увеличивается протяженность прилегания шейки матки к прямой кишке — с 4,3 до 5,0 см. Значительно возрастает выстояние дна матки над симфизом с 0,5 до 2,0 см.
При наполненном мочевом пузыре возможны и боковые отклонения матки от срединной плоскости.
Эти снимки и таблица — пример результата лишь одного наблюдения. Значительное количество имеющихся наблюдений позволит при завершении исследования провести вариационно-статистическую оценку всего диапазона индивидуальных топографо-анатомических изменений в положении матки и дать им клиническую оценку.
Приведенный пример — иллюстрация исследовательских возможностей современных методов прижизненной визуализации.
Представленное описание клинической анатомии матки позволяет выделить, по крайней мере, три важных клинико-анатомических признака в топографии матки: возможность индивидуальных и функциональных различий в положении матки, тесную непосредственную связь шейки матки впереди с мочевым пузырем, а сзади — с прямой кишкой и решающее значение мышечно-фасциального дна малого таза в фиксации матки.
Первый признак был только что продемонстрирован на магнитно-резонансных томограммах малого таза.
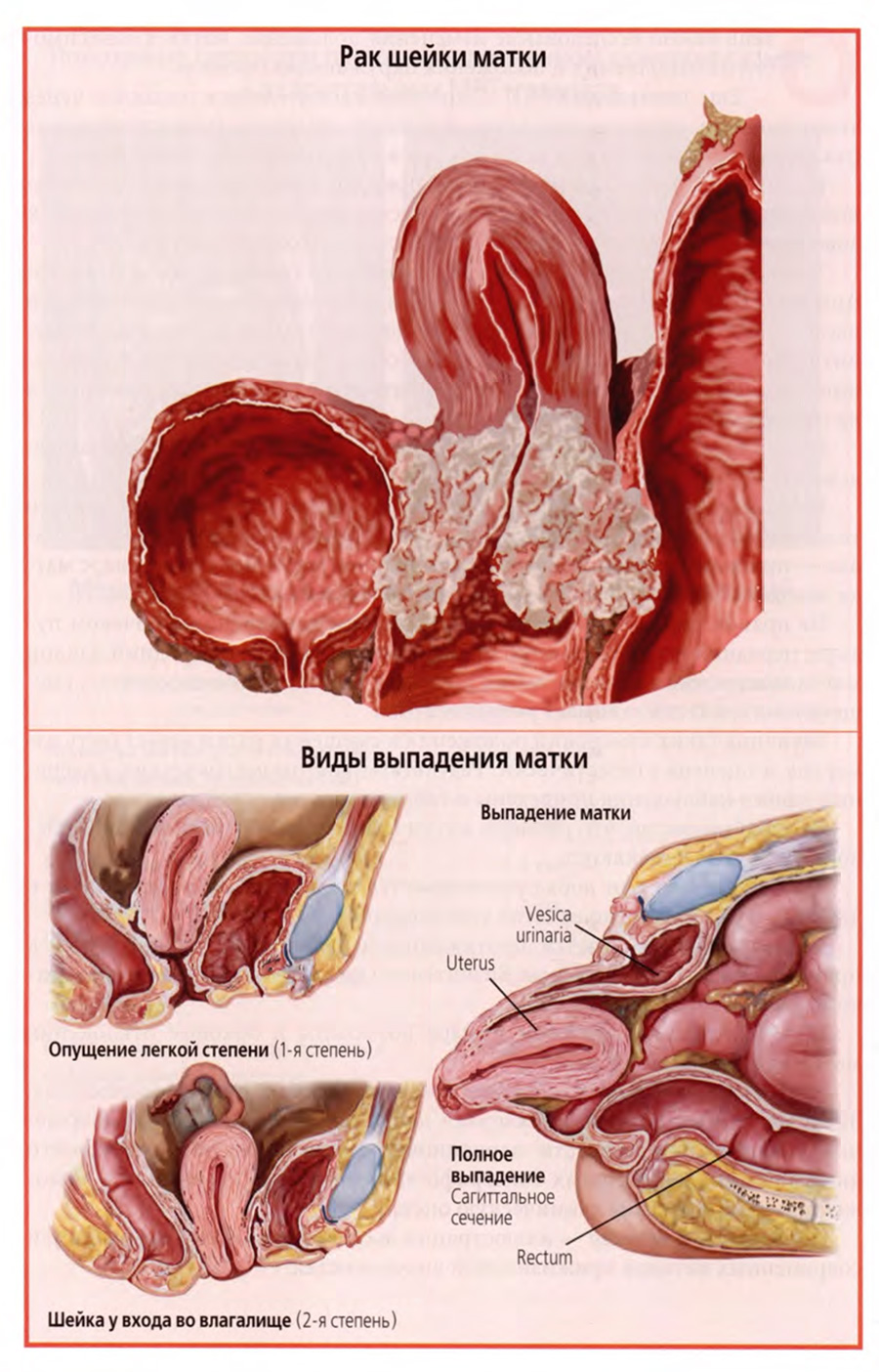
Клиническое значение анатомической взаимосвязи шейки матки с мочевым пузырем и прямой кишкой я хотел бы проиллюстрировать верхним слайдом.
На слайде помещен рисунок с патологоанатомического препарата, на котором раковая опухоль шейки матки прорастает вперед в стенку мочевого пузыря, а назад — в стенку прямой кишки.
Такое распространение злокачественной опухоли путем непосредственного прорастания характерно для органов, тесно соприкасающихся друг с другом, и должно учитываться в клинической практике.
Что касается клинического значения состояния мышечно-фасциального комплекса дна малого таза, то убедительным примером может служить такая патология, как выпадение матки.
На нижнем слайде представлены изображения разных степеней и стадий выпадения матки, связанных со слабостью или нарушениями анатомической структуры мышечно-фасциальной основы дна малого таза.
На рисунках представлены разные виды выпадений от небольшого пролапса во влагалище до полного выпадения матки за пределы наружных половых органов.
Если связывать эту патологию с конкретными анатомическими структурами, то из всех мышц дна малого таза необходимо выделить глубокую поперечную мышцу промежности, составляющую главную основу мочеполовой диафрагмы.
Детальнее мочеполовую и тазовую диафрагмы дна малого таза мы будем рассматривать на последней лекции, посвященной топографической анатомии дна малого таза и области промежности.
Клиническая анатомия маточных труб и яичников
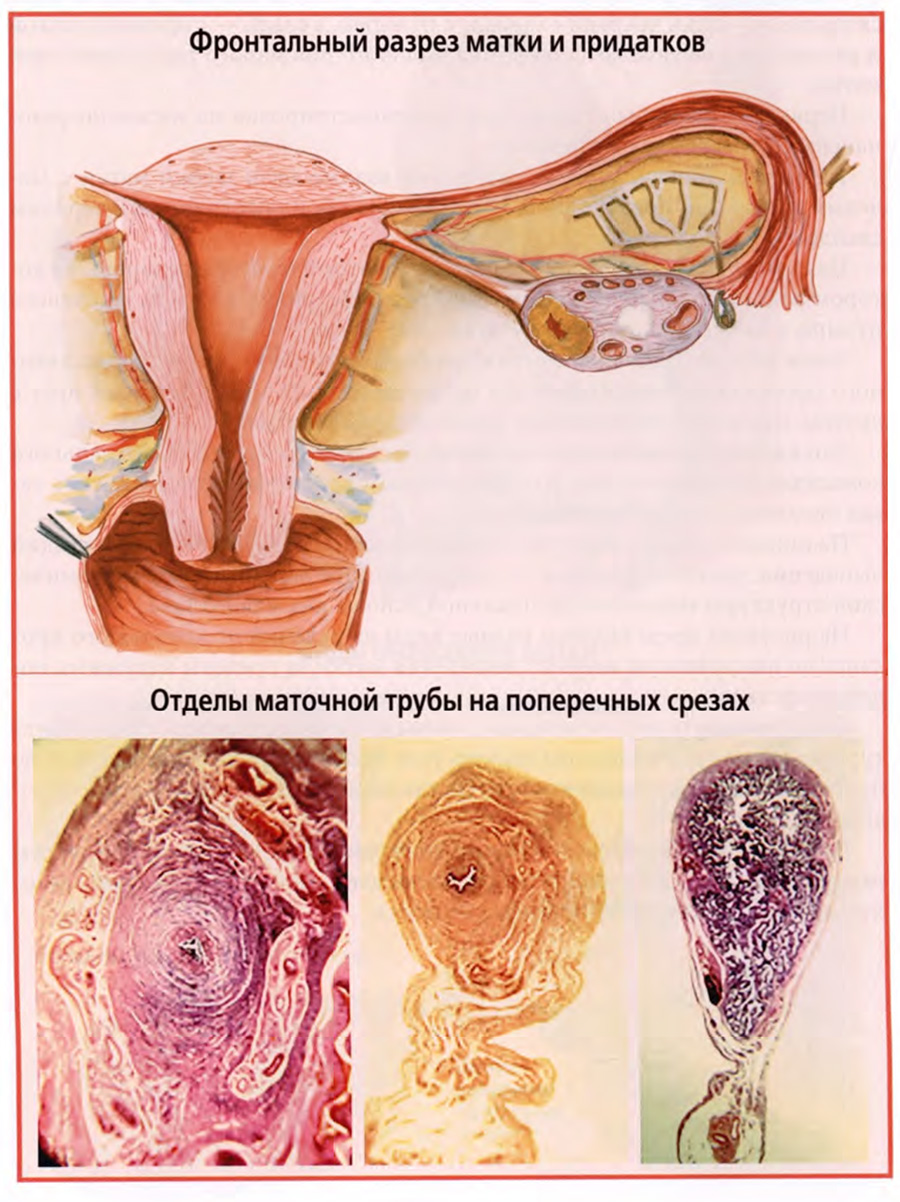
Левая и правая маточные трубы, левый и правый яичники носят обобщенное название «придатки матки», хотя это самостоятельные органы, выполняющие свои специфические функции.
Главная функция яичников — выработка яйцеклеток, функция маточной трубы — проведение яйцеклеток в полость матки. Все это общеизвестные истины, но все-таки на всякий случай не будет лишним их напомнить.
Маточные трубы располагаются в широких связках матки по их верхнему краю.
В маточной трубе различают: маточную часть, pars uterina, перешеек, istmus и ампулу, ampula. Ампула заканчивается воронкой, infundibulum.
У маточной трубы имеется два отверстия: маточное и брюшное. Брюшное отверстие обрамляют бахромки, fimbriae. Одна из них, самая длинная, проходящая по краю яичника, называется яичниковой. Именно по этой бахромке большая часть яйцеклеток по выходе из яичника попадает в просвет маточной трубы.
Стенка маточной трубы состоит из слизистой оболочки, подслизистой основы, мышечной оболочки и серозной оболочки.
Соотношения этих слоев и их микротопография различны в разных отделах маточной трубы, что видно на нижнем слайде.
На слайде показаны поперечные срезы маточной части (левый срез), перешейка (средний срез) и ампулы (правый срез).
Маточная часть длиной примерно 1 см находится в стенке матки в области ее угла. Она окружена мышечными волокнами миометрия, а также гнездными скоплениями кровеносных сосудов в ее стенке.
Среди слоев ее стенки по толщине преобладает мышечная оболочка. Слизистая оболочка тонкая, малоскладчатая, подслизистая основа слабо выражена. Серозная оболочка отсутствует, так как эта часть трубы целиком располагается в стенке матки.
В стенке перешейка маточной трубы слизистая оболочка, подслизистая основа и мышечная оболочка подобны таким же слоям маточной части трубы.
В отличие от маточной части трубы перешеек имеет серозную оболочку. Это брюшина широкой связки матки, окружающая маточную трубу. Больше того, в пределах перешейка может быть хорошо выражен подсерозный слой, содержащий большое количество кровеносных сосудов, особенно вен (средний срез нижнего слайда).
Значительно отличается по своему строению ампула трубы. Во-первых, она крупнее по размерам других отделов маточной трубы, во-вторых, среди слоев ее стенки преобладает слизистая оболочка, тогда как мышечная оболочка значительно тоньше.
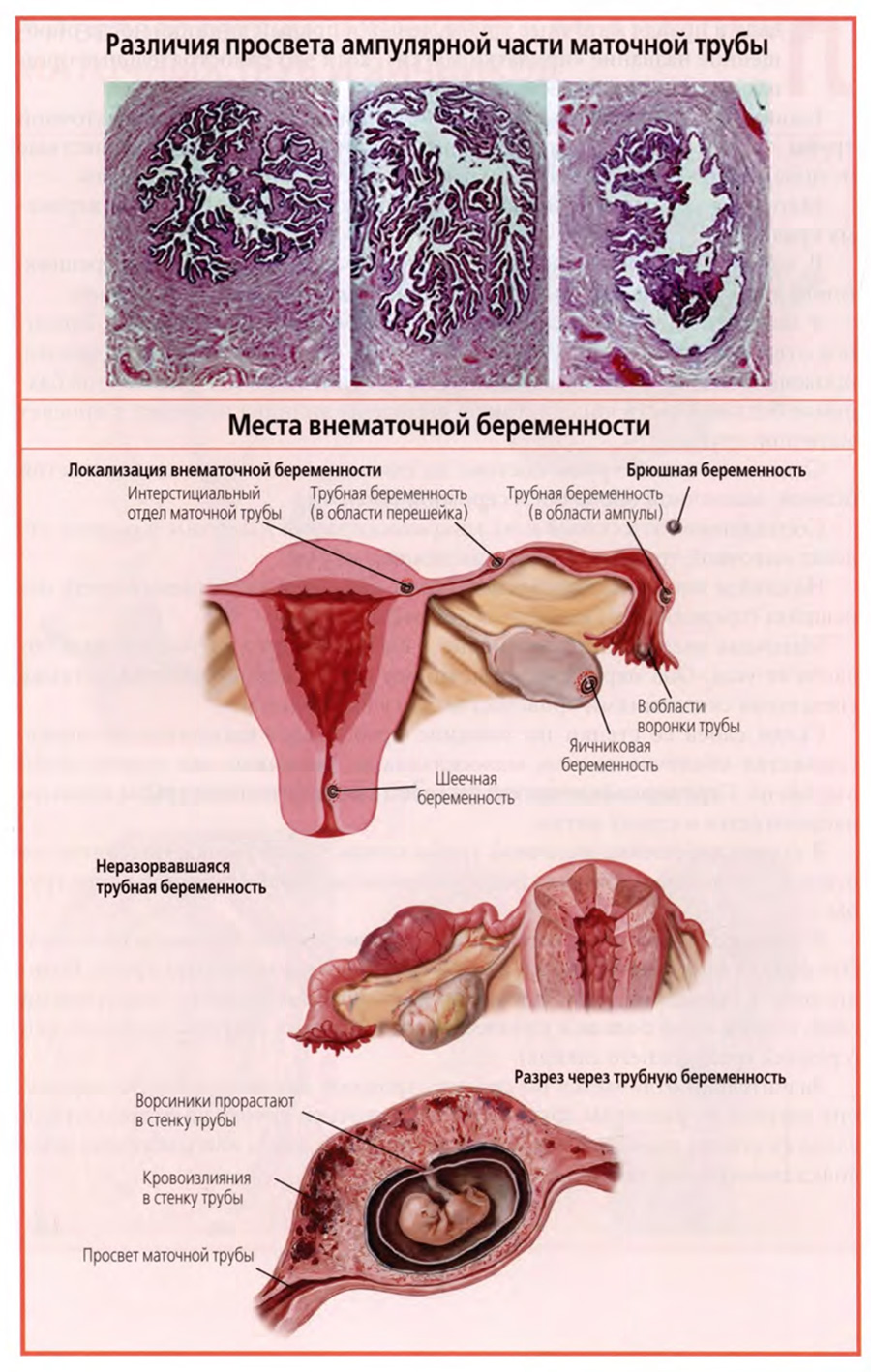
Как только что было отмечено, ампула маточной трубы характеризуется значительной выраженностью и сложным рельефом слизистой оболочки.
Она образует многочисленные и разнообразные по строению складки, первичные и вторичные.
При этом рельеф и выраженность складок слизистой оболочки индивидуально различны, что хорошо видно на трех снимках поперечных гистологических срезов ампулы, представленных на верхнем слайде.
Просвет ампулы может представлять собой сложную систему щелей и ходов, как это видно на левом снимке, иметь более свободную часть просвета, представленную на среднем снимке, или быть почти свободным при выраженной субатрофии слизистой и ее складок (правый снимок), что может наблюдаться в периоде менопаузы.
Небольшой просвет определенной сложности имеют и перешеек, и маточная часть.
Все это создает некоторые сложности при прохождении яйцеклетки по маточной трубе. А если к этому присоединяются какие-либо воспалительные процессы в слизистой оболочке маточной трубы, то эти сложности могут превратиться в непреодолимые препятствия движению яйцеклетки по трубе и, если это оплодотворенная яйцеклетка, привести к развитию трубной беременности.
Здесь следует иметь в виду, что оплодотворение яйцеклетки может происходить как в полости матки, так и в маточной трубе, что наблюдается чаще. Крайне редко оплодотворение яйцеклетки происходит до попадания ее в маточную трубу. Имплантация оплодотворенной яйцеклетки может произойти в слизистую оболочку любого отдела внутреннего полового тракта.
В результате кроме обычной маточной беременности могут возникнуть разные виды внематочной беременности.
Различные локализации внематочной беременности представлены на нижнем слайде.
На верхнем рисунке нижнего слайда показаны: крайне редкие яичниковая и внутрибрюшинная беременность, основной вид внематочной беременности — трубная беременность и, наконец, тоже очень редкая шеечная беременность, когда оплодотворенная яйцеклетка имплантируется в слизистую оболочку шейки матки.
Трубная беременность может развиться в любом отделе маточной трубы: маточной части, перешейке или ампуле. Но среди этих вариантов она развивается чаще в ампулярном отделе или в прилегающей части перешейка.
На среднем и нижнем рисунках нижнего слайда показан пример трубной беременности в зоне перехода ампулы трубы в перешеек.
Теперь мы можем перейти к рассмотрению яичника.
Яичник — женская половая железа размерами в среднем 1,5x1,5x1,0 см.
Яичник, как уже было показано на предшествующих слайдах, фиксирован к задней поверхности широкой связки матки посредством брыжейки яичника, мезовариум.
В полости малого таза он располагается на боковой стенке, в яичниковой ямке, выстланной париетальной брюшиной. Кстати, здесь под брюшиной спускается мочеточник, что может создать опасность при операциях на придатках матки.
Яичник занимает почти вертикальное положение. В нем различают: трубный конец (полюс) яичника, маточный конец (полюс), медиальную и латеральную боковые поверхности, брыжеечный и свободный края.
Уже отмечалось, что по свободному краю спускается яичниковая бахромка воронки ампулы маточной трубы.
Трубный конец яичника фиксирован подвешивающей связкой яичника, маточный конец связан с маткой собственной связкой яичника, проходящей к углу матки между листками широкой связки матки.
Такое типовое положение и анатомическое строение яичника уже показывалось на одном из предыдущих слайдов.
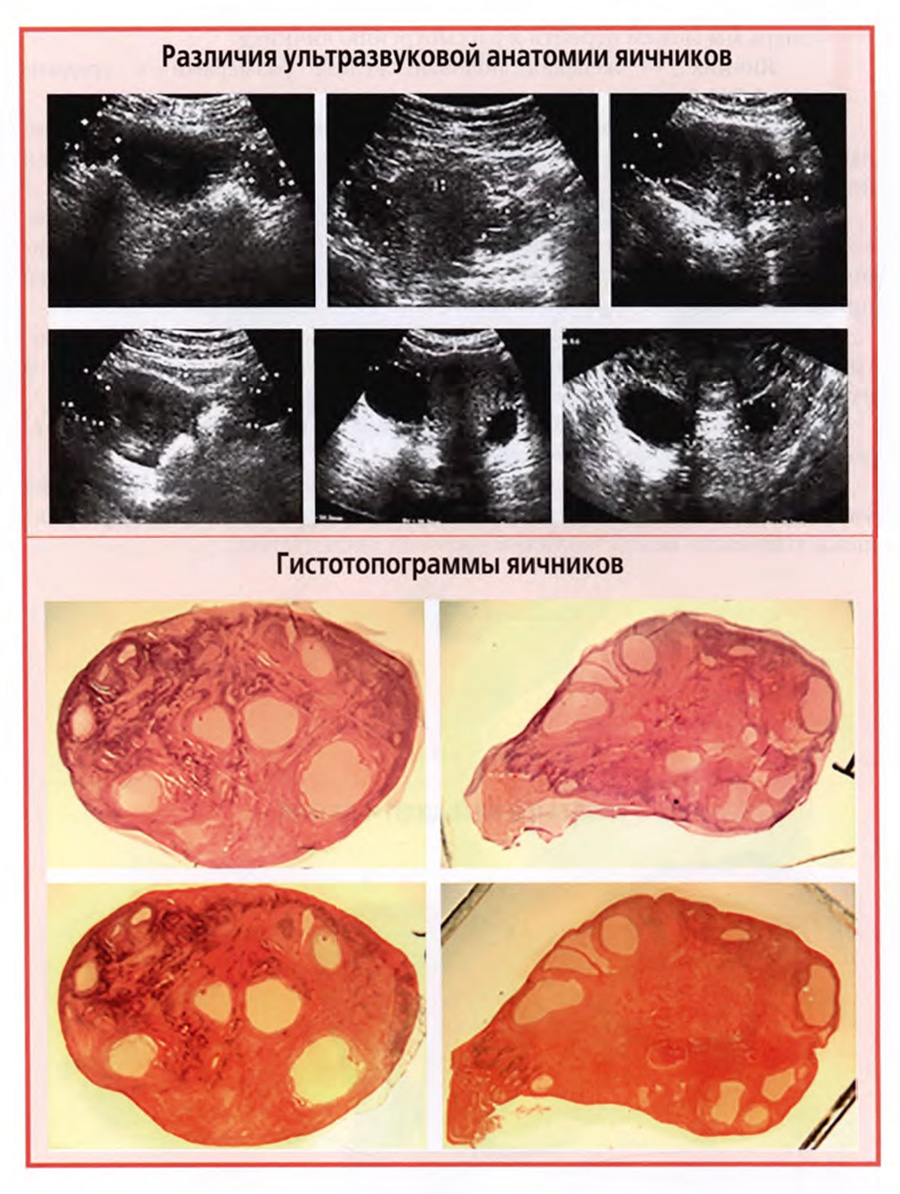
Но дело в том, что прижизненно положение яичника может индивидуально варьировать у разных женщин и даже у одной и той же в разных ситуациях. Поэтому мы хотели бы проиллюстрировать это положение шестью снимками ультразвуковых исследований яичников, представленными на верхнем слайде.
На снимках видно, что оба яичника могут располагаться симметрично или асимметрично по отношению к матке, на ее уровне или позади, на разном расстоянии от краев матки. Такие различия должны учитываться при анализе результатов ультразвуковых исследований.
Яичник покрыт зародышевым эпителием, под которым располагается белочная оболочка. В строме яичника выделяют корковое вещество, содержащее везикулярные яичниковые фолликулы, находящиеся на разных стадиях созревания, и мозговое вещество, в котором располагается основная масса внутриорганных кровеносных сосудов. В строме яичника рожавших женщин находятся желтые тела.
На нижнем слайде показаны гистотопограммы двух яичников, окрашенных двумя окрасками: гематоксилином-эозином и по Ван-Гизону пикрофуксином.
Гистотопограммы представляют собой плоскостные срезы через весь яичник от одного конца до другого. Фотографии выполнены через стереоскопический микроскоп под 8-кратным увеличением.
Такие условия позволяют представить макромикроскопическую картину строения яичника.
На гистотопограммах видны различия в выраженности коркового и мозгового вещества, в расположении желтых тел, небольших внутриорганных кист.



















2 комментария
Для покупки прейдите по ссылке https://shopdon.ru/kniga-ultrazvukovaya-diagnostika-atlas-uchebno-prakticheskoe-posobie/