Блокада большого и малого затылочных нервов. Интервенционное лечение боли под контролем УЗИ. Лекция для врачей
Лекция для врачей "Блокада большого и малого затылочных нервов. Интервенционное лечение боли под контролем УЗИ" (отрывок из книги "Ультразвуковая навигация в интервенционном лечении боли. Иллюстрированное пошаговое руководство" - Ф. Пенга, Р. Финлейсона, С. Х. Ли, А. Бхатии)
Блокада большого и малого затылочных нервов
Показания к проведению блокады
Блокада большого и малого затылочных нервов применяется при различных видах хронической головной боли первичного и вторичного генеза (см. ниже). Пациенты с указанными видами боли ощущают заметное облегчение после блокады затылочных нервов. Целью блокады затылочных нервов при болевом синдроме первичного генеза является блокада нейронной связи между чувствительными волокнами затылочных сегментов и ядрами тройничного нерва, а также всей цепочки рефлекса до таламуса и коры головного мозга. Временная супрессия сигналов большого затылочного нерва может модулировать центральные ноцицептивные пути и снижать центральную сенсетизацию.
Традиционно блокада большого затылочного нерва осуществляется «вслепую», врач полагается на анатомические признаки расположения верхней выйной линии. Этот метод может привести к высокому риску инъекции в затылочную артерию или неэффективной блокаде. Частота осложнений указанного метода — 5—10%, включая развитие головокружения, затуманенного зрения и потерю сознания. Применение ультразвукового контроля не только снижает риск осложнений, но и повышает эффективность блокады.
Анатомия
Большой затылочный нерв является медиальной ветвью дорсальной первичной ветви шейного спинномозгового нерва С2 и частью дорсальной ветви нерва СЗ. Нерв выходит ниже задней дуги второго шейного позвонка, проходит над косой мышцей головы и далее в краниальном направлении по косой траектории между нижней косой мышцей и полуостистой мышцей головы. В этой части нерв часто ущемляется. Затем большой затылочный нерв перфорирует трапециевидную мышцу и опускается с медиальной стороны затылочной артерии для иннервации задней части шеи и волосистой части головы (рис. 2.1).
Малый затылочный нерв — краниальная ветвь поверхностного шейного сплетения, находящегося под грудино-ключично-сосцевидной мышцей. Нерв формируется из волокон вентральных ветвей С2 и СЗ нервов; огибая их заднюю границу, проходит краниально к теменно-затылочной области, где он делится на конечные ветви для иннервации латеральной части затылка (кожи позади и над ухом) (рис. 2.2).
Показания к проведению блокады затылочных нервов при головной боли
Виды головной боли:
- первичного генеза (мигрень, кластерная головная боль, боль после сотрясения головного мозга);
- вторичного генеза (цервикогенная головная боль и затылочная невралгия).
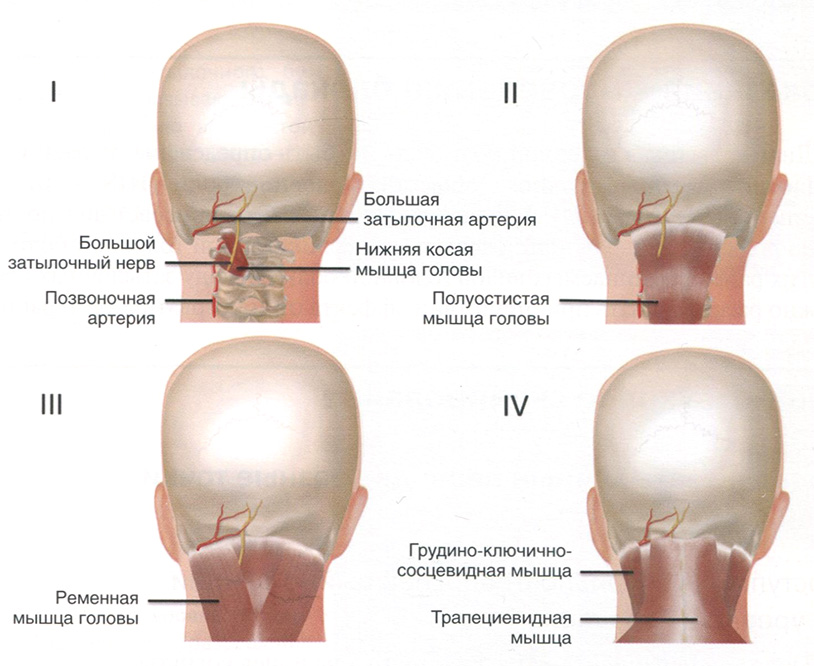
Рис. 2.1. Четыре слоя мышц, относящихся к большому затылочному нерву. (Напечатано с разрешения Филипа Пенга. Образовательная серия)
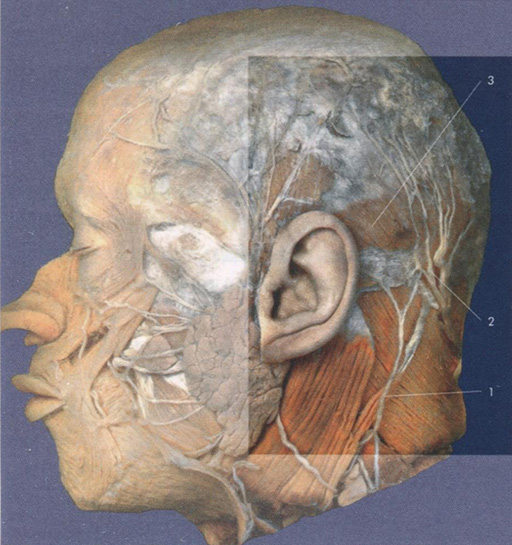
Рис. 2.2. Малый затылочный нерв (1), большой затылочный нерв (2), затылочная мышца (3)
Показания к проведению блокады
Диагноз и генез головной боли должны быть определены согласно классификации Международного общества головной боли (IHS — от англ. International Head Societ). Блокада затылочных нервов играет диагностическую роль при затылочной невралгии и цервикогенной головной боли. Для других ранее упоминаемых видов головной боли блокаду затылочных нервов можно рассматривать при отсутствии эффекта от консервативной терапии.
Ультразвуковое сканирование
Большой затылочный нерв: две разные точки сканирования
Доступ проксимально от верхней выйной линии на уровне С2 позвонка
• Положение пациента — на животе, голова и шея согнуты.
• Датчик — линейный, 12—18 МГц.
Ключевые точки — остистый отросток позвонка С2 и нижняя косая мышца головы.
Скан 1. Затылочный бугор (датчик в поперечной позиции, рис. 2.3).
Скан 2. Остистый отросток позвонка С2. Показан расщепленный остистый отросток ниже затылка (рис. 2.4).
Скан 3. Датчик перемещен латерально для визуализации нижней косой мышцы головы и полуостистой мышцы; для лучшей визуализации этих мышц латеральный конец датчика повернут слегка краниально для расположения его параллельно продольной оси мышцы (рис. 2.5). С этого момента становится видна пластинка позвонка С2 в форме лодки и находящаяся в ней нижняя косая мышца головы. Граница между нижней косой и полуостистой мышцей хорошо визуализируется. Большой затылочный нерв располагается между нижней косой и полуостистой мышцами.
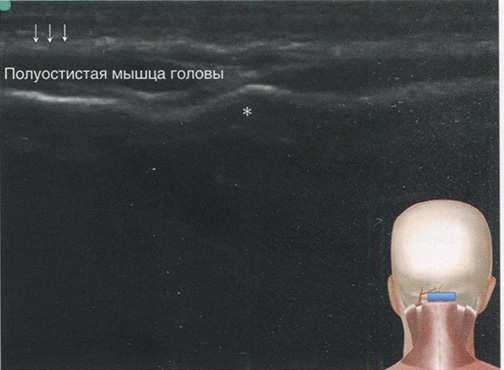
Рис. 2.3. Скан затылочного бугра (*). Стрелки указывают на поверхностную фасцию волосистой части головы. Позиция ультразвукового датчика на изображении в левом нижнем углу. (Напечатано с разрешения Филипа Пенга. Образовательная серия)
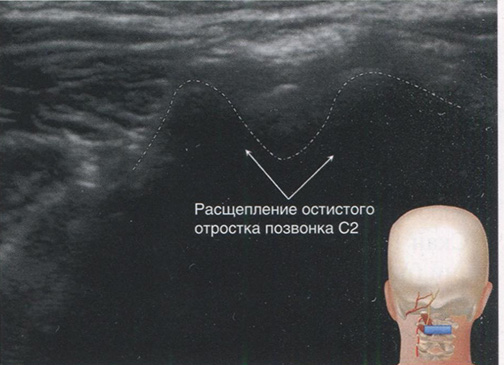
Рис. 2.4. Скан на уровне позвонка С2. (Напечатано с разрешения Филипа Пенга. Образовательная серия)
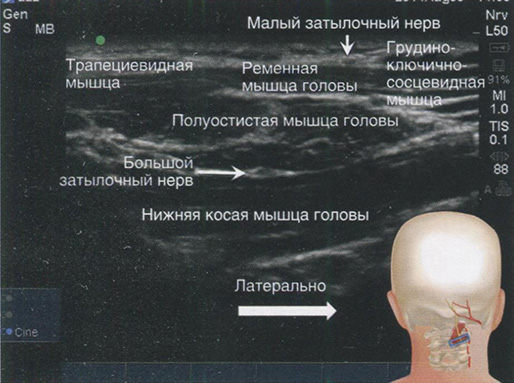
Рис. 2.5. Скан на уровне позвонка С2 с латеральным концом датчика, повернутым к латеральной массе позвонка С1. (Напечатано с разрешения Филипа Пенга. Образовательная серия)
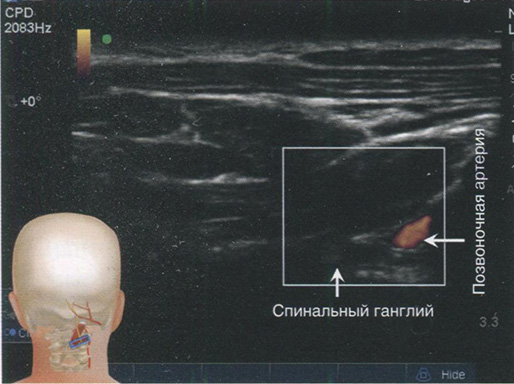
Рис. 2.6. При дальнейшем движении датчика в латеральном направлении, как показано на рис. 2.5, и использовании режима допплер в поле зрения появляются позвоночная артерия и спинальный ганглий. (Напечатано с разрешения Филипа Пенга. Образовательная серия)
Скан 4. Допплеровское сканирование в латеральной области изображения демонстрирует позвоночную артерию и спинальный ганглий (рис. 2.6).
Дистальный доступ на уровне затылка
- Положение пациента — на животе/сидя.
- Датчик — линейный, 12—18 МГц.
Ключевые точки — верхняя выйная линия и затылочный бугор.
Скан 1. Верхнее изображение отражает поперечный вид верхней выйной линии (рис. 2.7, а).
Скан 2. Нижнее изображение демонстрирует латеральное движение датчика до момента визуализации большой затылочной артерии (рис. 2.7, б). Большой затылочный нерв обычно не виден, так как здесь он разделяется на мелкие ветви. Тем не менее визуализация артерии помогает направить иглу латеральнее артерии.

Рис. 2.7. Скан затылочного бугра (*), стрелки указывают на поверхностную фасцию головы (а). Режим допплера помогает визуализировать затылочную артерию, которая находится в одном фасциальном пространстве с большим затылочным нервом (б). (Напечатано с разрешения Филипа Пенга. Образовательная серия)
Блокада малого затылочного нерва
- Положение пациента — на животе/сидя.
- Датчик — линейный, 12—18 МГц.
Ключевые точки — задняя граница грудино-ключично-сосцевидной мышцы, каудальнее сосцевидного отростка.
Скан 1. Датчик должен двигаться краниально и каудально вдоль задней границы грудино-ключично-сосцевидной мышцы до визуализации малого затылочного нерва (рис. 2.8).
Процедура:
- Оборудование: игла диаметром 22G — 100 мм.
- Препараты: бупивакаина 0,25% — 4 мл + 40 мг метилпреднизолона (Депо-медрола).
Проксимальный доступ на уровне позвонка С2
- Иглой 25G инфильтрируется кожа 2% лидокаином, далее в плоскости луча в латерально-медиальном направлении (более опытные врачи могут выполнять эту процедуру вне плоскости луча) иглу (25G — 100 мм) продвигают в направлении межфасциального пространства между нижней косой и полуостистой мышцами головы (рис. 2.9).
- Верное положение иглы подтверждается методом гидродиссекции с физиологическим раствором (рис. 2.9).
- Проверьте отсутствие сосудов с помощью режима цветного допплера.
- Убедитесь в отрицательной аспирационной пробе до введения смеси бупивакаина и метилпреднизолона (Депо-медрола).

Рис. 2.8. Ультразвуковое изображение малого затылочного нерва. (Напечатано с разрешения Филипа Пенга. Образовательная серия)
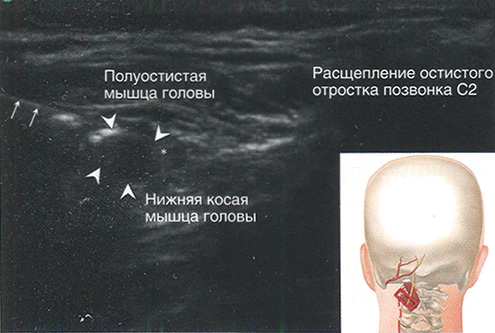
Рис. 2.9. Изображение демонстрирует инъекцию вокруг большого затылочного нерва. (Напечатано с разрешения Филипа Пенга. Образовательная серия)
Введенная смесь должна распределяться вокруг большого затылочного нерва.
Дистальный доступ на уровне затылка
- Игла 25G вводится в плоскости луча с предварительной инфильтрацией кожи 2% раствором лидокаина.
- Далее иглу 25G продвигают до межфасциального пространства с большой затылочной артерией и большим и малым затылочными нервами.
- Убедитесь в отрицательной аспирационной пробе до введения 2 мл из смеси препаратов (4 мл 0,25% бупивакаина и 40 мг метилпреднизолона) медиальнее от затылочной артерии.
- Когда артерия свободно отделена гидродиссекцией от поверхности фасции введенной смесью, иглу можно продвинуть дальше, ниже сосуда с латеральной стороны, и ввести оставшиеся 2 мл смеси.
Малый затылочный нерв
Датчик двигаем краниально и каудально вдоль задней границы грудино-ключично-сосцевидной мышцы до визуализации малого затылочного нерва, который отходит от поверхностного шейного сплетения под грудино-ключично-сосцевидной мышцей и далее идет прямо вверх дистально к латеральной области затылка.
Клинически важные аспекты
- Мы рекомендуем для врачей с небольшим опытом ультразвуковой навигации начинать с более легкого дистального доступа блокады большого затылочного нерва.
- Блокада считается успешной, если в области иннервации большого затылочного нерва возникает онемение при легком контакте с кожей.
- Место проведения блокады при проксимальном доступе находится не-далеко от позвоночной артерии и эпидурального пространства, поэтому обязательно на протяжении всей процедуры визуализировать иглу и место введения препарата.
- Проксимальный доступ предпочтителен для пациентов с затылочной невралгией, поскольку место ущемления нерва часто локализуется проксимально.
- Большой затылочный нерв обычно лежит на 3—4 см дальше от срединной линии. Довольно часто в этом месте могут располагаться и другие нервы, но ближе к срединной линии. В частности, третий затылочный нерв.
- Угол нижней челюсти соответствует уровню СЗ позвонка. Следовательно, простой путь поиска места расщепления остистого отростка С2 позвонка — поместить датчик на срединную линию на уровне угла нижней челюсти и смещать в краниальном направлении до поиска места расщепления.
Обзор литературы
Различные научные исследования оценивали эффективность блокады большого затылочного нерва для лечения разных видов головной боли. Данные исследований демонстрируют эффективность, превышающую продолжительность действия местных анестетиков и глюкокортикоидов. Один из последних опубликованных метаанализов результатов блокады большого затылочного нерва у пациентов с мигренью показал значительное снижение интенсивности болевых ощущений и сокращение потребления лекарственных препаратов, но отсутствие влияния на продолжительность приступов. Блокада хорошо подавляет как эпизодические, так и хронические кластерные атаки.
С точки зрения ультразвуковой методики выполнения блокады, исследование секционного материала показало, что проксимальный доступ на уровне выйной линии, описанный выше, более успешен, чем доступ дистально от нее. Это также было подтверждено двумя последними опубликованными исследованиями о целесообразности, эффективности и безопасности блокады большого затылочного нерва с помощью ультразвуковой методики из доступа проксимально от верхней выйной линии. Тем не менее исследований, сравнивающих проксимальный и дистальный доступ блокады большого затылочного нерва с помощью ультразвуковой методики, еще не опубликовано. Небольшие исследования импульсной радиочастотной абляции (РЧА) большого затылочного нерва отражают более эффективное и продолжительное купирование болевого синдрома по сравнению с введением глюкокортикоидов у пациентов с затылочной невралгией, мигренью или цервикогенной головной болью. Эти данные, однако, должны быть изучены в более крупных исследованиях.
Книга "Ультразвуковая навигация в интервенционном лечении боли. Иллюстрированное пошаговое руководство"
Авторы: Ф. Пенга, Р. Финлейсона, С. Х. Ли, А. Бхатии

В руководстве представлен современный взгляд на возможности ультразвуковой навигации при интервенционном лечении хронических болевых синдромов. Оно содержит ориентированные на практическую работу советы при работе на различных анатомических уровнях. Структура книги дает возможность использовать ее как настольную книгу клинициста, а большое количество иллюстраций демонстрирует особенности манипуляций и анатомические вариации. Такая визуализация позволяет значительно изменить методологию лечения болевых синдромов, уменьшить число возможных осложнений и повысить качество оказания медицинской помощи.
Издание предназначено для врачей широкого круга специальностей, которые в своей практике сталкиваются с необходимостью коррекции боли.
Содержание книги "Ультразвуковая навигация в интервенционном лечении боли. Иллюстрированное пошаговое руководство" - Ф. Пенга, Р. Финлейсона, С. Х. Ли, А. Бхатии
Глава 1. Основные принципы и физические характеристики ультразвука
Глава 2. Блокада большого и малого затылочных нервов
Глава 3. Блокада шейного симпатического ствола
Глава 4. Блокада надлопаточного нерва
Глава 5. Блокада межреберных нервов
Глава 6. Блокада подвздошно-пахового и подвздошно-подчревного нервов
Глава 7. Блокада бедренно-полового нерва
Глава 8. Мышцы таза
Глава 9. Блокада пудендального нерва и нижних ягодичных нервов
Глава 10. Блокада латерального кожного нерва бедра
Глава 11. Блокада мышцы, выпрямляющей позвоночник
Глава 12. Блокада корешков спинномозговых нервов шейного отдела позвоночника под контролем ультразвука
Глава 13. Блокада медиальной ветви спинномозгового нерва на шейном уровне и блокада третьего затылочного нерва
Глава 14. Блокада медиальных ветвей спинномозговых нервов поясничного отдела позвоночника и задней ветви нерва
Глава 15. Блокада крестцово-подвздошного сочленения и латеральных сакральных ветвей крестца
Глава 16. Радиочастотная абляция крестцово-подвздошного сочленения
Глава 17. Каудальная эпидуральная блокада
Глава 18. Общие принципы мышечно-скелетного ультразвукового сканирования и интервенций
Глава 19. Плечевой сустав
Глава 20. Блокады под контролем ультразвука при боли в области локтевого сустава
Глава 21. Интервенции в области запястных суставов и суставов кистей
Глава 22. Тазобедренный сустав
Глава 23. Блокада коленного сустава под контролем ультразвука
Глава 24. Блокада голеностопного сустава и нервов
Глава 25. Плазма, обогащенная тромбоцитами
Глава 26. Интервенционное лечение кальциноза сухожилий
Глава 27. Радиочастотная денервация тазобедренного и коленного суставов













0 комментариев