УЗИ заболеваний и травм голеностопных суставов. Часть 2. Лекция для врачей
Лекцию для врачей подготовил учебный центр «Проф-Мед». Курсы первичной специализации и общего усовершенствования по ультразвуковой диагностике, ультразвуковая диагностика в ангиологии, ультразвуковая диагностика заболеваний суставов и другое
Часть 2 "УЗИ заболеваний и травм голеностопных суставов"
Часть 1 "УЗИ заболеваний и травм голеностопных суставов"
Анатомия "Анатомия голеностопных суставов"
Ультразвуковая диагностика патологических изменений голеностопных суставов
Часто в практике встречается боль по задней поверхности голеностопного сустава.
Наиболее частой причиной хронической боли по задней поверхности голеностопного сустава является тендинопатия ахиллова сухожилия.
Наиболее частой причиной поражения ахиллова сухожилия является спортивная перегрузка (бег), однако довольно часто перегрузка ахиллова сухожилия наступает при бытовых нагрузках.
Тендинопатия включает в себя тендиноз и тендинит, в зависимости о преобладания процессов воспаления или дегенерации.
Эхографическими признаками диффузной тендинопатии являются утолщение сухожилия и снижение его общей эхогенности, в поперечном срезе сухожилие приобретает более округлую форму, утрачивая свою уплощенность.
При фокальной тендинопатии в толще сухожилия определяется участок сниженной эхогенности.
Внутри сухожилия зона фокальной тендинопатии представлена участком сниженной эхогенности, гипоэхогенные участки – с мукоидной дегенерацией, фокальным расщеплением сухожильных волокон.
Чаще в процесс вовлекается большая часть сухожилия, в этом случае оно становится утолщенным, его эхогенность диффузно снижена.
Хроническая тендинопатия ахиллова сухожилия имеет двоякую природу: воспалительную и механическую в результате травматизации.
Наиболее часто в процесс микротравматизации вовлекаются две верхние трети сухожилия, медиальная сторона поражается чаще, чем латеральная.
Реже встречается воспалительная тендинопатия с вовлечением дистальной трети сухожилия близко к месту прикрепления к пяточной кости. Этот тип может встречаться при генерализованной энтезопатии, например при псориазе, синдроме Рейтера или анкилозирующем спондилите.
Тендинит ахиллова сухожилия с гиперваскуляризацией
Описание: Ахиллово сухожилие утолщено, больше справа, неравномерно пониженной эхогенности, при ЦДК – гиперваскуляризация в наиболее измененных участках сухожилия.
Заключение: Признаки тендинита ахиллова сухожилия.
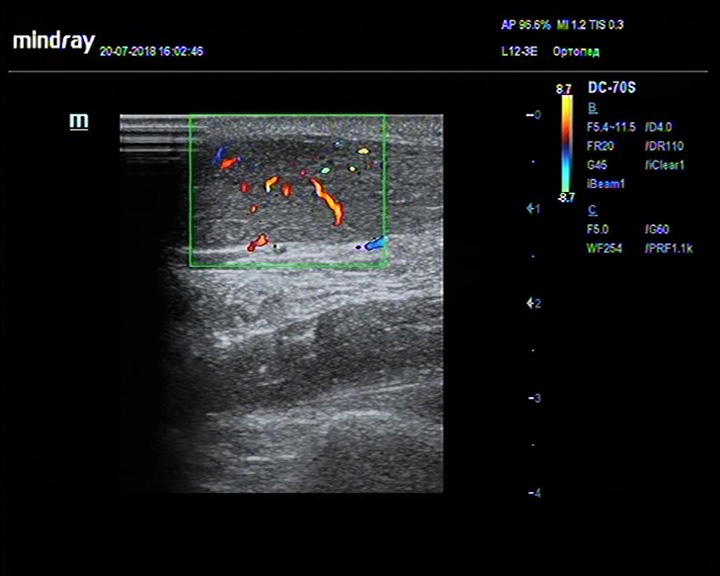
Практический пример. Признаки тендинита ахиллова сухожилия
Энтезопатия, кальцифицирующая тендинопатия ахиллова сухожилия
Описание: Зона энтеза ахиллова сухожилия с обеих сторон неровная, слева в структуре сухожилия – гиперэхогенные включения с эхотенями.
Заключение: Признаки двусторонней энтезопатии, кальцифицирующей тендинопатии ахиллова сухожилия слева.
Практический пример. Энтезопатия, кальцифицирующая тендинопатия ахиллова сухожилия
Энтезопатия, кальцифицирующая тендинопатия ахиллова сухожилия с обеих сторон
Описание: С обеих сторон зона энтеза ахиллова сухожилия с обеих сторон неровная, в структуре сухожилия – гиперэхогенные включения с эхотенями. Заключение: Признаки двусторонней энтезопатии, кальцифицирующей тендинопатии ахиллова сухожилия.
Практический пример. Энтезопатия, кальцифицирующая тендинопатия ахиллова сухожилия с обеих сторон
Тендинит ахилла с энтезопатией и кальцинатами
Описание: Зона энтеза ахиллова сухожилия неровная, сухожилие утолщено, с размытыми контурами, с обширными зонами пониженной эхогенности, с отдельными гиперэхогенными включениями с эхотенями.
Заключение: Признаки энтезопатии, кальцифицирующего тендинита ахиллова сухожилия.
Практический пример. Тендинит ахилла с энтезопатией и кальцинатами
Кпереди от ахиллова сухожилия расположен жировой треугольник, в нижнем углу которого находится преахиллярная сумка.
При МРТ ширина сумки ахиллова сухожилия (преахиллярной сумки) не превышает 1 см, верхнеенижний размер - 7 мм. Наличие прослойки жидкости в сумке толщиной более 1 мм считается патологией.
При бурсите сумка изменяется за счет накопления жидкости, утолщения и снижения эхогенности стенок.
Ахиллобурсит с жидкостным содержимым
Описание: Бурса ахиллова сухожилия увеличена за счет неоднородного жидкостного содержимого.
Заключение: Признаки ахиллобурсита.
Практический пример. Ахиллобурсит с жидкостным содержимым
Ахиллобурсит с неоднородным эхогенным содержимым
Описание: Бурса ахиллова сухожилия увеличена за счет неоднородного жидкостного содержимого.
Заключение: Признаки ахиллобурсита.
Практический пример. Ахиллобурсит с неоднородным эхогенным содержимым
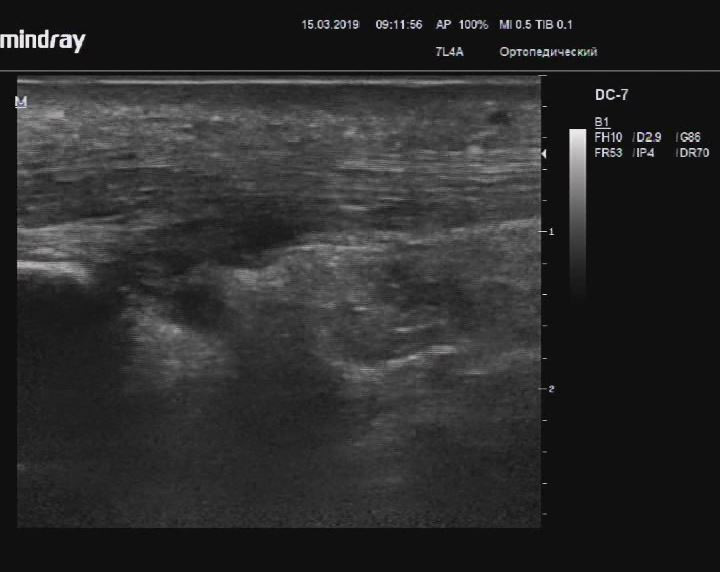
Ахоллобурсит с небольшим количеством жидкости в сумке
Описание: Бурса ахиллова сухожилия с небольшим количеством анэхогенного содержимого, со слегка утолщенными слоистыми стенками.
Заключение: Признаки ахиллобурсита.
Ультразвуковая дифференциация утолщенной синовиальной оболочки и жировой клетчатки является более сложной, чем дифференциация жидкости и жировой клетчатки, поэтому для диагностики небольших бурситов требуется особенно тщательное исследование. В острых случаях может определяться крупное синовиальное образование с гиперваскуляризацией, выявляемой при цветовом картировании. Реже встречается ретроахиллярное скопление жидкости как проявление ретроахиллярного бурсита.
Подкожный пяточный бурсит
Описание: Подкожная пяточная бурса в виде гипо/ан/эхогенного образования позади ахиллова сухожилия.
Заключение: Признаки пяточного бурсита.
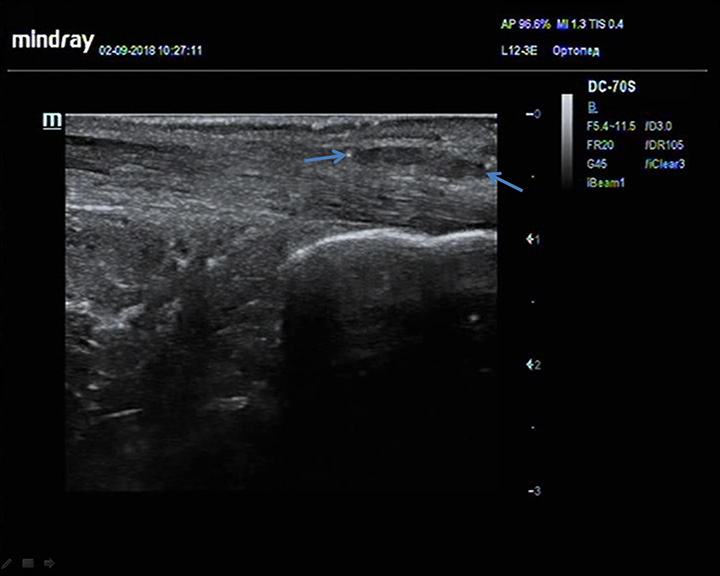
Практический пример. Подкожный пяточный бурсит
В обоих случаях, но все же чаще при преахиллярном бурсите, при хроническом течении может развиваться кальцификация.
В некоторых случаях по задне-верхней поверхности пяточной кости развиваются остеофиты, при этом в состоянии подошвенного сгибания стопы может происходить компрессия сухожилия. Наиболее частой причиной является длительная микротравматизация мягких тканей по задней поверхности пяточной кости жестким задником низких туфель. Такое поражение проявляется припухлостью и болью в области прикрепления пяточного сухожилия.
Повреждение ахиллова сухожилия
Обычно разрыв ахиллова сухожилия встречается у пациентов на 4-5-ом десятке жизни.
Значительная часть пациента занимается игровыми или атлетическими видами спорта. Второй пик травматизации приходится на 8-й десяток жизни: встречается в основном у мужчин, соотношение с женщинами 5 : 1. Разрывы чаще происходят на левой ноге и ассоциируются с 1 группой крови.
У многих пациентов с полным разрывом ахиллова сухожилия в анамнезе нет никакой клинической симптоматики, связанной с предшествующей патологией сухожилия.
Разрыв сухожилия происходит в одном из трех типичных мест:
Наиболее часто - в средней части, примерно на 5-6 см выше места его прикрепления. Разрыв сухожилия данной локализации обычно связан с предшествующей хронической тендинопатией. Возраст пациентов обычно от 30 до 50 лет, начало заболевания – травма, больные описывают резкую боль и ощущение «удара» в области сухожилия. Нередко пациенты слышат треск разрываемого сухожилия. Вскоре после травмы появляется характерная гематома, которая распространяется вниз от места разрыва в виде расширяющегося книзу на область лодыжек кровоподтека.
Вторым по частоте встречаемости местом разрыва является мышечно-сухожильный переход. Клиническая симптоматика и начало заболевания аналогичны первому варианту разрыва, однако болезненность определяется выше. У пациентов с низким прикреплением камбаловидной мышцы дифференциальный диагноз при клиническом обследовании может быть сложным. Комбинированные разрывы мышечно-сухожильной и сухожильной ткани встречаются в 95% случаев травмы. Наиболее неблагоприятным вариантом является апоневротический разрыв целого брюшка (обычно медиального) икроножной мышцы.
Третьим типом повреждения является изолированный отрыв сухожилия от места его прикрепления либо отрыв сухожилия с костным фрагментом. В этих случаях костная ткань часто повреждена в результате воздействия предрасполагающих факторов, например стероидной терапии, диабета, ревматоидного артрита и др.
Ультразвуковой диагноз разрыва ахиллова сухожилия основывается на основании полного отсутствия визуализации нормальной сухожильной ткани на определенном отрезке. Этот промежуток обычно заполнен кровью или жидкостью и взвесью.
Полное повреждение ахиллова сухожилия
Описание: В продольном скане визуализируется дистальный отрывок ахиллова сухожилия, проксимальный отрывок мигрировал выше с большим диастазом.
Заключение: Признаки полного повреждения ахиллова сухожилия.
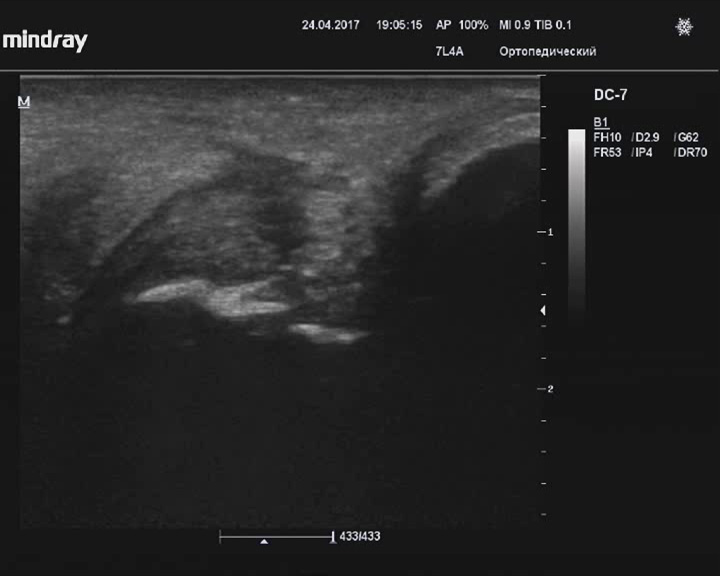
Практический пример. Полное повреждение ахиллова сухожилия
В некоторых случаях организующаяся гематома и плохая демаркация концов сухожилий на фоне хронической тендинопатии существенно затрудняют клиническое обследование. В таких случаях динамическое УЗИ сухожилия во время его сокращения помогает эффективно подтвердить диагноз разрыва. При осторожном тыльно-подошвенном сгибании выявляется дискоординация движений концов сухожилия, при этом зазор между ними, ранее не определяемый, становится видимым.
Динамическое исследование также поможет дифференцировать массивный неполный и полный разрывы. Во многих случаях, когда при статическом УЗИ ставится диагноз массивного неполного разрыва, при динамическом исследовании выявляется полный разрыв. Полезным признаком может служить гипоэхогенная краевая тень (ультразвуковой артефакт), идущая от конца разорванного сухожилия. На аксиальных срезах визуализируется фрагментированное сухожилие.
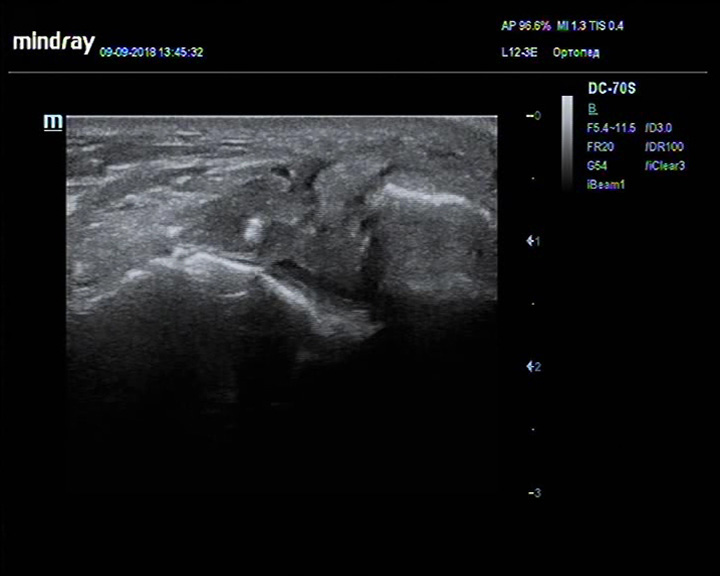
Неполное повреждение ахиллова сухожилия
Описание: Ахиллово сухожилие утолщено, пониженной эхогенности, целостность нарушена за счет анэхогенного с неровными контурами дефекта с диастазом фрагментов менее 2 мм, незначительная по толщине поверхностная часть сухожилия сохраняет целостность, препятствуя диастазу отрывков.
Заключение: Признаки неполного повреждения ахиллова сухожилия
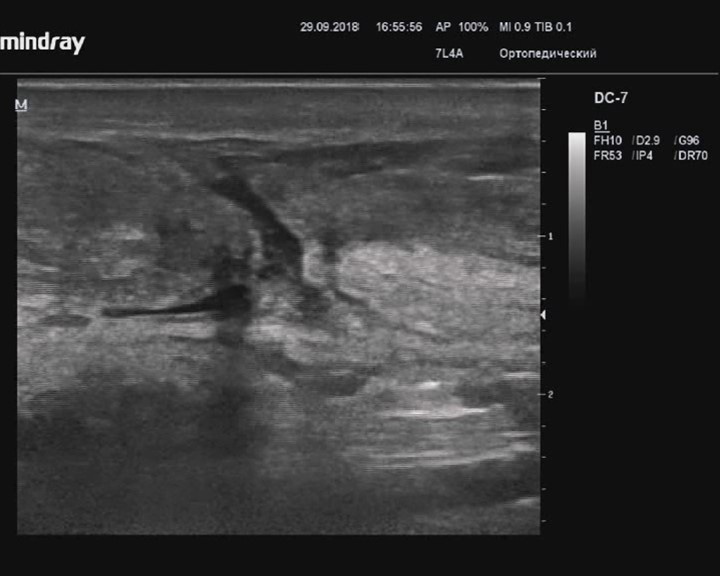
Практический пример. Неполное повреждение ахиллова сухожилия
Неполное повреждение ахиллова сухожилия
Описание: Ахиллово сухожилие утолщено, с анэхогенными дефектами большей части сечения сухожилия, но без диастаза.
Заключение: Признаки неполного повреждения ахиллова сухожилия.
Повреждения связочного аппарата голеностопного сустава
Латеральный связочный комплекс необходимо исследовать при небольшом подошвенном сгибании стопы поперечными срезами.
Основные связки, исследуемые с помощью ультразвукового метода - передняя малоберцово-таранная и малоберцово-пяточная.
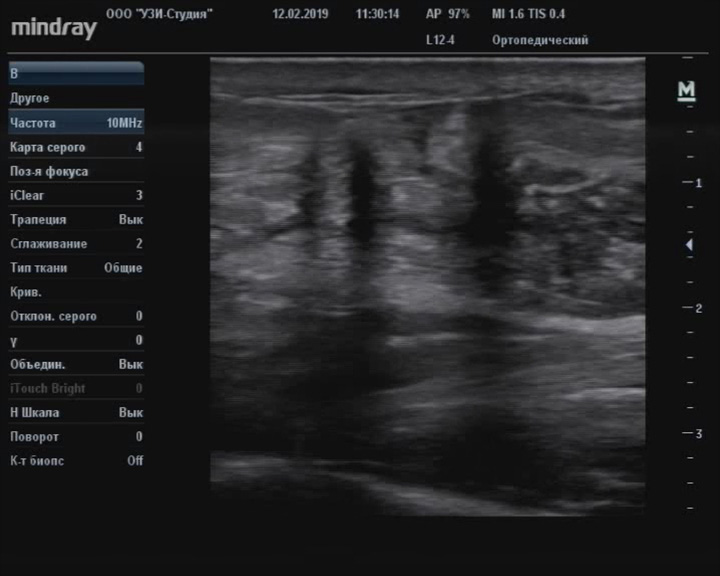
Передняя малоберцово-таранная связка представлена небольшой структурой, проходящей впереди между малоберцовой и таранной костями. Ее толщина обычно не превышает 3 мм. Разрывы передней таранно-малоберцовой связки дают выраженное нарушение нормально организованной связочной структуры с формированием неоднородной массы. У пациентов с отрывом костного фрагмента заключение упрощается. Основным признаком разрыва передней малоберцово-таранной связки является ее утолщение, размытость контуров, неравномерное понижение эхогенности, при полном разрыве визуализируется анэхогенный дефект. Варусная нагрузка повышает чувствительность исследования.
Разрывы передней малоберцово-таранной связки встречаются часто и являются следствием подворота голеностопного сустава, болезненность типично локализуется сразу ниже и спереди латеральной лодыжки, что в сочетании с типичным механизмом травмы делает диагноз очевидным.
Травма малоберцово-пяточной связки встречается значительно реже, но ее повреждение приводит к выраженной нестабильности сустава.
Повреждение малоберцовотаранной связки справа
Описание: Малоберцово-таранная связка по сравнению с контрлатеральной значительно утолщена, с неровными, участками размытыми контурами, неравномерно пониженной эхогенности.
Заключение: Структурные изменения малоберцово-таранной связки справа (признаки повреждения).
Практический пример. Повреждение малоберцово-таранной связки справа
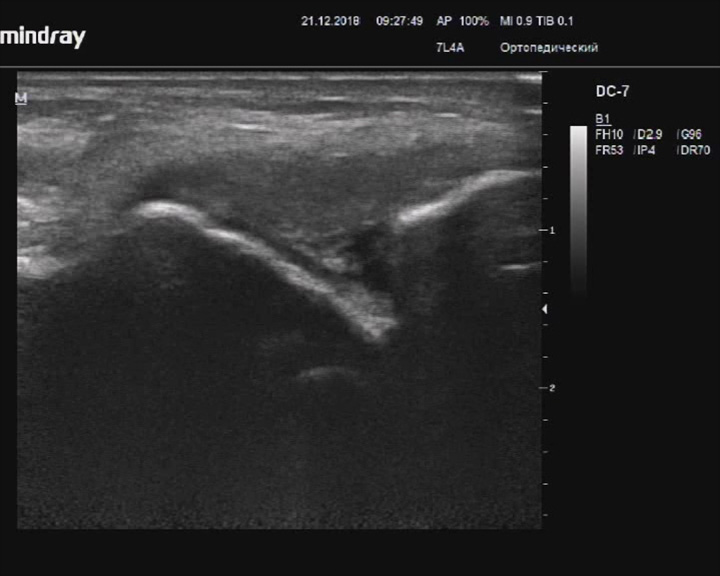
Повреждение малоберцово-таранной связки с костными фрагментами
Описание: Малоберцово-таранная связка неравномерно утолщена, с нечеткими неровными контурами, бесструктурная, неравномерно пониженной эхогенности, с гиперэхогенными включениями до 3 мм с эхотенями, рядом - ячеистые гипо/анэхогенные скопления (частично лизированная гематома).
Заключение: Структурные изменения малоберцово-таранной связки справа (признаки повреждения, вероятно с костными фрагментами).
Практический пример. Повреждение малоберцово-таранной связки с костными фрагментами
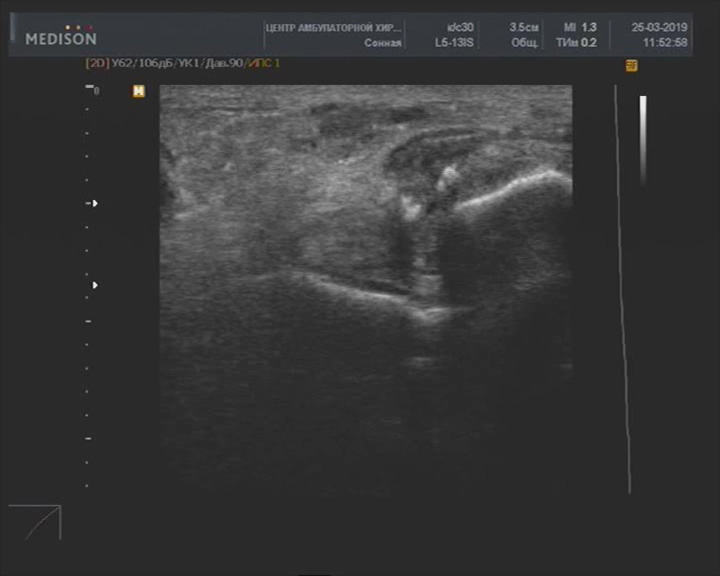
Повреждение малоберцовотаранной и малоберцовопяточной связки с анэхогенными дефектами
Описание: Малоберцово-таранная связка и меньше малоберцово-пяточная связка утолщены, с неровными контурами, неравномерно пониженной эхогенности, с гиперэхогенными включениями и анэхогенными щелевидными участками, вокруг - неравномерное понижение эхогенности мягких тканей.
Заключение: Повреждение малоберцово-таранной и малоберцово-пяточной связки с анэхогенными дефектами.
Практический пример. Повреждение малоберцово-таранной и малоберцово-пяточной связки с анэхогенными дефектами
Посттравматический лигаментит малоберцово-пяточной связки
Описание: Малоберцово-пяточная связка утолщена, пониженной эхогенности.
Заключение: Утолщение и структурные изменения малоберцово- пяточной связки (вероятно явления лигаментита).
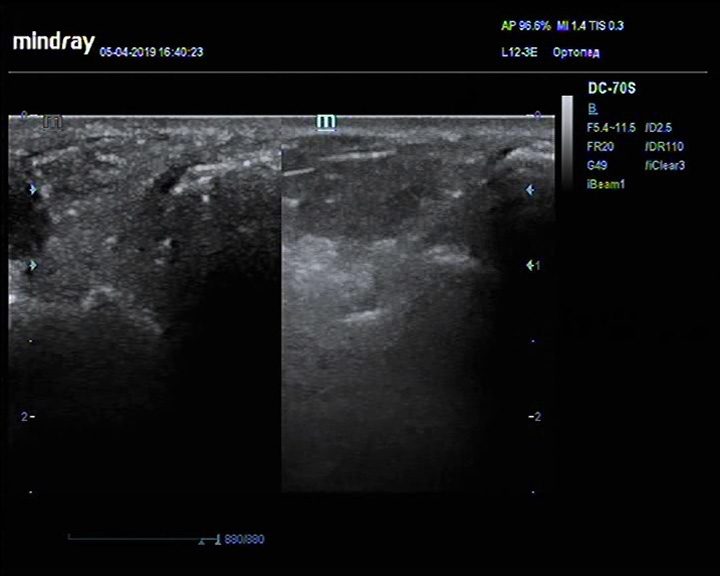
Практический пример. Посттравматический лигаментит малоберцово-пяточной связки
Посттравматический лигаментит голеностопного сустава
Описание: Связочный аппарат: изменен: Передняя малоберцово-таранная связка выраженного гетерогенной структуры за счет гиперэхогенных и почти анэхогенных участков (не исключается полное повреждение).
Малоберцово-пяточная связка - утолщена, со слегка размытыми контурами, пониженной эхогенности, дельтовидная связка - утолщена, со слегка размытыми контурами, пониженной эхогенности, кпереди от нее - гипоэхогенное гетерогенное скопление (вероятно гематома).
Ахиллово сухожилие: целостность не нарушена, утолщено на уровне пяточной кости, слегка пониженной эхогенности, без визуализируемых дефектов.
Заключение: Утолщение и структурные изменения связок голеностопного сустава, ахиллова сухожилия справа (вероятно последствия повреждений, посттравматический лигаментит, тендинит).
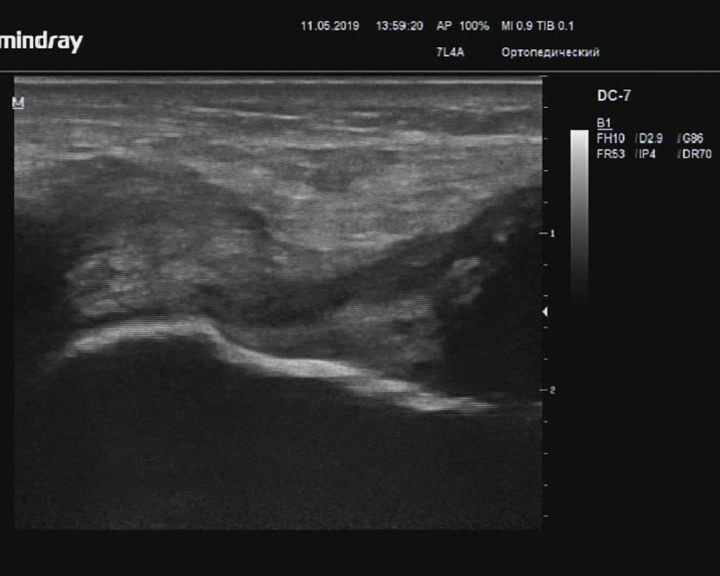
Практический пример. Посттравматический лигаментит голеностопного сустава
Пяточная шпора
Плантарный фасциит (тендинит плантарного апоневроза) заболевание, основным симптомом которого является боль в пятке, возникающая или усиливающаяся при нагрузке. В большинстве случаев болевой синдром обусловлен воспалительно-дегенеративными изменениями плантарной (подошвенной) фасции.
Значительно реже пяточная боль непосредственно связана с травматизацией окружающих мягких тканей костными разрастаниями. Это заболевание ещё также имеет простонародное название «пяточная шпора», хотя этот термин не совсем верен, ведь пяточная шпора (костный нарост) — это следствие плантарного фасциита.
В вертикальном положении человека приблизительно половина массы его тела оказывает давление на эту фасцию, при этом наибольшее напряжение испытывают ткани в месте прикрепления к пяточному бугру. В связи с постоянной нагрузкой возможны микронадрывы фасции, которые в норме регрессируют самостоятельно. Однако в некоторых случаях постоянная микротравматизация может послужить причиной хронического асептического воспаления с болевым синдромом. На фоне плантарного фасциита, в качестве компенсаторной реакции, возможно образование краевых костных разрастаний, получивших название «пяточных шпор».
Пяточной шпорой преимущественно страдают люди старше 40 лет, причём больше к этому заболеванию предрасположены женщины. Вероятность развития пяточных шпор увеличивают лишний вес, проблемы с артриты плоскостопие, заболевания крупных суставов ног, травмы пяточной кости,подагра, нарушение кровообращения ног. Также плантарный фасциит встречается у спортсменов при длительных нагрузках в области пятки.
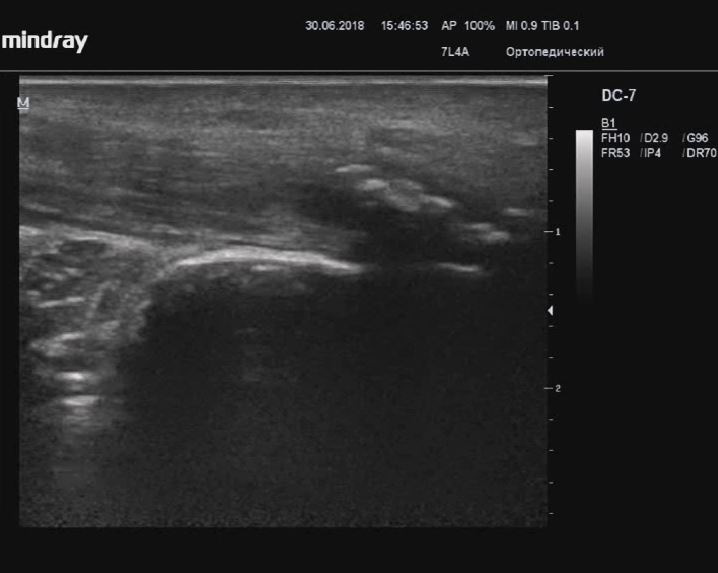
Тендинит плантарного апоневроза/подошвенный фасциит
Описание: Плантарный апоневроз справа по сравнению с контрлатеральным утолщен, неравномерно пониженной эхогенности, контур пяточной кости в зоне энтеза неровные.
Заключение: Признаки тендинита плантарного апоневроза/подошвенного фасциита, с деформацией пяточной кости (УЗ-картина «пяточной шпоры»).
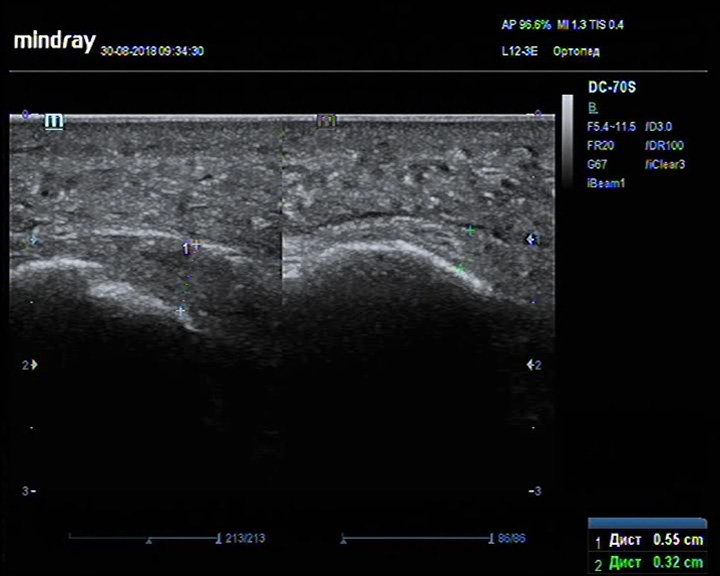
Практический пример. Тендинит плантарного апоневроза/подошвенный фасциит
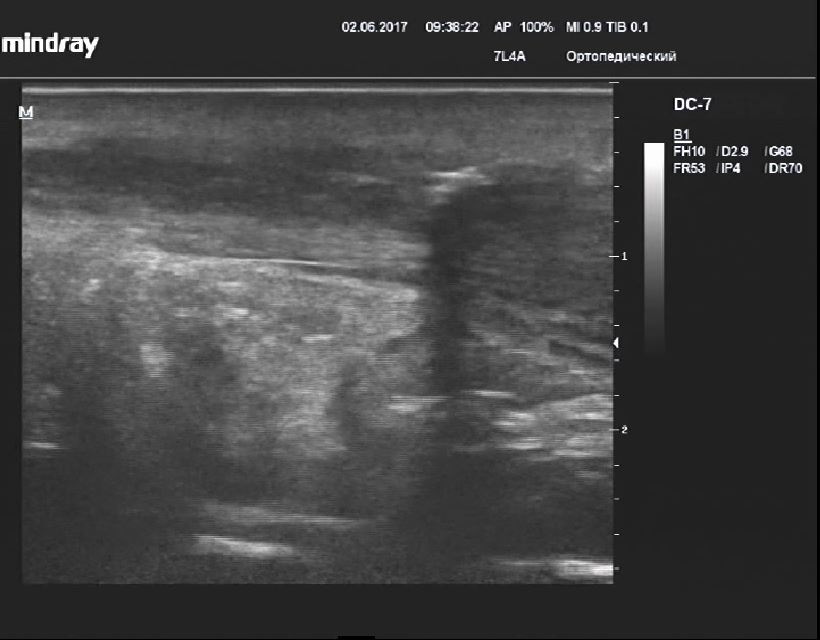
Пяточная шпора - деформация пяточной кости
Описание: Пяточная кость деформирована в зоне энтеза (массивный остеофит), плантарный апоневроз неравномерной толщины и эхогенности.
Заключение: Признаки тендиноза плантарного апоневроза с деформацией контура пяточной кости (УЗ-картина «пяточной шпоры»)
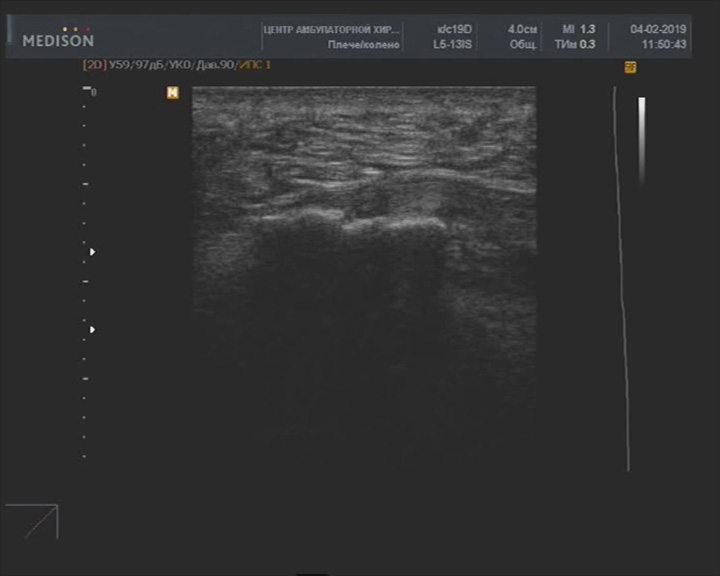
Практический пример. Пяточная шпора - деформация пяточной кости
Жидкость в полости сустава
Избыточное количество жидкости в полости голеностопного сустава встречается при воспалительном поражении – синовит, артрит; и при травмах – гемартроз.
Воспаление синовиальной оболочки проявляется утолщением, неравномерным понижением эхогенности.
Жидкость в переднем завороте голеностопного сустава
Описание: В полости сустава – избыточное количество анэхогенной жидкости.
Заключение: Избыточное количество жидкости в полости сустава.
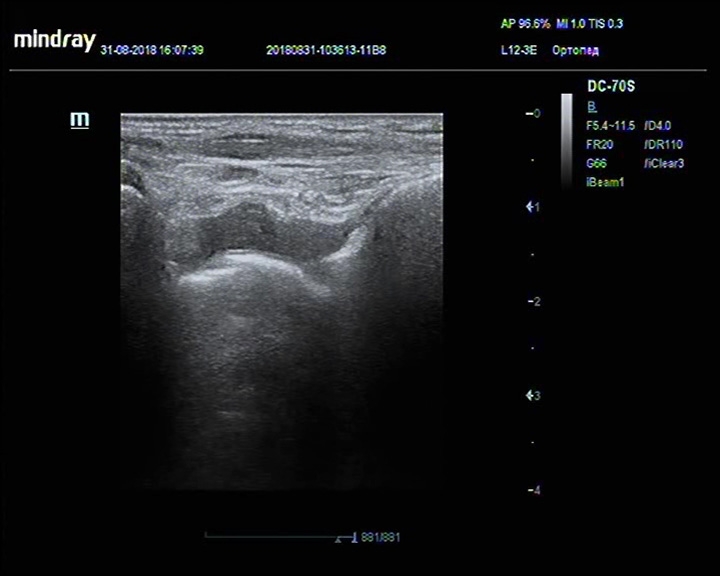
Практический пример. Жидкость в переднем завороте голеностопного сустава
Синовит - избыточная жидкость в переднем завороте
Описание: В полости сустава – избыточное количество анэхогенной жидкости, синовиальные оболочки слегка утолщены, неравномерно пониженной эхогенности.
Заключение: Избыточное количество жидкости в полости сустава с невыраженными изменениями синовиальных оболочек (вероятно явления синовита).
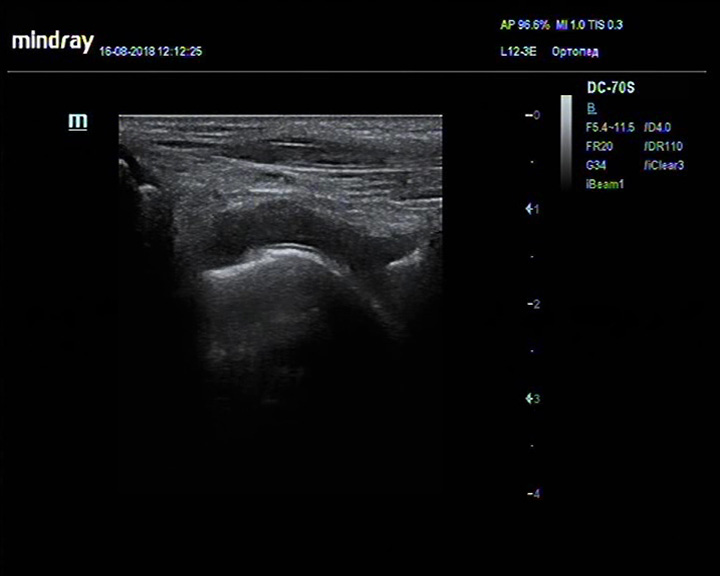
Практический пример. Синовит - избыточная жидкость в переднем завороте
Бурсит латеральной лодыжки
Описание: Подкожная бурса латеральной лодыжки увеличена за счет анэхогенного содержимого, стенки не утолщены, гиперэхогенные.
Заключение: Признаки бурсита латеральной лодыжки.
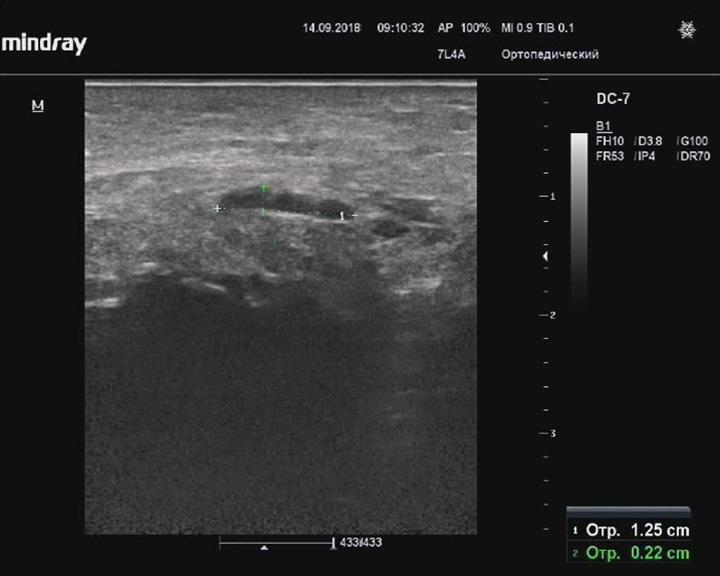
Практический пример. Бурсит латеральной лодыжки
Фото: Мозоль по тыльной латеральной поверхности стопы.
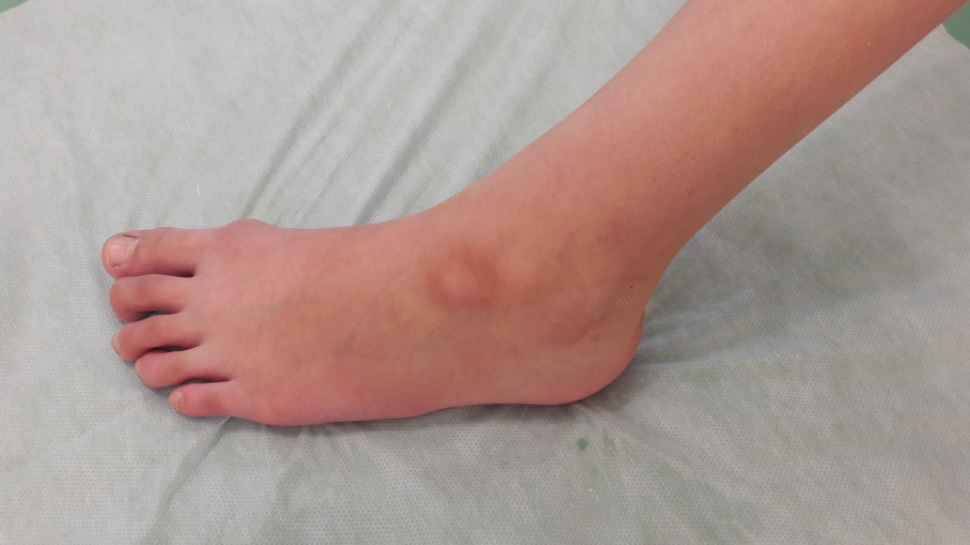
Мозоль тыльной латеральной поверхности стопы
Описание: По верхне-латеральной поверхности левой стопы в области наиболее выступающей костной точки визуализируется зона локальной утолщенной пониженной эхогенности дермы нечеткими контурами, сухожилие в этой зоне не изменено в структуре, оболочки не утолщены, без скопления жидкости.
Заключение: Локальные утолщение и структурные изменения в пределах дермы (вероятно мозоль).
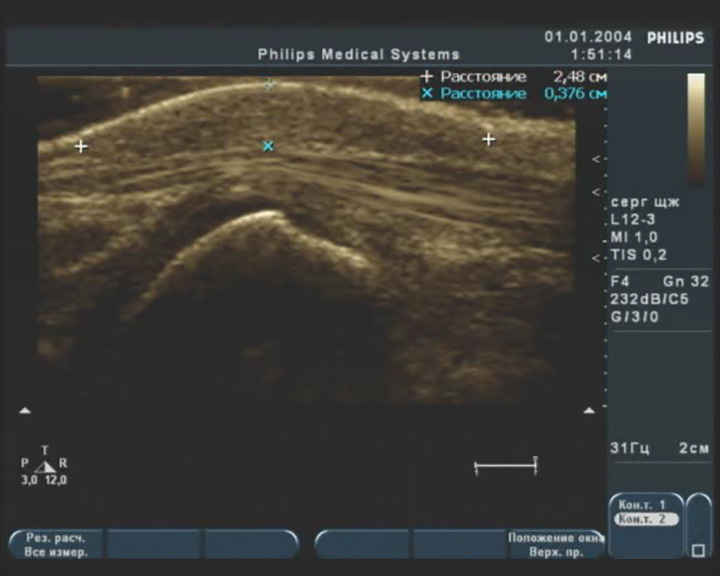
Практический пример. Мозоль тыльной латеральной поверхности стопы
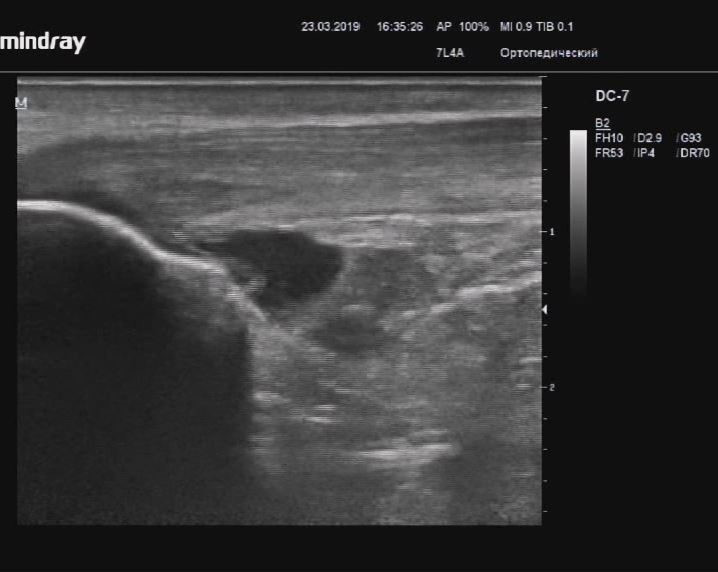
Гигрома стопы
Описание: В области таранно-ладьевидного сочленения визуализируется анэхогенное образование с ровными четкими гиперэхогенными стенками, гомогенным содержимым.
Заключение: Объемное жидкостное образование тыльной поверхности стопы (вероятно гигрома).
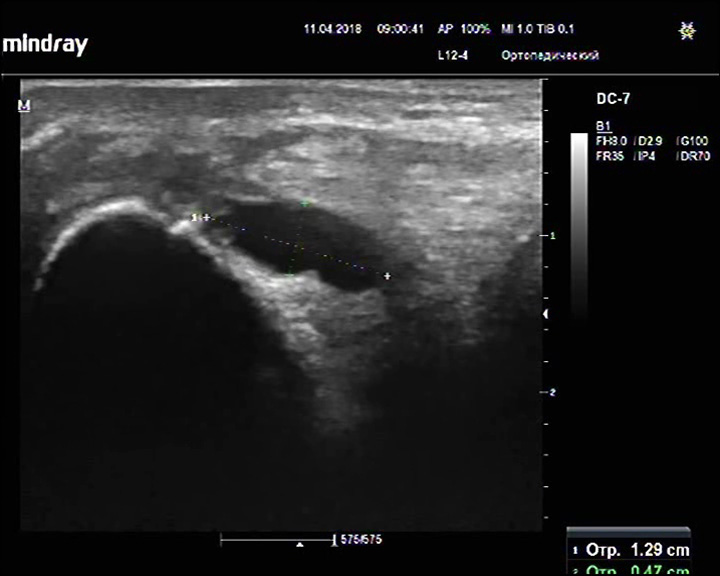
Практический пример. Гигрома стопы
Гигрома стопы (сухожильный ганглий)
Описание: В области латеральной поверхности голеностопного сустава по поверхностному контуру сухожилия короткой малоберцовой мышцы визуализируется анэхогенное образование с утолщенными нечеткими стенками, слабо гетерогенным гипо/ан/эхогенным содержимым.
Заключение: Объемное жидкостное образование стопы (вероятно гигрома).
Практический пример. Гигрома стопы (сухожильный ганглий)
Гигрома сухожилия короткой малоберцовой мышцы
Описание: В области сухожилия короткой малоберцовой мышцы визуализируется анэхогенное образование подковообразной формы, охватывающее сухожилие с трех сторон, стенки образования неровные, тонкие, гиперэхогенные, содержимое гомогенное.
Заключение: Признаки гигромы сухожилия короткой малоберцовой мышцы.
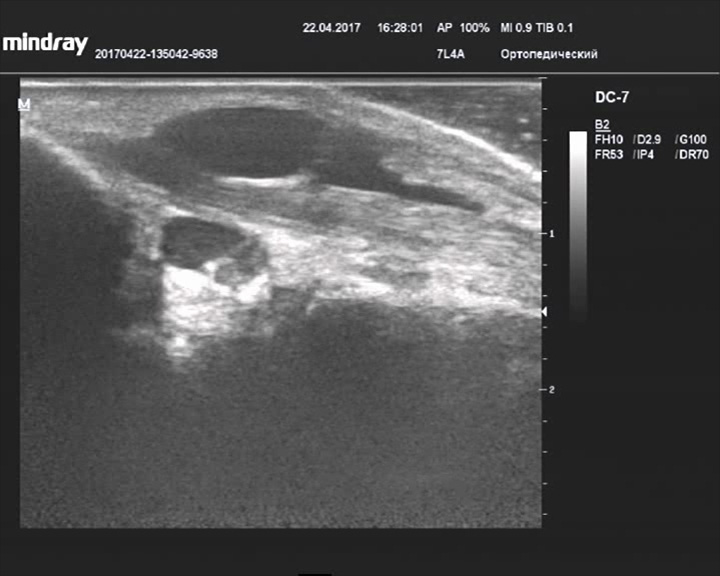
Практический пример. Гигрома сухожилия короткой малоберцовой мышцы
Поражения сухожилий
Тендопатия заднего большеберцового сухожилия чаще всего встречается у женщин среднего возраста. Этиология этой патологии полифакторная. Предполагается влияние обуви и биомеханического фактора.
Внутри сухожилия имеется область, относительно бедная сосудами, которая имеет в длину 14 мм и заканчивается примерно в 40 мм от места крепления сухожилия к ладьевидной кости. Данная область соответствует месту, где чаще всего отмечается разрыв сухожилия.
Дегенерация сухожилия (тендиноз) в типичных случаях наблюдается у женщин среднего возраста. Больная обычно жалуется на боль в месте патологии, обычно за медиальной лодыжкой.
У других пациентов воспалительные изменения более выражены: ультразвуковые исследования обнаруживают жидкость и теносиновит, что позволяет предположить наличие первичного воспалительного заболевания. Тендинопатия также чаще наблюдается у пациентов, у которых уже диагностировано воспалительное заболевание, например ревматоидный артрит.
Типичными ультразвуковыми признаками тендопатии являются утолщение сухожилия, снижение его эхогенности, выявление жидкости в синовиальном влагалище и утолщение синовиальной оболочки сухожилия.
Разрыв сухожилия задней большеберцовой мышцы, как правило, случается в результате хронической тендопатии. Разрыву предшествует длительный анамнез хронической тендопатии.
Частичный разрыв проявляется анэхогенными частичными дефектами сухожилия.
Полный разрыв проявляется анэхогенным скоплением в области отсутствующего сухожилия.
Боль в голеностопном суставе в задне-латеральном отделе может быть вызвана тендопатией малоберцового сухожилия - одним из наиболее частых патологических состояний сухожилий области голеностопного сустава.
Тендопатия короткого малоберцового сухожилия встречается чаще, чем тендопатия длинного малоберцового сухожилия, но реже, чем хроническая тендопатия сухожилия задней большеберцовой мышцы.
Эхографически хроническая тендопатия малоберцовых сухожилий проявляется в виде наличия множественных гипоэхогенных включении вокруг них и внутри сухожилия, чаще всего короткого малоберцового сухожилия, сочетающаяся с увеличением и утолщением оболочки сухожилия.
Частичное продольное повреждение сухожилий может быть диагностировано с помощью УЗИ, проявляется анэхогенным продольным дефектом.
Полный разрыв сухожилий латеральной группы является крайне редким состоянием.
Ультразвуковое исследование переднего отдела голеностопного сустава позволяет выявить повреждения и теносиновиты сухожилий передней большеберцовой мышцы, разгибателя первого пальца стопы и разгибателей пальцев стопы.
! При теносиновите, особенно в ранней стадии его развития, определяется выраженный отек мягких тканей при визуализации нормального, неизмененного сухожилия.
Теносиновит сгибателя большого пальца
Описание: Сухожилие сгибателя большого пальца утолщено по сравнению с контрлатеральным, синовиальные оболочки утолщены, гипоэхогенные.
Заключение: Признаки теносиновита сгибателя большого пальца.
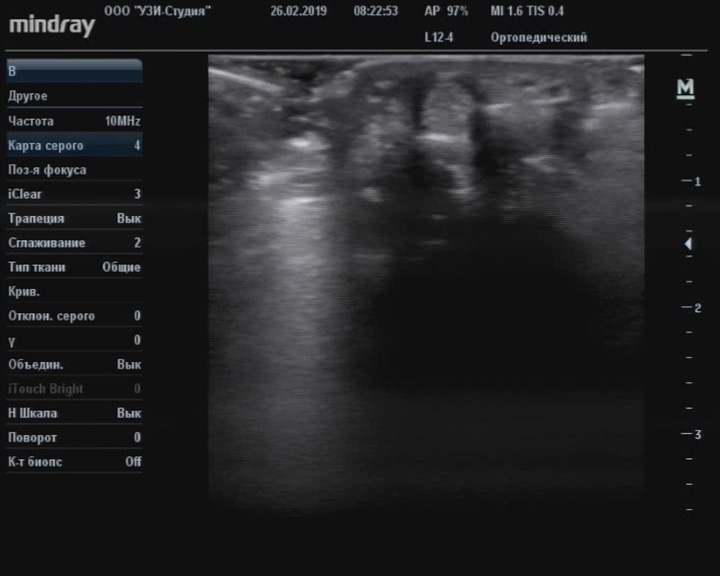
Практический пример. Теносиновит сгибателя большого пальца
Теносиновит сухожилий латеральной группы
Описание: Сухожилия малоберцовых мышц утолщены по сравнению с контрлатеральными, синовиальные оболочки утолщены, пониженной эхогенности.
Заключение: Признаки теносиновита сухожилий латеральной группы.
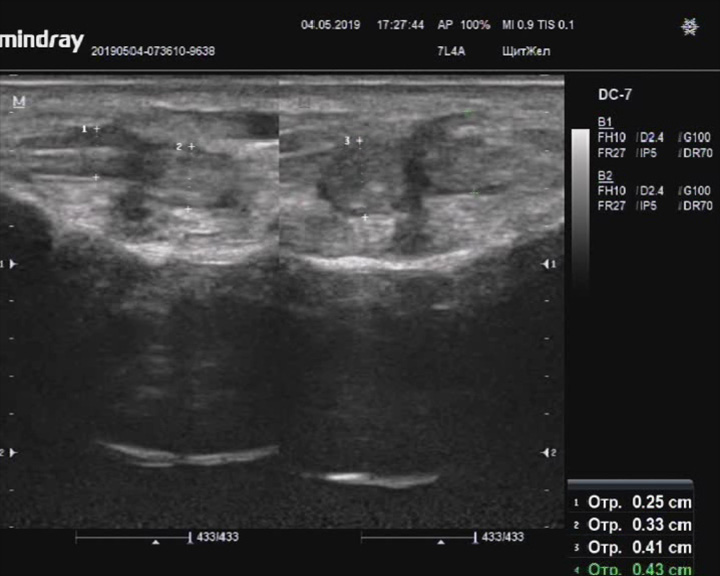
Практический пример. Теносиновит сухожилий латеральной группы
Артроз голеностопного сустава и стопы
К признакам артроза голеностопного сустава относят: истончение гиалинового хряща, деформация субхондрального слоя, краевые остеофиты большеберцовой кости и лодыжек.
Артроз голеностопного сустава
Описание: Костные сустав-формирующие контуры неровные (по переднему краю большеберцовой кости, по краю гиалинового хряща таранной кости).
Заключение: Признаки артроза голеностопного сустава.
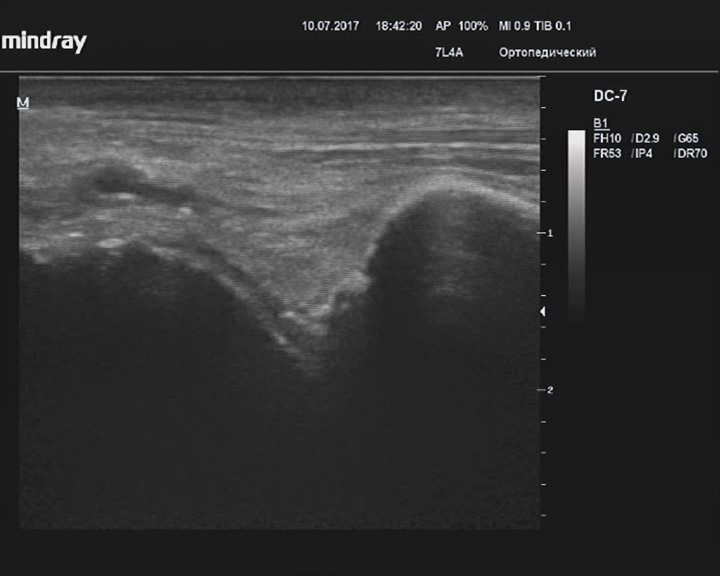
Практический пример. Артроз голеностопного сустава
Остеоартрит голеностопного сустава и суставов стопы
Описание: Костные контуры голеностопного сустава и суставов стопы неровные, синовиальные оболочки утолщены, пониженной эхогенности, со скоплениями жидкости.
Заключение: Признаки остеоартрита голеностопного сустава и суставов стопы.
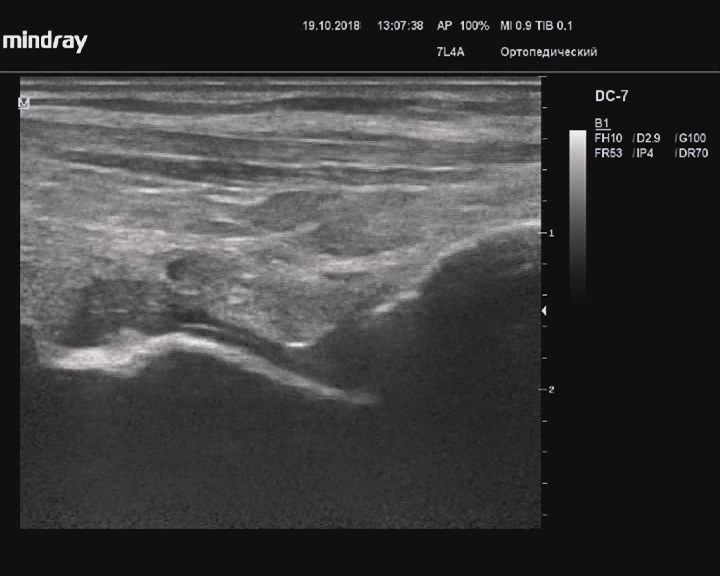
Практический пример. Остеоартрит голеностопного сустава и суставов стопы
Остеоартрит стопы
Описание: Костные контуры суставов стопы неровные, синовиальные оболочки утолщены, неравномерно пониженной эхогенности, со скоплениями жидкости.
Заключение: Признаки остеоартрита стопы.
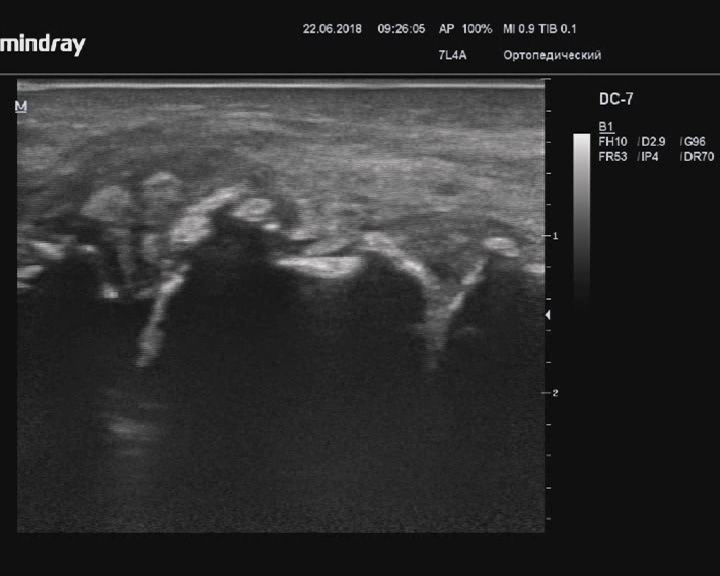
Практический пример. Остеоартрит стопы
Неврома Мортона
Неврома Мортона – это специфическое заболевание стопы. Оно представляет собой образование доброкачественного характера и возникает в результате разрастания фиброзной ткани в районе подошвенного нерва стопы. В результате, расположенные рядом с нервом кости и связки начинают его сдавливать. В основном это новообразование в третьем межплюсневом промежутке на уровне дистальных головок плюсневых костей. Очень редко неврома может быть обнаружена во втором межплюсневом промежутке. Для невромы Мортона характерно одностороннее поражение.
Главным симптомом является боль, которая возникает при поперечном сжатии передней области стопы. Пациент может жаловаться на онемение пальцев ноги, ноющую боль, а также ощущение того, что между пальцев ноги присутствует некий инородный предмет. Все эти симптомы не являются ярко выраженными, а само заболевание носит вялотекущий характер. Так может продолжаться несколько лет. Обострения болезни возникают при ношении тесной и узкой обуви. Боль появляется во время ходьбы и утихает, если снять обувь и провести массаж ступни
Неврома Мортона характеризуется как плохо определяемая опухоль межпальцевого пространства, отличающегося низкой эхогенностью. Она определяется как округлое, образование между подошвенными отделами плюсневых головок. Образование размером более 5 мм с большой долей вероятности приводит к появлению патологических симптомов.
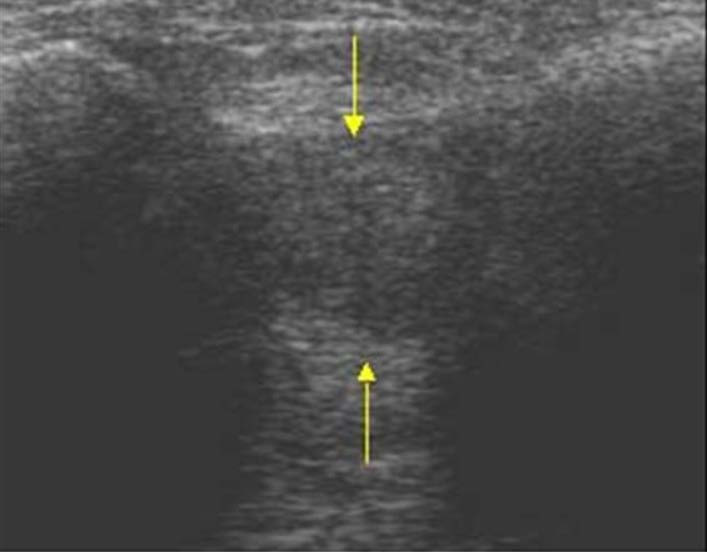
Эхограмма: Невринома Мортона.
Описание: В третьем межплюсневом промежутке визуализируется образование с достаточно четкими ровными контурами, пониженной эхогенности, гомогенной структуры.
Заключение: Объемное образование мягких тканей третьего межплюсневого промежутка (не исключается неврома Мортона).













0 комментариев