УЗИ шейки матки. Истмико-цервикальная недостаточность. Лекция для врачей
Лекция для врачей "УЗИ шейки матки. Истмико-цервикальная недостаточность" (отрывок из книги "Атлас по ультразвуковой диагностике в акушерстве и гинекологии" - Питер М. Дубиле, Кэрол Б. Бенсон)
Истмико-цервикальная недостаточность
Описание и клинические особенности
Термином «истмико-цервикальная недостаточность» описывается состояние безболезненной дилатации шейки матки во II триместре и начале III триместра беременности. При отсутствии лечения данная патология может привести к преждевременным родам, в результате чего, в силу недоношенности, у ребенка могут развиваться серьезные осложнения либо он рождается еще нежизнеспособным.
До широкого распространения ультразвукового исследования диагноз истмико-цервикальной недостаточности выставлялся женщинам с повторным самопроизвольным прерыванием беременности во II триместре. В последующем, при наступлении беременности, на шейку матки мог быть наложен циркулярный шов, который плотно охватывал шейку и препятствовал ее преждевременному открытию. На поздних сроках беременности шов снимали, чтобы устранить препятствие для родоразрешения. Благодаря появлению ультразвукового исследования диагностические и лечебные мероприятия могут быть начаты до того, как женщина перенесет самопроизвольное прерывание беременности.
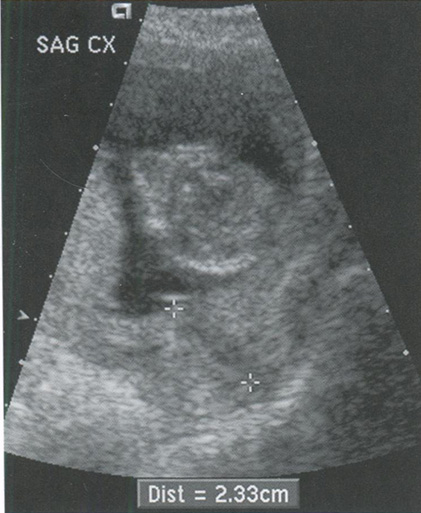
Рис. 16.1-1. Короткая шейка матки. На сагиттальном снимке шейки матки (SAG СХ) и истмического отдела матки определяется укорочение шейки матки (метки), длина которой составляет 23 мм.
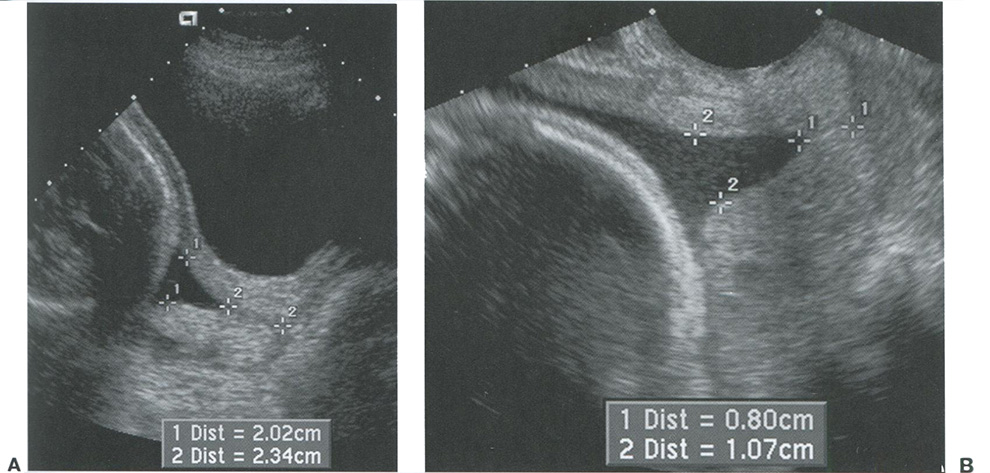
Рис. 16.1-2. Короткая шейка матки с воронкообразным расширением цервикального канала. А: На трансабдоминальном снимке шейки матки определяется ее укорочение до 20,2 мм и расширение цервикального канала (метки 1) на уровне внутреннего зева. Длина закрытого участка шейки матки составляет 23,4 мм (метки 2). В: На трансвагинальном снимке шейки матки (у другой пациентки) определяется ее укорочение до 10,7 мм и расширение внутреннего зева цервикального канала (метки 2). Длина закрытого участка шейки матки составляет 8,0 мм (метки 1).
Ультразвуковая картина
Ультразвуковыми признаками истмико-цервикальной недостаточности являются укорочение шейки матки (рис. 16.1-1) и воронкообразное расширение цервикального канала (рис. 16.1-2). Воронкообразное расширение является характерным признаком частичной дилатации цервикального канала, который становится максимально расширенным в области внутреннего зева и постепенно сужается к середине. При определении длины шейки матки учитывается длина только ее сомкнутой части. При отсутствии воронкообразного расширения длина шейки матки будет соответствовать расстоянию от наружного до внутреннего зева цервикального канала, при наличии воронкообразного расширения — от вершины воронки до наружного зева (рис. 16.1-2).
До появления ультразвукового исследования использовалась двоичная классификация истмико-цервикальной недостаточности, т.е. шейка описывалась как состоятельная либо как несостоятельная. С началом широкого использования УЗИ в акушерстве оно показало, что истмико-цервикальная недостаточность является неделимым состоянием, при котором с уменьшением длины шейки матки увеличивается вероятность преждевременного родоразрешения. Длина шейки матки более 3 см является нормальной, 2,5—3 см - пограничной, менее 2,5 см — укороченной. Крайней степенью истмико-цервикальной недостаточности является расширение цервикального канала на всем его протяжении (см. рис. 16.1-3).
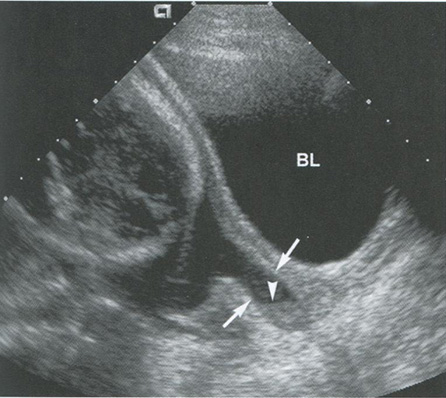
Рис. 16.1-3. Расширение цервикального канала на всем его протяжении. На трансабдоминальном сагиттальном снимке истмико-цервикальной области матки, выполненном при наполненном мочевом пузыре (BL), определяется дилатация цервикального канала на всем его протяжении (стрелки). Расширенный цервикальный канал заполнен амниотической жидкостью и осевшим мелкодисперсным содержимым
(усеченная стрелка). Закрытые участки шейки матки не визуализируются.
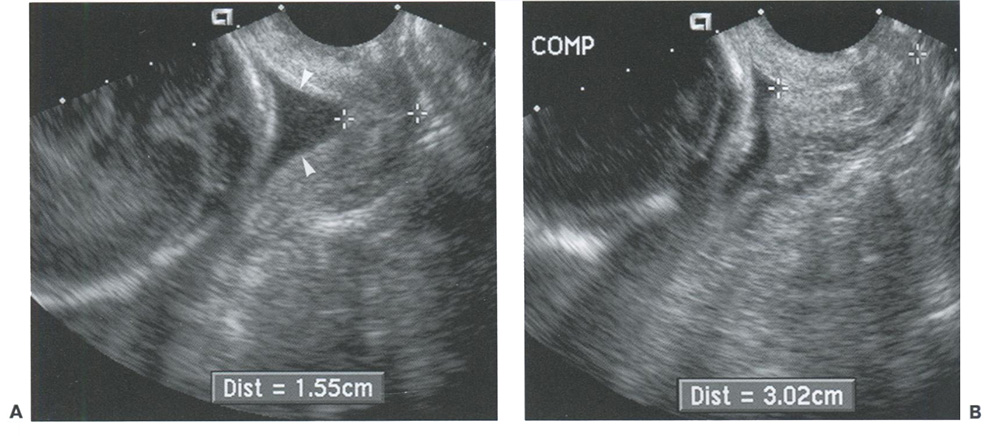
Рис. 16.1-4. Компрессия дилатированной шейки матки влагалищным датчиком, вызывающая смыкание цервикального канала. А: На трансвагинальном снимке определяется воронкообразное расширение цервикального канала (усеченные стрелки), длина сомкнутой части шейки матки (метки) составляет 15,5 мм. В: При компрессии шейки матки влагалищным датчиком (СОМР) воронкообразное расширение исчезает, а длина визуально сомкнутой части шейки увеличивается до 30,2 мм.
При проведении трансвагинального ультразвукового исследования следует избегать излишнего давления датчиком на шейку матки. При избыточной компрессии может произойти сдавливание расширенной шейки матки и смыкание цервикального канала, в результате чего истмико-цервикальная недостаточность не будет диагностирована (рис. 16.1-4).
В ходе исследования длина шейки матки и ее форма могут изменяться. Это может происходить спонтанно (рис. 16.1-5) либо в результате давления на дно матки рукой. В любом из этих случаев вероятность преждевременного родоразрешения оценивается по минимальной длине шейки матки, полученной во время исследования.
Книга "Атлас по ультразвуковой диагностике в акушерстве и гинекологии"
Авторы: Питер М. Дубиле, Кэрол Б. Бенсон
В настоящем атласе авторы представили основные элементы эхографии, включая динамический аспект этого исследования, проводимого в режиме реального времени. Особый интерес представляет эта книга в связи с тем, что возможности эхографии для диагностики различной акушерской и гинекологической патологии имеют очень большое значение. С помощью эхографии можно выявить различную акушерскую патологию, что позволяет своевременно провести необходимые лечебные мероприятия во время беременности и в родах. Ультразвуковое исследование позволяет не только диагностировать разнообразную гинекологическую патологию, но также под контролем этого исследования проводить терапевтические мероприятия и хирургические вмешательства. Авторы считают, что этот атлас будет полезен и для клинической практики акушеров и гинекологов в качестве справочного руководства, и для учебного процесса как пособие для самостоятельного изучения предмета.
Содержание книги "Атлас по ультразвуковой диагностике в акушерстве и гинекологии" - Питер М. Дубиле, Кэрол Б. Бенсон
1. Первый триместр
1.1. Нормальная беременность сроком —6 недель
1.2. Нормальная беременность сроком —10 недель
1.3. Нормальная беременность сроком —13 недель
2. Анатомия плода во втором и третьем триместрах беременности
2.1. Центральная нервная система, позвоночник и лицо
2.2. Грудная клетка и сердце
2.3. Брюшная полость
2.4. Костная система
3. Неплодные компоненты во втором и третьем триместрах беременности
3.1. Пуповина
3.2. Изменения шейки матки при беременности
3.3. Плацента
3.4. Амниотическая жидкость
Патология плода
4. Центральная нервная система
4.1. Гидроцефалия
4.2. Стеноз водопровода
4.3. Мальформация Денди-Уокера
4.4. Арахноидальные кисты
4.5. Анэнцефалия
4.6. Цефалоцеле (черепно-мозговая грыжа)
4.7. Голопрозэнцефалия
4.8. Шизэнцефалия
4.9. Агенезия мозолистого тела
4.10. Внутричерепные опухоли
4.11. Аневризма вены Галена
4.12. Внутричерепные кровоизлияния и порэнцефалия
4.13. Гидранэнцефалия
5. Позвоночник
5.1. Расщелина позвоночника (spina bifida) и менингомиелоцеле
5.2. Полупозвонок
5.3. Сколиоз
5.4. Синдром каудальной регрессии и сакральная агенезия
5.5. Крестцово-копчиковая тератома
6. Лицо
6.1. Расщелины губы и неба
6.2. Макроглоссия
6.3. Микрогнатия
6.4. Гипотелоризм
6.5. Циклопия и хоботообразная деформация лица
6.6. Микрофтальмия и анофтальмия
6.7. Синостозы черепа
7. Грудная клетка, шея и лимфатическая система
7.1. Кистозно-аденоматозная мальформация легких
7.2. Легочная секвестрация
7.3. Диафрагмальная грыжа
7.4. Атрезия трахеи
7.5. Односторонняя агенезия легкого
7.6. Тератомы шеи и средостения
7.7. Расширение воротникового пространства (11—14 нед. беременности)
7.8. Расширение воротникового пространства (16—20 нед. беременности)
7.9. Кистозная гигрома и лимфангиэктазия
7.10. Плевральный выпот
7.11. Водянка
8. Сердце
8.1. Обзор врожденных пороков сердца
8.2. Синдром гипоплазии левых отделов сердца и аортальный стеноз
8.3. Гипоплазия правого желудочка и стеноз легочной артерии
8.4. Аномалия Эбштейна
8.5. Дефект межжелудочковой перегородки
8.6. Общий атриовентрикулярный канал
8.7. Тетрада Фалло
8.8. Транспозиция магистральных сосудов
8.9. Общий артериальный ствол
8.10. Опухоли миокарда
8.11. Аритмии
8.12. Эктопия сердца
8.13. Перикардиальный выпот
9. Желудочно-кишечный тракт
9.1. Атрезия пищевода
9.2. Атрезия двенадцатиперстной кишки
9.3. Тонкокишечная непроходимость
9.4. Мекониевый перитонит
9.5. Холелитиаз
9.6. Новообразования, кисты и кальцинаты печени
10. Передняя брюшная стенка
10.1. Омфалоцеле
10.2. Гастрошизис
10.3. Синдром амниотических тяжей
11. Мочеполовая система
11.1. Односторонняя и двусторонняя агенезия почек
11.2. Гидронефроз
11.3. Обструкция лоханочно-мочеточникового сегмента
11.4. Пузырно-мочеточниковый рефлюкс
11.5. Первичный мегауретер (нарушение проходимости пузырно-мочеточникового сегмента)
11.6. Клапаны задней уретры и другие причины нарушения проходимости мочеиспускательного канала
11.7. Мультикистозная дисплазия почек и дисплазия почек вследствие обструкции
11.8. Аутосомно-рецессивная форма поликистоза почек
11.9. Эктопия почки
11.10. Мезобластическая неформа
11.11. Удвоение собирательной системы и эктопическое уретроцеле
11.12. Кисты яичников
11.13. Экстрофия клоаки и мочевого пузыря
12. Костная система
12.1. Дисплазии скелета
12.2. Скелетные дизостозы
12.3. Ампутация конечностей
12.4. Дефекты лучевой кости
12.5. Полидактилия
12.6. Клинодактилия
12.7. Косолапость
12.8. «Стопа-качалка»
13. Хромосомные аномалии
13.1. Трисомия по 13-й паре хромосом (синдром Патау)
13.2. Трисомия по 18-й паре хромосом (синдром Эдвардса)
13.3. Трисомия по 21-й паре хромосом (синдром Дауна)
13.4. Моносомия Х-хромосомы (синдром Тернера, 45Х)
13.5. Триплоидия
Экстрафетальная патология беременности
14. Осложнения первого триместра беременности
14.1. Неразвивающаяся беременность
14.2. Субхориальная гематома
14.3. Замедление сердечного ритма плода
15. Плацента
15.1. Предлежание плаценты
15.2. Отслойка плаценты
15.3. Плотное прикрепление, приращение и вращение плаценты
15.4. Хориоангиома
16. Матка и шейка матки
16.1. Истмико-цервикальная недостаточность
16.2. Миома матки при беременности
16.3. Синехии в полости матки и амниотические перегородки
17. Амниотическая жидкость
17.1. Маловодие
17.2. Многоводие
17.3. Интраамниальное кровоизлияние
18. Пуповина
18.1. Единственная артерия пуповины
18.2. Нарушения прикрепления пуповины к плаценте
18.3. Киста пуповины
18.4. Допплеровское исследование кровотока в пупочной артерии
18.5. Варикозное расширение пупочной вены
Многоплодная беременность
19. Диагностика многоплодной беременности и ее характеристика
19.1. Количество плодов
19.2. Плацентация: количество хорионов и амнионов
20. Осложнения многоплодной беременности
20.1. Фето-фетальный трансфузионный синдром
20.2. Двухплодная беременность с акардией одного из плодов
20.3. Сросшиеся близнецы
20.4. Внутриутробная гибель одного из плодов
21. Диагностические процедуры в акушерстве
21.1. Амниоцентез
21.2. Биопсия ворсин хориона
21.3. Чрескожная аспирация пуповинной крови
22. Терапевтические процедуры в акушерстве
22.1. Гемотрансфузия плода
22.2. Торакоцентез и торакоамниальное шунтирование
22.3. Дренирование мочевого пузыря и везикоамниальное шунтирование
22.4. Парацентез
22.5. Окклюзия трахеи при диафрагмальной грыже
22.6. Редукция многоплодной беременности и селективное прерывание
беременности
РАЗДЕЛ II. УЛЬТРАЗВУКОВОЕ ИССЛЕДОВАНИЕ В ГИНЕКОЛОГИИ
Нормальная анатомия
23. Матка
23.1. Миометрий
23.2. Эндометрий
24. Яичники и смежные структуры
24.1. Яичники
24.2. Внеяичниковые смежные структуры
Патологии
25. Миометрий
25.1. Фиброма (лейомиома) матки и лейомиосаркома
25.2. Аденомиоз
25.3. Аномалии развития матки
26. Эндометрий
26.1. Полипы эндометрия
26.2. Гиперплазия эндометрия
26.3. Карцинома эндометрия
26.4. Трофобластическая болезнь
27. Яичники и маточные трубы
27.1. Простые кисты яичников
27.2. Геморрагические кисты яичников
27.3. Тератомы яичников
27.4. Доброкачественные опухоли яичников (кроме тератом)
27.5. Рак яичников
27.6. Эндометриоз
27.7. Гидросальпингс
27.8. Тубовариальный абсцесс
28. Внематочная беременность
28.1. Трубная внематочная беременность
28.2. Интерстициальная внематочная беременность
28.3. Шеечная беременность
28.4. Брюшная беременность
28.5. Гетеротопическая беременность
Процедуры
29. Диагностические процедуры в гинекологии
29.1. Соногистерография
30. Терапевтические процедуры в гинекологии
30.1. Аспирация кисты яичника
30.2. Внутриматочные манипуляции, осуществляемые через шейку матки под УЗ-контролем
30.3. Абляция эктопированного плодного яйца
30.4. Дренирование абсцесса малого таза






0 комментариев