Применение международной классификации BI-RADS в маммологической практике. Руководство для врачей - Шумакова Т. А.
Книга "Применение международной классификации BI-RADS в маммологической практике. Руководство для врачей"
Авторы: Т. А. Шумакова, И. А. Солнцева, О. Б. Сафронова, В. Е. Савелло, С. В. Серебрякова
ISBN 978-5-6047969-2-4
В руководстве представлен адаптированный к повседневной клинической работе перечень понятий и терминов, используемых в современной описательной системе BI-RADS. Подробное описание категорий, присваиваемых в результате комплексного лучевого исследования, упростит внедрение классификации в рутинную практику специалистов, занимающихся оценкой состояния молочных желез.
Богато иллюстрированное издание, с наглядными клиническими примерами может использоваться как для первичного обучения в рамках клинической ординатуры, так и в процессе повышения квалификации практикующих врачей.
Данное руководство предназначено для практикующих врачей лучевой диагностики, рентгенологов, ультразвуковых специалистов, врачей магнитно-резонансной томографии, маммологов, онкологов, врачей общей практики.
Содержание книги "Применение международной классификации BI-RADS в маммологической практике. Руководство для врачей" - Т. А. Шумакова, И. А. Солнцева, О. Б. Сафронова, В. Е. Савелло, С. В. Серебрякова
ВВЕДЕНИЕ. КЛИНИЧЕСКАЯ ЗНАЧИМОСТЬ МУЛЬТИДИСЦИПЛИНАРНОГО ПОДХОДА К ДИАГНОСТИКЕ РАКА МОЛОЧНОЙ ЖЕЛЕЗЫ
СИСТЕМА ОПИСАНИЯ ЛУЧЕВЫХ ИЗОБРАЖЕНИЙ И ИХ ПРОТОКОЛИРОВАНИЯ С ПРИСВОЕНИЕМ КАТЕГОРИИ
КЛАССИФИКАЦИИ BI-RADS
КЛАССИФИКАЦИЯ BI-RADS.
РЕНТГЕНОВСКАЯ МАММОГРАФИЯ.
СТРУКТУРА ПРОТОКОЛА
МАММОГРАФИЧЕСКОГО ИССЛЕДОВАНИЯ
Цель исследования
Дополнительная информация. Анамнез
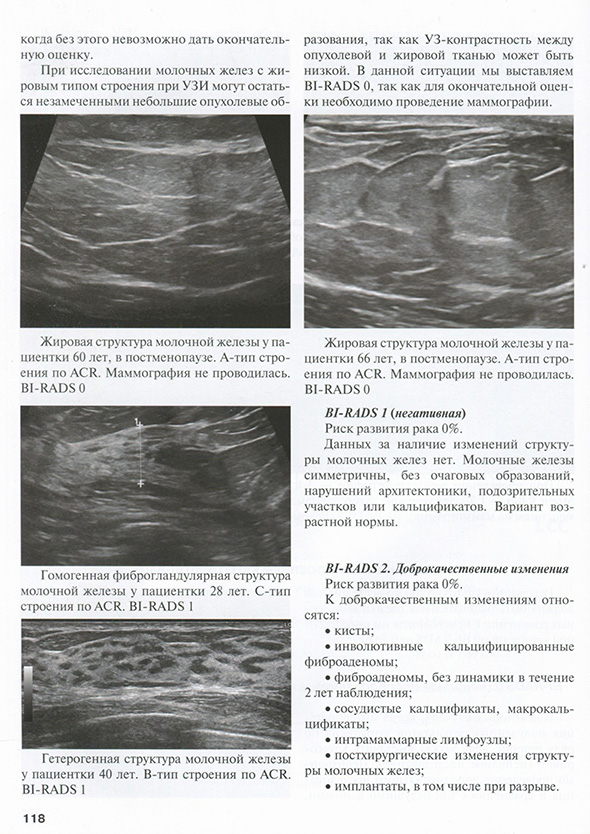
Описание структуры, типа строения молочных желез
Описание выявленных изменений молочных желез
Объемное образование
Локализация образования
Измерение размеров образования
Форма образования
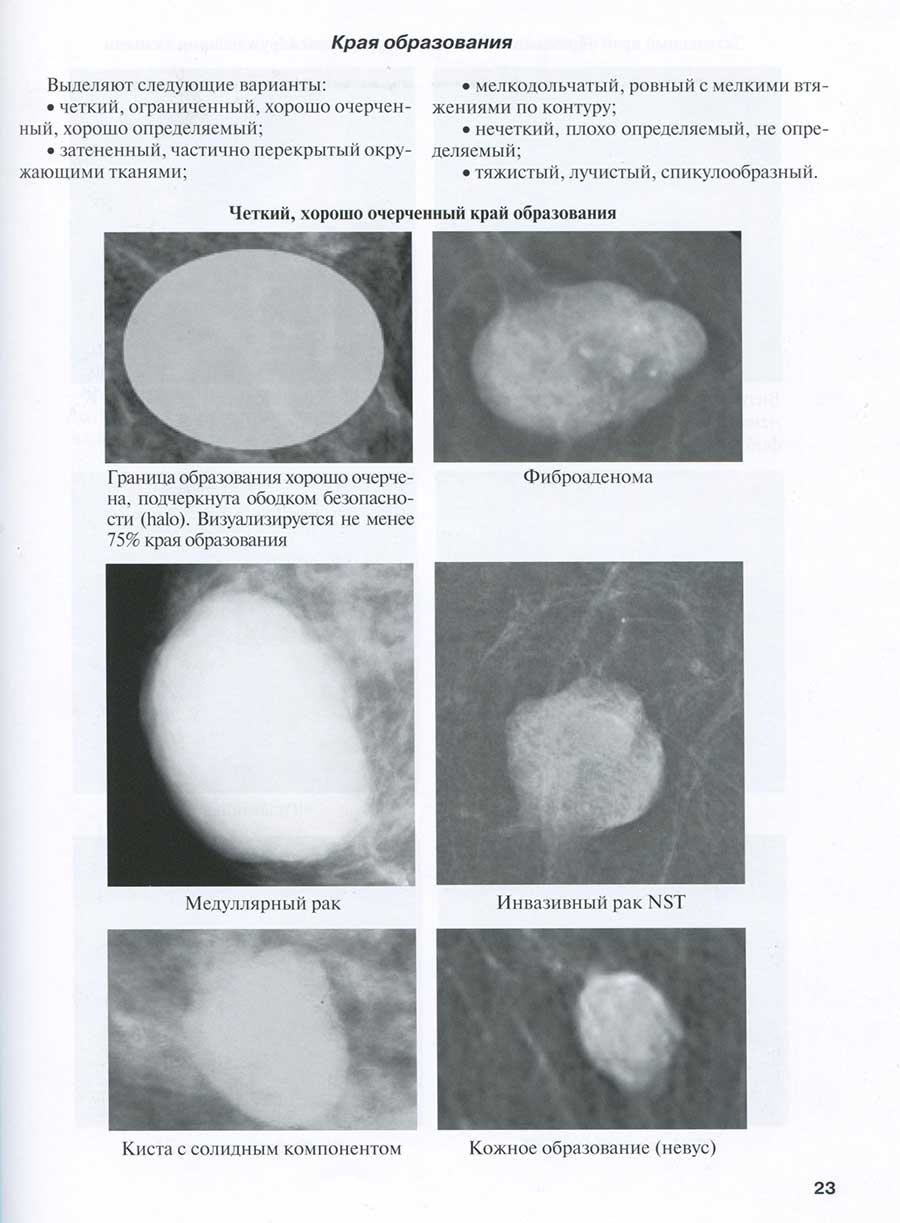
Края образования
Рентгенологическая плотность образования
Кальцинаты
Типичные доброкачественные кальцинаты
Атипичные злокачественные кальцинаты
Характер распределения кальцинатов
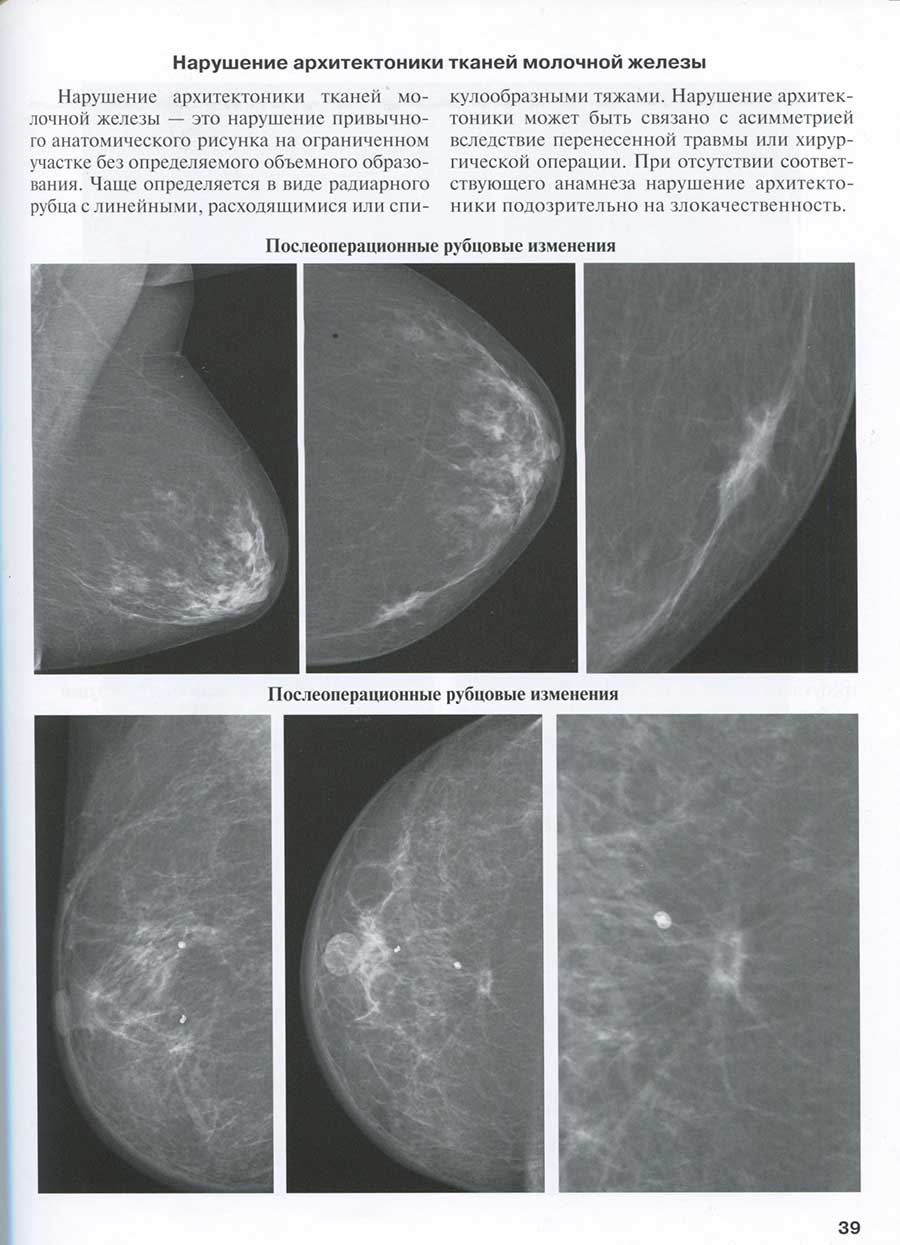
Нарушение архитектоники тканей молочной железы
Асимметрия молочных желез
Асимметрия в одной проекции при РМГ
Глобальная асимметрия
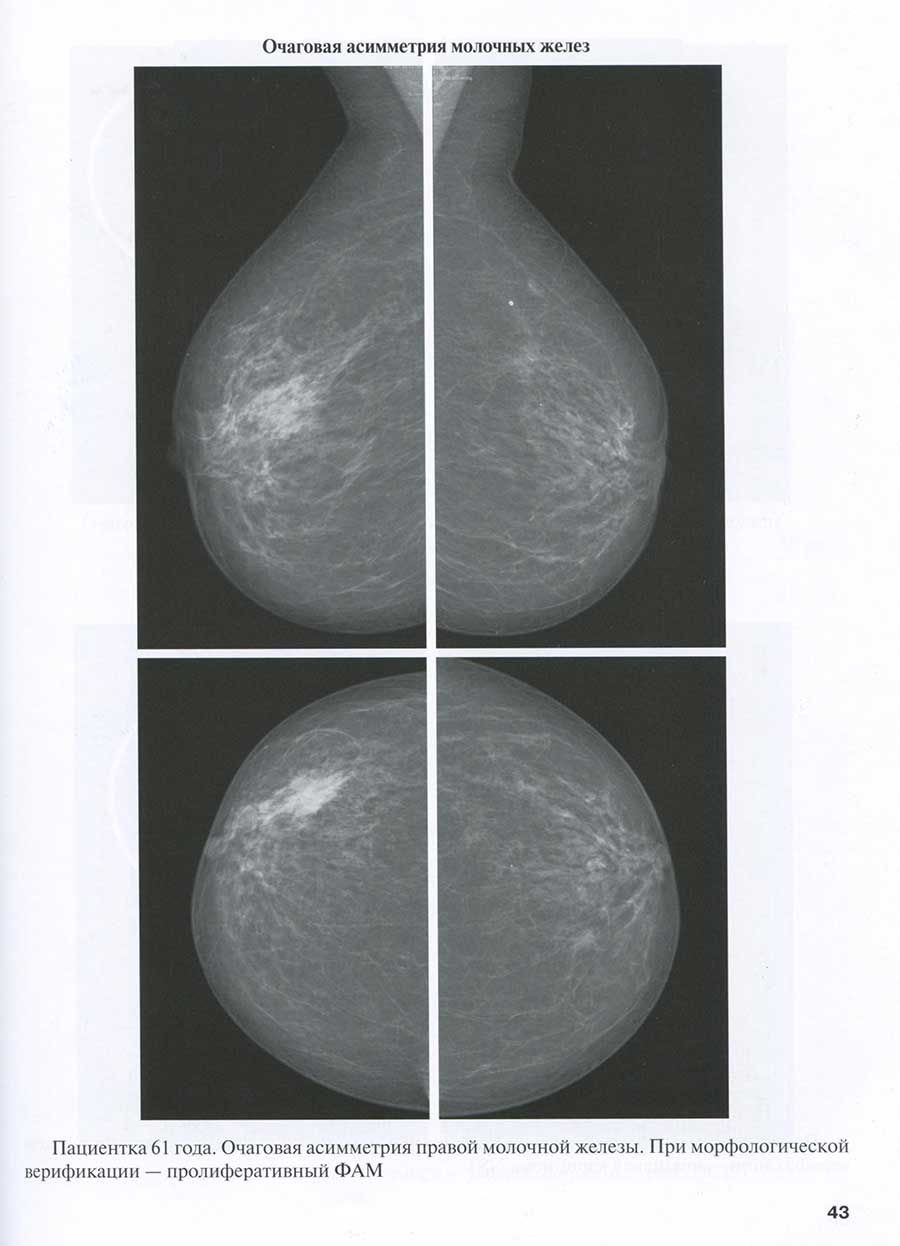
Очаговая асимметрия
Развивающаяся асимметрия
Сопутствующие изменения
Интрамаммарные лимфатические узлы
Аксиллярные лимфатические узлы
Дуктоэктазии
Изменения сосково-ареолярного комплекса
Изменения кожи
Кожные образования
Увеличение трабекулярности молочных желез
Варикозное расширение подкожных вен
Сравнение маммограмм с результатами предыдущих лучевых исследований
Заключение с присвоением категории BI-RADS
Клинические примеры применения классификации BI-RADS.
BI-RADS 6. КРИТЕРИИ ОЦЕНКИ
ДИНАМИКИ ОПУХОЛЕВОГО ПРОЦЕССА
Клинические примеры применения критериев RECIST
КЛАССИФИКАЦИЯ BI-RADS.
УЛЬТРАЗВУКОВОЕ ИССЛЕДОВАНИЕ.
СТРУКТУРА ПРОТОКОЛА УЗ-ИССЛЕДОВАНИЯ
МОЛОЧНЫХ ЖЕЛЕЗ
Показания к проведению ультразвукового исследования
Цель и техника проведения исследования
Описание структуры молочных желез
Описание выявленных изменений молочных желез
Объемное образование
Локализация образования
Измерение размеров образования
Форма образования
Пространственная ориентация
Края образования
Эхоструктура образования
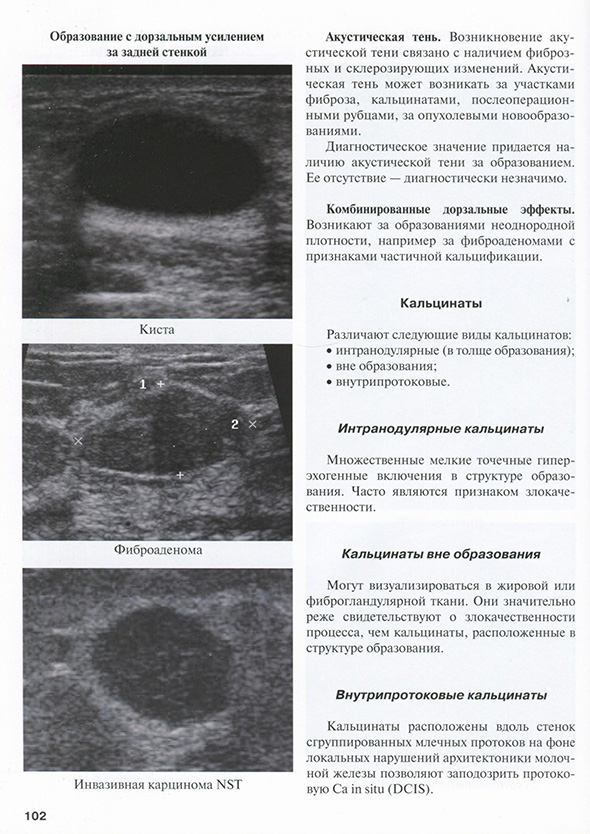
Дорзальные акустические эффекты
Кальцинаты
Интранодулярные кальцинаты
Кальцинаты вне образования
Внутрипротоковые кальцинаты
Сопутствующие изменения
Нарушения архитектоники окружающих тканей
Изменения млечных протоков
Изменение кожи
Васкуляризация образования
Эластичность образования
Особые случаи
Сравнение с предыдущими исследованиями, корреляция с клиническими данными, данными маммографии
или МРТ-исследованиями
Заключение с присвоением категории BI-RADS
Тактика ведения пациентки
КЛАССИФИКАЦИЯ BI-RADS.
МАГНИТНО-РЕЗОНАНСНАЯ
МАММОГРАФИЯ (МРМ)
Методика выполнения МРМ
Алгоритм анализа МРМ
Описание типа строения молочных желез
Описание выявленных изменений молочных желез
при МРМ с динамическим контрастным усилением (ДКУ)
Очаг накопления контрастного вещества
Объемное образование
Форма образования
Края образования
Контрастирование образования
Зона контрастирования
Характер распределения КВ в зоне контрастирования
Симметричность контрастирования
молочных желез
Сопутствующие изменения
Анализ данных ДКУ
Шкала Геттингена
Силиконовые имплантаты
Материал наполнения имплантата
Расположение, локализация имплантата
Контур имплантата
Внутрикапсульные изменения имплантата
Внекапсульные скопления силикона
Симптом «капли»
Серома имплантата
Заключение с присвоением категории BI-RADS
КЛИНИЧЕСКИЕ ПРИМЕРЫ
ПРИМЕНЕНИЯ КЛАССИФИКАЦИИ BI-RADS
Заключение
Приложение
Примеры страниц из книги "Применение международной классификации BI-RADS в маммологической практике. Руководство для врачей" - Т. А. Шумакова, И. А. Солнцева, О. Б. Сафронова, В. Е. Савелло, С. В. Серебрякова

Предисловие к книге "Применение международной классификации BI-RADS в маммологической практике. Руководство для врачей"
Рак молочной железы (РМЖ), являясь, по данным общемировой статистики, одним из наиболее часто встречающихся онкологических заболеваний, требует особенного внимания со стороны лучевых диагностов. Непосредственно участвуя в первичном выявлении опухоли, врачи диагностических специальностей должны не только обладать базовыми познаниями в онкологии и высокой профессиональной квалификацией, но и следовать современным тенденциям интенсивно развивающейся мировой медицины.
Возможность выявления РМЖ на доклинической стадии — одна из первоочередных задач, стоящих перед врачами всех специальностей, участвующими в постановке диагноза. Современные методы лучевой диагностики, обладая высокой разрешающей способностью, но используемые изолированно или в неправильной последовательности, могут не дать полного представления о природе выявленных изменений. Грамотное использование диагностических методик, четкое представление о возможностях каждой из них не только облегчает дифференциальную диагностику, но и способствует максимально раннему выявлению патологического процесса.
Рентгеновская маммография (РМГ) по- прежнему остается «золотым стандартом» в диагностике РМЖ. Неинвазивность и безвредность эхографии в сочетании с высокой информативностью дополняет и детализирует полученную диагностическую картину. Возможности магнитно-резонансной томографии с динамическим контрастным усилением как наиболее информативного и уточняющего метода используются, в частности, для углубленной диагностики распространенности опухолевого процесса при планировании оперативных вмешательств.
Необходимость преемственности между различными методами лучевой диагностики, правильной интерпретации результатов проведенного обследования клиницистами привела к появлению современной классификации BI-RADS (Breast Imaging and Reporting Data System). Эта система не только позволяет объективизировать данные, полученные в процессе исследования, путем присвоения категорий, но и формирует алгоритм дальнейших действий как врачей лучевой диагностики, так и клиницистов. Следует упомянуть о немаловажном аспекте, которому впервые уделено внимание в современной литературе, таком как активное информирование лечащего врача о выявленных в процессе диагностики изменениях.
Представленная в настоящем издании интерпретация классификации BI-RADS не является дословным переводом — «калькой» англоязычной версии. Это лаконичный, предельно адаптированный к рутинной работе вариант классификации, ставший в том числе и результатом ежедневной работы авторов в качестве лучевых диагностов.
Широкое внедрение классификации в повседневную работу лечебно-профилактические учреждения (ЛПУ) стандартизирует работу лучевых диагностов, маммологов, онкологов и будет способствовать в конечном итоге повышению эффективности работы всей онкологической службы
Введение к книге "Применение международной классификации BI-RADS в маммологической практике. Руководство для врачей"
Клиническая значимость мультидисциплинарного подхода к диагностике рака молочной железы.
Рак молочной железы (РМЖ) относится к наиболее распространенным злокачественным новообразованиям в мире наряду с колоректальным раком, раком легкого и предстательной железы и входит в пятерку наиболее частых причин смертности онкологических больных.
В структуре онкологической заболеваемости женского населения РФ рак молочной железы занимает первое место (20,9%). Ежегодно в нашей стране регистрируется более 65 000 новых случаев РМЖ, ежегодный прирост показателя заболеваемости составляет 21,4%. Стандартизованный показатель заболеваемости в 2015 г. составил 49,75 на 100 000 женского населения. Наибольшее число спорадических случаев заболевания отмечается в возрасте 55—69 лет (средний возраст — 61,3 года).
Немаловажную роль в увеличении количества больных, в частности, РМЖ играет рост численности населения и фактор старения. Согласно прогнозам ВОЗ, к 2020 г. число больных с диагностированными первичными случаями злокачественных опухолей составит 15 млн человек и приведет к смерти у 10 млн.
Несмотря на рост диагностических возможностей, оснащенности медицинских учреждений высокотехнологическим оборудованием, развитие новых диагностических методик, доля активно выявленных больных и доля больных, заболевание у которых диагностировано на ранней стадии, остаются достаточно низкими. В 2015 г. 30,0% впервые диагностированных случаев РМЖ были отнесены к III—IV стадиям опухолевого процесса. Позднее выявление злокачественного процесса затрудняет лечение и приводит к снижению показателей выживаемости онкологических больных.
Отсюда высокие показатели смертности больных с РМЖ. Ежегодно в России от РМЖ погибает более 20 000 женщин. Средний возраст умерших больных РМЖ — 65,8 года. Стандартизованный показатель смертности составляет 15,1 на 100 000.
Международный противораковый союз считает, что в настоящее время накоплено достаточно знаний о профилактике, раннем выявлении, диагностике и лечении РМЖ для обеспечения излечения и повышения качества жизни пациентов. Поэтому Всемирная организация здравоохранения поставила цель — добиться снижения преждевременной смертности от РМЖ к 2025 г. на 25%.
РМЖ относится к визуальной локализации опухолевого процесса. Диагноз РМЖ основывается на данных осмотра, результатах инструментальных методов обследования и патоморфологическом заключении. Первичное обследование при подозрении на РМЖ включает в себя: сбор анамнеза и осмотр, рентгеновскую маммографию (РМГ) и ультразвуковое исследование (УЗИ) молочных желез. Магнитно-резонансная томография (М РТ) молочных желез с динамическим контрастным усилением (ДКУ) выполняется по показаниям. Верификация опухолевого процесса осуществляется путем тонкоигольной аспирационной биопсии (ТАБ) или трепан- биопсии с последующим цитологическим или гистологическим исследованием полученного материала соответственно.
Для раннего выявления РМЖ наиболее эффективен скрининг, при котором наблюдается увеличение показателей выживаемости больных за счет времени опережения, максимального охвата населения, а также более совершенных методов лечения.
Скрининг (англ, screening, от screen — просеивать, сортировать, отбирать) — это массовое обследование населения с целью выявления лиц с наличием определенного заболевания при отсутствии клинических симптомов. Скрининг не является диагностической процедурой.
Основная цель онкологического скрининга — снижение смертности больных, а непосредственный результат — обнаружение рака на доклинической стадии. По охвату населения скрининг подразделяется на: популяционный, массовый и селективный.
Скрининг популяции является наиболее целесообразным, так как охватывает всех независимо от наличия или отсутствия факторов риска развития того или иного онкологического заболевания.
Ведущим скрининговым методом для обнаружения РМЖ является рентгенологическое исследование — маммография (РМГ). Благодаря регулярному популяционному маммографическому скринингу выявление РМЖ на доклинический стадии дает возможность эффективного лечения и снижения смертности больных.
Международное агентство по изучению рака (МАИР) и отдел рака ВОЗ рекомендуют только один скрининговый тест, доказанный в 7 проспективных исследованиях, — РМГ (лучше цифровую) у всех (без учета групп риска) женщин в возрасте 50—69 лет. С введением маммографического скрининга значительно увеличилось число выявленного внутрипротокового РМЖ in situ и непальпируемого РМЖ.
При рандомизированном исследовании в США с применением маммографического скрининга, включившем более 60 000 женщин в возрасте 40—64 лет, отмечено статистически достоверное снижение смертности от РМЖ на 30% (ОР = 0,68). Аналогичные результаты получены в Швеции при скрининге около 300 000 женщин в период 12-летнего наблюдения — смертность от РМЖ снизилась на 24%.
Однако снижение смертности от РМЖ в результате маммографического скрининга женщин в возрасте до 40 лет происходит только через 10—12 лет после начала скрининговой программы, т. е. у женщин, достигающих возраста 50 лет.
Несмотря на эффективность рентгенологического метода, разрешающая способность маммографии у ряда больных резко снижается у молодых пациенток с высокой плотностью ткани молочной железы, при наличии имплантатов, выраженных воспалительных изменениях, отеке железы и фоновых заболеваниях типа фиброаденоматоза. И хотя УЗИ для скрининга РМЖ не используется, в этих случаях его применение чрезвычайно важно для уточнения диагноза.
С целью селективного скрининга женщин с наследственным фактором риска развития рака молочной железы и/или подтвержденной мутацией гена BRCA1, BRCA 2 экспертными организациями рекомендовано ежегодное обследование молочной железы методом МРТ с 25—30 лет совместно с ежегодной маммографией.
Таким образом, диагностика РМЖ строится на всесторонней и полной оценке всех клинических, лабораторных, инструментальных и морфологических данных, что позволит достоверно провести дифференциальную диагностику, выработать адекватную лечебную тактику и максимально улучшит непосредственные и отдаленные результаты терапии.
Разобщенность используемых понятий в описании выявленных изменений, недопонимание как между лучевыми диагностами, так и между диагностами и клиницистами приводят к снижению эффективности и увеличению срока обследования.
Поэтому для оценки результатов маммографического скрининга, УЗИ или МРМ клиницисту необходима стандартизированная интерпретация заключений рентгенолога, врача ультразвуковой диагностики и магнитно-резонансной томографии. Это обеспечит правильную оценку обследования и определит дальнейший мониторинг пациентки.
Международная система интерпретации и протоколирования визуализации молочной железы (классификация B1-RADS) стандартизирует совместную работу врачей-диагностов и клинициста. Использование единой терминологии, четкие критерии присвоения категорий, взаимопонимание даже не «с полуслова», а с «одной цифры», ясный алгоритм действий врачей всех специальностей позволят:
• в кратчайшие сроки установить диагноз, используя методы диагностики в нужной последовательности;
• дадут наиболее полное представление о распространенности опухолевого процесса;
• определят наиболее информативный метод диагностики для оценки проводимой терапии и/или динамического наблюдения;
• позволят максимально рано выявить признаки прогрессирования РМЖ.
Таким образом, реальный путь улучшения результатов лечения РМЖ в повышении
онкологической настороженности врачей, ранней, а в ряде случаев — вдоклинической диагностике заболевания. Решить эту проблему можно только при условии применения комплекса методов диагностики и командной работе врачей всех специальностей.
Значимость мульдидисциплинарного подхода к скринингу и ранней диагностике РМЖ, единое понимание интерпретации заключений всеми врачами (диагностами, клиницистами и морфологами) является на сегодняшний день крайне актуальной задачей.
Система описания лучевых изображений и их протоколирования с присвоением категории BI-RADS
Одним из самых сложных разделов лучевой диагностики является визуализация молочных желез. Сложность строения, многоликая возрастная норма молочной железы и высокая частота встречаемости злокачественных образований молочной железы обусловливают повышенное внимание пациентов и врачей различных специальностей к данной проблеме.
К сожалению, до сих пор нет полного взаимопонимания врачей лучевой диагностики и врачей-клиницистов. Причины этого — прежде всего в отсутствии общепринятой лексики и терминологии, используемой для описания патологических процессов в молочной железе, стандартизированной классификации выявленных изменений, унифицированных рекомендаций по дальнейшей тактике наблюдения и лечения пациентов.
В 2003 г. Американской коллегией радиологов (ACR) была предложена система описания, интерпретации и протоколирования данных маммографических изображений, соответствующих морфологическим признакам злокачественной опухоли, — BI-RADS (Breast Imaging Reporting and Data System).
Эта классификация впоследствии была доработана, в нее были включены разделы описания данных, интерпретация и протоколирования УЗИ и МРТ молочных желез. В 2013 г. была опубликована финальная версия международной классификации B1-RADS.
Неправильно полагать, что BI-RADS — это просто классификация определенных лучевых признаков, выявляемых при маммографии/УЗИ/МРТ молочной железы, отражающих степень риска наличия злокачественного образования, это система мультидисциплинарного подхода к оценке лучевых изображений молочных желез и последующего менеджмента пациента.
Основные цели создания системы BI-RADS:
• Разработка унифицированной, стандартизованной терминологии для описания результатов лучевой визуализации молочных желез.
• Стандартизация протоколов методов лучевой диагностики заболеваний молочных желез: рентгеновской маммографии, УЗИ, МРТ.
• Стандартизация заключений лучевых исследований.
• Определение категории выявленных изменений.
• Определения рекомендаций по тактике ведения и частоте наблюдения пациенток в зависимости от выявленных изменений в молочных железах.
| Автор | Шумакова Т. А. |
| ISBN | 978-5-6047969-2-4 |
| Издание | 3-е издание |
| Вес | 1 кг |
| Год | 2022 |
| Страниц | 208 |
| Формат, см. | 21.0 x 27.0 |