Сосудистые заболевания спинного мозга: Руководство для врачей - Скоромец А. А.
Книга "Сосудистые заболевания спинного мозга: Руководство для врачей"
Авторы: А. А. Скоромец, В. В. Афанасьев, А. П. Скоромец, Т. А. Скоромец
Под ред. проф. А. В. Амелина и проф. Е. Р. Баранцевича
ISBN 978-5-7325-1131-4
В учебном руководстве по диагностике и терапии сосудистых заболеваний спинного мозга изложено современное представление о его кровоснабжении, методики исследования артериальных и венозных сосудов спинного мозга, включая селективную спинальную ангиографию и МР-ангиографию. Дана классификация сосудистых заболеваний спинного мозга. Представлены механизмы действия применяемых лекарственных препаратов, что повышает общемедицинский профессионализм. Приведены принципы классификации клинических синдромов исходя из распространенности ишемии как по поперечнику, так и по длиннику спинного мозга. Изложен алгоритм диагностики артериальных и венозных радикуломиелоишемий, их дифференциальная диагностика и лечебная тактика, реабилитационные мероприятия. Руководство предназначено для неврологов, нейрохирургов, педиатров, врачей общей практики, нейрореабилитологов, врачей приемных отделений больниц и врачей экстренной медицинской помощи.
Содержание книги "Сосудистые заболевания спинного мозга: Руководство для врачей" - А. А. Скоромец
Часть первая
Глава 1. Анатомия сосудов спинного мозга
1.1. Артериальное кровоснабжение спинного мозга
1.2. Венозная система спинного мозга
Глава 2. Физиологические бассейны и регуляция спинномозгового кровообращения
2.1. Артериальные бассейны по длине и поперечнику спинного мозга
2.2. Венозная система спинного мозга
2.3. Регуляция спинномозгового кровообращения
Глава 3. Нейромедиаторные, патоморфологические и молекулярно-генетические (биохимические) особенности строения спинного мозга
3.1. Вольтаж- и лигандконтролируемые рецепторы
3.2. Возбуждающие (деполяризующие) системы СМ
3.3. Тормозные (гиперполяризующие) системы СМ
3.4. Пептидергические системы СМ
3.5. Синаптические системы биогенных аминов СМ
3.6. АТФ- и аденозинергические системы СМ
3.7. Холинергические системы СМ
3.8. Капсаинергические и каннабиноидные рецепторы СМ
3.9. Роль глиальных клеток и перицитов в миелоишемии СМ
3.10. Гипоксические дисбалансы при миелоишемии
Глава 4. Этиология и патогенез миелоишемии
Глава 5. Классификация нарушений спинномозгового кровообращения
Глава 6. Синдромы миелоишемии
6.1. Ангиотопические синдромы выключения отдельных радикуломедуллярных артерий
6.2. Синдромы поражения разных уровней спинного мозга
6.2.1. Поражение радикуломедуллярных артерий шейного утолщения
6.2.2. Поражение большой передней радикуломедуллярной артерии Адамкевича
6.2.3. Поражение нижней дополнительной радикуломедуллярной артерии (Депрож-Готтерона)
6.2.4. Поражение задней спинальной артерии
6.2.5. Компрессионно-сосудистые синдромы
6.2.6. Поражение спинного мозга, обусловленное нарушением венозного кровообращения
Глава 7. Диагностика и дифференциальная диагностика нарушений спинномозгового кровообращения
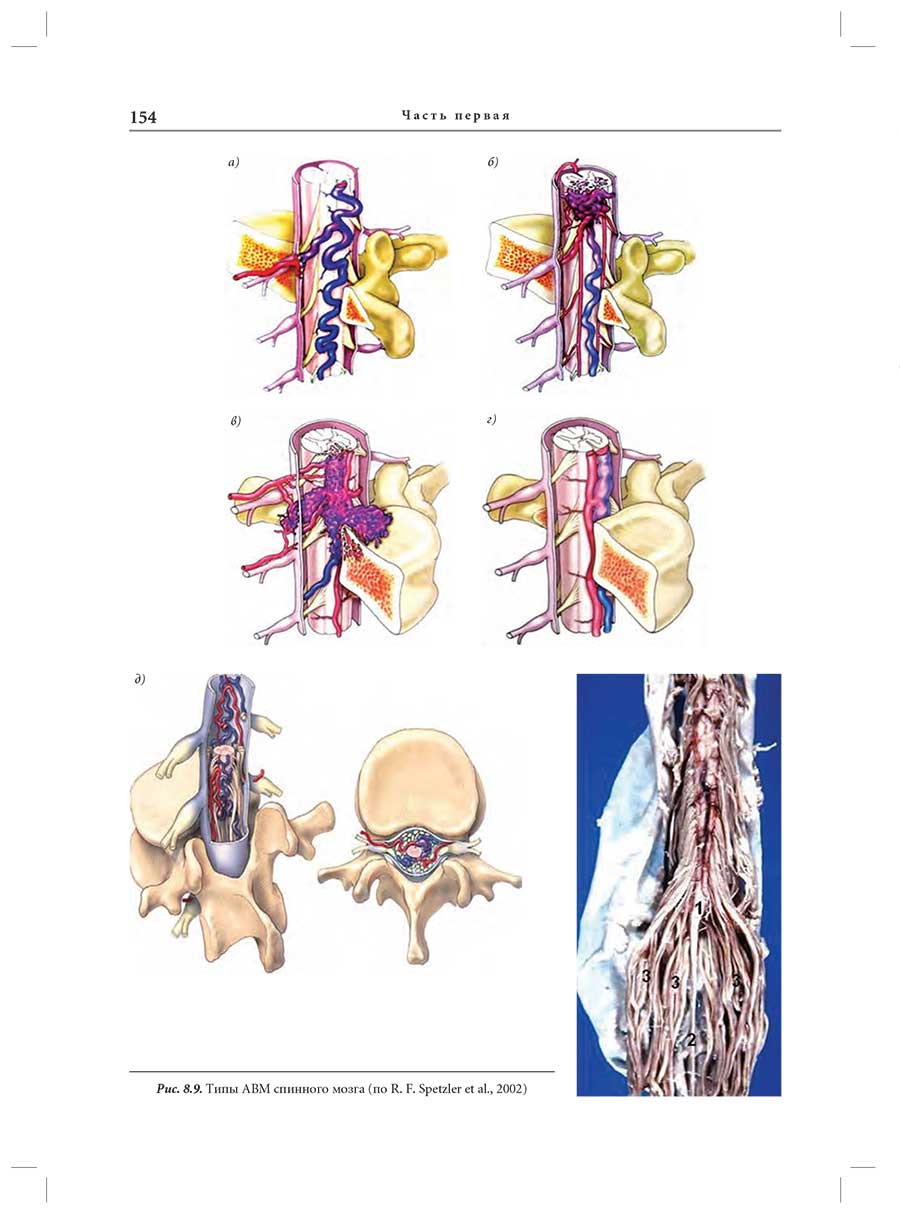
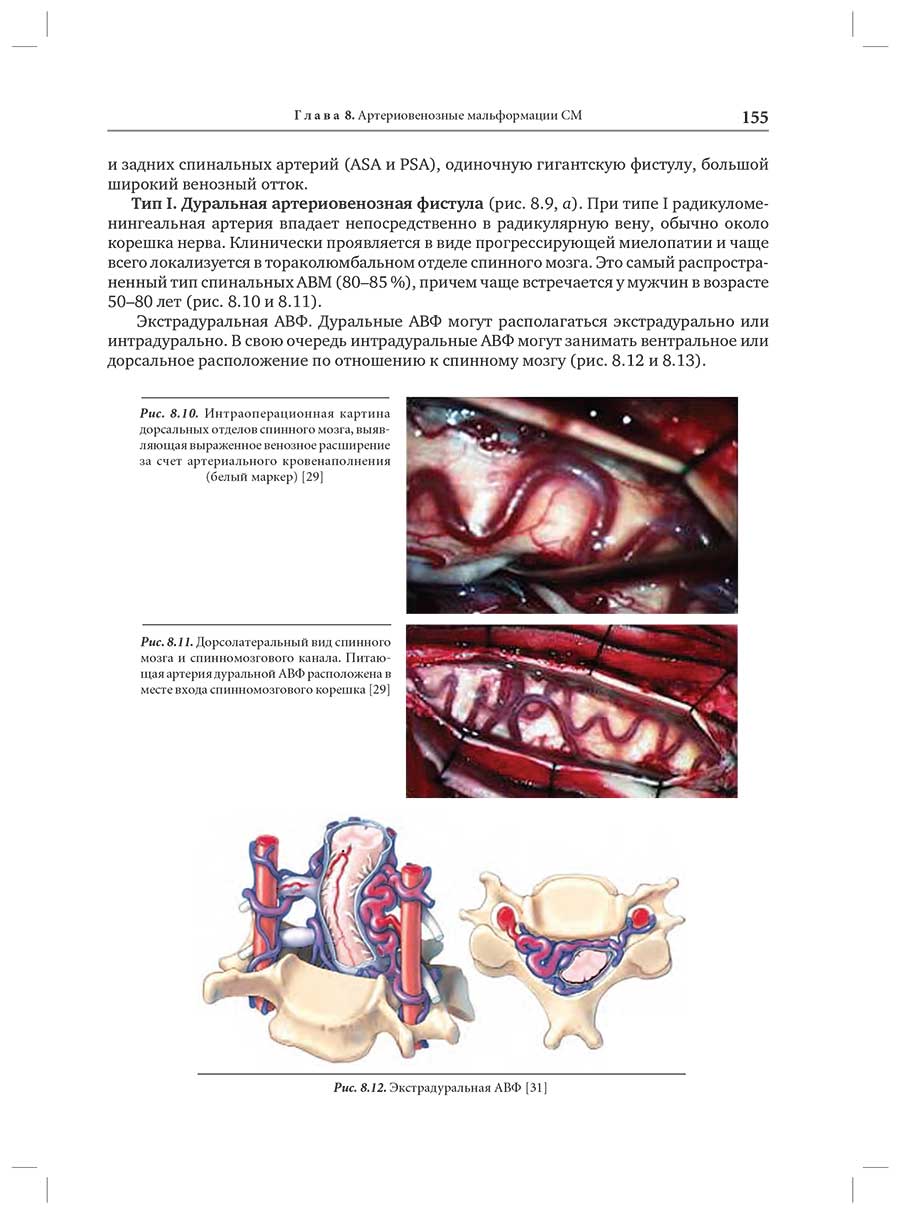
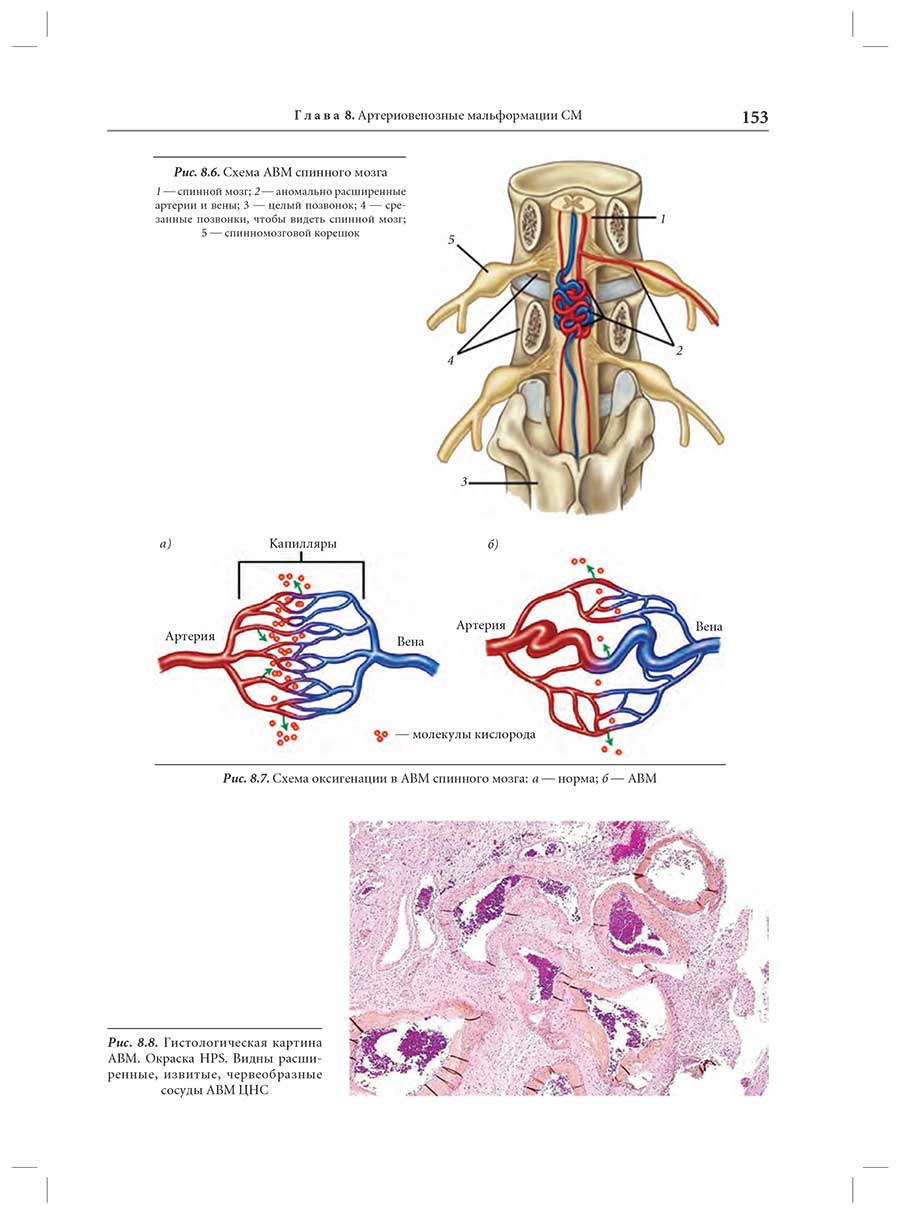
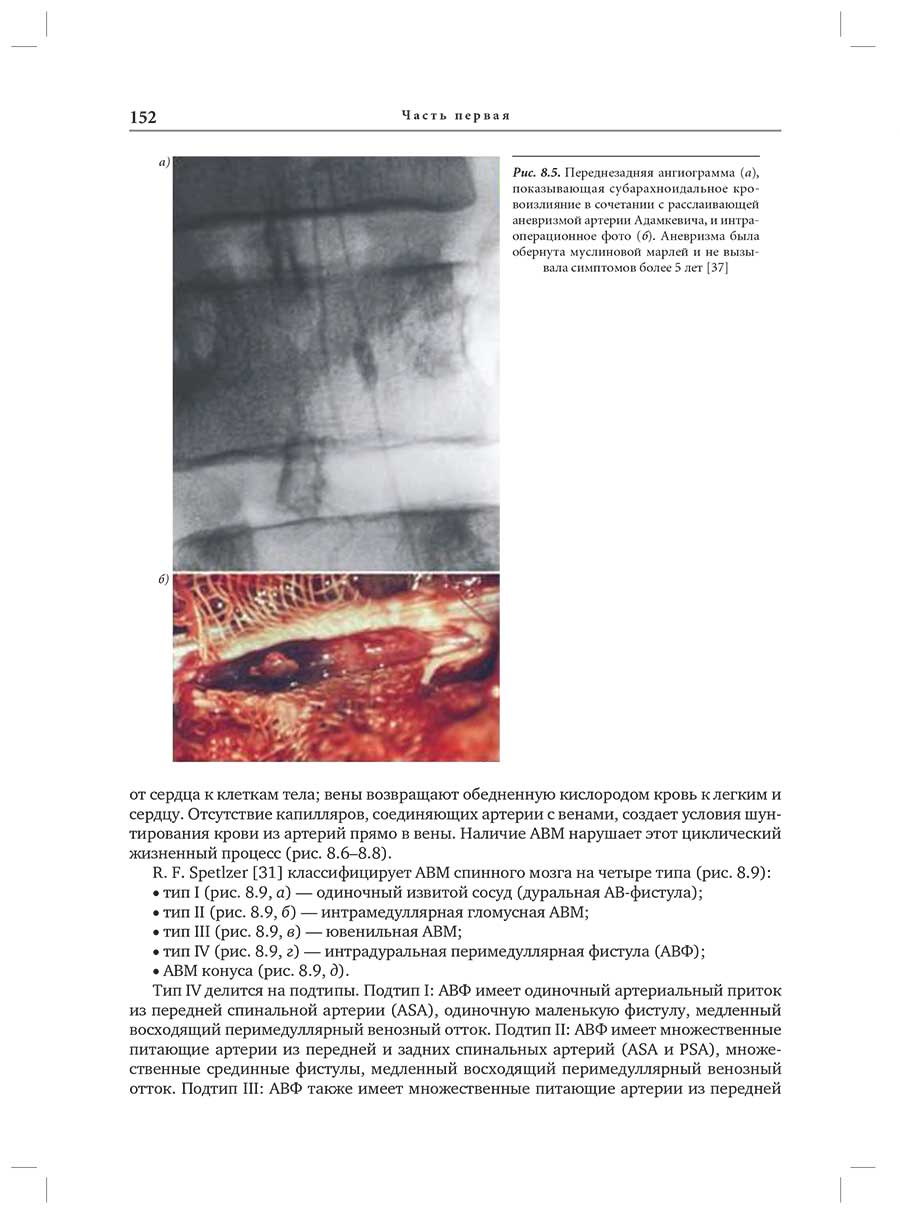
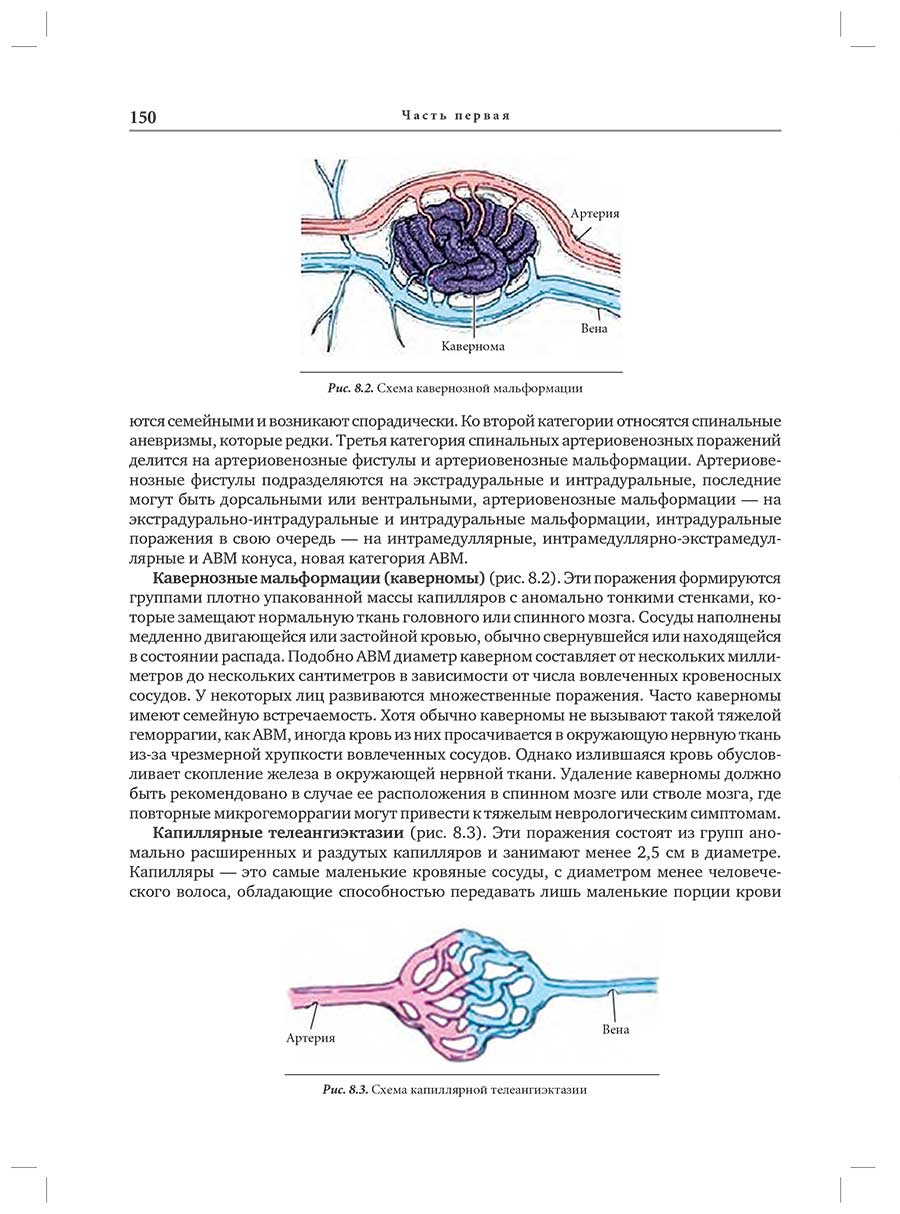
Глава 8. Артериовенозные мальформации спинного мозга: классификация, клиническая картина, диагностика, принципы лечения
8.1. Этиология развития спинальных АВМ
8.2. Патогенез ишемических расстройств при АВМ
8.3. Классификация спинальных АВМ
8.4. Клинические симптомы спинальных АВМ
8.5. Инструментальная и лабораторная диагностика сосудистых мальформаций спинного мозга
8.6. Критерии диагностики спинальных АВМ и АВФ
8.7. Принципы лечения
Глава 9. Экспериментальные исследования ишемии спинного мозга
9.1. Моделирование ишемии спинного мозга на животных
9.2. Биомаркеры спинальной ишемии
Часть вторая
Глава 10. Лечение миелоишемии в остром периоде
10.1. Стабилизация состояния больного и поддержание адекватной перфузии пораженного участка спинного мозга
10.1.1. Устранение гипоперфузии и гиповолемии путем инфузионной терапии (волюмэспандеры и инфузионные антигипоксанты)
10.1.2. Улучшение коллатерального кровообращения
10.1.3. Средства для снижения отека спинного мозга
10.2. Препараты, действующие на энергообеспечивающие системы клеток
10.2.1. Сукцинатсодержащие средства
10.2.2. Нестероидные анаболизанты
10.3. Синаптотропные средства, снижающие активность глютаматергических систем спинного мозга
10.3.1. Блокаторы НМДА-рецепторов
10.3.2. Холинергические средства пресинаптического действия
Глава 11. Средства, улучшающие регенерацию спинного мозга
Часть третья
Глава 12. Средства для симптоматической терапии больных с миелоишемией
12.1. Фармакотерапия миорелаксантами, действующими на церебральный и спинальный уровни
12.2. Нефармакологические методы лечения спастичности
Глава 13. Принципы лечения боли
13.1. Фармакотерапия боли
13.2. Лечение нейропатической боли
13.3. Лечение психогенной боли
Глава 14. Профилактическая терапия
14.1. Профилактика пролежней
14.2. Профилактика тромбоза глубоких вен. Дренажно-венозные упражнения ног
14.3. Профилактика образования стресс-язв желудочно-кишечного тракта
14.4. Принципы нутритивной поддержки
14.5. Заместительная почечная терапия
Глава 15. Реабилитация пациентов с миелоишемией
15.1. Восстановление двигательной активности у пациентов с сосудистыми заболеваниями спинного мозга
15.1.1. Лечебная физкультура
15.1.2. Механотерапия
15.1.3. Вертикализация
15.1.4. Неинвазивная электромиостимуляция
15.1.5. Инвазивная функциональная электромиостимуляция
15.1.6. Биологическая обратная связь. БОС-тренинг
15.2. Эрготерап
Примеры страниц из книги "Сосудистые заболевания спинного мозга: Руководство для врачей" - А. А. Скоромец

Предисловие к книге "Сосудистые заболевания спинного мозга: Руководство для врачей" - А. А. Скоромец
Ишемия спинного мозга и позвоночно-спинномозговая травма — тяжелые и прогностически неблагоприятные поражения нервной системы, характеризующиеся грубыми неврологическими симптомами, высокой частотой развития соматических осложнений и стойкой утратой трудоспособности. Клинические руководства, критерии диагностики и схемы лечения группы ишемических состояний спинного мозга находятся в разработке, что затрудняет диагностический поиск и раннее выявление заболевания. Магнитно-резонансная томография является «золотым стандартом» диагностики ишемической и травматической миелопатии, позволяя визуализировать спинной мозг с макроструктурными изменениями в нем в виде отека или кровоизлияния, однако не отражая степень микроструктурных, функциональных и биохимических нарушений, возникающих при ишемии или травме спинного мозга Более того, ишемические или травматические изменения на МРТ могут не обнаруживаться в течение нескольких суток от появления клинических симптомов. Актуальность дифференциальной диагностики ишемической и воспалительной миелопатий, имеющих схожие клинические и нейровизуализационные проявления, продиктовало необходимость создания данного руководства для врачей различных специальностей.
До середины ХХ века врачи не устанавливали диагноз ишемического поражения спинного мозга, так как в неврологических руководствах того времени отсутствовала такая информация. При остром или подостром развитии параплегии с нарушением функции сфинктеров органов малого таза у таких пациентов вскоре повышалась температура тела, в крови появлялись лейкоцитоз, ускоренная СОЭ. Этими данными обосновывался диагноз миелита. Лечение антибиотиками оказывалось малоэффективным. Пациенты оставались тяжелыми инвалидами, а присоединение глубоких пролежней и уросепсиса часто приводило к летальному исходу.
На таком фоне знаний в нашу клинику неврологии поступила пациентка 69 лет, у которой в течение нескольких часов развились нижняя вялая параплегия, параанестезия с уровня пупочной линии (Dx ), задержка мочи с ишурией парадокса. Через сутки пациентке выполнена люмбальная пункция, выявлен блок субарахноидального пространства на уровне грудных сегментов, в ликворе умеренный гиперпротеиноз (содержание белка 0,59%о, цитоз 3/3 в 1 мл). С диагнозом острая компрессия спинного мозга на уровне DVII— DVIII больная переведена в нейрохирургическое отделение НИИ психоневрологии им. В. М. Бехтерева и по срочности ей выполнена декомпрессионная ламинэктомия Th7-Th10. Компрессии спинного мозга не обнаружено. Спинной мозг бледный, мягкой консистенции. С диагнозом арахномиелит тораколюмбального отдела пациентка возвращена в клинику неврологии. Спустя месяц безуспешного лечения обширных пролежней крестца и стоп с развитием уросепсиса пациентка скончалась.
Патоанатомоморфологическое исследование выявило инфаркт всех нижних сегментов спинного мозга. Гистологическое изучение спинного мозга подтвердило инфаркт. Однако при исследовании передней спинальной артерии на всем ее протяжении — от нижнешейных до пояснично-крестцовых сегментов — ни тромбоза и ни какой другой патологии перимедуллярных сосудов не обнаружили. Это послужило мощным стимулом к изучению васкуляризации спинного мозга на различных его уровнях в эволюционном плане, начиная с первого описания сосудистой системы спинного мозга известным английским анатомом Томасом Виллизием (Th. Willis, 1664). Однако более правдивую и достоверную анатомическую картину артериального кровообращения передней поверхности спинного мозга привел A. von Haller (1776), который в 1776 году был избран почетным членом Российской Академии наук.
Многочисленные наливки артерий спинного мозга показали, что основной приток артериальной крови к спинному мозгу обеспечивается передними и задними радикуломедуллярными артериями, которые формируют переднюю и заднюю спинальные артерии, фактически являющиеся не самостоятельными сосудами, а анастомотическими артериальными трактами с разнонаправленным кровотоком на разных уровнях спинного мозга, где к нему подходят крупные радикуломедуллярные артерии. В нижнегрудном отделе самая крупная передняя радикуломедуллярная артерия Адамкевича снабжает поясничное утолщение спинного мозга.
Во второй половине ХХ века врачи стали диагностировать различные ишемические поражения спинного мозга. Выяснилась большая гамма патогенетических факторов, вызывающих разнообразные зоны ишемии на разных уровнях спинного мозга (миелоишемии). Вкратце можно привести три группы таких патогенетических факторов:
1) поражения собственных сосудов, снабжающих спинной мозг, — ближние и дальние артериальные приводы (врожденные мальформации, приобретенные заболевания — артерииты, флебиты);
2) подверженность сосудов, снабжающих спинной мозг, патологическим процессам извне (сдавление аорты беременной маткой; сдавление радикуломедуллярных артерий грыжей межпозвонкового диска, воспалительными инфильтратами в паравертебральном и интравертебральном уровне и др.);
3) ятрогенные нарушения кровообращения в позвоночном канале как последствие оперативных вмешательств, блокады спинномозговых корешков с существующими радикуломедуллярными артериями, перидуральных анестезий, грубых приемов мануальной терапии на позвоночнике и др.
По нашим статистическим данным, острые спинальные инсульты в целом встречаются в 7,80 % от числа сосудистых заболеваний нервной системы. Это и породило мнение о сравнительной редкости такой патологии. Однако истинная картина начала выясняться в 80-90-е годы прошлого века, когда при исследовании пациентов стала широко внедряться МРТ различных отделов позвоночника. На МРТ выявлялись «неожиданные» грыжи дисков без анамнестических указаний на возможность их развития. Неврологи стали более детально исследовать неврологический статус с использованием объективных тестов оценки состояния двигательных систем (динамометрия кисти, оценка силы мышечных групп по 6-балльной системе, измерение периметра отдельных зон конечностей для выявления атрофии миотомов, исследование глубоких рефлексов на руках и на ногах). Среди оценочных тестов состояния чувствительности очень полезно количественное определение вибрационной чувствительности (оценка функции задних канатиков спинного мозга). Этот тест оказался весьма специфичным для оценки состояния венозной микроциркуляции в задних канатиках спинного мозга.
Многодневный опыт изучения пациентов с грыжами дисков и нарушениями кровообращения в радикуломедуллярных артериях и крупных корешковых венах позволил сформулировать новый вариант клинической картины в виде дискогенно-артериальной радикуломиелоишемии пояснично-крестцовых сегментов, дискогенно-венозной радикуломиелоишемии пояснично-крестцовых сегментов и дискогенно-артериовенозной радикуломиелоишемии пояснично-крестцовых сегментов.
Здесь сразу выяснилась значительная частота встречаемости таких вариантов нарушений спинального кровообращения. А целесообразность проведения дифференциации диагноза артериальной и венозной обоснована специфическим модулированием новых лекарственных препаратов. В учебном руководстве по диагностике и терапии сосудистых заболеваний спинного мозга эти данные приведены впервые. Практические врачи пока необоснованно редко выявляют таких пациентов среди большой группы с так называемыми дорсопатиями, спондилопатиями, остеохондрозом и др. Вместе с тем новые препараты-венотоники (детралекс, флебодия, венорутон, Ь-лизина эсцинат и др.) оказываются весьма эффективными при венозной дисциркуляции в позвоночнике и спинном мозге.
В руководстве приведены принципы классификации клинических синдромов исходя из распространенности ишемии как по поперечнику, так и по длиннику спинного мозга. Изложены алгоритм диагностики артериальных и венозных радикуломиелоишемий, их дифференциальная диагностика и лечебная тактика с использованием экспериментальных биомаркеров миелоишемии. Обозначен алгоритм дифференциальной диагностики острой и подострой ишемии спинного мозга с поперечным миелитом, который может протекать с различной клинической картиной, быть идиопатическим или проявлением воспалительно-демиелинизирующих заболеваний, таких как рассеянный склероз или заболевания спектра оптиконейромиелита. Большое внимание уделено принципам диагностики и лечения такой редкой (4-5 % всех объемных поражений позвоночного канала), но прогностически непредсказуемой и труднодиагностируемой патологии, как артериовенозные мальформации и фистулы.
Впервые приведены новые данные о физиологии функционирования сегментарного аппарата спинного мозга, его рецепторах, молекулярно-генетическом уровне нейротрансмиттеров и нейромедиаторов, а также о механизмах действия новых лекарственных препаратов, предназначенных для лечения ишемических состояний спинного мозга при артериальной, венозной и сочетанной его патологии, последовательность их введения в разные фазы спинномозговых инсультов.
В конце книги приведены современные реабилитационные мероприятия. Сформулировано понятие «дурально-мышечно-венозно-лимфатическая помпа позвоночника». Изложены механизмы действия применяемых лекарственных препаратов, что позволит повысить общемедицинский профессионализм.
Мы надеемся, что сведения, изложенные в данном руководстве, будут полезны каждому врачу в повседневной работе.
| Автор | А. В. Амелина, Е. Р. Баранцевича |
| ISBN | 978-5-7325-1131-4 |
| Вес | 0.74 кг |
| Год | 2019 |